признаки, ощущения, что происходит с малышом и мамой
Один из косвенных признаков 5 недели беременности — это третья неделя задержки менструации. А значит, вы уже достоверно знаете о своем интересном положении; две полоски на тесте — яркие, а показатели ХГЧ в крови на сроке 5 недель беременности находятся в пределах 20000-100000 мЕд/мл.
Более высокий уровень хорионического гонадотропина может говорить как об ошибке в установлении срока беременности, так и о токсикозе, сахарном диабете женщины, патологии развития плода, о многоплодной беременности (уровень показателя ХГЧ в таком случае увеличен пропорционально числу плодов). Если же содержание ХГЧ в крови ниже положенного, можно заподозрить угрозу прерывания беременности, а также внематочную беременность, задержку развития малыша.
Чтобы избежать тревог и сомнений, в 5 недель беременности самое время встать на учет в женскую консультацию. Выбрать ЖК лучше по фактическому адресу проживания для удобства посещения врачей.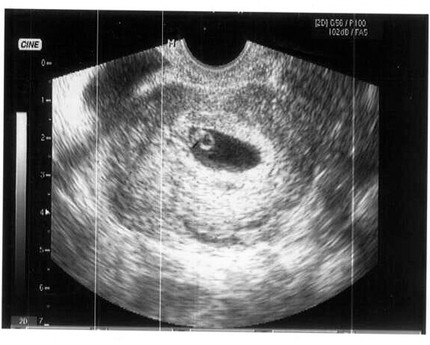
В какой клинике наблюдаться – в коммерческой или бюджетной по полису ОМС? Это зависит от таких факторов, как: финансовый доход, здоровье и возраст будущей мамы, привычное невынашивание в анамнезе, а также психологический настрой самой женщины и присутствие страхов или предубеждений разного толка. Часто те, кто имел неудачный опыт беременности, обращаются в коммерческие клиники и перинатальные центры. Те же, у кого прежде не было выявлено нарушений репродуктивной деятельности, обычно идут в муниципальные женские консультации. Однако, как показывает практика, очереди в ЖК до сих пор присутствуют, и некоторые женщины предпочитают заплатить за быстрое и более комфортное обслуживание в коммерческих центрах. При этом уровень квалификации врачей не зависит от места их работы.
Перед посещением врача вам необходимо вспомнить дату последней менструации. Первый ее день будет точкой отсчета акушерского срока, которым оперируют все гинекологи. Акушерский срок отличается от фактического в среднем на 2 недели. Таким образом, пятая эмбриональная неделя соответствует седьмой акушерской неделе беременности. Своевременная постановка на учет (до 12 недель) позволяет как можно раньше обследовать вас на предмет различных заболеваний, выявить развитие патологий в организме, а также дает право на получение дополнительного пособия по раннему сроку беременности.
Для более точного результата мазка на флору, накануне визита к врачу отмените секс и лекарственные процедуры (спринцевание, свечи и проч.), а в день посещения не «вымывайте» слизистую влагалища, чтобы анализ получился информативным. Заранее запишите все волнующие вас вопросы, а также подготовьте ответы на возможные вопросы гинеколога: даты первой в вашей жизни менструации и первого секса, детские (корь, краснуха, ветрянка, и пр.
Если в вашем роду были случаи генетических заболеваний, обязательно расскажите об этом врачу. Гинеколог женской консультации направит вас в перинатальный центр, где вашу беременность возьмут под усиленный контроль, и вам будет проведен ряд дополнительных исследований.
Что происходит с малышом
Эмбрион на 5 неделе беременности все больше походит на крошечного человека с большой головой. Тело его по-прежнему изогнуто, намечена область шеи; конечности и пальцы удлиняются. Уже отчетливо видны темные точки-глаза; обозначаются нос и уши, формируются челюсти, губы. Если в эти дни женщина переболела серьезной болезнью вроде гриппа и ОРВИ или принимала большое количество алкоголя, то впоследствии у нее может родиться ребенок с «заячьей губой». Такой косметический дефект легко устраняется; однако данный факт говорит о том, насколько зависит от правильности вашего образа жизни здоровье и будущее малыша.
Размер эмбриона в начале 5 недель беременности достигает 5-7 мм. Головной мозг его активно развивается и разделяется на 3 отдела. Продолжается закладывание всех внутренних систем и органов, в том числе щитовидной железы, почек и мочевого пузыря. Формируются зачатки половых клеток, из которых в зависимости от пола ребенка вскоре появятся сперматозоиды и чуть позже – яйцеклетки (весь набор яйцеклеток, который «отведен» женщине в течение жизни).
Сердце за счет образования межпредсердной перегородки уже трехкамерное; на УЗИ отчетливо слышны сердечные сокращения. Начинается образование эритроцитарных антигенов, определяющих группу крови плода. Если у будущей мамы – 1 группа крови, а у папы – 2 или 3, тогда женщине необходимо проверить кровь на групповые иммунные антитела (особенно, если в прошлом уже были случаи невынашивания ребенка).
Ощущения женщины
Что происходит сейчас с организмом женщины? Что она чувствует? Как меняется ее фигура?
Живот на 5 неделе беременности все еще не заметен окружающим.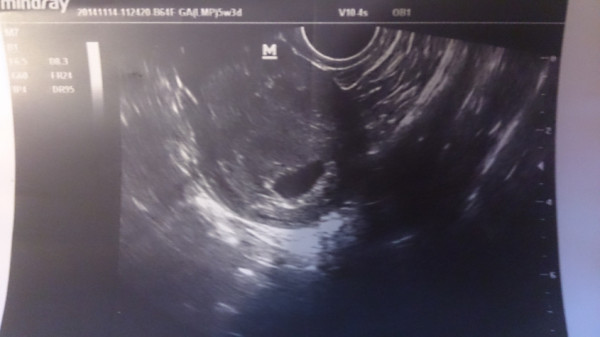 И вам пока не нужно думать о радикальной смене гардероба, а вот от утягивающих вещей лучше отказаться. Из-за гормональной перестройки, влекущей повышенное газообразование, а также из-за роста матки и ее давления на другие органы, вам будет некомфортно в узких брюках и юбке.
И вам пока не нужно думать о радикальной смене гардероба, а вот от утягивающих вещей лучше отказаться. Из-за гормональной перестройки, влекущей повышенное газообразование, а также из-за роста матки и ее давления на другие органы, вам будет некомфортно в узких брюках и юбке.
В то же время ваша грудь продолжает расти. Не ждите, пока она достигнет максимального увеличения, и при необходимости уже сейчас приобретите новый бюстгальтер большего размера. При выборе отдавайте предпочтение изделиям из натуральных тканей с прочными бретелями и широкой корсетной частью, а также бесшовным бюстгальтерам для беременных и кормящих мам.
Плод на 5 неделе беременности еще не шевелится; рефлекторные сокращения мышц возникнут с 6-7 недели, а полноценные движения ребенок начнет совершать ближе к 10 неделе от зачатия. Однако долгожданные толчки внутри себя мамы обычно ощущают лишь в 4-6 месяца беременности. Поэтому запаситесь терпением и наслаждайтесь мыслью о том, как быстро растет ваш малыш.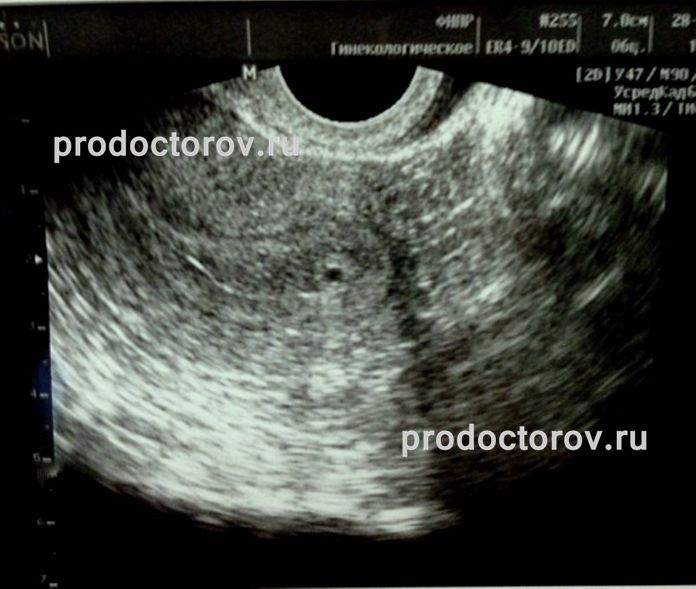
Признаки беременности
Как выглядит 5 неделя беременности на УЗИ? Тело матки увеличено; средний размер ее составляет 91х68 мм. В полости матки визуализируется плодное яйцо диаметром до 24 мм, желточный мешок диаметром до 4,5 мм и эмбрион, чей копчико-теменной размер в 5 недель и 5 дней беременности увеличивается до 8-9 мм. Присутствие сердцебиения говорит о том, что плод – живой, и беременность развивается. Именно по этим показателям врач устанавливает фактический «возраст» эмбриона.
Чего следует опасаться? Отклонения от среднестатистических норм может говорить как о том, что УЗИ проведено слишком рано и его необходимо повторить через неделю-две, либо же свидетельствовать о развитии патологии плода, о замершей беременности. Например, плодное яйцо большое, а эмбрион – маленький и наоборот. Если плодное яйцо прикрепилось близко к шейке матки, может наступить шеечная беременность, что повлечет за собой удаление матки. Неровные края плодного яйца на УЗИ могут говорить о тонусе матки, что необходимо корректировать медикаментозной терапией, так как при добавлении к данному состоянию мажущих выделений или раскрытия шейки матки возможен самопроизвольный аборт.
Так или иначе, никогда не пытайтесь самостоятельно трактовать результаты УЗИ. Только врач способен грамотно разъяснить увиденную картину и, возможно, назначить дополнительные исследования для уточнения диагноза.
УЗИ при беременности
Первое ультразвуковое исследование (УЗИ), первое документальное подтверждение беременности, первая фотография Вашего будущего ребенка, пока еще в виде плодного яйца в полости матки — вот с чего на самом деле начинается беременность для будущей мамы.
Однако есть и другие причины, просто обязывающие и врачей, и пациенток к проведению УЗИ при задержке менструации и первых признаках беременности раннего срока (БРС). Основные из них таковы:
- необходимо исключить внематочную беременность и убедиться, что она — маточная;
- необходимо исключить пузырный занос, по всем клиническим и лабораторным признакам похожий на беременность, однако являющийся опасным заболеванием;
- при наличии маточной беременности необходимо определить качество гестационного процесса, в случае выявления патологии беременности необходимо своевременно выяснить причины патологии и своевременно начать лечение;
- УЗИ с достоверностью определяет срок беременности: эта информация определяет и срок родов;
- в том случае, если задержка менструации происходит, но беременность не выявлена, УЗИ поможет определить гинекологическое заболевание, явившееся причиной задержки месячных.

Таким образом, УЗИ при беременности на раннем сроке совершенно необходимо
, однако до сих пор бытуют представления о вреде УЗИ. Тем не менее, безопасность медицинского ультразвука доказана и отражена в международных документах. Рекомендации к сокращению продолжительности каждого исследования БРС, носят этический характер, учитывающий опасения будущих мам в отношении УЗИ.Итак, каковы же возможности ультразвука? При задержке месячных всего на 3-5 дней ультразвуковой сканер с трансвагинальным датчиком может зарегистрировать маточную беременность сроком 2,5-3 недели от момента зачатия. УЗИ при беременности на раннем сроке позволяет определить эмбриологический срок беременности, т.е. срок, исчисляемый от момента слияния половых клеток.
Принятый в акушерстве отсчет от первого дня последней менструации может быть неточным, по нему сложно определить предполагаемый момент родов. Чтобы перевести эмбриологический срок беременности в акушерский, необходимо к эмбриологическому сроку прибавить 2-2,5 недели.
С этого момента она называется плодным яйцом и становится доступной для исследования. В этом сроке бластоциста или эмбриональная камера выглядит как темное округлое или каплевидное образование, 4-5 мм в диаметре. Эмбриональная камера окружена оболочкой и не отражает ультразвуковых волн, т.е. она эхонегативна. Эмбрион и внезародышевые органы имеют микроскопическое строение и пристеночную локализацию, поэтому пока не видны при помощи ультразвука: в этом сроке плодное яйцо выглядит как однородная жидкость. Место имплантации плодного яйца чаще всего находится в области одного из трубных углов, но иногда локализация плодного яйца расположена низко, ближе к перешейку. Такая проксимальная локализация происходит в том случае, если бластоциста перемещается в полости матки в течение нескольких дней после выхода из маточной трубы и лишь потом имплантируется в стенку матки.
Если при задержке менструации в матке с помощью УЗИ не обнаруживается плодное яйцо, необходимо пройти обследование через одну-две недели, чтобы плодное яйцо увеличилось в размерах. Отсутствие плодного яйца при повторном обследовании должно насторожить врача: в таком случае возможна внематочная беременность. Однако диагноз внематочной беременности невозможно установить только лишь с помощью УЗИ, необходимо более тщательное обследование.
Отсутствие плодного яйца при повторном обследовании должно насторожить врача: в таком случае возможна внематочная беременность. Однако диагноз внематочной беременности невозможно установить только лишь с помощью УЗИ, необходимо более тщательное обследование.
В некоторых случаях, когда в полости матки обнаруживается округлое жидкостное образование, но лабораторные и клинические данные не подтверждают наличие беременности, повторное обследование поможет диагностировать наличие железистого полипа, кисты или миоматозного узелка, выдающегося в полость матки. Округлое жидкостное образование может оказаться небольшим. Подобные проблемы необходимо решать только в специализированном учреждении, имеющим лицензию на работу с беременными. Там же необходимо проходить и УЗИ БРС (и любого другого срока беременности).
В женской консультации, родильном доме, перинатальном центре только профессионал – врач-эхоскопист – компетентен в области физиологии и патологии женской половой сферы, акушерства и прикладной эмбриологии. В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
Итак, беременность обнаружена, плодное яйцо имплантировалось в стенку матки и очень быстро увеличивается в размерах. 17-20 мм – такой диаметр плодного яйца в четыре недели беременности. Плодное яйцо становится овальным, размеры матки немного увеличиваются, и появляется асимметрия ее стенок — одна стенка становится толще другой. Эмбрион станет виден только в 5 недель беременности, а пока хорошо различается желточный мешок, в котором хранится запас питательных веществ для развивающегося эмбриона. Продолговатый 5-недельный эмбрион имеет в длину несколько мм, к внутренней поверхности плодного яйца от эмбриона тянется амниотическая ножка – будущая пуповина. С этого момента эмбрион может свободно передвигаться в жидкости эмбриональной камеры – он покидает свое пристеночное положение.
При 5-недельной беременности уже можно определить, один эмбрион или два поселились в эмбриональной камере. Количество и строение амниотических оболочек и хориона — будущей плаценты – определяют вид будущей двойни. Если зародышевый материал в бластоцисте удвоен – развивается однояйцевая (монохориальная) двойня с полностью идентичным набором хромосом. Дети из такой двойни всегда однополые и абсолютно похожи друг на друга.
Но если перед зачатием в разных яичниках овулируют два фолликула, то сливаются две пары половых клеток и образуются две бластоцисты, которые имплантируются и формируется два плодных яйца с двумя эмбрионами. В таком случае образуется разнояйцевая двойня – бихориальная или дихориальная. Такие дети не являются близнецами в строгом смысле слова, потому что у них разные наборы хромосом, они могут быть разного пола и ничуть не похожими друг на друга. 70% родившихся двоен являются разнояйцевыми. Но, кроме двоен, существуют еще тройни, и вообще многоплодная беременность.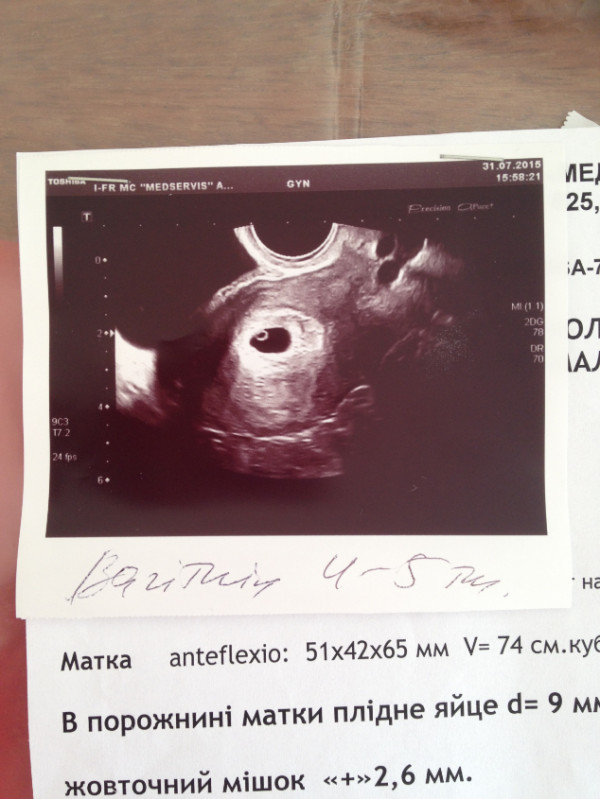 Возможны различные варианты сочетаний амниотических оболочек и хорионов: так, тройня может состоять их двух близнецов и одного разнояйцевого с ними ребенка. УЗИ БРС легко идентифицирует тип двойни или тройни, но на поздних сроках это сделать труднее, т.к. эмбриональные камеры заполнят всю полость матки. Но кроме двоен и троен такого типа (каждый эмбрион находится в отдельной эмбриональной камере), существует патологический вариант многоплодной беременности (монамниотическая монохориальная беременность), когда эмбрионы не разделены межамниотической перегородкой. В этом случае возможен вариант появления сросшихся (сиамских) близнецов и развития генетически неполноценного плода. Такую беременность необходимо прервать на самом раннем сроке и предотвратить развитие подобной катастрофы. Именно УЗИ БРС позволяет предвидеть и предотвращать трагическое развитие беременности.
Возможны различные варианты сочетаний амниотических оболочек и хорионов: так, тройня может состоять их двух близнецов и одного разнояйцевого с ними ребенка. УЗИ БРС легко идентифицирует тип двойни или тройни, но на поздних сроках это сделать труднее, т.к. эмбриональные камеры заполнят всю полость матки. Но кроме двоен и троен такого типа (каждый эмбрион находится в отдельной эмбриональной камере), существует патологический вариант многоплодной беременности (монамниотическая монохориальная беременность), когда эмбрионы не разделены межамниотической перегородкой. В этом случае возможен вариант появления сросшихся (сиамских) близнецов и развития генетически неполноценного плода. Такую беременность необходимо прервать на самом раннем сроке и предотвратить развитие подобной катастрофы. Именно УЗИ БРС позволяет предвидеть и предотвращать трагическое развитие беременности.
Поскольку развитие би-двойни происходит вследствие овуляции двух фолликулов, в яичниках находится два желтых тела (ЖТ).
Что же такое желтое тело?
ЖТ возникает в яичнике на месте овулировавшего фолликула: ЖТ — это временный гормональный орган. ЖТ отвечает за продукцию прогестерона – основного гормона беременности, при УЗИ ЖТ выглядит как округлое образование из неоднородных мягких тканей. По изображению, полученному при УЗИ, невозможно определить прогестероновую недостаточность, однако клинические, лабораторные исследования вполне дают возможность диагностировать эту недостаточность.
При развитии беременности в ЖТ иногда могут образовываться кисты. Причина образования кист заключается в том, что желтое тело вырабатывает небольшие количества жидкости. Часть этой жидкости резорбируется кровеносными сосудами яичника, а часть — остается внутри яичника, образуя пузырьки, которые и формируют кисты (от греческого корня «cyst» — «пузырек»). К 10-15 неделе беременности киста ЖТ полностью рассасывается, поскольку уменьшается и само ЖТ. Кисты ЖТ не представляют угрозы для беременности, но иногда женщина может ощущать боли внизу живота, принимая их за симптом угрожающего выкидыша.
Может ли УЗИ определить признаки угрожающего выкидыша?
При выкидыше происходит отслоение плодного яйца от внутренней стенки матки и в результате сокращения миометрия изгнание его из полости матки. Этот процесс делится на фазы: угрожающий выкидыш, начавшийся, «в ходу» и свершившийся. Избыточное напряжение (гипертонус) мышц матки определяются УЗИ.
Каковы УЗ-признаки начинающегося выкидыша?
- УЗ-признак, показывающий утолщение одной из стенок матки, может быть обманчив, так как существует физиологическая асимметрия стенок матки, обнаруживаемая еще при УЗИ БРС. Кратковременное сокращение матки может возникнуть из-за давления вагинального датчика на область перешейка матки. Такое кратковременное сокращение может быть принято за признак угрожающего выкидыша. Длительный гипертонус от кратковременного различается с помощью трансабдоминального датчика с пустым мочевым пузырем. Застойный гипертонус, свидетельствующий об угрозе выкидыша, существует долго, а кратковременный скоро исчезает.

- Изменение конфигурации плодного яйца, превращение ее формы в ладьевидную или каплеобразную, изменение наружного контура матки (над ровным контуром матки приподнят бугорок над сократившимся участком миометрия).
- Самый грозный признак угрожающего и начавшегося выкидыша – кровянистые выделения, образующиеся из-за того, что в полость матки изливается некоторое количество крови рядом с плодным яйцом — субхориальная гематома (гравидарная гематометра). Плодное яйцо при инвазии в стенку матки разрушает мелкие сосуды, при этом увеличивающаяся гематома оказывает давление на плодное яйцо, в результате чего теряется связь меж ним и стенкой матки. УЗИ определяет объем и локализацию гравидарной гематометры, время ее образования и тенденцию к прогрессированию. Таким образом, причина болей и кровянистых выделений при угрожающем выкидыше может быть определена ультразвуком, что поможет спланировать стратегию лечения (при гипертонусе матки с гематомой и без нее она будет разной и даже взаимоисключающей).
 Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Однако самопроизвольный выкидыш бывает без болей и гипертонуса. Этот случай носит название несостоявшийся выкидыш («анэмбриония», «неразвивающаяся» или «замершая беременность»). При замершей беременности жизнедеятельности эмбриона прекращается, а сократительная деятельность матки, направленная на изгнание нежизнеспособного плодного яйца из ее полости, отсутствует.
Эмбрион и все элементы эмбрионального комплекса при УЗИ на 5 неделе беременности в случае анэмбрионии не визуализируются. Это свидетельствует о том, что развитие зародыша прекратилось до того, как эмбрион достиг размеров в 1-2 мм. Повторное исследование с интервалом в неделю при подозрении на анэмбрионию позволит уточнить диагноз. Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
В случае анэмбрионии одного из плодных яиц при двойне, так называемой биамниотической монэмбриональной беременности, один из эмбрионов не развивается (несостоявшаяся двойня). Рядом с нормальной обнаруживается «пустая» амниотическая полость, затем, по мере роста плодного яйца, она серповидно огибает изображение нормальной амниотической полости и затем сливается с ней полностью. УЗ-феномен, описывающийся как «двойной контур плодного яйца» или «амниотическая нить в полости матки» – это признак несостоявшейся двойни. Этот признак не нарушает течения одноплодной беременности.
Несостоявшийся выкидыш в сроке 5 и более недель носит название замершей беременности. При замершей беременности эмбриональный комплекс виден (в отличие от анэмбрионии).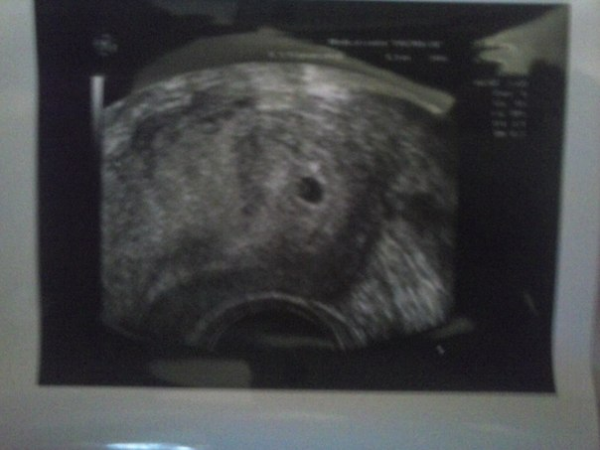 Однако эмбриональный комплекс состоит из слабодифференцируемых линейных объектов, в котором отсутствуют признаки жизнедеятельности — сердцебиение и двигательная активность, характерные для нормального эмбриона при прогрессирующей беременности.
Однако эмбриональный комплекс состоит из слабодифференцируемых линейных объектов, в котором отсутствуют признаки жизнедеятельности — сердцебиение и двигательная активность, характерные для нормального эмбриона при прогрессирующей беременности.
В норме при 5-недельной беременности эмбрион достигает размеров 7-8 мм, при 6-недельной — 12-13 мм и 18-19 мм — при 7 недельной беременности. «Рост» эмбриона называется копчико-теменным размером (КТР). Увеличивается и «окружность талии» эмбриона — от 2-3 мм до 6-8 за две недели. «Пульсация эмбриона» — сердечные сокращения определяются, начиная от 5 недели, но сердце на экране пока различить невозможно. На 5-6 неделе беременности частота сокращений — 120-130 уд/мин, к 7-8 неделе она достигает до 200 уд/мин. В этом сроке при УЗИ уже видны разгибательные движения эмбриона.
Головной конец от тазового можно отличить уже к 5 неделе от зачатия, а к 6 неделе на месте будущих конечностей появляются бугорки. После 8 недели беременности видны внутренние органы плод, позвоночник и кости черепа видны к концу 7 недели.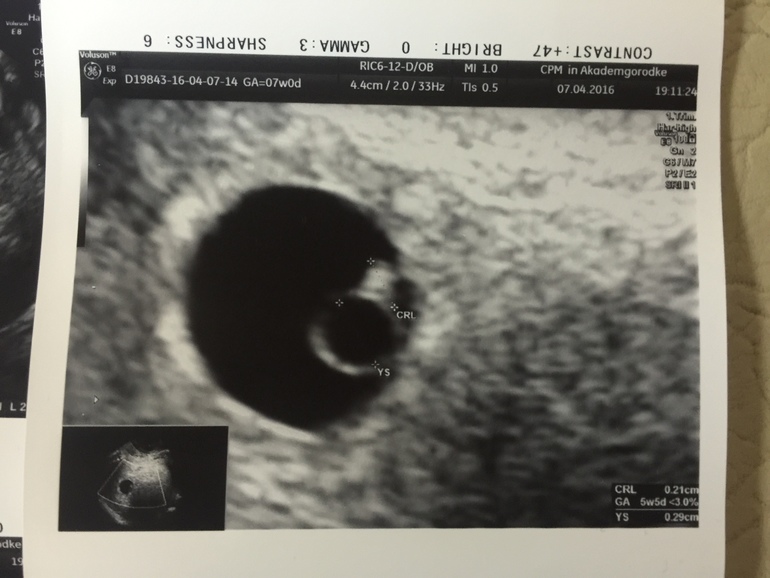 Живой, здоровый и подвижный эмбрион встретится с будущей мамой и врачом в кабинете УЗ-диагностики в сроке 10-14 акушерских недель (то есть 8-12 неделе от зачатия). Рассказ об этой встрече еще впереди. В течение беременности эмбриона ждет много событий и опасностей, которых он успешно избежит с помощью помощи мамы, врача и, конечно, медицинского ультразвука. Вскоре он станет не эмбрионом, а плодом, а несколько позже — и новорожденным!
Живой, здоровый и подвижный эмбрион встретится с будущей мамой и врачом в кабинете УЗ-диагностики в сроке 10-14 акушерских недель (то есть 8-12 неделе от зачатия). Рассказ об этой встрече еще впереди. В течение беременности эмбриона ждет много событий и опасностей, которых он успешно избежит с помощью помощи мамы, врача и, конечно, медицинского ультразвука. Вскоре он станет не эмбрионом, а плодом, а несколько позже — и новорожденным!
Наше оборудование
В своей работе мы используем последние достижения мировой практики. Наши врачи проводят УЗИ исследования на аппаратах экспертного уровня, таких как GE LOGIQ E9, GE VIVID 9, GE VOLUSON E8, GE VOLUSON E10.
УЗИ-аппарат VOLUSON E10 оснащен особым электронным датчиком, позволяющим докторам с максимальной точностью проводить диагностику пороков развития плода, оценку риска наследственной патологии, осложнений беременности.
Уже с самых ранних сроков, используя уникальные режимы Radience Flow, можно с максимальной точностью оценить структуры сердца плода, исключить пороки развития, а широчайший спектр возможностей 3D и 4D, в том числе, режим HD life визуализации, дает возможность не только детально оценить анатомию внутренних органов плода, но и с максимальной реалистичностью увидеть своего малыша с самого начала беременности.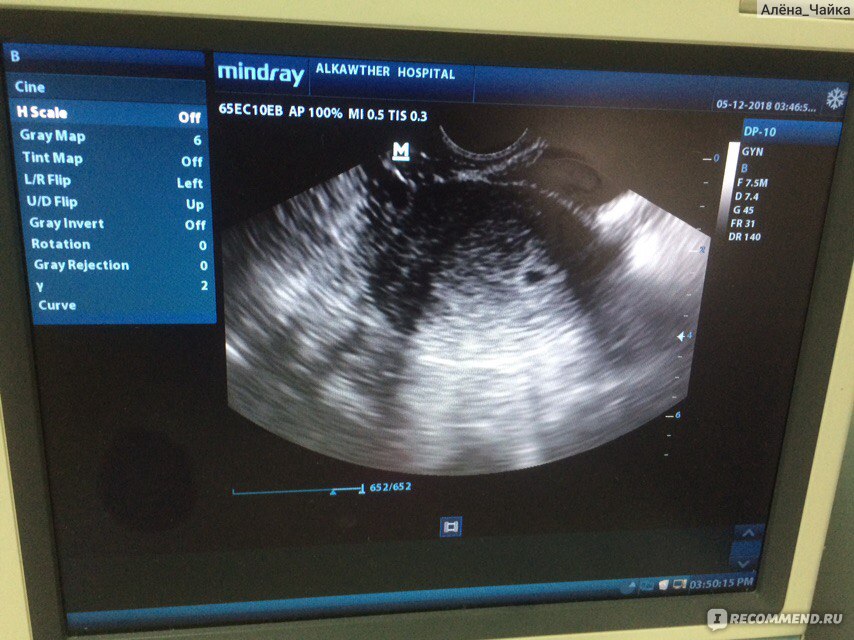
Наши врачи
Цены на услуги:
Услуга доступна
Отделение «Северное»
Санкт-Петербург, 197372, ул. Ильюшина, 4/1
Комендантский проспект
Режим работы
пн-сб: 8:00 — 21:00
вс: 9:00 — 21:00
травмпункт: круглосуточно
Прием анализов
пн-вс: с 8:00 до 20:00
Отделение «Озерки»
Санкт-Петербург, 194354, Учебный пер.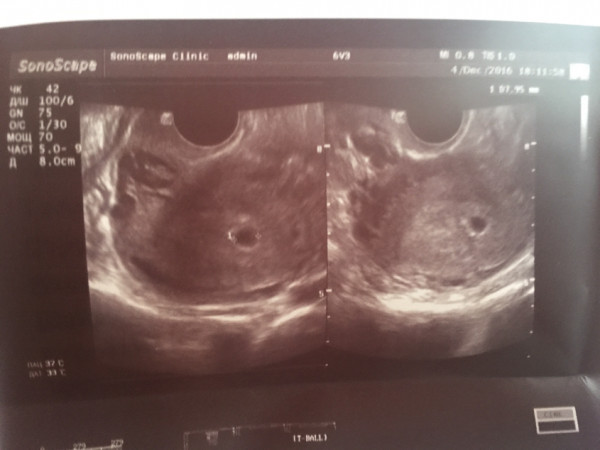 , 2
, 2
Озерки
Режим работы
Ежедневно с 09:00 до 21:00
Отделение травматологии: с 08:00 до 21:00
Прием анализов
пн-вск: с 8:00 до 20:00
Отделение «Центральное»
Санкт-Петербург, 191014, Литейный пр., 55А
Гостиный двор
Маяковская
Режим работы
пн-сб: c 8:00 до 21:00
вс: c 9:00 до 21:00
травмпункт: пн-вс: c 8:00 до 21:00
отделение косметологии:
пн-сб: c 9:00 до 21:00
вс: c 10:00 до 18:00 (с 20.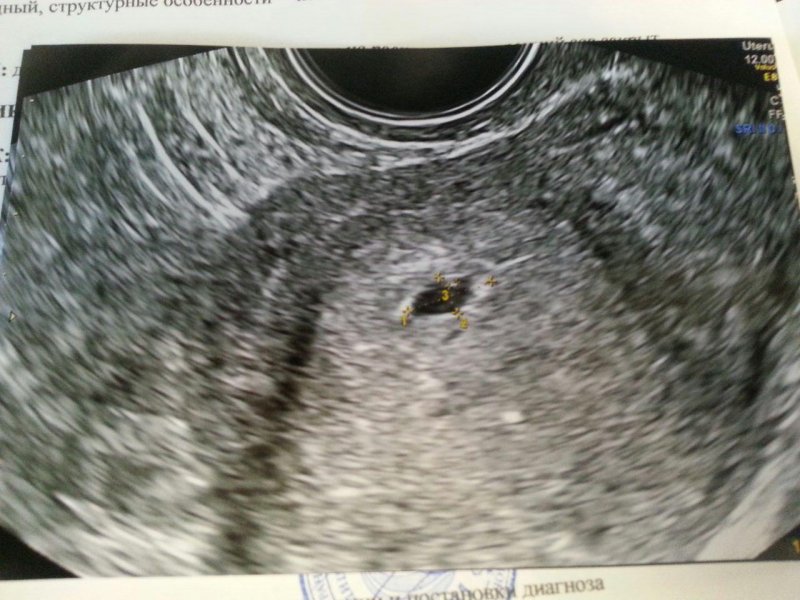 06.21 по 15.08.21 вс. выходной)
06.21 по 15.08.21 вс. выходной)
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прием анализов
пн-вс 08:00-20:00
Отделение «Московское»
Санкт-Петербург, 196066, Московский пр., 193/2
Московская
Режим работы
пн-вс: с 09:00 до 21:00
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прививочный кабинет:
пн, вт, ср, пт, сб, вс с 9:00 до 15:00
чт с 9:00 до 20:00
Прием анализов
пн.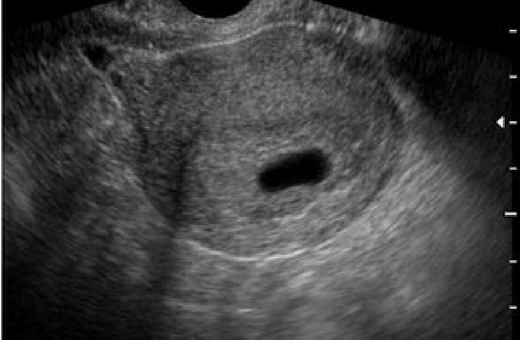 -вс: с 08:00 до 20:00
-вс: с 08:00 до 20:00
УЗИ при беременности на ранних сроках и более новости
Беременность – сложное, волнующее время для женщины. Наполненное множеством совершенно здоровых беспокойств о здоровье будущего малыша и своем самочувствии. Неизвестность, страх за ребенка и нервозность – естественное следствие воздействия «шквала гормонов» на женский организм во время беременности, и психологического стресса, боязни перемен. К счастью в современном мире есть уникальный способ вовремя спрогнозировать и предупредить все возможные риски течения беременности и родов, и это – ультразвуковое исследование, или УЗИ.
Некоторые мнительные мамы боятся ультразвука, но Международные профессиональные организации, включая ISUOG, достигли окончательного соглашения, что использование 2-х и 3-х мерного режимов сканирования является безопасным на всех сроках беременности! УЗИ можно проводить множество раз безо всякого вреда для малыша.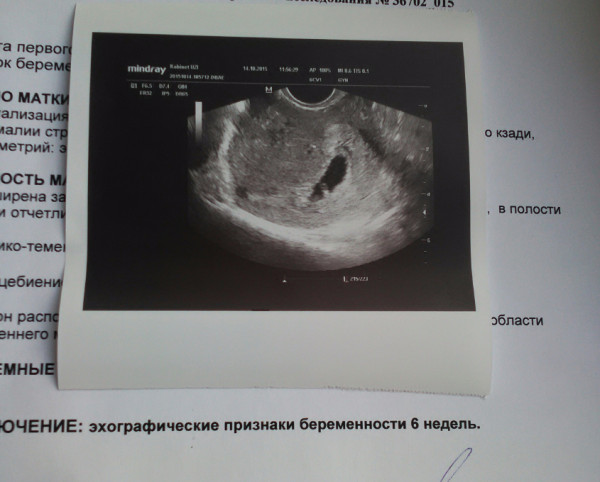 К тому же проведение УЗИ процедуры обычно очень благоприятно сказывается на настроении и состоянии будущей роженицы.
К тому же проведение УЗИ процедуры обычно очень благоприятно сказывается на настроении и состоянии будущей роженицы.
Как подготовиться к УЗИ беременности
Перед процедурой следует выпить часа за два около двух литров жидкости, так как первичный осмотр осуществляется чаще всего трансабдоминально. Внимание! В нашей клинике «Здоровая Семья» все необходимое для проведения процедуры УЗИ бесплатно выдается прямо на месте! Вам нужно всего лишь выполнить элементарные гигиенические процедуры перед процедурой и примерно за час до сканирования, выпить около полулитра воды.
Первое УЗИ у нас в медцентре, можно сделать значительно раньше положенного срока, уже на 1 неделе беременности, чтобы точно определить ее наличие. Если у вас имеются заключения предыдущих ранних исследований, обязательно возьмите их с собой. Это поможет доктору в более точном определении срока и предполагаемой даты родов.
Плановое прохождение УЗИ диагностики проводят трижды, по одному в каждом триместре.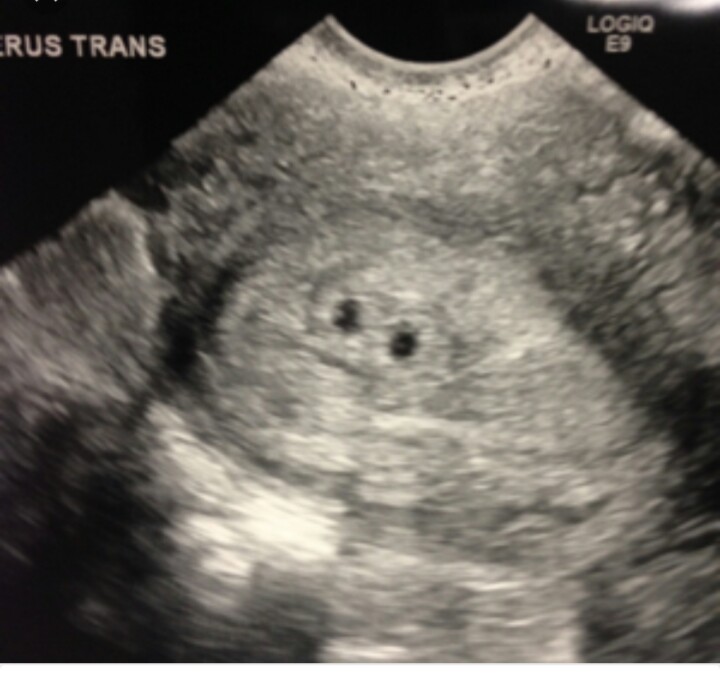
Сроки плановых УЗИ: 10-14, 19-23, 32-36 недель.
10 по 14 недели беременности (первый скрининг)
На данном сроке диагностируются грубые пороки развития плода, которые опасны для жизни матери: «пузырный занос», внематочная беременность. Можно заподозрить тяжелые, и иногда несовместимые с жизнью пороки развития, такие как синдром Дауна или другие, что поможет вовремя принять необходимые меры.
Это исследование необходимо для того, чтобы увидеть сам плод, его расположение в матке, наличие плаценты или ее зачатка. Конечно, известно, когда УЗИ покажет беременность в первый раз – это 3 неделя, то есть спустя несколько (около 5) дней после задержки. Но, проведенное раньше 5-ой, оно не сможет оценить, развивается плод дальше или нет, так же, как и не дает возможности рассмотреть эмбрион.
В эти сроки УЗИ при беременности призвано установить:
- ✔ Развитие эмбриона в матке
✔ Оценить гестационный возраст плода (до 12 недели ультразвук дает максимально точный результат)
✔ Обнаружить несколько развивающихся плодов
✔ Оценить некоторые грубые аномалии развития, например, головного мозга (это, наоборот, возможно после 12 недели)
✔ Измерить толщину воротниковой зоны
✔ Определить причину боли внизу живота или выделения крови из половых путей
✔ Подтвердить сердечную деятельность (сердце видно при длине эмбриона 5 мм, что соответствует 5,5 неделе беременности) и оценить ее характер.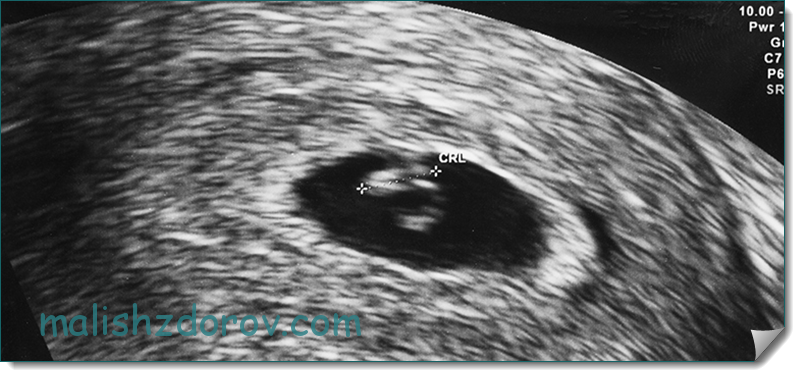
✔ Узнать пол будущего ребенка
19 по 23 недели беременности (второй скрининг)
Основная задача диагностики — выявление серьезных пороков развития плода. Так, можно обнаружить, что ребенок имеет тяжелую патологию головного или спинного мозга, несовместимую с жизнью: анэнцефалия (отсутствие головного мозга) или спина бифида (не заращение позвоночного канала). Можно также выявить синдром Дауна, Эдвардса, Патау; «волчью пасть» или «заячью губу». В этих случаях еще возможно менее болезненно и безопасно для матери, вызвать преждевременные роды.
Во время второго исследования в кабинете ультразвуковой диагностики в медцентре проверяется:
✔ Точное определение количества развивающихся плодов
✔ Диагностика «замирания» плода
✔ Диагностика низкого или центрального расположения плаценты
✔ Постановка диагноза «Истмико-цервикальная недостаточность» при длине шейки матки менее 30 мм или открытом внутреннем и/или наружном зеве
✔ Анализ состояния родовых путей плода при наложенной скобе или шве на шейку матки
✔ Оценка в динамике пороков формирования внутренних органов плода (в это время видны уже менее грубые аномалии)
✔ Оценка количества мало- и многоводия
✔ Контроль при отклонениях в анализах на хромосомные маркеры плода
✔ Диагностика отслойки плаценты
✔ Контроль состояния шва на матке от предыдущего кесарева сечения
✔ Диагностика в случае подтекания околоплодных вод
✔ Анализ соответствия развития плода сроку беременности.
✔ Начиная с этого периода, УЗИ беременных точно подтвердит пол будущего ребенка.
32 по 36 недели беременности (третий скрининг)
Третье УЗИ должно помочь определиться со способом родов (в зависимости от расположения плода, плаценты и пуповины), показания к кесареву сечению (даже если до этого не было показаний, они могли появиться), скоро ли произойдут роды.
Узнать, как выглядит и как развит ваш малыш. Процедура также может выявить некоторые другие пороки развития, которые, скорее всего, совместимы с жизнью, но могут потребовать проведения операции вскоре после рождения.
А в клинике «Здоровая Семья» есть возможность рассмотреть ребенка в движении! Это, так называемое 4D УЗИ, где добавляется еще и видео, которое можно записать и забрать с собой на диске или флешке.
Метод обследования 4D позволяет нам:
✔ Показать родителям, как выглядит их будущий ребенок
✔ Как он двигается, открывает рот, улыбается.

✔ Уверенность в успешном завершении беременности для матери, уменьшение тревожности.
✔ Записать фото и видео будущего ребенка
✔ Провести самую точную диагностику здоровья плода, и в точности осмотреть ребенка практически со всех сторон, благодаря трехмерной проекции
Наиболее благоприятные сроки для проведения трехмерного
исследования 25-32 недели.
Показания к обязательному внеплановому проведению УЗИ-диагностики:
▶ Признаки замершей беременности (частые выделения с кровью, общая слабость, озноб и внутренняя дрожь, сильное повышение температуры, тянущие и ноющие боли внизу живота, резкое прекращение токсикоза, отсутствие шевелений плода)
▶ Подозрение на внематочное развитие плода
▶ Генетическая и родовая предрасположенность в семьях отца или матери, к гибели плода до рождения, выкидышу, врожденным заболеваниям
▶ Предварительная диагностика угрозы отслойки плаценты и преждевременных родов
▶ Сахарный диабет, хронические заболевания почек, сердца, эндокринной системы
▶ Гестоз
▶ Не совпадающий резус-фактор групп крови родителей
▶ Диагностика близнецов, многоплодная беременность
▶ Беременность вследствие близкородственной связи
▶ Аномалии половых органов
▶ Гинекологические заболевания в анамнезе
▶ Травмы, падения, чрезмерная физическая нагрузка
▶ Работа матери предполагает контакт с химическими веществами, вибрацией или радиацией
▶ Прием запрещенных во время беременности лекарств
▶ Сильный стресс, угроза прерывания беременности
▶ Маточное кровотечение
▶ Тянущие боли внизу живота при задержке менструации и других признаках беременности
▶ Слишком маленькие размеры живота, не соответствующие сроку беременности (если считать по дате менструации)
Медицинский Центр «Здоровая Семья» на Фучика 3 укомплектован УЗИ оборудованием премиум класса по последнему слову техники. Новое поколение ультразвуковых диагностических систем от ведущих мировых производителей позволяют получать очень четкие объемные изображения до мельчайших деталей, увидеть подробную картину развития беременности на ранних сроках, работать в 3D и 4D режимах, на которых при беременности видны черты лица малыша и его первые движения. С помощью 4D исследования можно выявить и исключить самые сложные пороки развития. Бережное отношение, современный дизайн кабинета, специалисты высшей категории и полная комплектация УЗИ-оборудования сделает посещение комфортным для будущей матери и ее ребенка.
Новое поколение ультразвуковых диагностических систем от ведущих мировых производителей позволяют получать очень четкие объемные изображения до мельчайших деталей, увидеть подробную картину развития беременности на ранних сроках, работать в 3D и 4D режимах, на которых при беременности видны черты лица малыша и его первые движения. С помощью 4D исследования можно выявить и исключить самые сложные пороки развития. Бережное отношение, современный дизайн кабинета, специалисты высшей категории и полная комплектация УЗИ-оборудования сделает посещение комфортным для будущей матери и ее ребенка.
В клинике «Здоровая семья» на Фучика 3 в Екатеринбурге Вы сможете получить фото и видеозапись первых движений Вашего малыша!
Звоните и записывайтесь на прием к специалисту по тел.: 219-30-50, 243-53-03, 300-40-50 или онлайн на сайте. Ждем Вас!
Раннее ультразвуковое исследование плода
На 6-11-й неделе беременности может возникнуть необходимость выполнения ультразвукового исследования при помощи вагинального датчика. Рекомендуется прийти на исследование с пустым мочевым пузырем. Лучшее время для выполнения ультразвукового исследования — через две-три недели после пропущенной менструации.
Рекомендуется прийти на исследование с пустым мочевым пузырем. Лучшее время для выполнения ультразвукового исследования — через две-три недели после пропущенной менструации.
Уже на первой неделе задержки менструации беременность может быть видна в маточной полости в виде маленького пузырька жидкости. Следующим появляется плодное яйцо, которое видится в маточной полости тёмным чётким кружком, окруженным в качестве надежного признака более светлой зоной. Это указывает на наличие зачатка плаценты. Затем внутри плодового яйца будет виден желточный мешок, в котором формируется первичное кровообращение плода.
Обычно плод будет виден по завершении 5-ой недели беременности. Начиная с этого срока также можно измерять длину плода. Сердечная деятельность плода будет видна с 6-ой недели беременности и это подтверждает благоприятное протекание беременности. К этому времени уже можно различать руки и ноги плода.
Наступает период быстрого роста плода. Он растет 1 мм в сутки. Лучшее время для первичного ультразвукового исследования при беременности — 7-ая неделя беременности, когда длина плода составляет 10 мм и его сердечная деятельность отчётливо видна. На этой стадии беременности частота сердцебиения плода составляет более 110 раз в минуту.
Он растет 1 мм в сутки. Лучшее время для первичного ультразвукового исследования при беременности — 7-ая неделя беременности, когда длина плода составляет 10 мм и его сердечная деятельность отчётливо видна. На этой стадии беременности частота сердцебиения плода составляет более 110 раз в минуту.
Целью ультразвукового исследования является:
- Оценка жизнеспособности плода. При наличии биения сердца у плода риск прерывания беременности снижается до 10 раз.
- Выявление количества эмбрионов/плодов и плацент. 2% беременностей являются двуплодными.
- Диагностика внематочной беременности, которая в случае необнаружения может представлять опасность для жизни беременной.
- Уточнение срока беременности и предполагаемой даты родов.
Вышеописанное ультразвуковое исследование особенно важно для женщин, подозревающих у себя наличие беременности и страдающих болью внизу живота или кровотечением, или женщин, у которых имели место частые выкидыши или внематочная беременность.
Видео: 10. неделя беременности плода. Dr. Marek Šois
5 неделя беременности: ощущения в животе, что происходит, симптомы, развитие эмбриона, размеры плода, УЗИ
5 неделя беременности: что происходит с малышом
При ультразвуковом исследовании на 5 неделе беременности в полости матки можно определить наличие плодного яйца и место его прикрепления, размеры плода, оценить его развитие. Именно пятая неделя беременности — это тот момент, когда будущий ребенок уже признается наукой как эмбрион. На фото плода с УЗИ можно разглядеть лишь маленькую точку. Считается, что малыш на этом сроке похож на рисовое зернышко. Размеры плода сейчас составляют 1,5–2 мм (в длину), а вес всего лишь около 1 грамма. Но, несмотря на это, в крохотном организме происходят сложные процессы, развитие эмбриона идет стремительно.
Эмбрион на сроке 5 недель беременности уже имеет зачатки некоторых внутренних органов и конечностей, начинается формирование основных систем (дыхательной, пищеварительной, мочевыделительной). Производит свои первые удары сердечко малыша. Идет активное развитие нервной и сердечно-сосудистой систем. Определяется группа крови. На голове намечаются глаза, уши, ротовая щель.
Производит свои первые удары сердечко малыша. Идет активное развитие нервной и сердечно-сосудистой систем. Определяется группа крови. На голове намечаются глаза, уши, ротовая щель.
В 5–6 недель беременности начинается закладка будущих половых клеток. У мальчиков это сперматозоиды, а у девочек яйцеклетки. Оформляется щитовидная железа. На сроке 5 недель беременности дифференцируется нервная трубка. Ткани позвоночника и спинного мозга постепенно отделяются.
В период 5–6 недель беременности активно развиваются эмбриональные ткани и формируется плацента. Будущий малыш полностью зависит от этого материнского органа. Через плаценту крохе доставляются необходимые питательные вещества и кислород, удаляются продукты распада. Также она надежно защищает плод от инфекций.
Плацентарная связь мамы и будущего малыша не прерывается ни на мгновение. Все, что поступает в организм женщины, влияет на последующее развитие плода. Поэтому маме следует уделить особое внимание своему рациону и избавиться от вредных привычек, если она этого еще не сделала.
5 неделя беременности: что происходит в организме будущей мамы
Пятая акушерская неделя беременности — слишком маленький срок для внешних изменений. Как видно на фото, интересное положение женщины пока ничто не выдает. Ключевые изменения происходят внутри. Так, основным фактором в клинической картине на сроке 5 недель беременности является повышение уровня хорионического гонадотропина (ХГЧ), или «гормона беременности». Благодаря ему в организме женщины усиленно вырабатываются эстроген и прогестерон.
Прогестерон очень важен для сохранения беременности, так как снимает тонус матки и производит подготовку организма к предстоящему значительному увеличению ее размера. Эстроген влияет на рост груди, подготовку ее к лактации, расширение молочных протоков.
Если на 5 неделе тест отрицательный, но имеют место задержка менструации и другие признаки беременности, это может говорить о неправильном проведении теста или о невысоком уровне гормона беременности — хорионического гонадотропина (ХГЧ).
Отрицательный тест на сроке 5 акушерская неделя может указывать на патологии беременности и некоторые заболевания. В этом случае рекомендуется использовать высокочувствительный тест через 3–5 дней, а в последующем проконсультироваться со специалистом.
5 неделя беременности: ощущения женщины
В этот период многие ощущения субъективны и связаны с бурными изменениями в гормональном фоне будущей мамы. Среди них: резкая смена настроения, сопровождаемая нервозностью и плаксивостью; сонливость или, наоборот, бессонница; повышение или снижение аппетита, изменения вкусовых пристрастий; обострение обоняния. Часто женщины жалуются на слабость и сильную усталость.
Также из-за активной работы гормонов происходит нагрубание молочных желез, грудь начинает постепенно увеличиваться, становится болезненной и чувствительной. Усиливается пигментация сосков, появляется полоска по средней линии живота книзу от пупка.
Порой возникает заложенность носа, но, как правило, причиной этому является не простуда. Если иных признаков вирусной инфекции нет, то это, скорее всего, следствие отека слизистых оболочек из-за гормональных изменений в организме. Не стоит пытаться лечить это состояние, нужно немного потерпеть, и такие симптомы исчезнут.
Если иных признаков вирусной инфекции нет, то это, скорее всего, следствие отека слизистых оболочек из-за гормональных изменений в организме. Не стоит пытаться лечить это состояние, нужно немного потерпеть, и такие симптомы исчезнут.
Бывает, что на 5 неделе беременности женщина простужается. Из-за снижения иммунитета она становится более уязвимой перед вирусами. Простуда на ранних стадиях развития плода, конечно, нежелательна. К тому же облегчить состояние мамы с помощью лекарств не получится, большинство из них принимать в этот период нельзя. Поэтому упор сделайте на профилактику: не нервничайте, гуляйте на свежем воздухе, высыпайтесь и правильно питайтесь. Но если простуда уже дала о себе знать, пейте больше жидкости и много отдыхайте. Помните, что не все народные средства лечения простуды безопасны. Проконсультируйтесь с врачом, у которого наблюдаетесь.
Иногда у будущей мамы на раннем сроке ноет или тянет низ живота. Как правило, это связано с тем, что обычно в эти дни у женщины начинались месячные, и эти болезненные ощущения в животе напоминают обычные предменструальные боли. Или же подобный дискомфорт связан с тем, что живот вздут, или с другими проблемами с пищеварением. Паниковать в таких ситуациях не стоит, но и бдительность лишней не будет. Поэтому лучше всего проконсультироваться с врачом. Он выяснит причину болей и при необходимости назначит лечение.
Или же подобный дискомфорт связан с тем, что живот вздут, или с другими проблемами с пищеварением. Паниковать в таких ситуациях не стоит, но и бдительность лишней не будет. Поэтому лучше всего проконсультироваться с врачом. Он выяснит причину болей и при необходимости назначит лечение.
Некоторые женщины в 5–6 недель беременности отмечают ощущения покалывания в матке. Но на этом сроке матка еще не могла увеличиться в размерах настолько, чтобы доставлять будущей маме заметный дискомфорт. Так что те ощущения в животе, которые можно принять за покалывания в матке, вполне возможно, объясняются спастическими сокращениями кишечника.
Нередко на ранних сроках беременности женщину беспокоит понос. В первую очередь он может быть связан с начавшимся на ранних сроках токсикозом. Изменение режима питания и рациона будущей мамы, сильное волнение из-за наступившей беременности тоже часто вызывают диарею. Сильный понос с болями в животе и повышенной температурой может сигнализировать о пищевом отравлении и кишечных инфекциях. Сама по себе диарея и некоторые причины ее возникновения могут негативно отразиться на развитии плода на ранних сроках. Поэтому необходимо проконсультироваться со специалистом.
Сама по себе диарея и некоторые причины ее возникновения могут негативно отразиться на развитии плода на ранних сроках. Поэтому необходимо проконсультироваться со специалистом.
Вообще, на сроке 5 недель признаки и симптомы беременности могут проявляться очень индивидуально, а могут и не проявляться вовсе, что тоже считается нормой.
Главная задача будущей мамы — сохранять спокойствие и беречь силы, наслаждаться ожиданием рождения малыша и быть бдительной и внимательной к своему организму.
Фото УЗИ при беременности, фото плода при УЗИ во время беременности
4-5 недель
Фото УЗИ плода при беременности 4-5 недельСамый ранний срок, на котором можно разглядеть с помощью трансвагинального УЗИ плодное яйцо в полости матки — это 30-й день гестации, или 4-5 акушерских недель беременности. Уровень ХГЧ крови при этом должен быть не менее 1000 мЕд/мл. В это время ещё не видно ни эмбриона, ни желточного мешка. При визуализации двух плодных яиц можно утверждать, что это дихориальная многоплодная беременность. При визуализации одного плодного яйца можно утверждать, что это монохориальная беременность. Но на этом сроке мы ещё не можем сказать сколько эмбрионов находится в каждом плодном яйце. Кроме того, во время однократного УЗИ мы ещё не можем сказать, прогрессирует ли данная беременность, так как у эмбриона ещё нет сердцебиения. Средний внутренний диаметр (СВД) плодного яйца на этом сроке 2-10 мм.
При визуализации одного плодного яйца можно утверждать, что это монохориальная беременность. Но на этом сроке мы ещё не можем сказать сколько эмбрионов находится в каждом плодном яйце. Кроме того, во время однократного УЗИ мы ещё не можем сказать, прогрессирует ли данная беременность, так как у эмбриона ещё нет сердцебиения. Средний внутренний диаметр (СВД) плодного яйца на этом сроке 2-10 мм.
В заключении будет указано: Маточная беременность малого срока.
Подробнее об УЗИ на ранних сроках беременности
5-6 недель
Фото УЗИ плода при беременности 5-6 недельНа этом сроке внутри плодного яйца появляется белое колечко — это желточный мешок.
В стенке желточного мешка образуются очаги эритропоэза, которые формируют капиллярную сеть, поставляя эритробласты (ядерные эритроциты) в первичную кровеносную систему плода. Желточный мешок является источником первичных половых клеток, которые мигрируют из его стенки к закладкам гонад эмбриона. До 6-й недели после оплодотворения желточный мешок, играя роль «первичной печени», продуцирует многие важные для эмбриона белки — альфа-фетопротеин, трансферрины, альфа2-микроглобулин.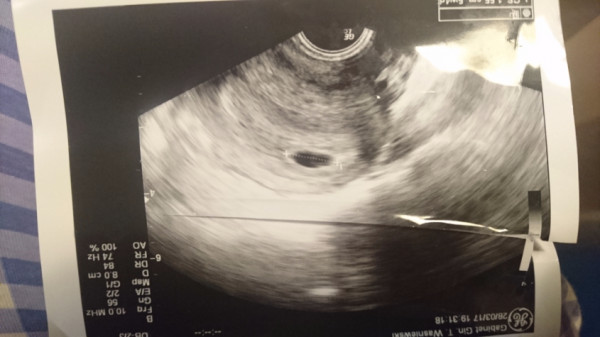 К концу I триместра беременности этот провизорный орган перестает функционировать и редуцируется.
К концу I триместра беременности этот провизорный орган перестает функционировать и редуцируется.
Нормальные размеры желточного мешка 2-6 мм. Если в плодном яйце визуализируются два желточных мешка, значит это монохориальная многоплодная беременность. Но если внутри плодного яйца виден один желточный мешок, а эмбрион ещё отчётливо не визуализируется, то это всё ещё может оказаться монохориальная моноамниотическая двойня.
Эмбрион в начале 5-й недели практически неразличим на стенке желточного мешка, но уже к концу недели копчико-теменной размер (КТР) эмбриона достигает 3 мм.
СВД плодного яйца 11-16 мм.
Читайте также: Вредно ли УЗИ при беременности? Опасно ли УЗИ? Как часто можно делать УЗИ?
6 — 7 недель
Фото УЗИ плода при беременности 6-7 недельВнутри плодного яйца мы видим «колечко с драгоценным камнем» 🙂 — это желточный мешок и уже хорошо различимый эмбрион, расположенные рядом. Сердце эмбриона начинает биться в начале 6-й акушерской недели беременности. Именно наличие пульсации сердца является достоверным ультразвуковым признаком прогрессирующей беременности. При КТР ≥6 мм и отсутствии пульсации сердца делается заключение об остановке развития данного эмбриона. Нормальная частота сердечных сокращений (ЧСС) эмбриона в самом начале 6-й недели 70-90 ударов в минуту, но уже к концу недели становится более 100 уд. в мин. На ранних сроках беременности большее значение имеет не ЧСС, а как таковое наличие или отсутствие сердечных сокращений. Иногда, при неразвивающейся беременности можно увидеть отражение пульсации сосудов матери внутри эмбриона и принять их за сердцебиение ребёнка. Но в этом случае частота пульсации будет идентична ЧСС матери.
Именно наличие пульсации сердца является достоверным ультразвуковым признаком прогрессирующей беременности. При КТР ≥6 мм и отсутствии пульсации сердца делается заключение об остановке развития данного эмбриона. Нормальная частота сердечных сокращений (ЧСС) эмбриона в самом начале 6-й недели 70-90 ударов в минуту, но уже к концу недели становится более 100 уд. в мин. На ранних сроках беременности большее значение имеет не ЧСС, а как таковое наличие или отсутствие сердечных сокращений. Иногда, при неразвивающейся беременности можно увидеть отражение пульсации сосудов матери внутри эмбриона и принять их за сердцебиение ребёнка. Но в этом случае частота пульсации будет идентична ЧСС матери.
Наличие одного желточного мешка, одного эмбриона и одного пульсирующего сердца в подавляющем большинстве случаев говорит об одноплодной беременности. Но в очень редких случаях это могут в последствии оказаться неразделившиеся близнецы.
СВД плодного яйца 13-23 мм. КТР эмбриона 4-9 мм.
Читайте также: «Не хочу УЗИ, хочу ребёнка!». Почему УЗИ при беременности необходимо.
Почему УЗИ при беременности необходимо.
7 — 8 недель
Фото УЗИ плода при беременности 7-8 недельРасстояние между эмбрионом и желточным мешком постепенно увеличивается и становится хорошо различим желточный проток (ductus vitellinus), соединяющий между собой желточный мешок и кишечник эмбриона. Так же, как и желточный мешок, проток на более поздних сроках запустевает и рассасывается, но если это не происходит по каким-то причинам, то у человека формируется слепое выпячивание стенки подвздошной кишки — дивертикул Меккеля.
До этого срока хорион имеет кольцевидную форму, окружает плодное яйцо со всех сторон и пока ещё нельзя сказать к какой стенке матки прикрепился эмбрион.
В случае монохориальной двойни ещё не видно амниотических оболочек и при наличии двух желточных мешков всё ещё нельзя сказать является ли данная беременность моно или диамниотической. Если плодное яйцо содержит два желточных мешка и два плода с наличием сердечной активности, в последующем количество амниотических полостей может быть больше, чем количество плацент (монохориальная диамниотическая) или одинаковым (монохориальная моноамниотическая). В этом случае точно определить амниональность возможно после 8 недель, когда амниотические оболочки начинают четко визуализироваться.
В этом случае точно определить амниональность возможно после 8 недель, когда амниотические оболочки начинают четко визуализироваться.
ЧСС эмбриона 130-160 ударов в минуту.
СВД плодного яйца 24-30 мм, КТР эмбриона 9-15 мм.
8 — 9 недель
Фото УЗИ плода при беременности 8-9 недельВо время УЗИ у эмбриона уже можно отчётливо различить отдельные сегменты — голову, туловище, конечности. Появляется первая двигательная активность. Становятся хорошо видны амниотические оболочки и уже можно говорить о количестве амниотических пузырей при многоплодной беременности. Происходит дифференцировка хориона на гладкий, обращённый в сторону полости матки, и ветвистый, из которого впоследствии будет формироваться плацента, так что уже можно говорить о преимущественном расположении хориона по передней или задней стенке матки.
ЧСС эмбриона увеличивается до 160-180 ударов в минуту.
СВД плодного яйца 31-37 мм. КТР эмбриона 16-22 мм.
9 — 10 недель
Фото УЗИ плода при беременности 9-10 недельПродолжается развитие эмбриона. Уже отчётливо видны ручки ножки, а на хорошем аппарате порой удаётся разглядеть даже пальчики на руках и ногах. Частота сердцебиения на этом сроке достигает 170-190 ударов в минуту. Шевеления эмбриона становятся активными, и есть работы, показывающие, что чем активнее ребёнок, тем длиннее будет пуповина (хотя тут может быть и обратная зависимость).
Уже отчётливо видны ручки ножки, а на хорошем аппарате порой удаётся разглядеть даже пальчики на руках и ногах. Частота сердцебиения на этом сроке достигает 170-190 ударов в минуту. Шевеления эмбриона становятся активными, и есть работы, показывающие, что чем активнее ребёнок, тем длиннее будет пуповина (хотя тут может быть и обратная зависимость).
СВД плодного яйца 38-44 мм. КТР эмбриона 23-30 мм.
УЗИ на первом месяце беременности в медицинском центре «Медицентр»
Ультразвуковое исследование (УЗИ) – современный метод обследования, который позволяет «увидеть» внутренние органы человеческого организма. Основа этого метода – различная частота ультразвуковых волн, которые проходят через ткани с различной плотностью. Приёмное устройство УЗИ-аппарата преобразует волны в картинку на экране. Это исследование полностью безопасно, поэтому его можно применять при беременности на самых ранних сроках.
Подтвердить факт беременности можно разными методами, однако не все из них дают 100% результат. Первые подозрения женщина обычно начинает испытывать, когда менструация не начинается в положенный срок. Однако не всегда задержка – точный симптом беременности.
Первые подозрения женщина обычно начинает испытывать, когда менструация не начинается в положенный срок. Однако не всегда задержка – точный симптом беременности.
Следующим шагом обычно являются методы, основанные на определении уровня ХГЧ (хорионического гормона человека) в моче или крови. Уровень этого гормона начинает повышаться, когда эмбрион имплантируется в стенку матки. Очень популярны бытовые тесты, определяющие уровень ХГЧ в моче: они доступны, просты в использовании и обладают достаточной точностью. Тем не менее, иногда они дают ложноотрицательные результаты. Ещё более точен анализ крови на ХГЧ. Однако, точно подтвердить беременность можно только с помощью УЗИ – при некоторых заболеваниях уровень ХГЧ повышается и у небеременных женщин, и даже у мужчин.
УЗИ на первой неделе беременности
Первая акушерская неделя беременности считается от даты начала последней менструации. Фактически, беременности в этот момент ещё нет, и даже овуляция ещё не произошла. Казалось бы, почему это первая неделя? Оказывается, гинекологи применяют такой способ расчётов, потому что точную дату зачатия определить сложно. Из-за того, что на первой неделе нет ещё даже оплодотворённой яйцеклетки, УЗИ не покажет беременность.
Из-за того, что на первой неделе нет ещё даже оплодотворённой яйцеклетки, УЗИ не покажет беременность.
УЗИ на второй неделе беременности
В конце второй акушерской недели беременности (или в начале третьей) при стандартном цикле обычно происходит овуляция и может произойти оплодотворение. Однако для УЗИ это слишком ранний срок – никаких видимых изменений репродуктивных органов пока не наблюдается.
УЗИ на третьей неделе беременности
На третьей акушерской неделе беременности при стандартном цикле обычно происходит имплантация эмбриона, то есть прикрепление его к стенке матки. Приблизительно через неделю можно будет разглядеть плодное яйцо и утолщение слизистой в месте его имплантации. На третьей неделе УЗИ неинформативно.
УЗИ на четвертой неделе беременности
Для подтверждения беременности УЗИ можно делать в конце первого месяца – на 4 неделе – обычно этому сроку соответствует небольшая задержка менструации. В это время врач уже обычно может разглядеть небольшое плодное яйцо, прикрепившееся к стенке матки, и определить срок беременности.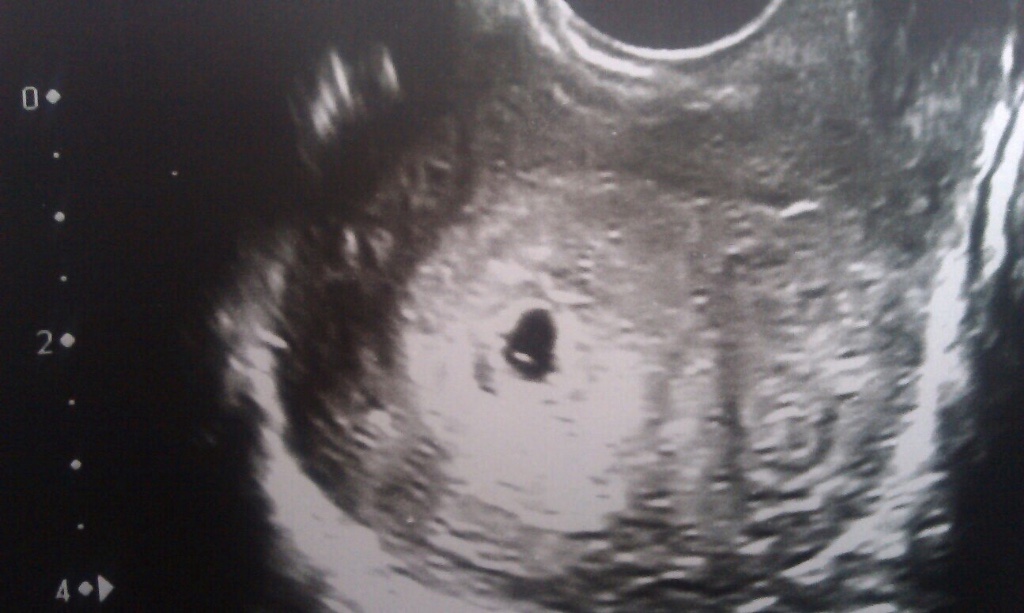 Эмбрион при этом обычно ещё не виден.
Эмбрион при этом обычно ещё не виден.
Кроме подтверждения факта беременности, УЗИ-исследование позволяет на ранних сроках выявить наличие патологий и других особенностей. Так, с помощью УЗИ на первом месяце можно исключить внематочную беременность, пузырный занос, угрозу выкидыша.
УЗИ на ранних сроках также позволяет увидеть многоплодную беременность. Вынашивание двойни или даже тройни – особая задача, как для врача, так и для будущей мамы.
Как делают УЗИ на первом месяце беременности?
УЗИ беременным женщинам делают двумя способами: трансвагинальным (с помощью влагалищного датчика) и трансабдоминальным (через брюшную стенку). Первый способ более точен и позволяет раньше определить, беременна ли женщина. Поэтому при УЗИ на первом месяце беременности используют именно его.
При проведении ультразвукового исследования на ранних сроках используется специальный датчик: он представляет собой пластиковый стержень диаметром 3 см, а длиной – около 12. На датчик надевается презерватив для исследований, на его поверхность наносится гель. Затем датчик вводится во влагалище на несколько сантиметров. Эта процедура не вызывает неприятных ощущений, проводится быстро и аккуратно. Уже через несколько минут врач зафиксирует на экране все необходимые данные, и исследование закончится.
Затем датчик вводится во влагалище на несколько сантиметров. Эта процедура не вызывает неприятных ощущений, проводится быстро и аккуратно. Уже через несколько минут врач зафиксирует на экране все необходимые данные, и исследование закончится.
Специальной подготовки для трансвагинального УЗИ на ранних сроках беременности не нужно, только в случае повышенного газообразования врач может назначить препараты от метеоризма.
Таким образом, УЗИ на первом месяце поможет точно определить, ожидаете ли вы малыша (а может, и не одного), точно определить срок, а также исключить внематочную беременность и другие патологические состояния. Этот безопасный и современный метод исследования, обладающий высокой информативностью, может применяться, начиная с 4-5 недели (или через несколько дней после задержки менструации).
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Что я увижу на 5-недельном сканировании на ранних сроках беременности, зачем мне ждать un
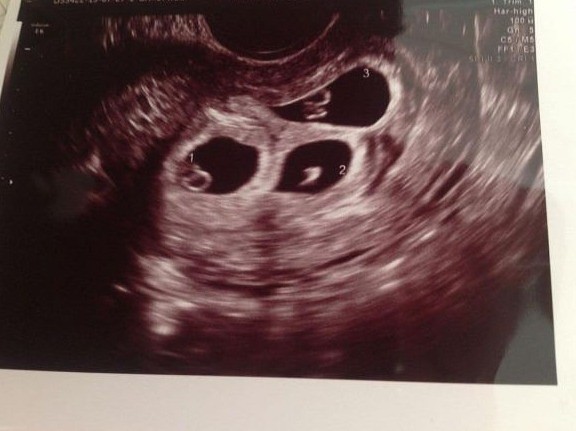
На 5 неделе беременности все настолько мелко, что на УЗИ очень мало что можно увидеть. Даже в 6 недель у некоторых людей может быть трудно увидеть эмбрион.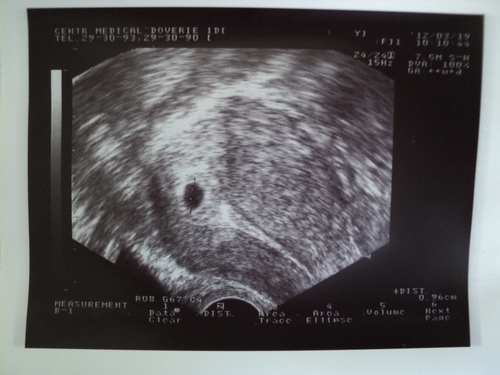
На изображении выше показана беременность 5 недель +, но не всегда это будет ясно для всех людей. Мы говорим «5 недель плюс», потому что, не имея возможности измерить эмбрион, мы можем измерить только средний диаметр мешочка, который представляет собой комбинацию трех измерений мешочка для получения приблизительной даты, но это не так точно и измеряет эмбрион.На этом этапе мы видим темную область с маленьким кружком внутри. Темная область — это плодный мешок, а маленький белый кружок — желточный мешок. Задача желточного мешка — обеспечивать растущий эмбрион питательными веществами до тех пор, пока плацента не возьмет верх во время беременности. Имея только желточный мешок, мы можем подтвердить, что беременность в правильном месте или не внематочная.
На изображении выше теперь показана 6-недельная беременность. На этом этапе можно довольно хорошо увидеть эмбрион и измерить срок беременности, но не всегда можно увидеть сердцебиение в это время.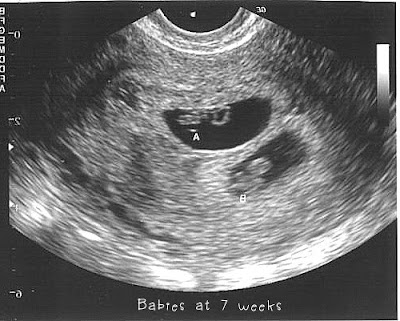 Если сердцебиение не видно, это может вызвать много беспокойства, ожидая повторного сканирования через неделю или около того, поэтому всегда лучше избегать возникновения такой ситуации. Вот почему в центре ультразвукового исследования раннего возраста мы предлагаем сканирование беременности на ранних сроках от 7 недель.
Если сердцебиение не видно, это может вызвать много беспокойства, ожидая повторного сканирования через неделю или около того, поэтому всегда лучше избегать возникновения такой ситуации. Вот почему в центре ультразвукового исследования раннего возраста мы предлагаем сканирование беременности на ранних сроках от 7 недель.
На этом изображении эмбрион в возрасте 7 недель имеет размеры примерно 10 мм от головы до низа или от макушки до крупа. Есть желточный мешок, но на данном изображении его не видно. Обычно на этом этапе можно отследить сердцебиение, поэтому мы, как правило, предлагаем сканирование на ранних сроках беременности в это время.Это поможет избежать беспокойства и стресса, связанных с ожиданием повторного сканирования, если все, что нужно увидеть, невозможно увидеть за один прием.
Однако здесь есть … Из-за изменчивости продолжительности цикла продолжительность цикла обычно оценивается в 28 дней, но может варьироваться от 21 до 35 дней. Если ваш цикл длиннее, вы можете быть немного менее беременными, чем 7 недель, с другой стороны, вы могли бы продвинуться дальше, если у вас более короткий цикл. Если мы стремимся к 7 неделям, то большую часть времени мы должны увидеть все, что нужно увидеть, за один прием.Ждать вашего ребенка действительно кажется долгим, особенно учитывая чувствительность сегодняшних тестов на беременность, которые позволяют нам знать, что мы беременны на столь раннем этапе, но оно того стоит.
Если ваш цикл длиннее, вы можете быть немного менее беременными, чем 7 недель, с другой стороны, вы могли бы продвинуться дальше, если у вас более короткий цикл. Если мы стремимся к 7 неделям, то большую часть времени мы должны увидеть все, что нужно увидеть, за один прием.Ждать вашего ребенка действительно кажется долгим, особенно учитывая чувствительность сегодняшних тестов на беременность, которые позволяют нам знать, что мы беременны на столь раннем этапе, но оно того стоит.
Важно помнить, что если вы испытываете кровотечение и / или боль, всегда важно исключить внематочную беременность. Возможно, стоит посетить отделение ранней оценки беременности. Там они могут сканировать и получать количественные измерения бета-ХГЧ (гормона беременности), которые в сочетании со сканированием могут предоставить дополнительную информацию, но, опять же, наблюдение и ожидание могут быть подходящим курсом действий.Подробнее о поздней внематочной беременности …..
Взгляните на блог ниже, чтобы увидеть больше изображений на разных этапах.
https://www.earlylife.co.uk/blogs/news/what-will-i-see-at-an-early-pregnancy-scan-1
Еще одно информативное чтение — https://www.earlylife.co.uk/blogs/news/what-is-an-ectopic-pregnancy
Что нет гестационного мешка на УЗИ
Вы можете быть обеспокоены, если сделаете УЗИ беременности только для того, чтобы услышать, что гестационный мешок не виден.Гестационный мешок охватывает развивающегося ребенка и содержит околоплодные воды. Узнайте, когда это обычно наблюдается, и различные причины, по которым его нельзя обнаружить на УЗИ на ранних сроках беременности.
Когда виден гестационный мешок?
Гестационный мешок — один из первых признаков беременности, который можно увидеть на трансвагинальном УЗИ. Трансвагинальное УЗИ обычно используется, потому что УЗИ брюшной полости гораздо менее точен на ранних сроках беременности.
Гестационный мешок обычно виден на УЗИ к 5 неделям гестации, но иногда виден уже на 3 неделях гестации.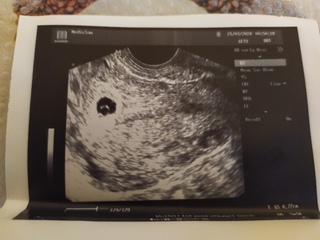
При определении на УЗИ диаметр мешочка составляет от 2 до 3 миллиметров, и он выглядит как белый ободок вокруг четкого центра в вашей матке. Если у вас также есть количественные тесты на беременность (сывороточные тесты на ХГЧ), гестационный мешок обычно становится видимым, когда уровень ХГЧ достигает 1500-2000.
Следующим шагом на УЗИ обычно является появление желточного мешка внутри гестационного мешка. Желточный мешок служит пищей для развивающегося эмбриона и обычно виден 5.Гестационный срок от 5 до 6 недель на трансвагинальном УЗИ.
Распространенные причины отсутствия гестационного мешка
Наличие гестационного мешка мало говорит о здоровье вашей беременности и не говорит о наличии эмбриона. Гестационный мешок — это, по сути, мешок, который окружает ребенка (когда он становится видимым) и содержит околоплодные воды.
Если гестационный мешок не выявляется при трансвагинальном УЗИ на ранних сроках примерно до 5 недель гестации, может произойти несколько вещей.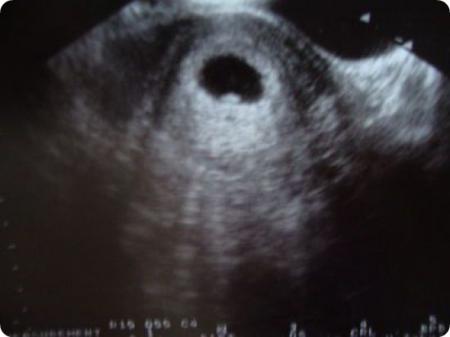
Если плодный мешок не виден, это может означать, что:
- Беременность преждевременная
- Беременность внематочная
- Беременность — выкидыш
Слишком ранняя беременность
Гестационный мешок обычно виден на трансвагинальном УЗИ где-то между 3-5 неделями беременности или к тому времени, когда ХГЧ достигнет 1500-2000. До этого, даже при жизнеспособной беременности, видимого гестационного мешка не будет. на УЗИ.
Но когда нет подтверждения уровня ХГЧ или каких-либо определенных доказательств даты беременности, беременность все еще может быть на очень ранних стадиях. В этом случае рекомендуется контрольное УЗИ.
Неправильное время — одна из наиболее частых причин неспособности увидеть гестационный мешок на раннем УЗИ, особенно при отсутствии таких симптомов, как кровотечение.
Если срок беременности определенно превышает 5 недель или уровень ХГЧ выше 2000, обнаружение отсутствия гестационного мешка с большей вероятностью указывает на проблему.
Внематочная беременность
Если в матке нет видимого гестационного мешка, существует вероятность внематочной беременности. Это может быть пугающим, но имейте в виду, что отсутствие гестационного мешка, скорее всего, связано с неправильными сроками.
Даже если обнаружена внематочная беременность, с ней можно хорошо справиться, если ее выявить на ранней стадии. Внематочная беременность все еще возможна, даже если у вас нет симптомов внематочной беременности.
Врач может диагностировать внематочную беременность и порекомендовать лечение без последующего ультразвукового исследования, если уровень ХГЧ достаточно высок, чтобы гестационный мешок определенно был виден, если беременность находилась в матке.
Эти беременности не всегда являются неотложной медицинской помощью при раннем обнаружении, и варианты лечения не всегда хирургические.
Выкидыш
Если вы испытали кровотечение на ранних сроках беременности или другие симптомы выкидыша, отсутствие гестационного мешка может означать, что у вас был очень ранний выкидыш (также называемый химической беременностью) или что ткань беременности уже покинула матку.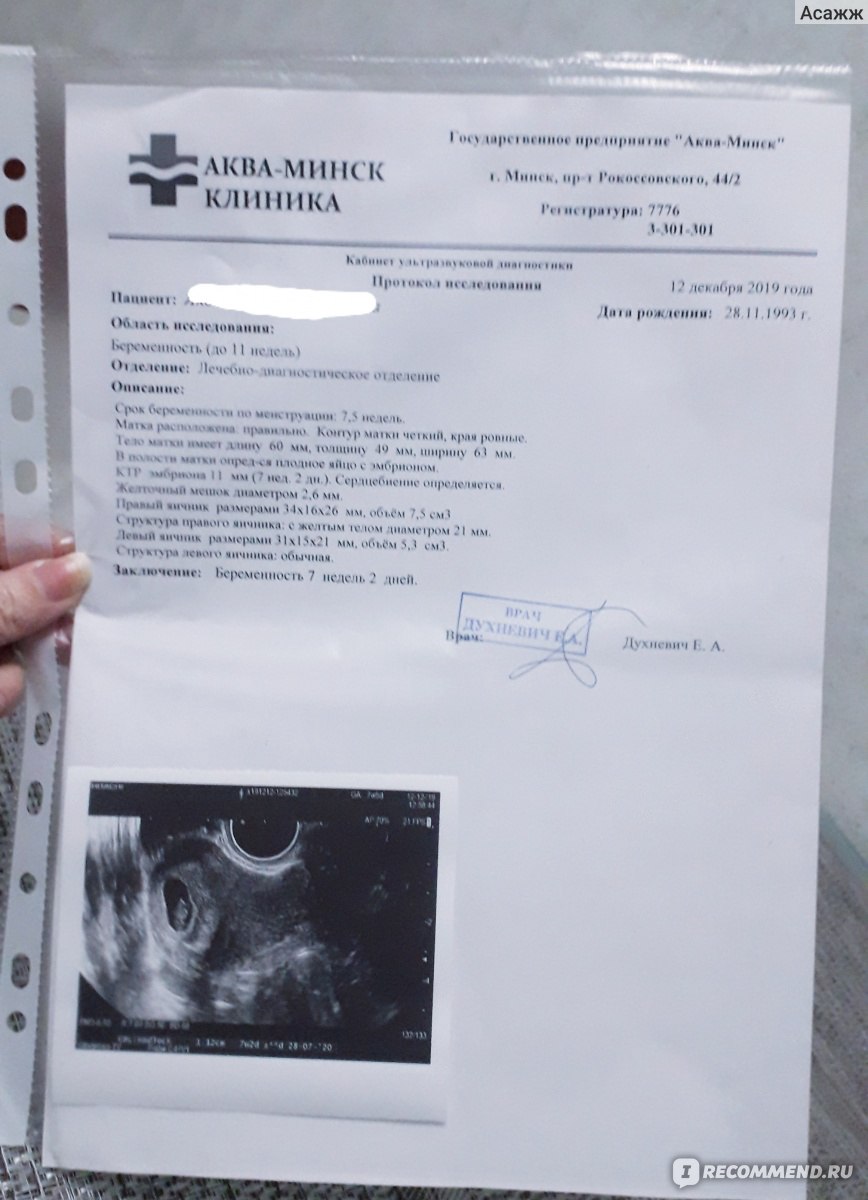
Если уровень ХГЧ падает вместе с отсутствием гестационного мешка, диагноз почти наверняка будет выкидышем.Как и в случае внематочной беременности, существуют различные варианты лечения выкидыша.
Что делать, если нет гестационного мешка
Врачам может быть сложно сразу определить, какое из вышеперечисленных объяснений стоит за беременностью без видимого гестационного мешка. Поэтому совершенно естественно чувствовать обеспокоенность и тревогу, а может быть, даже разочарование.
Вам могут сообщить (или увидеть в медицинских формах), что у вас «беременность неизвестного места», что просто означает, что ультразвуковое исследование не показало гестационный мешок, и врачи не уверены, внематочная ли это беременность или выкидыш. , или очень ранняя, но в остальном нормальная беременность.
Скорее всего, вас попросят вернуться на контрольное УЗИ и пройти мониторинг уровня ХГЧ. Вместе эти повторные тесты должны дать вам четкий ответ. Ожидание может быть трудным, но может потребоваться, чтобы ваш врач был уверен в вашем диагнозе.
Ультразвуковое исследование в течение 5 недель беременности: процедура, отклонения и многое другое
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами.Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление:
Неделя 5 — это обычно время, когда большинство женщин узнают о своей беременности. Если вы пропустили месячные, в последнее время чувствуете головокружение или усталость, а также испытываете перепады настроения, возможно, вы беременны. Чтобы подтвердить то же самое, вам нужно будет пойти к врачу и сделать УЗИ.Именно на 5-й неделе проводится первое УЗИ; и если вы подозреваете, что беременны, проконсультируйтесь с врачом, чтобы подтвердить то же самое.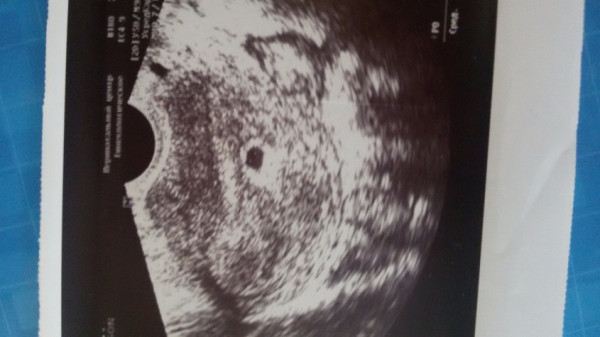 И читайте дальше, чтобы узнать, что происходит на пятой неделе УЗИ!
И читайте дальше, чтобы узнать, что происходит на пятой неделе УЗИ!
Когда вам следует сделать первое ультразвуковое сканирование?
Вам необходимо пройти первое ультразвуковое исследование примерно на пятой неделе беременности, потому что именно тогда появляются первые признаки сердцебиения. Это поможет подтвердить наличие ребенка в утробе матери.Ультразвуковое исследование на этой неделе помогает визуально подтвердить присутствие ребенка на ранних сроках беременности.
Есть много причин, по которым пятая неделя идеально подходит для проверки на беременность, потому что любое время до этого не может помочь подтвердить новости. Изрядное количество беременностей до пятой недели прерывается по нескольким причинам. Итак, это идеальное время для проведения ультразвукового исследования.
Почему вам нужно пройти ультразвуковое сканирование через 5 недель?
Есть много причин для проведения ультразвукового исследования на 5 неделе беременности, а именно:
- Ультразвуковое сканирование, выполняемое в течение 5-й недели, которое, возможно, будет вашим первым ультразвуковым сканированием, поможет врачу проверить и подтвердить, есть ли у вас один или несколько детей.

- Ваш врач сможет проверить наличие аномалий с помощью ультразвукового исследования. Хотя это происходит на ранних сроках беременности, ваш врач осмотрит желточный мешок и гестационный мешок на предмет каких-либо отклонений.
- Ультразвук на этом этапе поможет подтвердить, нормально ли растет ребенок, особенно если это ваша вторая беременность, и если у вас ранее была проблемная беременность или вы ожидаете двойню.
- С помощью УЗИ можно определить размер ребенка.
Как подготовиться к сканированию беременности на пятой неделе
Первое, что порекомендует вам врач, — это выпить много воды во время сканирования беременности на 5 -й неделе, чтобы у вас был полный мочевой пузырь. Это подтолкнет ребенка вверх и, таким образом, сонографист получит четкое изображение эмбриона. На этом этапе ваш ребенок будет размером с семечко яблока, поэтому необходимо, чтобы он был хорошо виден.
Для ультразвукового исследования вам будет предложено лечь на стол для осмотра.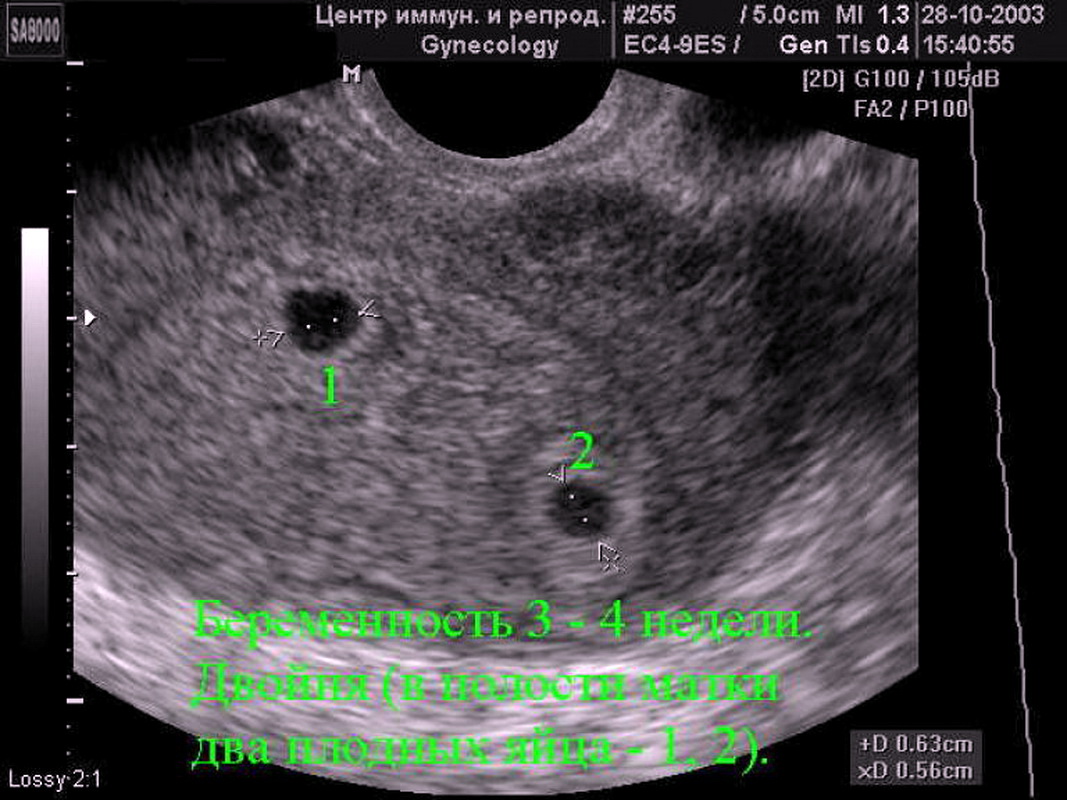 Специалист по ультразвуку нанесет смазывающий гель на нижнюю часть живота, а затем проведет по нему палочкой. Проводя палочку, лаборант сможет определить местонахождение гестационного мешка и сердцебиения ребенка. Волны помогут создать четкое изображение плода на экране. Во время процесса важно сохранять спокойствие. Однако, если техник не может определить местонахождение гестационного мешка из-за плохого окна в брюшной полости, он может предложить трансвагинальное сканирование.Ранние сроки беременности могут быть очень сложными для вас, потому что у вас могут возникнуть головные боли, утомление и головокружение. Сохранение спокойствия поможет снизить стресс и поможет лучше бороться с симптомами.
Специалист по ультразвуку нанесет смазывающий гель на нижнюю часть живота, а затем проведет по нему палочкой. Проводя палочку, лаборант сможет определить местонахождение гестационного мешка и сердцебиения ребенка. Волны помогут создать четкое изображение плода на экране. Во время процесса важно сохранять спокойствие. Однако, если техник не может определить местонахождение гестационного мешка из-за плохого окна в брюшной полости, он может предложить трансвагинальное сканирование.Ранние сроки беременности могут быть очень сложными для вас, потому что у вас могут возникнуть головные боли, утомление и головокружение. Сохранение спокойствия поможет снизить стресс и поможет лучше бороться с симптомами.
Сколько времени нужно, чтобы выполнить ультразвуковое сканирование на 5 неделе беременности?
Ультразвуковое сканирование занимает от 20 до 30 минут. Техник нанесет гель и проведет палочкой по вашему животу, что поможет получить четкое изображение на мониторе. Весь процесс должен занять максимум 30 минут или час. При желании вы также можете запросить фотографию УЗИ.
При желании вы также можете запросить фотографию УЗИ.
Как выполняется ультразвуковое сканирование через 5 недель?
Процесс прост: врач попросит вас выпить воды перед сеансом. Тогда вам придется лечь на спину на экзаменационный стол. После этого техник нанесет гель на ваш живот и проведет по нему ультразвуковым устройством или палочкой, чтобы вывести изображение на монитор. Вы также можете взять своего партнера, чтобы он помог вам в этом процессе.Это действительно будет особенный момент для вас, то есть когда вы увидите своего ребенка в утробе матери. Наслаждайтесь моментом и следуйте указаниям врача.
Что вы увидите на сканировании на пятой неделе беременности?
Во время сканирования вы сможете увидеть гестационный мешок вместе с желточным мешком, который образуется примерно на 5 -й неделе . У близнецов вы также можете увидеть желточный мешок вместе с полюсами плода. Если вы носите однояйцевых близнецов, вы увидите один гестационный мешок вместе с двумя желточными мешочками с эмбрионом где-то около 1. Длина 25 мм.
Длина 25 мм.
Гестационный мешок — это черная область, а желточный мешок — это маленький белый кружок в верхнем левом углу мешка. Это также источник питательных веществ для плода. Вы можете увидеть эмбрион только через пять недель, потому что в противном случае он размером с рисовое зерно. Однако это можно увидеть и раньше, чем через 5 недель, используя высокопроизводительные машины. Опытный сонограф сможет увидеть мешок и с помощью трансвагинального сканирования.
Можете ли вы узнать, вынашиваете ли вы близнецов на 5 неделе беременности?
Да, проведя ультразвуковое сканирование на 5 неделе, ваш врач или техник сможет определить, вынашиваете ли вы близнецов или нет.Вы сможете увидеть их в зависимости от того, являются ли близнецы разнояйцевыми или однояйцевыми.
Что делать, если ультразвуковое сканирование ничего не показывает?
Если ваш врач ничего не видит на УЗИ 5-й недели, важно спросить ее, присутствует ли желточный мешок или нет. Иногда ребенок может быть слишком маленьким, чтобы его можно было увидеть на УЗИ. Если на 5 неделе беременности мешочек отсутствует, это может означать следующее.
Иногда ребенок может быть слишком маленьким, чтобы его можно было увидеть на УЗИ. Если на 5 неделе беременности мешочек отсутствует, это может означать следующее.
- Вам были назначены неправильные даты, и через несколько дней на снимке должен появиться ребенок.
- Это внематочная беременность.
- Это выкидыш.
Что делать, если при сканировании обнаруживаются отклонения от нормы?
Ультразвук может помочь обнаружить аномалии желточного мешка, полюса плода и гестационного мешка. В зависимости от степени тяжести патологии вы можете следовать процедурам, указанным врачом.
Является ли это сканирование частью повседневного ухода за беременными?
Ультразвуковое сканирование, выполняемое на 5 неделе беременности, является первым ультразвуковым сканированием, поэтому является регулярной частью процесса беременности.Это сканирование определит, беременны вы или нет.
Ультразвуковое сканирование очень важно, чтобы исключить любые проблемы, которые могут возникнуть во время беременности. Сканирование на 5-недельную беременность — это первое сканирование на беременность, поэтому не пропускайте это сканирование или те, что были после этого сканирования. Сделайте это сканирование, чтобы подтвердить свою беременность и состояние эмбриона и начать свой путь к материнству.
Сканирование на 5-недельную беременность — это первое сканирование на беременность, поэтому не пропускайте это сканирование или те, что были после этого сканирования. Сделайте это сканирование, чтобы подтвердить свою беременность и состояние эмбриона и начать свой путь к материнству.
Следующая неделя : УЗИ беременности через 6 недель
Беременность в 5 недель: симптомы, советы, развитие ребенка
Вам не обязательно делать первое УЗИ на пятой неделе беременности.Во многих случаях ваш врач назначит встречу и УЗИ примерно на 8 или 9 неделе
Если беременность связана с какими-либо рисками, на этой неделе вам все равно могут пройти УЗИ. У специалиста есть возможность увидеть оплодотворенную яйцеклетку примерно на 5 неделе беременности. Сердцебиение можно услышать на 6 неделе.
Обычно во время беременности УЗИ проводят с помощью абдоминального датчика, но на ранних сроках беременности врач все еще может провести трансвагинальное обследование.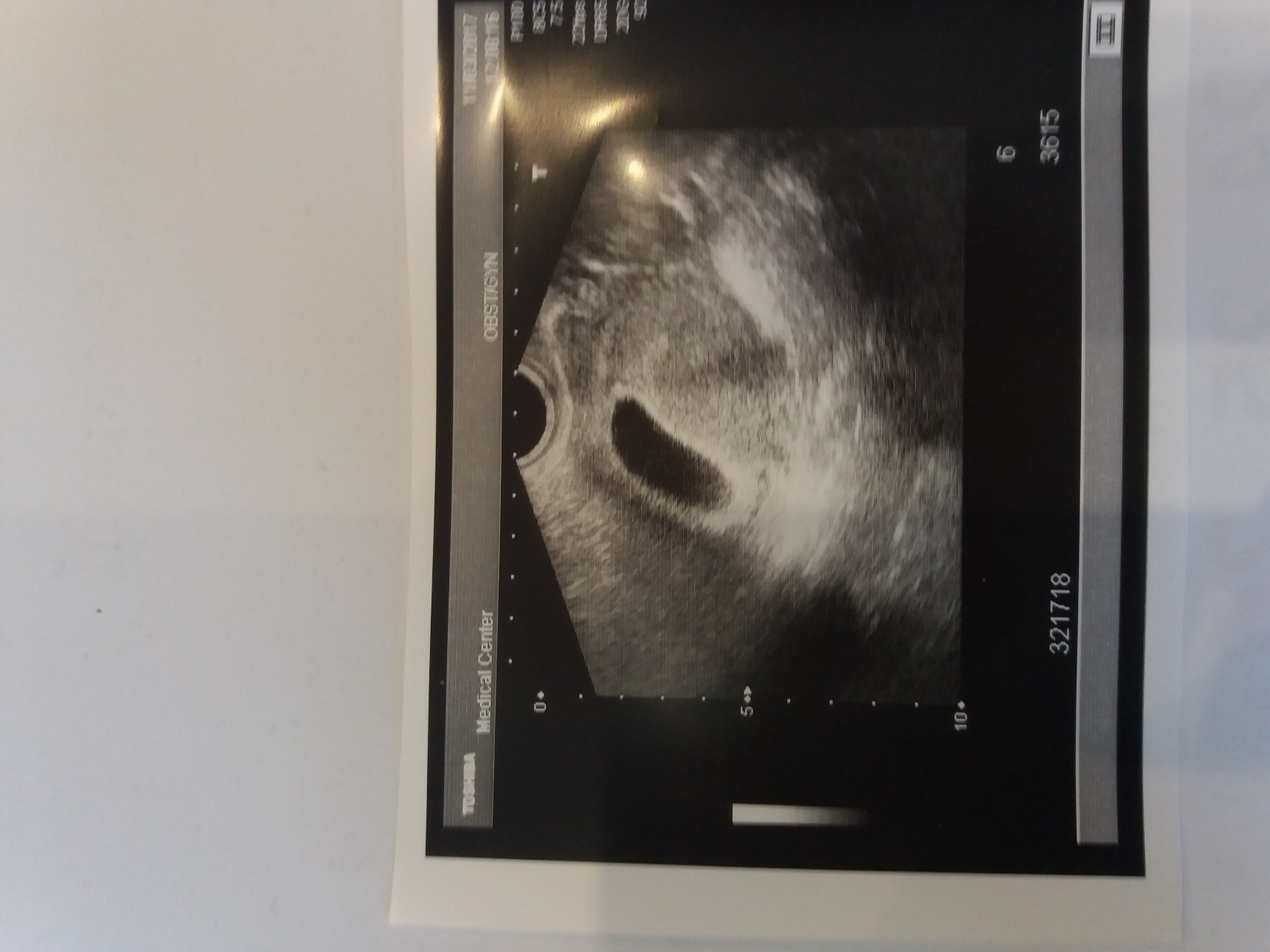
Первое ультразвуковое исследование помогает подтвердить сердцебиение плода и то, что беременность не внематочная. Позже он позволяет увидеть расположение плаценты и пуповины, а также оценить общее состояние ребенка. Ультразвук позволяет следить за успешным течением беременности.
Есть несколько привычек, которые помогут вам быть здоровее и комфортнее на ранних сроках беременности:
- Начните придерживаться более здоровой диеты: употребление в пищу таких продуктов, как листовая зелень, фрукты, рыба с низким содержанием ртути, нежирный животный белок, злаки и крупы, овощи, семена и орехи, могут помочь вам и вашему ребенку оставаться здоровыми во время беременности.Вам также следует избегать алкоголя, табака, чрезмерного количества кофеина, рыбы с высоким содержанием ртути, сырого мяса и непастеризованных молочных продуктов.
- Делайте упражнения регулярно: заниматься спортом во время беременности совершенно безопасно.
 Если вы не чувствуете сильной усталости или тошноты, найдите время, чтобы развить выносливость и укрепить мышцы.
Если вы не чувствуете сильной усталости или тошноты, найдите время, чтобы развить выносливость и укрепить мышцы. - Слушайте свое тело: создать ребенка — это тяжелый труд! Усталость — это то, чего вы можете ожидать на 5 неделе беременности, поэтому отдохните, если вы чувствуете усталость.
- Найдите то, что работает при утреннем недомогании: есть много способов облегчить утреннее недомогание, например браслеты для акупрессуры, имбирные капсулы и леденцы, уменьшающие тошноту. Найдите то, что заставляет вас чувствовать себя лучше, но не забудьте сначала проконсультироваться с врачом.
- Избегайте поездок в районы, зараженные вирусом Зика.
Секс на 5 неделе беременности
Для вас безопасно заниматься сексом на любом сроке беременности. Некоторые женщины на этой стадии испытывают повышенное половое влечение.Но имейте в виду, что такие симптомы, как утреннее недомогание, могут отвлечь вас от секса на пятой неделе беременности, что является нормальным явлением.
Некоторые женщины могут легко заметить пятнистость после секса. Это происходит потому, что шейка матки стала более нежной и васкуляризованной. Если кровянистые выделения не прекратятся, беспокоиться не о чем.
- Пройдите тест на беременность после пропуска менструации.
- Запишитесь на первую дородовую консультацию к врачу.
- Начните принимать витамины для беременных.
- Развивайте здоровое питание и занимайтесь спортом.
- Пейте много воды.
- Слушайте сигналы своего тела и отдыхайте столько, сколько вам нужно.
- Заведите дневник беременности — это поможет вам запомнить каждую деталь на долгие годы!
Что спросить у врача?
Как только вы получите положительный результат теста на беременность, самое время записаться на прием к акушеру-гинекологу. Они смогут посоветовать вам, чего ожидать на 5 неделе беременности, а также определить ваш гестационный возраст и дату родов.Они, вероятно, закажут анализы, изучат вашу семейную историю и назначат вам УЗИ.
Обсудите любые симптомы со своим врачом. Они также могут лучше всего ответить на ваши сомнения, порекомендуя лучшие пренатальные добавки, соответствующие размеру вашего 5-недельного эмбриона.
5-я неделя беременности может принести много изменений, от положительного теста на беременность до многих симптомов, которые могут развиться у вас. Это нормально — чувствовать тревогу, когда вы обнаруживаете, что ожидаете, но вам также следует наслаждаться этими неделями, поскольку ваше тело приспосабливается к новой жизни.Хотя ваш 5-недельный ребенок еще далек от встречи с миром, он уже быстро растет в вашем животе. 8 месяцев до конца жизни могут показаться долгим сроком, но вы будете держать своего ребенка на руках раньше, чем это заметите.
Оценка гестационного мешка — StatPearls
Непрерывное обучение
Гестационный мешок — это первая структура, которую можно увидеть при беременности при УЗИ уже на 4,5–5 неделях гестационного возраста, но она специфична для диагностики внутриутробной беременности только на 97,6%.Акушерское УЗИ на ранних сроках беременности необходимо для дифференциации внутриутробной беременности, беременности неизвестного происхождения и внематочной беременности, а также для оценки жизнеспособности беременности. В этом упражнении рассматривается интерпретация результатов акушерского УЗИ на ранних сроках беременности и подчеркивается роль межпрофессиональной группы в оценке и обеспечении последующего ухода за пациентами, у которых диагностирована беременность с неизвестным местонахождением или неопределенной жизнеспособностью.
Цели:
Описать эмбриональное развитие и сонографические особенности ранней беременности между 5 и 8 неделями гестации и их особенности для установления диагноза внутриутробной беременности.
Ознакомьтесь с методикой проведения комплексного двухмерного акушерского УЗИ в первом триместре.
Обобщите используемые в настоящее время критерии для постановки диагноза невынашивания беременности на ранних сроках.
Объясните важность сотрудничества и общения между межпрофессиональной командой для улучшения результатов для пациенток с диагнозом беременности неизвестного местоположения или неопределенной жизнеспособности.
Введение
Гестационный мешок — это заполненная жидкостью структура, окружающая эмбрион в течение первых нескольких недель эмбрионального развития. Это первая структура, обнаруживаемая при беременности при УЗИ уже на 4,5–5 неделях гестационного возраста, и она на 97,6% специфична для диагностики внутриутробной беременности (IUP) [1].
Анатомия и физиология
Матка — это женский репродуктивный орган, который можно визуализировать с помощью трансабдоминального или трансвагинального ультразвукового исследования кзади от мочевого пузыря и кпереди от толстой кишки.Яичники — это парные репродуктивные органы, которые находятся латеральнее матки в полости малого таза. Матка состоит из трех частей: шейки матки, тела и дна. У небеременных женщин полость матки разрушается. На ранних сроках беременности, на сроке от 4,5 до 5 недель, гестационный мешок появляется в центральной части тела матки, первоначально его диаметр составляет 2–3 мм [2].
Показания
При отсутствии каких-либо симптомов УЗИ плода в первом триместре следует проводить на сроке от 11 до 13 недель, чтобы установить гестационный возраст и оценить жизнеспособность.[3] Ранняя беременность с симптомами боли в животе, тазовой боли и вагинального кровотечения требует обследования с помощью УЗИ органов малого таза, чтобы дифференцировать IUP, беременность неизвестного происхождения и внематочную беременность.
Оборудование
Комплексное двухмерное акушерское ультразвуковое исследование в первом триместре включает трансабдоминальные и трансвагинальные исследования. Криволинейный датчик (от 1 до 6 МГц) используется для трансабдоминального доступа, в то время как высокочастотный (от 7,5 до 10 МГц) трансвагинальный датчик является выбором для тазовой части ультразвукового исследования.[4]
Методика
Сначала проводится трансабдоминальное обследование, при котором основное внимание уделяется визуализации всей матки, а также придатков с обеих сторон. Пациент должен локализовать свою боль, и экзаменатор получает специальные изображения этой области. Таз обследуется на предмет признаков гемоперитонеума, и, если обнаружено скопление внематочной жидкости, проводится сканирование верхней части живота (мешок Моррисона и параколические желоба) для определения степени кровотечения. Затем выполняется трансвагинальная часть исследования, в ходе которой основное внимание уделяется дальнейшей оценке матки, маточных труб и яичников.[4] Трансвагинальная сонография (TVS) дает улучшенное разрешение по сравнению с трансабдоминальным доступом, в первую очередь из-за используемых более высоких частот, а также из-за отсутствия деформации луча передней брюшной стенкой. Трансвагинальное УЗИ также не требует полного мочевого пузыря. [5] Ультрасонография в M-режиме считается безопасной на всех сроках беременности. Допплерография связана с гораздо более высоким выходом энергии и рекомендуется только при наличии клинических показаний [3].
Средний диаметр гестационного мешка (mGSD) рассчитывается путем усреднения измерений, полученных в трех ортогональных плоскостях.Другими словами, его можно вычислить, сложив измерения высоты, ширины и длины и разделив полученную сумму на 3. [6]
Клиническая значимость
Пациенты с ранней беременностью, имеющие клинические симптомы боли в животе, тазовой боли или вагинального кровотечения, должны быть оценены с помощью ультразвукового исследования органов малого таза и определения уровня хорионического гонадотропина человека (В-ХГЧ) в сыворотке крови, которые в сочетании друг с другом могут помочь в этом. ведение пациентов. Эти два теста помогают дифференцировать IUP, беременность неизвестного происхождения и внематочную беременность.
Эмбриональное развитие между 5 и 7 неделями беременности следует предсказуемой схеме, которую можно использовать на ранних сроках беременности для определения места беременности и гестационного возраста. Первый сонографический признак беременности — гестационный мешок, который появляется на сроке от 4,5 до 5 недель. Нормальный гестационный мешок представляет собой круглую структуру в центральной эхогенной части тела матки, первоначально имеющую диаметр 2–3 мм и увеличивающуюся на 1,13 мм в день. К 5,5 неделе беременности можно увидеть тонкостенную круглую структуру, желточный мешок, внутри гестационного мешка, который достигает примерно 6 мм к тому времени, когда желточный мешок становится видимым.К шести неделям беременности в желточном мешке становится видна структура размером 1-2 мм, которая представляет собой эмбрион. Размер эмбриона измеряется с помощью оценки длины копыта (CRL), которая является наиболее точным инструментом оценки гестационного возраста на ранних сроках беременности. К восьми неделям беременности проявляются зачатки головы, тела и конечностей. [2] [7]
Идентификация внутриматочного гестационного мешка с помощью ультрасонографии имеет 97,6% специфичность для диагностики IUP, в то время как визуализация желточного мешка имеет 100% специфичность.[1] Гестационный мешок выглядит нормально, гладкий, круглый или овальный и находится в центральной части матки (другие места гестационного мешка должны вызывать опасения при внематочной беременности). Если сбор внутриматочной жидкости не является круглым / овальным, тогда можно применить термин «псевдогестационный мешок». «Псевдогестационный мешок» имеет острые края с возможными обломками внутри просвета и может быть замечен при внематочной беременности [8]. В некоторых случаях до развития желточного мешка наблюдаются признаки двойного мешка или внутриподвесные признаки.Признак двойного мешка и признак внутриполостного люфта представляют собой два слоя децидуальной оболочки в стенке матки и выглядят как эхогенные кольца, окружающие гестационный мешок, что убедительно указывает на ВМД, но не всегда присутствует [9].
Учитывая предсказуемость раннего эмбрионального развития, диаметр гестационного мешка определенного размера без эмбриона является признаком несостоятельности беременности. Средний диаметр мешка (MSD) 25 мм без эмбриона указывает на несостоятельность беременности, в то время как MSD между 16 и 25 мм без эмбриона указывает на возможную несостоятельность беременности.Дополнительные критерии диагностики несостоятельности беременности включают неспособность развития желточного мешка через две или более недель после визуализации гестационного мешка и неспособность эмбриона с сердцебиением развиваться через 11 или более дней после визуализации желточного мешка внутри гестационного мешка. В этом случае повторное УЗИ возможно через 11–14 дней. [8] [10]
В прошлом «дискриминационные уровни» B-hCG были методом, помогающим в диагностике и ведении беременности на ранних сроках. Однако исследования показали, что уровни B-hCG в сыворотке значительно различаются во время беременности, и не следует полагаться исключительно на уровень изолированного B-hCG в сыворотке при диагностике ранней беременности, когда нет окончательной IUP, идентифицированной сонографически.[11] Скорее, рекомендуются серийные уровни B-hCG в дополнение к повторной визуализации, когда диагноз неясен. В случаях ранней беременности, когда выявлено неспецифическое скопление внутриматочной жидкости у пациентов с повышенным уровнем B-hCG, которые клинически стабильны, наиболее подходящим диагнозом является беременность неизвестного происхождения. Поскольку частота внематочных беременностей составляет примерно 2%, неспецифический сбор внутриматочной жидкости с нормальной визуализацией придатков с большей вероятностью свидетельствует о ранней внутриутробной беременности.В этих случаях рекомендуется повторная визуализация и анализ B-hCG через 48–72 часа [12].
Улучшение результатов группы здравоохранения
Женщины, обращающиеся за оценкой боли в животе или вагинального кровотечения с повышенным уровнем B-hCG, представляют диагностическую дилемму на ранней стадии беременности, если визуализирующее исследование четко не демонстрирует внутриутробную беременность. Усилия межпрофессиональной команды улучшат результаты диагностики и лечения этих случаев.
Для женщин детородного возраста тест на беременность является первым шагом в оценке поданной жалобы.Если состояние пациентки клинически стабильно, а тест на беременность положительный, необходимо провести УЗИ органов малого таза, чтобы оценить место беременности. Если выявлена внематочная беременность, команда акушеров-гинекологов должна быть вовлечена в лечение пациентки как можно скорее. Тем не менее, в случае беременности неизвестного местоположения, клинический врач должен организовать тщательное наблюдение, а пациенту необходимы строгие меры предосторожности при возвращении, учитывая возможность ранней внематочной беременности. Медсестра с акушерской / неонатальной специализацией может оказать большую помощь, поскольку она может помочь независимо от диагноза и направления лечения, консультируя пациента и помогая в любых процедурах.Эта ситуация требует осмотрительности и взаимодействия между разными поставщиками, чтобы обеспечить надлежащее наблюдение. Радиологи должны быть знакомы с нормальными и ненормальными результатами ультразвукового исследования на ранних сроках беременности и использовать самые консервативные критерии при оценке жизнеспособности и диагностике несостоятельности беременности. Направляющий врач должен предоставить историю болезни и определить количественный уровень B-hCG, чтобы помочь радиологу в интерпретации результатов визуализационных исследований. В составе команды лечащие врачи, практикующие медсестры, акушеры-гинекологи и радиологи должны сотрудничать, чтобы защитить мать и ребенка и вмешиваться только в случаях окончательной внематочной беременности или неудачной беременности.(Уровень I)
Межпрофессиональный командный подход необходим для управления этими случаями и достижения наилучшего варианта управления. [Уровень 5]
Повышение квалификации / Вопросы для повторения
Рисунок
Эндовагинальное УЗИ матки в коронарной плоскости с большим пустым гестационным мешком. Предоставлено доктором Майклом Ламбертом
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрёма 2014» (Public Domain)
Рисунок
Ретровертированная матка с гестационным мешком (GS) внутри эндометриального эха матки и содержит желточный мешок (YS).Предоставлено доктором Майклом Ламбертом
Рисунок
Заключительное трансабдоминальное УЗИ через 8 недель, показывает гестационный мешок 7,3 мм без плода. Предоставил Трипти М. Мэтью, доктор медицины, магистр здравоохранения, магистр делового администрирования, доктор философии.
Рисунок
Нормальный плодный мешок. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Richardson A, Gallos I, Dobson S, Campbell BK, Coomarasamy A, Raine-Fenning N. Точность ультразвукового исследования первого триместра в диагностике внутриутробной беременности до визуализации желточный мешок: систематический обзор и метаанализ.Ультразвуковой акушерский гинекол. 2015 август; 46 (2): 142-9. [PubMed: 25393076]
- 2.
- Doubilet PM. Ультразвуковое исследование первого триместра. Radiol Clin North Am. 2014 ноя; 52 (6): 1191-9. [PubMed: 25444100]
- 3.
- Salomon LJ, Alfirevic Z, Bilardo CM, Chalouhi GE, Ghi T., Kagan KO, Lau TK, Papageorghiou AT, Raine-Fenning NJ, Stirnemann J, Suresh S, Tabor A, Timor -Трич И.Е., Той А., Йео Г. Практические рекомендации ISUOG: выполнение ультразвукового исследования плода в первом триместре.Ультразвуковой акушерский гинекол. 2013 Янв; 41 (1): 102-13. [PubMed: 23280739]
- 4.
- Mausner Geffen E, Slywotzky C, Bennett G. Ловушки и советы в диагностике внематочной беременности. Abdom Radiol (Нью-Йорк). 2017 Май; 42 (5): 1524-1542. [PubMed: 28144719]
- 5.
- Moorthy RS. ТРАНСВАГИНАЛЬНАЯ СОНОГРАФИЯ. Med J Вооруженные силы Индии. 2000 Июль; 56 (3): 181-183. [Бесплатная статья PMC: PMC5532046] [PubMed: 28790701]
- 6.
- Капфхамер Д.Д., Паланиаппан С., Саммерс К., Кассель К., Манкузо А.С., Райан Г.Л., Шах Д.К.Разница между средним диаметром гестационного мешка и длиной копчика как маркером потери беременности в первом триместре после экстракорпорального оплодотворения. Fertil Steril. 2018 Янв; 109 (1): 130-136. [Бесплатная статья PMC: PMC6248327] [PubMed: 29175064]
- 7.
- Blaas HG. Выявление структурных аномалий в первом триместре с помощью УЗИ. Лучшая практика Res Clin Obstet Gynaecol. 2014 Апрель; 28 (3): 341-53. [PubMed: 24355991]
- 8.
- Doubilet PM, Benson CB, Bourne T., Blaivas M, Общество радиологов в ультразвуковой многопрофильной группе по диагностике выкидыша в раннем первом триместре и исключению жизнеспособной внутриутробной беременности.Барнхарт К.Т., Бенасерраф Б.Р., Браун Д.Л., Филли Р.А., Фокс Дж.С., Голдштейн С.Р., Кендалл Дж.Л., Лайонс Е.А., Портер М.Б., Преториус Д.Х., Тимор-Тритч И.Е. Диагностические критерии нежизнеспособной беременности в начале первого триместра. N Engl J Med. 2013 10 октября; 369 (15): 1443-51. [PubMed: 24106937]
- 9.
- Doubilet PM, Benson CB. Признак двойного мешка и признак внутриположения на ранних сроках беременности: надежность и частота встречаемости. J Ultrasound Med. 2013 июл; 32 (7): 1207-14. [PubMed: 23804343]
- 10.
- Прейслер Дж., Копейка Дж., Исмаил Л., Ватанан В., Фаррен Дж., Абдалла И., Баттачарджи П., Ван Холсбек С., Боттомли С., Гулд Д., Джонсон С., Сталдер С., Ван Калстер Б., Гамильтон Дж., Тиммерман Д., Борн T. Определение безопасных критериев диагностики выкидыша: проспективное наблюдательное многоцентровое исследование. BMJ. 2015 23 сентября; 351: h5579. [Бесплатная статья PMC: PMC4580727] [PubMed: 26400869]
- 11.
- Doubilet PM, Benson CB. Еще одно свидетельство против надежности дискриминационного уровня хорионического гонадотропина человека.J Ultrasound Med. 2011 декабрь; 30 (12): 1637-42. [PubMed: 22123998]
- 12.
- Mazzariol FS, Робертс Дж., Оу С.К., Риччи З., Кенигсберг М., Штайн М.В. Жемчужины и подводные камни в акушерской сонографии в первом триместре. Clin Imaging. 2015 март-апрель; 39 (2): 176-85. [PubMed: 25457572]
Гестационный мешок — обзор
БИОМЕТРИЧЕСКИЕ ПАРАМЕТРЫ
ГЕСТАЦИОННЫЙ мешок
Гестационный мешок можно увидеть трансвагинально уже на 4 неделе беременности, когда его больший диаметр составляет 2 мм с соответствующим хорионическим гонадотропином человека ( ХГЧ) составляет около 1000 мМЕ / мл (международный эталонный препарат или IRP).Его средний диаметр имеет линейную зависимость от GA и увеличивается на 1,0–1,2 мм / день до появления полюса плода с его сердцебиением размером 10 мм с соответствующими уровнями ХГЧ около 12000 мМЕ / мл (IRP).
ДЛИНА КОРОНЫ – ПАЛЬЦА
CRL — это наибольшая длина эмбриона или плода, которую можно измерить, за исключением конечностей и желточного мешка. 14 Эмбрион становится плодом через 10 недель беременности (71 полный день на основе LMP). Точность CRL при датировании беременности зависит от хорошей корреляции между этим измерением и возрастом плода в период, когда рост быстрый и минимальное влияние патологии плода.CRL позволяет прогнозировать возраст плода с погрешностью 3 дня (90% доверительный интервал) от 7 до 10 недель и 5 дней от 10 до 14 недель беременности. CRL увеличивается примерно на 10 мм в неделю с 8 по 12 недель, и простое правило для получения GA следующее: GA (неделя) = CRL (см) + 6,5. 14,22
ИЗМЕРЕНИЕ ГОЛОВЫ
Размер головки плода был одним из наиболее полезных и проверенных измерений для определения ГА. БЛД является наиболее широко используемым показателем с наибольшей точностью в период от 12 до 22 недель, снижаясь после этого периода из-за более широкой индивидуальной вариации.БЛД демонстрирует линейный рост на 3 мм в неделю с 14 по 28 недели и на 2 мм в неделю до родов. 5,22 Измерение проводится на уровне плоскости, определяемой следующими внутримозговыми ориентирами: передние рога бокового желудочка и прозрачная полая перегородка спереди, таламус и третий желудочек по центру, а также затылочные рога желудочка головного мозга. , cisterna venae magnae cerebri и островок сзади. Измерение проводится от внешнего стола проксимального отдела черепа до внешнего стола дистального отдела черепа, при этом кости черепа перпендикулярны ультразвуковому лучу. 14 Затылочно-лобный диаметр (OFD) измеряется в той же плоскости, что и BPD, с помощью штангенциркуля, размещенного на внешнем столе черепа. Этот параметр можно использовать для расчета окружности головы (HC) и головного индекса (CI). Вариации формы головки плода (долихоцефалия, брахицефалия) и положения плода могут влиять на диагностическую точность БЛД. В случае аномального CI, определяемого как отношение BPD к OFD (нормальное значение 0,75–0,85), HC можно использовать вместо BPD, чтобы избежать этой ловушки. 22 У плодов с преждевременным разрывом плодных оболочек, тазовым предлежанием или многоплодной беременностью БЛД ненадежна для оценки истинного ГВ. 19,22
HC измеряется либо на том же уровне BPD непосредственно с помощью измерителя следа, либо косвенно вычисляется с использованием такой формулы, как: HC = (BPD + OFD) × 1,57. Прямой метод систематически завышает расчетную УВ менее чем на 1,5%. HC вырастает примерно на 14 мм в неделю между 14 и 17 неделями и на 5 мм в неделю в ближайшем будущем. 22 Измерение головы — плохой метод скрининга аномалий роста плода, поскольку его обычно не применяют до позднего времени, как при симметричном ограничении роста, так и при микроцефалии.
РАЗМЕР АБДОМИНАЛА
Размер живота оценивается путем измерения среднего диаметра живота (MAD) или окружности живота (AC) (рис. 9.1) на уровне желудка и разветвления главной воротной вены на правую и левую. ветви, следя за тем, чтобы сечение было как можно более круглым и не деформировалось под давлением зонда.Самый точный AC — это наименьший полученный результат, поскольку он более точно соответствует плоскости, перпендикулярной позвоночнику, на уровне печеночной вены. Подобно расчету HC, измерение может быть прямым (эллипс или след) или производным от поперечного диаметра живота и переднезаднего диаметра живота (MAD). Из-за неправильной формы живота плода прямой метод оценивает косвенный примерно на 5%; это изменение может иметь значение при оценке веса плода. 24
AC демонстрирует линейный рост в среднем на 11–12 мм в неделю на протяжении всей беременности. 22 Этот параметр является наиболее чувствительным при прогнозировании проблем с питанием плода, на него влияют толщина брюшной стенки и количество запасов гликогена в печени, и он используется для оценки веса плода. По той же причине AC не следует использовать для расчета композитного GA после начала второго триместра. 22 К сожалению, на его измерение влияют самые большие вариации между и внутри наблюдателя, что объясняет очень разные пределы референсных значений, о которых сообщают разные исследователи.Фактически, положение плода и его дыхательные движения, компрессия датчика и маловодие могут повлиять на точность этого измерения.
КОНЕЧНОСТИ
Длину бедренной кости (FL) можно измерить начиная с 10 недель, и она воспроизводима от 15 недель беременности до доношенных. Он представляет собой линейный рост плода, связанный с длиной макушки до пятки при рождении. 15 Первоначально он был измерен для диагностики карликовости конечностей и редко затрагивается проблемами питания плода, предлежанием или маловодием, 14,22 является хорошим параметром для датировки беременности.Его измеряют (рис. 9.2) от начала до дистального конца диафиза, от большого вертела до латерального мыщелка. Головка бедренной кости и дистальный эпифиз не учитываются при измерении, а кость должна быть перпендикулярна ультразвуковому лучу. Бедренная кость увеличивается на 3 мм в неделю с 14 до 27 недель и на 1 мм в неделю в третьем триместре. 22 Сообщаемая точность датирования беременности колеблется от 1 недели во втором триместре до 3-4 недель в срок. 22
Плечевая, большеберцовая, лучевая и локтевая кости могут быть измерены так же, как и FL, но они традиционно не используются для определения срока беременности.Большеберцовая и малоберцовая кости могут быть дифференцированы, поскольку малоберцовая кость расположена латеральнее большеберцовой кости. Лучевая и локтевая кости хорошо различимы и измеряются, когда рука находится в положении лежа на спине, потому что две кости лежат строго параллельно, но в положении лежа на животе, для пересечения двух костей требуются две разные плоскости сонара для получения измерений. Локтевая кость кажется длиннее лучевой кости проксимально, но дистально обе кости заканчиваются на одном уровне. 6 На точность измерения длинной кости влияет несколько факторов, таких как угол луча к длинной оси кости (должен быть получен угол, близкий к 90 °) и тип датчика (линейный и выпуклый. зонды лучше секторных). 12
Некоторые исследователи предположили, что своего рода пренатальный весовой индекс может быть получен из длины бедренной кости, но, скорее всего, этот расчет добавляет мало информации к другим обычно используемым биометрическим параметрам. 14,22
ДРУГИЕ ИЗМЕРЕНИЯ И ДАТИРОВКА
Бинокулярное расстояние следует измерять как наименьший диаметр между глазами плода в плоскости, включающей обе орбиты, которые должны казаться симметричными и равными по размеру, показывая максимальную ширину.
Это может быть полезно для датирования в случаях затылочно-заднего положения плода, когда измерение БЛД затруднено. Это измерение коррелирует с GA, но его рост нелинейный. Вариабельность в прогнозировании ГА составляет 14 дней между 14 и 27 неделями и 24 дня между 29 и 40 неделями. Бинокулярное расстояние важно для пациентов с риском врожденных аномалий и синдромов. 14,22
Поперечный диаметр мозжечка (TCD), измеренный на уровне субокципито-брегматической плоскости головы (рис.9.3) имеет криволинейную связь с GA и не сильно зависит от формы головы или нарушений роста. 22 Размер середины беременности в миллиметрах отражает GA в неделях.
Ключица имеет линейный рост во втором и третьем триместрах и была предложена в качестве полезного измерения для датирования, ее длина в миллиметрах очень близка к GA, выраженной в неделях. 14,22 Имея внутримембранозное окостенение вместо эндохондрального окостенения, ключица отличается от других длинных костей тела и не страдает теми же заболеваниями.
Было показано, что измерения лопатки, крестца, подвздошной кости и стопы хорошо коррелируют с GA. 14
Многие органы плода были измерены и связаны с ГА, такие как почки, сердце, аорты и легочные артерии. 2,10
ОТЧЕТ ПО ДАННЫМ
Размер плода более однороден на ранних сроках беременности, чем на более поздних. Было показано, что ранняя оценка ГА (сканирование 11/0–13/6 недель) или при плановом осмотре плода (16–18 недель) имеет большое значение. 26 Оценка дня родов не должна производиться позже 22 недель (BPD 60 мм). Точность снижается с 7 дней до 16 недель до 28 дней после 28 недель. Если было выполнено раннее сканирование, а второе сканирование дает более позднюю оценку, чем первое, не рекомендуется изменять исходную оценку. Задержка, скорее всего, связана с ограничением роста. Ультразвуковой составной возраст используется после первого триместра, позволяя получить измерения как можно большего числа параметров, за исключением AC, чтобы повысить точность оценки.Большинство авторов предпочитают указывать нижний пятый и верхний 95-й пределы достоверности для прогноза каждого измерения, поскольку это может иметь юридические последствия в случае использования при принятии управленческих решений. 13 При многоплодной беременности большинство авторов согласны с тем, что таблицы, используемые для одноплодной беременности, подходят для двойни, по крайней мере, в первом и втором триместрах. Рекомендуется основывать оценку ГА на более крупном близнеце. Задержка роста плода при многоплодной беременности становится очевидной между 25 и 36 неделями беременности и более выражена у тройни по сравнению с беременностью двойней. 22
Я думала, что у меня 7 неделя беременности, но сканирование показывает, что мне всего 5 недель, а сердцебиение не наблюдается, как это возможно?
Я думала, что у меня 7 неделя беременности, но сканирование показывает, что мне всего 5 недель, а сердцебиение не наблюдается. Как это возможно? | Алана ЗдравоохранениеПОСМОТРЕТЬ ИНФОРМАЦИЮ О COVID-19
Чтобы ответить на этот вопрос, мы сначала вернемся к основам, чтобы понять ваш цикл.
Беременность рассчитывается исходя из среднего менструального цикла, который составляет 28 дней.Первый день менструального кровотечения знаменует собой первый день менструального цикла. Это называется вашим LMP (или «последним менструальным циклом»). Прямо в середине этой картинки идеальный 28-дневный цикл — это когда происходит овуляция (14-й день цикла), а примерно за 2 дня до и после этого вы наиболее фертильны. В реальной жизни не у всех есть эта картина идеального 28-дневного цикла, он может быть длиннее или короче, но мы знаем, что овуляция происходит примерно за 14 дней с до вашего следующего цикла. Вот почему многие врачи-репродуктологи рекомендуют заниматься сексом каждые 3 дня, если вы действительно пытаетесь завести ребенка, потому что овуляция может произойти немного раньше или позже, чем вы думаете.
При подсчете недель беременности мы включаем эти две недели с первого дня LMP, так как это наиболее легкая часть цикла, которую можно заметить и записать. Мы также узнаем о продолжительности вашего цикла и о том, является ли он регулярным или нерегулярным. Все это помогает установить беременность. Например, если ваш цикл регулярный и длится 33 дня, мы ожидаем, что овуляция произошла позже (5 дней), а сканирование на раннюю беременность, скорее всего, покажет ребенка, рост которого на 5 дней меньше, чем вы ожидали.
Теперь, чтобы ответить на ваш вопрос, возможно, вы овулировали позже в цикле или у вас был более длинный цикл. На самом деле беременность составляет всего 5 недель, повторное ультразвуковое исследование через 10-14 дней, вероятно, покажет сердцебиение вашего ребенка, и все в порядке. Другая возможность заключается в том, что, к сожалению, на 7 неделе беременности беременность не развивается, как ожидалось, и последующее сканирование может выявить выкидыш. Мы понимаем, что это тревожное время, и ждать 10-14 дней кажется очень долгим, но важно иметь это время между сканированиями, чтобы точно определить, что происходит.

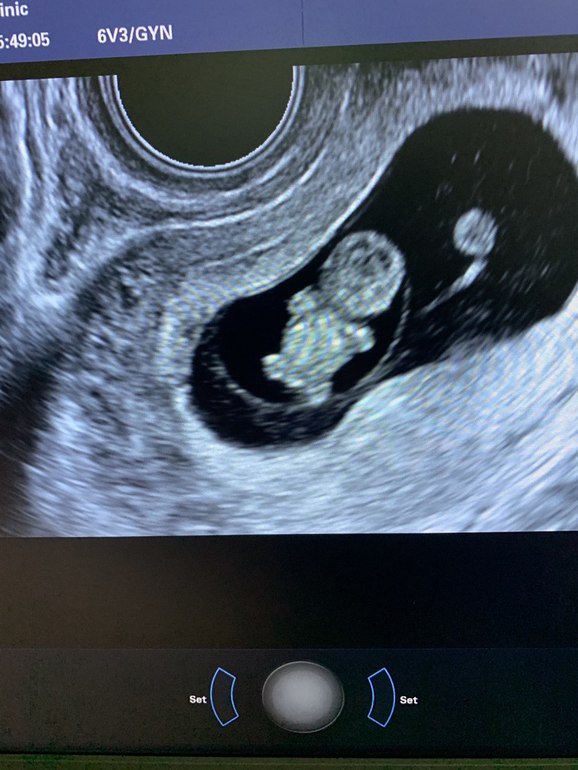
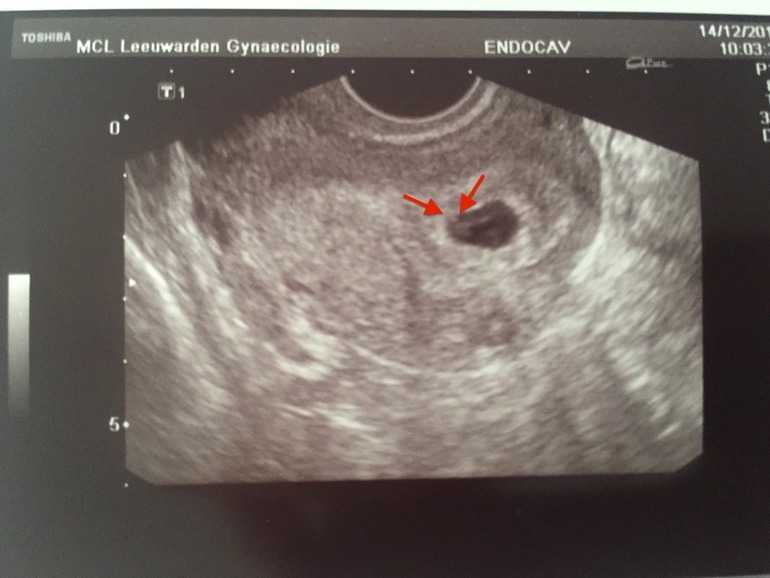
 Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».

 Если вы не чувствуете сильной усталости или тошноты, найдите время, чтобы развить выносливость и укрепить мышцы.
Если вы не чувствуете сильной усталости или тошноты, найдите время, чтобы развить выносливость и укрепить мышцы.
Добавить комментарий