Сегодня мы рассмотрим тему, которая остается актуальной всегда, это аллергия у грудничков. Мы рассмотрим вопросы правильной диагностики заболевания у новорожденных, симптомы, причины, методы лечения и профилактики.
Организм новорожденного
Организм новорожденного малыша на протяжении первых месяцев после рождения продолжает совершенствоваться и адаптироваться к изменившимся для него условиям жизни.
Неполным функционированием отличается иммунная система, а это становится основной причиной разного вида аллергических реакций.
Лечение аллергий у грудничков должно осуществляться незамедлительно, так как в запущенных случаях заболевание приводит к достаточно серьезным проблемам со здоровьем.

Но чтобы выбрать верную тактику ухода за новорожденным с данной патологией, необходимо в первую очередь знать, как протекает реакция непереносимости, на какие аллергены она возникает чаще всего и какие заболевания имеют сходную симптоматику.
Основные виды аллергии, характерные для детей первого года жизни
Аллергия — это специфическая реакция иммунитета, развивающаяся, когда организм ряд веществ воспринимает как чужеродные белки.
По статистическим данным около 40% детей первого года жизни переносят аллергическую реакцию разной степени тяжести. По видам аллергия у новорожденных делиться на:
- Пищевую;
- Контактную;
- Ингаляционную.
Часто помимо атипичной реакции иммунитета причиной развития заболевания у новорожденных становится и недостаточное функционирование пищеварительной системы.
Органы пищеварения грудничков не могут полностью справиться с переработкой крупных молекул, к которым относятся и аллергены. А это приводит к их проникновению в кровь и соответственно к запуску специфической реакции.
Еще один фактор, влияющий на недостаточное переваривание продуктов питания, это сниженная выработка ферментов. Все это влияет на частое развитие аллергий на пищевые продукты и другие раздражители именно у грудничков и детей первых двух-трех лет жизни.
Веществ, способных спровоцировать запуск патологии, достаточно много, в грудном возрасте организм крохи преимущественно реагирует на:
- ПРОДУКТЫ ПИТАНИЯ. Часто первая аллергическая реакция возникает, когда родители начинают грудничку вводить прикорм. Иммунная система как чужеродные белки воспринимает фруктовые, реже овощные соки и пюре, каши. Сильным аллергеном является и коровье молоко, точнее его белки. Для того чтобы снизить вероятность пищевой непереносимости у младенцев мама должна прикорм вводить постепенно, небольшими порциями и следует давать те виды пищи, которые подходят по возрасту.
- СОСТАВ ЖЕНСКОГО ГРУДНОГО МОЛОКА. Если болезнь проявилась у новорожденного, питающегося исключительно молоком мамы, то следует в первую очередь пересмотреть рацион женщины. Грудничок может не воспринимать многие продукты, поэтому в первые месяцы маме следует придерживаться строгой диеты. Полностью следует исключить употребление продуктов с высокой степенью аллергенности – цитрусовые, орехи, полуфабрикаты с ароматизаторами и красителями, жирные блюда. Чтобы понять, на что организм грудничка реагирует, следует вести дневник, с записью в нем обо всех съеденных продуктах и об изменениях в самочувствии крохи. Каждый новый продукт вводят постепенно, в течение нескольких дней.

- НА ИСКУССТВЕННЫЕ СМЕСИ. Некоторым детям, переведенным на искусственное вскармливание, трудно подобрать подходящую смесь. Непереносимость в этом случае может возникнуть на входящие в детское питание белки коровьего или козьего молока, на дополнительные витамины и микроэлементы. Снизить вероятность возникновения патологии на смесь поможет выбор адаптированного, то есть приближенного по составу к женскому молоку, питания.
- БЫТОВУЮ ХИМИЮ, КОСМЕТИКУ. Причиной аллергической сыпи и других изменений на коже становятся химические вещества, входящие в состав стиральных порошков, гигиенических салфеток, мыла, шампуня. Чтобы не допустить развития этого вида аллергии следует все средства для ухода за кожей младенца и для стирки его белья выбирать особенно тщательно, отдавая предпочтение именно товарам, предназначенным для грудничков.
- КОМПОНЕНТЫ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ. Дети первого года жизни нередко переносят респираторные заболевания, инфекции и для их лечения педиатр назначает определенные медикаменты. Основная опасность от их приема – риск развития аллергических реакций. Вероятность их появления снижается, если само лекарство и его дозировка грудничку подобраны правильно, поэтому не стоит рисковать здоровьем крохи — за назначением лекарственной терапии всегда следует обращаться к педиатру. Реакция на лекарства проявляется высыпаниями на теле, лице, зудом, в тяжелых случаях отеком и анафилактическим шоком.
- ВАКЦИНЫ. Вакцинация новорожденного предотвращает развитие самых опасных заболеваний, но обратной стороной прививок является развитие аллергии на них.
 Покраснение в месте инъекции, температура, вялость считаются нормальными проявлениями постпрививочной реакции. Об возникшей патологии свидетельствует кожная сыпь, появление одышки, удушья, судороги, при таких симптомах необходимо быстро вызвать врача или бригаду неотложной помощи.
Покраснение в месте инъекции, температура, вялость считаются нормальными проявлениями постпрививочной реакции. Об возникшей патологии свидетельствует кожная сыпь, появление одышки, удушья, судороги, при таких симптомах необходимо быстро вызвать врача или бригаду неотложной помощи.
У грудничков – искусственников аллергические реакции возникают чаще, установлена и зависимость заболевания от наследственности. Если родители оба страдают от данной болезни, то вероятность ее возникновения у их детей приближается к 70%.
Предрасполагающими факторами к формированию специфической реакции иммунитета на разные виды раздражителей считается лечение женщины во время беременности антибиотиками, курение будущей мамы и нерациональное питание с преобладанием большого количества аллергенных продуктов.
Как отличить аллергию у грудничка от других заболеваний
Большинство родителей появление сыпи на теле грудничка в первую очередь связывают именно с аллергическими реакциями, и самостоятельно начинают лечить этот недуг.
Но это в корне неверно, первое, что должны уяснить мама с папой — это то, что лечением новорожденного следует заниматься только совместно с врачом.
Еще один важный момент — схожесть болезни с другими патологиями и физиологическими состояниями у ребенка первого года жизни, для устранения которых требуется либо время, либо использование совершенно других лекарств.
Точно выставить диагноз может только квалифицированный специалист, а приведенные ниже описания заболеваний сходных по проявлениям с аллергией помогут родителям верно выбрать тактику своего поведения.
Мили на лице у новорожденного
Если высыпания на лице появились у крохи в первый месяц его жизни, то вероятнее всего это не аллергия, а мили. Их появление связывают с гормональной перестройкой организма ребенка, которая завершается примерно к концу третьего месяца.
То есть все это время на разных частях лица, а больше на щечках, подбородке, могут появляться небольшие, точечные прыщики с красноватой окраской и с белой серединкой.
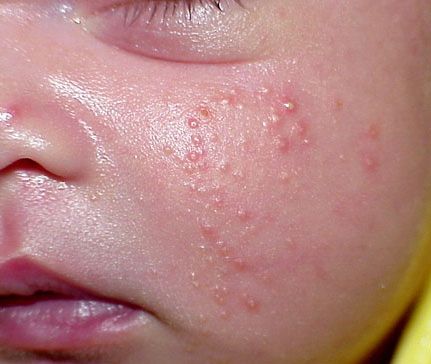
Их не нужно трогать, выдавливать, обрабатывать спиртом, мили пройдут самостоятельно и крохе никакого дискомфорта они не доставят.
Потница
Потница — это еще одна распространенная проблема детей первого года.
Появляется она, когда организм грудничка перегревается, в отличие от аллергической сыпи высыпания при потнице локализуются под подбородком и на верхней половине грудной клетки, сзади на спинки, на шее, в естественных складках.
Краснуха
Краснуха — это инфекционное заболевание, приводящее и к появлению мелкой красноватой сыпи на коже.
Высыпания при этой инфекции вначале появляются на лице, затем распространяются по всему телу.
При аллергии кожные изменения возникают одномоментно. Отличительным признаком краснухи считается также повышение температуры тела и развитие симптомов интоксикации.
Ветрянка
При ветрянке высыпания выглядят как прыщики, внутри которых находится серозный экссудат.

Может страдать и общее самочувствие грудничка, что проявляется повышением температуры и вялостью.
Простудные заболевания
Аллергический конъюнктивит, ринит имеют сходные проявления с воспалением глаз и носа, но только инфекционной природы. Поэтому важно различать аллергические и инфекционные респираторные нарушения.
К общим признакам их развития относят заложенность носа, чихание, жжение и зуд в носу, слезотечение и покраснение склер.
Но при простудных заболеваниях в большинстве случаев повышается и температура тела, возникает слабость, кроха может отказываться от еды, быть вялым и апатичным.
Через два — три дня при инфекционном рините слизистые выделения сменяются на гнойные, при аллергии этого не происходит. Важным отличительным признаком считается и то, что симптомы простуды уменьшаются через неделю и постепенно полностью проходят.
При аллергии все проявления могут держаться на одном уровне или нарастать, до тех пор, пока не будет устранено влияние аллергенов. Купирование признаков патологии происходит быстро и при приеме антигистаминных средств.
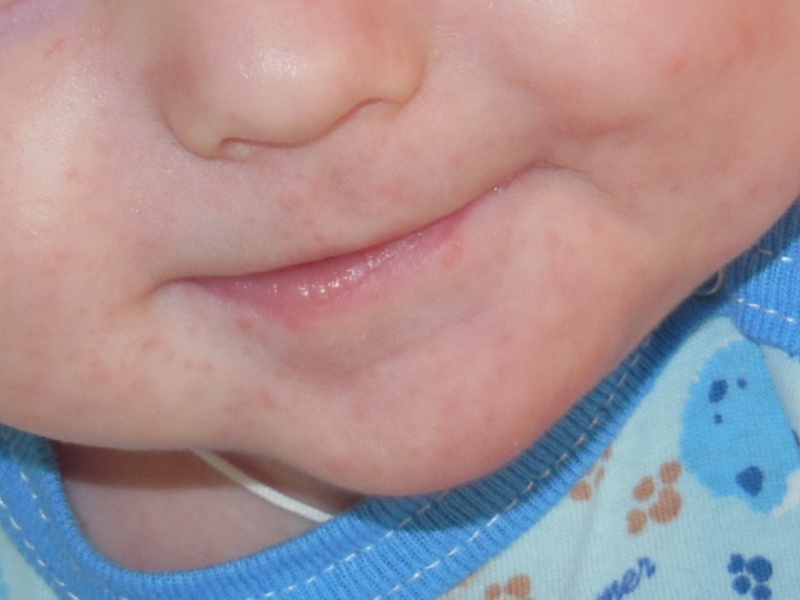
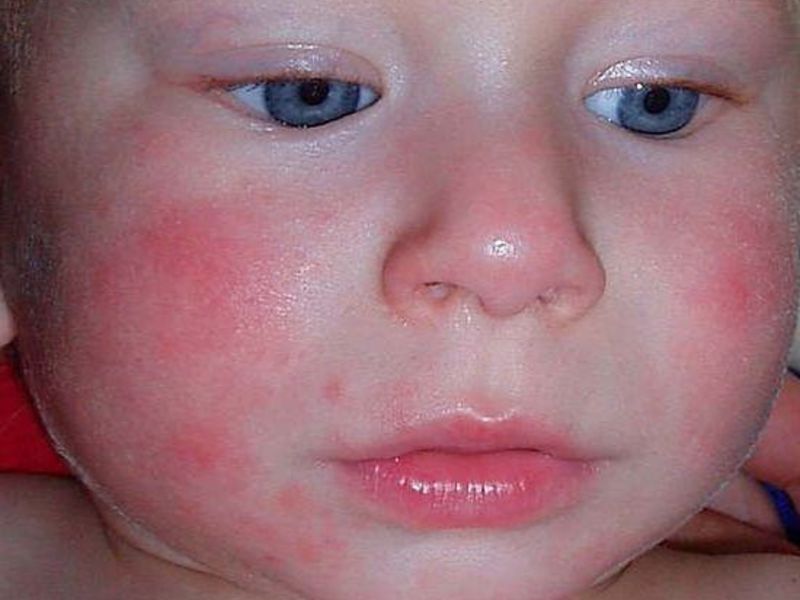
Аллергия на лице у грудничка
Высыпания на лице у грудничка в первую очередь говорят о пищевой непереносимости. Организм крохи кожными изменениями реагирует на новые продукты питания, изменившийся состав материнского молока.
Помимо высыпаний на лице одновременно могут возникнуть и другие симптомы заболевания, затрагивающие органы пищеварения, дыхательную систему и меняющие общее самочувствия малыша.
Симптомы
Аллергия на лице у грудничков проявляется мелкими высыпаниями, покраснением кожного покрова, сухостью и шелушащимися пятнами. В запущенных случаях образуются мокнущие пятна, требующие длительного заживления.

Раздражение и зуд кожного покрова приводит к тому, что кроха становится капризным, плохо спит, отказывается от еды.
Помимо внешних признаков пищевой аллергии на лице часто возникают и поражения других систем организма, что проявляется:
- РЕСПИРАТОРНЫМИ ПРИЗНАКАМИ. К ним относят аллергический ринит с чиханием и заложенностью носа, отечностью носовых ходов. Возможно присоединение сухого кашля, одышки, удушья.
- АЛЛЕРГИЧЕСКИМ КОНЪЮНКТИВИТОМ. У крохи появляется отечность век, наблюдается сильное слезотечение, покраснение конъюнктивы.
- ЭНТЕРОПАТИЕЙ. У грудничка возникают колики, понос, срыгивания, тошнота, отечность ротовой полости.
Причины
Проявляющиеся изменения на лице, возникают не только по причине непереносимости отдельных продуктов.
К другим провоцирующим высыпания на щеках и других зонах лица факторам относят:
- Неблагоприятные погодные условия. У малышей может быть аллергия на холод;
- Лекарства;
- Плесневые грибки;
- Пыльцу растений;
- Домашнюю пыль;
- Белок слюны животных;
- Средства бытовой химии.
Отмечается высокая предрасположенность к аллергическим реакциям у недоношенных детей, малышей с частыми респираторными заболеваниями, при проблемах в работе желудочно-кишечного тракта.
Лечение
В первую очередь следует исключить влияние на организм крохи аллергена. Если новорожденный питается молоком мамы, то женщина должна употреблять временно только гипоаллергенные продукты.
Средства для ухода за кожей младенца, порошки, мыло нужно выбирать с пометкой «Гипоаллергенное».
Не стоит забывать и о том, что одежда взрослого человека должна стираться только детским порошком и тщательно прополаскиваться.
Это связано с тем, что малыш всегда прижимается щечками к домашней одежде и оставшиеся компоненты бытовой химию могут спровоцировать появление высыпаний на лице.
Общее самочувствие грудничка и состояние его кожи во многом зависит от микроклимата в комнате. При любом виде аллергии врачи советуют, как можно чаще делать влажную уборку и проветривать помещение.
В детской комнате не должно быть накопителей пыли – ковров, плотных штор, большого количества мягких игрушек.
Медикаментозное лечение назначается врачом, обычно прописываются следующие группы препаратов:
- Антигистаминные препараты. Под влиянием этих медикаментов проходит отечность и зуд, уменьшается количество высыпаний. Детям первого года жизни назначают капли Фенистил, разовая доза от трех и до 10 капель, препарат назначают два раза в сутки. Использовать также можно Супрастин по ¼ таблетки 2 раза за день. Но всегда нужно помнить, что безопасные для здоровья медикаменты и курс их приема выбрать могут только опытные врачи.

- ЭНТЕРОСОРБЕНТЫ. Грудничкам можно дать активированный уголь из расчета одна таблетка на 10 кг веса. Если у крохи вес меньше 5 кг, то дают половину таблетки активированного угля. Этот препарат нейтрализует действие аллергенов и способствует их выводу из организма.
- Мази используются для смазывания мест с сыпью и покраснениями на лице. Грудничкам хорошо подходит применение крема Бепантен, Гистан, Скин-Кап.
 Мази наносятся на предварительно очищенную кожу тонким слоем, делать это необходимо два раза за день.
Мази наносятся на предварительно очищенную кожу тонким слоем, делать это необходимо два раза за день.
Не возбраняется дополнительно к медикаментозному лечению применять народные методы. На покрасневшие щечки можно прикладывать примочки с отваром череды, ромашки, при мокнущих пятнах хорошо помогает отвар коры дуба.
Грудничку нужно как можно больше давать пить, что ускоряет выведение скопившихся токсинов.
Пищевая аллергия у новорожденных грудничков
Пищевая непереносимость, возникающая у грудничка, доставляет родителям массу хлопот. Маме приходится искать причину специфической реакции организма и подбирать малышу питание с учетом исключения опасного продукта.
Выделяют несколько видов патологии, которые у малышей возникают чаще всего.
Аллергия на коровий белок молока
Данный вид патологи встречается почти у 6% детей первого года жизни. При этом почти 90% детей до 5 лет полностью избавляются от непереносимости коровьего молока.
К основным причинам непереносимости белка молока от коровы, относят:
- Незрелость пищеварительной системы;
- Стрессовые ситуации. Отмечается частое развитие непереносимости белка молока, если оно введено в рацион в период проведения прививок, при развитии респираторных заболеваний, при перегревании крохи;
- Быстрый переход от грудного вскармливания на искусственные смеси.
Симптомы болезни отличаются большим многообразием. У половины грудничков возникают кожные изменения, проявляющиеся аллергическим дерматитом, сыпью на разных участках тела, отечностью губ и век.
Другие груднички на коровье молоко реагируют частым срыгиванием, коликами, тошнотой и даже рвотой. В редких случаях непереносимость продукта проявляется ринитом, хрипами в груди, кашлем.
На смесь
Одна из самых частых проблем родителей малышей – искусственников. Порой родителям приходится перепробовать несколько разных детских смесей, прежде чем будет найдена хорошо переносимая организмом грудничка.
Основная причина развития непереносимости смеси — это белок коровьего молока и молочная сыворотка.

Именно эти компоненты считаются высокоаллергенными, и именно они часто используется как основа для продукта.
ВАЖНО ЗНАТЬ: Возможна ли аллергия на молочную смесь Нутрилон Пепти.
Но патология у крох может развиваться и на любые другие виды детского питания, в том числе и на гипоаллергенные смеси.
В этих случаях следует точно установить, какой компонент является аллергеном и после этого подбирать питание без этого ингредиента.
Непереносимость смеси у грудничка проявляется как кожными высыпаниями, так и энтеритом, а также запорами. Сыпь в первую очередь формируется на сгибах ручек, животе, ножках, ягодичках. В тяжелых случаях заболевание проявляется одышкой, плохо заживающими дерматитами.
При грудном вскармливании
Основная причина пищевой аллергии у малышей, питающихся только маминым молочком, это аллергенные продукты, входящие в рацион женщины.
Среагировать высыпаниями, кишечными расстройствами, срыгиванием, беспокойством, плохим сном ребенок может на рыбу, цитрусовые, овощи и фрукты с яркой окраской, мед, полуфабрикаты с ароматизаторами и другими добавками.
На гречку
Гречневая крупа считается гипоаллергенной и именно поэтому с нее начинают расширять рацион грудничка.

Аллергия на гречку возникает по нескольким причинам и не всегда основная из них это непереносимость самой крупы.
В том случае, если гречка малышу приобретается в коробках, провоцирующим болезнь фактором становятся различные добавки к каше.
Часто симптомы болезни возникают и на гречку с добавлением молока. Об истинной аллергии можно говорить, лишь когда симптомы недуга возникают после употребления самостоятельно приготовленной каши без добавления сливочного масла, сахара и иных добавок.
При непереносимости гречки у новорожденного в первую очередь развиваются диспепсические расстройства – понос сменяется запором, малыша беспокоят колики.
Также непереносимость гречки может проявляться сыпью на теле и щечках, покраснением кожи вокруг рта, отечностью губ, слезоточивостью и ринитом.
На лактозу
Лактоза — это сложный углевод из группы дисахаридов, находящийся в основном в молочных продуктах.
Для расщепления лактозы необходим особый фермент, обозначаемый как лактаза. Если этого фермента в организме малыша недостаточно, то развивается аллергия на лактозу.
Недостаточность фермента может быть врожденной или возникающей как осложнение после перенесенных инфекционных заболеваний.
В последнем случае уровень лактазы после выздоровления восстанавливается.
При непереносимости лактозы у грудничка возникают следующие симптомы:
- Схваткообразные боли в животе;
- Повышенное газообразование, приводящее к сильному вздутию живота;
- Жидкий стул;
- Может быть рвота и подъем температуры.
Обычно признаки непереносимости начинают появляться примерно через полчаса после употребления молока, творога, сыра. Если малышу не давать молочные продукты, то самочувствие в течение двух-трех дней нормализуется., больше информации по этой теме можно получить тут https://allergiik.ru/lactose.html.
На яйца
Куриное яйцо очень полезно для растущего организма, но оно считается вторым продуктом после коровьего молока по степени аллергенности.
Чаще всего непереносимость организма провоцирует белок яйца, содержащий альбумин. При склонности к аллергии на альбумин в организме грудничка начинают вырабатываться антитела.
В большинстве случаев, непереносимость яиц, возникшая до года, проходит примерно к пяти годам. На желток куриного яйца непереносимость возникает гораздо реже, поэтому яичный прикорм начинают давать с него.
Аллергия на яйца проявляется кишечными расстройствами, крапивницей, заложенностью носа, хрипами в груди. При непереносимости яиц часто возникает диатез, появляются опрелости и зуд кожного покрова.
Лечение пищевой аллергии
При появлении признаков пищевой аллергии у грудничков первое, что необходимо сделать родителям, это установить провоцирующий заболевание продукт.
После того как он будет определен, его следует полностью исключить из рациона.
Кормящей маме нужно перейти на гипоаллергенное питание, исключив все продукты, которые с большей долей вероятности могут вызывать пат.
После исчезновения признаков патологии новые виды пищи вводятся постепенно, начинать их употребление следует с самых минимальных доз и доводить до обычного количества не меньше чем за пять дней.
Если аллергия возникла у детей искусственников и ее появление родители связывают со смесью, то необходимо подобрать другое питание и желательно то, в котором нет коровьего молока или его следов.
Медикаментозное лечение заключается в назначении:
- АНТИГИСТАМИННЫХ СРЕДСТВ. С рождения назначают капли Фенистил, после полугода педиатр может прописать такие средства как Зиртек, Перитол. Сироп Эриус рекомендуется к использованию, когда аллергия сопровождается отечностью слизистой оболочки носа и ротоглотки.

- МАЗИ. Обладающие противоаллергическим и противовоспалительным эффектом. Использовать для устранения кожных проявлений у детей до года можно Фенистил – гель, это средство хорошо справляется и с укусами насекомых. Для устранения сухости и покраснений подходит крем Бепантен и Гистан.
 Гормональные мази назначаются при сильной выраженности кожных изменений, обычно их перед нанесением на тело грудничка разводят детским кремом в пропорции 1:1. Хорошим эффектом обладает гормональная мазь Адвантан.
Гормональные мази назначаются при сильной выраженности кожных изменений, обычно их перед нанесением на тело грудничка разводят детским кремом в пропорции 1:1. Хорошим эффектом обладает гормональная мазь Адвантан. - ЭНТЕРОСОРБЕНТОВ. Медикаменты из этой группы помогают очистить кишечник от шлаков, улучшают работу пищеварения и таким образом проявления аллергии снижаются. Сорбенты особенно необходимы, когда болезнь сопровождается энтеропатией. В лечении детей до года подходит уголь активированный, Смекта, Полифепан.

Любое медикаментозное лечение крохам первого года жизни должен подбирать только врач.
В этом возрасте отсутствие токсического влияния на организм лекарств зависит от того насколько правильно будет подобрана дозировка и общая схема приема препаратов.
Дополнительно при лечении аллергических состояний используют народные методики.
При развитии сыпи малышей купают в ванночках с добавлением отвара череды, календулы, ромашки. Локально можно прикладывать примочки с отварами перечисленных трав.
Отличными противоаллергическими свойствами обладает мумие.

Один грамм этого средства следует развести в литре кипяченой воды, детям до года достаточно давать по 20 мл раствора 1-2 раза за сутки. Курс приема мумие от 20 и до 30 дней.
Профилактика заболевания
В большинстве случаев аллергические реакции у грудничков легко можно предупредить.
Родителям следует придерживаться при уходе за грудничков всего нескольких правил:
- При кормлении грудью питание мамы в первые недели и месяцы должно подбираться с учетом того, как оно будет воздействовать на организм новорожденного. Рацион преимущественно должен состоять из каш, нежирных супов, кисломолочных продуктов. От цельного молока лучше в первые дни после рождения крохи отказаться, вводить его нужно постепенно. Расширение питание мамы происходит постепенно – каждый новый продукт полностью вводят в меню за три-пять дней.
- Прикорм грудничку следует вводить постепенно, начиная с овощных пюре. Первоначально доза должна быть не больше одной чайной ложки, затем в течение нескольких дней объем этого вида пищи доводят до нормы. Сейчас считается, что фруктовые пюре не нужно спешить вводить, безопаснее для организма будет, если малыш попробует их не раньше 8 месяцев.
- Если новорожденный вскармливается смесью, то лучше всего подбирать те, состав которых ближе всего к женскому молоку. Особые марки смесей подбираются недоношенным детям и грудничкам с проблемами в функционировании органов ЖКТ.
- Питание крохи не должно содержать аллергенных продуктов, жирных блюд. Новый вид блюда вводится один раз в несколько дней, за это время можно будет понять, как малыш переносит его.

- Для ухода за кожей и стирки детских вещей необходимо покупать только специальные марки порошков, кремов и других средств. В первые месяцы одежду малыша нужно всегда тщательно прополаскивать.
- Гигиенический уход за кожей должен осуществляться в полном объеме. То есть грудничка следует регулярно купать, подмывать, смазывать естественные складки детским кремом. Подобный уход снизить раздражение на чувствительной коже младенца и повысит местный иммунитет.
Аллергия у младенцев от рождения и до года возникает очень часто. Родителям при ее появлении не стоит паниковать, а нужно принять все меры для того чтобы как можно быстрее устранить симптомы.
При выявлении аллергенного продукта следует всегда следить, чтобы он не попал в блюда для грудничка и тогда по мере совершенствования организма крохи аллергическая реакция полностью ликвидируется.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Кажется, что аллергия сегодня распространена как никогда. Согласно статистике, аллергическим проявлениям подвержены около 20% детей. Некоторые связывают это с ухудшающейся экологией, качеством питания, образом жизни. Какой бы ни была причина, действительность такова, что болезнь затрагивает людей всех возрастов. Даже аллергия у новорожденных сегодня не редкость.
Аллергия — что это?
Если сказать просто, это реакция нашей иммунной системы на поступающие извне микрочастицы, называемые в медицине аллергенами. Часто они представляют собой мельчайшие соединения и, попадая в организм, приводят в действие механизм защиты от чужеродных элементов: иммунная система вырабатывает гистамины.
Аллергия у грудного ребенка (равно как и у взрослых) может выглядеть по-разному: сыпь, покраснения, кожный зуд, ринит, астматические приступы и даже анафилактический шок. При этом аллергеном может стать все что угодно: пыльца растений, лекарства, комариный укус, пищевой продукт, вакцина, химические средства, используемые в быту. Но каждой маме необходимо знать, какие болезни маскируются под аллергию и что делать в таких случаях.
Аллергия или нет?
За аллергическую сыпь часто принимают высыпания у новорожденных, так называемые милии. На самом деле, они не имеют никакого отношения к данной болезни, а связаны с нестабильностью гормонального фона. Такая сыпь не требует лечения и пройдет через несколько недель. В отличие от нее, истинная аллергия проходит только после устранения аллергена или приема антигистаминных средств.
Опасные аллергические симптомы
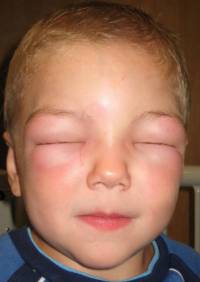
Отек Квинке опасен из-за вероятности удушья, когда отекает гортань
- Отек Квинке. У детей встречается редко, но состояние очень опасное. Под воздействием попавшего аллергена отекают кожные покровы и места, богатые на подкожно-жировую клетчатку: губы, веки. Такие внешние проявления безболезненны и не представляют опасности. Но вот если возникает отек гортани, функция дыхания затрудняется. В этом случае отек Квинке становится опасным для жизни.
- Анафилактический шок. Мгновенно развивающаяся реакция при повторном контакте с аллергеном, которым организм уже был сенсибилизирован. Может быть вызван, например, укусами насекомых. В такой ситуации происходят приступы удушья, нарушения со стороны центральной нервной системы (потеря сознания), а также сердечно-сосудистые проблемы (слабый нитевидный пульс, низкое давление). Если не оказать сразу помощь, возможен отек мозга и летальный исход.
- Эритема. Возникает, когда участки сыпи сливаются в одно большое изъязвленное пятно. Лишенное защитного слоя, оно становится средой для размножения патогенной флоры, формируются гнойные образования.
Пищевая аллергия
О ней говорят, когда у ребенка наблюдаются покраснения на коже, особенно на лице, шелушение волосяной части головы, шелушатся щечки, крапивница, сыпь красного цвета, опрелости, которые не проходят после профилактических мер, иногда отек Квинке.
Нередко пищевая аллергия у младенцев приводит к частому срыгиванию, запору или, наоборот, жидкому стулу, метеоризму, в общем, к нарушению работы желудка и кишечника.
Коровье молоко — один из первых продуктов, способных вызывать аллергию у новорожденного. Его малыш получает, когда переходит на искусственное вскармливание, кушая молочную смесь. Некоторые пищевые аллергены попадают в организм крохи с маминым молоком, когда она не особо придерживается диеты.
Следующий опасный этап — введение прикорма. Ребенку нужно давать продукты «на пробу» небольшими порциями. Особенно это касается так называемых облигатных аллергенов. Высокий аллергизирующий потенциал имеют:
- рыба;
- все виды орехов;
- куриные яйца и мясо;
- цитрусовые;
- клубника, малина, земляника, виноград, черная смородина;
- свекла, помидоры;
- кофе, какао и шоколад;
- мед;
- пшеница, рожь;
- грибы.

С продуктами, способными вызвать аллергию, лучше повременить
Профилактические меры
- Постарайтесь кормить малыша грудью как можно дольше (ВОЗ рекомендует до 2 лет).
- При выявлении аллергии на смесь, замените ее на безмолочную, либо ту, в основе которой козье молоко, а не коровье.
- Не вводите прикорм раньше 6-ти месяцев у детей, находящихся на грудном вскармливании. Давайте пробовать один новый продукт в два-три дня и маленькой порцией, буквально пол чайной ложки. Убедившись, что реакции на него нет, через 2 дня можно увеличить количество.
- Помните: всему свое время. И как бы ни хотелось побаловать в 10 месяцев свое чадо шоколадными конфетами или клубникой, в раннем возрасте от них больше вреда, чем пользы. Очень часто у детей до 1 года такие полезные продукты, как мед и апельсины, вызывают пищевую аллергию.
Питательными, вкусными, и в то же время гипоаллергенными продуктами считаются каши, а их разнообразие обогатит рацион ребенка. Кукурузная, гречневая, овсяная, по сути, все, за исключением манной, подойдут для первых прикормов.
Если аллергия все же появилась, прежде всего необходимо выявить аллерген и убрать его из питания. Высыпания нужно лечить антигистаминными средствами в виде сиропов для внутреннего применения и мазей наружно.
Бытовая аллергия
Ее основные симптомы — непрекращающееся чихание, слезоточивость, отечность носа, покашливание. Аллергия может возникать на пыль, клещей, живущих в матрасах и подушках, шерсть животных, споры плесени и т. п.
Профилактические меры
- Прежде всего необходимо регулярно делать влажную уборку. С помощью пылесоса — дважды в неделю. Диваны и шторы пылесосятся раз в полгода.
- Стоит проанализировать, что в доме является накопителем пыли (ковры, мягкие игрушки 10-летней давности, старый диван, изделия из меха, шторы) и избавиться от таких предметов или заменить на альтернативные. Например, шторы можно поменять на жалюзи.
- Рекомендуется каждую неделю стирать постельные принадлежности. Хорошо, если одеяло будет не пуховым или ватным, а качественным синтетическим. Оно считается гипоаллергенным и выдержит частую стирку.
- В комнате ребенка рекомендуется использовать увлажнитель воздуха.

Шерсть домашних животных может стать причиной аллергии
Контактная аллергия
Возникает, когда кожа непосредственно контактирует с аллергеном. Признаки аллергии: кожа шелушится, зудит, появляется мелкая красная сыпь или пятна. Провоцируют болезнь синтетическая одежда, стиральные порошки, косметические средства.
Профилактические меры
- Используйте для стирки всех вещей только детский стиральный порошок или жидкие гели, ведь ребенок контактирует не только со своей одеждой, но и с вашей, когда находится у вас на руках. Постарайтесь как можно реже пользоваться бытовой химией, содержащей в своем составе хлор, фенол или аммиак.
- Вся бытовая химия должна храниться в плотно закрытых контейнерах, в местах, недоступных для детей.
- Средства для личной гигиены тоже должны быть гипоаллергенными.

Стиральный порошок должен быть гипоаллергенным
Лекарства от аллергии
Прежде чем начать лечение месячного ребенка, следует показать его врачу. Именно он определяет тяжесть заболевания и назначает лекарственный препарат, подходящий по возрасту пациенту.
Все же каждая мама хочет знать, чем лечить своего малыша. Лекарства от аллергии существуют во всевозможных формах. Очень часто для лечения аллергии у детей до года используют капли Фенистил и таблетки Супрастин. Они разрешены для приема с 1 месяца жизни.
Для устранения или уменьшения аллергических симптомов на кожных покровах применяются антигистаминные и гормональные мази. К препаратам, не содержащим стероиды, относятся Фенистил гель, Элидел, а также ранозаживляющее средство Вундехил и Бепантен.
В определенных случаях доктор (не мама!) может назначить гормональную мазь для наружного применения. Хотя современные гормональные средства действуют исключительно местно (то есть не всасываются в кровь), злоупотреблять ими нельзя, тем более что речь идет о младенцах. К таким препаратам относятся Адвантан крем, Элоком, Флуцинар и др.
Мы рассмотрели основные виды аллергии, которые чаще других возникают у младенцев. Узнали, чем можно лечить малышей и какие меры профилактики предпринимаются. Хотя иногда болезни не избежать, многие аллергические проявления можно предотвратить.
Маленькие детки подвержены аллергическим реакциям. Их могут спровоцировать разные факторы: продукты, пыльца растений, животные (их шерсть и слюна), пыль, косметические средства. Самая распространенная — пищевая аллергия, в частности на белки коровьего молока.Поэтому вопрос может ли быть аллергия у младенца, не вызывает сомнений. В этой статье мы поговорим о причинах и признаках аллергических реакций у деток, рассмотрим способы их лечения и профилактики.
Содержание статьи
Причины аллергии у грудничков
Как проявляется аллергия у младенцев
Подходы к диагностике и лечению
Вывод
Причины аллергии у грудничков
Развиться аллергическая реакция у маленького ребенка может по разным причинам.
- Недостаточная зрелость желудочно-кишечного тракта. Именно из-за этого у малышей так часто бывает негативная реакция на продукты питания, в частности на белки, углеводы и жиры. В организме новорожденного еще не вырабатываются ферменты, которые их расщепляют. Отсюда — негативная реакция.
- Неполный состав микрофлоры. Поэтому детей до определенного возраста кормят смесями или грудным молоком и лишь постепенно вводят новые продукты по достижению полугода.
- Рацион мамы во время беременности и кормления грудью. Если женщина употребляла аллергенные продукты до рождения чада, у него сразу после появления на свет уже могут быть признаки аллергии. Если же во время лактации, то аллергены попадают к малышу через молоко мамы.
- Неподходящие смеси. Детки-искусственники больше подвержены аллергическим реакциями, нежели дети на грудном вскармливании. Особенно те, которых кормят смесями на основе коровьего молока.
- Реакция иммунной системы. Она защищает организм от вирусов и инфекций. Но иногда даже безобидные вещества она может воспринимать как чужеродные и опасные. И начинает с ними бороться. Мы это видим как аллергические реакции.
Перечисленные причины в большей мере относятся к пищевой аллергии. Но и встречается она у грудничков чаще всего.
Как проявляется аллергия у младенцев
Симптомы зависят от аллергена, иммунной системы и общего состояния здоровья малыша и других факторов. Какие могут быть проявления, расскажем далее.
Реакции кожных покровов
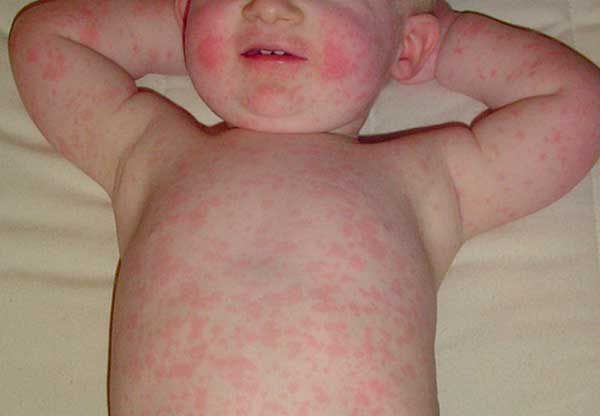
Чаще симптомы аллергии в первую очередь проявляются через кожу. Вы можете заметить на теле младенца сыпь, шелушение, волдыри, покраснение, крапивницу. Дети, которые могут говорить, жалуются на зуд.
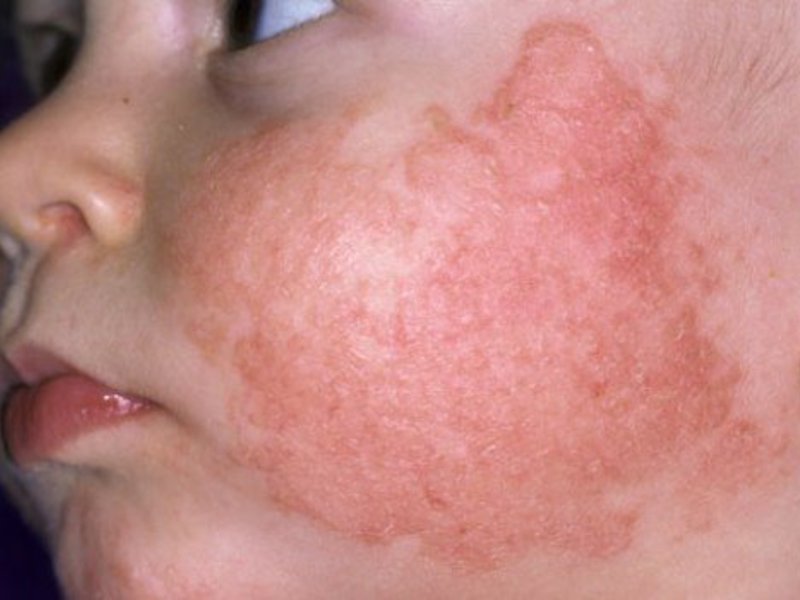
Еще один признак — атопический дерматит. Локализуется на щеках, сгибах локтей, под коленками, на ягодицах, шее, вокруг рта и ануса. Кожа на теле в этих местах краснеет и шелушится, а потом начинает мокнуть, появляются корочки.
На фоне кожных высыпаний и зуда меняется и настроение новорожденного: из жизнерадостного малыша он превращается в капризного, нервного и раздражительного. Он плохо спит и ест, постоянно плачет и чешется.
Расстройства желудочно-кишечного тракта
Если родители не предприняли мер по устранению кожных реакций, аллергия может спровоцировать и проблемы в работе ЖКТ.
Запор или диарея, вздутие живота, рефлюкс, колики — вот перечень проблем, с которыми может столкнуться грудничок.
Как реагируют глаза, нос и горло
Как правило, реакция со стороны органов дыхания и зрения возникает на цветочную пыльцу, химические вещества (краску, косметику), пыль, пух, шерсть.
Если у младенца начался нетипичный насморк, слезятся глаза, отекла слизистая, это может свидетельствовать об аллергической реакции.
Также со стороны органов дыхания может возникнуть реакция в виде аллергического бронхита или астмы, боль в горле, хрипы, шумное дыхание.
Системные реакции и критические состояния
Аллерген может спровоцировать повышение температуры.
В особо тяжелых случаях возможен отек Квинке или анафилактический шок. Это критические состояния, они стремительно усугубляются. Требуют немедленной медицинской помощи.
Вот какие симптомы являются поводом к срочному вызову скорой помощи: кожа бледнеет, локально становится напряженной, новорожденный не может дышать, теряет сознание. Счет времени в этом случае идет на минуты, поскольку велик риск асфиксии — удушья, вследствие которого смерть наступает очень быстро, если не оказать помощь. Чтобы спасти малышу жизнь, родителям потребуется выполнить сердечно-легочную реанимацию.
Подходы к диагностике и лечению
При подозрении на аллергию покажите грудничка аллергологу. Врач осмотрит маленького пациента и соберет анамнез. Оценит общее состояние здоровья, выяснит, есть ли наследственность (если у малыша кто-то из кровных родственников аллергик, он тоже в зоне риска), проведет диагностику.
Способы выявления аллергена
- Родители анализируют, какие новые продукты съел их младенец за последнее время или что еще могло спровоцировать реакцию (например, домашние питомцы или ремонт в квартире).
- Аллергопробы. Проводят, если провокатор не удалось выявить простым путем. Выполняются только в кабинете врача.
- Провокационная проба. Выполняется в случае, если ни один из анализов не помог выявить аллерген. Процедура проводится под строгим контролем врача.
В индивидуальном порядке врач может направить и на другие обследования — копрограмму, анализ на лактазную недостаточность и пр.
Общая схема лечения
Лечение зависит от провоцирующего фактора. Вот общая схема:
- Устранение аллергена. Исключение из рациона провоцирующих продуктов (или из рациона матери, если малыш на грудном вскармливании), устранение жала насекомого (после его укуса), прекращение контакта с домашним животным (в случае реакции на шерсть) и т.д.
- Коррекция питания. В случае с пищевой аллергией крохе назначают гипоаллергенную диету (если уже был введен прикорм). Детям на искусственном вскармливании меняют смесь.
- Назначение антигистаминных препаратов. Их назначает только врач. Лекарства выпускают в форме таблеток, капель, сиропов — врач подберет то лекарство, которое подходит именно вашему малышу. Он же распишет дозировку и курс лечения.
- Местная терапия. При кожных реакциях назначают мази, кремы, лосьоны, эмульсии. Они могут быть направлены на увлажнение и восстановление кожи (эмоленты) или на устранение аллергических симптомов (гормональные средства).
Помните, что схему лечения назначает только врач после обследования и осмотра маленького пациента.
Профилактика рецидивов в будущем
Если провокатор — продукт питания, его исключают. Целесообразно временно исключить любые аллергенные продукты — глютеновые каши, молоко и молочные продукты, рыбу, цитрусовые, помидоры и другие.
Если у малыша реакция на укусы насекомых, одевайте его в одежду с длинными рукавами и штанинами. Коляску накрывайте легкой тканью.
При повышенной чувствительности кожи к синтетике и другим искусственным тканям, выбирайте для ребенка одежду из натуральных материалов — в идеале хлопка.
Если реакция на пыль, проводите ежедневную влажную уборку. Сократите количество мягких игрушек — это известные «пылесборники». Следите за влажностью воздуха. Оптимальная — 40 – 60%. Купите увлажнитель воздуха и гигрометр.
При реакции на шерсть животных ограничьте контакт малыша с домашним питомцем, следите за чистотой в доме — шерсть не должна летать в воздухе, оседать на пол и мебель.
При реакции на пыльцу гуляйте в пасмурную безветренную погоду, в идеале — после дождя. Солнце, ветер и сухой воздух — враги вашего чада.
Вывод
Около 30% деток-аллергиков забывают о своей проблеме к 3-м годам, а к 12-ти практически все дети «перерастают» ее. Тем не менее, сама по себе аллергия не исчезнет. Только в случае, если родители проводят симптоматическое лечение и профилактику рецидивов, она может пройти. В противном же случае она может усугубиться и принять хроническую форму, тем самым отравляя ребенку всю жизнь.
У новорожденного аллергическая сыпь чем лечить
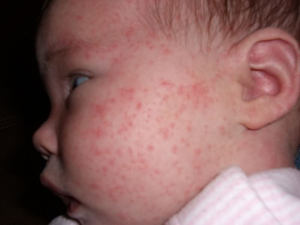 Самая частая проблема, с которой приходится сталкиваться мамочкам, это появление аллергии у грудничков. Аллергия появляется на теле в самых различных местах, вы сами можете это увидеть на фото.
Самая частая проблема, с которой приходится сталкиваться мамочкам, это появление аллергии у грудничков. Аллергия появляется на теле в самых различных местах, вы сами можете это увидеть на фото.
У малыша аллергическая реакция может развиться на питание, медикаменты, средства гигиены.
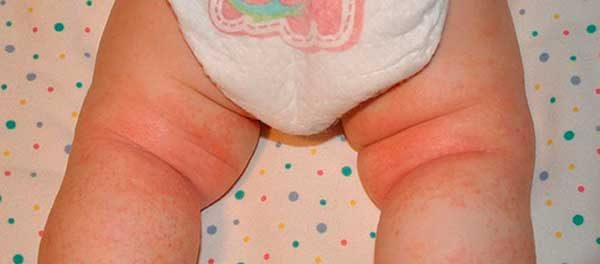
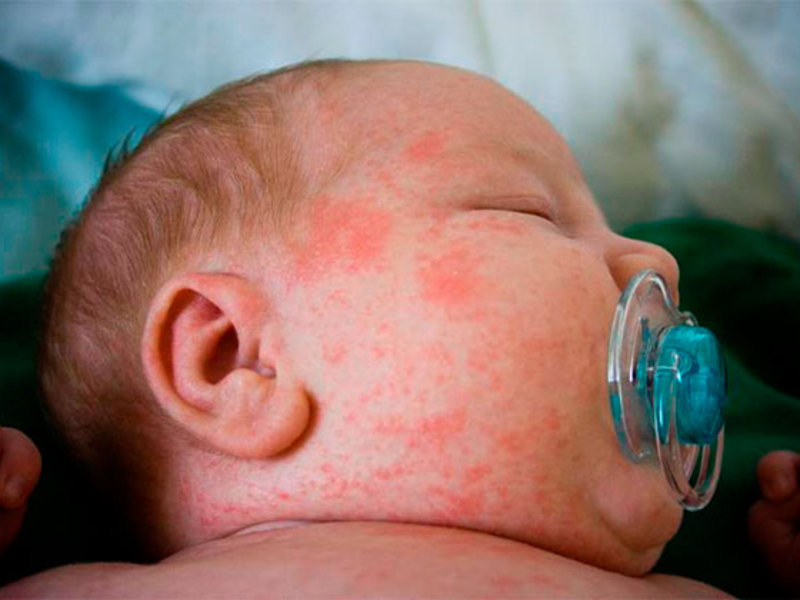
Аллергия у новорождённого проявляется сыпью, покраснением отдельных участков кожи, шелушением кожи и возможным появлениям корочек. У некоторых новорождённых может возникнуть отекание или опухание небольших участков тела, могут высыпать ярко-алые пятна по всему телу. Эти высыпания зудят, отчего у малыша нарушается сон и он становится неспокойным. Места высыпаний у грудничков:
- На голове волосяной покров;
- На скулах и щеках;
- Область вокруг рта;
- В местах складок;
- В паховой области;
- На ягодицах.
Самые распространённые аллергические заболевания
-
 Атопический дерматит, имеет главный признак — это зуд. Появляется на лице новорождённого и в сгибательных местах, кожа становится сухой и имеет большое количество расчёсов. Обострения часто возобновляются, заболеть им можно при наследственном факторе.
Атопический дерматит, имеет главный признак — это зуд. Появляется на лице новорождённого и в сгибательных местах, кожа становится сухой и имеет большое количество расчёсов. Обострения часто возобновляются, заболеть им можно при наследственном факторе. - Крапивница — появляются зудящие высыпания как отёчные папулы красноватого цвета, надавив на них, они исчезают. Высыпания похожи на контакт с крапивой. Причинами заболевания могут стать применение некоторых медицинских препаратов, укусы насекомых и пищевые продукты: орехи, фрукты, яйца и морепродукты.
- Ангионевротический отёк — сыпь похожа на крапивницу, но отёки занимают большие участки кожи и проникают в подкожные слои. Отёки размещаться могут в любом месте: на конечностях, лице или в кишечнике. Большую опасность представляет отёчность гортани и при расположенности на языке.
- Бронхиальная астма сопровождается кашлем, частыми одышками и приступами удушья, больше всего во время сна или при пробуждении. Астма начинает прогрессировать после повторяющихся бронхитов.
Причины проявления аллергии у грудничка
- Антибиотикотерапия. Когда ребёнок заболевает, ему назначают лечение антибиотиками. Принимая эти медикаменты, у него нарушается микрофлора кишечника и малыш с лёгкостью воспринимает различные аллергены.
- Кормление не по часам. Если мать прикладывает к груди своего ребёнка позже или раньше положенного времени, то нарушается стерильность кишечника. Это приведёт к сбою формирования микрофлоры.
- Плохой генотип. Ребёнок может быть гиперчувствительным, имея наследственную расположенность к аллергии. У малышей реакции повторяются и они реагируют на те же раздражители, на которые есть реакции у их родителей. По наследству передаётся и характер протекания аллергии.
- Прививки. Мощным аллергеном у новорождённого могут стать препараты, которые используются для проведения вакцинаций.
- Нарушение кормящей мамой диеты. Если мама использует в своём рационе аллергенные продукты питания, то он окажется в организме грудного ребёнка и у него появится реакция.
- Способ питания. Во время прикорма ребёнку даётся детское питание. А в детском питании основной ингридиент — это коровье молоко, белок, который содержится в молоке и представляет собой мощный аллерген.
Важно как можно быстрее определить основной аллерген, который вызывает реакцию у грудничка. Вовремя исключив аллергенный продукт из рациона своего малыша, вы предотвратите неприятные последствия и не дадите ухудшиться состоянию здоровья своего ребёнка.
Бывают случаи когда у грудничков аллергию вызывают травы или сборы трав для купания, парфюмерия, детская косметика и бытовая химия.
Пищевая аллергия у грудничка, причины
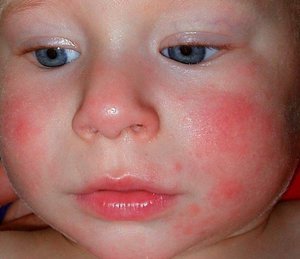 Пищеварительная и иммунная системы у грудничка ещё не сформировались, до пяти лет продолжается их развитие. Поэтому, когда «неправильные» пищевые продукты попадают в пищевод, детский организм может дать сбой. Симптомы начинают проявляться, когда малыш вторично контактирует с аллергеном, при первом попадании в организм, он его только запоминает. Чем чаще ребёнок будет контактировать с аллергеном, тем сильнее будут выражаться признаки аллергии. Основные признаки пищевой аллергии у грудничков:
Пищеварительная и иммунная системы у грудничка ещё не сформировались, до пяти лет продолжается их развитие. Поэтому, когда «неправильные» пищевые продукты попадают в пищевод, детский организм может дать сбой. Симптомы начинают проявляться, когда малыш вторично контактирует с аллергеном, при первом попадании в организм, он его только запоминает. Чем чаще ребёнок будет контактировать с аллергеном, тем сильнее будут выражаться признаки аллергии. Основные признаки пищевой аллергии у грудничков:
- На молочную смесь начинаются высыпания;
- Если введение прикорма было ранним или неправильным;
- Если кормящая мать не соблюдает диету.
Как проявляется аллергия у грудничка
Тело малыша покрывается сыпью, она появляется и на лице. Сыпь на коже имеет разнообразный окрас и структуру: начинается она с маленьких бледно-розовых узелков и заканчиваться ярко-красными пятнами. Ей сопутствуют и другие симптомы:
- У грудничка появляется зуд;
- Начинается аллергический насморк;
- Появляется расстройство пищеварения: вздутие живота, понос, повышенное газообразование, кишечные колики.
Температура тела не повышается. При непищевой аллергии сыпь появляется не по всему телу, а только там, где был контакт с аллергеном. Сыпь от пищевого аллергена может появиться через несколько секунд или часов. Аллергическая реакция исчезает через несколько дней, если не случится повторного контакта с аллергеном.
Аллергия на лице у грудничка
На лице у новорождённого аллергия может появиться по разным причинам, её могут вызвать внутренние и внешние причины. Внутренние причины:
-
 Грудное молоко;
Грудное молоко; - Продукты, входящие в прикорм;
- Детские смеси;
- Продукты питания;
- Лекарственные препараты.
Внешние причины:
- Предметы для гигиены и парфюмерия;
- Вакцины и сыворотки;
- Цветение растений;
- Пыль и др.
При грудном вскармливании пищевая аллергия развиваться не будет, если мать правильно питается, тогда и питание для малыша тоже будет правильным. При рациональном питании матери в первые полгода ребёнок получит все необходимые организму вещества.
Искусственное вскармливание и аллергия
При необходимости переход на смешанное или искусственное вскармливание нужно делать осторожно и грамотно, потому что при таком способе питания у малыша легко могут возникнуть аллергические реакции. Аллергические высыпания на лице и голове могут появиться от употребления коровьего молока, а точнее, белка (казеина). Он является основой для изготовления неадаптированной детской смеси.
В грудном молоке белка содержится меньше, чем в коровьем. У ребёнка не до конца выработались метаболические процессы и мочевыделительная система, а грудное молоко питательно и легко усваивается. Употребление казеина может вызвать следующие симптомы:
- Появляется красная сыпь на лице и голове;
- У ребёнка частая отрыжка, обильное срыгивание, иногда рвота;
- Неоформленный стул;
- Боли в животе, беспокойство;
- Может повыситься температура.
Чем лечить аллергию у грудничка
Разобраться с тем какие препараты требуется принимать новорождённому, поможет специалист — аллерголог и иммунолог. На начальной стадии заболевания нужно рассмотреть питание кормящей матери и подобрать для неё индивидуальную диету. В диету не должны входить продукты, содержащие аллергены. Список таких продуктов:
-
 Пресноводная рыба, все виды;
Пресноводная рыба, все виды; - Морепродукты, в том числе икра;
- Молоко домашних животных;
- Яйца птиц;
- Жёлтые и красные овощи и фрукты;
- Злаки, грибы;
- Орехи, мёд;
- Какао, шоколад, кофе.
После того как врач составит диету, пересмотрите все средства гигиены, которые вы используете по уходу за ребёнком и бытовую химию. Замените всё это на другие средства, постарайтесь подобрать не аллергенные.
Аллергия у грудничка — как лечить?
Лекарственные препараты:
«Диазалин», «Дипразин», «Кларитин», «Супрастин» — назначаются при отёчности, когда начинается бронхоспазм. Для новорождённого лучше приобретать эти препараты в сиропе. При появлении удушья и покраснения лица вызывайте скорую помощь.
Аллергический дерматит у грудничка лечится медикаментами, которые назначает врач. Для того чтобы снизить зуд и устранить последствия диатеза, используют антигистаминные средства, а в тяжёлых случаях — глюкокортикостероиды, но обязательно только под наблюдением врача.
Для лечения сыпи рекомендуется использовать мази и кремы: «Вундехил», «Гистан», «Деситин», «Скин-Кап», «Протопик», «Фенистил». Хорошо восстанавливают кожу грудничка от последствий аллергии мази и кремы: «Бепантен», «Бепантен плюс», «Де-Пантенол».
При лечении аллергии у новорождённого хорошо применять вспомогательное средство «Смекта». Она выводит из организма токсические вещества, бактерии и вирусы. «Смекта» безопасна для здоровья малыша и в организме не усваивается.
Для лечения аллергии у новорождённых в продаже есть капли «Фенистил», он избавляет от покраснения и зуда. Принимать его можно с пяти месяцев, а с восьми месяцев используют «Цетеризин» — он обладает противовоспалительным эффектом.
Груднички, которые находятся на искусственном вскармливании могут принимать гипоаллергенные смеси. Используются они при аллергии средней и тяжёлой формы.
Соблюдайте определённые правила, чтобы снизить риск появления аллергической реакции. Наблюдайте за реакцией ребёнка когда в его рацион вводите новый продукт. Поддерживайте гипоаллергенный быт: ежедневно проводите влажную уборку, контролируйте температуру и влажность в квартире, не заводите домашних животных. Консультируйтесь с педиатром и он индивидуально порекомендует вам меры по профилактике и назначит правильное лечение.
Пищевая аллергия у грудничка — фото
Аллергия у грудничков
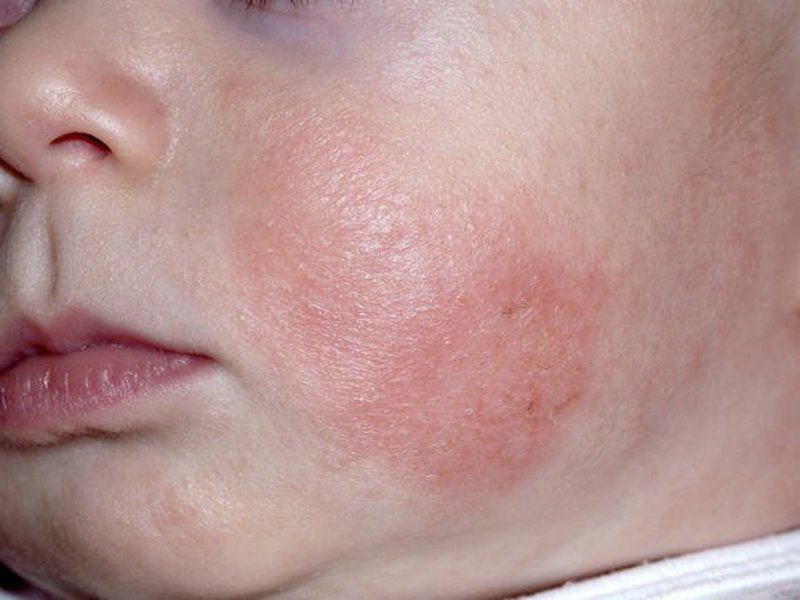
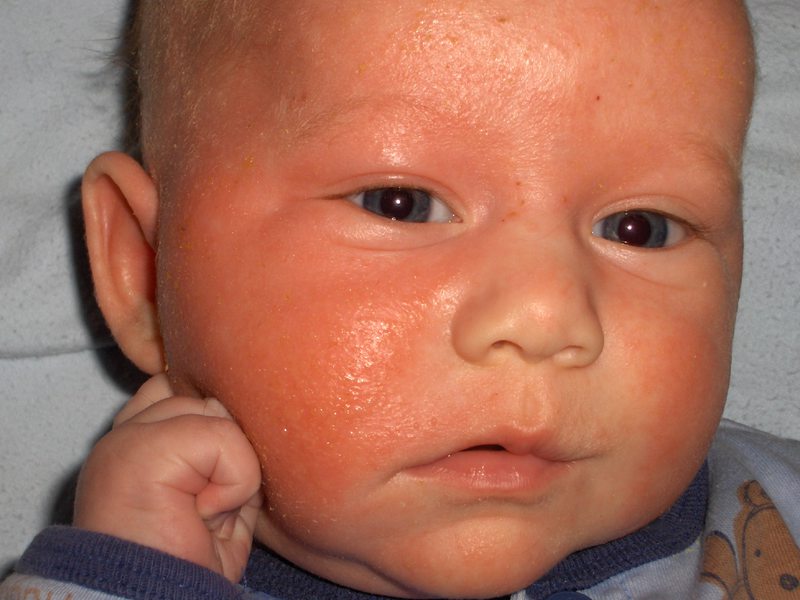
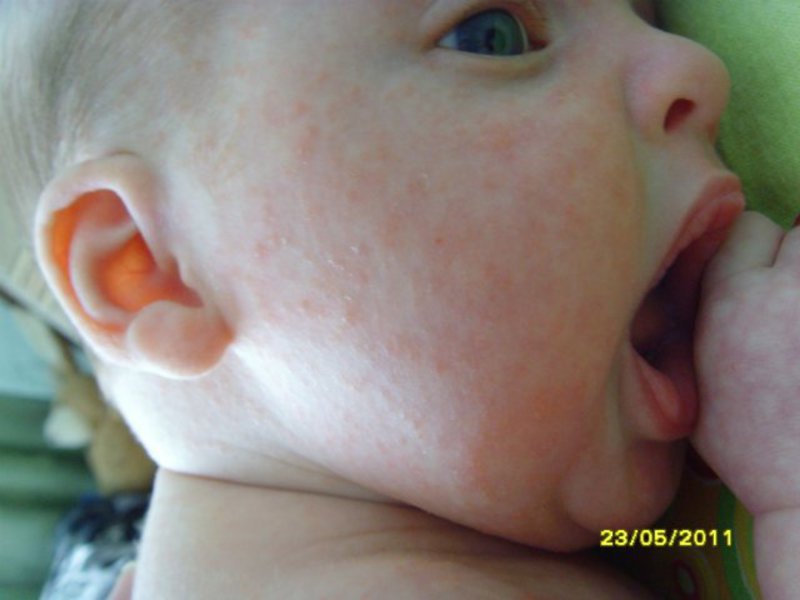
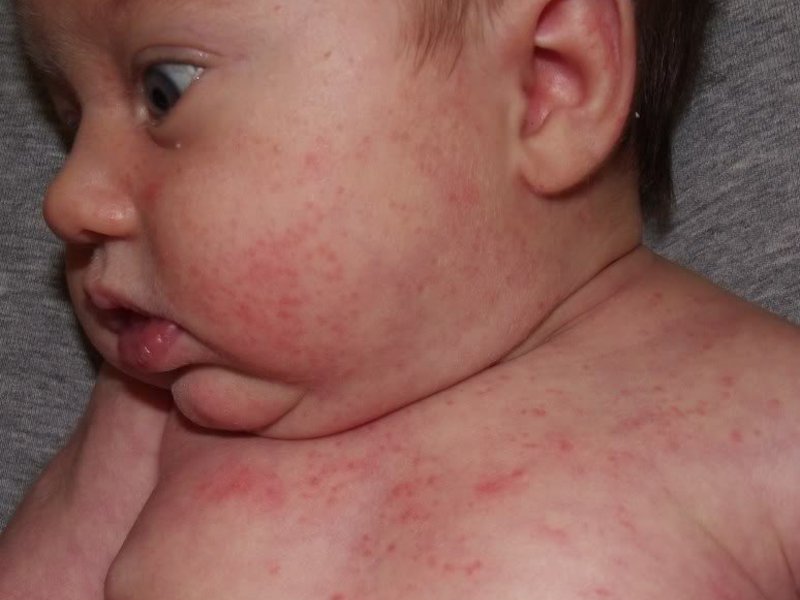
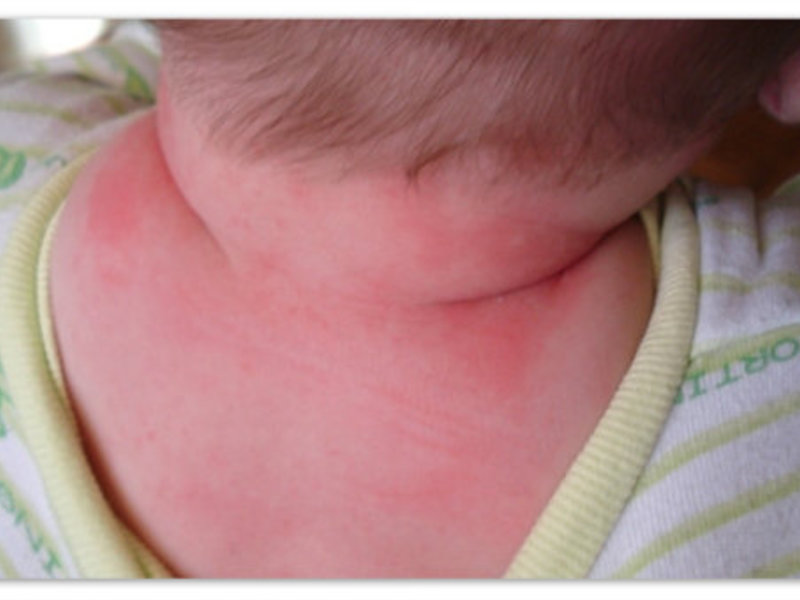
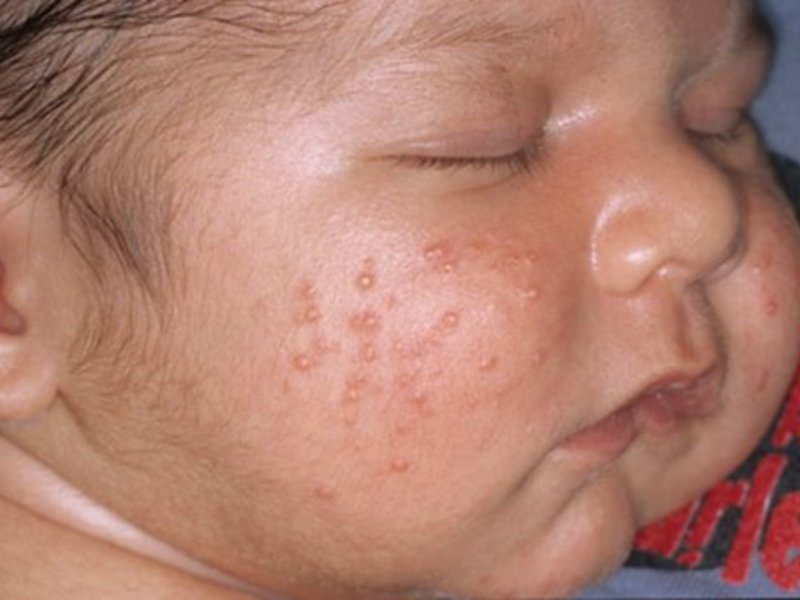
Чем лечат аллергическую сыпь у новорожденных
 Самая частая проблема, с которой приходится сталкиваться мамочкам, это появление аллергии у грудничков. Аллергия появляется на теле в самых различных местах, вы сами можете это увидеть на фото.
Самая частая проблема, с которой приходится сталкиваться мамочкам, это появление аллергии у грудничков. Аллергия появляется на теле в самых различных местах, вы сами можете это увидеть на фото.
У малыша аллергическая реакция может развиться на питание, медикаменты, средства гигиены.
Аллергия у новорождённого проявляется сыпью, покраснением отдельных участков кожи, шелушением кожи и возможным появлениям корочек. У некоторых новорождённых может возникнуть отекание или опухание небольших участков тела, могут высыпать ярко-алые пятна по всему телу. Эти высыпания зудят, отчего у малыша нарушается сон и он становится неспокойным. Места высыпаний у грудничков:
- На голове волосяной покров;
- На скулах и щеках;
- Область вокруг рта;
- В местах складок;
- В паховой области;
- На ягодицах.
Самые распространённые аллергические заболевания
-
 Атопический дерматит, имеет главный признак — это зуд. Появляется на лице новорождённого и в сгибательных местах, кожа становится сухой и имеет большое количество расчёсов. Обострения часто возобновляются, заболеть им можно при наследственном факторе.
Атопический дерматит, имеет главный признак — это зуд. Появляется на лице новорождённого и в сгибательных местах, кожа становится сухой и имеет большое количество расчёсов. Обострения часто возобновляются, заболеть им можно при наследственном факторе. - Крапивница — появляются зудящие высыпания как отёчные папулы красноватого цвета, надавив на них, они исчезают. Высыпания похожи на контакт с крапивой. Причинами заболевания могут стать применение некоторых медицинских препаратов, укусы насекомых и пищевые продукты: орехи, фрукты, яйца и морепродукты.
- Ангионевротический отёк — сыпь похожа на крапивницу, но отёки занимают большие участки кожи и проникают в подкожные слои. Отёки размещаться могут в любом месте: на конечностях, лице или в кишечнике. Большую опасность представляет отёчность гортани и при расположенности на языке.
- Бронхиальная астма сопровождается кашлем, частыми одышками и приступами удушья, больше всего во время сна или при пробуждении. Астма начинает прогрессировать после повторяющихся бронхитов.
Причины проявления аллергии у грудничка
- Антибиотикотерапия. Когда ребёнок заболевает, ему назначают лечение антибиотиками. Принимая эти медикаменты, у него нарушается микрофлора кишечника и малыш с лёгкостью воспринимает различные аллергены.
- Кормление не по часам. Если мать прикладывает к груди своего ребёнка позже или раньше положенного времени, то нарушается стерильность кишечника. Это приведёт к сбою формирования микрофлоры.
- Плохой генотип. Ребёнок может быть гиперчувствительным, имея наследственную расположенность к аллергии. У малышей реакции повторяются и они реагируют на те же раздражители, на которые есть реакции у их родителей. По наследству передаётся и характер протекания аллергии.
- Прививки. Мощным аллергеном у новорождённого могут стать препараты, которые используются для проведения вакцинаций.
- Нарушение кормящей мамой диеты. Если мама использует в своём рационе аллергенные продукты питания, то он окажется в организме грудного ребёнка и у него появится реакция.
- Способ питания. Во время прикорма ребёнку даётся детское питание. А в детском питании основной ингридиент — это коровье молоко, белок, который содержится в молоке и представляет собой мощный аллерген.
Важно как можно быстрее определить основной аллерген, который вызывает реакцию у грудничка. Вовремя исключив аллергенный продукт из рациона своего малыша, вы предотвратите неприятные последствия и не дадите ухудшиться состоянию здоровья своего ребёнка.
Бывают случаи когда у грудничков аллергию вызывают травы или сборы трав для купания, парфюмерия, детская косметика и бытовая химия.
Пищевая аллергия у грудничка, причины
 Пищеварительная и иммунная системы у грудничка ещё не сформировались, до пяти лет продолжается их развитие. Поэтому, когда «неправильные» пищевые продукты попадают в пищевод, детский организм может дать сбой. Симптомы начинают проявляться, когда малыш вторично контактирует с аллергеном, при первом попадании в организм, он его только запоминает. Чем чаще ребёнок будет контактировать с аллергеном, тем сильнее будут выражаться признаки аллергии. Основные признаки пищевой аллергии у грудничков:
Пищеварительная и иммунная системы у грудничка ещё не сформировались, до пяти лет продолжается их развитие. Поэтому, когда «неправильные» пищевые продукты попадают в пищевод, детский организм может дать сбой. Симптомы начинают проявляться, когда малыш вторично контактирует с аллергеном, при первом попадании в организм, он его только запоминает. Чем чаще ребёнок будет контактировать с аллергеном, тем сильнее будут выражаться признаки аллергии. Основные признаки пищевой аллергии у грудничков:
- На молочную смесь начинаются высыпания;
- Если введение прикорма было ранним или неправильным;
- Если кормящая мать не соблюдает диету.
Как проявляется аллергия у грудничка
Тело малыша покрывается сыпью, она появляется и на лице. Сыпь на коже имеет разнообразный окрас и структуру: начинается она с маленьких бледно-розовых узелков и заканчиваться ярко-красными пятнами. Ей сопутствуют и другие симптомы:
- У грудничка появляется зуд;
- Начинается аллергический насморк;
- Появляется расстройство пищеварения: вздутие живота, понос, повышенное газообразование, кишечные колики.
Температура тела не повышается. При непищевой аллергии сыпь появляется не по всему телу, а только там, где был контакт с аллергеном. Сыпь от пищевого аллергена может появиться через несколько секунд или часов. Аллергическая реакция исчезает через несколько дней, если не случится повторного контакта с аллергеном.
Аллергия на лице у грудничка
На лице у новорождённого аллергия может появиться по разным причинам, её могут вызвать внутренние и внешние причины. Внутренние причины:
-
 Грудное молоко;
Грудное молоко; - Продукты, входящие в прикорм;
- Детские смеси;
- Продукты питания;
- Лекарственные препараты.
Внешние причины:
- Предметы для гигиены и парфюмерия;
- Вакцины и сыворотки;
- Цветение растений;
- Пыль и др.
При грудном вскармливании пищевая аллергия развиваться не будет, если мать правильно питается, тогда и питание для малыша тоже будет правильным. При рациональном питании матери в первые полгода ребёнок получит все необходимые организму вещества.
Искусственное вскармливание и аллергия
При необходимости переход на смешанное или искусственное вскармливание нужно делать осторожно и грамотно, потому что при таком способе питания у малыша легко могут возникнуть аллергические реакции. Аллергические высыпания на лице и голове могут появиться от употребления коровьего молока, а точнее, белка (казеина). Он является основой для изготовления неадаптированной детской смеси.
В грудном молоке белка содержится меньше, чем в коровьем. У ребёнка не до конца выработались метаболические процессы и мочевыделительная система, а грудное молоко питательно и легко усваивается. Употребление казеина может вызвать следующие симптомы:
- Появляется красная сыпь на лице и голове;
- У ребёнка частая отрыжка, обильное срыгивание, иногда рвота;
- Неоформленный стул;
- Боли в животе, беспокойство;
- Может повыситься температура.
Чем лечить аллергию у грудничка
Разобраться с тем какие препараты требуется принимать новорождённому, поможет специалист — аллерголог и иммунолог. На начальной стадии заболевания нужно рассмотреть питание кормящей матери и подобрать для неё индивидуальную диету. В диету не должны входить продукты, содержащие аллергены. Список таких продуктов:
-
 Пресноводная рыба, все виды;
Пресноводная рыба, все виды; - Морепродукты, в том числе икра;
- Молоко домашних животных;
- Яйца птиц;
- Жёлтые и красные овощи и фрукты;
- Злаки, грибы;
- Орехи, мёд;
- Какао, шоколад, кофе.
После того как врач составит диету, пересмотрите все средства гигиены, которые вы используете по уходу за ребёнком и бытовую химию. Замените всё это на другие средства, постарайтесь подобрать не аллергенные.
Аллергия у грудничка — как лечить?
Лекарственные препараты:
«Диазалин», «Дипразин», «Кларитин», «Супрастин» — назначаются при отёчности, когда начинается бронхоспазм. Для новорождённого лучше приобретать эти препараты в сиропе. При появлении удушья и покраснения лица вызывайте скорую помощь.
Аллергический дерматит у грудничка лечится медикаментами, которые назначает врач. Для того чтобы снизить зуд и устранить последствия диатеза, используют антигистаминные средства, а в тяжёлых случаях — глюкокортикостероиды, но обязательно только под наблюдением врача.
Для лечения сыпи рекомендуется использовать мази и кремы: «Вундехил», «Гистан», «Деситин», «Скин-Кап», «Протопик», «Фенистил». Хорошо восстанавливают кожу грудничка от последствий аллергии мази и кремы: «Бепантен», «Бепантен плюс», «Де-Пантенол».
При лечении аллергии у новорождённого хорошо применять вспомогательное средство «Смекта». Она выводит из организма токсические вещества, бактерии и вирусы. «Смекта» безопасна для здоровья малыша и в организме не усваивается.
Для лечения аллергии у новорождённых в продаже есть капли «Фенистил», он избавляет от покраснения и зуда. Принимать его можно с пяти месяцев, а с восьми месяцев используют «Цетеризин» — он обладает противовоспалительным эффектом.
Груднички, которые находятся на искусственном вскармливании могут принимать гипоаллергенные смеси. Используются они при аллергии средней и тяжёлой формы.
Соблюдайте определённые правила, чтобы снизить риск появления аллергической реакции. Наблюдайте за реакцией ребёнка когда в его рацион вводите новый продукт. Поддерживайте гипоаллергенный быт: ежедневно проводите влажную уборку, контролируйте температуру и влажность в квартире, не заводите домашних животных. Консультируйтесь с педиатром и он индивидуально порекомендует вам меры по профилактике и назначит правильное лечение.
Пищевая аллергия у грудничка — фото
Аллергия у грудничков











В статье рассказывается о том, из-за чего может возникать аллергия у новорожденных и как с помощью народной медицины можно избавиться от этого недуга.
По своей сути аллергия у новорожденного — это защитная реакция его иммунной системы. Причиной проявления раздражения является определённый вредоносный аллерген. Примечательно, что реакция может проявляться не сразу, а через какой-либо промежуток времени.
Определить у вашего ребёнка аллергию, вы сможете по внешним признакам: появления сыпи, шелушению кожных покровов, покраснению, раздражению слизистой.
Нужно ли лечить аллергию у грудничка?
Иногда у грудничков в результате изменения рациона питания появляются различные аллергические реакции. В случае проявления симптоматики аллергии родители обязательно должны обратить свое внимание на недуг, начать лечение.
Если запустить заболевание, то могут возникнуть осложнения. При тяжёлых обстоятельствах аллергия перерастает в атопический дерматит, астму, отёк Квинке.
Чем лечить аллергию у новорожденного?
По типу можно выделить три вида аллергии:
- контактная , чаще всего проявляется покраснением некоторых участков тела, сыпью, зудом, трещинками на коже из-за сухости
- пищевая — характеризуется диареей, коликами в животе, высыпанием, как при крапивнице, зудом во рту, горле
- бытовая — по симптомам похожа на простуду (насморк, кашель, чиханье, слезоточивость, жжение в глазах)
Поэтому прежде, чем начать процесс лечения, надо установить, что именно вызвало болезнь. Если родители не в силах сами определить источник заболевания, то придется обращаться к врачу-специалисту. Доктор выпишет направление на анализы, где и определится раздражитель. Именно этот раздражитель и исключите из ежедневного рациона малыша.
ВАЖНО: Прежде, чем начать применять мази, гели, таблетки от аллергии, посоветуйтесь со своим участковым врачом.
Чем лечить аллергию у грудничка на лице и щечках?
Если на коже лица, щёчках младенца появились аллергические высыпания, то в первую очередь надо убрать аллерген. Раздражения могут вызвать лекарственные препараты, еда, ткани, порошок, присыпки, крема. Вспомните, что вы начали в недавнем времени применять новое — уберите его из списка используемого. Кроме того пусть доктор назначит антигистаминный препарат (димедрол, супрастин), мазь (фторокорт, эколом, адвантан).
Кормящая мамочка при аллергических реакциях должна соблюдать диету. Не употребляйте продукты, которые могут вызвать аллергию. Сыпь пройдет уже на третий день, если исключить раздражитель и пить, назначенные аллергологом, лекарства.
Чем лечить пищевую аллергию у грудничка
Причинами возникновения недуга является изменение в рационе кормящей мамочки или системе питания самой крошки. К тому же учтите, тот весомый факт, если в семье присутствуют аллергики, то ребенок в 33% может тоже иметь аллергенные реакции.
ВАЖНО: Негативно влияют на здоровье малютки, если мама имеет вредные привычки. В случае, когда будущая роженица не отказывалась от курения во время интересного положения, ребёнок в 49% может стать аллергиком.
Чтобы у малыша не было такого рода патологии, маме надо заранее, ещё до родов воздержатся от чрезмерного потребления высокоаллергенной продукции. К таковым относятся:
- фрукты ярких цветов — оранжевого, желтого, красного цвета
- яйца куриные, жирное коровье молоко
- чёрный кофе, натуральный шоколад, какао-порошок
- мёд, орехи — любые, грибы, морепродукты
Для лечения пищевого типа аллергии почти всегда применяют антигистаминные средства, адсорбенты, разнообразные кремы, успокоительные мази от зуда, препараты с лактобактериями. Ещё надо исключить из еды кормящей мамочки всевозможные продукты, которые вызывают недуг.
Исключить:
- рыбу жирных сортов, всякую икру, яйца, морскую продукцию, грибы
- натуральный шоколад, мёд, любые орехи, какао, чёрный кофе
- вишни, черешни, клубнику, цитрусовые, ананасы, авокадо, сладкий виноград
- редьку и редис, маринады и квашеную капусту
- все магазинные консервы, солености, острую пищу
- пряности трав, чеснок, лук
- майонезы, разные соусы, кетчупы, горькую аджику
- чипсы, пиццы, ткемали, ветчину, мягкие сыры, ветчину
- копчёности, сардельки, сосиски, уличный квас, любое пиво
Ограничьте:
- молоко, сметану
- печености из высших сортов белой, пшеничной муки
- манку, сахар, соль, сладости
Если малыш на искусственном вскармливании, то возможно аллергеном является белки молока. В таком случае требуется замена смеси на гипоаллергенную. Диета по нормам может длиться от месяца до трёх. После чего можно поэтапно вводить новые продукты.
Аллергия на смесь у грудничка лечение
Как не жаль, но сейчас о возникновении пищевой аллергии у младенцев на смесь, все чаще и чаще говорят медики. Признаками этого заболевания являются:
- метеоризм
- колики
- срыгивания
- диарея
- запор
- высыпания
Самостоятельно узнать, что у вашего чада именно эта смесь вызывает аллергию, не получится. Вам обязательно понадобится помощь специалистов. Когда вы установите, что аллерген — какой-то компонент смеси, то надо будет переводить ребенка на другую. Делается это постепенно.
Вначале надо уменьшить потребление аллергенной смеси и начать вводить в питание новую. Потом потихоньку меняйте пропорции и переходите в течен
Аллергия у новорожденных и грудничков
Одной из самых распространенных проблем, с которыми приходится сталкиваться родителям грудного ребенка, является аллергия. Этим термином называют неадекватную реакцию незрелого детского организма на самые обычные вещества, которые для малыша становятся аллергенами. Как проявляется аллергия у новорожденных и грудничков? Каковы причины этой патологии? Чем можно помочь крохе? Данная статья поможет ответить на эти вопросы.
Содержание
Как выглядит аллергия у грудничков (симптомы)
Аллергия у грудничков (фото)
Причины аллергии у новорожденных и грудничков
Как диагностируется аллергия у грудного ребенка
Чем лечить аллергию у грудничка
Профилактика аллергии у младенцев
Как выбирать детскую смесь при аллергии: алгоритм действий
Молодые родители часто и подолгу рассматривают новорожденное дитя, замечая все изменения, происходящие с малюткой. Благодаря такой наблюдательности, появление на теле ребенка сыпи не остается незамеченным. Высыпания на коже малыша появляются нередко, имеют различные причины и по-разному лечатся. Если пропустить начало серьезного заболевания, то последствия могут оказаться очень неприятными. Но не всякая сыпь на коже младенца может свидетельствовать об аллергической реакции. И не всегда аллергическая реакция проявляется сыпью. Поэтому родителям нужно знать, как выглядит аллергия у новорожденных.

Как выглядит аллергия у грудничков (симптомы)
Симптомы аллергии у грудного ребенка разнообразны и зависят от того, каким путем произошел контакт с аллергеном, и какое количество его попало в организм. Рассмотрим подробно, как проявляется аллергия у грудничков.
Кожа
Это может быть аллергическая сыпь у грудничка красного цвета в виде мелких точек, пятнышек или крупных пятен, которая часто сопровождается зудом, шелушением и сухостью кожи. Опрелости, которые долго не заживают даже при хорошем уходе.
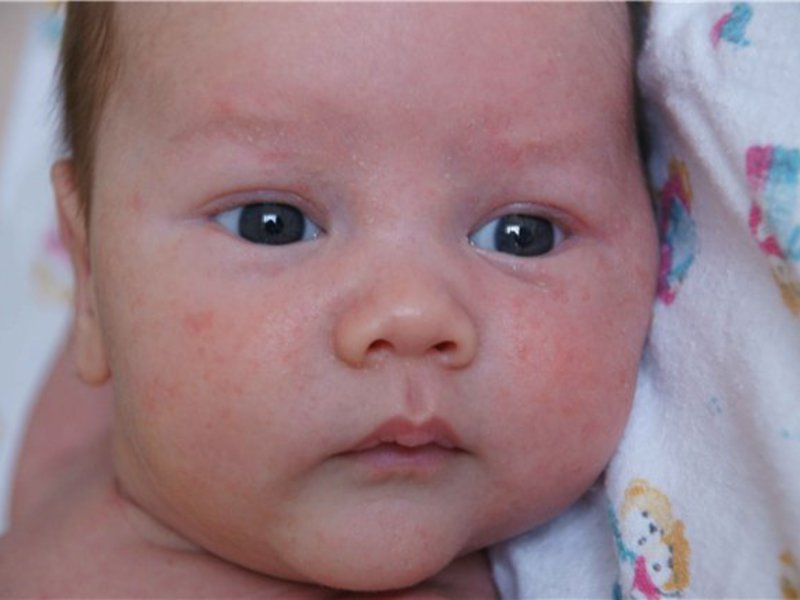
- Милии. Если мама не осведомлена, как выглядит аллергия у новорожденного, то белые узелки на лице малютки могут вызвать беспокойство. Милии, или просяное зернышко, так называются эти высыпания. Они не опасны, связаны с физиологической перестройкой эндокринной системы ребенка и исчезают естественным образом через три недели после рождения.
- Диатез. Появление у младенца на коже красноватых высыпаний, сухости, зуда должно насторожить. Так проявляет себя пищевая аллергия у грудничков (диатез) — реакции на пищевой раздражитель. Желудочно-кишечный тракт новорожденного стерилен и ферменты для усвоения питательных веществ вырабатываются постепенно. Пища может не полностью усваиваться в кишечнике, а продукты брожения поступать в кровь малыша и вызывать кожную реакцию. Диатез лечат, исключая вызывающие реакцию продукты из рациона кормящей мамы. Если есть показания, врач назначает лекарственные препараты. С возрастом реакция на этот продукт у ребенка может исчезнуть.
- Крапивница. Аллергия у новорожденного проявляется, как реакция на вещества, поступающие в организм и вступающие в конфликт с его слабой иммунной системой. На коже аллергия у новорожденных может проявляться в виде крапивницы — зудящих волдырей небольших размеров. На теле младенца могут быть обнаружены папулы красного цвета. Они сливаются, образуя сплошные пятна и вызывая зуд. Дерматит проявляется покраснениями, сухостью, шелушением кожи, зудом. Экзема у новорожденного может появляться на всем теле. Это красные сухие пятна, которые могут изъязвляться, мокнуть и доставлять ребенку неприятности.

Органы пищеварения
При аллергии возможны нарушения работы желудочно-кишечного тракта. Прием пищи у малыша может сопровождаться частыми, обильными срыгиваниями, рвотой. Ребенка могут беспокоить колики, метеоризм. Частыми бывают запоры и диарея. Возможен жидкий стул пенистого характера с зеленью. Причиной таких проблем является нарушение деятельности микрофлоры кишечника — дисбактериоз.
Органы дыхания
Реже аллергия у грудничка проявляется насморком (аллергический ринит). У некоторых детей не исключена возможность развития спазма бронхов и астматического приступа. Самое опасное то, что аллергическая реакция может вызвать отек гортани.
Органы зрения
Можно наблюдать обильное слезотечение, покраснение и нагноение глаз. Так проявляется аллергический конъюнктивит.
|
Внимание! Опасное проявление аллергии у грудничков
|
Аллергия у грудничков (фото)







Симптомы аллергии у новорожденных
Причины аллергии у новорожденных и грудничков
Многие причины могут спровоцировать аллергические реакции неокрепшей иммунной системы младенца.
- Чаще всего возникает пищевая аллергия у новорожденных. Причиной ее возникновения является грудное молоко, когда мама употребляет в пищу продукты, для усвоения которых организм новорожденного еще не приспособлен.
- Также часто возникает аллергия у новорожденных на смесь для искусственного вскармливания, если в ее составе есть коровье молоко.
- Вводимый грудничку прикорм — ещё одна причина: сладости, фрукты и овощи оранжевого и красного цвета, экзотические продукты, печень, рыба, яйца.
- Неправильно подобранные косметические и гигиенические средства для ухода за ребенком могут вызвать раздражение кожи, сыпь. Мыло, стиральный порошок, подгузники и влажные салфетки могут вызвать появление высыпаний и покраснений на коже ребенка.
- У некоторых детей наблюдается реакция на пыльцу растений, шерсть животных.
- Аллергическими реакциями проявляется дисбактериоз, спровоцированный лечением антибиотиками и препаратами, уничтожающими полезную микрофлору кишечника.
- Препараты для вакцинации, являясь аллергенами, могут вызывать у ребенка с аллергической конституцией иммунную реакцию и давать осложнения.
- Причиной аллергических заболеваний новорожденных бывает наследственная предрасположенность.
Что еще может вызвать аллергию у малыша? Сухой корм для аквариумных рыбок, укусы пчел и ос, одежда из искусственных тканей, игрушки неизвестного происхождения из некачественных материалов, резкие запахи дезодорантов, духов, освежителей воздуха и эфирных масел.
Одна из причин возникновения аллергии у детей
Зачастую, у детей в возрасте от 5 месяцев до 3 лет возникают разного рода аллергические реакции. Проблемы со здоровьем ребенка списывают на плохую экологию и модифицированные продукты. Конечно, они оказывают влияние на здоровье ребенка. Однако, не стоит закрывать глаза на проблему курения и приёма спиртных напитков кормящими матерями, особенно в послеродовой период.
Быть может, именно в этом кроются основные причины появления крапивницы у детей? Речь идёт об эндогенной крапивнице, связанной с нарушениями в пищеварительной и нервной системах. Связь проста: токсичные вещества с табаком и спиртом попадают в молоко кормящей матери, белок модифицируется и, попадая в организм ребёнка, полностью не расщепляется. Именно неращеплённый белок играет роль аллергена. В крови, он активирует выработку антител к определенному пищевому продукту.
Влияние на здоровье ребенка спиртных напитков и табака, употребляемых кормящей женщиной, было замечено ещё в 1472 году. В своей книге итальянский педиатр П. Багелярда, категорически запрещал приглашать для вскармливания детей, женщин, склонных к употреблению спиртных напитков. В начале 20 столетия, в деревнях Баварии, кормящие женщины зачастую злоупотребляли хмельным деревенским пивом. Местными врачами было проведено обследование 300 детей в возрасте от 1 года до 5 лет и установлено, что 87% детей имели нарушения нервной системы, а 60% имели проблемы с пищеварительным трактом. Обе группы детей были склонны к сильным аллергическим реакциям. В России те же проблемы. Ведь до сих пор, среди некоторой части населения бытует мнение, что пиво полезно для усиления лактации, при этом забывается, что пиво содержит спирт. Конечно, при возникновении проблем со здоровьем ребенка, на помощь придёт современная медицина. Но что мешает матерям, давая жизнь ребенку, сразу позаботиться о его здоровье. |

Как диагностируется аллергия у грудного ребенка
Диагностировать аллергию можно на основании опроса родителей и осмотра ребенка. Уточнить диагноз помогает анализ крови, а также кожные и провокационные пробы.
Чем лечить аллергию у грудничка
Лечение аллергии у грудничка должно проводиться только грамотным врачом-педиатром или детским аллергологом. После выявления аллергена полностью исключают контакт с ним. Назначают антигистаминные препараты и препараты, нормализующие микрофлору кишечника, мази и кремы. Чтобы уменьшить проявления кожной аллергии, ребенка купают в отваре ромашки или череды.
Профилактика аллергии у младенцев
- Основными мерами профилактики аллергии у младенца считаются правильное питание и уход. Чтобы у новорожденного не возникало аллергических реакций, кормящая мама должна строго соблюдать диету.
Из рациона мамы должны быть исключены:
- яйца куриные,
- молоко коровье,
- овощи и фрукты, имеющие оранжевый или красный цвет,
- кофе,
- шоколад,
- мед,
- грибы.
Также недопустимо употреблять пищевые изделия промышленности, изобилующие химическими добавками.
Важнейшее значение в профилактике аллергии является раннее прикладывание новорожденного к груди.
- Груднички, находящиеся на искусственном вскармливании, страдают аллергией гораздо чаще. Если у ребенка проявляется аллергическая реакция на искусственное питание с белком коровьего молока, подбираются смеси на основе сои.
- Новые продукты в рацион малыша нужно вводить постепенно, в строгом соответствии с возрастом. Знакомство с клубникой, цитрусовыми и шоколадом многие педиатры советуют отложить до трех лет.
Как выявить аллерген у грудничка? При подозрении на пищевой характер аллергии необходимо завести специальный дневник, который называют пищевым. В нем следует фиксировать все, что съел или выпил ребенок. Это позволяет определить продукты-аллергены и исключить их из меню.
- Необходимо наблюдать за стулом ребенка. У грудничков он должен быть хотя бы раз в день. Если же это случается реже, то из кишечника в кровь тоже попадают аллергены.
- Важно помнить, что перегревание во много раз увеличивает вероятность кожных проявлений аллергии. Поэтому температура воздуха в помещении, где находится младенец, не должна быть выше 20⁰С. Кроме того, нельзя слишком тепло одевать ребенка на прогулку.
- Одежду для ребенка лучше покупать из натуральных тканей. А игрушки должны быть только из высококачественных материалов.
- Для купания малыша лучше всего использовать обычное детское мыло без отдушек. А вещи его следует стирать только порошком для детей, в котором нет добавок.
- В летний период не стоит поддаваться соблазну одеть кроху ярко, потому что это может привлечь насекомых. Именно их укусы являются причиной тяжелых аллергических реакций.

Как выбирать детскую смесь при аллергии: алгоритм действий
По статистике ВОЗ приблизительно у 1% малышей, находящихся на грудном вскармливании, в первые месяцы жизни встречается аллергия на белок коровьего молока. Для детей-искусственников, этот показатель еще выше, и составляет 2-7%. Если же у новорожденного диагностирован атопический дерматит, то вероятность развития аллергии к животному белку – 85 – 90%. И это не просто цифры – за каждой из них стоят бессонные ночи и отчаянье молодой мамы, перед которой стоит самый сложный в эти дни вопрос: «чем же кормить кроху?».
Признаки аллергии у грудничка на молочную смесь
Итак, определить, что малышу не подходит стандартная молочная смесь достаточно просто. В большинстве случаев аллергия у новорожденных проявляется в виде сыпи – щечки ребенка становятся красными, блестят, покрываются корочками. Чуть позже к этим симптомам могут присоединиться:
- желудочно-кишечные проявления в виде запоров или диареи, коликов и чрезмерных срыгиваний;
- респираторные признаки: одышка, затрудненное дыхание, ринит.
Важно! Если у малыша появилась отечность, и ему явно тяжело дышать, необходимо срочно обратиться за медицинской помощью!
В остальных случаях достаточно консультации педиатра, задача которого – помочь маме в выборе подходящего детского питания. Рекомендации врача зависят в первую очередь от степени выраженности симптомов. К примеру, при незначительном покраснении щечек будет достаточно лишь немного уменьшить разовый объем питания. В остальных случаях придется подбирать профилактическую или лечебную смесь, которая не будет вызывать нежелательных реакций.
![]()
|
4 мифа избавления от аллергии
|
Единственный вариант, позволяющий противостоять аллергии – это использование лечебных смесей. Они содержат в своем составе не белки, а набор аминокислот. Примером лечебной смеси может служить Nutrilak Пептиди СЦТ. Прибегать к лечебным смесям можно лишь после тщательного обследования, и установления диагноза о непереносимости коровьего белка.
Обнаружив у своего малыша первые признаки аллергии, не стоит огорчаться и думать, что теперь всю жизнь он будет принимать противоаллергические препараты. С возрастом функции печени, кишечника и иммунной системы совершенствуются, и организм начинает адекватно реагировать на те вещества, которые прежде были для него аллергенами. Главное – правильно ухаживать за грудничком, и тогда он вырастет здоровым!
Пищевая аллергия у детей раннего возраста. Советы родителям. — видео
причин, симптомов и вариантов лечения
Медицински рассмотрен Drugs.com. Последнее обновление: 6 марта 2020 г.
Что такое сыпь?

Сыпь — это временное высыпание или изменение цвета кожи, часто воспаленное или опухшее. Сыпь бывает разных форм и уровней тяжести, и они длятся разное количество времени. Некоторые распространенные причины сыпи включают следующее.
Инфекция
Эта широкая категория охватывает широкий спектр заболеваний, в том числе:
- Вирусные инфекции, такие как корь, краснуха, розеола, пятое заболевание, ветряная оспа, герпес или опоясывающий лишай
Это изображение может содержать графический или нежелательный контент.Нажмите, чтобы посмотреть изображение
- Бактериальные инфекции, такие как импетиго, скарлатина или болезнь Лайма
Аллергические реакции
Они могут быть вызваны:
Местные раздражители
К этой категории относятся сыпь от пеленок (вызванная продолжительным контактом кожи с мочой и стулом) и сыпь, вызванная контактом с агрессивными химическими веществами, такими как мыло для стирки и смягчители тканей.
Это изображение может содержать графический или нежелательный контент. Нажмите, чтобы посмотреть изображение
Ядовитые растения
Ядовитый плющ, ядовитый дуб и ядовитый сумах имеют очень аллергенную сокосодержащую смолу, которая может вызывать аллергические высыпания у 70% людей, подвергающихся ее воздействию.
Аутоиммунные расстройства
К этой категории относятся системная красная волчанка (СКВ или волчанка), дерматомиозит и склеродермия, нарушения, при которых иммунная защита организма ошибочно атакует здоровые участки тела, включая кожу.
Симптомы
Хотя сыпь легко распознать, все высыпания не одинаковы. Сыпь различается по внешнему виду, времени, местоположению или распространению и продолжительности. В общем, сыпь может быть описана как:
- Macular — Плоские красные пятна
- Papular — Маленькие, приподнятые, цельные выступы
- Макулярная и папулезная — комбинация
- папулосквамозной — комбинация папул и чешуйчатых областей
- Везикулярный — Маленькие, приподнятые, заполненные жидкостью блистеры
Дополнительные признаки и симптомы, которые иногда сопровождают сыпь, включают:
- Лихорадка
- опухшие лимфатические узлы (опухшие железы)
- Признаки тяжелой аллергической, потенциально опасной для жизни реакции, называемой анафилаксией, которая требует неотложной неотложной медицинской помощи: затрудненное дыхание, крапивница, рвота, спазмы в животе, быстрое падение кровяного давления, спутанность сознания и потеря сознания
- Признаки аутоиммунного расстройства, такого как волчанка (может включать усталость, плохой аппетит, лихорадка, припухлость суставов) или дерматомиозит (часто включает слабые мышцы, отек и изменение цвета век на веках и трудности с подъемом после сидения)
Диагноз
Ваш врач спросит вас о вашей истории болезни, включая историю аллергий и историю вашей работы, чтобы проверить возможное воздействие химических раздражителей или людей с инфекциями.Ваш врач также может задать конкретные вопросы о вашей сыпи, в том числе:
- Когда это началось — появилась сыпь после того, как вы съели новую еду, попробовали новый продукт для ухода за кожей или приняли новое лекарство?
- Расположение и рисунок — влияет ли сыпь только на участки, подверженные воздействию солнца, или только на участки, непосредственно соприкасающиеся с перчатками, обувью, защитными очками или лицевыми масками (как и следовало ожидать при аллергических реакциях на химическое вещество в изделии)? Образует ли он рисунок «бабочка» на щеках и носу (классический признак волчанки) или образует ярко-красный рисунок «шлепок» (признак пятой болезни)? Если вы турист, образует ли он линейные полосы вдоль голеней (признак ядовитого плюща)?
- Продолжительность — появилась ли сыпь и исчезла в течение дня или двух (как при розеоле), или она продолжалась в течение недели (как при пятом заболевании) или дольше (как при СКВ)?
- Профессиональное облучение. Являетесь ли вы работником дневного ухода, который может подвергаться воздействию детей с сыпью, вызывающей сыпь (корь, краснуха, розеола, пятая болезнь)? Вы работаете или играете возле лесных районов, где существует повышенный риск укусов клещей?
Ваш врач может заподозрить конкретную причину на основании вашей истории болезни и истории вашей сыпи.Ваш врач попытается подтвердить это подозрение, изучив внешний вид, местоположение, характер сыпи и любые сопутствующие симптомы. Во многих случаях результаты вашего медицинского осмотра позволят уточнить диагноз, и дальнейшие анализы не потребуются.
При необходимости дополнительное тестирование может включать:
- Анализы крови — Хотя большинство вирусных высыпаний не требует специальной идентификации вируса, доступны анализы крови для выявления некоторых вирусов и бактерий, вызывающих сыпь.Анализ крови также может быть сделан, чтобы проверить наличие аутоиммунных заболеваний.
- Патч-тесты — Если ваш врач подозревает местную аллергическую реакцию, он или она может проводить кожные тесты, называемые патч-тестами. В этих тестах крошечные количества различных химикатов помещены в Вашу кожу в течение двух дней, чтобы видеть, развивается ли аллергическая сыпь.
- Лампа Вуда — Лампа Вуда — это черный свет, используемый для оценки сыпи. В зависимости от конкретной причины сыпи, свет может привести к тому, что пораженный участок кожи станет красным, бледно-голубым, желтым или белым.
- Тест Цанка — В этом тесте блистер вскрывается и очищается для получения образца, который проверяется в лаборатории на наличие признаков герпесвирусной инфекции.
- Препарат KOH — В этом тесте область кожи, которая подозревается на наличие грибковой инфекции, аккуратно очищается. Зачищенный материал помещают на предметное стекло, обрабатывают КОН (гидроксидом калия) и исследуют под микроскопом на наличие признаков грибков.
- Биопсия кожи — При этой процедуре кожа обезболивается, и образец пораженной кожи удаляется и исследуется в лаборатории.Швы могут потребоваться.
Ожидаемая продолжительность
Как долго длится сыпь, зависит от ее причины. Однако большинство высыпаний обычно исчезают в течение нескольких дней. Например, сыпь при вирусной инфекции розеолы обычно длится от 1 до 2 дней, тогда как сыпь от кори исчезает в течение 6-7 дней. Сыпь, вызванная аллергией на антибиотики, может длиться от 3 до 14 дней, в то время как опрелости почти всегда убираются в течение 1 недели (если подгузники часто меняются).
Сыпь в результате волчанки или дерматомиозита может продолжаться в течение длительного периода времени.
Профилактика
Профилактика зависит от причины сыпи:
- Инфекции — Убедитесь, что вы и ваши дети в курсе ваших обычных прививок. Часто мойте руки, регулярно купайтесь и избегайте делиться одеждой или предметами личной гигиены с другими людьми. Чтобы предотвратить болезнь Лайма, носите светлую одежду, которая контрастирует с темным клещом и покрывает большую часть вашей кожи, когда вы идете в лес.Используйте одобренные средства от клещей. Имейте в виду, что вы более подвержены воздействию клещей в тех районах страны, где распространена болезнь Лайма.
- Аллергические реакции — Избегайте определенных продуктов питания, лекарств, средств по уходу за кожей или косметики, на которые у вас была реакция. Никогда не принимайте лекарства, прописанные кому-то еще. Если вы подозреваете, что у вас аллергия на укусы насекомых, поговорите с врачом. Вы можете увидеть аллерголога для тестирования и возможной десенсибилизирующей терапии.Вам также может понадобиться набор для укуса пчел, который содержит неотложные лекарства для предотвращения потенциально опасных для жизни реакций. Убедитесь, что вы знаете, где находится комплект дома, и подумайте о том, чтобы получить дополнительный, если вы часто занимаетесь спортом на открытом воздухе. Держите второе в своей спортивной сумке.
- Местные раздражители — При появлении опрелостей меняйте подгузники, как только они намокнут или испачкаются. Убедитесь, что дно вашего ребенка полностью чистое и сухое, перед тем как закрыть свежую пеленкуДля чувствительности к химическим веществам в чистящих средствах, переключитесь на хозяйственное мыло и кондиционеры для белья, которые не содержат красителей и отдушек. Для раздражения от косметики используйте гипоаллергенные продукты, которые содержат меньше раздражающих кожу консервантов и ароматизаторов.
- Ядовитые растения — Научитесь распознавать ядовитый плющ, ядовитый дуб и ядовитый сумах. Когда вы путешествуете по лесу или выполняете работу во дворе, закройте открытые руки и ноги рубашками с длинными рукавами и длинными брюками.
Лечение
Лечение зависит от причины сыпи:
- Инфекции — Бактериальные инфекции лечат антибиотиками.Грибковые инфекции лечат противогрибковыми препаратами. Многие вирусные инфекции, которые вызывают сыпь, исчезнут в течение нескольких дней и не требуют лекарств. Реже нужны противовирусные препараты.
- Аллергические реакции — Тяжелая аллергическая реакция представляет собой неотложную медицинскую помощь. Его нужно немедленно лечить адреналином, лекарством, которое открывает суженные дыхательные пути и повышает опасно низкое кровяное давление. Высокие дозы кортикостероидов и антигистаминных препаратов также используются для подавления реакции иммунной системы.Локальные аллергические реакции можно лечить местными или оральными кортикостероидами, антигистаминными препаратами и льдом для снятия зуда и отеков.
- Местные раздражители — Сыпь подгузника лечится частой сменой подгузников и использованием безрецептурных кремов или мазей, содержащих оксид цинка и минеральное масло.
- Ядовитые растения — Кожу следует тщательно промыть теплой водой для удаления аллергенного вещества. Только тогда вы должны мыться с мылом и водой.Если вы используете мыло непосредственно перед тем, как промыть кожу водой, вы склонны нанести на кожу аллергенное растительное масло. После того как вы смыли масло, оно не может распространяться. Сыпь часто лечится с помощью актуальных по рецепту стероидов. Тем не менее, оральные стероиды могут быть необходимы для обильных высыпаний или сыпи на лице.
- Аутоиммунные расстройства — Эти заболевания лечат кортикостероидами и иммунодепрессантами, лекарствами, которые подавляют сверхактивную иммунную систему пациента.
Когда звонить профессионалу
Немедленно обратитесь к врачу, если у вас начнутся проблемы с дыханием или улей, лихорадка, учащенный пульс, спутанность сознания или тошнота. Это могут быть признаки опасной для жизни аллергической реакции.
Всегда консультируйтесь с врачом, если сыпь:
- ухудшается
- Длится дольше одной недели
- Показывает признаки местной инфекции (сочится, покраснение или отек кожи)
- Происходит вместе с лихорадкой, ознобом, опухшими железами или другими симптомами инфекции (боль в горле, кашель, головная боль, заложенность носа и т. Д.)
- Происходит вместе с симптомами, которые предполагают аутоиммунное расстройство, такими как повторяющаяся лихорадка, недомогание, усталость, необъяснимая потеря веса или отек сустава
Прогноз
Перспективы большинства сыпей отличные, особенно после того, как причина была точно определена.
При тяжелых аллергических реакциях пациент может умереть в течение нескольких минут без немедленной медицинской помощи. При правильном лечении выздоровление обычно завершается.Тем не менее, пациент остается под угрозой будущих серьезных реакций, если он или она подвергается воздействию того же аллергена. По этой причине для людей с тяжелой аллергией обычно рекомендуется назначение ручки для самостоятельного введения, содержащей адреналин для неотложных состояний.
При длительных аутоиммунных заболеваниях сыпь является лишь одним из самых разнообразных симптомов. Прогноз зависит от типа и тяжести аутоиммунного заболевания.
Узнайте больше о Rash
Сопутствующие препараты
Внешние ресурсы
Национальный институт артрита и костно-мышечной и кожных заболеваний
Национальный Insitutes здравоохранения
HTTP: // WWW.niams.nih.gov/
Американская Академия Дерматологии
http://www.aad.org/
Американская академия аллергии, астмы и иммунологии (AAAAI)
http://www.aaaai.org/
Сеть пищевой аллергии и анафилаксии
http://www.foodallergy.org/
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
.. Сыпь на внутренней поверхности бедер является симптомом, а не заболеванием или болезнью здоровья. Сыпь — это состояние кожи, при котором она становится красной, воспаленной и зудящей.
Сыпь может произойти в любом месте тела, но здесь мы поговорим о сыпь на внутренней поверхности бедер, которые имеют свое собственное значение. Тем не менее, большинство сыпей обрабатываются одинаково — в зависимости от причины.
Внутренняя сыпь бедра Причины
Внутренняя сыпь на бедре из-за контакта
Если часть бедер подверглась воздействию чего-то раздражающего и аллергического, сыпь может возникнуть как реакция.Контактный дерматит или воспаление кожи связано с неблагоприятной реакцией на аллергию на кожу. Это может включать химические вещества, используемые в мыле для купания, геле для душа или моющем средстве (используется для стирки белья). Это также может произойти из-за протирания бедер, что довольно часто встречается у человека с жирными бедрами. Растирание кожи внутренней поверхности бедер приводит к раздражению (опрелости), которое вызывает покраснение и воспаление кожи.
Сыпь на внутренней поверхности бедер также может возникать из-за контакта с ядовитым компонентом, который содержится в таких травах, как ядовитый дуб или плющ, или присутствует в укусе насекомого или укусе животного.Например, укус клеща может вызвать болезнь Лайма, которая сначала образует рану круглой формы, а затем превращается в сыпь. Заболевание, подобное пятнистой лихорадке Скалистых гор , также может вызвать сыпь на руках и внутренней поверхности бедер (ног).
Аллергия как основной фактор, вызывающий сыпь на внутренней стороне бедра.
Аллергическая пища и / или лекарственные препараты могут вызывать сыпь на внутренней поверхности бедер и на других участках тела. Хотя трудно понять, какая пища может вызывать аллергическую реакцию, некоторые распространенные продукты включают авокадо, арахис, моллюски, клубнику, которые, как известно, вызывают сыпь на теле, включая внутреннюю поверхность бедер.
В большинстве случаев реакция организма на аллергию вполне контролируема, но в некоторых прискорбных случаях она становится смертельной, и больной сталкивается с опасными для жизни реакциями, затрагивающими не только кожу, но также почки, кишечник, суставы и сердце. В таких случаях обильное потоотделение, рвота и затрудненное дыхание являются общими симптомами.
Заболевания, которые могут вызывать сыпь на внутренней поверхности бедер
Помимо аллергических веществ и химикатов, существуют некоторые заболевания, вызывающие сыпь на теле и внутренних поверхностях бедер.Псориаз, импетиго и экзема — это лишь некоторые из заболеваний, которые вызывают сыпь или сыпь на коже. Сыпь на внутренней стороне бедра довольно часто встречается у пациентов с диагнозом псориаз.
Помимо вышеупомянутых заболеваний, также известно, что некоторые аутоиммунные заболевания вызывают сыпь по всему телу, включая внутреннюю поверхность бедер. Аутоиммунное заболевание — это состояние, при котором клетки организма подвергаются нападкам со стороны иммунной системы своего организма, что в противном случае происходит только в случае проникновения инородных тел (таких как микроорганизмы).
Симптомы сыпи на внутренней поверхности бедра
- Краснота в пораженной области
- Зуд
- В тяжелых случаях появление волдырей
- Одышка, если это тяжелая аллергическая реакция
- Раздражение
- Воспаление
- Жжение
- Боль и дискомфорт во время ходьбы
Распространенные проблемы с сыпью на бедре
Велоспорт
Проблема внутренней сыпи на бедре может возникать из-за езды на велосипеде.Это связано с тем, что внутренние поверхности бедер — это участки, где трение шкур происходит во время езды на велосипеде. На самом деле, обычные велосипедисты очень хорошо осведомлены и привыкли к этому. Это также называют как болячки седла.
Внутренняя сыпь на бедре из-за езды на велосипеде сначала появляется как горячая точка на одном из бедер. Сжигание в этом месте бедра является лучшим показателем для того, чтобы остановить его прямо там. Если эта стадия игнорируется, наступает вторая фаза, когда сыпь становится интенсивной и превращается в состояние, называемое фолликулит.Фолликулит отмечается выпуклостью или волдырями на волосяных фолликулах и может быть заполнен гноем. Это более раздражающее и болезненное. Если страдалец продолжает ехать и игнорирует это, сыпь входит в заключительную стадию большого удара, который является горячим, опухшим и очень нежным. Это может превратиться в абсцесс и требовать строгого хирургического вмешательства.
Бег трусцой
Те, кто регулярно бегают трусцой или бегают, могут иметь внутреннюю сыпь на бедре. У них есть потертая кожа из-за протирки ткани (нижнего белья, шорт или брюк) внутренней кожей бедра.Состояние распространено летом (больше потоотделения) и муссонов (влажная среда). Этого можно избежать, надевая свободную одежду, которая дышит и соблюдает гигиену.
Кандида и другие грибковые инфекции: область внутренней поверхности бедер и паха влажная и, таким образом, с большей вероятностью накапливает колонии микроорганизмов, особенно грибка. Некоторые особые виды дрожжей или грибков растут на коже человека и вызывают сыпь и многие другие поражения кожи. Зону можно сохранить сухой, используя травяной / антибиотик или противогрибковый порошок.Особенно во время муссонов и летом нужно иметь эту практику. Стригущий лишай, кандида, обыкновенные угри — это несколько состояний, которые могут быть связаны с внутренней сыпью на бедре. Лечение зависит от причины.
Сыпь на подгузнике
У младенцев или новорожденных распространены высыпания на подгузниках. Их внутренняя поверхность бедер вызывает сыпь из-за подгузников. Если подгузник наполнен мочой или экскрементами и не меняется в течение долгих часов, это может вызвать раздражение кожи ребенка. В большинстве случаев соблюдение гигиены и замена подгузников часто решают проблему.В некоторых случаях местный антибиотик и противогрибковый крем наносят по рекомендации педиатров.
Заболевания, передающиеся половым путем (ЗППП). Генитальный герпес является одним из таких заболеваний, которые могут вызвать сыпь на бедрах. Вирус простого герпеса (генитальный герпес) вызывает инфекцию и другие симптомы. Фотографии Внутренняя сыпь на бедре

Фотография 1: Внутренняя сыпь на бедре из-за зудящего Джока
Источник изображения: http: // atlasdermatologico.com.br

Изображение 2: сыпь розового цвета при Джок-зуде
Источник изображения: http://atlasdermatologico.com.br
Средства правовой защиты и лечение высыпаний на внутренней стороне бедра
Лечение зависит от причина, и именно поэтому она варьируется от случая к случаю. Если сыпь вызвана экземой, то следует придерживаться следующей схемы лечения.
Стероиды
Внутреннюю сыпь на бедре из-за экземы можно лечить с помощью кортикостероидов.Эта группа препаратов помогает уменьшить воспаление кожи и, таким образом, помогает уменьшить зуд. Единственная проблема с этим лечением — его побочные эффекты. Стероиды при длительном применении могут привести к нежелательным последствиям.
Противоаллергические препараты
Противоаллергические препараты назначаются в качестве традиционной практики в дерматологии. Антигистаминные препараты помогают свести к минимуму воспаление кожи и тем самым уменьшить покраснение. Тем не менее, их последствия не длятся долго.
Увлажнение кожи
При любых заболеваниях кожи следует поддерживать увлажнение кожи.Некоторые медицинские работники предпочитают назначать увлажняющие кремы для лечения внутренней сыпи на бедрах. Витамин D и ретиноидные кремы также помогают поддерживать хорошее здоровье кожи.
Если внутренняя сыпь на бедре вызвана псориазом, направление лечения другое. Лечение умеренного до тяжелого случая псориаза включает следующие виды лечения.
Фототерапия
Светотерапия полезна при лечении этого состояния. Ультрафиолетовые лучи используются для замедления производства дермальных клеток.
Ретиноид
Это класс лекарств, связанных с витамином А. Этот компонент используется в качестве активного ингредиента в кремах и гелях для кожи, чтобы уменьшить симптомы псориаза и таким образом помочь лечить внутреннюю сыпь на бедре. Тем не менее, ретиноид может вызывать серьезные побочные эффекты, поэтому его следует принимать под строгим медицинским наблюдением.
Иммунодепрессанты
Препараты, такие как циклоспорин, могут помочь уменьшить тяжесть псориаза и, таким образом, ослабить сыпь и сделать их более мягкими.Поскольку известно, что этот класс препаратов повреждает почки и влияет на артериальное давление, для этого курса лечения требуется строгий медицинский контроль.
Домашние или натуральные средства защиты
- Свойство аскорбиновой кислоты заключается в более быстром заживлении раны. Он содержит потенциальные антиоксидантные свойства, которые помогают внутренней сыпи бедра исчезать. Таблетки с витамином С могут также помочь уменьшить воспаление на пораженном участке.
- Мытье внутренних поверхностей бедер ромашковым чаем помогает уменьшить раздражение и, следовательно, помогает при лечении сыпи.
- Ванна с овсянкой помогает вылечить сыпь на бедре. Чашку овсянки (желательно сырой) помещают в горячую ванну и используют.
- Яблочный уксус является одним из самых надежных домашних средств для лечения аллергических состояний, таких как сыпь на бедре. Столовую ложку яблочного уксуса и меда смешивают и принимают трижды в день.
- Одним из наиболее эффективных домашних средств от внутренней сыпи на бедре является нанесение смеси витамина Е (в виде крема) и печени трески на пораженный участок.
- Применение оливкового масла успокаивает кожу и уменьшает покраснение сыпи.
- Очищающие травы для тела, такие как ним (индийская маргоза), солодка и базилик, помогают избавиться от токсинов из организма. Это может помочь уменьшить симптомы внутренней сыпи на бедре.
Ссылки:
- livestrong.com
- сообщества ask.com
- stablehealth.com
- askville.amazon
- elsevier.com
Опубликовано Dr.Радж М.Д. под кожей.
Статья была в последний раз рассмотрена 6 августа 2018 года.
. Детская тепловая сыпь: виды, диагностика и лечение Тепловая сыпь может появиться внезапно и выглядеть тревожно, но обычно это не повод для беспокойства. Младенцы имеют нежную кожу и чаще страдают от высыпаний, чем взрослые.
Тепловая сыпь, которую некоторые люди называют колючей теплотой или милиарией, — это вспышка кожи, которая возникает после того, как кожа становится слишком теплой. Эти высыпания могут быть зудящими, неприятными и колючими.
В этой статье дается обзор тепловой сыпи у детей, в том числе фотографии, помогающие ее идентифицировать.Мы также обсуждаем причины, методы лечения и методы профилактики.
Share on PinterestBabies подвержены тепловым высыпаниям, потому что они менее способны регулировать температуру своего тела, чем взрослые. Тепловые высыпания появляются, когда пот попадает под кожу. Поскольку дети имеют меньшие потовые железы и менее способны регулировать температуру своего тела, они более уязвимы к тепловым высыпаниям, чем взрослые.
Плотная одежда, пеленки и одеяла также могут вызвать сыпь. В большинстве случаев сыпь исчезнет сама по себе без лечения.
Дети чаще получают тепловую сыпь по нескольким причинам:
- Дети плохо контролируют окружающую среду и не могут снять дополнительную одежду или отойти от источников тепла.
- Детское тело менее эффективно регулирует температуру.
- У детей, как правило, больше кожных складок, которые могут задерживать тепло и пот.
Miliaria возникает, когда кожа задерживает пот. Пот раздражает внешний слой кожи и вызывает сыпь.
Врачи делят тепловую сыпь на три типа в зависимости от ее тяжести:
- Miliaria ruba — наиболее распространенный тип тепловой сыпи.Этот тип сыпи происходит, когда есть блокировка в потовых железах около поверхности кожи, или эпидермиса, и второго слоя кожи, или дермы. Это вызывает удары, изменение цвета, такие как покраснение и зуд.
- Miliaria crystalina является наименее тяжелой формой сыпи. Это происходит при закупорке потовых желез в эпидермисе. Этот тип тепловой сыпи может вызвать крошечные прозрачные или белые пузыри.
- Miliaria profunda — наиболее серьезный тип тепловой сыпи, но он встречается редко.Когда пот в дерме просачивается в дерму, это может вызвать интенсивное смывание и жжение. У детей с Miliaria profunda также могут развиться признаки теплового истощения. Сыпь может заразиться.
С сыпью, вызывающей покраснение, покраснение может быть легче увидеть на светлой коже и труднее увидеть на темной коже, хотя процесс, вызывающий покраснение, тот же.
Врачи называют крошечные пузырьки от тепловых высыпаний везикул. Иногда эти пузырьки становятся воспаленными и опухшими, вызывая гнойную пустулезу.Этот тип тепловой сыпи чаще встречается у детей.
Младенцы с гнойной пустотой могут меньше потеть, что увеличивает риск заболеваний, связанных с жарой.
Для большинства детей единственным симптомом тепловой сыпи является сыпь на участках тела, подвергшихся воздействию тепла.
Пеленание, теплая одежда, плохая вентиляция и нахождение вблизи источников тепла, таких как обогреватели, могут увеличить риск. Медицинский работник может заметить сыпь на особенно теплом участке тела.
Тепловые высыпания также чаще появляются в кожных складках, таких как шея или пах.
Симптомы тепловой сыпи включают в себя:
- сыпь, которая может появиться красным
- крошечные пузырьки размером с булавку на большой площади кожи
- горячая кожа
Различные типы тепловых высыпаний могут иметь несколько разные симптомы:
- Miliaria crystalina иногда может выглядеть как крошечные капли пота, попавшие под кожу. Волдыри не выглядят красными или воспаленными.
- Miliaria rubra часто зудит, поэтому дети могут постоянно царапать свою кожу. У них могут быть крошечные красные выпуклости или пузыри на красных и раздраженных участках кожи.
- Miliaria profunda обычно вызывает глубокие пузыри, которые могут выглядеть как прыщи. Они обычно имеют цвет кожи.
- Miliaria pustulosa вызывает раздраженные пустулы, которые выглядят как болезненные пузырьки. Они могут струпья или взломать и кровоточить.
В большинстве случаев тепловая сыпь проходит довольно быстро и не вызывает особых неудобств, поэтому может не потребоваться поездка к врачу.
Признаки тепловой сыпи очевидны, особенно в жаркую погоду. Если опекун не уверен в появлении сыпи, врач обычно может диагностировать сыпь на основании ее появления.
Милирия обычно проходит сама по себе в течение нескольких дней без лечения.
Воспитатели могут облегчить дискомфорт ребенка и ускорить заживление с помощью следующих методов:
- Переместите ребенка в прохладное место при первых признаках тепловой сыпи.
- Держите кожу прохладной и сухой.
- Применить холодный компресс в пострадавший район.
- Смойте масло и пот с прохладной водой, затем осторожно промокните поверхность насухо.
- Регулярно очищайте кожные складки, чтобы следы пота и масла не усугубляли сыпь.
- Дайте ребенку обнажиться, чтобы кожа остыла.
- Используйте кондиционер или вентиляторы, чтобы помочь коже остыть.
- Держите ребенка хорошо увлажненным. Это может включать кормление грудью детей по требованию и обеспечение того, чтобы дети старшего возраста имели постоянный доступ к воде.
Не используйте сыпь кремы на коже, если врач не рекомендует определенный крем.Теплая сыпь не является аллергической реакцией, и это не сухая кожа. Использование кремов, которые лечат эти условия, может не помочь.
В случае сильной сыпи или сыпи, которые не проходят самостоятельно, врач может назначить стероидный крем для ускорения заживления.
В редких случаях тепловые высыпания могут заразиться, особенно если ребенок поцарапал их. Зараженная тепловая сыпь может вызвать повышение температуры и другие признаки заболевания.
Если у ребенка жар или он кажется больным, обратитесь к врачу. Они могут назначить антибиотики для устранения любой бактериальной инфекции.
Поделиться на PinterestНадежное одевание ребенка в зависимости от климата может помочь предотвратить сыпь. Факторы риска появления тепловой сыпи у детей включают в себя:
- в одежде, слишком теплой для сезона
- , живущей в очень теплом климате
- , сидящей рядом с источниками тепла, такими как обогреватели или нагревательные лампы
- , особенно в случае пеленания. погода теплая или ребенок потеет
Чтобы снизить риск появления тепловых высыпаний у детей, попробуйте следующее:
- Оденьте детей в сезонно соответствующую одежду.Младенцам не нужно всегда быть в пеленах или накрываться одеялом, особенно в теплую погоду.
- Выбирайте свободную, дышащую одежду, такую как хлопковые брюки или халат.
- Берегите детей от прямых солнечных лучей.
- В жаркую погоду используйте кондиционер и вентиляторы, чтобы держать детей в прохладе.
- Не кладите детей прямо перед обогревателями или другими источниками тепла.
- Монитор детей на наличие признаков повышенной потливости. Если ребенок выглядит покрасневшим или потеет, переместите его в более прохладное место.
Сыпь при жаре обычно не опасна. Однако это может быть признаком того, что ребенку грозит перегрев. Перегрев может вызвать ряд серьезных проблем со здоровьем, поэтому важно учитывать это предупреждение и перемещать ребенка в более прохладное место. Хранение ребенка прохладным и удобным может быстро убрать сыпь.
Если сыпь не проходит сама по себе в течение нескольких дней, если ребенок кажется очень неудобным или сыпь начинает распространяться, обратитесь к врачу.
У моего ребенка прыщи или сыпь? Диагностика и лечение Детские прыщи распространены и обычно проходят самостоятельно. Однако некоторые виды сыпи могут нуждаться в лечении, поэтому важно знать разницу между прыщами, сыпью и другими проблемами с кожей.
У детей очень чувствительная кожа, поэтому лица, ухаживающие за ними, могут беспокоиться о том, что пятна или сыпь являются признаком аллергической реакции или состояния здоровья.
В этой статье мы рассмотрим, как определить разницу между детскими угрями и обычными высыпаниями, а также домашними средствами и как предотвратить появление прыщей у детей.
Детские прыщи, или прыщи у новорожденных, распространены и поражают около 20 процентов новорожденных до того, как им исполнится 6 недель. Это наиболее часто встречается на лице, но может присутствовать на шее, верхней части спины и груди. Это редко встречается в других местах на теле.
У взрослых и подростков гормональные колебания и засоренные сальные железы обычно вызывают прыщи. Это может произойти из-за макияжа, потливости и средств по уходу за кожей.
Материнские гормоны вызывают появление прыщей у ребенка. Некоторые дети рождаются с прыщами, в то время как другие развивают это вскоре после рождения.
Детские прыщи часто появляются как белые угри или закрытые комедоны. У некоторых детей также появляются красные прыщи и легкое воспаление кожи. В редких случаях у ребенка могут развиться серьезные прыщи, которые могут оставить шрамы или заразиться.
Детские прыщи обычно не нуждаются в лечении, но когда симптомы серьезны, доктор может назначить антибиотики или другие методы лечения.
Детские прыщи обычно начинаются до того, как ребенку исполнится 6 недель. Сыпь или пятно, которое появляется через 6 недель, может быть результатом чего-то другого.Дети, у которых появляются прыщи после 6 недель, должны обратиться к дерматологу для диагностики и лечения.
Сыпь и другие кожные заболевания очень распространены у новорожденных и могут возникнуть по многим причинам. Некоторые могут выглядеть похожими на прыщи. Вот несколько распространенных кожных заболеваний у детей:
Контактный дерматит
Контактный дерматит возникает в результате контакта с чем-то, что раздражает кожу, например, лосьоном, кремом, материалом или металлом. Контактный дерматит может выглядеть как красные выпуклости или уплощенные участки красного раздражения.
Аллергены, раздражающие вещества, такие как цитрусовый сок, и влажная кожа от слюнотечения могут вызвать контактный дерматит. Этот тип сыпи чаще встречается у детей старшего возраста, которые начали есть твердую пищу, и чаще всего вокруг рта.
Обычно он очищается сам по себе, но если сыпь усиливается, врач может назначить стероидный крем или другое лечение.
Тепловая сыпь
Тепловая сыпь, или опрелость, возникает при блокировании потовых желез. Некоторые распространенные причины включают перегрев, сидение перед обогревателем и слишком сильное прижатие к коже человека.
Держите кожу ребенка прохладной и сухой. Избегайте очень тесной или теплой одежды, особенно летом. Тепловые высыпания обычно проходят самостоятельно.
Erythema toxicum
Erythema toxicum — это сыпь, которая начинается через несколько дней после рождения. Сыпь пятнистая и красная, с волдырями с маленьким белым или желтым центром.
По оценкам, 48–72 процента доношенных детей будут испытывать токсическую эритему. Это безвредно и исчезнет само по себе в течение нескольких дней.
Экзема
Экзема это заболевание кожи, которое имеет тенденцию работать в семьях.У детей с экземой могут быть небольшие участки сухой или утолщенной кожи. В более тяжелых случаях кожа может стать красной и воспаленной. Пятна экземы обычно очень сухие и зудящие.
У некоторых детей возникают вспышки экземы из-за специфических факторов окружающей среды, таких как сухая погода, новый продукт для ухода за кожей и некоторые продукты питания. Выявление и предотвращение этих триггеров может помочь.
Используйте мягкое мыло при экземе и избегайте очистки кожи. Некоторые лица, ухаживающие за больными, считают, что менее частое купание также помогает.Нанесите крем от экземы на пораженные участки после каждой ванны.
Многие дети перерастают экзему к 4 годам.
Ряд безрецептурных (OTC) кремов для кожи может сделать экзема менее зудящей. Кортикостероидные кремы, которые используют мягкий стероид для ускорения заживления, также могут помочь. Хотя они доступны без рецепта, безопаснее поговорить с врачом, прежде чем использовать их на ребенке.
Милия
Милия — это маленькие, твердые белые пятна на коже. Они очень распространены, поражая почти половину новорожденных.Они могут присутствовать при рождении или могут развиться вскоре после.
Милия безвредна и исчезнет без лечения. Они образуются, когда чешуйки кожи или кератин попадают под кожу.
Временный меланоз пустышки новорожденных
Временный меланоз пустулез новорожденных является распространенным заболеванием кожи у новорожденных. Это выглядит как маленькие пятна, заполненные гноем. Это безвредно и само исчезнет.
Это заболевание кожи чаще встречается у новорожденных с черной кожей.Пятна обычно исчезают в течение 5 дней после рождения, но они могут оставлять темные следы на коже в течение нескольких месяцев.
Пятна обычно появляются на следующих частях тела:
- лоб
- шея
- верхняя часть груди
- грудь
- бедра
- малая часть спины
Является ли это аллергическая реакция?
Аллергические реакции могут привести к появлению на коже выпуклых, опухших ударов или крапивницы. Люди не склонны путать ульи с прыщами.Это связано с тем, что ульи очень редки в возрасте до 6 недель, они не похожи на прыщи и обычно не ограничиваются лицом, шеей и верхней частью спины, как прыщи у детей.
Кожа детей тоньше, чем кожа взрослых, и имеет меньше сальных желез. Это делает их кожу более уязвимой для травм и раздражения.
Средства от прыщей у взрослых могут раздражать чувствительную кожу детей. Лица, осуществляющие уход, должны избегать использования безрецептурных средств, если дерматолог или педиатр не предлагает иное.
Для лечения прыщей в домашних условиях сохраняйте кожу чистой, но не переувлажняйте ее.Мягкое моющее средство для чувствительной кожи может помочь. Старайтесь не трогать и не трогать прыщи, это может усугубить ситуацию и вызвать инфекции.
Для большинства маленьких детей, чем меньше соприкасается с кожей, тем лучше. Однако, если у ребенка сухая кожа и увлажняющее средство для лица может работать, лучше всего использовать тот, который производители специально разработали для использования на детской коже.
Хотя нет клинических данных, подтверждающих это утверждение, некоторые лица, обеспечивающие уход, утверждают, что средство от грудного молока может работать.Грудное молоко богато антителами, и некоторые считают, что нанесение его на прыщи ребенка может помочь быстрее его устранить.
Детские прыщи обычно проходят самостоятельно в течение нескольких недель. Если это не проходит, или если это ухудшается, человек может хотеть рассмотреть посещение доктора.
Воздействие определенных материнских гормонов обычно вызывает появление прыщей у ребенка, а это значит, что попечитель не может сделать ничего конкретного, чтобы предотвратить это.
Тем не менее, несколько стратегий могут предотвратить ухудшение состояния прыщей и снизить риск развития угрей между 3 и 6 месяцами:
- Избегать использования средств по уходу за жирной кожей.
- Следите за тем, как различные средства по уходу за кожей влияют на кожу ребенка. Важно отметить, что некоторые дети очень чувствительны к запахам.
Может быть трудно отличить прыщи от других типов сыпи, таких как контактный дерматит, экзема и токсическая эритема.
Когда другие симптомы сопровождают прыщи или другое заболевание кожи, поговорите с врачом. Иногда изменение состояния кожи может предупредить о более серьезной проблеме, такой как инфекция или проблема с гормональной системой ребенка.
Для большинства детей прыщи носят временный характер и исчезнут сами по себе. Медицинские работники, которые не уверены или обеспокоены тем, что прыщи у их ребенка очень тяжелые, должны обратиться к врачу.
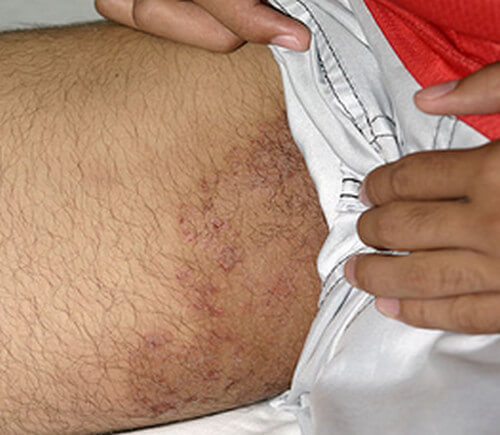
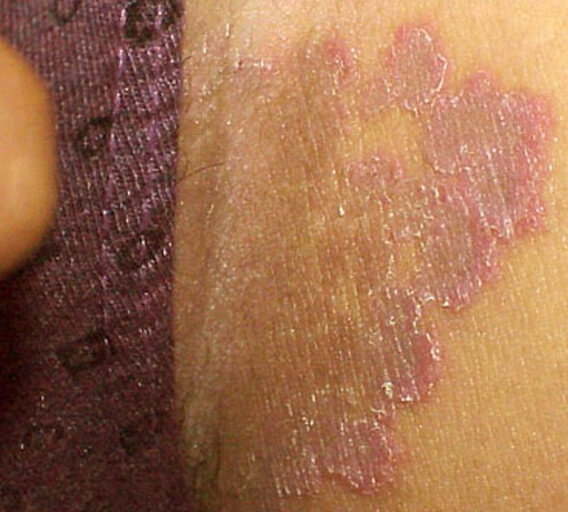
Статья была в последний раз рассмотрена 6 августа 2018 года.
Тепловая сыпь может появиться внезапно и выглядеть тревожно, но обычно это не повод для беспокойства. Младенцы имеют нежную кожу и чаще страдают от высыпаний, чем взрослые.
Тепловая сыпь, которую некоторые люди называют колючей теплотой или милиарией, — это вспышка кожи, которая возникает после того, как кожа становится слишком теплой. Эти высыпания могут быть зудящими, неприятными и колючими.
В этой статье дается обзор тепловой сыпи у детей, в том числе фотографии, помогающие ее идентифицировать.Мы также обсуждаем причины, методы лечения и методы профилактики.
Share on PinterestBabies подвержены тепловым высыпаниям, потому что они менее способны регулировать температуру своего тела, чем взрослые.Тепловые высыпания появляются, когда пот попадает под кожу. Поскольку дети имеют меньшие потовые железы и менее способны регулировать температуру своего тела, они более уязвимы к тепловым высыпаниям, чем взрослые.
Плотная одежда, пеленки и одеяла также могут вызвать сыпь. В большинстве случаев сыпь исчезнет сама по себе без лечения.
Дети чаще получают тепловую сыпь по нескольким причинам:
- Дети плохо контролируют окружающую среду и не могут снять дополнительную одежду или отойти от источников тепла.
- Детское тело менее эффективно регулирует температуру.
- У детей, как правило, больше кожных складок, которые могут задерживать тепло и пот.
Miliaria возникает, когда кожа задерживает пот. Пот раздражает внешний слой кожи и вызывает сыпь.
Врачи делят тепловую сыпь на три типа в зависимости от ее тяжести:
- Miliaria ruba — наиболее распространенный тип тепловой сыпи.Этот тип сыпи происходит, когда есть блокировка в потовых железах около поверхности кожи, или эпидермиса, и второго слоя кожи, или дермы. Это вызывает удары, изменение цвета, такие как покраснение и зуд.
- Miliaria crystalina является наименее тяжелой формой сыпи. Это происходит при закупорке потовых желез в эпидермисе. Этот тип тепловой сыпи может вызвать крошечные прозрачные или белые пузыри.
- Miliaria profunda — наиболее серьезный тип тепловой сыпи, но он встречается редко.Когда пот в дерме просачивается в дерму, это может вызвать интенсивное смывание и жжение. У детей с Miliaria profunda также могут развиться признаки теплового истощения. Сыпь может заразиться.
С сыпью, вызывающей покраснение, покраснение может быть легче увидеть на светлой коже и труднее увидеть на темной коже, хотя процесс, вызывающий покраснение, тот же.
Врачи называют крошечные пузырьки от тепловых высыпаний везикул. Иногда эти пузырьки становятся воспаленными и опухшими, вызывая гнойную пустулезу.Этот тип тепловой сыпи чаще встречается у детей.
Младенцы с гнойной пустотой могут меньше потеть, что увеличивает риск заболеваний, связанных с жарой.
Для большинства детей единственным симптомом тепловой сыпи является сыпь на участках тела, подвергшихся воздействию тепла.
Пеленание, теплая одежда, плохая вентиляция и нахождение вблизи источников тепла, таких как обогреватели, могут увеличить риск. Медицинский работник может заметить сыпь на особенно теплом участке тела.
Тепловые высыпания также чаще появляются в кожных складках, таких как шея или пах.
Симптомы тепловой сыпи включают в себя:
- сыпь, которая может появиться красным
- крошечные пузырьки размером с булавку на большой площади кожи
- горячая кожа
Различные типы тепловых высыпаний могут иметь несколько разные симптомы:
- Miliaria crystalina иногда может выглядеть как крошечные капли пота, попавшие под кожу. Волдыри не выглядят красными или воспаленными.
- Miliaria rubra часто зудит, поэтому дети могут постоянно царапать свою кожу. У них могут быть крошечные красные выпуклости или пузыри на красных и раздраженных участках кожи.
- Miliaria profunda обычно вызывает глубокие пузыри, которые могут выглядеть как прыщи. Они обычно имеют цвет кожи.
- Miliaria pustulosa вызывает раздраженные пустулы, которые выглядят как болезненные пузырьки. Они могут струпья или взломать и кровоточить.
В большинстве случаев тепловая сыпь проходит довольно быстро и не вызывает особых неудобств, поэтому может не потребоваться поездка к врачу.
Признаки тепловой сыпи очевидны, особенно в жаркую погоду. Если опекун не уверен в появлении сыпи, врач обычно может диагностировать сыпь на основании ее появления.
Милирия обычно проходит сама по себе в течение нескольких дней без лечения.
Воспитатели могут облегчить дискомфорт ребенка и ускорить заживление с помощью следующих методов:
- Переместите ребенка в прохладное место при первых признаках тепловой сыпи.
- Держите кожу прохладной и сухой.
- Применить холодный компресс в пострадавший район.
- Смойте масло и пот с прохладной водой, затем осторожно промокните поверхность насухо.
- Регулярно очищайте кожные складки, чтобы следы пота и масла не усугубляли сыпь.
- Дайте ребенку обнажиться, чтобы кожа остыла.
- Используйте кондиционер или вентиляторы, чтобы помочь коже остыть.
- Держите ребенка хорошо увлажненным. Это может включать кормление грудью детей по требованию и обеспечение того, чтобы дети старшего возраста имели постоянный доступ к воде.
Не используйте сыпь кремы на коже, если врач не рекомендует определенный крем.Теплая сыпь не является аллергической реакцией, и это не сухая кожа. Использование кремов, которые лечат эти условия, может не помочь.
В случае сильной сыпи или сыпи, которые не проходят самостоятельно, врач может назначить стероидный крем для ускорения заживления.
В редких случаях тепловые высыпания могут заразиться, особенно если ребенок поцарапал их. Зараженная тепловая сыпь может вызвать повышение температуры и другие признаки заболевания.
Если у ребенка жар или он кажется больным, обратитесь к врачу. Они могут назначить антибиотики для устранения любой бактериальной инфекции.
Поделиться на PinterestНадежное одевание ребенка в зависимости от климата может помочь предотвратить сыпь.Факторы риска появления тепловой сыпи у детей включают в себя:
- в одежде, слишком теплой для сезона
- , живущей в очень теплом климате
- , сидящей рядом с источниками тепла, такими как обогреватели или нагревательные лампы
- , особенно в случае пеленания. погода теплая или ребенок потеет
Чтобы снизить риск появления тепловых высыпаний у детей, попробуйте следующее:
- Оденьте детей в сезонно соответствующую одежду.Младенцам не нужно всегда быть в пеленах или накрываться одеялом, особенно в теплую погоду.
- Выбирайте свободную, дышащую одежду, такую как хлопковые брюки или халат.
- Берегите детей от прямых солнечных лучей.
- В жаркую погоду используйте кондиционер и вентиляторы, чтобы держать детей в прохладе.
- Не кладите детей прямо перед обогревателями или другими источниками тепла.
- Монитор детей на наличие признаков повышенной потливости. Если ребенок выглядит покрасневшим или потеет, переместите его в более прохладное место.
Сыпь при жаре обычно не опасна. Однако это может быть признаком того, что ребенку грозит перегрев. Перегрев может вызвать ряд серьезных проблем со здоровьем, поэтому важно учитывать это предупреждение и перемещать ребенка в более прохладное место. Хранение ребенка прохладным и удобным может быстро убрать сыпь.
Если сыпь не проходит сама по себе в течение нескольких дней, если ребенок кажется очень неудобным или сыпь начинает распространяться, обратитесь к врачу.
Детские прыщи распространены и обычно проходят самостоятельно. Однако некоторые виды сыпи могут нуждаться в лечении, поэтому важно знать разницу между прыщами, сыпью и другими проблемами с кожей.
У детей очень чувствительная кожа, поэтому лица, ухаживающие за ними, могут беспокоиться о том, что пятна или сыпь являются признаком аллергической реакции или состояния здоровья.
В этой статье мы рассмотрим, как определить разницу между детскими угрями и обычными высыпаниями, а также домашними средствами и как предотвратить появление прыщей у детей.
Детские прыщи, или прыщи у новорожденных, распространены и поражают около 20 процентов новорожденных до того, как им исполнится 6 недель. Это наиболее часто встречается на лице, но может присутствовать на шее, верхней части спины и груди. Это редко встречается в других местах на теле.
У взрослых и подростков гормональные колебания и засоренные сальные железы обычно вызывают прыщи. Это может произойти из-за макияжа, потливости и средств по уходу за кожей.
Материнские гормоны вызывают появление прыщей у ребенка. Некоторые дети рождаются с прыщами, в то время как другие развивают это вскоре после рождения.
Детские прыщи часто появляются как белые угри или закрытые комедоны. У некоторых детей также появляются красные прыщи и легкое воспаление кожи. В редких случаях у ребенка могут развиться серьезные прыщи, которые могут оставить шрамы или заразиться.
Детские прыщи обычно не нуждаются в лечении, но когда симптомы серьезны, доктор может назначить антибиотики или другие методы лечения.
Детские прыщи обычно начинаются до того, как ребенку исполнится 6 недель. Сыпь или пятно, которое появляется через 6 недель, может быть результатом чего-то другого.Дети, у которых появляются прыщи после 6 недель, должны обратиться к дерматологу для диагностики и лечения.
Сыпь и другие кожные заболевания очень распространены у новорожденных и могут возникнуть по многим причинам. Некоторые могут выглядеть похожими на прыщи. Вот несколько распространенных кожных заболеваний у детей:
Контактный дерматит
Контактный дерматит возникает в результате контакта с чем-то, что раздражает кожу, например, лосьоном, кремом, материалом или металлом. Контактный дерматит может выглядеть как красные выпуклости или уплощенные участки красного раздражения.
Аллергены, раздражающие вещества, такие как цитрусовый сок, и влажная кожа от слюнотечения могут вызвать контактный дерматит. Этот тип сыпи чаще встречается у детей старшего возраста, которые начали есть твердую пищу, и чаще всего вокруг рта.
Обычно он очищается сам по себе, но если сыпь усиливается, врач может назначить стероидный крем или другое лечение.
Тепловая сыпь
Тепловая сыпь, или опрелость, возникает при блокировании потовых желез. Некоторые распространенные причины включают перегрев, сидение перед обогревателем и слишком сильное прижатие к коже человека.
Держите кожу ребенка прохладной и сухой. Избегайте очень тесной или теплой одежды, особенно летом. Тепловые высыпания обычно проходят самостоятельно.
Erythema toxicum
Erythema toxicum — это сыпь, которая начинается через несколько дней после рождения. Сыпь пятнистая и красная, с волдырями с маленьким белым или желтым центром.
По оценкам, 48–72 процента доношенных детей будут испытывать токсическую эритему. Это безвредно и исчезнет само по себе в течение нескольких дней.
Экзема
Экзема это заболевание кожи, которое имеет тенденцию работать в семьях.У детей с экземой могут быть небольшие участки сухой или утолщенной кожи. В более тяжелых случаях кожа может стать красной и воспаленной. Пятна экземы обычно очень сухие и зудящие.
У некоторых детей возникают вспышки экземы из-за специфических факторов окружающей среды, таких как сухая погода, новый продукт для ухода за кожей и некоторые продукты питания. Выявление и предотвращение этих триггеров может помочь.
Используйте мягкое мыло при экземе и избегайте очистки кожи. Некоторые лица, ухаживающие за больными, считают, что менее частое купание также помогает.Нанесите крем от экземы на пораженные участки после каждой ванны.
Многие дети перерастают экзему к 4 годам.
Ряд безрецептурных (OTC) кремов для кожи может сделать экзема менее зудящей. Кортикостероидные кремы, которые используют мягкий стероид для ускорения заживления, также могут помочь. Хотя они доступны без рецепта, безопаснее поговорить с врачом, прежде чем использовать их на ребенке.
Милия
Милия — это маленькие, твердые белые пятна на коже. Они очень распространены, поражая почти половину новорожденных.Они могут присутствовать при рождении или могут развиться вскоре после.
Милия безвредна и исчезнет без лечения. Они образуются, когда чешуйки кожи или кератин попадают под кожу.
Временный меланоз пустышки новорожденных
Временный меланоз пустулез новорожденных является распространенным заболеванием кожи у новорожденных. Это выглядит как маленькие пятна, заполненные гноем. Это безвредно и само исчезнет.
Это заболевание кожи чаще встречается у новорожденных с черной кожей.Пятна обычно исчезают в течение 5 дней после рождения, но они могут оставлять темные следы на коже в течение нескольких месяцев.
Пятна обычно появляются на следующих частях тела:
- лоб
- шея
- верхняя часть груди
- грудь
- бедра
- малая часть спины
Является ли это аллергическая реакция?
Аллергические реакции могут привести к появлению на коже выпуклых, опухших ударов или крапивницы. Люди не склонны путать ульи с прыщами.Это связано с тем, что ульи очень редки в возрасте до 6 недель, они не похожи на прыщи и обычно не ограничиваются лицом, шеей и верхней частью спины, как прыщи у детей.
Кожа детей тоньше, чем кожа взрослых, и имеет меньше сальных желез. Это делает их кожу более уязвимой для травм и раздражения.
Средства от прыщей у взрослых могут раздражать чувствительную кожу детей. Лица, осуществляющие уход, должны избегать использования безрецептурных средств, если дерматолог или педиатр не предлагает иное.
Для лечения прыщей в домашних условиях сохраняйте кожу чистой, но не переувлажняйте ее.Мягкое моющее средство для чувствительной кожи может помочь. Старайтесь не трогать и не трогать прыщи, это может усугубить ситуацию и вызвать инфекции.
Для большинства маленьких детей, чем меньше соприкасается с кожей, тем лучше. Однако, если у ребенка сухая кожа и увлажняющее средство для лица может работать, лучше всего использовать тот, который производители специально разработали для использования на детской коже.
Хотя нет клинических данных, подтверждающих это утверждение, некоторые лица, обеспечивающие уход, утверждают, что средство от грудного молока может работать.Грудное молоко богато антителами, и некоторые считают, что нанесение его на прыщи ребенка может помочь быстрее его устранить.
Детские прыщи обычно проходят самостоятельно в течение нескольких недель. Если это не проходит, или если это ухудшается, человек может хотеть рассмотреть посещение доктора.
Воздействие определенных материнских гормонов обычно вызывает появление прыщей у ребенка, а это значит, что попечитель не может сделать ничего конкретного, чтобы предотвратить это.
Тем не менее, несколько стратегий могут предотвратить ухудшение состояния прыщей и снизить риск развития угрей между 3 и 6 месяцами:
- Избегать использования средств по уходу за жирной кожей.
- Следите за тем, как различные средства по уходу за кожей влияют на кожу ребенка. Важно отметить, что некоторые дети очень чувствительны к запахам.
Может быть трудно отличить прыщи от других типов сыпи, таких как контактный дерматит, экзема и токсическая эритема.
Когда другие симптомы сопровождают прыщи или другое заболевание кожи, поговорите с врачом. Иногда изменение состояния кожи может предупредить о более серьезной проблеме, такой как инфекция или проблема с гормональной системой ребенка.
Для большинства детей прыщи носят временный характер и исчезнут сами по себе. Медицинские работники, которые не уверены или обеспокоены тем, что прыщи у их ребенка очень тяжелые, должны обратиться к врачу.

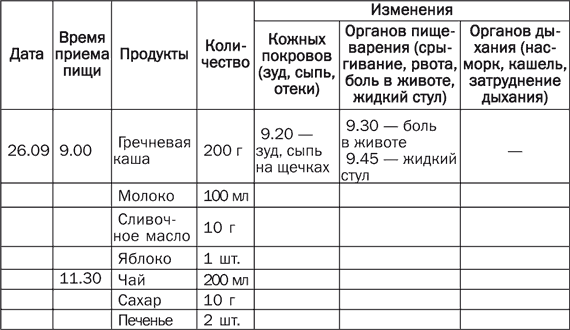
 Покраснение в месте инъекции, температура, вялость считаются нормальными проявлениями постпрививочной реакции. Об возникшей патологии свидетельствует кожная сыпь, появление одышки, удушья, судороги, при таких симптомах необходимо быстро вызвать врача или бригаду неотложной помощи.
Покраснение в месте инъекции, температура, вялость считаются нормальными проявлениями постпрививочной реакции. Об возникшей патологии свидетельствует кожная сыпь, появление одышки, удушья, судороги, при таких симптомах необходимо быстро вызвать врача или бригаду неотложной помощи.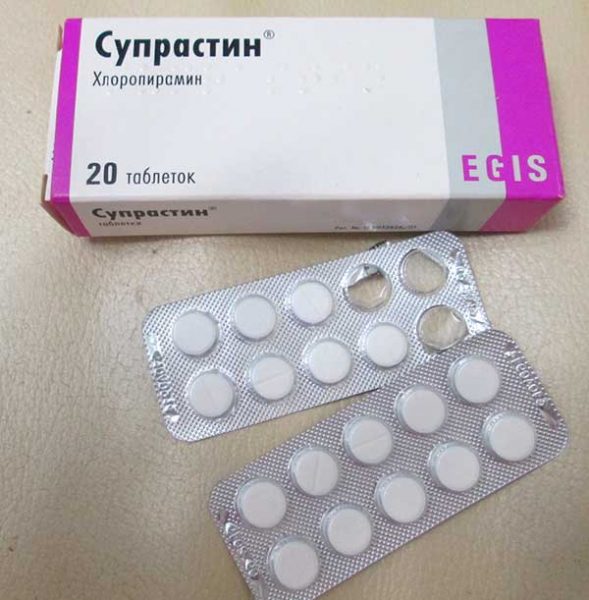
 Мази наносятся на предварительно очищенную кожу тонким слоем, делать это необходимо два раза за день.
Мази наносятся на предварительно очищенную кожу тонким слоем, делать это необходимо два раза за день.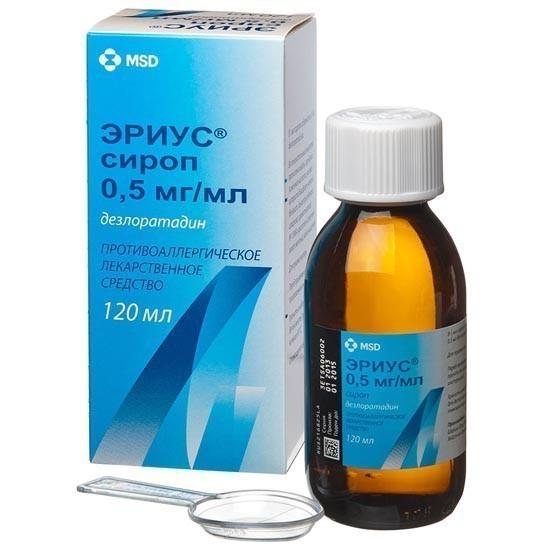
 Гормональные мази назначаются при сильной выраженности кожных изменений, обычно их перед нанесением на тело грудничка разводят детским кремом в пропорции 1:1. Хорошим эффектом обладает гормональная мазь Адвантан.
Гормональные мази назначаются при сильной выраженности кожных изменений, обычно их перед нанесением на тело грудничка разводят детским кремом в пропорции 1:1. Хорошим эффектом обладает гормональная мазь Адвантан.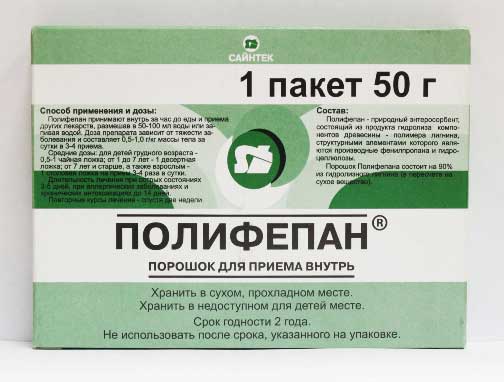

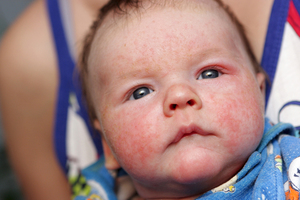 Атопический дерматит, имеет главный признак — это зуд. Появляется на лице новорождённого и в сгибательных местах, кожа становится сухой и имеет большое количество расчёсов. Обострения часто возобновляются, заболеть им можно при наследственном факторе.
Атопический дерматит, имеет главный признак — это зуд. Появляется на лице новорождённого и в сгибательных местах, кожа становится сухой и имеет большое количество расчёсов. Обострения часто возобновляются, заболеть им можно при наследственном факторе.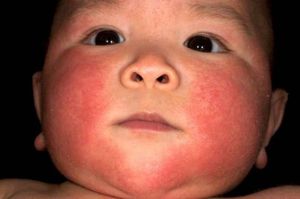 Грудное молоко;
Грудное молоко; Пресноводная рыба, все виды;
Пресноводная рыба, все виды;
Добавить комментарий