Вакцины против коклюша, дифтерии и столбняка
В России зарегистрированы вакцины как российского так и импортного производства.
Все вакцины против коклюша, дифтерии и столбняка по содержащемуся в них противококлюшному компоненту делятся на две группы:
Цельноклеточные — в них содержится цельноклеточный коклюшный компонент
И бесклеточные (ацеллюлярные) – не содержат участков оболочки коклюша, отвечающих за развитие тяжелых постпрививочных реакций.
АКДС (Россия) – вакцина против коклюша, дифтерии и столбняка. Содержит цельноклеточный коклюшный компонент. Используется с 3-х месяцев
Бубо-Кок (Россия) – вакцина против коклюша, дифтерии, столбняка и вирусного гепатита В. Содержит цельноклеточный коклюшный компонент. Используется с 3-х месяцев
Бубо-М (Росссия) – формирует защиту против дифтерии, столбняка и гепатита В.
Инфанрикс (Бельгия ) — бесклеточная вакцина против коклюша,дифтерии и столбняка. Используется с 3-х месяцев.
Пентаксим (Франция) – бесклеточная вакцина против коклюша, дифтерии, столбняка, полиомиелита и гемофильной инфекции. Используется с 3-х месяцев.
Инфанрикс Гекса (Бельгия) — бесклеточная вакцина против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции и вирусного гепатита В. Используется с 3-х месяцев.
Адасель (Франция) – бесклеточная вакцина против коклюша, дифтерии и столбняка. Может применяться для детей с 4-х лет и взрослым до 64 летнего возраста.
Схема вакцинации против коклюша, дифтерии и столбняка.
С 3-х месяцев — 3-х кратная вакцинация с интервалом 45 дней.
Первая ревакцинация — через год от третьей прививки.
Последующие ревакцинации против дифтерии и столбняка в 7 и 14 лет,
затем через каждые 10 лет без ограничения возраста.
Коклюш
Острое инфекционное заболевание, сопровождающееся воспалительными явлениями в верхних дыхательных путях и приступообразным спастическим кашлем.
Коклюш — вызывается специфической бактерией под названием Bordetella pertussis. Микроб передается воздушно-капельным путем (при кашле, чихании, разговоре) при тесном общении с больным человеком. Заболевание очень заразное.
Коклюшная бактерия вырабатывает специфические токсины, которые вызывают раздражение слизистой оболочки дыхательных путей. В результате развивается спазм диафрагмы и мышц бронхов (бронхоспазм), и возникает так называемый спастический кашель. Кашлевой рефлекс постепенно закрепляется в дыхательном центре продолговатого мозга (отдел головного мозга), что приводит к усилению и учащению приступов кашля.
Самое частое осложнение коклюша — пневмония, чаще всего стрептококковая или стафилококковая. У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия, поражение внутренних органов и т.д.
У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия, поражение внутренних органов и т.д.
Другие осложнения: бронхит, плеврит (воспаление плевры, покрывающей легкие), гнойный отит. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок).
Дифтерия
Инфекционное бактериальное заболевание, характеризующееся образованием пленок на коже, слизистой ротоглотки и глаз.
Болеют как взрослые так и дети. Источник — дифтерийная палочка, которая передается воздушно-капельным путем, возможен бытовой путь передачи (через игрушки, предметы быта). Органы-мишени — нос, глотка, гортань, кожа, глаза. Отмечаются выраженые симптомы интоксикации – высокая температура тела, озноб, головная и мышечные боли, катаральные симптомы – боли и першение в горле, осиплость голоса. На второй день на слизистых появляются дифтерийные пленки светло-серого цвета с четкими краями, гладкие, блестящие, их трудно снять, на месте удаления пленки остается кровоточащая ранка, на поверхности которой образуется новая пленка. При поражении гортани может возникнуть дифтерийный круп – это отек гортани, который приводит к затрудненному дыханию вплоть до его остановки (асфиксия). Токсин, который выделяется палочкой дифтерии, поражает сердце, почки, может вызвать обратимые парезы и параличи.
На второй день на слизистых появляются дифтерийные пленки светло-серого цвета с четкими краями, гладкие, блестящие, их трудно снять, на месте удаления пленки остается кровоточащая ранка, на поверхности которой образуется новая пленка. При поражении гортани может возникнуть дифтерийный круп – это отек гортани, который приводит к затрудненному дыханию вплоть до его остановки (асфиксия). Токсин, который выделяется палочкой дифтерии, поражает сердце, почки, может вызвать обратимые парезы и параличи.
Столбняк
Острое бактериальное заболевание, при котором возникает тяжелейшее поражение нервной системы с развитием тонического напряжения скелетных мышц и развитием генерализованных судорог.
Возбудитель столбняка — палочка Clostridium tetani. Она относится к бактериям, обитающим в безвоздушной среде, кислород оказывает на неё губительное действие. Тем не менее этот микроорганизм очень устойчив благодаря способности образовывать споры.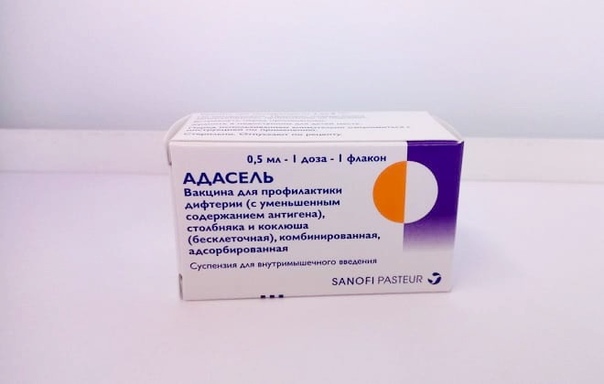 В виде спор Clostridium tetani легко переносит высушивание, заморозку и даже кипячение. А при попадании в благоприятные условия, спора переходит в активное состояние.
В виде спор Clostridium tetani легко переносит высушивание, заморозку и даже кипячение. А при попадании в благоприятные условия, спора переходит в активное состояние.
Столбняк — это раневая инфекция — возбудитель может проникнуть в организм через раны, ожоговые поверхности, участки обморожения. Clostridium tetani любит глубокие раны, так как в них возможно создание бескислородных условий.
Clostridium tetani продуцирует сильнейший биологический яд — столбнячный токсин, который воздействует на нервную систему, вызывая судороги. Мышечные судороги длятся долго, в этом задействованы все мышцы тела: конечностей, позвоночника, лица, гортани, сердца.
Столбнячный токсин нарушает циркуляцию биологически активных веществ в головном мозге, повреждает дыхательный центр и другие жизненно важные структуры.
Осложнения
У взрослых заболевание может осложняться:
-
разрывом мышц;
-
отрывом связок;
переломами костей в результате сильного мышечного сокращения;
-
бронхиты, пневмонии
-
сепсис.

У детей столбняк осложняется пневмонией, в более поздние сроки — расстройством пищеварения, анемию.
Самыми частыми причинами смерти от столбняка являются:
-
удушье в результате длительного спазма голосовых связок или дыхательных мышц;
-
паралич сердца;
-
перелом позвоночника, болевой шок
Схема вакцинации против коклюша, дифтерии и столбняка.
С 3-х месяцев — 3-х кратная вакцинация с интервалом 45 дней.
Первая ревакцинация — через год от третьей прививки.
Последующие ревакцинации против дифтерии и столбняка в 7 и 14 лет,
затем через каждые 10 лет без ограничения возраста.
Прививка АКДС (дифтерия, коклюш, столбняк) в Днепре
Впервые вакцина назначается на 2 месяце жизни ребенка, каждая последующая не менее чем через 45 суток после предыдущей.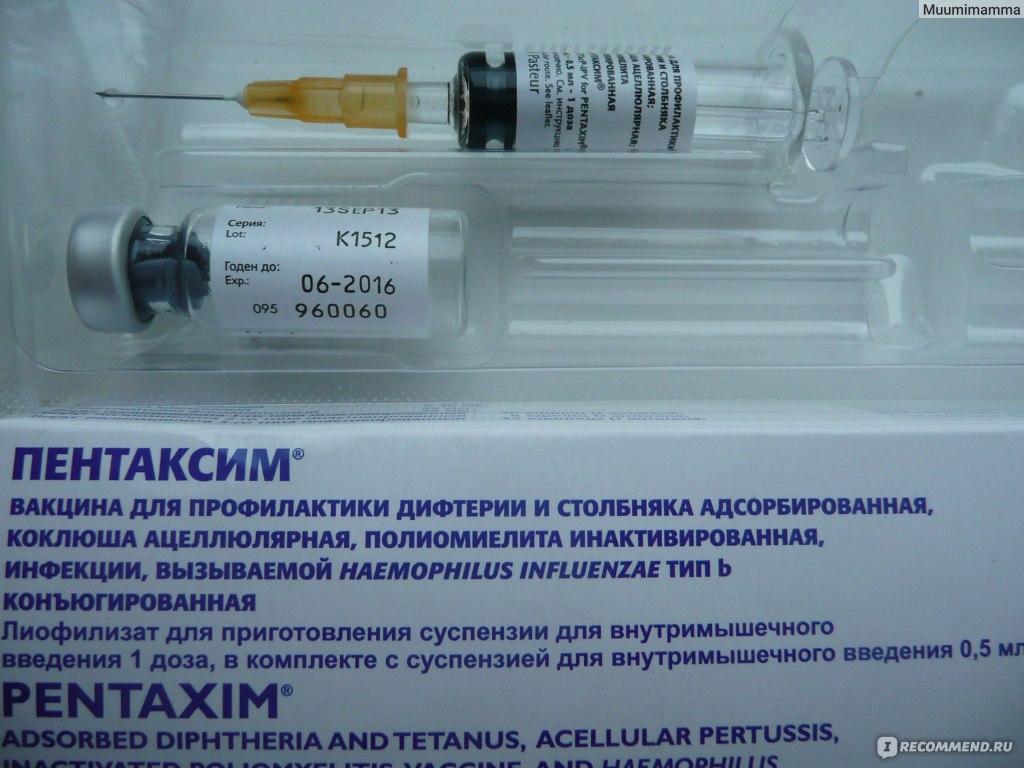 Первая ревакцинация осуществляется через год после последней прививки.
Первая ревакцинация осуществляется через год после последней прививки.
Реакция на прививку АКДС
Независимо от состояния здоровья ребенка, реакция иммунитета на препарат возможна и этого не стоит бояться. Это случается из-за того, что в организм вводится инородный материал и защитная система организма обязана на это отреагировать. Поэтому, считается, что прививка от дифтерии, столбняка или коклюша может вызывать типичные реакции (не вызывающие опасений) и нетипичные (те, с которыми лучше обратиться в больницу).
- местные реакции в места укола появляется из-за того, что нарушена целостность кожного покрова и мышцы. К тому же, в этом месте лимфоциты начинают воздействовать на чужеродные элементы;
- температура может повышаться до 39 С из-за коклюшного компонента препарата. Однако высокая температура, которая не спадает в течении более 2 дней — тревожный симптом, с которым следует обращаться в больницу;
- реакции, подобные реакциям на вирусную инфекцию.

Нетипичные реакции, при возникновении которых, обращайтесь к врачу:
- судороги нередко наблюдаются при повышенной температуре или неврологии. Бывают как единичные, так и частые. Вне зависимости от вида судорог следует немедленно за неотложной помощью;
- ухудшение состояние здоровья возникает при скрытом течении какого-либо заболевания на момент вакцинации, в следствии чего иммунитет не в состоянии нормально принять компоненты вакцины;
- аллергические проявления на компоненты вакцины проявляются как симптомы отравления. Зачастую эти признаки проходят довольно быстро, но присутствует риск анафилактического шока — поэтому не стоит медлить, обратитесь сразу же в медучреждение.
Как подготовиться к прививке
Перед прохождением процедуры вакцинации одной из важнейших задач родителей является подготовка ребенка. Необходимо пройти обследование о врача — это делается для того, чтобы выявить наличие или отсутствие заболеваний у ребенка. Причина заключается в том, что прививка от столбняка, коклюша и дифтерии оказывает дополнительную нагрузку на иммунитет. Поэтому при не выявленных болезнях возможно появление серьезных побочных эффектов, о которых мы писали выше.
Причина заключается в том, что прививка от столбняка, коклюша и дифтерии оказывает дополнительную нагрузку на иммунитет. Поэтому при не выявленных болезнях возможно появление серьезных побочных эффектов, о которых мы писали выше.
Куда делают прививку
Прививка от коклюша, столбняка и дифтерии должна вводиться внутримышечно. Это вызвано тем, что компоненты препарата должны высвобождаться с правильной скоростью для формирования иммунитета.
Детям вакцина АКДС вводится в бедро, поскольку мышцы ног лучше развиты у малышей. В более взрослом возрасте прививка осуществляется в плечо при хорошо развитой мышечной системе.
Противопоказания для прививки АКДС
Общие противопоказания:
- острые заболевания у ребенка с температурой;
- иммунодефицит;
- непереносимость компонентов вакцины.
Временные противопоказания, в виде острых заболеваний исключаются путем назначения лечения, и после полного восстановления состояния здоровья проводится вакцинация.
Для соблюдения схемы вакцинации при повышенной температуре или неврологических симптомах, может назначаться инъекция препаратом без коклюшной составляющей.
Не позволяет осуществлять прививку АКДС — наличие аллергических или неврологических реакций на компоненты препарата.
Вакцины АКДС в клинике Семейный Доктор
Прививка АКДС в Днепре в МЦ «Семейный Доктор» осуществляется европейскими препаратами, зарегистрированными в Украине:
Препараты производства «Санофи Пастер С.A.», Франция: «Тетраксим» (АаКДС-ИПВ), «Пентаксим» (АаКДС-ИПВ-Хиб), «Гексаксим» (АаКДС-ИПВ-Хиб-ГепВ).
Препараты производства «ГлаксоСмитКляйн Байолоджикалз С.А.», Бельгия: «Инфанрикс (АаКДС), «Инфанрикс ИПВ» (АаКДС-ИПВ), «Инфанрикс Гекса» (АаКДС-ИПВ-Хиб-ГепВ), «Бустрикс» (АаКДС-м), «Бустрикс полио».
В состав перечисленных выше вакцин, включен ацелюлярный(безклеточный) коклюшный компонент, благодаря чему снижается риск возникновения реакций на прививку в более чем 30 раз (в отличии от цельноклеточных вакцин).
Разовая доза вакцины составляет 0,5 мл, упаковка представлена шприцом со специальной конструкцией, который оснащен иглой, благодаря которой боль от инъекции становится минимальной. Кроме того, такой шприц не может быть использован дважды и его формат исключает введение излишнего количества препарата.
После инъекции не следует торопиться домой — некоторое время за ребенком должен наблюдать медперсонал, который сможет вовремя предпринять меры при появлении аллергических реакций.
Медицинский центр Семейный Доктор
- Комфорт и удобные условия для пациентов и посетителей;
- Внимательный персонал;
- Оформление справок и больничных листов для наших пациентов;
- Ведется предварительная запись, которая исключает формирование очередей и гарантирует экономию времени;
- Ведение электронной медицинской документации.
ДОВЕРЬТЕ СВОЕ ЗДОРОВЬЕ СПЕЦИАЛИСТАМ МЦ «СЕМЕЙНЫЙ ДОКТОР»!
инструкция по применению, аналоги, статьи » Справочник ЛС
Если ребенок до достижения 3 лет 11 мес 29 дней не получил ревакцинацию вакциной, то ее проводят АДС-анатоксином (для возрастов 4 года — 5 лет 11 мес 29 дней) или АДС-М-анатоксином (6 лет и старше).
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 мин после вакцинации. Помещения, где проводится вакцинация, должны быть обеспечены средствами противошоковой терапии.
Вакцинацию детям, переболевшим коклюшем, а также с противопоказаниями к применению вакцины проводят АДС-анатоксином. Если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным. Если ребенок привит однократно, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно, не ранее, чем через 3 мес. В обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 мес после последней вакцинации. Если осложнения развились после третьего введения вакцины, первую ревакцинацию проводят АДС-М-анатоксином через 12-18 мес. Последующие ревакцинации проводят в 7 и 14 лет и каждые последующие 10 лет АДС-М-анатоксином.
При повышении температуры тела выше 38. 5 град. С более, чем у 1% привитых или возникновении выраженных местных реакций (отек мягких тканей диаметром более 5 см, инфильтраты диаметром более 2 см) более чем у 4% привитых, а также развитии тяжелых поствакцинальных осложнений, вакцинацию препаратом данной серии прекращают. Вопрос о его дальнейшем использовании решает ГИСК им. Л.А. Тарасевича. Детей, перенесших острые заболевания, прививают не ранее, чем через 4 нед после реконвалесценции; при легких формах респираторных заболеваний (в т.ч. ринит, незначительно выраженная гиперемия зева) вакцинация допускается через 2 нед после выздоровления. Больных хроническими заболеваниями прививают по достижении стойкой ремиссии (не менее 4 нед).
5 град. С более, чем у 1% привитых или возникновении выраженных местных реакций (отек мягких тканей диаметром более 5 см, инфильтраты диаметром более 2 см) более чем у 4% привитых, а также развитии тяжелых поствакцинальных осложнений, вакцинацию препаратом данной серии прекращают. Вопрос о его дальнейшем использовании решает ГИСК им. Л.А. Тарасевича. Детей, перенесших острые заболевания, прививают не ранее, чем через 4 нед после реконвалесценции; при легких формах респираторных заболеваний (в т.ч. ринит, незначительно выраженная гиперемия зева) вакцинация допускается через 2 нед после выздоровления. Больных хроническими заболеваниями прививают по достижении стойкой ремиссии (не менее 4 нед).
Стабильные проявления аллергического заболевания (в т.ч. локализованные кожные высыпания, скрытый бронхоспазм) не являются противопоказанием к вакцинации, которая может быть проведена на фоне соответствующей терапии.
Детей, родившихся с весом менее 2 кг, прививают при нормальном физическом и психомоторном развитии; отставание в весе не является основанием к отсрочке вакцинации.
С целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос родителей и осмотр ребенка с обязательной термометрией. Дети, освобожденные от вакцинации, должны быть взяты под наблюдение и учет и своевременно привиты.
Не допускается введение вакцины в ампулах с нарушением целостности, отсутствием маркировки, при изменении физических свойств (изменение цвета, наличие неразбивающихся хлопьев), неправильном хранении. Вскрытие ампул и процедуру вакцинации осуществляют при строгом соблюдении правил асептики и антисептики. Вскрытая ампула хранению не подлежит.
Введение вакцины регистрируют в установленных учетных формах с указанием номера серии, срока годности, предприятия-изготовителя, даты введения, характера реакции на введение вакцины.
Инфанрикс ГЕКСА — вакцина для профилактики дифтерии, столбняка, коклюша, полиомиелита, гепатита B
В нашем медицинском центре вы можете сделать прививку Инфанрикс ГЕКСА. Это комплексная вакцина для профилактики дифтерии, столбняка, коклюша (бесклеточный компонент), полиомиелита, гепатита B и заболевания, возбудителем которого является Haemophilus influenzae типа b.
Вакцина соответствует требованиям ВОЗ к производству биологических веществ, дифтерийных, столбнячных, коклюшных и комбинированных вакцин, вакцин для профилактики гепатита В, полученных с помощью технологии рекомбинантной ДНК, инактивированных вакцин для профилактики полиомиелита и конъюгированных Hib вакцин.
Показания к вакцинации:
Вакцина Инфанрикс ГЕКСА показана для первичной иммунизации грудных детей в возрасте от 6 недель, а также грудным детям, получившим первую дозу прививки от гепатита B при рождении.
Противопоказания к вакцинации:
Вакцинацию не рекомендуется проводить, если у ребенка наблюдается повышенная чувствительность к какому-либо из компонентов вакцины. Внимательно ознакомьтесь с инструкцией и проконсультируйтесь с врачом по данному вопросу. Также вызывает опасение отрицательная реакция на предыдущую прививку (повышение температуры выше 38°С, судороги, энцефалопатия). Данная вакцина назначается с осторожностью пациентам с нарушением свертываемости крови и с тромбоцитопенией.
Побочные эффекты:
С частотой не более 10% в клинических исследованиях были системные (сонливость, раздражительность, лихорадка) и местные (боль, отек, усиление притока крови) реакции.
Прежде, чем прививать ребенка, рекомендуем пройти осмотр педиатра в нашем медицинском центре, в ходе которого специалист убедится в том, что у ребенка на данный момент отсутствуют противопоказания к проведению прививок. Также врач подскажет Вам, как следует подготовиться к прививке и проконсультирует о возможных осложнениях и методах борьбы с ними.
Все о вакцинации. Виды вакцин
СОДЕРЖАНИЕ
Что такое вакцинопрофилактика? Это система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцины защищают людей от очень тяжелых инфекционных болезней.
Еще несколько десятилетий назад врачам приходилось неустанно бороться с такими инфекциями, как натуральная оспа, полиомиелит, дифтерия, коклюш, корь, эпидемический паротит, краснуха. Многих больных спасти не удавалось, многие оставались инвалидами.
Многих больных спасти не удавалось, многие оставались инвалидами.
Все радикально изменилось с появлением вакцин. Мир полностью избавлен от натуральной оспы, во многих странах ликвидирован полиомиелит, резко сократилось число и тяжесть течения дифтерии, коклюша, кори, краснухи, эпидемического паротита. С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
Человеку свойственно быстро забывать неприятные для него вещи: вот и вспышки инфекционных заболеваний, уносившие тысячи, а иногда и миллионы, человеческих жизней, забылись. По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
К сожалению – нет!
При снижении порога вакцинации возможна новая вспышка инфекций.
Например:
1973-1974 года – натуральная оспа в Стокгольме;
1990-1999 года – дифтерия в СССР;
Вспышка кори в г.
Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Благодаря вакцинопрофилактике появилась возможность защиты от 40 инфекционных заболеваний. Часть из этих прививок ставят всему населению, часть – по эпидемическим показаниям. Это зависит от опасности распространения инфекции на данной территории.
Обязательными на всей территории России являются прививки против туберкулеза (БЦЖ), коклюша, дифтерии, столбняка, кори, эпидемического паротита, краснухи, пневмококковой и гемофильной (ХИБ) инфекций. На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.
Дети, организм которых ослаблен в силу разных причин врожденного или приобретенного характера, особенно подвержены инфекции, болеют тяжело, часто с осложнениями и возможным неблагоприятным исходом. Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
КАЛЕНДАРЬ ПРИВИВОК
|
Возраст |
Наименование прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против гепатита В |
|
Новорожденные (при выписке из родильного дома) |
Вакцинация против туберкулеза |
|
1 месяц |
Вторая вакцинация против гепатита В |
|
2 месяца |
Первая вакцинация против пневмококковой инфекции Первая вакцинация против ротавирусной инфекции |
|
3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка Первая вакцинация против полиомиелита Первая вакцинация против гемофильной инфекции Вторая вакцинация против ротавирусной инфекции |
|
4,5 месяца |
Вторая вакцинация против дифтерии, коклюша, столбняка Вторая вакцинация против полиомиелита Вторая вакцинация против гемофильной инфекции Вакцинация против пневмококковой инфекции Третья вакцинация против ротавирусной инфекции |
|
6 месяцев |
Третья вакцинация против гепатита В Третья вакцинация против дифтерии, коклюша, столбняка Третья вакцинация против полиомиелита Третья вакцинация против гемофильной инфекции |
|
9 месяцев |
Первая вакцинация против менингококковой инфекции |
|
11 месяцев |
Вторая вакцинация против менингококковой инфекции |
|
12 месяцев |
Четвертая вакцинация против гепатита В Вакцинация против кори, краснухи, эпидемического паротита Вакцинация против ветряной оспы |
|
15 месяцев |
Ревакцинация против пневмококковой инфекции Первая вакцинация против клещевого энцефалита |
|
18 месяцев |
Первая ревакцинация против дифтерии, коклюша, столбняка Первая ревакцинация против полиомиелита Ревакцинация против гемофильной инфекции |
|
20 месяцев |
Вторая ревакцинация против полиомиелита Первая вакцинация против гепатита |
|
21 месяц |
Вторая вакцинация против клещевого энцефалита |
|
26 месяцев |
Вторая вакцинация против гепатита А |
|
2 года 6 месяцев |
Первая ревакцинация против клещевого энцефалита |
|
6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита Вторая вакцинация против ветряной оспы |
|
6-7 лет |
Вторая ревакцинация против дифтерии, столбняка Ревакцинация против туберкулеза |
|
13 лет (обоего пола) |
Вакцинация против папилломавирусной инфекции |
|
14 лет |
Третья ревакцинация против дифтерии, столбняка Третья ревакцинация против полиомиелита |
АКДС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.

Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.

От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. АКДС вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация?
С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ИНФАНРИКС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная бесклеточная вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание). За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. Учитывая сложную эпид. обстановку по коклюшу на территории Свердловской области, МЗ Свердловской области рекомендована 2 ревакцинация против коклюша вакциной «инфанрикс» в возрасте 6 лет. Инфанрикс вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом
АДС
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.

Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как в состав вакцины не входит коклюшная вакцина, АДС применяется для вакцинации против дифтерии и столбняка у детей младше 6 лет при наличии противопоказаний к введению вакцины АКДС и Инфанрикс. Вакцина в этом случае вводится двукратно с интервалом 1,5 месяца. АДС вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко (много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
АДС-М
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как содержание дифтерийного и столбнячного анатоксинов в вакцине АДС-М уменьшено по сравнению с вакцинами АКДС, инфанрикс, АДС, вакцина АДС-М не годится для вакцинации детей до 6 лет и применяется только для вакцинации и ревакцинации детей старше 6 лет и взрослых. Хотя в крайне редких случаях, когда все названные вакцины противопоказаны, вакцина АДС-М применяется и для вакцинации против дифтерии и столбняка детям до 6 лет, которая проводятся двукратно с интервалом в 1,5 месяца.
Ревакцинации вакциной АДС-М проводятся в 7 лет, 14 лет и далее 1 раз в 10 лет пожизненно. АДС-М детям раннего и дошкольного возраста вводится внутримышечно в передненаружную область бедра, старшим детям и взрослым ее можно вводить глубоко подкожно.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко(много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПОЛИОМИЕЛИТНЫЕ ВАКЦИНЫ
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Схема вакцинации: трехкратно с интервалом в 1,5 месяца на первом году жизни, ревакцинации в 1 год 6 месяцев, 1 год 8 месяцев и в 14 лет.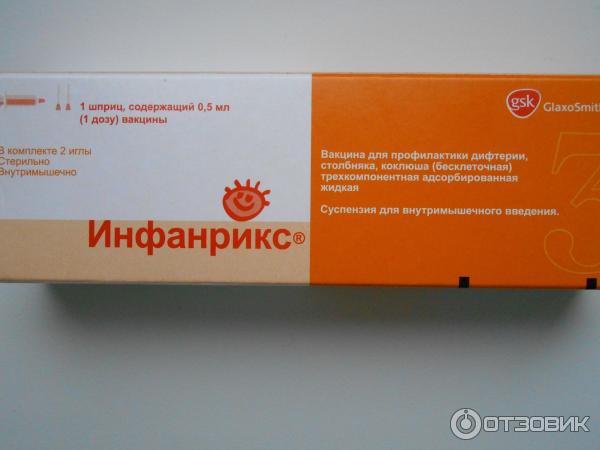
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Крайне редко после введения инактивированной (неживой) вакцины против полиомиелита может быть местная реакция. Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей. Могут быть аллергические реакции при наличии аллергии к стрептомицину.
Введение живой полиомиелитной вакцины реакции обычно не вызывает. Очень редко, с частотой 1 на 1 000 000 доз, у детей с иммунодефицитным состоянием возможно развитие вакциноассоциированного паралитического полиомиелита.
Для профилактики этого осложнения все дети получают комбинированную схему вакцинации – первые 2 прививки проводятся инактивированной полиомиелитной вакциной, а третья вакцинация и все ревакцинации – живой. При этом инактивированная полиомиелитная вакцина создает хороший общий иммунитет к полиомиелиту, на его фоне живая полиомиелитная вакцина создает местный иммунитет, надежно защищающий от вируса полиомиелита. При такой схеме вакцинации вакциноассоциированный паралитический полиомиелит не возникает.
Вакцины для профилактики полиомиелита:
- Живая полиомиелитная вакцина – БиВак полио. Вакцину закапывают в рот.
- Имовакс – инактивированная полиомиелитная вакцина
- Полиорикс — инактивированная полиомиелитная вакцина.
- Полимилекс — инактивированная полиомиелитная вакцина
Инактивированные полиомиелитные вакцины вводятся внутримышечно в передненаружную область бедра. Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
ВАКЦИНА ПРОТИВ КОРИ
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Для вакцинации против кори используется отечественная живая коревая вакцина
Вакцинация против кори проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против кори малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых, начиная с 4-5 дня после прививки может подняться температура, с 8-го по 12-й день даже до высоких цифр (выше 39,00С), появиться насморк, кашель, единичные элементы сыпи. Это является допустимой (обычной) реакцией организма на введение живой коревой вакцины, и на 13-14-й день состояние ребенка нормализуется. Реакции на вторую дозу возникают еще реже.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ ЭПИДЕМИЧЕСКОГО ПАРОТИТА («свинки»)
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Для вакцинации против эпидемического паротита используется отечественная живая паротитная вакцина
Вакцинация против эпидемического паротита проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Вакцина против эпидемического паротита малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день и очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой паротитной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ КРАСНУХИ
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.

Заболевание опасно для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца беременности, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, в последствии – умственная отсталость), при заражении на поздних сроках беременности у ребенка может возникнуть энцефалит.
Для вакцинации против краснухи используется живая краснушная вакцина
Вакцинация против краснухи проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма.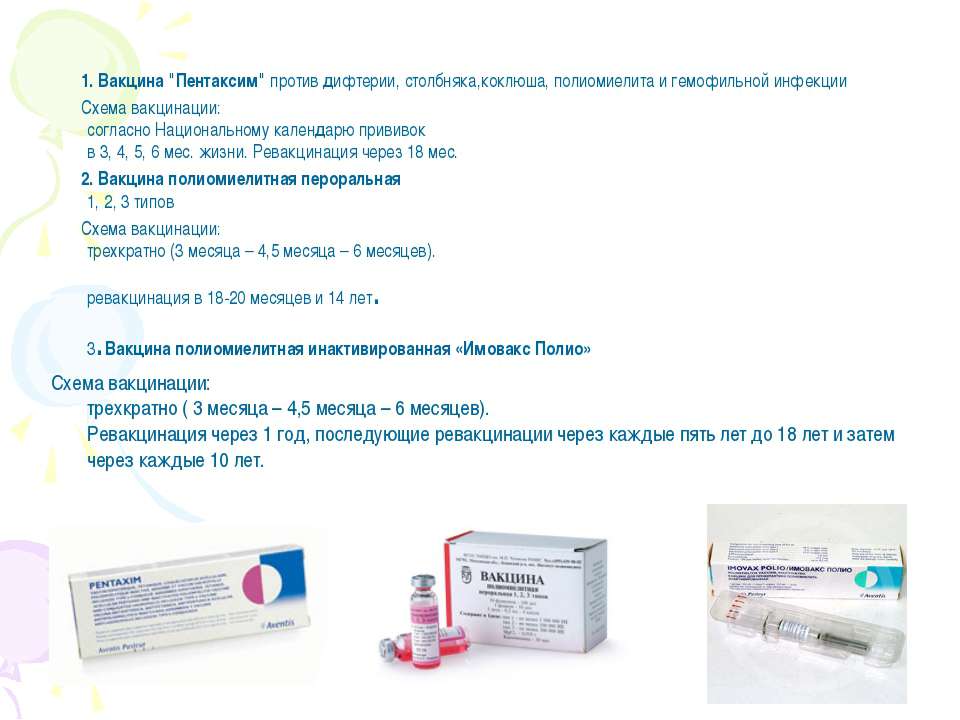 Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против краснухи малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПРИОРИКС
Это вакцина, защищающая сразу от трех вирусных инфекций – кори, эпидемического паротита, краснухи.
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью.
 Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи.
 Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.В состав вакцины «приорикс», производства ГлаксоСмитКляйн, Бельгия, входят живые вакцины против кори, эпидемического паротита и краснухи.
Вакцинация проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Вакцина альтернативная, т.е. приобретается за счет средств родителей и по желанию родителей. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморк, очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА
Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза человека или животного.
 Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).В наши дни в мире ежегодно заболевают туберкулезом более 9 млн. человек и 3-4 млн. умирают от него.
В России заболеваемость туберкулезом ( в том числе детей) за последние годы выросла более, чем в 2 раза и продолжает расти.
Для туберкулеза характерно постепенное, часто незаметное начало заболевания. Клинические проявления туберкулезной инфекции могут быть разные. Но всегда это сопровождается явлениями интоксикации. И всегда требует лечения.
Для вакцинации против туберкулеза существует две вакцины: БЦЖ и БЦЖ-М
Вводят вакцины внутрикожно в наружную верхнюю треть руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик. Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Вакцинацию против туберкулеза проводят новорожденным в роддоме на 3-7 сутки жизни вакциной БЦЖ, или при наличии при наличии временных противопоказаний – после их отмены дома вакциной БЦЖ-М. До 2-х месячного возраста прививки против туберкулеза проводятся без предварительной реакции Манту, после 2-х месяцев жизни – при отрицательном результате р. Манту. Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет и в 14 лет.
Возможные осложнения после введения вакцины БЦЖ и БЦЖ-М: лимфаденит, инфильтрат, холодный абсцесс, язва, келоидный рубец, остеит, генерализованный БЦЖ-ит. Осложнения встречаются не часто, но при появлении у ребенка каких-либо симптомов, жалоб необходимо обратиться к врачу.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА В
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени.
 Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.Вакцины против гепатита В не содержат вирус, созданы генно-инженерным путем, содержат белок пищевых дрожжей.
Первую прививку против гепатита В проводят в роддоме в первый день жизни ребенка, через 1 месяц – вторую вакцинацию, в 6 месяцев – третью. Детям, родившимся от матерей-носителей вируса гепатита В или больных гепатитом В, вакцинацию проводят 4-х кратно: в первый день жизни, в 1 месяц, в 2 месяца, в 12 месяцев. Все вакцины против гепатита В вводят внутримышечно: детям до 2 лет – в бедро, старше – в дельтовидную мышцу (высоко в руку).
На месте введения вакцины могут появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проход.
Теоретически возможна аллергическая сыпь на вакцину при наличии аллергической реакции на пекарские дрожжи, но т.к. аллергическая реакция на пекарские дрожжи встречается крайне редко, аллергическая сыпь на вакцину тоже почти не регистрируется в мире.
БУБОКОКК
Это вакцина против коклюша, дифтерии, столбняка, гепатита В.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание), а также рекомбинантная вакцина против гепатита В.
Вакцина применяется в том случае, если ребенку необходимо сделать АКДС и вакцинацию против гепатита В, вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
МОНОВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ТИПА b ИНФЕКЦИИ (ХИБ-ИНФЕКЦИИ)
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Схема вакцинации против гемофильной типа b (Хиб) инфекции:
— дети, начинающие получать прививки против Хиб-инфекции с 3 до 6 месяцев прививаются трехкратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети, начинающие получать прививки против Хиб-инфекции с 6 до 12 месяцев прививаются двукратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети старше года прививаются однократно
Для вакцинации против гемофильной типа b (Хиб) инфекции используются две вакцины: Хиберикс (ГласкоСитКляйн, Бельгия) и Акт-хиб (Санофи Пастер, Франция). Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у менее 10 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С (до 1% привитых детей).
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцины не имеют специальных противопоказаний, кроме гиперчувствительности к ее компонентам и сильной реакцией на предыдущую дозу. ВИЧ-инфекция не является противопоказанием.
ПЕНТАКСИМ
Это вакцина против коклюша (бесклеточная), дифтерии, столбняка, полиомиелита (инактивированная) и гемофильной инфекции типа b.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Вакцина вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА А
Гепатит А – острое вирусное заболевание, поражающее печень.
 Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.Для профилактики гепатита А применяются убитые отечественные (ГЕП-А-ин-ВАК, с 3-х лет) и зарубежные (Хаврикс, с 1 года, и Аваксим, с2 лет) вакцины.
Схема вакцинации две прививки с интервалом 6 – 18 месяцев. Вакцина вводится внутримышечно (предпочтительно) или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие. Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВЕТРЯНАЯ ОСПА
Ветряная оспа -это острое инфекционное заболевание, передающееся воздушно-капельным путем. Инфекция крайне заразна. Она характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью. Кроме часто встречающейся легкой формы ветряная оспа может протекать в виде среднетяжелой и тяжелой форм, когда резко выражены симптомы интоксикации, может быть поражение головного мозга. А также бывают геморрагическая форма (могут быть кровоизлияния в кожу, слизистые, носовые кровотечения, кровавая рвота), гангренозная форма (некрозы и глубокие язвы на месте пузырьков). Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Для вакцинации против ветряной оспы используются следующие живые вакцины:
- Варилрикс (ГласкоСмитКляйн, Бельгия)
- Окавакс ( Институт Бикен, Япония)
Схема вакцинации: вакцинация в год и ревакцинация в 6 лет, при вакцинации против ветряной оспы детей старше 6 лет – прививки проводятся двукратно с интервалом в 6 небель. Вакцины против ветряной оспы вводятся подкожно.
У детей, перенесших ветряную оспу, вакцина уменьшает частоту опоясывающего лишая.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.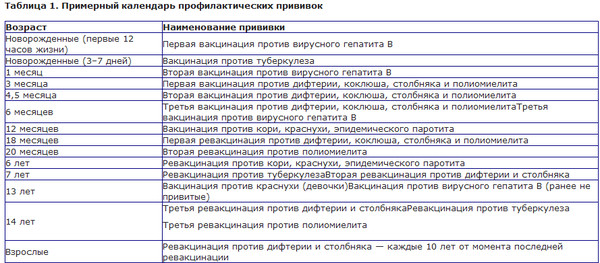 Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
В исключительно редких случаях (частота 1:1 000 000) в период от нескольких дней до трех недель после вакцинации может развиться идеопатическая тромбоцитопеническая пурпура.
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Пневмококковая инфекция – вызывается бактериями и характеризуется тяжелыми заболеваниями ушей (отит), легких, других органов, заражением крови (сепсис), поражением мозговых оболочек (менингит). Пик заболеваемости наблюдается на 1 – 2 году жизни и у пожилых людей. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, пожилым людям, пациентам в учреждениях постоянного пребывания, больным при отсутствии селезенки, онкологических заболеваниях, сахарным диабетом, хронической почечной патологией, ВИЧ. Вакцина показана часто болеющим, детям с увеличением аденоидов, с бронхолегочной патологией, инфицированным туберкулезом.
Для вакцинации против пневмококковой инфекции используется три вакцины: превенар и синфлорикс, разрешенные к применению с 2-х месячного возраста, и пневмо-23, разрешенная к применению с 2-х летнего возраста.
Схема вакцинации:
Вакцинация проводится двукратно (в 2 мес. и 4,5 мес.) с ревакцинацией в 1 год 3 месяца. Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Вакцины против пневмококковой инфекции вводятся внутримышечно, детям первых лет жизни в передненаружную поверхность бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
К редко встречающимся осложнениям при использовании вакцины «превенар» относятся отек Квинке, бронхоспазм, судороги, дерматит, зуд, крапивница.
ВАКЦИНЫ ПРОТИВ КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Клещевой энцефалит – природно-очаговое (характерно только для определенных территорий) вирусное заболевание с преимущественным поражением центральной нервной системы. Переносчиками и резервуарами клещевого энцефалита являются иксодовые клещи. Заражение возможно при употреблении в пищу сырого коровьего или козьего молока. Вирус сохраняется в клещах в течение всей их жизни и передается от поколения к поколению, что делает клещей природным очагом инфекции. Заражение клещевым энцефалитом может произойти и без посещения леса – клещ может быть принесен домой с ветками, цветами, на шерсти домашних животных, на одежде людей. При заболевании вирус поражает головной и спиной мозг, характерны упорные головные боли, судороги, параличи. Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Наша область является эндемичной по этому заболеванию, т.е. опасность инфицирования клещевым энцефалитом на территории Свердловской области (в т.ч. и в нашем городе) довольно велика.
Для вакцинации детского населения применяются следующие вакцины:
- «ФСМЕ-ИММУН Инжект» Австрия, разрешенная к применению с годовалого возраста;
- «ЭНЦЕПУР» Германия, разрешенная к применению с годовалого возраста;
- Вакцина против клещевого энцефалита культуральная очишенная концентрированная инактивированная сухая (г. Москва), разрешенная к применению с 4-х летнего возраста;
- КлещЭвак (г. Москва), разрешенная к применению с годовалого возраста.
- «ЭнцеВир Нео детский» (Россия)
Схема вакцинации: вакцинация двукратно с интервалом для отечественной вакцины 1-6 месяцев, для импортной 1-2 месяца; первая ревакцинация для всех вакцин через год после вакцинации, отдаленные ревакцинации 1 раз в 3 года. Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
После первой дозы иногда наблюдается кратковременное повышение температуры, головная боль, боли в конечностях, тошнота и рвота. На следующие дозы эти симптомы наблюдаются еще реже.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редки аллергические реакции.
ВАКЦИНЫ ПРОТИВ ГРИППА
Грипп – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, поражающее верхние дыхательные пути.
По своей социальной значимости он находится на первом месте среди всех болезней человека. Заболеваемость гриппом и ОРВИ превышает суммарную заболеваемость всеми остальными инфекциями: даже вне эпидемии грипп и ОРВИ составляют до 40% всех заболеваний взрослых и более 60% заболеваний среди детей. Ежегодно по всему земному шару фиксируется ни одна сотня тысяч смертей. Каждые 2-3 года возникают эпидемии. Во время эпидемии каждый пятый россиянин болеет гриппом.
Случаются и пандемии, когда заболевает большинство населения по всему земному шару. Такое массовое инфицирование населения происходит при возникновении нового типа вируса, имеющего незнакомые для иммунной системы человека антигены, т.е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
Иммунитет после перенесенного гриппа кратковременный, типоспецифический (т.е. только к тому типу вируса, который вызвал заболевание). Повторные заболевания, вызванные этим же типом вируса возможны через 2-5 лет.
Наиболее частым осложнением гриппа является вторичная бактериальная пневмония. Именно от нее погибает большинство детей младшего возраста, пожилых людей и больных, страдающих хроническими заболеваниями. Пневмония развивается спустя 4-14 дней после исчезновения симптомов гриппа.
Кроме пневмонии встречаются и другие респираторные осложнения: круп (ларинготрахеит), средний отит, синусит, ринит. Грипп также может спровоцировать обострение хронических заболеваний легких (астма, бронхит), декомпенсацию сердечно-сосудистых заболеваний (миокардит, перикардит), почечной недостаточности или эндокринных расстройств (сахарный диабет).
Для профилактики гриппа используются живые, инактивированные, субъединичные и сплит-вакцины.
В Свердловской области преимущественно для вакцинации против гриппа используются субъединичные и сплит-вакцины.:
- Гриппол и Гриппол-плюс. Применяется с 6-ти месячного возраста.
- Совигрипп. Применяется с 6-ти месячного возраста.
- Ультрикс. Применяется с 6 лет.
- Флюарикс (Бельгия) Применяется с 12-ти месяцев.
- Инфлювак (Нидерланды) Применяется с 6-ти месяцев.
- Агриппал (Италия) Применяется с 6-ти месяцев.
- Бегривак (Германия) Применяется с 6-ти месяцев.
- Ваксигрип (Франция) Применяется с 12-ти месяцев.
Инактивированные вакцины вводят внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча.
Говоря обо всех этих вакцинах, хотелось бы отметить, что в состав данных вакцин не входит вирус ни в живом, ни в убитом виде. Все перечисленные вакцины содержат только поверхностные антигены вируса, на которые и вырабатывается иммунитет. Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Прививочные реакции и осложнения. Живые вакцины в течение 3 суток после вакцинации у 2% привитых могут вызывать повышение температуры до 37,50С, легкое недомогание, головную боль, катаральные явления. При подкожном введении убитых вакцин допускается кратковременное повышение температуры выше 37,50С или инфильтратов до 50 мм не более, чем у 3% привитых. При впрыскивании вакцины в нос также возможно кратковременное повышение температуры. Субъединичные и сплит-вакцины дают слабые кратковременные реакции.
Возможны аллергические реакции при наличии анафилактической реакции на куриный белок. В этом случае прививки против гриппа противопоказаны.
ВАКЦИНЫ ПРОТИВ ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
В настоящее время известно более 120 типов вируса паппиломы человека, некоторые из них вызывают бородавки на коже, но более 30 типов инфицируют половой тракт. Инфицирование женщин вирусом паппиломы человека является важнейшим фактором канцерогенеза шейки матки. Этот вирус был выявлен в 99,7% биоптатов у женщин с раком шейки матки. Рак шейки матки занимает второе место среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
По региональному календарю прививки против папилломавирусной инфекции рекомендованы девушкам с 13 летнего возраста.
Для иммунопрофилактики используется две вакцины:
- Гардасил (Мерк Шарп и Доум) – 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 11 и 16 (по 40 мкг), сорбент –маморфный алюминия гидроксифофатсульфат. Схема введения: 0-2-6 мес.
- Церварикс (ГласкоСмитКляйн) — 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 50 мкг 3-О-дезацил 1-4-монофосфорил липид А, алюминия 0,5 мг, 0,624 мг дигидрофосфат-динидрата. Схема введения: 0-1-6 мес.
Вакцины вводятся внутримышечно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.
Из всех реакций на вакцину чаще регистрируется боль в месте инъекции и головная боль, кратковременное повышение температуры, тошнота, рвота, боли в мышцах и суставах. Крайне редко могут быть сыпи, зуд, воспаление органов малого таза.
ВАКЦИНЫ ПРОТИВ РОТОВИРУСНОЙ ИНФЕКЦИИ
Ротовирусная инфекция – основная причина острого гастроэнтерита, к возрасту 5 лет ею переболевают практически все дети. Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Инкубационный период составляет до пяти суток, при этом острый период начинается с третьего-седьмого дня. Для восстановления после перенесённой болезни ребёнку требуется до пяти суток.
Для данного заболевания характерно острое начало. Основными его признаками являются рвота, резкое повышение температуры тела, часто возникает понос. Стул при данном патологическом состоянии довольно характерный. В первый день он жидкий, желтый, затем приобретает глинообразную окраску. Обычно среди заболевших отмечается появление насморка, покраснение горла и болезненные ощущения при глотании. Для острого периода характерно отсутствие аппетита, а также состояние упадка сил. Ротовирусная инфекция у детей имеет следующее течение: утром отмечается вялость, капризность, тошнота, возможна рвота (иногда со слизью). Аппетит значительно снижен, после принятия пищи рвота характеризуется присутствием кусочков непереваренной еды, также она возникает при употреблении жидкости в объёме свыше пятидесяти миллилитров. В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
Самолечение грозит развитием осложнений и более тяжёлым течением заболевания. К таким осложнениям относят присоединение к вирусу бактериальной инфекции, отмирание клеток головного мозга (при значительном повышении температуры). В тяжёлых случаях может отмечаться летальный исход.
В Российской Федерации зарегистрировано две вакцины против ротовирусной инфекции:
- Роторикс (Англия)
- РотаТек (Швецария)
Реактогенность обеих вакцин низкая. Вакцины живые в виде капель в рот. Крайне редко в поствакцинальный период может быть повышение температуры, разжижение стула, иногда – рвота.
Первую прививку против ротовирусной инфекции необходимо поставить в возрасте с 6 до 12 недель, все три – до 32 недель. Вакцинация проводится трехкратно с интервалом между прививками в 1 месяц.
Вакцинация против дифтерии, столбняка, коклюша
Вакцинопрофилактика инфекционных заболеваний осуществляется в соответствии с Национальным календарем профилактических прививок, установленным Постановлением Министерства здравоохранения Республики Беларусь от 18 июля 2012 г. № 106 (далее – Национальный календарь). Согласно Национальному календарю детям с 3 месяцев проводятся профилактические прививки против дифтерии, столбняка и коклюша. В учреждениях здравоохранения Республики Беларусь для иммунизации против дифтерии, столбняка, коклюша имеется АКДС-вакцина.
АКДС (Россия) является адсорбированной коклюшно-дифтерийно-столбнячной вакциной для профилактики коклюша, дифтерии и столбняка у детей от 3-х месяцев до 3 лет 11 месяцев 29 дней. В своем составе вакцина АКДС содержит дифтерийный и столбнячный анатоксины, и инактивированный (корпускулярный) возбудитель коклюша (Bordetella pertussis).
Показания к применению. Первичная вакцинация против дифтерии, столбняка и коклюша у детей с 3 месяцев до 3 лет 11 месяцев 29 дней. Курс первичной иммунизации вакциной АКДС состоит из 3 доз вакцины, вводимых согласно Национальному календарю профилактических прививок РБ в 3, 4 и 5 месяцев жизни; ревакцинацию проводят в 18 месяцев.
Способ применения. Способ применения вакцины АКДС — вводится внутримышечно. У детей обычно в четырехглавую мышцу бедра (средняя треть бедра), а у более старших детей в дельтовидную мышцу (плечо). Инъекция в ягодицу в настоящее время не практикуется. Допустимо подкожное введение. Внутривенное введение категорически противопоказано.
Применение препарата АКДС совместно с другими вакцинами. Вакцину АКДС можно вводить одновременно со всеми препаратами из национального календаря профилактических прививок в один день, в разные участки тела, за исключением вакцины БЦЖ. Применение вакцины АКДС совместно с другими прививками не влияет на их иммуногенность (способность выработки иммунитета). Переносимость вакцин не ухудшается, количество побочных реакций не возрастает. АКДС можно применять для завершения курса вакцинации, начатого другими вакцинами против коклюша, дифтерии и столбняка, равно как и для ревакцинации при необходимости. Все вакцины национального календаря прививок РБ взаимозаменяемы.
Возможные побочные реакции. У части привитых в первые двое суток могут развиваться кратковременные общие (повышение температуры, недомогание) и местные (болезненность, гиперемия, отечность) реакции. В редких случаях могут развиться осложнения: судороги (обычно связанные с повышением температуры, эпизоды пронзительного крика, аллергические реакции, крапивница, полиморфная сыпь, отек Квинке). Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 минут.
Противопоказания к применению. Противопоказаниями к вакцинации являются прогрессирующие заболевания нервной системы, афебрильные судороги в анамнезе, развитие на предшествующее введение АКДС-вакцины сильной реакции (повышение температуры выше 40°С, в месте введения вакцины — отек и гиперемия свыше 8 см в диаметре). Стабильные проявления аллергического заболевания (локализованные кожные проявления, скрытый бронхоспазм и т.п.) не являются противопоказанием к вакцинации, которая может быть проведена на фоне соответствующей терапии. Детей, родившихся с весом менее 2 кг, прививают при нормальном физическом и психомоторном развитии; отставание в весе не является основанием к отсрочке вакцинации.
Дополнительные сведения. Детей, перенесших острые заболевания, прививают не ранее, чем через 4 недели после выздоровления; при легких формах респираторных заболеваний (ринит, легкая гиперемия зева и т.д.) прививка допускается через 2 недели после выздоровления. Больных хроническими заболеваниями прививают по достижении стойкой ремиссии (не менее 4 недель).
Прививка от столбняка, дифтерии, коклюша
В медицинском центре «Экомедсервис» вы можете защитить свое здоровье и здоровье своих близких с помощью вакцинации (прививок). Наш центр предлагает иммунопрофилактику от основных управляемых инфекций: дифтерии, столбняка, коклюша, полиомиелита и хиб-инфекции.
Мы предлагаем Вам следующие вакцины: «Гексаксим», «Инфанрикс» и «Инфанрикс Гекса».
Вакцина «Гексаксим» (Франция)
Стоимость от: 155 BYN
Вакцина обеспечивает защиту от шести основных управляемых инфекций:
- Дифтерия;
- Столбняк;
- Коклюш;
- Полиомиелит;
- Гепатит В;
- Инфекция, вызванная Haemophilus influenzae типа b (Hib).
Используется для первичной вакцинации и ревакцинации у детей, начиная с 6-недельного и до 24-х месячного возраста. Курс вакцинации состоит из трех инъекций.
Вакцина «Инфанрикс» (Бельгия)
Стоимость от: 65 BYN
Вакцина обеспечивает защиту от трех бактериальных инфекций:
- Дифтерии;
- Столбняка;
- Коклюша (бесклеточный компонент).
Используется для вакцинации и ревакцинации у детей в возрасте от 2-х месяцев до 6-ти лет.
Благодаря тому, что в составе вакцины коклюшный компонент является безклеточным, при ее применении у детей отмечается минимум побочных реакций.
Вакцина «Инфанрикс Гекса» (Бельгия)
Нет в наличии
Вакцина обеспечивает защиту от шести основных управляемых инфекций:
- Дифтерия;
- Столбняк;
- Коклюш;
- Полиомиелит;
- Гепатит В;
- Инфекция, вызванная Haemophilus influenzae типа b (Hib).
Используется для первичной вакцинации и ревакцинации у детей, начиная с 6-недельного и до 36-месячного возраста. Курс вакцинации состоит из трех доз вакцины, вводимых в 2,3,и 4 месяца.
Сделать прививки от столбняка, дифтерии и коклюша детям в Минске вы можете в Экомедсервис с 13:00 до 20:00. Запись по телефонам: 160 (МТС, A1, Life, Гор. многоканальный по Минску), +375 (17) 249-74-74 (call-центр) или через онлайн-запись на сайте.
Перед проведением вакцинации обязательна консультация врача.
Контактные телефоны по вопросам вакцинации
Для физических лиц: 160 (Мтс, Velcom, Life, Гор. многоканальный по Минску) или +375 (17) 249-74-74 (городской)
Для организаций: +375 (29) 304-76-73 (мобильный А1)
E-mail: [email protected]
Менеджер проекта «Вакцинация»: Михайленко Карина Викторовна
Вакцинация от дифтерии, столбняка и коклюша: что вы должны знать
Ключевые факты
Вакцины, используемые сегодня против дифтерии и столбняка (например, DT и Td), иногда также включают защиту от коклюша или коклюша (например, DTaP и Tdap). Младенцы и дети младше 7 лет получают DTaP или DT, а дети старшего возраста и взрослые получают Tdap и Td.
Кому следует делать вакцины от дифтерии, столбняка и коклюша?
CDC рекомендует вакцинацию от дифтерии, столбняка и коклюша (коклюша) для всех.
Если у вас есть вопросы о вакцинах от дифтерии, столбняка и коклюша, обратитесь к своему лечащему врачу или врачу вашего ребенка.
Младенцы и дети
Младенцам требуется 3 прививки DTaP, чтобы обеспечить высокий уровень защиты от дифтерии, столбняка и коклюша. Затем маленьким детям требуется 2 ревакцинации, чтобы поддерживать эту защиту в раннем детстве. CDC рекомендует делать прививки в следующем возрасте:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
Детям, которым противопоказана вакцинация против коклюша, медицинские работники могут назначать DT вместо DTaP.Например, дети, которые очень плохо отреагировали на DTaP, могут получить DT. Однако дети, которые заболели DT, не получат никакой защиты от коклюша.
Подростки и подростки
Подростки должны получить одну прививку Tdap в возрасте от 11 до 12 лет, чтобы повысить свой иммунитет. Подростки, которые не прошли вакцинацию Tdap в подростковом возрасте, должны сделать одну прививку при следующем посещении лечащего врача.
Беременные
Беременным женщинам следует получать Tdap в начале 3-го триместра каждой беременности.Тем самым она помогает защитить своего ребенка от коклюша в первые несколько месяцев жизни. Узнайте больше о рекомендации по беременности Tdap.
Взрослые
Всем взрослым, никогда не получавшим его, следует сделать прививку Tdap. Это можно сделать в любое время, независимо от того, когда они в последний раз получали Td. После этого каждые 10 лет следует делать прививку Td или Tdap.
Начало страницы
Кому не следует получать эти вакцины?
Из-за возраста или состояния здоровья некоторые люди не должны получать определенные вакцины или должны подождать, прежде чем их делать.Прочтите приведенные ниже инструкции и обратитесь за дополнительной информацией к своему лечащему врачу или врачу вашего ребенка.
ДТ
Сообщите человеку, который вводит вашему ребенку DT, если:
У вашего ребенка была опасная для жизни аллергическая реакция или у него тяжелая аллергия.
- Любой ребенок, у которого возникла опасная для жизни аллергическая реакция после приема дозы DT, не должен получать новую дозу.
- Ни один ребенок с тяжелой аллергией на любой компонент DT не должен получать эту вакцину.Лечащий врач вашего ребенка расскажет вам об ингредиентах вакцины.
Медицинский работник диагностировал у вашего ребенка определенные заболевания или состояния.
- Поговорите с лечащим врачом вашего ребенка, если ваш ребенок:
- Судорожные припадки или другое заболевание нервной системы.
- Испытывали сильную боль или отек после вакцинации против столбняка или дифтерии.
- Когда-либо болел синдромом Гийана-Барре.
Ваш ребенок плохо себя чувствует.
- Если у вашего ребенка легкое заболевание, например, простуда, он, вероятно, сможет получить вакцину. Если у вашего ребенка более серьезное заболевание, ему, вероятно, следует подождать, пока он выздоровеет. Вас проконсультирует лечащий врач вашего ребенка.
Вашему ребенку 7 лет и старше.
- Медицинские работники не должны назначать DT никому в возрасте 7 лет и старше. Поговорите с лечащим врачом вашего ребенка о том, как ваш ребенок может наверстать упущенное из своего графика вакцинации.
Начало страницы
ДТАП
Сообщите человеку, который вводит вашему ребенку АКДС, если:
У вашего ребенка была опасная для жизни аллергическая реакция.
- Любой ребенок, у которого возникла опасная для жизни аллергическая реакция после приема дозы DTaP, не должен получать новую дозу.
Медицинский работник диагностировал у вашего ребенка определенные заболевания или состояния.
- Любой ребенок, у которого в течение 7 дней возникло заболевание головного мозга или нервной системы после приема дозы DTaP, не связанной с другой причиной, не должен получать новую дозу.
- Обратитесь к врачу, если ваш ребенок:
- Испытывали сильную боль или отек после вакцинации против столбняка или дифтерии.
- Когда-либо болел синдромом Гийана-Барре.
- Некоторым из следующих детей не следует получать еще одну дозу DTaP, но они могут получить DT. Поговорите с лечащим врачом вашего ребенка, если ваш ребенок:
- Был судорожный припадок или потерял сознание после приема дозы DTaP.
- Плакал без остановки в течение трех и более часов после приема DTaP.
- После дозы АКДС поднялась температура выше 105 ° F.
Ваш ребенок плохо себя чувствует.
- Если у вашего ребенка легкое заболевание, например, простуда, он, вероятно, сможет получить вакцину. Если у вашего ребенка более серьезное заболевание, ему, вероятно, следует подождать, пока он выздоровеет. Вас проконсультирует лечащий врач вашего ребенка.
Вашему ребенку 7 лет и старше.
- Медицинские работники не должны назначать АКДС никому в возрасте 7 лет и старше.Поговорите с лечащим врачом вашего ребенка о том, как ваш ребенок может наверстать упущенное из своего графика вакцинации.
Начало страницы
Td
Сообщите человеку, который дает вам или вашему ребенку Td, если:
У вас или у вашего ребенка была опасная для жизни аллергическая реакция или тяжелая аллергия.
- Любой, у кого была опасная для жизни аллергическая реакция на дозу этой вакцины или на любую вакцину, содержащую столбнячный или дифтерийный анатоксин, не должен получать эту вакцину.
- Людям с тяжелой аллергией на какой-либо компонент Td не следует получать эту вакцину. Ваш лечащий врач или врач вашего ребенка расскажут вам об ингредиентах вакцины.
У вас или вашего ребенка ранее была реакция на аналогичные вакцины, или медицинский работник диагностировал вам или вашему ребенку определенные заболевания или состояния.
- Обратитесь к врачу, если вы или ваш ребенок:
- Испытывали сильную боль или отек после вакцинации против столбняка или дифтерии.
- Когда-либо болел синдромом Гийана-Барре.
Вы или ваш ребенок плохо себя чувствуете.
- Люди с легким заболеванием, например с простудой, вероятно, могут получить вакцину. Людям с более серьезным заболеванием, вероятно, следует подождать, пока они не выздоровеют. Ваш лечащий врач или врач вашего ребенка может посоветовать вам.
Вашему ребенку младше 7 лет.
- Медицинские работники не должны давать Td лицам моложе 7 лет.
Начало страницы
Tdap
Сообщите человеку, который вводит вам или вашему ребенку Tdap, если:
У вас или у вашего ребенка была опасная для жизни аллергическая реакция или тяжелая аллергия.
- Любой, у кого была опасная для жизни аллергическая реакция на дозу этой вакцины или на любую вакцину, содержащую анатоксин дифтерии, столбнячный анатоксин или коклюш, не должен получать эту вакцину.
- Людям с тяжелой аллергией на какой-либо компонент Tdap не следует получать эту вакцину.Ваш лечащий врач или врач вашего ребенка расскажут вам об ингредиентах вакцины.
У вас или вашего ребенка ранее была реакция на аналогичные вакцины.
- Любой, у кого была кома или длительные повторные приступы в течение семи дней после введения детской дозы АКДС или АКДС, или предыдущей дозы АКДС, не должен получать АКДС, если не была обнаружена причина, отличная от вакцины. Они все еще могут получить Td.
- Поговорите со своим врачом или лечащим врачом вашего ребенка, если вы:
- Судорожные припадки или другая проблема с нервной системой.
- Испытывали сильную боль или отек после вакцинации против столбняка, дифтерии или коклюша.
- Когда-либо болел синдромом Гийана-Барре.
Вы или ваш ребенок плохо себя чувствуете.
- Люди с легким заболеванием, например с простудой, вероятно, могут получить вакцину. Людям с более серьезным заболеванием, вероятно, следует подождать, пока они не выздоровеют. Ваш лечащий врач или врач вашего ребенка может посоветовать вам.
Вашему ребенку младше 7 лет.
- Медицинские работники не должны давать Tdap лицам моложе 7 лет.
Начало страницы
Какие существуют вакцины против дифтерии, столбняка и коклюша?
Комбинированная вакцина содержит 2 или более вакцин в одном прививке, чтобы уменьшить количество вводимых прививок.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов выдало лицензию на использование в США 12 комбинированных вакцин для защиты от дифтерии и столбняка.Девять из этих вакцин также помогают защитить от коклюша. Некоторые из вакцин также включают защиту от других заболеваний, включая полиомиелит, болезнь Haemophilus influenzae типа b и гепатит B.
- DT (универсальный) и Td (Tenivac ® и универсальный) обеспечивают защиту от дифтерии и столбняка.
- DTaP (Daptacel ® , Infanrix ® , Kinrix ® , Pediarix ® , Pentacel ® , Quadracel ® и Vaxelis ™ от диоптерии и диоптерии, а также от диоптерии ). кашель.
- Tdap (Adacel ® и Boostrix ® ) обеспечивает защиту от столбняка, дифтерии и коклюша.
Заглавные буквы в этих сокращениях означают, что вакцина содержит полные дозы этой части вакцины. Строчные буквы «d» и «p» в Td и Tdap означают, что эти вакцины используют меньшие дозы дифтерии и коклюша. Буква «а» в словах DTaP и Tdap означает «бесклеточный», что означает, что компонент коклюша содержит только части бактерий, а не целые бактерии.
Вакцины DT и Td
- DT Generic Внешний значок: Врачи вводят эту вакцину серией из 5 выстрелов младенцам и детям в возрасте от 6 недель до 6 лет. Врачи применяют эту вакцину только для детей, которым нельзя делать прививку от коклюша.
- Td Generic внешний значок: Врачи вводят эту вакцину каждые 10 лет в качестве ревакцинации людям от 7 лет и старше. Врачи также могут назначать вакцину в составе серии из 3-х прививок людям в возрасте 7 лет и старше, которые ранее не получали вакцины от столбняка и дифтерии.Врачи также могут использовать эту вакцину для завершения серии детских прививок от столбняка и дифтерии для людей в возрасте 7 лет и старше.
- Tenivac ® внешний значок: Врачи вводят эту вакцину каждые 10 лет в качестве ревакцинации людям от 7 лет и старше. Врачи также могут назначать вакцину в составе серии из 3-х прививок людям в возрасте 7 лет и старше, которые ранее не получали вакцины от столбняка и дифтерии. Врачи также могут использовать эту вакцину для завершения серии детских прививок от столбняка и дифтерии для людей в возрасте 7 лет и старше.
Вакцины Tdap
- Adacel ® внешний значок: Врачи делают однократный укол детям и подросткам, а также взрослым, которые в этом нуждаются. Врачи делают укол беременным во время каждой беременности. Врачи также вводят ее в составе серии из 3-х прививок людям в возрасте 7 лет и старше, которые ранее не получали вакцины от столбняка, дифтерии и коклюша. Врачи могут также использовать эту вакцину для завершения серии детских прививок от столбняка, дифтерии и коклюша у людей в возрасте 7 лет и старше.Врачи могут использовать эту вакцину вместо вакцины против Td каждые 10 лет в качестве ревакцинации людям от 7 лет и старше.
- Boostrix ® внешний значок: врачи делают однократный укол детям и подросткам, а также взрослым, которые в этом нуждаются. Врачи делают укол беременным во время каждой беременности. Врачи также вводят ее в составе серии из 3-х прививок людям в возрасте 7 лет и старше, которые ранее не получали вакцины от столбняка, дифтерии и коклюша. Врачи могут также использовать эту вакцину для завершения серии детских прививок от столбняка, дифтерии и коклюша у людей в возрасте 7 лет и старше.Врачи могут использовать эту вакцину вместо вакцины против Td каждые 10 лет в качестве ревакцинации людям от 7 лет и старше.
Вакцины DTaP
- Daptacel ® внешний значок: Врачи используют эту вакцину для всех 5 прививок из серии вакцины DTaP младенцам и детям в возрасте от 6 недель до 6 лет.
- Infanrix ® внешний значок: Врачи используют эту вакцину для всех 5 прививок из серии вакцины DTaP младенцам и детям в возрасте от 6 недель до 6 лет.
- Kinrix ® внешний значок: врачи используют эту вакцину в качестве пятой вакцины в серии вакцин DTaP для детей от 4 до 6 лет. Он также защищает от полиомиелита.
- Pediarix ® внешний значок: Врачи используют эту вакцину для первых 3 прививок из серии вакцины DTaP младенцам и детям в возрасте от 6 недель до 4 лет. Он также защищает от полиомиелита и гепатита B.
- Pentacel ® внешний значок: Врачи используют эту вакцину для первых 4 прививок из серии вакцины DTaP младенцам и детям в возрасте от 6 недель до 4 лет.Он также обеспечивает защиту от полиомиелита и инвазивных заболеваний, вызываемых Haemophilus influenzae type b.
- Quadracel ® внешний значок: Врачи используют эту вакцину в качестве пятой вакцины в серии вакцинации DTaP для детей от 4 до 6 лет. Он также защищает от полиомиелита.
- Vaxelis ™ внешний значок: врачи используют эту вакцину для первых 3 прививок из серии вакцины DTaP младенцам и детям в возрасте от 6 недель до 1 года.Он также обеспечивает защиту от полиомиелита, гепатита B и инвазивных заболеваний, вызываемых Haemophilus influenzae type b.
Начало страницы
Насколько хорошо действуют эти вакцины?
Сводка
Вакцины, защищающие от дифтерии, столбняка и коклюша, различаются по эффективности против каждой болезни.
Компоненты этих вакцин, содержащие дифтерийный и столбнячный анатоксины, хорошо подходят для людей, получивших первичную серию вакцины.(Первичная серия — три дозы для людей 7 лет и старше и четыре дозы для детей младше 7 лет.) Вакцины защищают:
- Почти каждый (95 из 100) против дифтерии примерно 10 лет.
- Почти все против столбняка около 10 лет.
В исследованиях, показывающих, насколько хорошо компонент коклюша действует у детей, получивших все пять доз, DTaP полностью защищает:
- Почти все дети (98 из 100) в течение года после последней дозы.
- Примерно 7 из 10 детей через пять лет после получения последней дозы АКДС.
В исследованиях, показывающих, насколько хорошо работает компонент коклюша, Tdap полностью защищает:
- Примерно 7 из 10 человек в первый год после получения.
- Примерно 3-4 человека из 10 через четыре года после его получения.
В исследованиях, показывающих, насколько хорошо работает компонент коклюша, когда женщины получают Tdap во время беременности, вакцина защищает:
- Более 3 из 4 детей в возрасте до 2 месяцев заболели коклюшем.
- Примерно 9 из 10 детей заболели коклюшем, достаточно серьезным, чтобы нуждаться в лечении в больнице.
Начало страницы
Глубоко
В целом вакцины против дифтерии, столбняка и коклюша работают хорошо, но не могут предотвратить все случаи этих серьезных заболеваний. Ниже представлена информация о том, насколько хорошо каждая из вакцин действует против каждого заболевания.
Дифтерия
Когда-то дифтерия была основной причиной болезней и смерти детей.В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, в результате которых погибло 15 520 человек. Начиная с 1920-х годов, заболеваемость дифтерией быстро снизилась в Соединенных Штатах и других странах, которые начали массовую вакцинацию. С 2010 г. в CDC было зарегистрировано 3 случая дифтерии в США. Однако болезнь продолжает играть важную роль во всем мире. В 2018 году страны сообщили Всемирной организации здравоохранения о более чем 16 600 случаях, но гораздо больше случаев, вероятно, останутся незамеченными.
По оценкам исследований, вакцины, содержащие дифтерийный анатоксин, защищают почти всех людей (95 из 100) в течение примерно 10 лет.Защита снижается со временем, поэтому взрослым необходимо делать бустерную прививку Td или Tdap каждые 10 лет, чтобы оставаться защищенными.
Столбняк
Соединенные Штаты в конце 1940-х годов включили первую вакцину, содержащую столбнячный анатоксин, в программу плановой иммунизации детей. В то время в штатах ежегодно регистрировалось от 500 до 600 случаев. После рекомендации вакцинации число случаев столбняка неуклонно снижалось. Сегодня столбняк в Соединенных Штатах встречается нечасто, ежегодно регистрируется в среднем 30 случаев.Сегодня почти все случаи столбняка регистрируются у людей, которые никогда не получали противостолбнячную вакцину или не проходили полный курс противостолбнячной вакцины, или у взрослых, которые не успели пройти 10-летнюю ревакцинацию.
По оценкам исследований, вакцины, содержащие столбнячный анатоксин, защищают практически всех людей в течение примерно 10 лет. Защита снижается со временем, поэтому взрослым необходимо делать бустерную прививку Td или Tdap каждые 10 лет, чтобы оставаться защищенными.
Коклюш
Вакцины против коклюша стали широко доступны в 1940-х годах.До этого в США ежегодно заболевали около 200 000 детей и около 9 000 умирали от коклюша. После внедрения вакцины число случаев коклюша в 1970-х годах достигло рекордно низкого уровня. С тех пор количество зарегистрированных случаев коклюша медленно, но неуклонно растет. Вероятно, есть несколько причин, способствующих этому увеличению:
- Повышение осведомленности
- Диагностические тесты улучшенные
- Лучшая отчетность
- Увеличение распространения (циркуляции) бактерий
- Ослабление иммунитета (когда вакцина не обеспечивает длительной защиты) от существующих вакцин
Бактерии, вызывающие коклюш, также всегда меняются на генетическом уровне.В настоящее время проводятся исследования, чтобы определить, влияют ли какие-либо изменения на общественное здоровье. Однако последние исследования показывают, что вакцины против коклюша продолжают оставаться эффективными, несмотря на недавние генетические изменения.
- Бесклеточная вакцина: Вакцина, созданная с использованием части бактерии или организма
- Цельноклеточная вакцина: Вакцина, изготовленная с использованием ослабленной формы целой бактерии или организма
По сравнению с вакциной, которую США использовали в прошлом (известной как АКДС), АКДС не защищает от коклюша так долго.В 1990-х годах Соединенные Штаты перешли от цельноклеточной вакцины против коклюша к бесклеточной для младенцев и детей. Бесклеточные вакцины против коклюша имеют меньше побочных эффектов, но, похоже, не защищают их так долго.
В целом, вакцина DTaP эффективна для 8 или 9 из 10 детей, которые ее получают. Среди детей, получивших все 5 прививок DTaP по расписанию, эффективность очень высока. Вакцина защищает почти всех детей (98 из 100) в течение года после последней прививки. Примерно 7 из 10 детей полностью защищены через 5 лет после последней прививки от DTaP.Остальные 3 из 10 детей частично защищены и с меньшей вероятностью заболеют серьезным заболеванием, если они действительно заболеют коклюшем.
В первый год после вакцинации Tdap защищает примерно 7 из 10 человек. Каждый следующий год эффективность снижается. Вакцина полностью защищает примерно 3-4 из 10 человек через 4 года после введения вакцины Tdap.
Оценка CDC показала, что вакцинация Tdap во время третьего триместра беременности предотвращает более 3 из 4 случаев коклюша у детей младше 2 месяцев.Что касается младенцев, которые действительно болеют коклюшем, 9 из 10 защищены от инфекций, достаточно серьезных, чтобы им потребовалось лечение в больнице, если их мать получала Tdap во время беременности.
Узнайте больше о снижении иммунитета к DTaP и вспышках коклюша.
Начало страницы
Каковы возможные побочные эффекты?
Большинство людей, получивших вакцину, защищающую от дифтерии, столбняка и коклюша, не имеют с ней серьезных проблем. С любым лекарством, включая вакцины, есть вероятность побочных эффектов.Обычно они легкие и проходят сами по себе в течение нескольких дней, но возможны серьезные реакции.
Легкие проблемы
Вакцина DT
Легкие проблемы после вакцинации DT могут включать:
- Реакция, при которой медицинский работник сделал укол
- Покраснение
- Набухание
- Болезненность или нежность
- Лихорадка
- Потеря аппетита
- Рвота
Вакцина DTaP
Легкие проблемы после вакцинации АКДС могут включать:
- Реакция, при которой медицинский работник сделал укол
- Покраснение
- Набухание
- Болезненность или нежность
- Лихорадка
- Суетливость (раздражительность)
- Чувство усталости
- Потеря аппетита
- Рвота
Реакции, при которых медицинский работник сделал укол и лихорадка, чаще возникают после четвертой и пятой доз серии DTaP, чем после более ранних доз.Иногда после четвертой или пятой дозы отекает вся рука или нога, которым была сделана инъекция. В этом случае опухоль сохраняется от 1 до 7 дней.
Вакцина Td
Легкие проблемы после вакцинации Td могут включать:
- Реакция, при которой медицинский работник сделал укол
- Лихорадка
- Головная боль
- Чувство усталости
Вакцина Tdap
Легкие проблемы после вакцинации Tdap могут включать:
- Реакция, при которой медицинский работник сделал укол
- Лихорадка
- Головная боль
- Чувство усталости
- Тошнота, рвота, диарея или боль в животе
- Озноб
- Боли в теле и суставы
- Сыпь, увеличение лимфоузлов
Начало страницы
Проблемы, которые могут возникнуть после введения любой инъекции вакцины
- Иногда люди теряют сознание после медицинских процедур, включая вакцинацию.Сидение или полежание в течение примерно 15 минут после вакцинации может помочь предотвратить обморок и травмы, вызванные падением. Сообщите своему лечащему врачу, если вы или ваш ребенок:
- Чувствует головокружение
- Изменено зрение
- Звон в ушах
- У некоторых людей возникает сильная боль в плече, и им трудно двигать рукой, в которую врач сделал укол. Это происходит очень редко.
- Любое лекарство может вызвать тяжелые аллергические реакции.Такие реакции от вакцины очень редки и оцениваются примерно в 1 на миллион доз. Такие реакции могут возникнуть в течение от нескольких минут до нескольких часов после вакцинации.
- Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина станет причиной серьезной травмы или смерти.
Для получения дополнительной информации о возможных побочных эффектах вакцинации посетите веб-страницу CDC «Возможные побочные эффекты с вакцины».
Начало страницы
Где я могу найти эти вакцины?
Где найти вакцины от дифтерии, столбняка и коклюша
Офис вашего лечащего врача обычно является лучшим местом, где можно получить рекомендованные вакцины для вас или вашего ребенка.
Эти вакцины являются частью календаря плановой иммунизации детей. Поэтому они регулярно доступны для детей по адресу:
.- Педиатрический кабинет
- Кабинеты семейной практики
- Общинная поликлиника
- Отделы здравоохранения
Если у вашего лечащего врача нет этих вакцин для взрослых, попросите направление.
Эти вакцины также могут быть доступны для взрослых по адресу:
- Аптеки
- Рабочие места
- Общинная поликлиника
- Отделения здравоохранения
- Другие населенные пункты, такие как школы и религиозные центры
Центры здравоохранения, финансируемые из федерального бюджета, также могут предоставлять услуги, если у вас нет постоянного источника медицинской помощи. Найдите ближайшего к вам . Вы также можете связаться с отделом здравоохранения вашего штата , чтобы узнать больше о том, где сделать вакцины в вашем районе.
При получении вакцины попросите поставщика зарегистрировать вакцину в государственном или местном реестре, если таковой имеется. Это поможет медицинским работникам при будущих встречах узнать, какие вакцины вы или ваш ребенок уже получили.
Начало страницы
Как я могу получить помощь в оплате этих вакцин?
Есть несколько способов покрыть расходы на вакцины от дифтерии, столбняка и коклюша:
Medicare
ПланыMedicare Part D покрывают прививку Tdap, но в зависимости от вашего конкретного плана вам могут потребоваться дополнительные расходы.
Частное медицинское страхование
Большинство частных планов медицинского страхования покрывают эти вакцины. Уточните у своей страховой компании, есть ли какие-либо расходы для вас, а также список поставщиков вакцины внутри сети.
Программа вакцины для детей
Большинство планов медицинского страхования покрывают плановые прививки. Программа «Вакцины для детей» (VFC) также предоставляет вакцины детям 18 лет и младше, которые не имеют страховки, недостаточно застрахованы, имеют право на участие в программе Medicaid, американские индейцы или коренные жители Аляски.
Список литературы
- Skoff TH, Blain, AE, Watt J, et al. Влияние программы вакцинации матерей против столбняка, дифтерии и бесклеточного коклюша в США на профилактику коклюша у младенцев в возрасте до 2 месяцев: оценка случай-контроль внешний значок . Clin Infect Dis . 2017; 65 (12): 1977–83.
- Acosta AM, DeBolt C, Tasslimi A, et al. Эффективность вакцины Tdap у подростков во время эпидемии коклюша в штате Вашингтон в 2012 г. Внешний значок. Педиатрия . 2015; 135: 981–9.
- Misegades LK, Winter K, Harriman K и др. Ассоциация детского коклюша с получением 5 доз коклюшной вакцины по времени с момента последней дозы вакцины, Калифорния, 2010 г. Внешний значок. JAMA . 2012; 308: 2126–32.
- Тартоф С.Ю., Льюис М., Кеньон С. и др. Снижение иммунитета к коклюшу после 5 доз DTaPexternal icon. Педиатрия . 2013; 131: e1047–52.
- Tiwari TSP, Уортон М. Дифтерийный анатоксин.В Плоткин С.А., Оренштейн В.А., Оффит, Пенсильвания, Эдвардс К.М., ред. Вакцины . 7-е изд. Китай: Сондерс, 2018: 261–75.
- Roper MH, Wassilak SGF, Scobie HM, Ridpath AD, Orenstein WA. Столбнячный анатоксин. В: Плоткин С.А., Оренштейн В.А., Оффит П.А., Эдвардс К.М., ред. Вакцины . 7-е изд. Китай: Сондерс, 2018: 1052–79.
Начало страницы
- Учебные материалы
- Государственных мандатов
- Информационные бюллетени по вакцинам
Описание и торговые наименования вакцины против дифтерии, столбняка, бесклеточного коклюша, полиомиелита (внутримышечный путь)
Описание и торговые марки
Информация о лекарствах предоставлена: IBM Micromedex
Торговая марка в США
- Kinrix
- Quadracel
Описания
Вакцина против дифтерии, столбняка и бесклеточного коклюша (также известная как DTaP) в сочетании с инактивированной вакциной против полиовируса (также известной как IPV) представляет собой комбинированную вакцину, которая вводится для защиты от инфекций, вызванных дифтерией, столбняком (тризмом челюсти), коклюш (коклюш) и полиовирус.Вакцина работает, заставляя организм вырабатывать собственную защиту (антитела) против этих заболеваний. Эта вакцина вводится только детям от 4 до 6 лет (до 7 лет).
Дифтерия — серьезное заболевание, которое может вызвать затруднение дыхания, проблемы с сердцем, повреждение нервов, пневмонию и, возможно, смерть. Риск серьезных осложнений выше у очень маленьких детей и пожилых людей.
Столбняк (также известный как тризм) — очень серьезное заболевание, вызывающее судороги и тяжелые мышечные спазмы, которые могут быть достаточно сильными, чтобы вызвать переломы костей позвоночника.Заболевание по-прежнему встречается почти исключительно среди людей, которые не прошли вакцинацию или не имеют достаточной защиты от предыдущих прививок.
Коклюш (также известный как коклюш) — серьезное заболевание, вызывающее сильные приступы кашля, которые могут мешать дыханию. Коклюш также может вызывать пневмонию, длительный бронхит, судороги, повреждение головного мозга и смерть.
Полиомиелит — очень серьезная инфекция, вызывающая паралич мышц, в том числе мышц, которые позволяют ходить и дышать.Инфекция полиомиелита может лишить человека возможности дышать без помощи дыхательного аппарата. Это также может привести к тому, что человек не сможет ходить без опор для ног или прикован к инвалидной коляске. От полиомиелита нет лекарства.
Эта вакцина должна вводиться только врачом вашего ребенка или под его наблюдением.
Этот продукт доступен в следующих лекарственных формах:
Последнее обновление частей этого документа: 1 апреля 2021 г.
Авторские права © IBM Watson Health, 2021 г.Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Бустерная вакцина против дифтерии, столбняка и бесклеточного коклюша (внутримышечное введение) Описание и торговые марки
Описание и торговые марки
Информация о лекарствах предоставлена: IBM Micromedex
Торговая марка в США
- Adacel
- Boostrix
Описания
Бустерная вакцина против дифтерии, столбняка и бесклеточного коклюша (также известная как Tdap) — это комбинированный иммунизирующий агент, используемый для защиты от инфекций, вызываемых дифтерией, столбняком (тризмом челюсти) и коклюшем (коклюшем).Эта вакцина вводится детям в возрасте 10 лет и старше, а также взрослым, которые уже получали эту вакцину в прошлом. Вакцина будет «усиливать» или увеличивать защиту пациента от более ранней дозы.
Дифтерия — серьезное заболевание, которое может вызвать затруднение дыхания, проблемы с сердцем, повреждение нервов, пневмонию и, возможно, смерть. Риск серьезных осложнений и смерти выше у очень маленьких детей и у пожилых людей.
Столбняк (также известный как тризм) — серьезное заболевание, вызывающее судороги (припадки) и тяжелые мышечные спазмы, которые могут быть достаточно сильными, чтобы вызвать переломы костей позвоночника.Столбняк вызывает смерть в 30-40% случаев.
Коклюш (также известный как коклюш) — серьезное заболевание, вызывающее сильные приступы кашля, которые могут мешать дыханию. Коклюш также может вызывать пневмонию, длительный бронхит, судороги, повреждение головного мозга и смерть.
Детям в возрасте 10 лет и старше и взрослым может потребоваться дополнительная иммунизация, называемая ревакцинацией против дифтерии, столбняка и коклюша. Взрослые и подростки должны получать вакцину Tdap вместо прививки от столбняка-дифтерии (Td), если с момента их последней вакцины против столбняка-дифтерии прошло 10 или более лет.Вакцина Tdap рекомендуется взрослым, находящимся в тесном контакте с младенцем младше года, а также взрослым, работающим в сфере здравоохранения.
Дифтерия, столбняк и коклюш — серьезные заболевания, которые могут вызывать опасные для жизни заболевания. Хотя некоторые серьезные побочные эффекты могут возникнуть после приема дозы Tdap (обычно из части вакцины против коклюша), это случается редко. Вероятность того, что ваш ребенок заразится одним из этих заболеваний и в результате получит необратимую травму или умрет, намного выше, чем вероятность того, что ваш ребенок получит серьезный побочный эффект от вакцины Tdap.
Эта вакцина должна вводиться только вашим врачом или под его непосредственным наблюдением.
Этот продукт доступен в следующих лекарственных формах:
Последнее обновление частей этого документа: 1 февраля 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Вакцины против дифтерии, коклюша и столбняка
Примеры
Комбинированная вакцина против столбняка и дифтерии (Td)
Комбинированная вакцина против столбняка, дифтерии и коклюша (Tdap)
Комбинированная вакцина против столбняка и дифтерии, вакцина против столбняка, противостолбняк
)
Tripacel
Комбинированная вакцина против столбняка, дифтерии, коклюша, полиомиелита, Haemophilus influenzae типа b и гепатита B (DTaP-IPV-Hib-hep B, называемая 6-в-1)
Infanrix Hexa
столбняк Комбинированная вакцина против дифтерии, коклюша, полиомиелита и Haemophilus influenzae типа b (DTaP-IPV-Hib, называемая 5-в-1)
Pentacel
комбинированная вакцина против столбняка, дифтерии, коклюша и полиомиелита (DTaP-IPV, называемая 4-в-1)
Quadracel
Как это работает
Вакцины помогают вашему организму вырабатывать химические вещества, называемые антителами, для борьбы с вирусами и бактериями.Эти вакцины вводятся в виде инъекций.
Две комбинированные вакцины DTaP (для детей) и Tdap (для подростков и взрослых) защищают от дифтерии, коклюша (коклюша) и столбняка (тризм). Для детей эти вакцины можно комбинировать только с вакцинами против полиомиелита (известными как 4-в-1), или с вакцинами против полиомиелита и Haemophilus influenzae типа b () (известными как 5-в-1), или с вакцинами против полиомиелита. Haemophilus influenzae тип b и гепатит B (известный как 6-в-1).
Ракета-носитель Td предназначена для подростков и взрослых. Он защищает только от столбняка и дифтерии.
Почему они используются
До того, как вакцины стали доступны, многие люди серьезно заболели или умерли от этих болезней.
Для детей
Всего делается пять прививок DTaP в 2 месяца, 4 месяца, 6 месяцев, 18 месяцев и в возрасте от 4 до 6 лет. Если используется инъекция 6-в-1 или 5-в-1, последняя введенная доза будет 4-в-1 (она не будет содержать Hib).
Детям старше 7 лет, которые не прошли серию вакцинации DTaP, будут сделаны три прививки Tdap.
Для подростков
Бустерная прививка Tdap делается подросткам в возрасте от 14 до 16 лет.
Для взрослых
Национальный консультативный комитет по иммунизации (NACI) рекомендует взрослым сделать повторную прививку Tdap один раз, если они не получили ее в подростковом возрасте. Вакцина против Td обычно делается взрослым в виде ревакцинации. Вы должны продолжать получать бустер Td каждые 10 лет на протяжении всей жизни, если только вы не получили травму.Вы должны получить бустер как можно скорее, если ваша рана грязная и прошло 5 или более лет с момента вашей последней бустера Td.
Как хорошо это работает
Защита от дифтерии и столбняка со временем снижается, поэтому рекомендуются бустерные вакцины Td. сноска 1
В последние годы коклюш был диагностирован у большего числа людей. Эксперты считают, что это может быть связано с тем, что вакцина, используемая в 1980-х и 1990-х годах, не работала так же хорошо, как вакцина, используемая сегодня, подростки и взрослые со временем могут потерять защиту, и теперь все больше специалистов здравоохранения распознают болезнь и сообщают о ней.По этим причинам подросткам и взрослым рекомендуется одна ревакцинация Tdap. сноска 2
Побочные эффекты
Легкие реакции через 1-3 дня после прививки DTaP являются обычным явлением, особенно после 4-й и 5-й доз. Ваш ребенок может: сноска 3
- иметь лихорадку.
- Покраснение или припухлость в месте укола. Иногда рука или нога отекают в течение 1-7 дней после укола.
- Боль или болезненность в месте укола.
- Быть суетливым или усталым.
- Не хочется есть или пить.
- Рвота.
Легкая или умеренная реакция на Tdap также обычна и может включать:
- Боль, покраснение и отек в месте укола.
- Головная боль.
- Усталость.
- Тошнота, рвота, диарея и боль в животе.
- Лихорадка.
Несмотря на то, что серьезные аллергические реакции на эти вакцины возникают редко, сразу же звоните своему врачу или в местный медицинский пункт, если у вас или вашего ребенка есть проблемы с дыханием, высокая температура или что-то необычное после прививки.
Человек, у которого была тяжелая аллергическая реакция на предыдущую дозу вакцины, не должен получать новую дозу. Сообщите своему врачу или медсестре, если у вас или вашего ребенка была серьезная реакция на любую вакцину или у вас возникла серьезная аллергия.
Полный список побочных эффектов см. В Справочнике по лекарствам. (Справочник лекарств доступен не во всех системах.)
Что следует думать
Дети с легким заболеванием, например с простудой, могут получить вакцину DTaP. Но если они заболели еще больше, им следует подождать, пока им станет лучше.
Если у вас или у вашего ребенка развился синдром Гийена-Барре (СГБ) в течение 6 недель после вакцинации от столбняка, больше не делайте этого. сноска 2 Противостолбнячная вакцина может быть связана с СГБ. Поговорите со своим врачом, прежде чем вводить еще одну дозу прививки от столбняка, если у вас или вашего ребенка развился СГБ в течение 6 недель после прививки.
Ссылки
Ссылки
- Национальный консультативный комитет по иммунизации (NACI) (2006). Дифтерийный анатоксин. В Canadian Immunization Guide , 7-е изд.С. 166–171. Оттава: Агентство общественного здравоохранения Канады. Также доступно в Интернете: http://publications.gc.ca.
- Национальный консультативный комитет по иммунизации (NACI) (2006). Вакцина против коклюша. В Canadian Immunization Guide , 7th ed., Pp. 257–266. Оттава: Агентство общественного здравоохранения Канады. Также доступно в Интернете: http://www.phac-aspc.gc.ca/publicat/cig-gci/p04-pert-coqu-eng.php.
- Центры по контролю и профилактике заболеваний (2001 г.). Вакцина от столбняка, дифтерии и коклюша (АКДС): что вам нужно знать. Заявление о вакцине . Министерство здравоохранения и социальных служб, Национальная программа иммунизации (30.07.01). Доступно в Интернете: http://www.cdc.gov/nip/publications/VIS/vis-dtp.pdf.
Кредиты
Дата адаптации: 01.09.2020
Адаптировано: HealthLink BC
Адаптация проверена: HealthLink BC
Дата адаптации: 01.09.2020
Адаптировано: HealthLink BC
Проверено: HealthLink BC
Национальный консультативный комитет по иммунизации (NACI) (2006).Дифтерийный анатоксин. В Canadian Immunization Guide , 7-е изд., Стр. 166-171. Оттава: Агентство общественного здравоохранения Канады. Также доступно в Интернете: http://publications.gc.ca.
Национальный консультативный комитет по иммунизации (NACI) (2006). Вакцина против коклюша. В Canadian Immunization Guide , 7-е изд., Стр. 257-266. Оттава: Агентство общественного здравоохранения Канады. Также доступно в Интернете: http://www.phac-aspc.gc.ca/publicat/cig-gci/p04-pert-coqu-eng.php.
Центры по контролю и профилактике заболеваний (2001).Вакцина от столбняка, дифтерии и коклюша (АКДС): что вам нужно знать. Заявление о вакцине . Министерство здравоохранения и социальных служб, Национальная программа иммунизации (30.07.01). Доступно в Интернете: http://www.cdc.gov/nip/publications/VIS/vis-dtp.pdf.
Вакцина 4-в-1 (DTaP / IPV или dTaP / IPV) — Иммунизация в Шотландии
Вакцина 4-в-1, также известная как комбинированная вакцина DTaP / IPV (dTaP / IPV) или бустерная вакцина, вводится в виде инъекции.
Какие вакцины используются?
В Шотландии обычно используются следующие вакцины:
Что такое бустерная иммунизация?
Бустерная иммунизация проводится для повышения защиты, уже обеспеченной первичной иммунизацией.Иногда защита, обеспечиваемая первичной иммунизацией, со временем перестает действовать. Бустерная доза продлевает период защиты в более позднем возрасте.
Насколько эффективна вакцина?
Болезни, вызванные дифтерией, могут убить. До того, как вакцина против дифтерии была введена в Великобритании, ежегодно регистрировалось до 70 000 случаев дифтерии, что приводило к смерти около 5 000 человек.
Число случаев столбняка в Великобритании невелико из-за эффективности вакцины против столбняка.Большинство людей, заболевших столбняком, не были вакцинированы против него или не выполнили весь график иммунизации.
До введения вакцины против коклюша в Великобритании ежегодно регистрировалось в среднем 120 000 случаев коклюша.
До того, как была введена вакцина против полиомиелита, в годы эпидемии в Великобритании регистрировалось 8000 случаев полиомиелита. Благодаря постоянному успеху вакцинации против полиомиелита в Великобритании не было случаев естественной полиомиелитной инфекции в течение более 20 лет (последний случай был в 1984 году).
В чем разница между dTaP / IPV и DTaP / IPV и имеет ли разница?
Вакцины против дифтерии производятся в двух дозах, в зависимости от того, сколько в них содержится дифтерийного анатоксина (токсина, вырабатываемого инактивированными дифтерийными бактериями). Две сильные стороны сокращенно обозначаются «D» для высокой прочности и «d» для низкой прочности.
Существуют две вакцины, доступные для использования в качестве бустерной — одна от дифтерии высокой силы (DTaP / IPV), а другая — от дифтерии низкой силы (dTaP / IPV).Доказано, что обе вакцины дают хороший ответ, поэтому не имеет значения, какая вакцина используется вашим ребенком для ревакцинации.
Откуда мы знаем, что вакцина безопасна?
Все лекарственные препараты (включая вакцины) проверяются на безопасность и эффективность Агентством по регулированию лекарственных средств и товаров медицинского назначения (MHRA). Вакцина соответствует высоким стандартам безопасности, необходимым для ее использования в Великобритании и других европейских странах. Вакцина была сделана миллионам людей во всем мире.
После того, как вакцины используются, безопасность вакцин продолжает контролироваться MHRA.
Что нужно знать о вакцине DTaP
Вакцина DTaP — это комбинированная вакцина, используемая для иммунизации детей раннего возраста от трех различных инфекционных заболеваний: дифтерии, столбняка и коклюша (коклюша).
Ее не следует путать с вакциной АКДС, которая иммунизирует против тех же заболеваний, но больше не используется в Соединенных Штатах. Точно так же вакцина Tdap охватывает те же заболевания, но используется только для детей старшего возраста и взрослых.
FatCamera / Getty ImagesПочему DTaP заменил DTP
Вакцина АКДС существует с 1948 года и была одной из первых, в которой несколько вакцин были объединены в одну инъекцию. Он объединил коклюшную вакцину (созданную в 1914 г.) с вакциной против дифтерии (1926 г.) и вакциной против столбняка (1938 г.).
АКДС ознаменовала собой важный поворотный момент в профилактике этих заболеваний, снизив ежегодную заболеваемость коклюшем с 200 000 в 1940-х годах до чуть более 20 000 сегодня.Взаимодействие с другими людьми
Несмотря на успех, побочные эффекты вакцины АКДС привели к постепенному сокращению ее использования, что привело к увеличению числа инфекций и смертей к концу 20 века.
Чем отличается DTaP
Чтобы устранить эти недостатки, ученые в 1996 году разработали более безопасную версию вакцины, известную как вакцина DTaP. Буква «a» в DTaP используется для описания бесклеточного коклюшного компонента вакцины. Бесклеточная вакцина, по определению, — это вакцина, в которой компонент инфекции используется вместо целой инактивированной клетки.Взаимодействие с другими людьми
Хотя многие цельноклеточные вакцины безопасны и эффективны, использование всей инфекции означает, что они являются одними из самых грубых из всех вакцин. В случае коклюша внешняя оболочка бактерий состоит из жиров и полисахаридов, которые являются эндотоксичными, что означает, что они могут вызывать общее воспаление всего тела.
По этой причине у детей, которым вводили вакцину АКДС, иногда наблюдалась высокая температура, лихорадочные судороги (связанные с лихорадкой судороги) и обмороки.Взаимодействие с другими людьми
Вакцина DTaP, напротив, содержит только антигенные компоненты клеток. Антигены — это белки, которые иммунная система использует для идентификации и запуска иммунной атаки. Удаляя эндотоксины и используя только антигены, вакцина DTaP может стимулировать иммунный ответ с гораздо меньшим количеством побочных эффектов.
Из-за улучшенного профиля побочных эффектов Центры по контролю и профилактике заболеваний (CDC) рекомендовали в 1997 г., чтобы вакцина DTaP заменила DTP.
Болезни, которые предотвращает DTaP
Дифтерия, столбняк и коклюш — это болезни, вызываемые бактериями, которые, если их не лечить, могут вызвать серьезное заболевание и смерть.Дифтерия и коклюш передаются от человека к человеку. Столбняк попадает в организм через порезы или раны.
Дифтерия
Дифтерия вызывается бактериями Corynebacterium diphtheriae . Он легко передается при кашле, чихании или прямом контакте с зараженным предметом, например игрушкой.
Через два-пять дней после контакта токсины бактерий могут вызвать респираторные симптомы (включая густой серый налет в носу или горле), слабость, увеличение лимфатических узлов и лихорадку.Попадание в кровоток может привести к повреждению сердца, почек и нервов.
Столбняк
Столбняк вызывается бактериями Clostridium tetani , споры которых обнаруживаются в почве, пыли и навозе. Инфекция проникает в организм через поврежденную кожу, часто при проколе кожи зараженным предметом, например, ногтем.
Столбняк часто называют «тризмом челюсти», потому что он может вызвать сильное сжатие мускулов челюсти. Это может привести к серьезным проблемам со здоровьем, затрудняющим глотание или дыхание.Взаимодействие с другими людьми
коклюш
Коклюш вызывается бактериями Bordetella pertussis , которые прикрепляются к крошечным волосковым выступам (называемым ресничками), выстилающим верхние дыхательные пути. Бактерии выделяют токсины, которые не только повреждают реснички, но и вызывают набухание дыхательных путей.
Как и дифтерия, коклюш передается при кашле, чихании или простом пребывании в одном и том же воздушном пространстве в течение длительного времени.
Симптомы появляются в течение 5-10 дней после воздействия и могут включать субфебрильную лихорадку, апноэ (перебои в дыхании), рвоту, утомляемость и характерный пронзительный «коклюш».Также может развиться пневмония.
Родственные вакцины
Поскольку их имена очень похожи, люди не уверены, нужна ли им вакцина DTaP или Tdap. Кроме того, существуют вакцины DT и Td, которые используются только для профилактики дифтерии и столбняка соответственно.
Основное различие этих вакцин состоит в том, что они вводятся разным группам. Согласно рекомендациям CDC:
- DTaP рекомендуется для детей младше 7 лет и содержит больше антигенов для улучшения иммунной защиты.Он продается под торговыми марками Daptacel и Infarix.
- DT рекомендуется для детей младше 7 лет, которым противопоказана вакцина против коклюша (обычно из-за предшествующей аллергической реакции). Он продается как дженерик.
- Tdap — это бустерная вакцина, которую вводят детям старше 7 лет и взрослым, и для усиления защиты требуется меньшее количество антигенов. Он продается под торговыми марками Adacel и Boosterix.
- Td — это бустерная вакцина от столбняка, которую вводят подросткам и взрослым, которые могут иметь более низкий риск коклюша.Он продается под торговой маркой Tenivac.
Существуют также комбинированные вакцины, защищающие от этих и других болезней. К ним относятся Kinrix (DTaP и полиомиелит), Pediarix (DTaP, полиомиелит и гепатит B) и Pentacel (DTaP, полиомиелит и Haemophilus influenzae тип b) »
.График иммунизации
Вакцина DTaP вводится внутримышечно в мышцу бедра у младенцев и маленьких детей или в дельтовидную мышцу плеча у подростков и взрослых.
Количество и график доз зависят от возраста человека и обстоятельств:
- Младенцы и дети : Для младенцев пять отдельных прививок запланированы в возрасте 2, 4 и 6 месяцев, от 15 до 18 месяцев и от 4 до 6 лет. Затем следует ввести бустерную дозу Tdap, когда ребенку от 11 до 12 лет.
- Взрослые : Для взрослых, не прошедших вакцинацию, можно использовать однократную прививку Tdap. Затем каждые 10 лет следует делать повторную прививку Tdap или Td.
- Беременность : Беременные женщины должны получать однократную дозу Tdap при каждой беременности, предпочтительно на сроках от 27 до 36 недель.
Побочные эффекты
Побочные эффекты от вакцины DTaP, как правило, легкие и преходящие, у большинства людей проходят в течение дня или около того. Обычно они включают:
Симптомы, как правило, развиваются через один-три дня после прививки и чаще возникают после четвертой или пятой инъекции. Отек обычно проходит в течение одного-семи дней.Реже может возникнуть рвота.
Руководство по обсуждению вакцин для врачей
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
вакцины Tdap (против столбняка, дифтерии и коклюша) :: Департамент здравоохранения штата Вашингтон
Вакцина Tdap защищает от столбняка, дифтерии и коклюша.Вакцина Td защищает от столбняка и дифтерии.
Вакцина Tdap:
- Помогает взрослым и подросткам защитить себя от коклюша и предотвратить распространение болезней среди других.
- Помогает защитить детей от коклюша, если взрослые вокруг них получают вакцину. Младенцы имеют самый высокий риск серьезного заболевания коклюшем. Любой человек, находящийся в тесном контакте с ребенком, включая родителей, братьев и сестер, воспитателей, бабушек и дедушек, а также медицинских работников, должен получить разовую дозу вакцины Tdap.
Поскольку защита от вакцины со временем снижается, взрослым следует делать бустерные прививки Td каждые 10 лет, чтобы поддерживать высокий уровень защиты от столбняка и дифтерии.
Кому следует делать вакцины Tdap / Td?
Центры по контролю и профилактике заболеваний рекомендуют вакцину Tdap для всех, начиная с возраста 11 или 12 лет с повторными прививками с использованием вакцины Td до взрослого возраста.
Одна доза вакцины Tdap рекомендуется для:
- Дети в возрасте от 7 до 10 лет, которым не были сделаны все 5 доз вакцины DTaP.
- Подростки от 11 до 18 лет (желательно от 11 до 12 лет).
- Беременным женщинам необходимо делать вакцину Tdap во время каждой беременности, даже если они уже были вакцинированы ранее. Это дает маме больше времени для выработки иммунитета, чтобы защитить своего ребенка от коклюша, и она передаст ему некоторую защиту. Лучшее время для вакцинации беременных женщин — как можно раньше на сроке от 27 до 36 недель беременности (известный как третий триместр).
- Взрослые в возрасте 19 лет и старше, особенно те, кто находится в тесном контакте с детьми младше 12 месяцев.Бабушки и дедушки… Защитите своих близких от гриппа и коклюша (PDF) Доступны другие языки
- Медицинские работники, имеющие прямой контакт с пациентом.
После того, как человек получит однократную дозу вакцины Tdap, взрослому человеку рекомендуется вакцинация Td в качестве ревакцинации каждые 10 лет. Вакцину Tdap можно вводить вместо вакцины Td для этих повторных прививок, если у поставщика нет вакцины Td на складе.
Вакцинация в связи с травмой
Если вы получили тяжелую и грязную рану или ожог, вам могут сделать вакцину Td или Tdap в качестве меры предосторожности, даже если с момента последней дозы прошло менее 10 лет.
Государственная вакцина
Заявление с информацией о вакцинеДополнительная информация
Прочие ресурсы
В начало
.


 Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Добавить комментарий