Токсикоз при беременности
Одно из самых распространенных состояний женщин, ожидающих ребенка, при котором наблюдается тошнота и позывы к рвоте, — это токсикоз. Возникает токсикоз из-за вредных веществ и скопления токсинов, которые образуются в организме беременных женщин.
Степени токсикоза
1. Тошнота и позывы к рвоте проявляются не более пяти раз в сутки. Потеря в весе составляет до трех килограмм.
2. Потеря в весе может составить до 4 кг за две недели токсикоза. Рвота наблюдается до десяти раз и ведет к снижению артериального давления.
3. Приступы рвоты до 25 раз в день. Потеря в весе составляет более десяти килограмм. Может повыситься температура, участиться пульс.
Когда появляется токсикоз?
Врачи определяют некоторые временные рамки проявления токсикоза:
- Ранний токсикоз проявляется на 5 – 6 неделе
беременности. Заканчивается ранний токсикоз обычно к 13- 14 неделе, но в каждом
случае это индивидуально.

- Поздний токсикоз проявляется в последнем триместре беременности. Очень опасно, если токсикоз появляется в середине второго триместра.
Признаки токсикоза
Изначально у женщины появляется:
- повышенное слюноотделение,
- раздражительность,
- сонливое состояние,
- изменение вкусовых рецепторов,
- тошнота,
- потеря аппетита,
- рвота,
- слабость,
- снижение веса.
Реже во время беременности появляется астма, дерматоз. Признаки токсикоза не зависят от того, кого ждет женщина: девочку или мальчика. Симптомы токсикоза в равной степени могут проявляться и при замершей беременности.
Беременность без токсикоза
Многие женщины считают, что токсикоз всегда сопровождает
беременность и его отсутствие вызывает у них опасения. Беспокоиться по этому
поводу не стоит. Отсутствие токсикоза означает только то, что женщина абсолютно
здорова. Ее организм смог легко перестроиться, справился с нагрузками и
подготовился к вынашиванию ребенка без нарушения работы общих систем организма.
Беременные женщины, которые избежали токсикоза, прекрасно себя чувствуют, они могут в полной мере наслаждаться уникальным состоянием своего организма.
Виды токсикоза
Различают несколько видов токсикоза:
1. Самый ранний токсикоз может начаться через неделю после оплодотворения. Рвота и тошнота может не проявляться, но появляется зверский аппетит.
2. Ранний токсикоз. Появляется в первом триместре беременности. Обычно женщины спокойно переживают этот период, но если признаки усиливаются, врач может выписать препараты для снижения токсикоза и облегчения состояния беременной женщины.
3. Поздний токсикоз. Если беременность развивается
нормально, повторно во втором триместре токсикоз не проявляется. Но иногда
токсикоз усиливается, происходит осложнение, называемое гестоз. У женщины появляются
отеки, повышается давление. Лечение при таком состоянии назначается
индивидуально. Гестоз не опасен, если женщина наблюдается у врача и ей будет во
время поставлен диагноз.
4. Вечерний токсикоз. После трудного дня, большого приема пищи, организм устает, истощается и становится восприимчивым к воздействию токсикоза. Вечерний токсикоз мешает спокойно отдыхать. Облегчить состояние могут вечерние прогулки, морс из свежих кислых ягод или свежеприготовленный сок.
Основные причины токсикоза
Выделяют несколько основных причин возникновения токсикоза:
1. Изменение гормональной системы. Состав гормонов с момента оплодотворения меняется, это сказывается на самочувствии и здоровье беременной. Женщина становится обидчивой, раздражительной, плаксивой, обоняние обостряется, появляется тошнота. Для организма будущей матери зародыш является чужеродным телом, и это отражается на ее самочувствии. Через некоторое время уровень гормонов придет в норму, организм научится спокойно воспринимать эмбрион, токсикоз отступает.
2. Развитие
плаценты. Согласно наблюдениям, признаки токсикоза проходят после того,
когда плацента заканчивает формироваться. Плацента начинает выполнять некоторые
функции, среди которых и задержка токсических веществ. До завершения этого
процесса организм сам пытается защититься от интоксикации рвотой.
Плацента начинает выполнять некоторые
функции, среди которых и задержка токсических веществ. До завершения этого
процесса организм сам пытается защититься от интоксикации рвотой.
3. Защитная реакция. У многих женщин токсикоз является своеобразным актом защиты. Возникает тошнота на кофе, сигаретный дым, яйца, мясо. Из-за содержания в них патогенных микроорганизмов они могут оказаться опасными для здоровья. А тошнота и рвотный рефлекс защищают организм от попадания в них опасных веществ.
4. Хронические заболевания. Желательно еще на этапе планирования беременности пройти полное обследование, чтобы исключить риск инфекций. Также нужно начать принимать витамины.
5. Психологические
перемены. В третьем триместре токсикоз может возникнуть из-за нервного
состояния матери. Женщина волнуется по поводу предстоящих родов, здоровья
малыша, тем самым провоцируя токсикоз. Как утверждают ученые, нервная система
во время беременности подвергается изменениям, и активизируются те центры
головного мозга, которые отвечают за работу желудочно-кишечного тракта и
обоняние.
6. Возраст. Токсикоз проявляется чаще у женщин после 30-35 лет. Риск возрастает, если беременности первая. По утверждению специалистов, чем моложе мамочка, тем легче она переносит токсикоз. Хотя бывают и исключения.
7. Генетика. Наследственность играет не последнюю роль. Если мама страдала токсикозом на 16 неделе, у ее дочери возникает риск возникновения такого же состояния с вероятностью 70%.
8. Многоплодная беременность. Вероятность проявления токсикоза у женщин, беременных двойней, больше, чем у женщин, ожидающих одного ребенка.
Как облегчить состояние при токсикозе?
Все методы нужно проверять постепенно, прислушиваясь к своему организму.
- Попробуйте съедать маленький кусочек хлеба, немного сухофруктов или крекер, не вставая с постели по утрам. Затем сделайте себе мятный чай с лимоном и небольшим количеством сахара – это нормализует уровень глюкозы.
- Появление тошноты может сгладить сосание
дольки апельсина или лимона.

- Пейте только те напитки, которые подходят именно вам. Это может просто вода, травяные чаи.
- Употребляйте фрукты с большим количеством жидкости: виноград, арбуз, дыня. Можно побаловать себя мороженым.
- Употребляйте паровые блюда вместо острой, жареной пищи. В качестве перекусов можно употреблять сырые овощи, фрукты, йогурт.
- Есть нужно маленькими порциями и часто. В течение дня можно съедать банан, сухарик, яблоко.
- После еды не стоит ложиться отдыхать.
- Один из методов наших бабушек: ложка меда при первых проявлениях токсикоза.
- Помогает ароматерапия: имбирное масло нужно растереть между ладонями и вдыхать. Также помогает масло перечной мяты.
И главное, психологический настрой: повторяйте, что с вами и ребенком все будет хорошо и токсикоз вам не страшен!
Когда начинается ранний токсикоз и как бороться с ним при беременности
Ранний токсикоз беременности — это состояние, которое доставляет женщине немало страданий.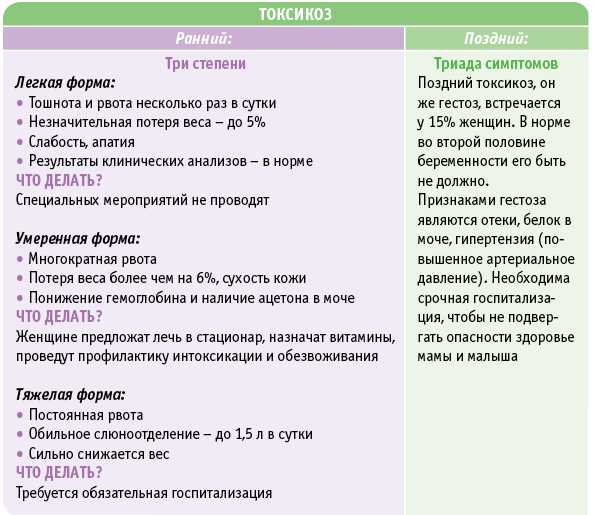
Симптомы токсикоза
Резко меняются пищевые пристрастия, появляется повышенная чувствительность к запахам, тошнота, раздражительность, постоянно хочется спать.
Реже появляются неудержимое слюнотечение, субфебрильная температура, рвота.
Обычно это состояние застигает женщину врасплох. Ей ведь надо продолжать работать, заботиться о семье, у нее запланировано много дел. С этим она и проходит к врачу, уже изрядно уставшая и с грустным взглядом. И мы начинаем разбираться.
Во-первых токсикоз мучит не всех. Некоторые просто едят всё подряд и не набирают вес, или даже худеют, и в этом проявляется их токсикоз. Таким женщинам повезло. Хотя они тоже умудряются переживать по этому поводу, так как наслушались «как должно быть» от подруг.
Во-вторых степень выраженности токсикоза зависит от состояния нервной системы, образа жизни и «похожести» малыша на маму по белковому составу.
И вот об этом подробнее.
Токсикоз: почему и для чего?
- Нервная система. Замечено, что токсикоз бывает наиболее выражен у тревожных женщин, руководителей, врачей, учителей, то есть людей с повышенной нервной нагрузкой. И, кстати, заметьте, что у животных такого токсикоза, как у людей не бывает. Они не берут на себя «всю мировую ответственность» и потому их не тошнит и не рвёт. Максимум, самки много спят и уединяются, чтобы экономить силы.
- Образ жизни. Если женщина входит в беременность не в ресурсном состоянии, уставшая, истощенная, зашлакованная от плохого питания и недостатка воды, да ещё и после какой-нибудь болезни, отравления, герпетический манифестации, ОРВИ, то организм будет стараться «уложить женщину в постель», чтобы выспаться, отдохнуть, набраться сил, покушать разную еду, чтобы пополнить запасы. Всё логично. Это умный ход в борьбе за выживание.
- Любой человек имеет уникальный генетический код, который закладывается уже в момент оплодотворения.
 И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
Как пережить?
Общих для всех рецептов нет: все мы разные и причина токсикоза у каждой своя. Но всё же есть правила, которые помогают большинству женщин:
- Больше отдыхайте и спите. Спите всегда, когда есть возможность и организм просит. Женщине с тяжёлым токсикозом почти всегда помогает больничный дней на 5.

- Избегайте долгих перерывов в еде. Ешьте каждые 3 часа лёгкую и калорийную пищу. Часто помогает банан, финик, сухофрукты, сладкий йогурт. Не страшно, если будет булка или печенье. Всё это быстро переваривается, усваивается и даёт вам энергию. А вот от мяса, рыбы жирных и многокомпонентных блюд (например, салата Оливье) лучше воздержаться. Это тяжёлая для переваривания и усвоения пища. С клетчаткой придется поэкспериментировать. При беременности часто бывают запоры из-за расслабленного — за компанию с маткой — кишечника. И в таком случае грубые сырые фрукты и овощи будут запускать перестальтику и регулировать стул, но у некоторых они вызывают газообразование и неприятные колики в животе. Так что надо пробовать.
- Очень часто тошнота бывает особенно выражена утром, после сна. Это связано с большим голодным интервалом. Чтобы сгладить ощущение, старайтесь сделать лёгкий перекус непосредственно перед сном. Если встаёте ночью в туалет, то по пути сжуйте пол-банана или крекер.
 А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы.
А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы. - Чем более обезвожен организм, тем больше интоксикация. Начинайте пить маленькими глотками, тепло-горячую, хорошего качества воду. Обязательно между едой , а не во время. Для вкуса сначала можно добавлять лимон или лайм, можно купить в аптеке в стекле минеральную воду и пить её, желательно размешав и выпустив из бутылки газы. Но если вы раньше не пили воду, или пили ее очень мало, то резко начать ее пить в большем количестве не стоит.
Медикаментозное лечение раннего токсикоза тоже имеет место быть, но только при тяжёлых формах!
А главное, помните, это состояние, хоть и противное, но временное, абсолютно безопасное как для вас, так и для ребёнка. Очень скоро оно пройдет самостоятельно. И вы перестанете чувствовать себя ослабленной, больной беременной, а будете ощущать свою беременность, как большое, важное и очень радостное «дело».
Токсикоз при беременности: когда начинается и сколько длится, причины
- На какой неделе начинается токсикоз?
- Как часто встречается токсикоз при беременности?
- В чем причины токсикоза?
- Какие симптомы у токсикоза?
- Токсикоз опасен для малыша?
- Как облегчить жизнь будущей мамы при беременности с токсикозом?
Содержание:
Пожалуй, в мире почти нет взрослых людей, которые ни разу не слышали о токсикозе. Однако знания об этом неприятном недомогании у многих весьма поверхностны, и оно вызывает массу вопросов. Сколько длится это осложнение беременности, на каком сроке начинается, чем грозит будущей маме и малышу, как с ним бороться? Чтобы помочь вам подготовиться к возможному появлению токсикоза, мы собрали в этой статье проверенную информацию о нем.
На какой неделе начинается токсикоз?
Он может появиться на ранних сроках — уже на 4-й акушерской неделе1, т. е. почти сразу после задержки, но может прийти позже. А отступает он обычно в конце первого триместра — в 12–13 недель, реже — продержаться до 16-й недели1. Примерно у 10% беременных его симптомы сохраняются и после этого срока.
е. почти сразу после задержки, но может прийти позже. А отступает он обычно в конце первого триместра — в 12–13 недель, реже — продержаться до 16-й недели1. Примерно у 10% беременных его симптомы сохраняются и после этого срока.
Как часто встречается токсикоз при беременности?
Это недомогание является спутником большинства беременностей. Им страдают 3 из 4 женщин2, причем только у одной из них симптомы ограничиваются тошнотой, у двух других вместе с ней приходит рвота3.
Многие женщины, настрадавшиеся во время первой беременности, очень боятся встретиться с ним вновь. Такое возможно, но вовсе не обязательно. Наличие или отсутствие этого недуга и то, насколько тяжело он протекал, никак не помогает прогнозировать, что будет при следующей беременности.
В чем причины токсикоза?
Никто не знает точно. Одни медики полагают, что он — последствие значительного изменения гормонального фона у беременных, и причисляют к виновникам токсикоза ХГЧ (хорионический гонадотропин человека), эстрадиол4, прогестерон. Другие считают его психологическим состоянием, чем-то типа невроза, и доказывают свою точку зрения тем, что токсикоз при беременности нередко возникает на фоне стрессового состояния женщины.
Другие считают его психологическим состоянием, чем-то типа невроза, и доказывают свою точку зрения тем, что токсикоз при беременности нередко возникает на фоне стрессового состояния женщины.
Есть теория, что токсикоз — вовсе не заболевание, а, наоборот, эволюционное преимущество5. И действительно, когда он начинается? На ранних сроках, т.е. именно тогда, когда плод наиболее уязвим к токсинам. При этом организм беременной реагирует на самые опасные запахи — мясо, рыба (потенциальные источники паразитов, вредных бактерий), алкоголь, сигаретный дым, другие остро пахнущие продукты питания, бытовая химия и т.д. Получается, с помощью токсикоза организм говорит вам о том, что, мы надеемся, вы и так прекрасно понимаете: при беременности, особенно в первом триместре, нужно очень внимательно следить за своим питанием и здоровьем.
Какие симптомы у токсикоза?
Тошнота и рвота, если вам повезло — только тошнота. Иногда приступы недомогания происходят без видимых причин, но чаще всего являются реакцией на острые запахи и вкусы. Другие симптомы, такие как боли в животе, головная боль, высокая температура, нехарактерны для токсикоза и встречаются редко. Если вместе с рвотой вас посетил понос, скорее всего, это просто отравление.
Другие симптомы, такие как боли в животе, головная боль, высокая температура, нехарактерны для токсикоза и встречаются редко. Если вместе с рвотой вас посетил понос, скорее всего, это просто отравление.
Насколько тяжело протекает токсикоз при беременности?
По степени выраженности симптомов выделяют две разновидности токсикоза на ранних сроках беременности. Легкая или умеренная форма — это когда рвота приходит не более 5 раз в сутки, и женщина не теряет или почти не теряет в весе. Звучит не очень легко, но это еще цветочки 🙂
Тяжелая степень называется на латыни Hyperemesis gravidarum, а по-русски — чрезмерная рвота беременных6. Для этой формы характерна неконтролируемая рвота, приводящая к обезвоживанию организма, потере веса и кетозу (углеводному голоданию клеток с образованием в печени ацетона и других вредных веществ). Hyperemesis gravidarum — не очень частое явление, мы желаем, чтобы вам не пришлось с ним познакомиться. Однако полностью сбрасывать его со счетов не стоит: чрезмерная рвота случается у 0,3–2,0% беременных7 и является причиной следующих неприятных последствий:
Потеря более 5% веса.

Обезвоживание, запоры.
Дефицит питательных веществ, в первую очередь витаминов B1, B6, B12.
Расстройства обмена веществ.
Физический и психологический стресс.
Значительное ухудшение качества жизни при беременности, проблемы в быту и на работе.
Современная медицина умеет бороться с этим состоянием, но раньше оно приводило к серьезным последствиям, вплоть до смерти будущей мамы. Например, все факты указывают на то, что известная британская писательница XIX века Шарлотта Бронте, автор знаменитого романа «Джейн Эйр», скончалась на четвертом месяце беременности именно от осложнений тяжелого токсикоза8. При этом герцогиня Кембриджская Кэтрин Миддлтон, хоть и страдала от Hyperemesis gravidarum на ранних сроках при всех трех беременностях9, успешно прошла через это и радует нас фотографиями с принцессой и двумя принцами.
Токсикоз опасен для малыша?
Обычно он не оказывает ни малейшего воздействия на развитие плода. Даже наоборот: некоторые исследования показывают связь между токсикозом и вероятностью выкидыша: у беременных, страдающих от тошноты и рвоты, она ниже10, чем у женщин, которые на ранних сроках избежали этого недуга. Как видите, у всего есть свои положительные стороны 🙂
Проблемой могут стать только очень тяжелые случаи, когда токсикоз доводит организм женщины до сильного истощения. Но, повторим, современная медицина имеет в своем арсенале методики терапии, позволяющие справиться с этим состоянием.
Как облегчить жизнь будущей мамы при беременности с токсикозом?
Есть несколько простых методов, которые могут облегчить симптомы токсикоза. Вот некоторые из них:
Полноценный сон. Недосып может стать усугубляющим фактором. В этот период беременным необходимо спать не менее 8 часов в сутки.
Правильная диета.
 Токсикоз «реагирует» на резкие запахи и вкусы, поэтому на ранних сроках будущей маме нужно исключить из рациона жирные, копченые, острые блюда, ограничить потребление жареного мяса, рыбы. Проще говоря, убрать все то, что и без беременности бросает серьезный вызов пищеварению.
Токсикоз «реагирует» на резкие запахи и вкусы, поэтому на ранних сроках будущей маме нужно исключить из рациона жирные, копченые, острые блюда, ограничить потребление жареного мяса, рыбы. Проще говоря, убрать все то, что и без беременности бросает серьезный вызов пищеварению.Особый режим питания. При токсикозе рекомендуется есть мало, но часто — около 5–6 раз в день. Еду нельзя сильно разогревать: все блюда должны быть комнатной температуры или лишь чуть теплыми.
Обильное питье. Рвота является причиной обезвоживания организма, и потерянную жидкость необходимо восполнять. Во время токсикоза при беременности нужно выпивать не менее 2 литров воды в сутки. Но только не газированной!
Прогулки. Неспешные прогулки на свежем воздухе тоже могут помочь. Если в обычной жизни вы редко ходите дальше припаркованной машины, пересматривайте свои привычки.
Йога. Активные занятия спортом слабо совместимы с токсикозом.
 А вот йога — очень даже, и она может принести облегчение.
А вот йога — очень даже, и она может принести облегчение.Имбирь. Непонятно в чем причина, но имбирь помогает11. Некоторые мамы также отмечают благотворное влияние на ранних сроках отваров из мяты и ромашки, воды с медом или лимоном. Вот вам простой рецепт «антитоксикозного» напитка: натрите на мелкой терке или измельчите в блендере свежий имбирь, смешайте с лимонным соком, залейте кипяченой водой. Начинайте пить мелкими глотками, когда остынет.
Витамины. Витаминно-минеральные комплексы также могут внести вклад в борьбу с недугом. Врачи отмечают, что он протекает легче у будущих мам, которые принимали витамины при подготовке к беременности3.
Что делать, если не получается справиться с токсикозом?
В тяжелых случаях токсикоз может стать причиной серьезных последствий для будущей мамы, и, чтобы предотвратить их, врачи нередко принимают решение о госпитализации. В больнице специалисты предпринимают ряд терапевтических мер, в основном направленных на прекращение рвоты и восстановление баланса питательных веществ в организме беременной.
Надежным лекарственным методом лечения считается комбинация пиридоксина (витамина B6) и доксиламина. Многочисленные исследования подтверждают высшую безопасность этих препаратов для беременной женщины и плода12.
И самое главное: при возникновении любых опасений по поводу токсикоза не стесняйтесь обращаться к своему врачу!
Ссылки на источники:
Festin, M (3 June 2009). Nausea and vomiting in early pregnancy. BMJ Clinical Evidence. 2009.
Einarson, Thomas R.; Piwko, Charles; Koren, Gideon (2013-01-01). Prevalence of nausea and vomiting of pregnancy in the USA: a meta analysis. Journal of Population Therapeutics and Clinical Pharmacology. 20 (2): e163–170.
ACOG Practice Bulletin 189: Nausea and Vomiting of Pregnancy. Obstetrics and Gynecology. May 2018.
Lagiou, P; Tamimi, R; Mucci, LA; Trichopoulos, D; Adami, HO; Hsieh, CC (April 2003). «Nausea and vomiting in pregnancy in relation to prolactin, estrogens, and progesterone: a prospective study».
 Obstetrics and Gynecology. 101 (4): 639–44.
Obstetrics and Gynecology. 101 (4): 639–44.Pepper GV, Craig Roberts S (October 2006). Rates of nausea and vomiting in pregnancy and dietary characteristics across populations. Proceedings of the Royal Society B. 273 (1601): 2675–2679.
Antonette T. Dulay, MD, Main Line Health System. Чрезмерная рвота беременных. Октябрь 2017.
Goodwin, TM (September 2008). Hyperemesis gravidarum. Obstetrics and Gynecology Clinics of North America. 35 (3): 401–17, viii.
Allison, SP; Lobo, DN (10 February 2019). «The death of Charlotte Brontë from hyperemesis gravidarum and refeeding syndrome: A new perspective». Clinical nutrition (Edinburgh, Scotland).
Kensington Palace (2017-09-04) Twitter. The Duke and Duchess of Cambridge are very pleased to announce that The Duchess of Cambridge is expecting their third child.
Chan, Ronna L.
 ; Olshan, A. F.; Savitz, D. A.; Herring, A. H.; Daniels, J. L.; Peterson, H. B.; Martin, S. L.; et al. (Sep 22, 2010). Severity and duration of nausea and vomiting symptoms in pregnancy and spontaneous abortion. Human Reproduction. 25 (11): 2907–12.
; Olshan, A. F.; Savitz, D. A.; Herring, A. H.; Daniels, J. L.; Peterson, H. B.; Martin, S. L.; et al. (Sep 22, 2010). Severity and duration of nausea and vomiting symptoms in pregnancy and spontaneous abortion. Human Reproduction. 25 (11): 2907–12.Thomson, M.; Corbin, R.; Leung, L. (2014). Effects of Ginger for Nausea and Vomiting in Early Pregnancy: A Meta-Analysis. The Journal of the American Board of Family Medicine. 27 (1): 115–122.
Koren, G (December 2014). Treating morning sickness in the United States – changes in prescribing are needed. American Journal of Obstetrics and Gynecology. 211 (6): 602–6.
Токсикоз, как облегчить симптомы? — МЦ ADONIS в Киеве
Многие женщины ошибочно считают токсикоз на ранних сроках беременности нормальным физиологическим процессом. Чаще всего под этим диагнозом подразумевают легкую утреннюю тошноту, периодическую рвоту, повышенную чувствительность к запахам и вкусу пищи. Считается, что эти симптомы не опасны и сами проходят ко второму триместру. Однако это заблуждение: при сильном токсикозе могут развиться осложнения, повышающие риск прерывания беременности и сильного ухудшения здоровья женщины.
Считается, что эти симптомы не опасны и сами проходят ко второму триместру. Однако это заблуждение: при сильном токсикозе могут развиться осложнения, повышающие риск прерывания беременности и сильного ухудшения здоровья женщины.
В медицинской среде под диагнозом токсикоз подразумевают, кроме тошноты и рвоты, еще целый комплекс патологических изменений в состоянии беременной в течение первого триместра. Симптомы токсикоза – это только внешнее проявление сложных процессов внутри женского организма. Согласно статистике, он развивается почти у 90% беременных. При том, что данный синдром не является естественным процессом, его легкие проявления начали считать одним из вариантов нормы.
На каких сроках беременности развивается токсикозУ некоторых женщин ранний токсикоз начинается на сроке 2-4 недель беременности, но чаще всего – на 6-8 неделе, когда в организме происходит уже много физиологических изменений.
Длиться токсикоз может в течение нескольких месяцев – до 13 или 16 недели беременности.
В последнем триместре беременности у женщин может развиваться гестоз, который ошибочно называют поздним токсикозом. Это тяжелое осложнение беременности, которое сопровождается повышением артериального давления, ухудшением работы сердечно-сосудистой системы, почек и головного мозга.
Симптомы токсикозаВопреки распространенному мнению токсикоз у беременных имеет достаточно много симптомов, но некоторые из них развиваются только при средней или тяжелой степени.
Данное состояние может сопровождаться:
- Повышенным слюноотделением;
- Тошнотой;
- Рвотой;
- Дерматозами;
- Мышечными судорогами;
- Остеомаляцией, или размягчением костных тканей;
- Желтухой;
- Бронхиальной астмой и другими патологически изменениями в организме.
Самыми распространенными признаками являются тошнота и периодические приступы рвоты. Они встречаются у большинства беременных. Кроме этого кратковременную тошноту и рвоту до 1-2 раз в сутки на сроке меньше 13 недель относят к варианту нормы.
Кроме этого кратковременную тошноту и рвоту до 1-2 раз в сутки на сроке меньше 13 недель относят к варианту нормы.
Другие симптомы развиваются при средней и тяжелой степени. При этом самочувствие беременной сильно ухудшается и ей может быть показана срочная госпитализация.
Чем опасен ранний токсикозРвота у беременных является одним из проявлений раннего токсикоза. Однако в Международной статистической классификации болезней и проблем, связанных со здоровьем (МКБ), ее выделяют в отдельную единицу.
По частоте приступов рвоту разделяют на 3 степени:
- Легкую – менее 5 раз в сутки;
- Среднюю – по 5-10 раз в сутки;
- Тяжелую – до 20-25 раз в сутки.
Если у беременной рвота случается ежедневно больше 1-2 раз в день, ей обязательно нужно обратиться за медицинской помощью. Это состояние может провоцировать сильное обезвоживание организма и развитие других патологических процессов.
При развитии легкой степени рвоты из-за обезвоживания беременная может терять до 1-3 кг веса в неделю (до 5% от своей массы тела). При средней тяжести, когда рвота с желчью повторяется от 6 до 10 раз в сутки, потеря веса может достигать 3-5 кг в течение недели или полутора. Также на фоне этого у женщины может повышаться температура тела, снижаться артериальное давление, повышаться пульс и уровень ацетона в моче. Это же, только в большей степени, происходит при рвоте тяжелой степени. В этом случае из-за потери жидкости и полного неусвоения пищи снижение веса может достигать 8-10 кг в неделю. Пациенток с тяжелой степенью рвоты, как правило, госпитализируют и временно переводят на парентеральное питание.
При средней тяжести, когда рвота с желчью повторяется от 6 до 10 раз в сутки, потеря веса может достигать 3-5 кг в течение недели или полутора. Также на фоне этого у женщины может повышаться температура тела, снижаться артериальное давление, повышаться пульс и уровень ацетона в моче. Это же, только в большей степени, происходит при рвоте тяжелой степени. В этом случае из-за потери жидкости и полного неусвоения пищи снижение веса может достигать 8-10 кг в неделю. Пациенток с тяжелой степенью рвоты, как правило, госпитализируют и временно переводят на парентеральное питание.
При обильной рвоте у беременных происходит:
- Нарушение всех обменных процессов в организме;
- Истощение и снижение массы тела, вызванное обезвоживанием и недостаточным питанием;
- Выработка кетоновых тел (молекул похожих на ацетон), повышение концентрации которых опасно для печени и почек;
- Дистрофические изменения в печени, почках, легких и сердце.
В редких случаях из-за постоянных позывов к рвоте у женщин может появляться ретротрахиальная гематома, локализирующаяся между стенками матки и плодным яйцом. На фоне этого, а также общего ослабления организма и развития патологических процессов повышается риск прерывания беременности.
На фоне этого, а также общего ослабления организма и развития патологических процессов повышается риск прерывания беременности.
Не менее опасно и повышенное слюноотделение. В течение суток оно может приводить к потере организмом более 1 литра жидкости.
При сильной рвоте или появлении других симптомов патологических нарушений в организме, таких как судороги или одышка, беременной рекомендована срочная консультация гинеколога, который проведет диагностику и определит тактику лечения.
Причины токсикоза у беременныхТочная причина развития токсикоза при беременности не установлена. На сегодняшний день существует несколько гипотез.
Основными из них являются:
- Нервно-рефлекторная;
- Гормональная;
- Иммунная;
- Психогенная.
Согласно нервно-рефлекторной теории, при беременности усиливается работа подкорковой части головного мозга, где расположены центры, отвечающие за обоняние, слюноотделение, работу желудка и другие. Из-за этого у беременной якобы и появляются тошнота и рвота, а также изменения настроения.
Из-за этого у беременной якобы и появляются тошнота и рвота, а также изменения настроения.
Сторонники гормональной теории утверждают, что токсикоз развивается по причине изменения гормонального фона в результате появления нового органа – плаценты. Именно в ней вырабатывается хорионический гонадотропин человека (ХГЧ), по повышению содержания которого в крови и определяют наступление беременности в первые недели. Доказательством данной теории считается совпадение наивысшего уровня ХГЧ в крови с появлением тошноты и приступов рвоты.
По иммунной теории, тошнота у беременных связана с реакцией организма на чужеродное тело, которым является эмбрион.
Психогенная теория базируется на эмоциональных причинах. Считается, что тошнота возникает из-за стресса и тревог, которые появляются у женщины на фоне беременности. В научной среде у этой теории меньше всего сторонников.
Хотя точная причина токсикоза не подтверждена, специалисты выделили факторы риска его развития, а именно:
- Заболевания органов желудочно-кишечного тракта, печени и щитовидной железы;
- Хронические воспалительные заболевания мочеполовой системы;
- Перенесенные аборты;
- Астенический тип телосложения;
- Частые стрессы;
- Несбалансированное питание.

Считается, что фактором риска также является многоплодная беременность.
Методы лечения и профилактикиПри появлении частой рвоты или других тревожных симптомов акушер-гинеколог, который ведет беременность, назначает женщине общий анализ мочи и крови. На основе их результатов он определяет степень токсикоза, от которой зависит тактика лечения. При тяжелой степени, сопровождающейся сильной рвотой, женщину могут направить на госпитализацию, а при легкой – назначить медикаментозное лечение и порекомендовать придерживаться определенных правил.
Обычно, женщинам советуют:
- Правильно питаться, соблюдая норму потребления белков, жиров и сложных углеводов;
- Разделить питание на 5-6 приемов;
- Завтракать сразу после пробуждения, не вставая с постели;
- Пить много воды и травяных чаев, если они хорошо усваиваются.
Этих же правил можно придерживаться для профилактики. Однако не стоит забывать, что они не являются универсальными и далеко не всегда помогают избавиться от токсикоза. В каждом случае для облегчения симптомов врач подбирает индивидуальные методы. Специальных таблеток от токсикоза нет, а принимать какие-либо лекарства без назначения врача беременным опасно.
В каждом случае для облегчения симптомов врач подбирает индивидуальные методы. Специальных таблеток от токсикоза нет, а принимать какие-либо лекарства без назначения врача беременным опасно.
Ранний токсикоз беременных — причины и лечение
Большинство женщин, едва узнав о наступившей беременности, ждут плохого самочувствия, приступов тошноты и даже рвоты. И действительно, ранний токсикоз зачастую становится постоянным спутником многих будущих мам на ранних сроках беременности. Можно ли как-то облегчить эти неприятные симптомы?
Токсикоз (а врачи называют это состояние гестозом) – это синдром, который определяют как нарушение адаптации женщины к беременности. По времени возникновения выделяют ранний гестоз, о котором и пойдет речь в данной статье, и поздний гестоз, который появляется в последние 2-3 месяца беременности и проявляется отеками, повышением артериального давления и появлением белка в моче.
Когда начинается ранний токсикоз при беременности
Ранний токсикоз обычно возникает в первой половине беременности. Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются. Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются. Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Проявление раннего токсикоза
Самым частым проявлением токсикоза является рвота. Очень редко встречаются другие формы раннего токсикоза:
- дерматозы беременных – это группа заболеваний кожи, которые возникают во время беременности и исчезают после нее. При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.

- тетания (хорея) беременных. Это состояние возникает при условии снижения функции паращитовидных желез, вследствие чего нарушается обмен кальция в организме. Клинически заболевание проявляется судорогами мышц, чаще судороги бывают в пальцах рук, иногда в мышцах лица.
- слюнотечение – повышенное выделение слюны, в связи с чем происходит большая потеря жидкости (до 1 литра в сутки). Слюнотечение может быть самостоятельным проявление токсикоза или сопровождать рвоту беременных. В развитии слюнотечения имеют значение не только изменения в центральной нервной системе, но и местные нарушения в слюнных железах и их протоках под влиянием гормональной перестройки.
- бронхиальная астма беременных – крайне редкая форма гестоза.
- остеомаляция беременных – размягчение костей вследствие нарушения обмена кальция и фосфора, при этом чаще поражаются кости таза и позвоночника
- невропатия и психопатия беременных.

Причины токсикоза на ранних сроках
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами. Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения. Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Степени тяжести токсикоза при беременности
Основным симптомом раннего токсикоза беременных является рвота. В зависимости от частоты ее возникновения, а также степени нарушения обменных процессов в организме будущей мамы, врачи выделяют три степени тяжести рвоты беременных.
Как справиться с токсикозом и облегчить симптомы
Лечение легкой формы токсикоза обычно проводится дома. Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Правильное питание
Питаться нужно маленькими порциями, дробно, через каждые 2-3 часа. Еда должна быть легкоусваиваемой, по возможности высококалорийной и витаминизированной. В связи со снижением аппетита рекомендуют разнообразную и приятную для будущей мамы пищу, то есть продукты выбираются с учетом желаний беременной, за исключением острых блюд, копченостей. Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Если тошнота и рвота возникают утром, сразу после пробуждения, рекомендуется завтракать, лежа в постели, не вставая. На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
Каждая женщина сама подбирает для себя средство, помогающее бороться с тошнотой. Кому-то помогает долька апельсина, лимона или яблока, некоторые будущие мамы для облегчения симптомов токсикоза носят при себе сухарики или мятные конфеты. Хорошим противорвотным действием обладает тыквенный сок. Очень многим беременным помогает имбирный чай. Он готовится очень просто:
мелко нарезанный или натертый на крупную терку корень имбиря заливают кипятком и настаивают в течение 15-20 минут. Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Жиры и белки животного происхождения рекомендуется употреблять в первой половине дня, когда более активны ферменты поджелудочной железы. Молочные продукты лучше есть после обеда или перед сном.
Не рекомендуется использовать пищу с консервантами, мясо бройлерных кур, продукты быстрого приготовления, фаст фуд.
Для поддержания обменных процессов в организме желательно выпивать 2-2,5 литра жидкости в сутки. При учащении рвоты не рекомендуется одновременно употреблять твердую и жидкую пищу. Жидкости не стоит пить за 30 минут до и в течение 1,5 часов после еды, поскольку это провоцирует рвоту за счет растяжения стенок желудка и влияния на рецепторы.
Отвары и настои
Овсяный отвар
В качестве обволакивающего средства, то есть вещества, которое образует слизистую пленку и препятствует раздражению рецепторов на стенках желудка и кишечника, рекомендуется овсяный отвар. Готовится он следующим образом: 2—3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Особенно хорошее воздействие он оказывает в сочетании с настоем шиповника.
Настой шиповника
Этот настой является хорошим источником витаминов и микроэлементов – содержит витамины С, К, Р и РР, калий, марганец, железо, способствует нормализации функции желчного пузыря. Чтобы его приготовить, нужно 1 ст. ложку измельченных плодов шиповника залить 250 мл кипятка и настаивать в термосе около 2 часов.
Уменьшению тошноты и улучшению состояния будущей мамы способствуют следующие настои и отвары.
Фитонастой
Взять поровну: корня валерианы, плодов аниса обыкновенного, листьев кипрея, цветков липы, цветков календулы лекарственной, побегов черники обыкновенной, плодов боярышника кроваво-красного. 1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
Сбор Бенедиктова
Для приготовления данного сбора понадобятся: тысячелистник обыкновенный (10 г), трава мяты перечной (20 г), трава пастушьей сумки (20 г), корневища валерианы лекарственной (10 г), соцветия календулы лекарственной (20 г) и соцветия ромашки лекарственной (20 г). 10 г смеси залить 400 мл воды, выдержать на водяной бане 30 минут, процедить. Принимать по 50 мл 6 раз в день в течение 25 дней, три курса с 15-дневными перерывами.
Калина с медом
Растереть 2 ст. ложки свежих ягод калины обыкновенной, залить их 250 мл кипятка, нагревать 10 минут на водяной бане, процедить, добавить немного меда. Принимать по 1/3 стакана теплого настоя перед едой 3-4 раза в день.
Клюква с мятой, медом и лимоном
Отжать сок из 250 г ягод клюквы, охладить его, жмых вскипятить в 1 л воды, добавить 1 ст. ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
Шиповник с яблоками
Измельченные плоды шиповника (примерно 1 ст. ложку) залить 250 мл кипятка, добавить 0,5 ст. ложки сушеных яблок, нагревать на водяной бане в течение 15-20 минут. Этот напиток можно употреблять в течение дня вместо чая.
Шиповник с садовыми ягодами
Для приготовления напитка потребуются: 1 ст. ложка плодов шиповника, 1 ст. ложка плодов малины, 1 ст. ложка листьев черной смородины, 1 ст. ложка листьев брусники. 2 ст. ложки смеси залить 500 мл кипятка, кипятить в течение 5 минут, настаивать 1 час, процедить. Принимать по 100 мл отвара 3 раза в день.
Лечебная физкультура
Среди немедикаментозных средств хорошим эффектом обладает лечебная физкультура. Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Физиотерапевтические процедуры
Среди физиотерапевтических процедур для лечения раннего токсикоза применяют электросон, иглорефлексотерапию, лазеротерапию. Электросон — это метод, использующий низкочастотные токи, вызывающие засыпание. Продолжительность процедуры — от 60 до 90 минут, курс лечения – 6-8 сеансов.
Лазеротерапия
В комплексной терапии раннего токсикоза применяется облучение крови гелий-неоновым лазером через световод, проведенный через иглу, помещенную в локтевую вену. Процедура длится 15-20 минут. Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Иглорефлексотерапия, акупунктура
Это методы лечения, основанные на раздражении биологически активных точек и зон на теле и лице. При раннем токсикозе такое воздействие изменяет тонус нервной системы беременной женщины. Сеанс иглотерапии проводится 1-2 раза в неделю и длится 15-30 минут.
При утренней тошноте и рвоте беременных эффективен метод точечного массажа. Для этого надо пальцем надавить на точку, которая находится на внутренней стороне запястья, посередине, на 3 поперечных пальца выше ладони.
Ароматерапия
Применение ароматов растений – оказывает положительное воздействие на будущую маму и малыша. Вдыханием приятных ароматов можно достичь хорошего психологического эффекта, создать хорошее настроение, уменьшить явления токсикоза. Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Принципы лечения раннего токсикоза
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия — вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
- При легкой степени рвота натощак или после приема пищи наблюдается от 3 до 5 раз в сутки. Несмотря на рвоту, часть пищи все-таки удерживается и значительного похудения у таких беременных не наблюдается. Общее состояние существенно не страдает, изменений в анализах крови и мочи нет. Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
- Умеренная рвота (или рвота средней тяжести) выражается в учащении рвоты до 10 раз в сутки независимо от приема пищи. Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
- Тяжелая форма (чрезмерная рвота беременных) встречается редко. Частота рвоты до 20 раз в сутки и более. Для чрезмерной рвоты характерно выраженное обезвоживание организма и интоксикация. Это состояние может возникнуть как продолжение рвоты беременных средней тяжести или изначально приобрести тяжелый характер. При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
Рвоту средней и тяжелой степеней лечат в стационаре.
Когда начинается токсикоз после зачатия
Беременность: PixabayКогда начинается токсикоз — этот вопрос заставляет нервничать многих женщин, которые только планируют завести ребенка. Вероятность возникновения проблем со здоровьем пугает и беспокоит будущим мам. Однако не все женщины во время вынашивания малыша страдают от тошноты и слабости. Давайте разберемся, что такое токсикоз, почему он появляется во время беременности, какими признаками сопровождается и что делать, чтобы почувствовать себя лучше.
Токсикоз беременных: признаки
Почему же так происходит, что одни девушки всю беременность испытывают дискомфорт и тошноту, а другие даже не знают, что такое токсикоз? Исследователи затрудняются дать ответ на этот вопрос. Но некоторые специалисты утверждают, что проблема заключается в психологии. Когда будущая мать дала себе команду, что ей будет плохо по утрам, то, вероятнее всего, так и будет случаться.
Читайте также
Запор при беременности: что делать в домашних условиях?
Моя коллега Е.Е. Вишневская из ФГБУ НИИАГ им. Д. О. Отта СЗО РАМН в научной статье более детально разобралась в вопросе влияния психологического состояния беременной на развитие токсикоза раннего характера.
Что такое токсикоз? Болезнь? На самом деле, нет. Подобное утверждение многих людей является неверным. Считается, что токсикоз — приспособление женского организма к новому положению.
Мейриева П. М., Аушева Р. Б.: Ранний токсикоз беременных / Молодой ученый. — 2019. — №5. — С. 67-68.Врач-гинеколог Г. М. Савельева в собственной книге рассказывает, что это состояние женского организма проявляется такими признаками:
- усталостью;
- депрессивным и агрессивным настроением;
- тошнотой;
- паническими атаками;
- выделением большого количества слюны;
- рвотными рефлексами.
Дополнительно может появиться общая слабость во всем теле, постоянное желание пойти поспать и высокий уровень раздражительности. У некоторых беременных также присутствует высокая температура при токсикозе.
Читайте также
Успокоительное при ГВ: можно или нет, какие препараты подходят для кормящих мам
Если заметили такие симптомы, не стоит впадать в панику. Обратитесь к лечащему доктору, который расскажет, чем обусловлен токсикоз и как с ним справиться.
Считается, что тошнота по утрам во время беременности встречается у 60% будущих мам. Позывы происходят около 2–3-х раз в день и не оказывают никакого влияния на аппетит.
Порой случаются ситуации, когда женщины, вынашивающие малыша, не могут съесть даже минимум еды. В результате они теряют массу, организм начинает обезвоживаться, увеличивается количество ударов сердца, а тошнотные позывы только учащаются. Представленные симптомы называют тяжелой степенью недомогания. Подобные признаки говорят о необходимости лечения.
Независимо от того, какая причина токсикоза у женщины при вынашивании ребенка, если степень недомогания легкая, переживать не стоит. Стресс плохо скажется на будущем малыше.
Читайте также
Схватки: как начинаются у первородящих
Токсикоз при беременности: причины
Давайте разберемся, почему возникает такой признак токсикоза, как тошнота с утра. К основным факторам риска мои коллеги относят влияние различных внешних раздражителей на организм беременной женщины, а также стрессовые ситуации, наследственную предрасположенность и хронические недуги.
Вишневская Е.Е., Мозговая Е.В., Петрова Н.Н.: Характеристика личностно-психологических особенностей и психического состояния беременных с ранним токсикозом, 2014.Существует предположение, что причиной прогрессирования раннего токсикоза является противостояние иммунологического характера организма матери и плода.
Дискомфорт на ранних сроках может появиться вследствие гормональных деформаций, когда уровень гормонов резко подскакивает или снижается. Именно эти элементы оказывают влияние на функционирование органов и систем ЖКТ.
Вне зависимости от причины появления токсикоза у беременной, если недомогание проходит в легкой форме, то волноваться незачем, ведь все знают, что будущим мамочкам нельзя переживать.
Читайте также
Курение во время беременности: мнение врачей
Я и мои коллеги часто встречаемся с подобными ситуациями у беременных. На практике причин может оказаться сразу несколько. Их всегда нужно проверять и подтверждать, чтобы принять правильные меры. На своем опыте скажу, что, если вас сильно мучит токсикоз, необходимо обязательно записаться на консультацию к медику, а не искать в интернете какую-либо информацию.
Когда начинается токсикоз при беременности
Многие женщины задаются актуальным вопросом: «На какой неделе начинается токсикоз?». Как правило, первые симптомы недомогания появляются на 21 день после зачатия. Но иногда у девушек появляется тошнота после приема пищи даже спустя несколько дней. В этот ранний период беременность может не подтвердиться.
Обычно плохое самочувствие у беременных ярко выражено в первые 90 дней. Но это напрямую зависит от самого организма. Моя коллега Скоркина С. М. в диссертации «Влияние раннего токсикоза (рвота беременных) на систему агрегатного состояния крови» выделила основные особенности раннего токсикоза.
Читайте также
3 неделя беременности: признаки и ощущения, что нужно знать
Токсикоз начинает исчезать, когда заканчивается образование плаценты и нормализуется уровень гормонов. Зачастую это происходит на 12 неделе вынашивания малыша. К 16 неделе у большей части пациенток пропадают любые признаки недомогания. Если этого не произошло, то, скорее всего, у беременной симптоматика позднего токсикоза. Подобное состояние намного серьезнее простого недомогания.
При позднем токсикозе проявляются следующие симптомы:
- отеки рук и ног;
- повышение артериального давления;
- головные боли;
- судорожные приступы;
- белок в анализе мочи;
- нарушения зрительной функции.
Подобное нарушение в организме беременной появляется в результате регулярного недосыпа, травмирования сосудов и проблем с иммунной системой.
Я была свидетелем подобной ситуации, когда несколько женщин столкнулись с признаками позднего токсикоза. Могу сказать наверняка, что сдача анализов и своевременная консультация у специалиста дают возможность улучшить состояние пациентки в кратчайшие сроки.
Читайте также
Токсикоз при беременности: причины, как облегчить
Когда появляется токсикоз, облегчить общее состояние можно простыми способами, которые приведены в авторитетном интернет-издании WebMD:
- проснувшись, съедайте ломтик сыра или какой-нибудь фрукт;
- собираясь на прогулку, берите с собой горсть печенья, орехов или фрукт;
- старайтесь не находиться в тесных и душных комнатах, где скапливаются неприятные ароматы;
- регулярно проветривайте квартиру или дом;
- употребляйте чай с мятой и ягодами малины, а также отвары из шиповника;
- старайтесь днем немного отдыхать от повседневных дел.
Моя практика подтверждает: такие простые советы действительно помогают избавиться от плохого самочувствия. Лично я встречала многих женщин, которых мучил токсикоз во время вынашивания ребенка. Как только они начинали придерживаться рекомендаций медиков, их состояние быстро приходило в норму. Подобные способы избавления от токсикоза я, как врач, одобряю и рекомендую.
Читайте также
Признаки беременности до задержки месячных и на ранних сроках
Теперь вы знаете, на каком сроке начинается токсикоз, его признаки и причины появления. Правильно составленный рацион питания, регулярные прогулки на свежем воздухе, полноценный сон, систематические консультации с лечащим доктором и позитивный настрой помогут справиться с плохим самочувствием. Наслаждайтесь беременностью и ожидайте желанного ребенка, отбросив все волнения в долгий ящик.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
- Вишневская Е.Е. Влияние психического состояния беременной на развитие раннего токсикоза // Журнал акушерства и женских болезней. — 2014. — №2. — С. 78–83.
- Савельева Г.М. Акушерство // Московский государственный медико-стоматологический университет им. А.И. Евдокимова.
- Скоркина С.М. Влияние раннего токсикоза (рвота беременных) на систему агрегатного состояния крови // ГУЗ «Московский областной научно-исследовательский институт акушерства и гинекологии».
- Nivin Todd. Vomiting During Pregnancy Treatment // WebMD. — 2020. — 14 January.
Читайте также
Желтые выделения при беременности: причины, характер, что делать
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www.nur.kz/family/beauty/1766244-kogda-nacinaetsa-toksikoz-posle-zacatia/
Токсикоз и другие трудности беременной — Материнство в Хабаровске
Токсикоз и другие трудности беременной, 6-13 неделя
Не пожалейте времени на то, чтобы понять от чего вам хуже и от чего лучше. Многие женщины обнаруживают, что с тошнотой помогают справиться минимальные дополнения к стилю жизни.
Если вас тошнит по утрам, попробуйте, не вставая с постели, съедать печеньице, запивая стаканом воды. Возможно, вам сейчас лучше избегать спешки по утрам и добираться на работу после часа пик. Распределяйте работу в соответствии с вашим самочувствием, а если от каких-то обязанностей вам становится хуже, меняйтесь с коллегами.
Если вы можете есть, ешьте все, что захочется — на здоровом питании можно сосредоточиться позже. Сейчас вам может стать лучше просто от повышения сахара в крови, так что «поклюйте» хоть что-нибудь, а потом, когда тошнота пройдет сможете поесть как следует. Ешьте часто и понемногу. Всегда носите с собой яблок, орешки или бутерброды, чтобы успеть перекусить, пока вас не начало тошнить.
Если вы не можете есть, постарайтесь больше пить — воды, разбавленных соков или даже бульона. Попытайте счастье с мороженым: очень холодные продукты обычно не пахнут.
Очень важно следить за тем, чтобы пить много жидкости. Если и это вам трудно, вот несколько подсказок:
— Держите под рукой стакан воды
— Пейте через соломинку
— Экспериментируйте: вода-обычная или газированная — с лимонным соком. Подберите нужную пропорцию.
— Меняйте температуру жидкостей — вода со льдом, теплая вода с лимоном, охлажденные фруктовые чаи.
— Иногда помогает есть и пить одновременно — выпейте чего-нибудь и попробуйте после этого поесть.
Токсикоз при беременности — причины, риски, пути решения проблемы
Многие беременные воспринимают утреннее недомогание как неизбежный факт: это реакция организма на серьезные процессы, происходящие в нем в течение первых недель и месяцев беременности. Единственное, что они могут сделать в такой ситуации, — это терпеливо ждать, пока она закончится. Что ж, это распространенное мнение не совсем верно, так как токсикоз требует существенного внимания врача.
Первый триместр беременности — самый важный; в этот период у малыша начинают свое формирование все внутренние системы и органы. Поэтому, если у Матери ребенка возникнут проблемы со здоровьем, это может негативно сказаться на столь важном «сроке формирования». Кроме того, за токсикозом, тошнотой и рвотой могут скрываться более серьезные проблемы — некоторые очевидные, а другие скрытые, обнаруживаемые только с помощью лабораторных тестов. Это могут быть, например, различные поражения кожи, судороги, а в самых тяжелых случаях — желтуха беременности, бронхиальная астма, нарушения водно-солевого баланса, обмена веществ и т. Д.
Поэтому обязательна тщательная медицинская оценка состояния здоровья женщины, страдающей токсикозом в первом триместре беременности. Это самое главное правило, которым нельзя пренебрегать.
Каковы причины токсикоза в первом триместре?
Не существует единственной научно доказанной гипотезы о причинах токсикоза. Некоторые считают, что ранний токсикоз — это реакция иммунной системы. Некоторые считают, что причиной этого состояния могут быть гормоны, а именно — высокая концентрация гормона ХГЧ в крови.При этом все причины токсикоза на ранних сроках беременности обусловлены естественными причинами. Почему же тогда у одних женщин токсикоз, а у других нет? Это можно объяснить общим самочувствием: при наличии вредных привычек, хронических заболеваниях желудочно-кишечного тракта, печени, щитовидной железы и после искусственных абортов более вероятно возникновение токсикоза.
Как бороться с токсикозом?
При токсикозе врач, наблюдающий за вашей беременностью, выдаст направление на анализ мочи, по результатам которого будет определена степень тяжести токсикоза и обезвоживания, биохимические и общие исследования крови.В зависимости от результатов анализов и степени токсичности (легкая — не более 5 раз в сутки, тяжелая — 10-20 раз в сутки) врач порекомендует пребывание в стационаре или соблюдение особых правил дома.
Чем может помочь стационарное лечение?
Может потребоваться пребывание в больнице, поскольку частая рвота может вызвать обезвоживание, нарушение обмена веществ, снижение артериального давления и диуреза, учащение пульса и запор. Без своевременного лечения могут развиться серьезные нарушения водно-солевого, белкового, углеводного и жирового обмена, кислотно-щелочного и витаминного баланса, функций желез внутренней секреции.Все эти условия могут негативно сказаться на развитии малыша.
Какое лечение рекомендуется при токсикозе легкой степени
Легкая форма токсикоза (рвота не более 5 раз в сутки) может быть взята под контроль с помощью простых инструкций:
1. Диета — очень важный фактор. Избегайте слишком горячей или слишком холодной пищи — это провоцирует приступ рвоты. Ешьте часто — не реже 5-6 раз в день, но небольшими порциями. Доверьтесь своей интуиции — если вы чувствуете, что соленые огурцы или экзотические фрукты — это то, что вам нужно, позвольте себе это.Однако помните, что ваш план питания в этот период должен быть хорошо сбалансированным и содержать достаточное количество белков, жиров и углеводов.
2. Соблюдайте питьевой режим. Многие женщины, страдающие токсикозом, в этот период с удовольствием пьют мятный чай — он не только утоляет жажду, но и успокаивает.
3. Завтрак — в постель. Если рвота обычно возникает по утрам, завтракайте в постели, не вставая. Избежать тошноты поможет чай с лимоном и несколькими крекерами.
4. Избегайте истощения — как физического, так и нервного. Иногда усталость может спровоцировать тошноту — чаще бывает днем. Успокаивающий чай поможет снять нервное напряжение. По согласованию с врачом можно также использовать пустырник или валериану.
Ранний токсикоз обычно полностью исчезает после 12-й недели беременности, реже он может длиться до 16-й недели. Наберитесь терпения и предельно внимательно относитесь к нюансам своего самочувствия — это очень важно не только для вашего здоровья, но и для здоровья вашего малыша.
Отравление при беременности | SpringerLink
- Кевин Ф. Маскелл-младший.
- Кирк Л. Кампстон
- Тимоти Б. Эриксон
- Джерролд Б. Лейкин
Первый онлайн:
Реферат
Было сказано, что ведение беременной пациентки включает в себя ведение двух пациентов сразу мать и плод. Эта парадигма двойного управления часто рассматривается как сложный баланс между преимуществами для матери и рисками для плода и наоборот.В случае с отравленными пациентами это приобретает еще большую сложность, особенно с учетом относительной нехватки литературы в поддержку или опровержение той или иной рекомендации по лечению. Повышение остроты зрения у тяжелобольного пациента доводит эту ситуацию до критической точки, поскольку смерть матери, плода или обоих становится все более вероятной. В этой главе более подробно обсуждаются конкретные рекомендации, но, как правило, лучший подход ко всем беременным отравленным пациенткам — это относиться к матери так же, как если бы она не была беременной.Повышение выживаемости матери обычно приводит к повышению выживаемости плода.
Ключевые слова
Тератология беременности Тератогенность Задержка внутриутробного развития Преждевременные роды Гибель плода Отслойка плаценты Окись углерода Вальпроевая кислота Триметадион Фенитоин Талидомид Варфарин Изотретиноин Плацента Активированный уголь Орошение всего кишечника Ацетонитритофосфат Нитроцитатин натрия 900 Дезинфекторий Нитроцитозамещенные кислоты 57 Дезинфекторий Нитроцитозиновая кислота Кокаин Опиоиды Отказ от опиоидов Сульфат магния Метотрексат ОкситоцинЭто предварительный просмотр содержания подписки,
войдите в систему, чтобы проверить доступ.
Система оценок уровней доказательств, подтверждающих рекомендации по токсикологии интенсивной терапии
, 2-е издание- I
Доказательства, полученные по крайней мере в одном рандомизированном контролируемом исследовании.
- II-1
Доказательства получены в результате хорошо спланированных контролируемых испытаний без рандомизации.
- II-2
Доказательства, полученные в результате хорошо спланированных когортных или аналитических исследований «случай – контроль», предпочтительно из более чем одного центра или исследовательской группы.
- II-3
Доказательства, полученные из нескольких временных рядов с вмешательством или без него. Драматические результаты неконтролируемых экспериментов (например, результаты введения лечения пенициллином в 1940-х годах) также могут рассматриваться как свидетельства этого типа.
- III
Мнения авторитетных органов, основанные на клиническом опыте, описательных исследованиях и отчетах о случаях заболевания или отчетах комитетов экспертов.
Ссылки
1.
Моури Дж. Б., Спайкер Д. А., Кантилена-младший Л. Р., Макмиллан Н., Форд М. Годовой отчет Национальной системы данных о ядах (NPDS) Американской ассоциации токсикологических центров за 2013 год: 31-й годовой отчет. Clin Toxicol (Phila). 2014. 52 (10): 1032–283. DOI: 10.3109 / 15563650.2014.987397.
CrossRefGoogle Scholar2.
Cressman AM, Natekar A, Kim E, Koren G, Bozzo P. Злоупотребление кокаином во время беременности. J Obstet Gynaecol Can. 2014; 36 (7): 628–31.
PubMedCrossRefGoogle Scholar3.
Хардт Н., Вонг Т.Д., Берт М.Дж., Харрисон Р., Винтер В., Рот Дж. Распространенность отпускаемых по рецепту и запрещенных лекарств среди связанных с беременностью неестественных смертей матерей Флориды, 1999–2005 гг. J Forensic Sci. 2013. 58 (6): 1536–41. DOI: 10.1111 / 1556-4029.12219.
PubMedCrossRefGoogle Scholar4.
Zelner I., Matlow J, Hutson JR, et al. Острое отравление во время беременности: наблюдения консорциума исследователей токсикологии. J Med Toxicol. 2015. doi: 10.1007 / s13181-015-0467-у.
PubMedPubMedCentralGoogle Scholar5.
Чейзель А.Е., Тимар Л., Сусански Э. Время попытки самоубийства путем самоотравления во время беременности и исходы беременности. Int J Gynaecol Obstet. 1999. 65 (1): 39–45. DOI: S002072929
77 [pii].
PubMedCrossRefGoogle Scholar6.
Flint C, Larsen H, Nielsen GL, Olsen J, Sorensen HT. Исход беременности после попытки суицида с помощью наркотиков: датское популяционное исследование. Acta Obstet Gynecol Scand.2002. 81 (6): 516–22. doi: aog810607 [pii].
PubMedCrossRefGoogle Scholar7.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, HHS. Содержание и формат маркировки лекарственных препаратов и биологических препаратов, отпускаемых по рецепту человека; требования к маркировке в отношении беременности и кормления грудью. окончательное правило. Fed Regist. 2014. 79 (233): 72063–103.
Google Scholar8.
Lo WY, Friedman JM. Тератогенность недавно введенных лекарств при беременности у человека. Obstet Gynecol. 2002. 100 (3): 465–73.DOI: S0029784402021221 [pii].
PubMedGoogle Scholar9.
Leikin JB, Paloucek F, редакторы. Справочник Лейкина и Палоучека по отравлениям и токсикологии. 2-е изд. Хадсон: Lexi-comp; 1998.
Google Scholar10.
Сезель А., Сентези И., Мольнар Г. Отсутствие влияния самоотравления на последующий репродуктивный результат. Mutat Res. 1984. 127 (2): 175–82. DOI: 0027-5107 (84)
-8 [pii]. PubMedCrossRefGoogle Scholar11.
Кейзель А.Е., Томсик М., Тимар Л.Тератологическая оценка 178 младенцев, рожденных от матерей, которые пытались покончить жизнь самоубийством с помощью наркотиков во время беременности. Obstet Gynecol. 1997. 90 (2): 195–201. DOI: S0029-7844 (97) 00216-0 [pii].
PubMedCrossRefGoogle Scholar12.
Петик Д., Чейзель Б., Банхиди Ф., Чейзель А.Е. Исследование риска умственной отсталости среди детей беременных женщин, которые пытались покончить жизнь самоубийством с помощью передозировки наркотиками. J Inj Violence Res. 2012; 4 (1): 10–9. DOI: 10.5249 / jivr.v4i1.85.
PubMedPubMedCentralCrossRefGoogle Scholar13.
Reefhuis J, Devine O, Friedman JM, Louik C, Honein MA, Национальное исследование по профилактике врожденных дефектов. Специфические СИОЗС и врожденные дефекты: байесовский анализ для интерпретации новых данных в контексте предыдущих отчетов. BMJ. 2015; 351: h4190. DOI: 10.1136 / bmj.h4190.
PubMedPubMedCentralCrossRefGoogle Scholar14.
Myles N, Newall H, Ward H, Large M. Систематический метаанализ индивидуальных селективных препаратов-ингибиторов обратного захвата серотонина и врожденных пороков развития.Aust N Z J Psychiatry. 2013. 47 (11): 1002–12. DOI: 10.1177 / 0004867413492219.
PubMedCrossRefGoogle Scholar15.
Thorp Jr JM. Управление лекарственной зависимостью, передозировкой и абстинентным синдромом у акушерского пациента. Obstet Gynecol Clin North Am. 1995. 22 (1): 131–42.
PubMedGoogle Scholar16.
Данненберг А.Л., Картер Д.М., Лоусон Х.В., Эштон Д.М., Дорфман С.Ф., Грэм Э. Убийство и другие травмы как причины материнской смертности в Нью-Йорке, 1987–1991.Am J Obstet Gynecol. 1995. 172 (5): 1557–64. DOI: 0002-9378 (95)
-4 [pii].
PubMedCrossRefGoogle Scholar17.
Fine J. Репродуктивные и перинатальные принципы. В: Hoffman R, Howland M, Lewin N, Nelson L, Goldfrank L, редакторы. Экстренные токсикологические состояния Голдфрэнка. 10-е изд. Нью-Йорк: Макгроу-Хилл; 2015.
Google Scholar18.
Van Hoesen KB, Camporesi EM, Moon RE, Hage ML, Piantadosi CA. Следует ли использовать гипербарический кислород для лечения беременной пациентки с острым отравлением угарным газом? Отчет о болезни и обзор литературы.ДЖАМА. 1989. 261 (7): 1039–43.
PubMedCrossRefGoogle Scholar19.
Huebers HA, Finch CA. Трансферрин: физиологическое поведение и клинические последствия. Кровь. 1984. 64 (4): 763–7.
PubMedGoogle Scholar20.
Aisen P, Brown EB. Железосвязывающая функция трансферрина в метаболизме железа. Semin Hematol. 1977; 14 (1): 31–53.
PubMedGoogle Scholar21.
Curry SC, Bond GR, Raschke R, Tellez D, Wiggins D. Овечья модель отравления материнским железом во время беременности.Ann Emerg Med. 1990. 19 (6): 632–8. DOI: S0196-0644 (05) 82466-7 [pii].
PubMedCrossRefGoogle Scholar22.
Nau H, Helge H, Luck W. Вальпроевая кислота в перинатальном периоде: снижение связывания белков сыворотки крови матери приводит к накоплению у плода и неонатальному вытеснению препарата и некоторых метаболитов. J Pediatr. 1984. 104 (4): 627–34.
PubMedCrossRefGoogle Scholar23.
Selden BS, Burke TJ. Полное выздоровление матери и плода после длительной остановки сердца.Ann Emerg Med. 1988. 17 (4): 346–349. DOI: S0196-0644 (88) 80779-0 [pii].
PubMedCrossRefGoogle Scholar24.
Jeejeebhoy F, Windrim R. Ведение остановки сердца во время беременности. Лучшая практика Res Clin Obstet Gynaecol. 2014. 28 (4): 607–18. DOI: 10.1016 / j.bpobgyn.2014.03.006.
PubMedCrossRefGoogle Scholar25.
Vanden Hoek TL, Morrison LJ, Shuster M, et al. Часть 12: остановка сердца в особых ситуациях: Руководство Американской кардиологической ассоциации 2010 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи.Тираж. 2010; 122 (18 Suppl 3): S829–61. DOI: 10.1161 / CIRCULATIONAHA.110.971069.
PubMedCrossRefGoogle Scholar26.
Krauer B, Krauer F, Hytten FE. Распределение лекарств и фармакокинетика в отделении матери-плаценты-плода. Pharmacol Ther. 1980. 10 (2): 301–28. DOI: 0163-7258 (80)
-6 [pii]. PubMedCrossRefGoogle Scholar27.
Гимовский М.Л., Колено Д. История болезни плода по мониторингу сердечного ритма. Мониторинг ЧСС и передозировка имипрамина. J Perinatol.1995. 15 (3): 246–9.
PubMedGoogle Scholar28.
Jones JS, Dickson K, Carlson S. Неизвестная беременность у пациентки с передозировкой или отравлением. Am J Emerg Med. 1997. 15 (5): 538–41.
PubMedCrossRefGoogle Scholar29.
Корен Г. Токсикология матери и плода: руководство для клинициста. 2-е изд. Нью-Йорк: Марсель Деккер; 1994.
Google Scholar30.
Benson BE, Hoppu K, Troutman WG, et al. Обновление позиционного документа: промывание желудка для деконтаминации желудочно-кишечного тракта.Clin Toxicol (Phila). 2013. 51 (3): 140–6. DOI: 10.3109 / 15563650.2013.770154.
CrossRefGoogle Scholar31.
Тененбейн М. Древние методы лечения. Clin Toxicol (Phila). 2013. 51 (3): 128–9. DOI: 10.3109 / 15563650.2013.771741.
CrossRefGoogle Scholar32.
Chyka PA, Seger D, Krenzelok EP, Vale JA, Американская академия клинической токсикологии, Европейская ассоциация токсикологических центров и клинических токсикологов. Документ с изложением позиции: однократный активированный уголь.Clin Toxicol (Phila). 2005. 43 (2): 61–87.
CrossRefGoogle Scholar33.
Документ с изложением позиции: катарсис. J Toxicol Clin Toxicol. 2004. 42 (3): 243–53.
Google Scholar34.
Д’Асколи П., Галл С. Распространенные яды. В: Глейхер Н., редактор. Принципы медикаментозной терапии при беременности. Нью-Йорк: Пленум Пресс; 1985.
Google Scholar35.
Turk J, Aks S, Ampuero F, Hryhorczuk DO. Успешная терапия интоксикации железом при беременности с помощью внутривенного введения дефероксамина и орошения всего кишечника.Vet Hum Toxicol. 1993. 35 (5): 441–4.
PubMedGoogle Scholar36.
Ван Амейд К.Дж., Тененбейн М. Орошение всего кишечника во время беременности. Am J Obstet Gynecol. 1989. 160 (3): 646–7.
PubMedCrossRefGoogle Scholar37.
Thanacoody R, Caravati EM, Troutman B, et al. Обновление позиционного документа: орошение всего кишечника для деконтаминации желудочно-кишечного тракта у пациентов с передозировкой. Clin Toxicol (Phila). 2015; 53 (1): 5–12. DOI: 10.3109 / 15563650.2014.989326.
CrossRefGoogle Scholar38.
Horowitz RS, Dart RC, Jarvie DR, Bearer CF, Gupta U. Перенос
N через плаценту N-ацетилцистеин после токсичности парацетамола у матери. J Toxicol Clin Toxicol. 1997. 35 (5): 447–51.
PubMedCrossRefGoogle Scholar39.
Spence AG. Липидная реверсия симптомов токсичности бупивакаина со стороны центральной нервной системы. Анестезиология. 2007. 107 (3): 516–7. DOI: 10.1097 / 01.anes.0000278864.75082.72.
PubMedCrossRefGoogle Scholar40.
Lipman S, Cohen S, Einav S, et al. Согласованное заявление Общества акушерской анестезии и перинатологии по ведению пациентов с остановкой сердца во время беременности. Anesth Analg. 2014. 118 (5): 1003–16. DOI: 10.1213 / ANE.0000000000000171.
PubMedCrossRefGoogle Scholar41.
Bailey B. Существуют ли тератогенные риски, связанные с антидотами, применяемыми при неотложной помощи отравленных беременных женщин? Врожденные пороки Res A Clin Mol Teratol.2003. 67 (2): 133–40. DOI: 10.1002 / bdra.10007.
PubMedCrossRefGoogle Scholar42.
Strom RL, Schiller P, Seeds AE, Bensel RT. Смертельное отравление железом у беременной женщины. Minn Med. 1976; 59 (7): 483–9.
PubMedGoogle Scholar43.
Manoguerra AS. Отравление железом: сообщение о смертельном случае у взрослого. Am J Hosp Pharm. 1976; 33 (10): 1088–90.
PubMedGoogle Scholar44.
Позиция и практические рекомендации по использованию многодозного активированного угля при лечении острого отравления.Американская академия клинической токсикологии; Европейская ассоциация токсикологов и клинических токсикологов. J Toxicol Clin Toxicol. 1999. 37 (6): 731–51.
Google Scholar45.
Nadeau-Fredette AC, Hladunewich M, Hui D, Keunen J, Chan CT. Терминальная стадия почечной недостаточности и беременность. Adv Chronic Kidney Dis. 2013. 20 (3): 246–52. DOI: 10.1053 / j.ackd.2013.01.010.
PubMedCrossRefGoogle Scholar46.
Вазири Н.Д., Кумар К.П., Мирахмади К., Розен С.М.Гемодиализ в лечении острого отравления хлоралгидратом. Саут Мед Дж. 1977 г., 70 (3): 377–8.
PubMedCrossRefGoogle Scholar47.
Kurtz GG, Michael UF, Morosi HJ, Vaamonde CA. Гемодиализ при беременности. Сообщение о случае отравления глютетимидом, осложнившегося острой почечной недостаточностью. Arch Intern Med. 1966. 118 (1): 30–2.
PubMedCrossRefGoogle Scholar48.
Trebbin WM. Гемодиализ и беременность. ДЖАМА. 1979. 241 (17): 1811–2.
PubMedCrossRefGoogle Scholar49.
Hou S. Беременность у женщин, которым требуется диализ по поводу почечной недостаточности. Am J Kidney Dis. 1987. 9 (4): 368–73.
PubMedCrossRefGoogle Scholar50.
Успешные беременности у женщин, получавших диализ и трансплантацию почки. Отчет регистрационной комиссии Европейской ассоциации диализа и трансплантологии. Br J Obstet Gynaecol. 1980. 87 (10): 839–45.
Google Scholar51.
Kneser J, Wehmeier P, Lichtinghagen R, Hoeper MM, Kielstein JT.Успешное лечение опасной для жизни интоксикации теофиллином у беременной с помощью гемодиализа. Clin Nephrol. 2013; 80 (1): 72–4. DOI: 10,5414 / CN107286.
PubMedCrossRefGoogle Scholar52.
Jenq CC, Wu CD, Lin JL. Мать и плод выживают после тяжелой интоксикации паракватом. Clin Toxicol (Phila). 2005. 43 (4): 291–5.
CrossRefGoogle Scholar53.
Холл А. Растущее использование свинца в качестве абортивного средства: серия из тридцати случаев плюмбизма.Br Med J. 1905; 1 (2307): 584–7.
PubMedPubMedCentralCrossRefGoogle Scholar54.
Данненберг А.Л., Дорфман С.Ф., Джонсон Дж. Использование хинина для самоиндуцированного аборта. Саут Мед Дж. 1983; 76 (7): 846–9.
PubMedCrossRefGoogle Scholar55.
Бердай М.А., Лабиб С., Харанду М. Peganum harmala L. Интоксикация у беременной женщины. Case Rep Emerg Med. 2014; 2014: 783236. DOI: 10,1155 / 2014/783236.
PubMedPubMedCentralGoogle Scholar56.
Gold J, Cates Jr W. Травяные абортивы. ДЖАМА. 1980. 243 (13): 1365–6.
PubMedCrossRefGoogle Scholar57.
Netland KE, Martinez J. Abortifacients: токсидромы, от древних до современных — серия случаев и обзор литературы. Acad Emerg Med. 2000. 7 (7): 824–9.
PubMedCrossRefGoogle Scholar58.
Perrone J, Hoffman RS. Токсические приемы внутрь во время беременности: применение абортивных средств в случае ряда беременных с передозировкой. Acad Emerg Med.1997. 4 (3): 206–9.
PubMedCrossRefGoogle Scholar59.
Леви Г., Гарретсон Л.К., Сода Д.М. Письмо: свидетельство плацентарного переноса парацетамола. Педиатрия. 1975; 55 (6): 895.
PubMedGoogle Scholar60.
Робертс И., Робинсон М.Дж., Могол М.З., Рэтклифф Д.Г., Прескотт Л.Ф. Метаболиты парацетамола у новорожденных после передозировки у матери. Br J Clin Pharmacol. 1984. 18 (2): 201–6.
PubMedPubMedCentralCrossRefGoogle Scholar61.
Wang LH, Рудольф AM, Benet LZ. Фармакокинетические исследования распределения парацетамола в материнско-плацентарно-плодном отделении овец. J Pharmacol Exp Ther. 1986. 238 (1): 198–205.
PubMedGoogle Scholar62.
Риггс Б.С., Бронштейн А.С., Кулиг К., Арчер П.Г., Румак Б.Х. Острая передозировка парацетамолом при беременности. Obstet Gynecol. 1989. 74 (2): 247–53. DOI: 0029-7844 (89)
- -9 [pii]. PubMedGoogle Scholar
63.
Rollins DE, von Bahr C, Glaumann H, Moldeus P, Rane A.Ацетаминофен: потенциально токсичный метаболит, образованный микросомами печени плода и взрослого человека и изолированными клетками печени плода. Наука. 1979. 205 (4413): 1414–6.
PubMedCrossRefGoogle Scholar64.
Selden BS, Curry SC, Clark RF, Johnson BC, Meinhart R, Pizziconi VB. Трансплацентарный транспорт
N-ацетилцистеина в модели овцы. Ann Emerg Med. 1991. 20 (10): 1069–72. DOI: S0196-0644 (05) 81354-X [pii].
PubMedCrossRefGoogle Scholar65.
Zed PJ, Krenzelok EP. Лечение передозировки парацетамолом. Am J Health Syst Pharm. 1999; 56 (11): 1081–91; викторина 1091–3.
PubMedGoogle Scholar66.
Perrone J, Hoffman RS, Goldfrank LR. Особые рекомендации по деконтаминации желудочно-кишечного тракта. Emerg Med Clin North Am. 1994; 12 (2): 285–99.
PubMedGoogle Scholar67.
Робертсон Р.Г., Ван Клив Б.Л., Коллинз-младший Дж. Дж. Передозировка ацетаминофена во втором триместре беременности.J Fam Pract. 1986. 23 (3): 267–8.
PubMedGoogle Scholar68.
Haibach H, Akhter JE, Muscato MS, Cary PL, Hoffmann MF. Передозировка ацетаминофена с гибелью плода. Am J Clin Pathol. 1984. 82 (2): 240–2.
PubMedCrossRefGoogle Scholar69.
Wang PH, Yang MJ, Lee WL, Chao HT, Yang ML, Hung JH. Отравление ацетаминофеном на поздних сроках беременности. Отчет о болезни. J Reprod Med. 1997. 42 (6): 367–71.
PubMedGoogle Scholar70.
Курцель РБ.Может ли избыток парацетамола привести к отравлению для матери и плода? Саут Мед Дж. 1990; 83 (8): 953–5.
PubMedCrossRefGoogle Scholar71.
Byer AJ, Traylor TR, Semmer JR. Передозировка ацетаминофена в третьем триместре беременности. ДЖАМА. 1982. 247 (22): 3114–5.
PubMedCrossRefGoogle Scholar72.
Stokes IM. Передозировка парацетамолом во втором триместре беременности. История болезни. Br J Obstet Gynaecol. 1984. 91 (3): 286–8.
PubMedCrossRefGoogle Scholar73.
Rosevear SK, Hope PL. Благоприятный неонатальный исход после передозировки парацетамола у матери и тяжелого дистресс-синдрома плода. История болезни. Br J Obstet Gynaecol. 1989. 96 (4): 491–3.
PubMedCrossRefGoogle Scholar74.
Ludmir J, Main DM, Landon MB, Gabbe SG. Передозировка парацетамола у матери на 15 неделе беременности. Obstet Gynecol. 1986. 67 (5): 750–1.
PubMedCrossRefGoogle Scholar75.
Козер Э., Корен Г. Управление передозировкой парацетамола: текущие разногласия.Drug Saf. 2001. 24 (7): 503–12.
PubMedCrossRefGoogle Scholar76.
McElhatton PR, Sullivan FM, Volans GN, Fitzpatrick R. Отравление парацетамолом во время беременности: анализ результатов случаев, направленных в тератологическую информационную службу национальной службы информации по ядам. Hum Exp Toxicol. 1990; 9 (3): 147–53.
PubMedCrossRefGoogle Scholar77.
McElhatton PR, Sullivan FM, Volans GN. Передозировка парацетамолом при беременности анализ исходов 300 случаев, направленных в тератологическую информационную службу.Reprod Toxicol. 1997. 11 (1): 85–94. DOI: S08
896002006 [pii]. PubMedCrossRefGoogle Scholar78.
Franko KR, Mekeel KL, Woelkers D, Khanna A, Hemming AW. Случайная передозировка ацетаминофена приводит к трансплантации печени во втором триместре беременности: отчет о болезни. Transplant Proc. 2013. 45 (5): 2063–5. DOI: 10.1016 / j.transproceed.2012.10.046.
PubMedCrossRefGoogle Scholar79.
Litovitz TL, Klein-Schwartz W, Rodgers Jr GC, et al.Годовой отчет Американской ассоциации токсикологических центров за 2001 год. Am J Emerg Med. 2002. 20 (5): 391–452. DOI: S0735675702000396 [pii].
PubMedCrossRefGoogle Scholar80.
Bonassi S, Magnani M, Calvi A, et al. Факторы, связанные с употреблением наркотиков во время беременности. Acta Obstet Gynecol Scand. 1994. 73 (7): 535–40.
PubMedCrossRefGoogle Scholar81.
Corby DG. Аспирин при беременности: влияние на мать и плод.Педиатрия. 1978; 62 (5 Pt 2 Suppl): 930–7.
PubMedGoogle Scholar82.
Гарретсон Л.К., Прокнал Дж. А., Леви Г. Приобретение плода и выведение большого количества салицилата у новорожденного. Исследование новорожденного, мать которого регулярно принимала терапевтические дозы аспирина во время беременности. Clin Pharmacol Ther. 1975. 17 (1): 98–103. DOI: 0009-9236 (75)
-8 [pii].
PubMedCrossRefGoogle Scholar83.
Эрл-младший Р. Врожденная интоксикация салицилатом — отчет о случае.N Engl J Med. 1961; 265: 1003–4. DOI: 10.1056 / NEJM196111162652009.
PubMedCrossRefGoogle Scholar84.
Lynd PA, Andreasen AC, Wyatt RJ. Внутриутробная интоксикация салицилатом у новорожденного. Отчет о болезни. Клиника Педиатр (Phila). 1976; 15 (10): 912–3.
CrossRefGoogle Scholar85.
Rejent TA, Baik S. Смертельный внутриутробный салицилизм. J Forensic Sci. 1985. 30 (3): 942–4.
PubMedCrossRefGoogle Scholar86.
Levy G, Procknal JA, Garrettson LK.Распределение салицилата между неонатальной и материнской сыворотками при диффузном равновесии. Clin Pharmacol Ther. 1975. 18 (2): 210–4. DOI: 0009-9236 (75)
-6 [pii].
PubMedCrossRefGoogle Scholar87.
Леви Г., Гарретсон Л.К. Кинетика выведения салицилата новорожденными от матерей, принимавших аспирин перед родами. Педиатрия. 1974. 53 (2): 201–10.
PubMedGoogle Scholar88.
Палатник В., Тененбейн М. Отравление аспирином во время беременности: повышенная чувствительность плода.Am J Perinatol. 1998. 15 (1): 39–41. DOI: 10,1055 / с-2007-993896.
PubMedCrossRefGoogle Scholar89.
Farid H, Wojcik MH, Christopher KB. 19-летний мужчина на 37 неделе беременности с острой передозировкой ацетилсалициловой кислоты. NDT Plus. 2011. 4 (6): 394–6. DOI: 10.1093 / ndtplus / sfr104.
PubMedPubMedCentralGoogle Scholar90.
Haslam RR, Ekert H, Gillam GL. Кровоизлияние у новорожденного, возможно, из-за проглатывания салицилата матерью. J Pediatr. 1974. 84 (4): 556–7.
PubMedCrossRefGoogle Scholar91.
Karlowicz MG, White LE. Тяжелое внутричерепное кровоизлияние у доношенного новорожденного, связанное с приемом материнской ацетилсалициловой кислоты. Клиника Педиатр (Phila). 1993. 32 (12): 740–3.
CrossRefGoogle Scholar92.
Тернер Г., Коллинз Э. Влияние регулярного приема салицилата во время беременности на плод. Ланцет. 1975. 2 (7930): 338–9. DOI: S0140-6736 (75) 92778-6 [pii].
PubMedCrossRefGoogle Scholar93.
Коллинз Э. Эффекты ацетаминофена и салицилатов при беременности для матери и плода. Obstet Gynecol. 1981; 58 (5 доп.): 57С – 62.
PubMedGoogle Scholar94.
REISSMANN KR, COLEMAN TJ. Острая кишечная интоксикация железом. II. Метаболические, респираторные и кровеносные эффекты абсорбированных солей железа. Кровь. 1955; 10 (1): 46–51.
PubMedGoogle Scholar95.
Robotham JL, Troxler RF, Lietman PS. Письмо: отравление железом: очередной энергетический кризис.Ланцет. 1974; 2 (7881): 664–5.
PubMedCrossRefGoogle Scholar96.
Rayburn WF, Donn SM, Wulf ME. Передозировка железа при беременности: успешная терапия дефероксамином. Am J Obstet Gynecol. 1983. 147 (6): 717–8. DOI: 0002-9378 (83)
-X [pii]. PubMedCrossRefGoogle Scholar97.
Lacoste H, Goyert GL, Goldman LS, Wright DJ, Schwartz DB. Острая интоксикация железом при беременности: отчет о болезни и обзор литературы. Obstet Gynecol. 1992. 80 (3 Pt 2): 500–1.
PubMedGoogle Scholar98.
Olenmark M, Biber B, Dottori O, Rybo G. Смертельная интоксикация железом на поздних сроках беременности. J Toxicol Clin Toxicol. 1987. 25 (4): 347–59.
PubMedCrossRefGoogle Scholar99.
Taftachi F, Sanaei-Zadeh H, Zamani N, Emamhadi M. Роль ультразвука в визуализации принимаемых лекарств при остром отравлении — обзор литературы. Eur Rev Med Pharmacol Sci. 2012. 16 (15): 2175–7.
PubMedGoogle Scholar100.
Андерсен А., Доля Дж., Вульф А.Д. Использование ультразвука в диагностике токсических приемов пищи. Vet Hum Toxicol. 1990; 32: 355.
Google Scholar101.
Blanc P, Hryhorczuk D, Danel I. Лечение острой интоксикации железом во время беременности дефероксамином. Obstet Gynecol. 1984; 64 (3 доп.): 12С – 4.
PubMedCrossRefGoogle Scholar102.
McElhatton PR, Roberts JC, Sullivan FM. Последствия передозировки железа и ее лечение десфериоксамином при беременности.Hum Exp Toxicol. 1991; 10 (4): 251–251.
PubMedCrossRefGoogle Scholar103.
Tran T, Wax JR, Philput C, Steinfeld JD, Ingardia CJ. Преднамеренная передозировка железа во время беременности — лечение и исход. J Emerg Med. 2000. 18 (2): 225–8. DOI: S0736-4679 (99) 00199-7 [pii].
PubMedCrossRefGoogle Scholar104.
Tran T, Wax JR, Steinfeld JD, Ingardia CJ. Острая преднамеренная передозировка железа при беременности. Obstet Gynecol. 1998. 92 (4 Pt 2): 678–80.
PubMedGoogle Scholar105.
Певица С.Т., Вичинский Е.П. Лечение дефероксамином при беременности: вредно ли это? Am J Hematol. 1999. 60 (1): 24–6. DOI: 10.1002 / (SICI) 1096-8652 (199901) 60: 13.0.CO; 2-C [pii].
PubMedCrossRefGoogle Scholar106.
Aubard Y, Magne I. Отравление угарным газом во время беременности. BJOG. 2000. 107 (7): 833–8.
PubMedCrossRefGoogle Scholar107.
Longo LD. Биологические эффекты окиси углерода на беременную женщину, плод и новорожденного.Am J Obstet Gynecol. 1977; 129 (1): 69–103. DOI: 0002-9378 (77)
-9 [pii]. PubMedCrossRefGoogle Scholar108.
Корен Г., Шарав Т., Пастушак А. и др. Многоцентровое проспективное исследование исходов для плода после случайного отравления угарным газом во время беременности. Reprod Toxicol. 1991. 5 (5): 397–403. DOI: 0890-6238 (91)
-W [pii].
PubMedCrossRefGoogle Scholar109.
Фарроу Дж. Р., Дэвис Дж. Дж., Рой Т. М., МакКлауд Л.С., Николс 2-я ГР. Смерть плода из-за несмертельного отравления матери угарным газом.J Forensic Sci. 1990; 35 (6): 1448–52.
PubMedCrossRefGoogle Scholar110.
Cramer CR. Смерть плода из-за случайного отравления матери угарным газом. J Toxicol Clin Toxicol. 1982. 19 (3): 297–301.
PubMedCrossRefGoogle Scholar111.
Muller GL, Graham S. Внутриутробная смерть плода в результате случайного отравления угарным газом. N Engl J Med. 1955. 252 (25): 1075–8. DOI: 10.1056 / NEJM195506232522505.
PubMedCrossRefGoogle Scholar112.
Копельман А.Е., Плаут Т.А. Нарушение развития плода, вызванное отравлением матери угарным газом. J Perinatol. 1998. 18 (1): 74–7.
PubMedGoogle Scholar113.
Caravati EM, Adams CJ, Joyce SM, Schafer NC. Токсичность для плода, связанная с отравлением матери угарным газом. Ann Emerg Med. 1988. 17 (7): 714–7. DOI: S0196-0644 (88) 80619-X [pii].
PubMedCrossRefGoogle Scholar114.
Hennequin Y, Blum D, Vamos E, Steppe M, Goedseels J, Cavatorta E.Внутриутробное отравление угарным газом и множественные аномалии плода. Ланцет. 1993; 341 (8839): 240. DOI: 0140-6736 (93)
- -M [pii]. PubMedCrossRefGoogle Scholar
115.
Weaver LK, Hopkins RO, Chan KJ, et al. Гипербарический кислород при остром отравлении угарным газом. N Engl J Med. 2002. 347 (14): 1057–67. DOI: 10.1056 / NEJMoa013121.
PubMedCrossRefGoogle Scholar116.
Бакли Н.А., Джурлинк Д.Н., Исбистер Г., Беннетт М.Х., Лавонас Э.Дж. Гипербарический кислород при отравлении угарным газом.Кокрановская база данных Syst Rev.2011; 4: CD002041. DOI: 10.1002 / 14651858.CD002041.pub3.
Google Scholar117.
Friedman P, Guo XM, Stiller RJ, Laifer SA. Воздействие угарного газа во время беременности. Obstet Gynecol Surv. 2015; 70 (11): 705–12. DOI: 10.1097 / OGX.0000000000000238.
PubMedCrossRefGoogle Scholar118.
Сильверман Р.К., Монтано Дж. Гипербарическое кислородное лечение во время беременности при остром отравлении угарным газом. Отчет о болезни. J Reprod Med.1997. 42 (5): 309–11.
PubMedGoogle Scholar119.
Brown DB, Mueller GL, Golich FC. Гипербарическое кислородное лечение отравления угарным газом во время беременности: клинический случай. Aviat Space Environ Med. 1992. 63 (11): 1011–4.
PubMedGoogle Scholar120.
Холландер Д.И., Нагей Д.А., Велч Р., Пупкин М. Гипербарическая оксигенотерапия для лечения острого отравления угарным газом во время беременности. Отчет о болезни. J Reprod Med. 1987. 32 (8): 615–7.
PubMedGoogle Scholar121.
Элькхаррат Д., Рафаэль Дж. К., Корах Дж. М. и др. Острая интоксикация угарным газом и гипербарический кислород при беременности. Intensive Care Med. 1991. 17 (5): 289–92.
PubMedCrossRefGoogle Scholar122.
Ваттель Ф., Матье Д., Матье-Нольф М. 25-летнее исследование (1983–2008 гг.) Состояния здоровья детей после гипербарической кислородной терапии при отравлении угарным газом в утробе матери. Bull Acad Natl Med. 2013; 197 (3): 677–94. обсуждение 695–7.
PubMedGoogle Scholar123.
Roderique EJ, Gebre-Giorgis AA, Stewart DH, Feldman MJ, Pozez AL. Травма от вдыхания дыма у беременной пациентки: обзор литературы и современных передовых практик в классическом случае. J Burn Care Res. 2012; 33 (5): 624–33. DOI: 10.1097 / BCR.0b013e31824799d2.
PubMedCrossRefGoogle Scholar124.
Curry SC, Carlton MW, Raschke RA. Профилактика цианидного отравления плода и матери от нитропруссида при одновременном слиянии тиосульфата натрия у беременных овец.Anesth Analg. 1997. 84 (5): 1121–6.
PubMedCrossRefGoogle Scholar125.
Graeme KA, Curry SC, Bikin DS, Lo Vecchio FA, Brandon TA. Отсутствие трансплацентарного движения тиосульфата цианидного антидота у беременных овец. Anesth Analg. 1999. 89 (6): 1448–52.
PubMedGoogle Scholar126.
Hollander JE, Todd KH, Green G, et al. Боль в груди, связанная с кокаином: оценка распространенности в пригородных и городских отделениях неотложной помощи. Ann Emerg Med.1995. 26 (6): 671–6. DOI: S0196-0644 (95) 70035-8 [pii].
PubMedCrossRefGoogle Scholar127.
Франк Д.А., Цукерман Б.С., Амаро Х. и др. Употребление кокаина во время беременности: распространенность и корреляты. Педиатрия. 1988. 82 (6): 888–95.
PubMedGoogle Scholar128.
Bandstra ES, Burkett G. Воздействие кокаина в утробе матери и плода и новорожденных. Семин Перинатол. 1991. 15 (4): 288–301.
PubMedGoogle Scholar129.
Черукури Р., Минкофф Х., Фельдман Дж., Парех А., Гласс Л.Когортное исследование алкалоидного кокаина («крэк») при беременности. Obstet Gynecol. 1988. 72 (2): 147–51.
PubMedGoogle Scholar130.
Литтл Д. Кокаиновая зависимость и беременность: образование в области первичной профилактики. Постоянный штатный врач. 1993; 39: 79–81.
Google Scholar131.
Dombrowski MP, Wolfe HM, Welch RA, Evans MI. Злоупотребление кокаином связано с отслойкой плаценты и снижением веса при рождении, но не с более короткими родами. Obstet Gynecol. 1991. 77 (1): 139–41.
PubMedGoogle Scholar132.
Микер Дж. Э., Рейнольдс ПК. Смерть плода и новорожденного, связанная с употреблением кокаина матерью. J Anal Toxicol. 1990. 14 (6): 379–82.
PubMedCrossRefGoogle Scholar133.
Слуцкер Л. Риски, связанные с употреблением кокаина во время беременности. Obstet Gynecol. 1992; 79 (5 (Pt 1)): 778–89.
PubMedGoogle Scholar134.
MacGregor SN, Keith LG, Chasnoff IJ, et al. Употребление кокаина во время беременности: неблагоприятный перинатальный исход.Am J Obstet Gynecol. 1987. 157 (3): 686–90.
PubMedCrossRefGoogle Scholar135.
Hoyme HE, Jones KL, Dixon SD, et al. Пренатальное воздействие кокаина и разрушение сосудов плода. Педиатрия. 1990; 85 (5): 743–7.
PubMedGoogle Scholar136.
Roe DA, Little BB, Bawdon RE, Gilstrap 3rd LC. Метаболизм кокаина через плаценту человека: последствия для воздействия на плод. Am J Obstet Gynecol. 1990. 163 (3): 715–8. DOI: 0002-9378 (90)
-G [pii].
PubMedCrossRefGoogle Scholar137.
Мур Т.Р., Сорг Дж., Миллер Л., Ки Т.С., Резник Р. Гемодинамические эффекты внутривенного кокаина на беременных овцематок и плод. Am J Obstet Gynecol. 1986. 155 (4): 883–8.
PubMedCrossRefGoogle Scholar138.
Woods Jr JR, Plessinger MA, Clark KE. Влияние кокаина на кровоток в матке и оксигенацию плода. ДЖАМА. 1987. 257 (7): 957–61.
PubMedCrossRefGoogle Scholar139.
Brent RL. Связь между пережатием сосудов матки, синдромом разрыва сосудов и тератогенностью кокаина.Тератология. 1990. 41 (6): 757–60. DOI: 10.1002 / tera.1420410616.
PubMedCrossRefGoogle Scholar140.
Enato E, Moretti M, Koren G. Безопасность бензодиазепинов для плода: обновленный метаанализ. J Obstet Gynaecol Can. 2011; 33 (1): 46–8.
PubMedCrossRefGoogle Scholar141.
Gidai J, Acs N, Banhidy F, Cheizel AE. Не обнаружено связи между использованием очень больших доз диазепама 112 беременными женщинами для попытки суицида и врожденными аномалиями у их потомства.Toxicol Ind Health. 2008. 24 (1–2): 29–39. DOI: 10.1177 / 0748233708089019.
PubMedCrossRefGoogle Scholar142.
Dart RC, Surratt HL, Cicero TJ, et al. Тенденции злоупотребления опиоидными анальгетиками и смертности в США. N Engl J Med. 2015; 372 (3): 241–8. DOI: 10.1056 / NEJMsa1406143.
PubMedCrossRefGoogle Scholar143.
Комитет ACOG по здравоохранению для женщин с недостаточным уровнем обеспеченности услугами, Американское общество наркологической медицины. Заключение комитета ACOG №524: злоупотребление опиоидами, зависимость и наркомания во время беременности. Obstet Gynecol. 2012. 119 (5): 1070–6. DOI: 10.1097 / AOG.0b013e318256496e.
CrossRefGoogle Scholar144.
Тененбейн М. Отравление метанолом во время беременности — прогнозирование риска и рекомендации по лечению. J Toxicol Clin Toxicol. 1997. 35 (2): 193–4.
PubMedCrossRefGoogle Scholar145.
Au KL, Woo JS, Wong VC. Внутриутробная смерть от передозировки эрготамина. Eur J Obstet Gynecol Reprod Biol.1985. 19 (5): 313–5.
PubMedCrossRefGoogle Scholar146.
Russell CS, Lang C, McCambridge M, Calhoun B. Нейролептический злокачественный синдром при беременности. Obstet Gynecol. 2001. 98 (5 Pt 2): 906–8. DOI: S0029784401014429 [pii].
PubMedGoogle Scholar147.
Frey B, Braegger CP, Ghelfi D. Неонатальный холестатический гепатит от воздействия карбамазепина во время беременности и грудного вскармливания. Энн Фармакотер. 2002. 36 (4): 644–7.
PubMedCrossRefGoogle Scholar148.
Seneviratne SL, de Silva CE, Fonseka MM, Pathmeswaran A, Gunatilake SB, de Silva HJ. Отравление из-за укуса змеи во время беременности. Trans R Soc Trop Med Hyg. 2002. 96 (3): 272–4.
PubMedCrossRefGoogle Scholar149.
Chen YC, Chen MH, Yang CC, Chen YW, Wang LM, Huang CI. Отравление Trimeresurus stejnegeri во время беременности. Am J Trop Med Hyg. 2007. 77 (5): 847–9.
PubMedGoogle Scholar150.
Boyer JC, Hernandez F, Estorc J, De La Coussaye JE, Bali JP.Ведение материнского отравления фаллоидами мухомора в первом триместре беременности: отчет о болезни и обзор литературы. Clin Chem. 2001; 47 (5): 971–4.
PubMedGoogle Scholar151.
THEIL GB, RICHTER RW, POWELL MR, DOOLAN PD. Острое отравление дилантином. Неврология. 1961; 11: 138–42.
PubMedCrossRefGoogle Scholar152.
Greenland VC, Delke I, Minkoff HL. Передозировка кокаина при вагинальном введении беременной женщине. Obstet Gynecol.1989. 74 (3 Pt 2): 476–7.
PubMedGoogle Scholar153.
Bond GR, Van Zee A. Передозировка мизопростола во время беременности. Am J Obstet Gynecol. 1994. 171 (2): 561–2. DOI: S000293789400181X [pii].
PubMedCrossRefGoogle Scholar154.
Austin J, Ford MD, Rouse A, Hanna E. Острая интравагинальная токсичность мизопростола с гибелью плода. J Emerg Med. 1997. 15 (1): 61–4. DOI: S0736467996002570 [pii].
PubMedCrossRefGoogle Scholar155.
Kamha AA, Al Omary I.Y, Zalabany HA, Hanssens Y, Adheir FS. Отравление фосфорорганическими соединениями при беременности: история болезни. Basic Clin Pharmacol Toxicol. 2005. 96 (5): 397–8. doi: PTOpto_09 [pii].
PubMedCrossRefGoogle Scholar156.
Brost BC, Scardo JA, Newman RB. Передозировка дифенгидрамина при беременности: уроки прошлого. Am J Obstet Gynecol. 1996. 175 (5): 1376–7. DOI: S0002-9378 (96) 70059-5 [pii].
PubMedCrossRefGoogle Scholar157.
Авилес А., Нери Н. Гематологические злокачественные новообразования и беременность: окончательный отчет о 84 детях, получивших химиотерапию внутриутробно. Клиническая лимфома. 2001. 2 (3): 173–7.
PubMedCrossRefGoogle Scholar158.
Zurawski JM, Kelly EA. Исход беременности после отравления матери бродифакумом, родентицидом пролонгированного действия, подобным варфарину. Obstet Gynecol. 1997. 90 (4 Pt 2): 672–4.
PubMedCrossRefGoogle Scholar159.
Энтони Дж., Йохансон РБ, Дули Л.Роль сульфата магния в профилактике судорог у пациентов с эклампсией и преэклампсией. Drug Saf. 1996. 15 (3): 188–99.
PubMedCrossRefGoogle Scholar160.
Witlin AG, Sibai BM. Терапия сульфатом магния при преэклампсии и эклампсии. Obstet Gynecol. 1998. 92 (5): 883–9. DOI: S0029784498002774 [pii].
PubMedGoogle Scholar161.
Raman NV, Rao CA. Сульфат магния как противосудорожное средство при эклампсии. Int J Gynaecol Obstet. 1995. 49 (3): 289–98.DOI: 002072929502388S [pii].
PubMedCrossRefGoogle Scholar162.
Lu JF, Nightingale CH. Сульфат магния при эклампсии и преэклампсии: принципы фармакокинетики. Clin Pharmacokinet. 2000. 38 (4): 305–14. DOI: 10.2165 / 00003088-200038040-00002.
PubMedCrossRefGoogle Scholar163.
Wax JR, Segna RA, Vandersloot JA. Отравление магнием и реанимация — необычная причина посткесарева потрошения. Int J Gynaecol Obstet. 1995. 48 (2): 213–4.DOI: 002072929402251S [pii].
PubMedCrossRefGoogle Scholar164.
Swartjes JM, Schutte MF, Bleker OP. Тактика эклампсии: остановка сердечно-сосудистой системы в результате передозировки сульфата магния. Eur J Obstet Gynecol Reprod Biol. 1992. 47 (1): 73–5.
PubMedCrossRefGoogle Scholar165.
Abbassi-Ghanavati M, Alexander JM, McIntire DD, Savani RC, Leveno KJ. Неонатальные эффекты сульфата магния, назначенного матери. Am J Perinatol. 2012; 29 (10): 795–9.DOI: 10.1055 / с-0032-1316440.
PubMedCrossRefGoogle Scholar166.
Гершель М., Миттендорф Р. Токолитическая токсичность сульфата магния и неожиданная неонатальная смерть. J Perinatol. 2001. 21 (4): 261–2. DOI: 10.1038 / sj.jp.7200498.
PubMedCrossRefGoogle Scholar167.
Reynolds JD, Chestnut DH, Dexter F, McGrath J, Penning DH. Сульфат магния отрицательно влияет на выживаемость плодов ягненка и блокирует реакцию мозгового кровотока плода во время кровотечения у матери.Anesth Analg. 1996. 83 (3): 493–9.
PubMedCrossRefGoogle Scholar168.
Moon PF, Ramsay MM, Nathanielsz PW. Внутривенное введение сульфата магния и региональное перераспределение кровотока плода при материнском кровотечении у беременных овцематок на поздних сроках беременности. Am J Obstet Gynecol. 1999; 181 (6): 1486–94. DOI: S000293789
2X [pii].
PubMedCrossRefGoogle Scholar169.
Klein Z, Altaras M, Beyth Y, Fishman A. Полисерозит как необычный признак токсичности метотрексата.Gynecol Oncol. 1996. 61 (3): 446–7. DOI: S0090-8258 (96)
-9 [pii].
PubMedCrossRefGoogle Scholar170.
Sharma S, Jagdev S, Coleman RE, Hancock BW, Lorigan PC. Серозные осложнения монотерапии метотрексатом в низких дозах при гестационных трофобластических заболеваниях: первый зарегистрированный случай перитонита, вызванного метотрексатом. Br J Рак. 1999. 81 (6): 1037–41. DOI: 10.1038 / sj.bjc.66
.
PubMedPubMedCentralCrossRefGoogle Scholar171.
Айзекс-младший, Дж. Д., МакГихи Р. П., Коуэн Б. Д..Опасная для жизни нейтропения после лечения внематочной беременности метотрексатом: сообщение о двух случаях. Obstet Gynecol. 1996. 88 (4 Pt 2): 694–6.
PubMedCrossRefGoogle Scholar172.
Gadgil SD, Damle SR, Advani SH, Vaidya AB. Влияние активированного угля на фармакокинетику высоких доз метотрексата. Cancer Treat Rep., 1982; 66 (5): 1169–71.
PubMedGoogle Scholar173.
Erickson T, Wahl M. Anticancer и другие цитотоксические препараты.В: Ford MD, Delaney K, Ling L, Erickson T, редакторы. Клиническая токсикология. Филадельфия: У. Б. Сондерс; 2001.
Google Scholar174.
Steger GG, Mader RM, Gnant MF, Marosi C, Lenz K, Jakesz R. GM-CSF в лечении пациента с тяжелой интоксикацией метотрексатом. J Intern Med. 1993. 233 (6): 499–502.
PubMedCrossRefGoogle Scholar175.
Douglas MJ, Farquharson DF, Ross PL, Renwick JE. Сердечно-сосудистый коллапс после передозировки простагландина F2 альфа: описание случая.Может Дж. Анаэст. 1989. 36 (4): 466–9. DOI: 10.1007 / BF03005350.
PubMedCrossRefGoogle Scholar176.
Hankins GD, Hauth JC. Сравнение относительной токсичности бета-симпатомиметических токолитических агентов. Am J Perinatol. 1985. 2 (4): 338–46. DOI: 10,1055 / с-2007-999984.
PubMedCrossRefGoogle Scholar177.
Brandstetter RD, Gotz V. Непреднамеренная передозировка тербуталина парентерально. Ланцет. 1980; 1 (8166): 485.
PubMedCrossRefGoogle Scholar178.
Уолден Р.Дж. Управление передозировкой тербуталина. Ланцет. 1980; 1 (8170): 709. DOI: S0140-6736 (80) 92854-8 [pii].
PubMedCrossRefGoogle Scholar179.
Thorkelsson T, Loughead JL. Долгосрочный подкожный токолиз тербуталина: сообщение о возможной неонатальной токсичности. J Perinatol. 1991. 11 (3): 235–8.
PubMedGoogle Scholar180.
Davis WB, Wells SR, Kuller JA, Thorp Jr JM. Анализ рисков, связанных с блокадой кальциевых каналов: значение для акушера-гинеколога.Obstet Gynecol Surv. 1997. 52 (3): 198–201.
PubMedCrossRefGoogle Scholar181.
Thorp Jr JM, Spielman FJ, Valea FA, Payne FG, Mueller RA, Cefalo RC. Нифедипин усиливает сердечную токсичность сульфата магния в изолированном перфузированном сердце крысы Sprague-Dawley. Am J Obstet Gynecol. 1990. 163 (2): 655–6. DOI: 0002-9378 (90)
-2 [pii].
PubMedCrossRefGoogle Scholar182.
Ducsay CA, Thompson JS, Wu AT, Novy MJ. Эффекты токолиза блокатора входа кальция (никардипина) у макак-резус: концентрации в плазме плода и кардиореспираторные изменения.Am J Obstet Gynecol. 1987. 157 (6): 1482–6.
PubMedCrossRefGoogle Scholar183.
Demandt E, Legius E, Devlieger H, Lemmens F, Proesmans W., Eggermont E. Пренатальная токсичность индометацина у одного члена монозиготных близнецов; отчет о болезни. Eur J Obstet Gynecol Reprod Biol. 1990. 35 (2–3): 267–9.
PubMedCrossRefGoogle Scholar184.
Claessens N, Delbeke L, Lambert J, Matthieu L, Lafaire C, Van Marck E. Токсический эпидермальный некролиз, связанный с лечением преждевременных родов.Дерматология. 1998. 196 (4): 461–2. DOI: drm96461 [pii].
PubMedCrossRefGoogle Scholar
Информация об авторских правах
© Springer International Publishing AG 2017
Авторы и аффилированные лица
- 1. Отдел клинической токсикологии, Департамент неотложной медицинской помощи, Университет Содружества Вирджинии, Ричмонд, штат Вашингтон, США,
- 2. Отделение медицинской токсикологии Отделение неотложной медицины Бригама и факультета женской больницы, Гарвардская медицинская школа и Гарвардская гуманитарная инициативаБостон, США,
- 3.Школа медицины Притцкера Чикагского университетаGlenviewUSA
Симптомы, лечение, опасности и многое другое
Беременность увеличивает вероятность пищевого отравления. Это может быть пугающим опытом для будущих родителей. Пищевое отравление во время беременности сопряжено с множеством рисков.
Гормональные изменения, происходящие во время беременности, могут изменить иммунную систему человека, делая его более восприимчивым к пищевым отравлениям.
Пищевое отравление может произойти после того, как человек съест или выпьет что-нибудь, содержащее бактерии, вирусы, паразиты или другие загрязнители.
Пищевое отравление во время беременности может привести к повреждению ребенка, ранним родам, потере беременности или мертворождению. Однако есть много способов предотвратить это или вылечить.
В этой статье объясняются симптомы пищевого отравления во время беременности, исследуются его возможные опасности и обсуждаются методы лечения и профилактики.
Общие симптомы пищевого отравления могут включать:
Время появления симптомов может варьироваться в зависимости от того, когда человек съел зараженную пищу и какой тип пищевого отравления у человека.
Тип пищевого отравления также может вызывать различные симптомы. По данным CDC, следующие типы пищевых отравлений имеют следующие симптомы:
Listeria
Вероятность заражения Listeria у беременных женщин в 10 раз выше, чем у населения в целом. Симптомы могут развиться от недели до месяца. Они могут включать:
Salmonella
Симптомы сальмонеллы могут начаться между 6 часами и 6 днями после контакта с зараженной пищей и могут включать:
Норовирус
Симптомы норовируса обычно начинаются через 12–48 часов после того, как человек съел зараженную пищу. или выпить.Симптомы норовируса включают:
- спазмы желудка
- диарея
- рвота
- тошнота
Человек может начать испытывать E. coli симптомы через 3–4 дня после употребления. зараженная еда или питье. Эти симптомы могут включать:
- спазмы желудка
- рвота
- диарея
Стафилококк (золотистый стафилококк)
Симптомы стафилококка могут возникать быстро, от 30 минут до 8 часов после употребления человеком пораженной пищи.Они могут включать:
- тошноту
- рвоту
- спазмы желудка
- диарею
Есть некоторые другие состояния, которые могут вызывать у человека симптомы, похожие на пищевое отравление.
Пищевое отравление или желудочный недуг?
Гастроэнтерит, или желудочно-кишечная инфекция, очень заразен и может легко передаваться от человека к человеку. Это воспаление кишечника. Загрязненная еда или напитки могут вызвать гастроэнтерит, но основной причиной обычно является бактериальная или вирусная инфекция.
Пищевое отравление обычно не заразно. Люди получат его только в то же время, что и кто-то другой, если они будут есть ту же зараженную пищу.
Узнайте больше о гастроэнтерите здесь.
Пищевое отравление или утреннее недомогание?
Утреннее недомогание также проявляется симптомами, сходными с симптомами пищевого отравления. У человека, страдающего утренним недомоганием, симптомы могут появиться в течение первых 12 недель беременности, но они могут появиться в любое время.
Пищевое отравление может быть опасным как для будущего ребенка, так и для его родителей.Это может вызвать серьезные проблемы со здоровьем ребенка, потерю беременности, преждевременные роды, мертворождение или даже смерть человека, вынашивающего ребенка.
Развивающийся плод должен получать как можно больше питательных веществ от своих родителей. Если родитель не может удерживать пищу в своем теле достаточно долго, чтобы организм мог усвоить питательные вещества, плод может не расти должным образом.
Человек с легкими симптомами может передать инфекцию своему будущему ребенку во время беременности, даже если родители не узнают, что у него пищевое отравление.
Новорожденные также могут испытывать проблемы со здоровьем и даже могут родиться с пищевым отравлением, если у носителя ребенка есть инфекция.
Хотя беременным следует всегда посещать врача, если у них есть симптомы пищевого отравления, есть некоторые вещи, которые они могут сделать и дома, чтобы помочь.
Foods
Человеку может быть трудно съесть что-нибудь при пищевом отравлении. Однако беременному человеку необходимо есть, чтобы поддерживать свои силы и обеспечивать достаточное количество еды для себя и будущего ребенка.Лучше всего есть мягкую, нежирную пищу, которая поможет сохранить спокойствие желудка.
Продукты, которые они могут съесть, включают:
- соленые крекеры
- тосты
- яблочное пюре
- картофельное пюре
- вареный рис
Напитки
Человек с пищевым отравлением имеет высокий риск развития обезвоживания. Поэтому очень важно следить за тем, чтобы они потребляли достаточное количество жидкости. Простые способы восполнить потерю жидкости включают питье:
Растворы или соли для пероральной регидратации также могут помочь заменить глюкозу и электролиты.Они состоят из воды с дополнительным количеством соли и глюкозы, которые помогают организму регидратировать.
Природные средства защиты
Имбирь обладает свойствами, облегчающими тошноту и рвоту. Имбирный чай может помочь человеку, если он испытывает эти симптомы.
Узнайте больше о преимуществах имбирного чая здесь.
Человек должен обратиться к врачу, если он беременен и подозревает пищевое отравление. Несмотря на то, что большинство людей выздоравливают от пищевого отравления без обращения за медицинской помощью, беременный человек также должен учитывать здоровье будущего ребенка.
Беременным следует немедленно обратиться к врачу, если у них появятся какие-либо из следующих симптомов:
Хотя риск пищевого отравления во время беременности может быть пугающим, есть способы предотвратить его.
Типы продуктов, которых следует избегать
Пищевое отравление может быть вызвано целым рядом различных пищевых продуктов, но есть шаги, которые люди могут предпринять, чтобы снизить свой риск. Например:
Мясо и птица
Всегда следите за тем, чтобы они были прожарены. Это снизит риск развития пищевого отравления.Термометр для мяса может помочь человеку проверить, достигло ли мясо минимальной безопасной внутренней температуры. Например, человек должен готовить говядину, свинину, стейки и отбивные при температуре не менее 145 ° F (63 ° C), давая мясу 3 минуты отдыха после приготовления.
Овощи
Немытые овощи и сырые овощи могут вызвать у человека пищевое отравление. Обязательно тщательно мойте все овощи.
Яйца
Потребление сырых или недоваренных яиц увеличивает риск заболеваний пищевого происхождения.Пастеризованные яйца несут меньший риск.
Молоко
Непастеризованное молоко может увеличить риск пищевого отравления беременной. Сюда входят сыры, приготовленные из непастеризованного молока.
Морепродукты
Беременным следует избегать сырой или недоваренной рыбы, например суши. Приготовленные морепродукты, рыбные консервы и морепродукты несут меньший риск возникновения болезней пищевого происхождения.
Другие продукты, которых следует избегать беременным, включают:
- сырые ростки
- салаты из деликатесов
- паштеты
Беременным следует также избегать мясных деликатесов и хот-догов, если они не приготовлены при температуре 165ºF (74ºC) или выше.
Советы по безопасности пищевых продуктов
Центры по контролю и профилактике заболеваний (CDC) рекомендуют четыре совета по безопасности пищевых продуктов, чтобы попытаться избежать пищевого отравления:
Очистите
Перед приготовлением пищи убедитесь, что все в чистоте. Это включает мытье рук и работу с чистой посудой и разделочными досками на только что очищенных столешницах. Это снижает риск заражения.
Ополаскивание свежих фруктов и овощей под проточной водой может удалить микробы, которые могут вызвать пищевое отравление.
Отдельно
Избегайте перекрестного заражения, следя за тем, чтобы вся посуда, соприкасающаяся с сырыми продуктами, не касалась приготовленных или готовых к употреблению продуктов.
Храните сырое мясо, птицу, морепродукты и яйца отдельно от других продуктов при покупке продуктов и после возвращения домой, от хранения их в холодильнике до приготовления блюд.
Cook
Используйте термометр, чтобы определить, достаточно ли высокая внутренняя температура их пищи, чтобы убить микробы, которые могут вызвать пищевое отравление.
Chill
Охладите скоропортящиеся продукты как можно скорее, убедившись, что в холодильнике поддерживается температура 40 ° F (4 ° C) или ниже. Размораживайте замороженные продукты в холодильнике, в холодной воде или в микроволновой печи. Когда пища размораживается на прилавке, бактерии могут быстро размножаться в любых частях пищи, которые достигают комнатной температуры.
По данным Центров по контролю и профилактике заболеваний (CDC), 48 миллионов человек ежегодно заболевают болезнями пищевого происхождения. 128000 из этих людей нуждаются в госпитализации, 3000 из них скончались.
Беременные более подвержены пищевым отравлениям.
Пищевое отравление обычно проходит через несколько дней, но для беременных оно может быть серьезным и даже смертельным заболеванием. Соблюдение правил безопасности пищевых продуктов может помочь беременным избежать пищевого отравления, обеспечить безопасную и здоровую беременность и избежать любых связанных с этим проблем для них и их ребенка.
Токсоплазмоз — Симптомы и причины
Обзор
Токсоплазмоз (tok-so-plaz-MOE-sis) — это заболевание, которое возникает в результате заражения паразитом Toxoplasma gondii, одним из самых распространенных паразитов в мире.Заражение обычно происходит в результате употребления в пищу недостаточно приготовленного зараженного мяса, контакта с инфицированными кошачьими фекалиями или передачи инфекции от матери ребенку во время беременности.
Токсоплазмоз может вызывать симптомы, похожие на грипп, у некоторых людей, но у большинства заболевших никогда не появляются признаки и симптомы. Для младенцев, рожденных от инфицированных матерей, и для людей с ослабленной иммунной системой токсоплазмоз может вызвать серьезные осложнения.
Если вы в целом здоровы, не беременны и у вас диагностирован токсоплазмоз, вам, вероятно, не потребуется никакого лечения, кроме консервативного.Если вы беременны или имеете пониженный иммунитет, вам может потребоваться медицинская помощь, чтобы избежать серьезных осложнений. Однако лучший подход — это профилактика.
Симптомы
Большинство здоровых людей, инфицированных токсоплазмозом, не имеют никаких признаков или симптомов и не знают, что они инфицированы. У некоторых людей, однако, появляются признаки и симптомы, похожие на симптомы гриппа, в том числе:
- Боли в теле
- Увеличение лимфатических узлов
- Головная боль
- Лихорадка
- Усталость
У людей с ослабленной иммунной системой
Если у вас ВИЧ / СПИД , вы получаете химиотерапию или недавно перенесли трансплантацию органа, перенесенная ранее токсоплазменная инфекция может возобновиться.В этом случае у вас могут развиться более серьезные признаки и симптомы инфекции, в том числе:
- Головная боль
- Путаница
- Плохая координация
- Изъятия
- Проблемы с легкими, которые могут напоминать туберкулез или пневмонию, вызванную Pneumocystis jiroveci, распространенную оппортунистическую инфекцию, которая встречается у людей с СПИДом
- Затуманенное зрение из-за тяжелого воспаления сетчатки (глазного токсоплазмоза)
У младенцев
Если вы впервые заразились незадолго до или во время беременности, вы можете передать инфекцию своему ребенку (врожденный токсоплазмоз), даже если у вас нет признаков и симптомов.
Ваш ребенок подвергается наибольшему риску заражения токсоплазмозом, если вы заразились в третьем триместре, и наименьшему риску, если вы заразились в течение первого триместра. С другой стороны, чем раньше у вас возникнет инфекция, тем серьезнее будут последствия для вашего ребенка.
Многие ранние инфекции заканчиваются мертворождением или выкидышем. Выжившие младенцы, скорее всего, родятся с серьезными проблемами, такими как:
- Изъятия
- Увеличение печени и селезенки
- Пожелтение кожи и белков глаз (желтуха)
- Тяжелые глазные инфекции
Лишь у небольшого числа детей с токсоплазмозом признаки заболевания проявляются при рождении.Часто у инфицированных младенцев не появляются признаки, которые могут включать потерю слуха, умственную отсталость или серьезные глазные инфекции, до подросткового возраста или позже.
Когда обращаться к врачу
Если вы живете с ВИЧ или СПИДом , беременны или планируете забеременеть, поговорите со своим врачом о тестировании, если вы считаете, что могли заразиться токсоплазмозом.
Признаки и симптомы тяжелого токсоплазмоза — помутнение зрения, спутанность сознания, потеря координации — требуют немедленной медицинской помощи, особенно если ваша иммунная система ослаблена.
Причины
Toxoplasma gondii (T. gondii) — одноклеточный паразитический организм, который может инфицировать большинство животных и птиц. Поскольку T. gondii инфекционных организмов выделяются только с фекалиями кошек, дикие и домашние кошки являются основным хозяином паразита.
Хотя вы не можете «заразиться» токсоплазмозом от инфицированного ребенка или взрослого, вы можете заразиться, если вы:
- Контакт с кошачьими фекалиями, содержащими паразита. Вы можете случайно проглотить паразитов, если дотронетесь до рта после работы в саду, очистки туалета или прикосновения к чему-либо, что контактировало с инфицированными кошачьими фекалиями. Кошки, которые охотятся или которых кормят сырым мясом, чаще всего являются укрытием для T. gondii .
- Ешьте или пейте зараженную пищу или воду. Ягненок, свинина и оленина особенно подвержены заражению T. gondii . Иногда паразит может содержаться в непастеризованных молочных продуктах.Вода, загрязненная T. gondii , в Соединенных Штатах не распространена.
- Используйте загрязненные ножи, разделочные доски или другую посуду. Кухонная утварь, соприкасающаяся с сырым мясом, может служить убежищем для паразитов, если посуду тщательно не мыть в горячей мыльной воде.
- Ешьте немытые фрукты и овощи. На поверхности фруктов и овощей могут находиться паразиты. На всякий случай тщательно вымойте и очистите все продукты, особенно те, которые вы едите в сыром виде.
- Получить трансплантат инфицированного органа или перелить кровь. В редких случаях токсоплазмоз может передаваться при трансплантации органов или переливании крови.
Когда человек заражается T. gondii , паразит образует цисты, которые могут поражать практически любую часть тела — часто мозг и мышечную ткань различных органов, включая сердце.
Если вы в целом здоровы, ваша иммунная система держит паразитов под контролем.Они остаются в вашем теле в неактивном состоянии, обеспечивая вам пожизненный иммунитет, чтобы вы не могли снова заразиться паразитом. Но если ваша иммунная система ослаблена болезнью или некоторыми лекарствами, инфекция может быть реактивирована, что приведет к серьезным осложнениям.
Факторы риска
Любой человек может заразиться токсоплазмозом. Паразит встречается по всему миру.
Вы подвергаетесь риску серьезных проблем со здоровьем в результате заражения токсоплазмозом, если:
- У вас ВИЧ / СПИД . Многие люди с ВИЧ / СПИДом также болеют токсоплазмозом, либо недавняя инфекция, либо старая инфекция, которая реактивировалась.
- Вы проходите курс химиотерапии. Химиотерапия влияет на вашу иммунную систему, усложняя организму борьбу даже с незначительными инфекциями.
- Вы принимаете стероиды или другие иммунодепрессанты. Лекарства, применяемые для лечения некоторых незлокачественных заболеваний, подавляют вашу иммунную систему и повышают вероятность развития осложнений токсоплазмоза.
Осложнения
Если у вас нормальная иммунная система, вы вряд ли столкнетесь с осложнениями токсоплазмоза, хотя в остальном у здоровых людей иногда развиваются глазные инфекции. Без лечения эти инфекции могут привести к слепоте.
Но если ваша иммунная система ослаблена, особенно в результате ВИЧ / СПИДа , токсоплазмоз может привести к судорогам и опасным для жизни заболеваниям, таким как энцефалит — серьезная инфекция мозга.
У людей с СПИДом нелеченый энцефалит, вызванный токсоплазмозом, приводит к летальному исходу.Рецидивы — постоянная проблема для людей с токсоплазмозом, у которых также ослаблена иммунная система.
У детей с врожденным токсоплазмозом могут развиться инвалидизирующие осложнения, включая потерю слуха, умственную отсталость и слепоту.
Профилактика
Определенные меры предосторожности могут помочь предотвратить токсоплазмоз:
- Надевайте перчатки, когда садитесь в сад или обрабатываете почву. Надевайте перчатки всякий раз, когда вы работаете на открытом воздухе, а после этого тщательно мойте руки с мылом.
- Не ешьте сырое или недоваренное мясо. В мясе, особенно баранине, свинине и говядине, могут быть скопления токсоплазм. Не пробуйте мясо, пока оно полностью не приготовится. Избегайте сырого вяленого мяса.
- Тщательно вымойте кухонную утварь. После приготовления сырого мяса вымойте разделочные доски, ножи и другую посуду в горячей мыльной воде, чтобы предотвратить перекрестное загрязнение других продуктов. Мойте руки после работы с сырым мясом.
- Вымойте все фрукты и овощи. Очистите свежие фрукты и овощи, особенно если вы планируете есть их в сыром виде. По возможности удаляйте кожуру, но только после мытья.
- Не пейте непастеризованное молоко. Непастеризованное молоко и другие молочные продукты могут содержать паразитов токсоплазмы.
- Крышка детской песочницы. Если у вас есть песочница, накройте ее, когда дети не играют в ней, чтобы кошки не использовали ее в качестве лотка.
Для любителей кошек
Если вы беременны или иным образом подвержены риску токсоплазмоза или его осложнений, примите следующие меры, чтобы защитить себя:
- Помогите своей кошке оставаться здоровой. Держите кошку в помещении и кормите ее сухим или консервированным кормом, а не сырым мясом. Кошки могут заразиться после употребления в пищу зараженной добычи или недоваренного мяса, содержащего паразита.
- Избегайте бездомных кошек и котят. Хотя всем бездомным животным нужен хороший дом, лучше позволить кому-нибудь их усыновить. У большинства кошек нет признаков инфекции, вызванной T. gondii , и, хотя их можно обследовать на токсоплазмоз, получение результатов может занять до месяца.
- Попросите кого-нибудь почистить туалетный лоток вашей кошки. Если это невозможно, наденьте перчатки и маску, чтобы сменить подстилку. Затем хорошо вымойте руки. Ежедневно меняйте подстилку, чтобы выделенные цисты не успели заразиться.
13 октября 2020 г.
Беременность и токсоплазмоз | Общество защиты животных США
Миф о кошках, вызывающих токсоплазмоз беременных женщин, долгое время приносил страдания.Беременные женщины могут передавать токсоплазмоз, редкое паразитарное заболевание, своим нерожденным детям, а инфекция токсоплазмоза может привести к выкидышу или вызвать у них уродство.
Поскольку токсоплазмоз может передаваться через контакт с кошачьими фекалиями, многим беременным женщинам советуют снизить риск, отдавая своих кошек или выставляя кошек на улицу. Ни то, ни другое не требуется.
CDC утверждает, что ваша кошка не самая большая угроза
Маловероятно, что ваша кошка заразит вас токсоплазмозом.Фактически, согласно Центрам по контролю и профилактике заболеваний, «люди с большей вероятностью заразятся [токсоплазмозом] от употребления сырого мяса или от садоводства». Чтобы помочь вам и вашему ребенку быть в безопасности, HSUS собрал советы по предотвращению заражения токсоплазмозом.
Другие животные могут передавать токсоплазмоз
Кошки заражаются токсоплазмозом в результате употребления в пищу зараженного сырого мяса, птиц, мышей или почвы. Но кошки — не единственные животные, которые могут передавать это заболевание, они — единственные виды, которые выделяют инфекционную стадию с фекалиями.Люди могут заразиться токсоплазмозом и от зараженного, недоваренного мяса других животных.
Понимание болезни поможет вам чувствовать себя в большей безопасности
Понимание жизненного цикла Toxoplasma gondii (T. gondii) и роли кошек в передаче болезни может развеять опасения относительно роли кошек в заболевании.
T. gondii — простейший организм, который может инфицировать всех млекопитающих, которые служат промежуточными хозяевами. Как только кошка заражается токсоплазмозом, она обычно приобретает иммунитет и лишь в редких случаях может заразиться повторно.Таким образом, обычно только во время первого контакта кошки с T. gondii она выделяет потенциально инфекционные ооцисты (размножающиеся микроорганизмы). Кроме того, ооцисты не сразу становятся инфекционными, поэтому требуется инкубационный период от одного до пяти дней.
Как люди заражаются токсоплазмозом
Чаще всего люди заражаются этим заболеванием от недоваренного мяса, которое содержит T. gondii в тканевых цистах. Менее распространенный метод заражения — прямое попадание в организм инфекционных ооцист.Наконец, трансплацентарная передача болезни нерожденному ребенку может произойти, если мать заразится первичной инфекцией во время беременности.
Вероятность заражения токсоплазмозом
Поскольку кошкам трудно передать токсоплазмоз непосредственно тем, кто ухаживает за ними, беременная женщина, как правило, вряд ли заразится от своей домашней кошки.
Несколько факторов снижают вероятность такой передачи.
- Заражаются только кошки, проглотившие тканевые цисты.В популяции кошачьих это будет ограничиваться уличными кошками, которые охотятся и едят грызунов, а также кошками, которых хозяева кормят сырым мясом.
- Обычно кошка выделяет ооцисты только при первом контакте с T. gondii, и это продолжается всего две недели. Кошка, охотящаяся на открытом воздухе, часто заражается этой болезнью еще будучи котенком, и поэтому вероятность передачи инфекции с возрастом снижается.
- Поскольку ооцисты становятся заразными только через один-пять дней, заражение этой болезнью маловероятно, если вы ежедневно чистите кошачий туалетный лоток.
- Поскольку ооцисты передаются при приеме внутрь, чтобы заразиться токсоплазмозом, женщина должна контактировать с зараженными фекалиями в туалетном лотке, а затем, не мыть рук, дотронуться до рта или иным образом передать зараженные фекалии в свою пищеварительную систему. .
Принять меры по защите от токсоплазмоза
Несмотря на то, что вероятность заражения токсоплазмозом от кошки маловероятна, следует проявлять максимальную осторожность.Следующие рекомендации помогут владельцам кошек, ожидающим ребенка, снизить риск заражения токсоплазмозом.
- Избегайте недоваренного мяса.
- Тщательно вымойте все сырые овощи.
- Вымойте все разделочные доски и посуду, которые могли соприкасаться с мясом, прежде чем использовать их.
- Надевайте перчатки при работе в саду или при работе в почве по другим причинам. Если вы не надеваете перчатки, после этого тщательно вымойте руки.
- Попросите супруга, друзей или соседей помочь с туалетом, пока вы беременны.
- Если вам не помогают содержать ящик для туалета в чистоте, наденьте резиновые перчатки при смене подстилки и после этого тщательно вымойте руки.
- Ежедневно меняйте наполнитель для кошачьего туалета.
- Держите кошку дома.
Последняя мысль
Разумные меры предосторожности защитят вас от токсоплазмоза во время беременности, а избавление от кошки будет ненужной жестокостью для вас обоих. Если вы беспокоитесь о своем благополучии, вам гораздо лучше наслаждаться любовью и общением кошки на протяжении всей беременности и после рождения ребенка.
Беременность: химические вещества, косметика и радиация
Обзор темы
Химическое воздействие
Позаботьтесь о защите развивающегося плода от опасных веществ во время беременности:
- Испарения пестицидов , бытовых чистящих средств и краски могут быть вредными для развивающегося плода, особенно в первом триместре . Пока вы беременны, используйте средства для чистки, не содержащие химикатов. Если вам необходимо использовать химические чистящие средства, наденьте перчатки, проветрите помещение и избегайте вдыхания паров.
- Воздействие свинца может вызвать выкидыш, и эксперты сообщают, что дети матерей, подвергшихся воздействию свинца во время беременности, могли иметь задержку в развитии. сноска 1 Беременная женщина, подвергшаяся воздействию свинца, также может передать его своему плоду через плаценту. Дополнительные сведения см. В разделе «Отравление свинцом».
- Воздействие ртути может вызвать легкое или серьезное повреждение нервной системы. До и во время беременности и кормления грудью примите меры, чтобы избегать рыбы с высоким содержанием ртути, такой как акула, рыба-меч, королевская макрель, марлин, апельсиновый хищник, большеглазый тунец и кафельник из Мексиканского залива. сноска 2
Лак для ногтей, искусственные ногти, краски для волос и перманенты для волос содержат сильнодействующие химические вещества. Существует не так много исследований об использовании этих продуктов во время беременности. Всегда полезно уменьшить воздействие этих химикатов и убедиться, что комната хорошо проветривается. Посетите веб-сайт https://mothertobaby.org (от Организации тератологических информационных служб) для получения дополнительной информации о влиянии химических веществ на плод.
Радиационное облучение: рентгеновские лучи, авиаперелеты и электроприборы
Один диагностический рентгеновский снимок, например стоматологический рентгеновский снимок, не вредит вашему плоду. сноска 3 Но все же рекомендуется избегать ненужных рентгеновских лучей. Если необходим рентген, обязательно сообщите лаборанту, что вы беременны. Многие рентгеновские снимки можно отложить до наступления беременности. Если рентгеновские снимки необходимы, их можно сделать с помощью свинцового фартука, закрывающего живот.
Если вы часто путешествуете самолетом по делам или в качестве пилота авиакомпании, бортпроводника, маршала авиации или курьера, вы можете превысить предел космической радиации, который считается безопасным во время беременности (1 миллизиверт, или мЗв).Хотя случайные полеты не представляют опасности, частые внутренние полеты на малой высоте или несколько международных полетов на большой высоте могут увеличить ваше радиационное воздействие. сноска 4
Не было доказано, что излучение электроприборов, таких как телевизоры, компьютеры или электрические одеяла (электромагнитное излучение), вызывает врожденные дефекты. Электрические одеяла или водонагреватели можно использовать для обогрева кровати, но рекомендуется выключать их, когда вы ложитесь спать, чтобы не перегреться.
Ссылки
Цитаты
- Шеннон М.В. (2007). Вести. В MW Shannon et al., Eds., , «Клиническое лечение отравлений и передозировки наркотиков» Хаддада и Винчестера , 4-е изд., Стр. 1129–1146. Филадельфия: Сондерс Эльзевьер.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США и Агентство по охране окружающей среды США (2017). Употребление рыбы: что следует знать беременным женщинам и родителям. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США и Агентство по охране окружающей среды США . www.fda.gov/Food/FoodborneIllnessContaminants/Metals/ucm393070.htm. По состоянию на 3 апреля 2017 г.
- Каннингем Ф. Г. и др. (2010). Общие соображения и материнская оценка. В Williams Obstetrics , 23-е изд., Стр. 912–925. Нью-Йорк: Макгроу-Хилл.
- Американский колледж акушеров и гинекологов (2009 г.). Авиаперелеты во время беременности.Заключение комитета ACOG № 443. Акушерство и гинекология , 114 (4): 954–955.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Элизабет Т.Руссо — терапевт
Киртли Джонс — акушерство и гинекология
По состоянию на: 8 октября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины — семейная медицина и Адам Хусни, доктор медицины — семейная медицина, и Кэтлин Ромито, доктор медицины — семейная медицина, и Элизабет Т.Руссо, врач-терапевт, Киртли Джонс, врач-акушерство и гинекология,
Шеннон МВт (2007). Вести. В MW Shannon et al., Eds., Haddad and Winchester’s Clinical Management of Poisoning and Drug Overdose , 4-е изд., Стр. 1129-1146. Филадельфия: Сондерс Эльзевьер.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США и Агентство по охране окружающей среды США (2017). Употребление рыбы: что следует знать беременным женщинам и родителям. U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов и Агентство по охране окружающей среды США . www.fda.gov/Food/FoodborneIllnessContaminants/Metals/ucm393070.htm. По состоянию на 3 апреля 2017 г.
Cunningham FG, et al. (2010). Общие соображения и материнская оценка. В Williams Obstetrics , 23-е изд., Стр. 912-925. Нью-Йорк: Макгроу-Хилл.
Американский колледж акушеров и гинекологов (2009 г.). Авиаперелеты во время беременности. Заключение Комитета ACOG № 443. Акушерство и гинекология , 114 (4): 954-955.
Отравление свинцом | Марш десятицентовиков
Что такое свинец и отравление свинцом?
Свинец — это металл, который выходит из земли, но может находиться в воздухе, воде и пище. Вы не можете увидеть, понюхать или попробовать его на вкус. Высокий уровень свинца в организме (так называемое отравление свинцом) может вызвать серьезные проблемы со здоровьем для вас и вашей семьи.
Большая часть свинца поступает из краски в старых домах. Когда старая краска трескается или отслаивается, образуется пыль, содержащая свинец.Пыль может быть слишком мелкой, чтобы ее можно было увидеть. Вы можете дышать пылью и не знать этого.
Есть ли у вас риск отравления свинцом?
Вы и ваша семья можете иметь высокий уровень свинца в организме с большей вероятностью, чем другие, если:
- Ваша питьевая вода содержит большое количество свинца.
- Вы живете или работаете в старом доме, в котором есть свинцовая краска.
- Вы живете или недавно жили в месте, где много свинца, например, рядом с рудником, плавильным заводом или в стране, где до сих пор используют этилированный бензин.
- Вы работаете или живете с кем-то, кто работает со свинцом, например, в ремонте автомобилей, строительстве или на заводе, производящем краску, батареи, пластмассы или корабли.
- Вы используете или работаете с керамической посудой, глазированной свинцом.
- Вы едите непродовольственные товары, например глину или грязь. Это называется пика. Сообщите своему врачу, если у вас или у кого-либо из членов вашей семьи есть пика.
- Вы используете растительные продукты или добавки, которые могут содержать свинец.
Общие источники свинца в домах и вокруг них в США включают:
- Принадлежности для декоративно-прикладного искусства, такие как масляные краски, керамическая глазурь и материалы, используемые для изготовления витражей
- Консервы, конфеты, игрушки и косметика, произведенные за пределами США
- Ювелирные изделия
- Посуда из свинцового хрусталя и керамическая посуда.Не используйте их для приготовления пищи или еды. Керамика, которую вы покупаете в магазине, может быть безопаснее, чем керамика, сделанная мастерами. Всегда проверяйте этикетку продукта, чтобы убедиться, что ваши блюда безопасны для приготовления и употребления в пищу.
- Свинцовая краска и пыль в домах, построенных до 1978 года, и краска, используемая для старых игрушек
- Почва
- Вода из колодцев или по старым трубам
Если вы или ваш партнер работаете с лидом:
- Примите душ и переоденьтесь (включая обувь) перед тем, как пойти домой с работы.
- Стирайте рабочую одежду на работе или стирайте ее дома отдельно от остального белья.
- Вымойте руки перед едой.
Грифель карандаша — это не то же самое, что металлический грифель. Это не повод для всего — это действительно вещество под названием графит. Не беспокойтесь о том, что вы можете подвергнуться воздействию свинца из-за жевания карандаша или застревания за кончик карандаша.
Может ли отравление свинцом повлиять на беременность?
Да.Вы можете передать свинец своему ребенку через плаценту. Плацента растет в матке (матке) и снабжает ребенка пищей и кислородом через пуповину.
Воздействие высоких уровней свинца до и во время беременности может вызвать:
- Проблемы с фертильностью, например снижение количества сперматозоидов или ненормальное количество сперматозоидов.Сперма в сперме мужчины оплодотворяет яйцеклетку женщины, чтобы она забеременела. Количество сперматозоидов — это количество сперматозоидов в сперме мужчины при эякуляции.
- Высокое кровяное давление (также называемое гипертонией). Это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Высокое кровяное давление может вызвать проблемы во время беременности.
- Проблемы с развитием мозга и нервной системы вашего ребенка. Нервная система включает мозг, спинной мозг и нервы.Ваша нервная система помогает вам двигаться, думать и чувствовать. Младенцы, подвергшиеся воздействию свинца до рождения, могут иметь проблемы с обучением и замедлять рост.
- Преждевременные роды. Это слишком ранние роды, до 37 недель беременности.
- Низкая масса тела при рождении. Это когда ваш ребенок при рождении весит менее 5 фунтов 8 унций.
- Выкидыш. Это когда ребенок умирает в утробе матери до 20 недели беременности.
Во время беременности употребление в пищу продуктов с определенными витаминами и питательными веществами может помочь усвоить свинец из вашего тела и защитить вашего растущего ребенка. Если вы беременны и думаете, что можете подвергнуться воздействию свинца, ешьте продукты, содержащие:
- Кальций, включая молоко, йогурт, сыр и зеленые листовые овощи
- Железо, включая нежирное красное мясо, фасоль, крупы и шпинат
- Витамин C, включая апельсины, зеленый и красный перец, брокколи, помидоры и соки
Если вы беременны, не принимайте растительные продукты или пищевые добавки, потому что некоторые из них могут содержать свинец.Травяной продукт, такой как пилюли или чай, изготавливается из растений, используемых в кулинарии. Добавка — это продукт, который вы принимаете, чтобы восполнить определенные питательные вещества, которых вам не хватает в еде, которую вы едите. Если вы все же принимаете растительный продукт или добавку во время беременности, сообщите об этом своему врачу.
Если вы беременны и работаете со свинцом, поговорите со своим начальником об изменении должностных обязанностей, чтобы обезопасить вас и вашего ребенка во время беременности.
Как отравление свинцом влияет на детей?
Дети младше 6 лет могут серьезно пострадать от свинца. Это может повлиять на развитие мозга и тела. Очень высокий уровень может стать причиной смерти.Признаки и симптомы отравления свинцом у детей включают:
- раздражительность или утомляемость (сильная усталость)
- Боль в животе и запор. Запор — это когда у вас нет дефекации, они случаются нечасто или стул (фекалии) с трудом отходит.
- Задержки в развитии и проблемы с обучением.Задержки в развитии — это когда ваш ребенок не достигает вех в развитии, когда ожидалось. Веха в развитии — это навык или деятельность, которые большинство детей могут выполнять в определенном возрасте. Вехи включают сидение, ходьбу, разговор, навыки общения и мышления.
- Потеря слуха
- Потеря аппетита и похудание
- Рвота
Если вы подозреваете, что у вашего ребенка отравление свинцом, сообщите об этом его лечащему врачу.Его врач может проверить его уровень свинца с помощью анализа крови.
Как отравление свинцом влияет на взрослых?
Свинец нацелен на нервную систему человека, поэтому он может вызвать такие проблемы, как делирий (неспособность ясно мыслить), судороги, кому и смерть.Но большинство людей, страдающих отравлением свинцом, не знают, что у них это есть. Признаки и симптомы отравления свинцом у взрослых включают:
- Боль в животе и запор
- Усталость (чувство сильной усталости)
- Головная боль
- Высокое кровяное давление или анемия. Анемия — это когда у вас недостаточно здоровых эритроцитов для переноса кислорода в остальную часть вашего тела.
- Потеря аппетита или потеря веса
- Расстройства настроения, например депрессия. Депрессия — это заболевание, при котором сильное чувство печали длится долгое время и мешает вашей повседневной жизни. Чтобы поправиться, нужно лечение.
- Боль в мышцах или суставах или боль, онемение или покалывание в руках и ногах
- Проблемы с концентрацией или запоминанием вещей
Если вы считаете, что вы или кто-то из членов вашей семьи отравился свинцом, сообщите об этом своему врачу.Ваш врач может проверить уровень свинца с помощью анализа крови.
Безопасно ли кормить грудью, если вы подверглись воздействию свинца?
Если вы считаете, что подверглись воздействию свинца и кормите грудью или планируете кормить грудью, сообщите об этом своему провайдеру.Она может проверить ваши уровни свинца, чтобы узнать, безопасно ли грудное вскармливание для вашего ребенка. Если в вашем организме содержится более 40 мкг / дл свинца, кормить грудью небезопасно. Выкачайте грудное молоко и выливайте его, пока уровень свинца не станет безопасным.
Как вы можете защитить себя и свою семью от свинца в краске в вашем доме?
Краска на основе свинца и пыль со свинцом являются наиболее опасными источниками свинца для младенцев и детей в Соединенных Штатах.Свинцовая краска в домах, построенных до 1978 года, может отслаиваться, отслаиваться и образовывать пыль. Вдыхание или проглатывание стружки или пыли может быть опасным. Дети младше 6 лет подвергаются наибольшему риску, потому что они часто берут в рот руки, игрушки и другие предметы. Они могут быть покрыты свинцовой стружкой или пылью.
Если ваш дом был построен после 1978 года, вам, вероятно, не стоит беспокоиться о свинце в вашем доме.Если ваш дом был построен до 1978 года, вот что вы можете сделать, чтобы защитить свою семью от воздействия свинца в краске:
- Обратите внимание на отслаивающуюся или потрескавшуюся краску. Промойте его водой.
- Если вы делаете реконструкцию или ремонт, держитесь подальше от дома, особенно комнат, где краска шлифуется или царапается.
- Содержите полы, веранды, окна, подоконники и другие плоские поверхности в чистоте от пыли.
- Вымойте руки перед едой. Научите этому и своих детей.
- Проверьте свой дом на наличие свинца. Ваш местный отдел здравоохранения может помочь вам найти инспектора. Если инспектор обнаружит свинец в вашем доме, наймите обученных рабочих для его удаления. Держитесь подальше от дома, пока поводок не будет удален. Если вы сдаете в аренду, ваш домовладелец несет ответственность за безопасный ремонт. Если вам нужна помощь в разговоре с домовладельцем о свинце, обратитесь в местный отдел здравоохранения.Для получения дополнительной информации о том, как удалить свинец из вашего дома, посетите Агентство по охране окружающей среды или свяжитесь с Национальным центром информации по свинцу по телефону (800) 424-LEAD (5323).
Как можно защитить себя и свою семью от свинца в питьевой воде?
Питьевая вода может содержать свинец, если у вас дома есть свинцовые трубы или если вы используете колодезную воду.Кипячение не избавляет от свинца.
Если вы считаете, что ваша питьевая вода содержит свинец:
- Для приготовления пищи и питья используйте бутилированную или фильтрованную воду. Если вы используете водопроводную воду, используйте только холодную воду для питья и приготовления пищи.Вода из труб холодной воды содержит меньше свинца, чем вода из труб горячей воды. Перед использованием налейте холодную воду из-под крана на 1-2 минуты. Наполните емкости холодной водой из-под крана, чтобы использовать их позже.
- Протестируйте свои трубы. Обратитесь в местный отдел здравоохранения или водоснабжения, чтобы узнать, как проверить трубы на наличие свинца.
- Если вы используете воду из колодца, свяжитесь с горячей линией безопасной питьевой воды Агентства по охране окружающей среды (EPA) по телефону (800) 426-4791 для получения информации о проверке воды на содержание свинца.



 И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.

 Токсикоз «реагирует» на резкие запахи и вкусы, поэтому на ранних сроках будущей маме нужно исключить из рациона жирные, копченые, острые блюда, ограничить потребление жареного мяса, рыбы. Проще говоря, убрать все то, что и без беременности бросает серьезный вызов пищеварению.
Токсикоз «реагирует» на резкие запахи и вкусы, поэтому на ранних сроках будущей маме нужно исключить из рациона жирные, копченые, острые блюда, ограничить потребление жареного мяса, рыбы. Проще говоря, убрать все то, что и без беременности бросает серьезный вызов пищеварению. А вот йога — очень даже, и она может принести облегчение.
А вот йога — очень даже, и она может принести облегчение. ; Olshan, A. F.; Savitz, D. A.; Herring, A. H.; Daniels, J. L.; Peterson, H. B.; Martin, S. L.; et al. (Sep 22, 2010). Severity and duration of nausea and vomiting symptoms in pregnancy and spontaneous abortion. Human Reproduction. 25 (11): 2907–12.
; Olshan, A. F.; Savitz, D. A.; Herring, A. H.; Daniels, J. L.; Peterson, H. B.; Martin, S. L.; et al. (Sep 22, 2010). Severity and duration of nausea and vomiting symptoms in pregnancy and spontaneous abortion. Human Reproduction. 25 (11): 2907–12.


Добавить комментарий