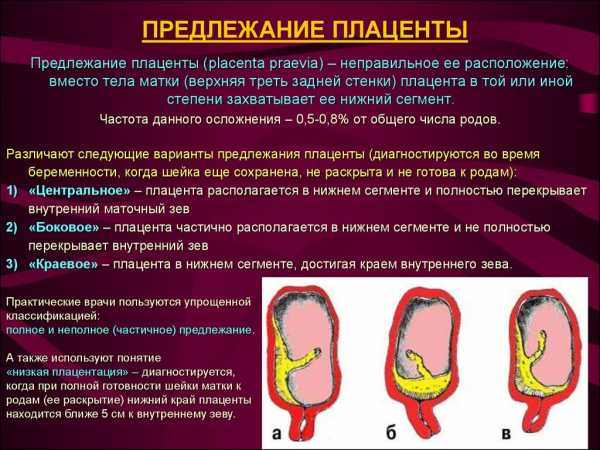
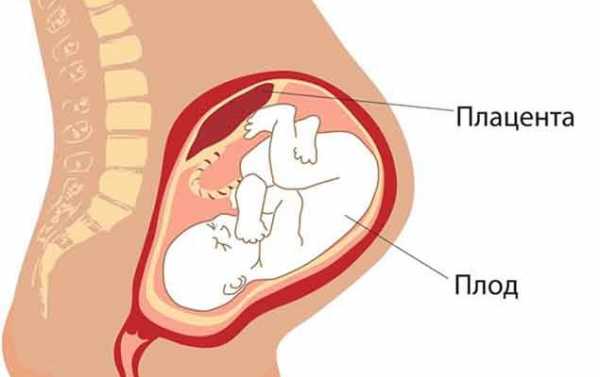
Низкая плацентация при беременности — причины и лечение
Беременность — лучший период в жизни каждой женщины. Ожидание чуда, прекрасное чувство биения сразу двух сердец — своего и маленького, постукивание зародившегося малыша. Ничего более нежного и трепетного невозможно себе представить. Но, кроме всего этого, беременность — это еще и самый волнительный период; период, когда женщина как никогда обеспокоена состоянием своего здоровья. Главной защитой малыша в период беременности, безусловно, является плацента. Это утолщённая часть зародышевой оболочки, она помогает питаться и дышать маленькому, способствует его иммунологической защите. Образуется плацента вокруг оплодотворенной яйцеклетки — в стенке матки.
Низкая плацентация при беременности: что это такое
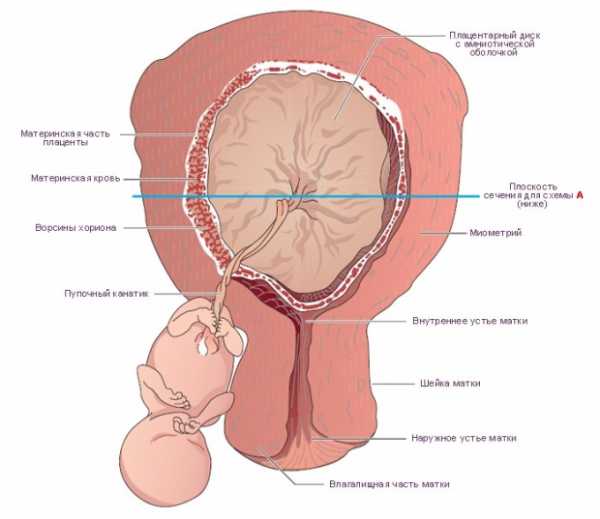
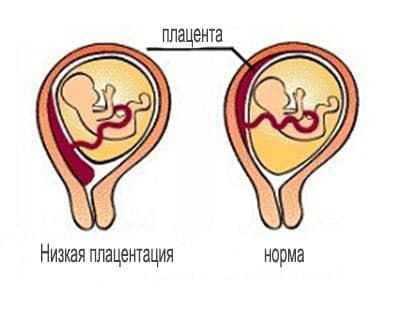
Как правило, плацента крепится в непосредственной близости ко дну (самой верхней точке) матки, поскольку именно здесь создаются самые благоприятные для ее нормального функционирования условия, в частности прекрасно налажен кровоток в сосудах. Нормально расположенной считается плацента, образующаяся на расстоянии не менее 6 см от маточного зева.
Случаи, когда плацента образуется в нижней части матки, называют низкой плацентацией. Происходит это, если яйцеклетка внедряется в нижнюю часть маточных стенок.
Причины низкой плацентации при беременности
Специалисты называют несколько причин, по которым плацента у беременной может оказаться низко расположенной. Одна из них кроется в анатомических особенностях органов репродуктивной системы женщины. Поспособствовать этому могут как врожденные патологии (физиологические аномалии), так и приобретенные вследствие воздействия негативных факторов. Низкая плацентация может оказаться последствием перенесенных в прошлом воспалительных процессов, половых инфекций и сосудистых заболеваний органов малого таза, либо же операционных вмешательств в области гинекологических органов. В группу риска по формированию низкой плацентации попадают также беременные женщины преклонного возраста.
Плацентация встречается чаще всего у женщин, рожающих не первого ребенка. Замечают это при проведении ультразвукового исследования. Положение матки постоянно диагностируют медики. В частности, делают УЗИ — в 16, 24-26 и на 34-36 неделях, могут проводить и динамическое эхографическое исследование.
Чем опасна низкая плацентация
Из-за того, что плацента находится близко к зеву, она частично, а порой — даже полностью — перекрывает отверстие. Вследствие этого возникает риск кровотечений, отслоения плацентарной оболочки и выкидыша.
Может низкая плацента негативно повлиять и на малыша, ведь в нижнем отделе матки не такое хорошее кровоснабжение сосудов, как в верхних ее отделах, а потому не исключено, что плод может недополучить кислород и необходимые питательные вещества.
Впрочем, поднимать панику все же не стоит. На самом деле прерыванием вследствие низкой плацентации заканчивается менее 10% всех беременностей с этой патологией. Все чаще с увеличением срока беременности плацента просто поднимается кверху и становится на свое место — причем это может произойти как в середине срока, так и в самом конце протекания беременности.
Симптомы низкой плацентации при беременности Для беременных с низкой плацентацией характерно пониженное артериальное давление (25%-34% случаев), поздний гестоз, нехватка кислорода, испытуемая малышом. Но в целом, если расположение плаценты не критически низкое, выраженных признаков данного состояния женщина не наблюдает, и патология определяется случайно во время прохождения планового ультразвукового исследования.
Если же плацента расположена очень низко, то у женщины могут проявляться общие симптомы угрозы прерывания беременности: тянущие боли в низу живота и пояснице, кровянистые выделения из влагалища. Стоит следить за сигналами своего организма — отслоение плаценты происходит абсолютно безболезненно, так что нужно наблюдать главным образом, нет ли кровяных выделений.
Низкая плацентация: лечение
Беременной нужно быть очень осторожной: нежелательны физические нагрузки, нельзя переутомляться, стоит отказаться от секса. Дело в том, что при сильных нагрузках может подняться давление в плаценте, что вызовет сильное кровотечение. А потому ни в коем случае нельзя делать резкие движения, даже ложиться нужно предельно осторожно, не ездить на транспорте, чтобы лишний раз «не трястись». Даже кашлять нежелательно. При сидении ноги лучше всего немного приподнимать — это улучшит кровообращение. Если же врач предложит лечь на сохранение, то сделать это просто необходимо. При появлении кровянистых выделений из влагалища отправляться в больницу следует незамедлительно.
Если же роды близки, а плацента так и не встала на место, то полагаться нужно уже только на докторов. Если малыш лежит головкой к зеву матки, то обойдется без кесарева. Если же имеет место ягодичное или ножное предлежание, то вернее всего — прокесарят. Причем, наиболее вероятно — планово.
Специально для beremennost.net – Мария Дулина
beremennost.net
Низкая плацентация при беременности : причины, симптомы, диагностика, лечение
Активное лечение такой патологии можно использовать в случае, если симптоматика выражена или есть данные о кровотечении. Тогда используют медикаментозные средства, которые направлены на остановку кровотечения, улучшение маточно-плацентарного кровообращения и сохранение беременности. Женщинам с таким диагнозом обязательно нужен щадящий режим, необходимо избегать нагрузок и длительных прогулок.
Иногда низкая плацентация на поздних сроках может стать причиной отслоения плаценты, тогда может повышаться тонус матки и это требует принятия токолитических средств в остром периоде. Далее при нормализации состояния женщины назначают препараты, которые улучшают реологические свойства крови и нормализуют маточное кровообращение. Но следует учесть, что такая активная тактика может быть использована только при выраженных симптомах, если клинически низкая плацентация не проявляется, то внешнего вмешательства не требуется.
Ипрадол — это препарат из группы селективных симпатомиметиков, который действует за счет связывания с рецепторами матки и приводит к расслаблению мышечных волокон. Поэтому препарат используют при низкой плацентации, которая осложнена угрозой выкидыша и сопровождается повышением тонуса матки и ритмическими сокращениями. Способ применения препарата – внутривенный, что позволяет быстро добиться эффекта. Дозировка – 10 микрограмм препарата нужно ввести медленно, а затем перейти на инфузионное применение. Побочные эффекты – это сердцебиение, нарушения сердечного ритма, головная боль, ощущение жара, повышение давления, тремор, понос. Меры предосторожности — лекарство нельзя использовать на сроке беременности ранее, чем 22 недели.
На фоне активной токолитической терапии можно проводить параллельно гемостатическую терапию, если выражено кровотечение.
Транексамовая кислота – это средство для системного гемостаза, которое действует за счет угнетения фибринолиза и широко используется в гинекологии. Препарат можно использовать для лечения осложнений при низкой плацентации, в том числе при формировании ретроплацентарной гематомы. Способ применения препарата внутривенный капельный. Дозировка по 100 миллилитров раствора на протяжении первого часа, а далее под контролем состояния и анализа крови. Побочные эффекты транексамовой кислоты – нарушение сердечного ритма, головная боль, шум в ушах, тромбозы, заложенность носа, головокружение, судороги. Меры предосторожности – при наличии выделения крови с мочой использовать препарат с осторожностью, так как это может стать причиной дальнейшей анурии.
Если у женщины с низкой плацентацией было незначительное кровотечение, но тонус матки и состояние ребенка не нарушено, то может сформироваться небольшая гематома, которая со временем рассосется. Но она может быть источником инфекции, так как кровь является хорошей средой для размножения патогенных микроорганизмов. Поэтому после такого большинство склоняется к обязательному приему антибактериального средства, который не опасен для плода. Это не только профилактирует инфицирование, но и действует на микроорганизмы, которые могут размножаться за этот период заболевания. Группа антибиотиков цефалоспоринового ряда считается наиболее приемлемой для приема беременными женщинами.
Цефтибутен – бета-лактамный антибиотик 3-го поколения, особо эффективен при действии на грамположительную и грамотрицательную флору. Препарат имеет бактерицидный эффект на возможных анаэробных возбудителей инфекции, поэтому может использоваться с профилактической целью в гинекологии. Дозировка препарата – по 200 миллиграмм два раза на сутки, с учетом профилактического приема, не менее пяти дней. Побочные явления возможны при влиянии на желудок – развивается колит или дисбактериоз, что проявляется вздутием живота, нарушением стула. Меры предосторожности – нельзя использовать препарат при аллергии на антибиотики-пенициллины, а также при врожденных ферментопатиях.
Использование витаминных средств в терапии низкой плацентации очень важно, так как при этом часто наблюдается нарушение кровотока в пуповине и плаценте. Поэтому использование витаминов, которые содержат в своем составе магний и аскорбиновую кислоту способствует улучшению кровообращения в матке и плаценте, что уменьшает действие недостаточного количества кислорода на мозг ребенка.
Актовегин – препарат, который наиболее часто используют для профилактики и лечения маточно-плацентарной недостаточности. Данный препарат является производным разных аминокислот, которые в тканях человека нормализуют клеточное дыхание и улучшают усвоение кислорода. Препарат применяется в ампулах. Для приема и комплексного лечения аномалий плацентации рекомендуется дозировка 10 миллилитров на сутки. Способ применения внутримышечный. Побочные эффекты могут случаться в виде выраженных аллергических реакций на чужеродный белок. Меры предосторожности – препарат для инъекций можно растворять только в физиологическом растворе или глюкозе, с другими растворителями препарат не применяется. Обязательно нужно проводить пробу на чувствительность перед применением лекарства, так как оно аллергенно.
Использование других лекарств может быть только симптоматически. Этиологической терапии низкой плацентации нет, поскольку средства не могут повлиять на само место расположения плаценты.
Физиотерапевтическое лечение, учитывая беременность, также не рекомендуется, поскольку сложно предугадать реакцию ребенка и плаценты на такое вмешательство. Поэтому в остром периоде тепловые и лучевые процедуры не используют.
Народное лечение низкой плацентации
Народные методы лечения низкой плацентации могут использоваться очень широко. Такие методы можно использовать даже если нет никаких проявлений диагноза для профилактики осложнений. С этой целью можно использовать травы и настои, которые улучшают маточно-плацентарное кровообращение, ведь зачастую ребенку может не хватать питательных веществ. С целью профилактики отслоения и угрозы преждевременных родов используют средства, снижающие тонус и симпатическую активность. Поэтому пить настои из трав и лечиться народными средствами можно на протяжении всей беременности аж до родов.
- Сок из моркови, яблока и свеклы очень полезно принимать при низкой плацентации для нормализации структуры сосудистых стенок и улучшения кровообращения, если конечно нет аллергии. Для приготовления сока нужно выдавить пол литра яблочного сока, добавить сок тертой моркови один стакан и стакан сока свеклы, все тщательно перемешать и перед употреблением добавлять мед. Дозировка – по половине стакана сока принимают утром и вечером.
- Чай из имбиря, сока лимона и веток малины очень полезен для улучшения трофики матки и профилактики инфекционных осложнений. Он хорошо тонизирует организм беременной женщины, имеет успокаивающий эффект и бодрит с утра. Его можно принимать около двух литров на день, конечно если нет отеков и гипертензии. Для этого нужно сварить чай из веточек малины, прокипятив их несколько минут, а затем в чашку налить чай и добавить десять грамм имбиря и сок четвертинки лимона. Пить такой чай нужно вместо простой воды несколько раз на день, затем можно немножко полежать, закинув ножки на возвышенность для улучшения притока крови к матке.
- Для профилактики восходящего инфицирования очень хорошо использовать травяной раствор для подмывания. Для этого нужно взять кору дуба и траву череды, запарить, и теплой травкой подмываться каждый день.
Лечение травами используют очень часто, поскольку многие травки хорошо влияют на тонус матки, местное кровообращение и состояние плода, при этом они имеют еще и системное действие с седацией организма.
- Зверобой – это растение, которое нормализует тонус сосудов плаценты и улучшает кровообращение в матке, регулируя нервную проводимость. Для приготовления лечебного чая необходимо взять 50 граммов травки зверобоя, это нужно проварить на медленном огне пять-десять минут и затем процедить. Пить такой чай нужно три раза на день по чайной ложке, можно до тридцать седьмой недели.
- Особенно эффективны в профилактике осложнений низкой плацентации и появлении отслоения настой из крапивы двудомной. Чтобы приготовить лечебный чай нужно взять десять граммов травы, залить водой в объеме пол литра, а затем после того, как он настоиться двадцать минут, процедить и пить. Дозировка – около литра чая нужно выпить за день, контролируя другую жидкость при наличии отеков.
- Настойка календулы – отличное токолитическое средство, а кроме этого еще и имеет свойства снижать активность кровотечения, при наличии ретроплацентарной гематомы. Чтобы приготовить лечебный чай нужно взять цветы и плоды календулы, залить водой в объеме пол литра, а затем после того, как он настоиться двадцать минут, процедить и пить. В остром периоде можно выпить до пол литра настойки за сутки, а далее можно пить профилактическую дозу по столовой ложке два раза на день.
- Нужно взять по 100 граммов сухой травы одуванчика и подорожника, сделать чай из литра воды и пить по столовой ложке три раза на день. Курс лечения – четыре недели. Это отличное средство для нормализации трофики плода, так как оно расширяет сосуды и активизирует поступление кислорода и питательных веществ к плоду.
Гомеопатия используется для лечения низкой плацентации так же широко, как и народные методы лечения. И главным преимуществом таких методов является возможность их длительного приема.
- Арника – это гомеопатическое средство, которое состоит из растительных препаратов, которые более эффективны у пациенток с низкой плацентацией, которая проявляется кровотечением после механического удара. Способ применения препарата – по одной капле каждые два часа на первые и вторые сутки после появления симптомов, а далее по одной капле три раза на день, под контролем сердцебиения – при появлении тахикардии дозу можно уменьшить. Побочных явлений не выявлено. Меры предосторожности — не принимать при аллергии на пыльцу липы.
- Цинкум валерианикум — это неорганический гомеопатический препарат. Используют для лечения низкой плацентации, которая сопровождается тянущими болями внизу живота. Прием данного препарата может профилактировать отслоение, если прием начнется до появления любых симптомов при первичном установлении диагноза. Способ применения препарата зависит от формы. Дозировка в случае приема капель – по одной капле на десять килограмм массы тела, а при приеме капсул – по две капсулы три раза на день. Побочные эффекты возможны в виде гиперемии кожи рук и стоп, а также ощущения жара. Меры предосторожности – не использовать одновременно со спазмолитиками.
- Гамамеллис – это средство номер один при низкой плацентации или предлежании плаценты. Это гомеопатическое лекарство, которое улучшает кровообращение именно в области плаценты и укрепляет связь в этом месте, что профилактирует отслоение. Выпускается в виде капель и используют в дозировке восемь капель на один прием. Способ применения – раствор нужно накапать на 100 миллилитров кипяченой воды и выпить за полчаса до еды. Курс лечения можно начать с дозировки три капли два раза на сутки, а затем спустя месяц можно увеличить дозу до пяти капель, так как увеличивается срок беременности. Побочные эффекты случаются редко, возможны аллергические кожные реакции.
- Гидрастис – это гомеопатическое средств на основе растения желтокорня, которое очень эффективно в сохранении беременности из-за своего действия, которое подобно природному гормону прогестерону. Препарат нормализует кровообращение, что даже при низкой плацентации способствует улучшению трофики плаценты. Особо эффективен препарат на поздних сроках при беременности двойней или анемии у мамы. Препарат выпускается в гранулах и дозируется по шесть гранул каждые шесть часов. Прием препарата до беременности не рекомендуется.
Оперативное лечение низкой плацентации не используется, поскольку изменить природное место прикрепления плаценты даже никакими физическими упражнениями невозможно. Что касается оперативного вмешательства при низкой плацентации, то нужно сказать о периоде родов. Часто низкая плацентация при активной родовой деятельности может давать незначительное отслоение. Тогда доктора при пальпации определяют целый плодовый пузырь, что требует вмешательства. Если провести амниотомию, то плод опускается ниже по родовым путям и даже при небольшом отслоении возникает компрессия – это может остановить кровотечение и формирование гематомы. Таким образом проводят вмешательство – амниотомию, что можно считать неким инвазивным вмешательством при низкой плацентации. В последовом периоде низкая плацентация может давать осложнения задержки плодовых оболочек, тогда также требуется оперативное вмешательство в виде ручного отделения плаценты.
Другие случаи низкой плацентации активного оперативного лечения не требуют.
[49], [50], [51], [52], [53]
ilive.com.ua
что это такое, чем опасна, роды, что делать если плацента низко расположена / Mama66.ru
Женский организм разительно отличается от мужского. Это утверждение общеизвестно, однако далеко не каждый человек представляет себе, насколько сильно они различаются. А ведь в женском организме при необходимости появляются новые органы, а когда необходимость в них отпадает, они исчезают бесследно. Невероятно, правда?

Ситуация, требующая от женщины таких удивительных способностей проста и очевидна – беременность. Этот период характеризуется развитием даже 2 временных органов: желтого тела и плаценты. Правда, появляются они не одновременно, а последовательно.
Оба этих органа имеют огромное значение для развития малыша и сохранения беременности. И, к сожалению, оба они могут иметь различные патологии. Это и отслоение плаценты, и различное количество сосудов на пуповине, и низко расположенная плацента. Последнее, кстати, встречается наиболее часто. Что значит низко расположена плацента? Вопрос сложный, для начала надо понять, что такое плацента.
Что такое плацента
Еще до начала беременности, в середине менструального цикла, начинает развиваться желтое тело – орган, отвечающий за выработку прогестерона, необходимый для подготовки эндометрия к имплантации оплодотворенной яйцеклетки, а также для самой имплантации и поддержания беременности. Желтое тело образуется на месте фолликулы, выпустившей в маточную трубу созревшую яйцеклетку.
Дальнейшая судьба желтого тела зависит от того, произошло зачатие или нет. Если яйцеклетка не была оплодотворена, то она выходит вместе с кровью во время менструации, а желтое тело постепенно деградирует, то есть, рассасывается. Если же происходит оплодотворение, то желтое тело остается активно еще 4 месяца — до завершения развития плаценты.
А откуда берется плацента и зачем она нужна? Плацента развивается после имплантации плодного яйца. К этому времени оно имеет уже приличный запас клеток, которые после имплантации делятся на 2 части: из одной впоследствии будет развиваться плод, из другой – плодные оболочки и, собственно, плацента. Любопытная деталь: за развитие плаценты и оболочек отвечает мужская часть ДНК плодного яйца.
Плацента полностью формируется к 16 неделе беременности, однако, вплоть до 36 недели она продолжает расти, так как малышу необходимо все больше кислорода и питательных веществ. Как и любой процесс в организме, развитие плаценты может протекать с нарушениями. Одна из возможных патологий носит название низкая плацентация при беременности.
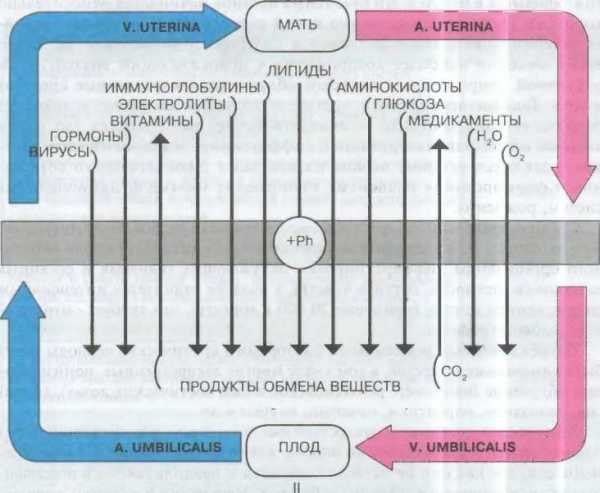
Кстати, и сам обмен между двумя организмами происходит именно посредством плаценты. Как видите, важность плаценты для сохранения беременности переоценить трудно.
Виды расположения плаценты
Обычно плацента крепится на задней стенке матки ближе к ее дну. Стоит заметить, что матка – сосуд перевернутый, и дно у нее расположено сверху. Это самый оптимальный вариант расположения плаценты. Однако так получается не всегда. В некоторых случаях плацента крепится к передней стенке. Что так же не является патологией.
Низкое расположение плаценты при беременности гораздо опаснее. Если плацента расположена низко, она подвергается более сильному давлению со стороны плода, да и при любом внешнем воздействии риск повреждения плаценты или ее отслоения возрастает. Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
Еще один минус низкого расположения плаценты в том, что нижняя часть матки не так хорошо снабжается кровью, как ее дно. Все это чревато гипоксией плода – острой нехваткой кислорода. Низким называется такое расположение плаценты, когда между ее нижним краем и зевом матки менее 6 см.
Если плацента расположена низко, но по задней стенке матки, то скорее всего, ситуация выправится самостоятельно, и плацента мигрирует в более высокое положение. Передняя стенка имеет большую склонность к растяжению, и миграция для нее также характерна, однако направление миграции противоположно: обычно плацента движется наоборот, вниз, к шейке матки.
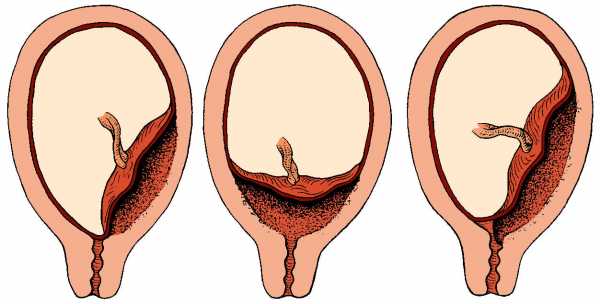
Еще более сложной и опасной патологией расположения плаценты является ее частичное или полное предлежание. Предлежанием называется такое состояние, когда плацента частично или полностью заслоняет зев матки. Подробнее о предлежании плаценты →
Причины низкого расположения
Низкая плацента при беременности может быть следствием целого ряда причин. Чаще всего – различного рода повреждений слизистого слоя матки. Это могут быть и воспаления, и инфекционные заболевания, и последствия предыдущих абортов и выкидышей, особенно, если имело место выскабливание. Рубцы на матке после кесарева и других гинекологических операции также могут помешать плодному яйцу закрепиться в верхней части матки.
Плацента низко расположена
Причиной низкого расположения плаценты при беременности могут стать и патологии развития матки, в том числе недоразвитости матки или неправильной ее формы. Кроме того, низкая плацента встречается при многоплодной беременности.
Симптомы низкого расположения плаценты
Как правило, низко расположенная плацента не сообщает о себе никакими симптомами. В некоторых случаях могут появляться тянущие боли в нижней части живота или кровотечение. Однако это уже является симптомами отслоения плаценты, а не просто низкой плацентации.
Если плацента располагается не предельно низко к зеву матки, то внешних симптомов может и не быть. В этом случае на 12 неделе низкая плацентация определяется на плановом УЗИ.
Чем опасна низкая плацентация при беременности?
Как и любая патология, низкая плацентация имеет целый ряд возможных, но вовсе не обязательных последствий. Чем опасна низкая плацентация у беременных? Чтобы ответить на этот вопрос, нужно снова углубиться в физиологию.
Во-первых, плод со временем растет и все сильнее давит на нижнюю часть матки. Если плацента расположена низко, и также подвергается избыточному давлению со стороны ребенка. Это может привести к отслоению плаценты или вагинальному кровотечению, и, как следствие, возникает риск выкидыша. Кроме того, кровоснабжение нижней части матки значительно хуже, чем в ее верхней части. В связи с этим плод может недополучать кислорода и питательных веществ.
Чем грозит низкая плацентация теперь понятно. Как же дело обстоит с предлежанием плаценты? Все перечисленное выше характерно и для него. Однако стоит учитывать, что в этом случае плацента находится в самом нижнем положении и испытывает гораздо более сильное давление, в связи с этим все риски низкой плацентации усиливаются.
Лечение и профилактика низкой плацентации
Что делать, если у вас плацента низко расположена? Рекомендации довольно просты. Прежде всего, не надо лишний раз волноваться. В большинстве своем, женщины с этой патологией без проблем вынашивают ребенка и рожают его самостоятельно. Для этого обычно достаточно выслушать врача и выполнять все, что он скажет. Ну а лишнее волнение вряд ли положительно скажется на беременности.
К сожалению, медикаментозное лечение низкой плацентации при беременности невозможно. В большинстве случаев можно лишь ждать, что плацента сама займет более подходящее место. Это не только возможно, но и наиболее вероятно. Матка постоянно растет, что и способствует изменению положения. Так что, если женщине ставят диагноз «низкая плацентация» на 20-22 или даже на 32 неделе, это еще не приговор. Считается, что до 36 недели положение плаценты вполне может измениться.
Заведите привычку подкладывать под ноги подушку, когда ложитесь. И, конечно же, не пропускайте плановые посещения врача, а если гинеколог посоветует лечь на сохранение, не пренебрегайте этим советом.
А что можно сделать для предотвращения низкого расположения плаценты? Прежде всего, нужно избегать абортов и выкидышей. Кроме того, очень важно своевременно и еще до беременности пролечить все инфекционные и воспалительные процессы. Конструктивные особенности матки, к сожалению, исправить не в наших силах.
Секс
Секс при низкой плацентации противопоказан, а также придется избегать чрезмерных физических нагрузок. Нельзя будет бегать, прыгать, тяжести поднимать. Причины отказа от половой жизни понятны не всем, а ведь все довольно просто. Плацента при этой патологии находится очень близко к шейке матки, иногда в 2-3 см, а ритмичные толчки, напряжение, сокращение матки во время оргазма могут стать причиной отслоения плаценты. То же самое касается и физических нагрузок.
Роды при низкой плацентации
Чем опасна низкая плацентация во время беременности понятно, а чем это грозит во время родов? Все зависит от конкретного местоположения плаценты. В большинстве случаев, роды при низкой плацентации проходят естественным путем.
Если же плацента расположена слишком близко к зеву, возможно, околоплодный пузырь будет проколот искусственно. В этом случае головка плода прижмет плаценту к матке. Если имеет место предлежание плаценты или же плод в матке расположен неправильно, женщине будет сделано плановое кесарево сечение.
Впрочем, низкая плацента – это не повод для паники. Во-первых, и при такой патологии легко выносить ребенка без вредных последствий, во-вторых, до 34 недели расположение плаценты не стабильно. Оно легко может измениться на более благоприятное. Так что, если вам поставили диагноз «низкая плацента», нужно настроиться на лучшее и выполнять рекомендации врача, тогда все будет в порядке: ребенок родится своевременно, естественным путем и без осложнений.
Полезное видео о низкой плаценте при беременности
mama66.ru
чем грозит для ребенка, симптомы ее проявления и как проходят роды, можно ли упражнениями поднять плаценту выше без болей и выделений
Беременность открывает перед женщиной новые грани возможностей ее организма. Только удается справиться с волнением и первым дискомфортом, как на очередном УЗИ можно услышать диагноз – низкая плацентация. Знание проблемы, ее решение, а также соблюдение рекомендаций врачей позволяет обезопасить себя и будущего ребенка. Поэтому стоит изучить, что такое низкая плацентация, чем она опасна, и как исправить ситуацию.
Что такое низкая плацентация беременных
 Плацента формируется для того, чтобы обеспечить ребенка всем необходимым, защитить его от воздействия внешних факторов. Закрепиться этот орган может в самых не подходящих местах, например, максимально близко к зеву.
Плацента формируется для того, чтобы обеспечить ребенка всем необходимым, защитить его от воздействия внешних факторов. Закрепиться этот орган может в самых не подходящих местах, например, максимально близко к зеву.
Низкая плацентация – расположение плаценты от внутреннего зева не выше 5.5-6 см. существуют определенный риски такого расположения, диагноз ставится после прохождения УЗИ.
Причины
Молодым и здоровым женщинам переживать не стоит, плацента крепиться в привычном месте и не приносит таких проблем, как низкая плантация. Причины такого диагноза связаны с проблемами матки:
- особенности строения матки, наличие врожденных пороков;
- перенесенные инфекционные заболевания, воспалительные процессы;
- рубцы после операции, кесарево сечение;
- выскабливание матки, связанные с абортами, выкидышами;
- двурогая, седловидная, инфантильная матка;
- многоплодная беременность;
- тяжелая нагрузка на организм женщины до беременности и в первые месяцы;
Кроме того, не меньшую роль играет возраст женщины, если ей уже за 35, столкнуться с такой проблемой может каждый. Состояние эндометрия играет большую роль, когда плодное яйцо перемещается, то ищет самое безопасное и надежное место куда бы можно было прикрепиться. Чем ниже это произошло, тем хуже состояние эндометрия.
Симптомы
Чаще беременная не знает о диагнозе, пока не попадет на плановое или дополнительное УЗИ. В остальном к симптомам можно отнести:
- На ранних сроках никаких сопутствующих ощущений не встречается. Только в третьем триместре, когда плод достигает значительных размеров, появляется дискомфорт.
- Только после прохождения УЗИ удается определить диагноз. Лучше всего реальное расстояние определяется уже на 20 неделе. Считается что на раннем сроке расположение детского места может измениться, ведь матка растет.
Боли и коричневые выделения
- Проявление тянущих болей внизу живота и пояснице.
- Кровотечение может проявиться без болей в животе. Такой симптом свидетельствует об отслоении плаценты. Если участок большой, то и кровотечение сильное, сопровождающееся головной болью, усталостью. Проявится такой симптом может после повышенных нагрузок, кашле, запорах. Даже если кровотечение незначительно, необходимо срочно показаться врачу. Часто боли внизу живота могут усиливаться, а кровянистые выделения отсутствовать, в таком случае не стоит исключать подозрения на внутренне кровотечение.
Как определяют низкое крепление плаценты?
 Проведение планового УЗИ позволяет установить диагноз. Часто при проявлении какие-то проблем беременную могут отправить на исследование значительно раньше.
Проведение планового УЗИ позволяет установить диагноз. Часто при проявлении какие-то проблем беременную могут отправить на исследование значительно раньше.
На каком сроке?
Первое плановое УЗИ предусмотрено на 12 неделе беременности, соответственно где-то в этом промежутке и может быть установлен диагноз низкого крепления плаценты. Последующий плановый контроль предусмотрен на 20 и 30 неделях. В остальном исследование проводится по показаниях, когда беременная плохо себя чувствует и гинеколог старается предупредить возможные проблемы, назначив УЗИ.
УЗД
Процедура показывает не только точное расположение плаценты, но и толщину, уровень кровотока, развитие плода. Все эти факторы и параметры позволяют определить возможные осложнения – гипоксию, обвитие, начавшуюся отслойку.
Чем грозит низкая плацентация плоду: риски?
- Возможное отслоение плаценты, кровянистые выделения и угроза выкидыша.
- Крепление внизу матки сигнализирует о недостаточном количестве сосудов, необходимых для обеспечения будущего плода необходимым количеством кислорода.
- При низком креплении по задней стенке ситуация часто осложняется. Но всегда есть шанс, что плацента поднимется и ситуация исправиться своим путем. Кровотечение может быть даже внутренним, выделений может так и не быть, а лишь болевые ощущения внизу живота. В таком случае важно обратиться к специалисту.
- Если плацента закреплена по передней стенке есть всегда риск перекрыть зев.
- Не исключается и вариант обвития пуповиной.
Женщина должна прислушиваться к рекомендациям врача, и следить за здоровьем.
Как рожают с низким креплением детского места?
 При таком диагнозе возможно два вариант развития событий:
При таком диагнозе возможно два вариант развития событий:
- Если никаких осложнений во время вынашивания малыша не предвиделось, то в большинстве случаев назначаются естественные роды. В процессе врачи ведут контроль за состоянием женщины, измеряя давление, прослеживая объемы выделений, а также положением ребенка, его пульсом.
- Если дополнительное обследование показало, что детское место по-прежнему находиться низко, а то и вовсе опускается, то врачи назначают кесарево сечение. Операция проводиться и при появлении кровянистых выделений.
При таком диагнозе паниковать не стоит, это не патология, а факт того, что будущей маме необходимо быть осторожнее остальных.
Как поднять плаценту?
Сменить месторасположение невозможно, единственное, что может сделать женщина на данном этапе – поберечь себя и ребенка. Важен постоянный контроль с помощью УЗИ. Риск возникновения осложнений снизит:
- Прием витаминов и минералов.
- Увеличение время прогулок на свежем воздухе, но никаких при этом нагрузок.
- Исключить психоэмоциональные и физические нагрузки. Кому-то для этого придется сменить режим дня.
- Избегать поездок в общественном транспорте.
- От сексуальной жизни на время придется отказаться.
 Медикаментозного решения данной проблемы нет, только рекомендации по употреблению препаратов для стимуляции кровообращения, что улучшает процесс поступления кислорода к малышу.
Медикаментозного решения данной проблемы нет, только рекомендации по употреблению препаратов для стимуляции кровообращения, что улучшает процесс поступления кислорода к малышу.
На каком сроке можно контролировать поднятие?
Когда начинает расти матка, она тянет за собой и плаценту, что позволяет ей подняться. Ситуация исправляется к концу беременности, ситуация у каждого индивидуальна, но ожидать поднятия до 20 недели не стоит.
После прохождения очередного планового УЗИ на этом сроке картина проясняется. Скорость поднятия плаценты составляет 2-4 см в месяц, что позволяет к концу срока добиться хорошего результата и родить естественным путем без осложнений. В семь месяцев плацента примет такое положение, которое уже не сдвинется. Поэтому до наступления третьего триместра по поводу данного диагноза волноваться не стоит.
Какие упражнения можно применять?
Не существует идеальной формулы и упражнений, которые бы решили проблему НП, но улучшить свое самочувствие можно таким путем:
- Поднимайте ноги в положении лежа и отдыхайте. Такое упражнение позволит усилить приток крови к органам малого таза, в частности, к матке и плаценте.
- Часто гинекологи рекомендуют «прогибаться как кошечка», что положительно влияет на спину, позволяя ей отдохнуть.
- Лежа на спине, ноги согнуты в коленках, руки на полу. Постепенно поднимите рук и прикоснитесь к противоположному колену.
- Выполните упражнение «ножницы» лежа на полу под углом 45 градусов.
- Примите согнутые в коленях ноги и через некоторое время опустите.
Помните, что все упражнения выполняются плавно. Если нет никаких болевых ощущений и упражнения не доставляют трудности значительный дискомфорт.
Чем опасно крепление плаценты не по задней стенке, а в передней части живота?
 Когда плацента крепиться по передней стенке появляются некоторые неудобства:
Когда плацента крепиться по передней стенке появляются некоторые неудобства:
- Гинекологу сложнее прослушать сердцебиение плода.
- Шевеления плода не так отчетливо ощущаются.
- Повышается риск проявления диагноза предложения плаценты. При смещении может частично или полностью перекрыться внутренний зев. Чтобы предупредить осложнения во время родов акушер-гинеколог примет решение в пользу кесарево сечения, ведь так удастся избежать серьезного кровотечения.
- Возможны риски отслоения или прирастания плаценты. В первом случае ситуация может быть связана с большими нагрузками, а во втором с проведение аборта. Если женщина была вынуждена пойти на такую операцию, а матка по каким-то причинам была повреждена.
Что нельзя делать при низкой плацентации на поздних сроках?
 Когда низкая плацентация определена на поздних сроках, то все лечение сводиться к созданию максимальных условий покоя и бережному отношению к себе. Женщину госпитализируют, важно прислушиваться к рекомендациям врача и отказаться:
Когда низкая плацентация определена на поздних сроках, то все лечение сводиться к созданию максимальных условий покоя и бережному отношению к себе. Женщину госпитализируют, важно прислушиваться к рекомендациям врача и отказаться:
- От половой жизни придется отказаться.
- Не носить тяжелые пакеты, стараться больше отдыхать и не нервничать по пустякам.
- При малейших болях и кровотечении обращаться за помощью в специализированное место.
- Ложитесь на сохранение, если этого требует врач.
- Носите бандажи и пропейте витаминный комплекс, если он был назначен ранее.
Родные и близкие в этот непростой период должны окружить беременную женщину любовью и заботой. Положительные эмоции благотворно влияют на здоровье и общее самочувствие.
Если диагноз установлен на ранних сроках беременности, проживать не стоит. Это далеко не приговор, многие женщины сталкиваются с такой проблемой. Если других осложнений нет, то до 7 месяца беременности она решается сама по себе. Матка поднимается, за собой тянет и детское место. Поэтому во время очередного УЗИ специалисты могут отметить поднятие плаценты. В этот период важно не волноваться, обеспечить максимальный покой и комфорт себе и малышу.
Полезное видео
bestmama.guru
Низкая плацентация при беременности: что делать
Что такое низкое предлежание плаценты — это довольно распространенная патология у женщин со сроком беременности до 30 недель. Причем возникает она чаще у женщин старше 30-35 лет, ранее имевших беременности. Откуда такая закономерность и чем может быть опасна низкая плацентация по задней стенке и передней, а также полное предлежание детского места?
Где именно в матке должно в норме размещаться детское место? На одной из ее стенок или в дне, но никак не в области внутреннего зева (выхода в матку ее шейки). Если детское место находится непосредственно на внутреннем зеве, врачи ставят диагноз — предлежание плаценты. При сохранении диагноза до 36 недели гестации, врачи не только досрочно госпитализируют женщину в стационар, но и выполняют ей кесарево сечение в плановом порядке. Если же детское место просто близко располагается к нижней части матки — врачи ставят немного другой диагноз — низкая плацентация при беременности, и такой расклад обычно менее опасен. В данном случае детское место располагается на расстоянии не более 6 см от внутреннего зева.
Что это такое
Итак, плацента или «детское место» — главная защита будущего малыша в период внутриутробной жизни. Она представляет собой утолщенную оболочку и образуется в стенке матки сразу после оплодотворения и прикрепления яйцеклетки.
Именно с ее помощью, будущий ребенок всю вашу беременность получает питание, кислород и защиту от проникновения различных токсинов и возможных инфекций из материнского организма.
Важным моментом, является расположение плаценты:
- менее, чем на 6 см (на практике 2 см) от внутреннего зева матки – низкая плацентация;
- более 6-ти см от выхода (внутреннего зева) матки – нормальное положение плаценты.
Откуда такие данные? Дело в том, что согласно исследованиям, вблизи дна матки кровоток наиболее благоприятно влияет на формирование и кровоснабжение плаценты. И именно расстояние более 6 см зева матки считается оптимальным.
При низком прикреплении плаценты наблюдаются уже некоторые проблемы с течением беременности. Мы обязательно с вами рассмотрим, как именно влияет низкая плацента на будущую маму и беременность.
А пока давайте выясним, почему же так произошло, и что могло повлиять на прикрепление плаценты? Причинами данного явления могут быть и анатомические особенности женщины, и перенесенные заболевания половой сферы: инфекции, воспаления, аборты.
Чем опасно
Низкая плацента при беременности. Такой диагноз, к сожалению, фигурирует в большом числе медицинских карт беременных. А что это такое и насколько опасно такое положение вещей?
Начнем с того, что в норме плацента должна крепиться ближе ко дну матки, ведь именно здесь обмен веществ протекает с максимальной быстротой, а значит, и кровоток будет идти с максимальной скоростью, что очень хорошо для плода. Однако иногда плацента прикрепляется ниже дна. И если место прикрепления ниже, чем шесть сантиметров от внутреннего зева, то это и есть низкая плацента.
При этом принципиальное значение имеет один вопрос – перекрывает ли плацента зев матки. Ведь именно от ответа на этот вопрос зависит решение о том, будут ли роды проходить естественным путем или необходимо будет кесарево сечение.
Может быть три варианта:
- Низко расположенная плацента не перекрывает внутренний зев;
- Плацента перекрывает зев частично. Это называется неполное предлежание плаценты;
- Плацента полностью перекрывает зев. Этот положение носит название предлежание плаценты.
Если у вас диагностируют третий вариант, то только в этом случае кесарева сечения не избежать. Первые два варианта не являются показанием к кесареву сечению, и вы вполне сможете родить малыша естественным путем.
В случае предлежания плаценты маточный зев полностью закрыт и это не даст малышу войти в малый таз. А в случае неполного предлежания плаценты роды проходят в режиме полной готовности к операции в случаи необходимости. Если же низкая плацента при беременности не перекрывает зев, то такой женщине нужно помнить о том, что возможна ранняя отслойка плаценты и ей необходимо тщательно следить за своим здоровьем и соблюдать все рекомендации лечащего врача.
Отчего же возникает неправильное прикрепление плаценты? В норме оплодотворенное яйцо проникает в стенку матки, создает в ней углубление – лакуну. Именно через лакуну к яйцу начинают поступать все необходимые ему вещества. Со временем лакуна превращается в плаценту. Самое лучшее место для прикрепления яйца – это задняя стенка матки и ее дно. И именно там в норме и располагается оплодотворенное яйцо.
Но если стенки матки имеют какие-то дефекты, то яйцо не может прикрепиться в нужном месте и располагает ниже. Дефекты могут быть разные. К примеру, такие как:
- Рубцы после оперативных родов;
- Шрамы после аборта;
- Миоматозные узлы;
- Аденомиозные образования;
- Врожденные анатомические дефекты.
Низкое расположение плаценты опасно тем, что может быть нарушено питание плода. Поэтому у тех беременных, у которых наблюдается низкая плацентация, высока вероятность развития гипотрофии и гипоксии плода. А еще может быть ранняя отслойка плаценты.
Не всегда отслойка плаценты бывает полная, когда происходит большое кровотечение и плод умирает. Иногда отслойка может быть частичная. И в том месте, где это произошло, начинает скапливаться кровь и образовываться гематома. Чем больше участок, где плацента отслоилась, тем хуже чувствует себя маленький человечек.
Не у всех беременных низкое расположение плаценты остается до конца беременности. Часто имеет место миграция плаценты. Это происходит потому, что нижний участок матки постоянно меняется и увеличивается в размерах. Поэтому место прикрепления Плацента..
Статистика говорит, что только у пяти процентов беременных, у которых диагностировали низкую плацентацию, такое положение сохраняется до тридцать второй недели. Из оставшихся пяти процентов только треть сохраняет низкую плацентацию до тридцати семи недель.
Современная медицина не знает способов борьбы с низким расположением плаценты. Однако необходимо регулярно посещать врача и надеяться, что вы не попадете в несчастливые пять процентов.
Причины
Специалисты называют несколько причин, по которым плацента у беременной может оказаться низко расположенной. Одна из них кроется в анатомических особенностях органов репродуктивной системы женщины. Поспособствовать этому могут как врожденные патологии (физиологические аномалии), так и приобретенные вследствие воздействия негативных факторов. Низкая плацентация может оказаться последствием перенесенных в прошлом воспалительных процессов, половых инфекций и сосудистых заболеваний органов малого таза, либо же операционных вмешательств в области гинекологических органов. В группу риска по формированию низкой плацентации попадают также беременные женщины преклонного возраста.
Плацентация встречается чаще всего у женщин, рожающих не первого ребенка. Замечают это при проведении ультразвукового исследования. Положение матки постоянно диагностируют медики. В частности, делают УЗИ — в 16, 24-26 и на 34-36 неделях, могут проводить и динамическое эхографическое исследование.
Источник: beremennost.net
Симптомы
Основные симптомы низкой плацентации – кровотечение и сильные боли в животе. Они могут появляться в результате физической нагрузки, кашля, запоров, принятия ванн и даже нервных перенапряжений. Следует отметить непредсказуемость кровотечения, которое, начавшись с легких выделений, вскоре становится обильным. Примерно на 30 неделе беременности маточный тонус увеличивается, что вызывает кровотечение плаценты. Постоянные кровотечения могут привести к анемии и гипотонии, сопровождаемых вялостью, слабостью, высокой утомляемостью и изменением волос, ногтей и кожи.
Диагностика
В наше время диагностика низкой плацентации осуществляется с помощью: Скринингового ультразвукового исследования. Его особенность – высокоточное определение локализации плаценты в маточной полости. Как правило, УЗИ проводят трижды в течение беременности: на 16, 24 и 36 неделях беременности. Лабораторных исследований, во время которых проводится исследование крови, фибриногена и т.д. Инвазивных методик – амниографии, изотопного сканированияи артериографии, представляющих собой определённый риск для пациентки и плода. Специальных методик исследования, таких как проба Клейхауэра–Бетке. Исследования общих признаков – толщина, структура, специфика кровотока и др. Окончательный диагноз ставят по результатам пальпации плаценты. По причине своей рискованности влагалищное исследование осуществляется лишь в крайних случаях.
Лечение
К сожалению, медикаментозное лечение низкой плацентации при беременности невозможно. В большинстве случаев можно лишь ждать, что плацента сама займет более подходящее место. Это не только возможно, но и наиболее вероятно. Матка постоянно растет, что и способствует изменению положения матки. Так что, если женщине ставят диагноз низкая плацентация в 20- 22 или даже в 32 неделе, это еще не приговор. Считается, что до 36 недели положение плаценты вполне может измениться.
Что делать при низкой плацентации, раз лечение этого недуга невозможно? Прежде всего, нужно отказаться от секса и других физических нагрузок, как то: поднятие тяжестей, спорт и тому подобное. Кроме того, необходимо при каждом случае кровотечения немедленно сообщать врачу. На всем протяжении беременности врачи будут пристально следить за состоянием плаценты женщины. Очень важно вовремя проходить все плановые УЗИ. Скорее всего, низкая плацентация при беременности в 3 триместре пройдет самостоятельно.
Роды
Роды проходят абсолютно нормально, если расстояние между плацентой и шейкой матки превышает 6 сантиметров. Даже при немного меньшем расстоянии особого риска не существует. Если же низкое расположение плаценты доктор посчитает нежелательным, то при родах прокалывается плодный пузырь. После этого плацента фиксируется головкой малыша. Однако процесс родов в таком случае требует более опытных специалистов и пристального наблюдения.
При неправильном расположении плода (ножками вперед), врачи во избежание осложнений сделают кесарево сечение. При низкой плацентации может возникнуть проблема полного закрытия выхода из матки. В этом случае кесарево сечение на тридцать восьмой недели беременности.
www.baby.ru
Низкая плацентация при беременности: что означает?

Плацента – орган, который будет питать ребенка, снабжать его кислородом, и служить своеобразным фильтром. Он призван защищать малыша от токсинов, вирусов и бактерий, которые могут проникнуть через кровь. От положения этого органа и его состояния прямо зависит нормальное и полноценное развитие малыша.
Низкая плацентация при беременности – это расположение детского места близко к внутреннему зеву шейки матки. Встречается такая патология у четверти беременных. И чем старше женщина, тем выше риск низкого положения плаценты. Женщины в возрасте от 35 лет находятся в группе риска в первую очередь – именно они часто сталкиваются с такой патологией.
Довольно часто пациентки путают плаценту, закрепившуюся слишком низко и опущение (пролапс) матки. Пролапс в данном случае – это патологическое состояние, связанное с изменением (смещением книзу) положения дна матки и ее шейки. К прикреплению детского места оно отношения не имеет.
Место формирования
Формируется детское место в месте внедрения эмбриона в стенку матки. Считается, что наиболее благоприятным является закрепление плодного яйца на задней стенке матки ближе к ее дну. Нормой также считается имплантация эмбриона и на передней стенке.
Именно задняя стенка матки, в сегменте, примыкающем к ее дну, самое благоприятное место для питания плаценты, а значит, и плода. Так считается по двум причинам:
- Благодаря наиболее интенсивному кровообращению в этом месте.
- Чем ближе ко дну матки крепится детское место, тем меньше будет растягиваться миометрий. Следовательно, тем медленнее будут растягиваться плацентарные ткани.
- Это также означает, что такое ее положение сводит на нет угрозу отслойки.
Чтобы исключить недоразумения, следует сказать, что дном матки называется верхняя ее часть, расположенная с противоположной стороны от внутреннего зева.
Какие этапы формирования плаценты:
- Активный процесс приходится на 5–6 неделю гестации.
- К 7–10 неделе плод переходит на плацентарное кровоснабжению.
- К 14–16 неделе этот процесс завершается.
В эти периоды важно подтвердить благополучие этого органа, его кровоснабжения и места закрепления:
- Низкое расположение плаценты при беременности диагностируется в результате УЗ-скрининга. Это может случиться при первом обязательном скрининге на 11, 12 или 13 неделе.
- При беременности 20 неделя (точнее, 20–24 неделя) – это время второго скрининга, когда может быть диагностирована данная патология.
- При третьем скрининге (30–34 неделя), если ситуация не меняется в лучшую сторону, женщине предложат госпитализацию и родоразрешение путем кесарева сечения на сроке в 37–38 недель.
В случае отслойки плаценты оперативное родоразрешение может быть рекомендовано в более ранние сроки.
Плацентация
Само слово «плацентация» звучит странно. Но на самом деле все просто – оно обозначает лишь место закрепления плаценты. Что значит при беременности низкая плацентация? Под этим подразумевают, что детское место сформировалась слишком близко к выходу, то есть к зеву матки. Близко – это менее чем в 6 сантиметрах.
Во II триместре беременности значительно больший процент беременных сталкиваются после УЗИ с этим диагнозом, чем в III триместре. Это объясняется таким понятием, как плацентарная миграция.
Конечно, мигрирует плацента условно. Фактически стенки беременной матки растягиваются по мере роста и развития плода, и плацента «отодвигается» от зева. При этом место своего образования она не меняет.
Если во II триместре по задней стенке матки низко расположена плацента, это считается относительно удачным расположением. И в большинстве случаев к родам ситуация выправляется.
Причины патологии
Причины для развития этой патологии могут быть разными. Достоверно известно, что эмбрион не может закрепиться в поврежденный эндометрий:
- Истонченный после выскабливаний.
- Пораженный спаечным процессом.
- Пораженный узлами миомы.
- При наличии рубцов после операции.
- При наличии каких-то врожденных дефектов.
Поэтому иногда эмбрион закрепляется в не самых подходящих для этого местах. То есть, плацента при беременности формируется не у дна матки, а близко к ее зеву либо вовсе перекрывая (частично или полностью) «выход» из матки. Последнее состояние называется предлежанием и относится к более тяжелому виду патологии, чем просто низкое расположение плаценты.
В группу риска по низкому закреплению плаценты попадают женщины:
- После 35 лет.
- Много рожавшие.
- Ранее перенесшие операцию на матке.
- С большим количеством абортов или самоабортов в анамнезе.
- С многоплодной беременностью.
- Часто болеющие инфекционными заболеваниями, передающимися половым путем, либо имеющие такие болезни в хронической форме и пренебрегающие лечением.
- Имеющие врожденные патологии развития матки, приведшие к изменению ее строения или нарушению структуры миометрия или эндометрия.
- Страдающие эндометриозом.
Все перечисленные факторы приводят к тому, что изменения в эндометриальном слое накапливаются, он становится либо слишком тонким, либо утолщается. Зародыш «выбирает» наименее измененный участок слизистого слоя, даже если он находится в непосредственной близости от зева.
Симптомы

Низкое прикрепление плаценты редко каким-то образом себя проявляет. Обычно его выявляют при ультразвуковом обследовании во время обязательного скрининга на 12–13 неделе, либо позднее. Если такая беда, как низкая плацентация при беременности сочетается с отслойкой плаценты, то:
- Женщина может ощущать дискомфорт в нижней части живота, тянущие боли в пояснице.
- В ее выделениях появляется примесь крови.
- Кроме описанных симптомов, считается, что для беременных с низким прикреплением плаценты характерна гипотония и развитие позднего гестоза.
Причиной отслойки и кровотечения в данном случае служит слишком быстрая «миграция». Матка в период беременности активно растет, каждое волокно ее миометрия растягивается. Беременный орган более всего подвержен растяжению в области зева. Неэластичная плацента не успевает адаптироваться к таким условиям, происходят разрывы (отрыв плаценты от эндометрия). Места разрывов кровоточат. Этим и объясняется присутствие крови во влагалищной слизи.
Срок, на котором у женщины начинается кровотечение, зависит от положения плаценты. Наиболее часто примесь крови женщины обнаруживают на сроке с 28 по 32 неделю. Объясняется тем, что в этот период миометрий наиболее активно готовится к родовой деятельности.
В одном случае из пяти кровотечения начинаются на более раннем сроке (в промежутке с 16 недели по 28). Могут быть и более ранние кровотечения на 10–13 неделе – все зависит от многих других факторов.
Последствия

Низкое расположение детского места само по себе не является угрожающим фактором для развития ребенка. Хотя считается, что на поздних сроках (на 32–36 неделе) такое положение плаценты может грозить плоду гипоксией. Это обосновано тем, что кровоснабжение в нижней части матки хуже, чем в области ее дна, а с течением беременности давление на ее нижнюю часть, в том числе на плаценту, усиливается.
Из-за такого местонахождения детского места снижается поступление кислорода к плоду. Поэтому женщины с подобным диагнозом находятся под неусыпным надзором акушера, ведущего беременность. Ультразвуковое исследование в этом случае может назначаться более часто, чем в норме (между скрининговыми сроками). Например, на 18-19 неделе.
Низкая плацентация при беременности в большинстве случаев не является основанием для проведения кесарева сечения. Угрозу таят в себе осложнения, которые влечет за собой такое положение этого важного органа.
Угрозы для матери
Как уже выяснилось, основной угрозой является отслойка плаценты (отделение ее части от стенки матки). Чем это чревато для девушки:
- При небольших отрывах процесс протекает безболезненно, и будущую маму могут насторожить лишь кровянистые выделения. Однако следует заметить, что отслойка плаценты не всегда сопровождается кровотечением – кровь может скапливаться в полости матки.
- Иногда отслаивается большой фрагмент плаценты, что сопровождается дискомфортом и обильным кровотечением. Такое состояние требует немедленной госпитализации.
При минимальных отрывах плаценты женщина должна постоянно находится под наблюдением специалиста, потому что процесс склонен к повторению. Количество отрывов увеличивается, что влечет за собой угрозу для развития малыша.
Для матери подобное состояние чревато тем, что кровь при отслойке не удаляется из полости матки, а скапливается в ней, пропитывая все ее слои, проникает сквозь стенки матки в брюшину. Формируется матка Кувелера. Это состояние именуется маточно-плацентарной апоплексией. Оно угрожает жизни самой беременной, и требует немедленного кесарева сечения ради спасения жизни женщины. К сожалению, в этом случае матка подлежит удалению.
Угрозы для плода
Низкая плацентация и отслойка плаценты также несет угрозу еще не родившемуся ребенку. И в первую очередь потому, что отделившийся участок плаценты уже не сможет принимать участие в процессе питания и защиты плода. Последствия же зависят от срока:
- Если эмбрион мал, то последствия будут минимальны.
- Если достаточно велик срок, то развитие плода может замедлиться, гипоксия будет ощутимой и приведет к серьезным последствиям.
- Тотальная отслойка влечет за собой гибель плода.
При выявлении низкого закрепления детского места впадать в панику не следует. Но если специалист порекомендует госпитализацию, отказывается не стоит.
Диагностика

Про диагностику данного состояния сказать можно довольно мало. Специальных методов и способов определения положения плаценты нет. Чаще всего такой диагноз выставляется на сроке 20 недель при плановом ультразвуковом скрининговом обследовании. После чего женщина по этому пункту берется под наблюдение.
Низкое расположение плаценты в более ранние сроки (на 12–13 неделе) определяется довольно часто. Но если первый скрининг выявил, что оно не критично, на таком раннем сроке лечение обычно не требуется. Большинство женщин уже при следующем скрининге узнают, что положение их плаценты изменилось в лучшую сторону.
Дифференцируют при диагностических процедурах низкую плацентацию со следующими патологиями:
- Угрозой срыва беременности и преждевременных родов. В данном случае, если низкое положение плаценты привело к отслойке, могут наблюдаться симптомы, характерные для прерывания беременности (кровотечение, боль).
- Предлежанием (полным/частичным) плаценты. Оно может определяться методом внутренней пальпации. При этом специалист четко пальпирует ткани плаценты, полностью или частично перекрывающие зев матки. В случае же плаценты, близкорасположенной к зеву, прощупываться могут лишь незначительные фрагменты плацентарных тканей.
Постоянный мониторинг состояния плаценты и плода, курс медицинских препаратов и постельный режим позволят избежать непоправимых последствий.
Лечение и профилактика

Медикаментозное лечение обычно применяется, если низкое положение плаценты влечет за собой ее отслойку. Как поднять плаценту при беременности? Изменить место внедрения эмбриона невозможно. Но если следовать указанным рекомендациям, начиная с 12 недель беременности (или с момента диагностирования патологии), то можно родить здорового ребенка.
Если диагноз поставлен на сроке в 13 недель, акушер порекомендует:
- Носить бандаж.
- Отказаться от аэробики (даже легкой) и любых спортивных занятий, заменив ее неспешными прогулками.
- Избегать подъема по лестнице.
- Не поднимать тяжести.
- Полноценно питаться, пить витаминные напитки.
- Отказаться от сексуальных контактов.
- Минимизировать поездки в транспорте (резкие движения могут стать причиной отслойки).
- Чихать и кашлять осторожно и в положении лежа или сидя.
- Избегать резких движений (не только прыжков, но и подъема рук вверх).
- Не сидеть в кресле закинув ногу на ногу.
- Избегать стрессов.
При низко расположенной плаценте на сроке 12–13 недель, если следовать указанным рекомендациям, к 30 неделе обычно ситуация приходит к норме. Но если этого не случилось, паниковать не нужно. Иногда УЗИ-диагност перед самыми родами информирует женщину, что положение плаценты допускает естественные роды.
Обнаружение низкой плацентации при беременности на 21 неделе – это так же не повод для паники. Все указанные рекомендации помогут сохранить нормальное состояние женщины. Если же начинается кровотечение, то в этом случае нужно обязательно лечь в стационар и пройти курс медикаментозной терапии.
Для лечения используют разные группы препаратов:
- Легкие седативные (Валериана).
- Гемостатики (Транексам) для предотвращения кровотечения при отслойке.
- Антибиотики (цефалоспорины III поколения, например, Цедекс, Цефтебутен), для предотвращения развития инфекции при образовании плацентарных гематом.
- Метаболитики (Актовегин) для профилактики недостаточности в системе матка-плацента.
Могут быть назначены и другие средства по усмотрению врача.
flovit.ru
Низкая плацентация при беременности: причины, симптомы, лечение
При беременности плацента защищает плод. Благодаря ей, он дышит, питается получает иммунную защиту. Располагается плацента на верхней точке матки, окаймляя оплодотворенную яйцеклетку. С течением времени плацента развивается, и в это время с ней могут случаться различные отклонения от нормы. Одна из них — низкая плацентация при беременности.Что означает — низкая плацентация?
Данная патология выявляется примерно на 30 неделе и касается обычно тридцатилетних мамочек и старше. В этом случае плацента располагается на 6 см ниже от внутреннего маточного зева. Так получается потому, что яйцеклетка внедряется вниз стенки матки. А если зев матки перекрывается, то происходит подлежание плаценты – еще одна патология.Причины низкой плацентации
Вот отчего плацента оказывается не в том месте, где положено:- После абортов, операции кесарева сечения, инфекций матки, других воспалительных заболеваний происходит повреждение слизистого слоя эндометрия.
- Недоразвитие матки или миома. От нее избавляются лишь в случае, когда она злокачественная.
- Многоплодная беременность. В этом случае возможны осложнения: низкая плацентация, гистоз, анемия, токсикоз.
Симптомы низкой плацентации
 Кровотечения и сильные боли в животе – это главные признаки низкой плацентации при беременности. Они могут проявиться как результат чрезмерных физических нагрузок, а также при кашле, запорах, во время принятия ванн.
Кровотечения и сильные боли в животе – это главные признаки низкой плацентации при беременности. Они могут проявиться как результат чрезмерных физических нагрузок, а также при кашле, запорах, во время принятия ванн.Кровотечение начинается с легких выделений и уже скоро становится обильным. Как раз на 30 неделе увеличивается маточный тонус – это и становится причиной кровотечения. Если оно становится постоянным, то может вызвать анемию, гипотонию.
Чем опасна низкая плацентация?
Кислород, микроэлементы, питательные вещества поступают к плоду в недостаточном количестве, потому что внизу матки не достает сосудов.Плод растет, увеличивается его активность. Из-за низкого расположения плаценты увеличивается давление на матку. От этого плацента может отслоиться или вызвать сильное кровотечение.
Из-за того, что плацента располагается близко к зеву, Он может оказаться полностью перекрытым, что чревато выкидышем.
Женщинам с низкой плацентацией при беременности следует все время лежать в постели и лекарства, нормализующие тонус. Если есть необходимость в подготовке легких ребенка к внутриутробному существованию, мамочке предписывают глюкокортикоидные гормоны.
Лечение низкой плацентации
Эффективных медикаментозных средств при низкой плацентации не существует. Однако женщинам с этой аномалией рекомендуют:- Отказ от повышенных физических нагрузок – прыжков, бега, ношения тяжестей, резких движений и пр.
- Половое воздержание. Подкладывание подушек под ноги в лежачем состоянии.
- Регулярное посещение гинеколога.
- Желательно лечь на сохранение.
Как рожать при низкой плацентации?
Обычно женщины с такой особенностью рожают естественным путем, если нет каких-либо осложнений. В период родов за пациенткой осуществляется строгий контроль.Надо отметить, что если до родов плацента была поднята вверх, то в последнем триместре она возвращается на прежнее место. Если между шейкой матки и плацентой расстояние больше, чем 6 см, это нормально. Если ниже, врачи заранее вскрывают околоплодный пузырь. Плацента не отслаивается потому, что ее прижимает головка ребенка. Если к концу беременности плацента по-прежнему находится в близости в 2 см от внутреннего зева, то неизбежно кесарево сечение. Оно также назначается при обильном кровотечении или появлении осложнений.
Несмотря ни на что, низкая плацентация при беременности не приводит, как правило, к тяжелым последствиям, при условии, что пациентке будет обеспечен полноценный врачебный контроль, а она будет соблюдать все основные рекомендации.
empiremam.com

Добавить комментарий