

При вынашивании ребенка организм женщины подвергается серьезным нагрузкам. Все скрытые и вялотекущие болезни начинают обостряться и доставлять немало хлопот. Головная боль (цефалгия) – одна из проблем, с которой приходится сталкиваться будущей мамочке, особенно если она страдает от повышенного внутричерепного давления или других расстройств, неизменно вызывающих боли в области головы (остеохондроз, неврологические проблемы, лор-заболевания).
Обычным анальгетиком, который раньше спасал при внезапном приступе, уже не воспользуешься, а длительно терпеть болевой синдром нельзя. Поэтому важно точно знать, какие обезболивающие таблетки можно беременным при головной боли, а какие нельзя пить ни в коем случае.
Разрешенные лекарства
Невыносимые приступы боли в голове, особенно со второй половины беременности могут служить предвестниками серьезного осложнения беременности – гестоза. Из-за нарушения кровоциркуляции от нехватки кислорода страдают внутренние органы, плацентарный барьер, головной мозг. У беременной сильно поднимается кровяное давление, возникает отечность, меняется состав крови, развивается протеинурия.
Но появление цефалгии у беременной не всегда связано с опасной патологией. Так организм может отреагировать на:
- Переутомление.
- Голод.
- Грипп.
- Зубную боль.
- Резкую смену погоды.
В период вынашивания рекомендуется приобрести бытовой тонометр и пользоваться им при первых болезненных симптомах. Если показатели в норме, отечности, тошноты, рвоты нет, то разрешенные обезболивающие для беременных при приступах головной боли применять не запрещается. При этом следует помнить, что частая боль в голове – это верный признак какого-либо нарушения.
Если приходиться регулярно пить болеутоляющие препараты, необходимо получить консультацию врача и пройти обследование. Если же приступы единичны, нужно выяснить, какие анальгетики можно принимать беременным, а от каких необходимо отказаться.
Парацетамол
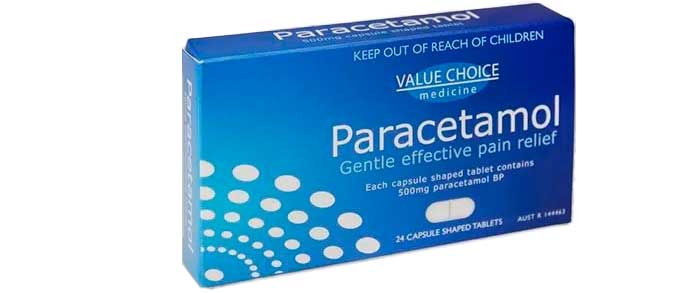

Особой популярностью из существующих лекарственных средств от головной боли при беременности пользуется Парацетамол. Его назначают как:
- Болеутоляющее.
- Жаропонижающее.
- Противовоспалительное средство.
Не рекомендуют его принимать, если у женщины имеются заболевания печени, почек, гастрит в обостренной стадии. Прием Парацетамола при беременности не запрещается. Разовая доза лекарства не должна составлять больше 500 мг. Суточную дозировку определяет акушер-гинеколог, наблюдающий беременность.
Но-шпа и Папаверин
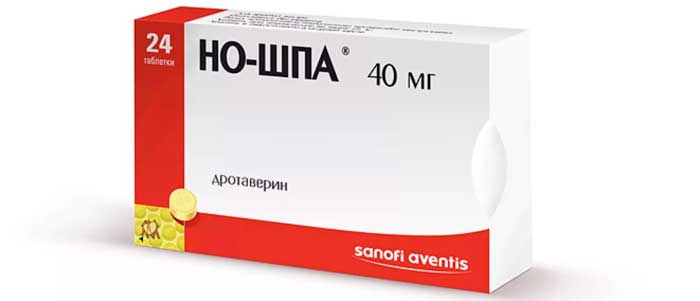

Эти медикаментозные средства относят к группе спазмолитиков, понижающих тонус гладкой мускулатуры внутренних органов и расширяющих сосуды. Многие будущие мамы носят с собой таблетки Но-шпы, применяя их при первом же болевом приступе. Матка при беременности может провоцировать дискомфорт внизу живота, поэтому приняв таблетку, женщина чувствует облегчение.
Невзирая на то, что Но-шпа и Папаверин разрешены при вынашивании ребенка, их не стоит принимать без ведома врача. Следует запомнить, что лечение головной боли этими медикаментами не проводят, так как они ослабляют маточный тонус и вызывают побочные явления:
- Сонливость.
- Тошноту.
- Головокружение.
- Повышенную потливость.
- Запор.
- Чувство жара.
- Усиленное сердцебиение.
Чтобы не навредить себе и ребенку женщине необходимо выяснить у своего врача, какое обезболивающее можно принять при беременности в случае болезненного приступа.
Анальгин


Этот препарат относят к ненаркотическим анальгетикам, устраняющим боль без психического воздействия. Кроме этого медикамент снимает жар и обладает невыраженным противовоспалительным свойством. При болевом приступе Анальгин прекрасно помогает, но так как это симптоматическое средство, то вылечить истинные причины головных болей он не может.
Анальгин противопоказан в первом триместре. В дальнейшем его также не рекомендуют принимать. Даже разовый прием одной таблетки опасен в период ожидания плода. Препарат оказывает такое пагубное воздействие:
- Понижает свертываемость крови (что крайне опасно во время родов).
- Препятствует синтезу простагландинов, способствующих маточному сокращению. В итоге родовая деятельность будет нарушена.
- Влияет на сердце и сосуды малыша.
- Проникает через плацентарный барьер и оказывает отравляющее воздействие на плод.
- Скрывает симптоматику серьезных патологий, что чревато серьезными осложнениями.
Анальгин разрешается использовать только в составе комплексного лечения, когда более щадящих методов избавить женщину от болевых ощущений нет.
Кетонал
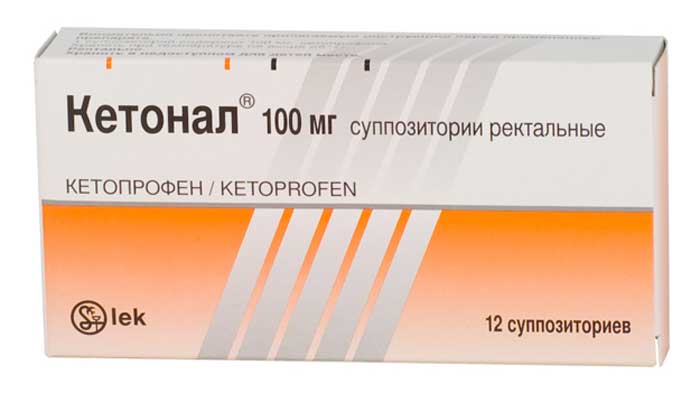

Принимать данное обезболивающее средство от головы при беременности крайне нежелательно. Его назначают в 1 и 2 триместре только тогда, когда положительный эффект для матери может быть оправдан риском для плода.
В 3 триместре при приеме могут развиться такие последствия:
- Слабость родовой деятельности.
- Массивное кровотечение после родов.
- Маловодие.
- Почечная недостаточность.
- Преждевременные роды.
Если Кетонал рекомендуют к применению во время лактации, то кормление грудью на этот период приостанавливают, а сцеженное молоко выбрасывают.
Диклофенак
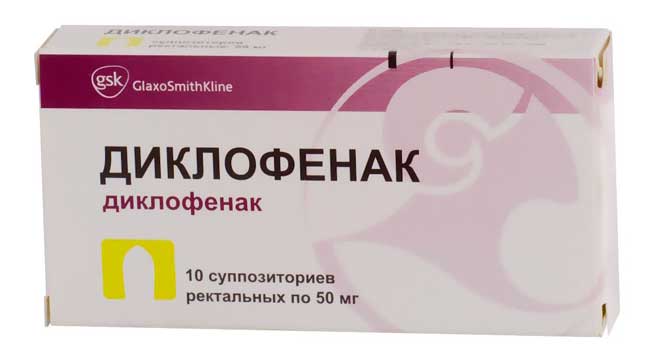

Принимать таблетки Диклофенака, избавляющие от сильных болевых ощущений, следует только до 29 недели и под строгим контролем врача. Если же и дальше продолжать лечение препаратом, можно столкнуться с такими последствиями:
- Тяжелые роды из-за слабой родовой деятельности.
- Неспособность матки сокращаться.
- Сильное кровотечение после родов.
Кроме таблетированной формы, Диклофенак выпускается в виде мази. Она снимает отечность и облегчает боли в суставах. Процент всасывания активного вещества составляет 6-7%, поэтому риск проникновения токсинов через плацентарный барьер сводится к минимуму. При растяжениях связок и ушибах также можно использовать гель.
Уколы Диклофенак не назначают из-за мгновенного блокирования продукции простагландинов, которые отвечают за чувство боли. Полное всасывание активного вещества является прямым противопоказанием к назначению внутримышечного введения препарата женщинам, находящимся в положении.
Баралгин

Абсолютно безопасным для беременных этот препарат назвать нельзя. Но проходя через плаценту, данное средство не оказывает на будущего ребенка тератогенного и мутагенного воздействия. В первые 12 недель вынашивания, когда происходит закладывание всех важнейших органов и систем, от приема любых таблеток (даже самых безобидных поливитаминов) рекомендуется отказаться.
Когда сформируется плацентарный барьер, можно при сильных головных болях принять таблетку Баралгина, но только если врач дал на это разрешение. В дальнейшем лечение Баралгином подавляет выработку тромбоцитов и угнетает иммунитет. Поэтому данный препарат лучше не принимать перед родами.
Нельзя использовать Баралгин при:
- Гиперчувствительности к активным компонентам.
- Тяжелых патологиях печени.
- Болезнях почек и сердца.
Таблетки, запрещенные при беременности
Почти все лекарственные средства из группы нестероидных противовоспалительных препаратов (НПВП) чреваты для беременных негативными последствиями. Парацетамол является исключением. Хоть он и проникает через плаценту, но выраженного вреда для плода не приносит.
К запрещенным медикаментам во время беременности относятся:
- Кеторол, сильнодействующий препарат на основе кеторолака.
- Найз, основанный на нимесулиде.
- Ибупрофен, основанный на парацетамоле.
Из производных анальгина стоит отметить:
- Баралгин.
- Реналган.
- Беналгин.
Цитрамон

Это доступный, широко известный и эффективный препарат, которым пользуются при:
- Выраженном болевом синдроме.
- Цефалгии.
- Менструальных болях.
- Невралгии, артралгии.
- Инфекционных заболеваниях.
Зубная, мышечная, суставная боль – со всеми этими расстройствами может справиться данное средство. Но в инструкции к Цитрамону указано, что применять беременным его категорически запрещается, независимо от сроков вынашивания. Также его не принимают во время лактации, так как активные ингредиенты в большом составе проникают в молоко, что может сказаться на состоянии грудничка.
Прием Цитрамона на раннем сроке беременности крайне отрицательно отражается на развитии плода, поэтому приема этих таблеток следует избегать. Если же лечиться им в конце вынашивания, можно ослабить родовую деятельность или, наоборот, спровоцировать преждевременное родоразрешение.
Нурофен


Этот препарат является нестероидным противовоспалительным средством, которое крайне нежелательно принимать при вынашивании.
- В 1 и 2 триместре повышается риск аномального развития плода.
- В 3 триместре специалисты рекомендуют воздерживаться от его приема, так как действующие вещества медикамента могут спровоцировать сокращения матки и вызвать преждевременные роды.
При необходимости принять обезболивающее после родов следует учитывать, что активные компоненты проникают в грудное молоко и могут навредить ребенку.
Важно! Нурофен Плюс категорически противопоказан беременным, так как в нем содержится двойная доза основных компонентов и дополнительные ингредиенты, оказывающие негативное действие на будущего малыша.
Чем могут быть опасны обезболивающие для плода
Любые препараты, которые легко помогают другому человеку, беременной могут только навредить. На организм малыша они влияют так:
- Нарушают развитие всех жизненно важных систем и органов. Из-за бесконтрольного и неграмотного приема лекарственных средств будущая мамочка рискует родить ребенка с тяжелыми уродствами и неизлечимыми патологиями.
- Провоцируют осложнения беременности.
Проникая через плацентарный барьер, лекарственное средство вынуждает еще несформировавшийся организм бороться с токсичными для него веществами. А к этому он пока не подготовлен.
Головная боль – это не болезнь, а лишь проявление какого-либо расстройства, которое переживает организм. Если приступ однократный, его можно купировать другими, менее опасными способами. Например, выпить сладкий чай, отдохнуть, смазать виски эфирным маслом, сделать массаж шеи и висков.
Обезболивающие препараты, которые женщины в обычное время часто используют для избавления от болезненных ощущений и устранения головной боли, нельзя применять беременным по привычной схеме. Любое лекарство может нанести серьезный вред будущему малышу, поэтому все, что продается в аптеке — свечи, мази, капсулы, растворы, таблетки, гранулы, суспензии — нужно обсуждать со своим врачом. Только опытный специалист расскажет, как и когда можно принимать тот или иной препарат.


Беременность – волнующий, полный надежд период для женщин. Однако даже такое приятное время могут омрачить внезапные проявления цефалгии. Чтобы не навредить ребенку, принимая лекарственные средства, следует обратиться за консультацией к врачу. Только специалист может ответить на вопрос: что можно принимать беременным от головной боли?
Причины головных болей
Цефалгия может проявить себя во время беременности по разным причинам. Чаще всего, боли возникают вследствие:
- Гормональных изменений, связанных с перестройкой работы эндокринной системы. В женском организме, гормоны, отвечающие за вынашивание плода, присутствуют всегда. Однако во время беременности происходит выброс гормонов. Уровень эстрогена и прогестерона повышается. В некоторых случаях организм реагирует на этот процесс изменением тонуса сосудов, резкой переменой эмоционального состояния. Женщины становятся раздражительными, плаксивыми, их настроение может изменяться без особых причин. Также могут возникать отеки. Все это приводит к появлению головных болей.
- Перепадов артериального давления при смене погодных условий. В большинстве случаев беременные страдают гипотонией. Она сопровождается головокружениями, повышенной слабостью. Артериальное давление ниже 90/60 принято считать пониженным.
- Переутомления.
- Перемены установленного режима дня.
- Нервного перенапряжения.
- Жажды или голода.
- Нехватки кислорода.
- Аллергии.
- Недостаточной продолжительности сна либо, наоборот, его переизбытка.
- Нарушения осанки. Особенно часто это наблюдается в третьем триместре.
- Употребления ряда продуктов или резкого отказа от кофеин содержащих напитков: чая или кофе. Чрезмерное количество сыра, полуфабрикатов, маринованных или консервированных продуктов, бананов, цитрусовых, субпродуктов, йогуртов, орехов, шоколада в меню женщины может привести к цефалгии.
Чтобы не пришлось страдать от головной боли при беременности, следует избегать раздражающих факторов: резких запахов, громкой музыки, неприятных звуков, чрезмерно яркого или мерцающего света.
Также головная боль наблюдается при наличии некоторых патологических состояний:
- ВСД;
- шейный остеохондроз;
- зубная боль;
- инфекционные болезни.
Во время беременности головные боли носят разнообразный характер. Чтобы понять, какие таблетки можно принимать при беременности для эффективного лечения, нужно своевременно определить причины, вызвавшие цефалгию.
Лечение цефалгии

Таблетки от головной боли при беременности врач назначает исходя из поставленного диагноза. Цефалгия во время беременности может быть связана со многими заболеваниями.
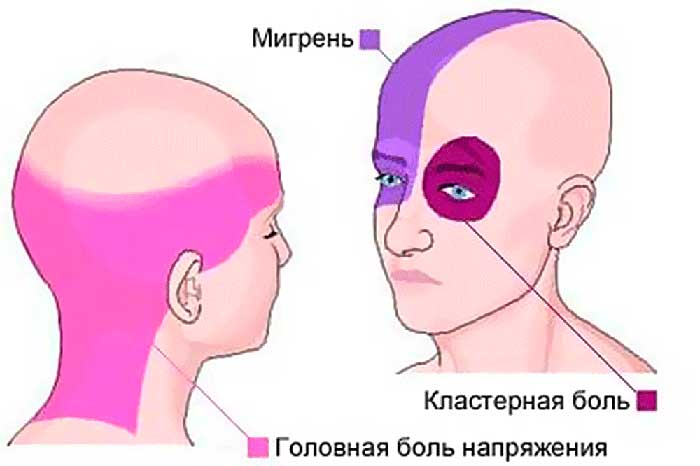
Боль напряжения
Для нее типична монотонность, тупой характер. У женщины возникает ощущение сдавленности в голове. Приступ охватывает зону шеи, висков, затылка и глаз. Дискомфорт длится не более двух часов.
Причиной появления цефалгии служит стресс, усталость и истощение. Лечение заключается в устранении симптомов. Основными применяемыми препаратами являются:
- Глицин. Он приводит в норму нервную систему, нормализует сон, улучшает работу мозга. Препарат следует принимать в профилактических целях, чтобы предупредить возникновение головных болей.
- Препараты на основе валерианы помогают при различных расстройствах нервной системы. Принимать их следует на постоянной основе, чтобы добиться накопительного эффекта.
- От головы при беременности можно применять бальзам «Headex». Благодаря натуральному составу он абсолютно безопасен не только для женщины, но и для ее ребенка. Главный активный компонент препарата – ментол. Это вещество прекрасно снимает головные боли.
- Но-шпа – средство экстренной помощи в случаях, когда приступ боли не удалось купировать другими методами. Исследования показали, что таблетки не воздействуют отрицательно на плод. Однако следует помнить, что у женщин с низким давлением, препарат необходимо принимать с осторожностью.
Мигрень
Представляет собой сильные продолжительные головные боли, локализованные в одной части головы. Приступ может сопровождаться тошнотой. Физическая активность значительно усиливает головную боль. Начиная со второго триместра, для купирования приступа можно принимать парацетамол после согласования с врачом. От головы при беременности вместо таблеток лучше использовать ректальные свечи. Их дозировка ниже, они не оказывают влияния на желудок. Несмотря на то, что в ходе исследований не было установлено негативного воздействия препарата на плод, в первом триместре все же лучше воздержаться от его применения. Парацетамол не следует использовать при тромбоцитопении, проблемах с почками и печенью, анемии. Если мигрень носит легкую форму, то устранить ее можно при помощи таблеток валерианы.
Головная боль, связанная с сосудами
Развивается на фоне низкого или высокого давления. Для гипертонии характерно сужение сосудов, их спазм. По этой причине и возникает приступ. Во время гипертонического криза появляется тяжесть в голове, общая слабость, кожа приобретает синий оттенок. Спазм часто сопровождается тошнотой. Снять приступ можно несколькими способами, которые будут зависеть от артериального давления беременной. От головной боли при беременности помогает:
- Холодный компресс. Нужно смочить в холодной воде полотенце и наложить его на область шеи и лба. Как только компресс нагреется, его следует вновь охладить.
- Горячий компресс. Он эффективен при гипотонии, расширяет сосуды. Низкое давление может возникнуть из-за резкой смены погодных условий, усталости, депрессии, стресса. При склонности к гипотонии необходимо высыпаться, употреблять пищу небольшими дозами, как можно чаще бывать на воздухе. Что можно делать беременным от головной боли во время криза? Специалисты советуют в таких случаях отдохнуть, сделать дыхательную гимнастику, приложить компресс к голове.
- Контрастный душ. Его можно использовать в профилактических целях. Душ тренирует стенки сосудов. Вода во время процедур должна быть комнатной температуры, ни в коем случае не нужно принимать очень холодный душ.
- Точечный массаж. Помогает устранить головные боли. Перед проведением процедуры необходимо проконсультироваться с врачом, чтобы избежать осложнений.
Таблетки от головной боли при беременности помогают быстро устранить приступ, но, в то же время, они могут оказаться опасными для плода.
Гипертония
Во время беременности оптимальным давлением принято считать 120/80 мм. рт. ст. Если повышенное давление возникает на ранних сроках беременности, то специалисты говорят о хронической форме артериальной гипертонии. Высокое давление на поздних сроках не сопровождается появлением в моче белка и отеками. Гипертония наблюдается у 9% беременных. Риск возникновения повышенного давления увеличивается при:
- беременности после 32 лет;
- избыточном весе;
- наследственной предрасположенности;
- диабете;
- многоплодной беременности;
- болезнях почек.
Головная боль при гипертонии локализуется в области темени и висков. Она никогда не сопровождается нарушениями равновесия или зрения. Таблетки при головной боли при беременности должны не просто снимать приступы, но и устранять первопричину патологии.
Преэклампсия
Состояние, возникновение которого провоцирует беременность. Основными симптомами является: гипертония, отек, протеинурия. Начало развития заболевания связано со спазмом мельчайших сосудов. Практически 21% беременных страдает этой патологией.
Преэклампсия может возникать по следующим причинам:
- заболевания почек;
- ожирение;
- диабет;
- наследственность;
- первая беременность;
- многоплодие;
- многоводие;
- поздняя беременность.
Головная боль при преэклампсии очень сильная, таблетками не купируется. Лечение должно проводиться только под контролем врача.
Запрещенные медикаменты
Какие таблетки можно при беременности принимать, подскажет специалист на приеме. Но каждая беременная должна помнить о существовании препаратов, которые строго запрещены к использованию. Существует список препаратов, принимать которые во время беременности категорически нельзя:
- Фламакс;
- Кетонал;
- Кетопрофен;
- Индометацин;
- Ортофен;
- Диклоран;
- Диклонат;
- Диклофенак;
- Бруфен;
- Нурофен;
- Ибупром;
- Ибупрофен;
- Цитрамон;
- Аспирин.
Прием обезболивающих таблеток из списка в первом триместре может повлечь за собой развитие дефектов у ребенка. Врачи категорически не рекомендуют употреблять медикаменты в этот период.
В небольшом количестве, под строгим контролем специалиста и с учетом всех возможных рисков, возможно использование медикаментов этой группы во втором триместре.
Прием препаратов в третьем триместре может вызвать приостановку родовой деятельности, перекрытие артериального протока у ребенка, низкую сворачиваемость крови у женщины. Назначение медикаментов перед родами способно вызвать внутричерепные кровоизлияния. К группе риска относятся недоношенные дети.
Когда следует обращаться к врачу


В некоторых случаях, когда головные боли сопровождаются определенными симптомами, следует незамедлительно обращаться к врачу. Что можно беременным при головной боли в этих случаях, должен решать только специалист. Незамедлительная помощь со стороны медиков требуется, если приступ сопровождается:
- болью острой и резкой;
- рвотой;
Также нельзя оставлять без внимания головную боль в комплексе с такими симптомами как:
- нарушение координации;
- проблемы со зрением;
- онемение конечностей;
- повышение температуры;
- невозможно опустить подбородок к груди.
Все это может говорить о возникновении опасных состояний, справиться с которыми способен только врач. Прием обезболивающих таблеток в подобных случаях приведет лишь к осложнениям и возникновению серьезных проблем со здоровьем.
Если головная боль продолжается длительное время, ее интенсивность высока, а обычные средства первой помощи не дают результата, можно принять Парацетамол или Эффералган. Эти медикаменты могут проникать сквозь плаценту. Однако до сих пор не выявлено ни одного случая их пагубного воздействия на плод.
Ответ на вопрос что можно при головной боли при беременности, а что запрещено, можно получить у своего лечащего врача во время консультации. Ни в коем случае не занимайтесь самолечением.
Видео
Обезболивающее при беременности необходимо для облегчения проявления болевых симптомов. Многие средства противопоказаны будущим мамам, поэтому нужно знать, когда и какие из них разрешены. Подробную информацию и полезные рекомендации можно найти в данной статье.
Чем опасно состояние
Боль может иметь разную локализацию. Это предвестник опасности для здоровья. Малейшие болевые ощущения – это огромный стресс для мамы и для малыша внутри.
Гормоны, вырабатывающиеся при стрессе, стимулируют сокращение мышц, что влечет за собой маточный тонус. Это, в свою очередь угрожает будущей маме спонтанным прерыванием беременности, замиранием плода или преждевременными родами.
Беременные подвержены головной боли, которая часто наблюдается в 1 триместре. Это связано с гормональными изменениями и перестройкой организма. Само по себе проявление неопасно, но может свидетельствовать о развитии гипертонии или гипотонии.
Острые болевые ощущения в поясничном отделе могут появиться не только при нарушении функции почек и развитии пиелонефрита. Они могут сигналить о нарушении позвоночника или мышц спины. На любом сроке вынашивания женщина должна знать, какие можно пить анальгетики при беременности.
Нужно с осторожностью принимать любое обезболивающее при беременности в 1 триместре. В это время присутствует высокий риск негативного воздействия средств на плод.
Ребенок быстро развивается, но плацента сформирована не до конца, не выполняет барьерную функцию. Также обезболивающее при беременности может смазать истинный фактор болевого синдрома. Будущая мама и ее родственники могут упустить время, что может привести к необратимым негативным последствиям.
Необходимость
Но бывают случаи, когда доза обезболивающего необходима. Такие случаи характерны для экстренного купирования болевых проявлений. Принять анальгетик надо для того, чтобы была возможность доставить будущую маму в медицинское учреждение.
Основные показания к применению при возникновении таких видов боли:
Не рекомендуется терпеть такие проявления, а также заниматься самолечением. Необходимо помнить, что малыш витамины, минералы и кислород берет из организма мамы.
Стресс и последующий тонус препятствуют поступлению к нему необходимых микроэлементов. Это крайне негативно влияет на ребенка на любой стадии формирования и развития.
Формы выпуска
Определяя, какие обезболивающие можно беременным, обращают внимание на определенные группы препаратов.
- Таблетки, капсулы. Быстро действуют. Большинство из них быстро растворяются в кишечнике и попадают в кровоток. Устраняют острые симптомы в точке возникновения.
- Суппозитории. Безопасные, отличаются продолжительным действием. По скорости купирования симптомов, уступают таблеткам. Преимущественно ставят на ночь, чтобы утром не возникли неприятные ощущения.
- Инъекции. Быстро действуют. После введения сразу попадают в кровоток. Назначают в крайних случаях, когда другие ЛС не помогают или необходимо купировать острые проявления.
- Мази. Отличаются местным действием, незначительной абсорбцией. Считаются безопасными.
Независимо от формы лекарства необходимо пройти медицинскую диагностику и получить врачебное назначение.
Разрешенные средства
Многие медикаменты запрещено принимать на разных сроках гестации. Большинство противопоказано в 1 триместре. Это связано с формированием эмбриона, развитием жизненно важных органов и систем.
До 12 недели также присутствует риск выкидыша. Есть разрешенные средства, которые можно пить только по назначению врача. Дозировку, курс терапии определяют индивидуально, учитывая самочувствие пациентки.
Парацетамол
Показан для купирования боли разной этиологии и локализации. Его выпускают в виде свечей, таблеток, капсул. Разовая доза – 500 мг.
Назначают при таких болях:
- головная;
- зубная;
- в суставах;
- грипп;
- вирусные инфекции;
- мигрени;
- травмы.
Стоит отметить, что парацетамол также содержится в противопростудных порошках. Если для купирования признаков простуды врач их назначил, дополнительно использовать Парацетамол запрещено. Это может стать причиной передозировки.
Лекарственное средство относят к обезболивающему, которое можно принимать при беременности в 1 триместре. Оно противопоказано при нарушении функции почек, печени, гиперчувствительности к компонентам.
Вольтарен
Данное обезболивающее для беременных рекомендуют использовать при воспалении суставов, мышц, связок, сухожилий ревматического или травматического характера.
Дозу наносят на пораженные участки 2 раза в день. Втирают в кожу легкими массажными движениями до полного впитывания лекарства. Облегчение наблюдается в течение часа.
Суточная дозировка не должна превышать 5 г. Длительность терапии должен определить врач, учитывая самочувствие пациентки и показания к применению. Обезболивающее при беременности запрещено при непереносимости компонентов, развитии гиперчувствительности.
Рекомендуют в 1 и 2 триместре. На поздних сроках противопоказано, поскольку действие лекарственного средства снижает родовую деятельность.
Но-шпа, Дротаверин, Папаверин
Эти препараты входят в группу спазмолитиков миотропного действия. Назначают для снижения тонуса гладких мышц. Если таблетки принимать сублингвально, то они будут быстрее действовать.
Папаверин рекомендуют выбирать в форме раствора для инъекций или в свечах.
Показано при таких болях:
- спазмы гладких мышц;
- в животе;
- головная;
- зубная.
Противопоказания к миелорелаксантам:
Суточная дозировка таблеток Но-шпы не должна превышать 120-240 мг. Доза ректальных свечей Папаверин – по 1 суппозитории 1-2 раза в день.
Раствор Папаверин для внутримышечного и внутривенного введения предварительно растворят с раствором натрия хлорида. Разовая дозировка – 0,5-2 мл, суточная – не более 300 мг.
Препараты под запретом
Болеутоляющие при беременности рекомендуется принимать с осторожностью. Не все препараты являются безопасными. Вещества, входящие в их состав, могут негативно влиять на развитие плода.
К запрещенным средствам относятся нижеследующие.
- Аспирин. Негативно влияет на работу сердца и почек малыша. При головной боли и повышении температуры тела на фоне простуды используют Парацетамол.
- Анальгин. Из-за плохого влияния на кровь запрещено принимать не только в период гестации, но и в детском возрасте.
- Ибупрофен. Противопоказан в 3 триместре. Это связано с тем, что лекарство влияет на уменьшение околоплодных вод.
- Диклофенак. Сильнодействующий препарат. Беременным рекомендуют аналог – Вольтарен. Применяют в случае острой необходимости.
Обезболивающие мази при беременности также выбирают с осторожностью. Следует отдавать предпочтение медикаментам, которые не проникают в кровоток. Это помогает снизить негативное воздействие на плод.
Возникновение болевого синдрома – признак или предвестник определенного заболевания. В период гестации терпеть такое состояние нельзя, ведь от самочувствия будущей мамы зависит развитие плода.
Не стоит забывать, что безопасный анальгетик и его дозировку назначает исключительно специалист.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача Клочковой О.В.
Специальность: акушер-гинеколог высшей категории.
Головные боли во время беременности – явление часто встречающееся из-за изменения гормонального фона, неустойчивого психо-эмоционального состояния, наличия скрытого заболевания.
Самолечение категорически запрещено, ведь бесконтрольное применение обезболивающих таблеток приводит к прерыванию беременности, отклонениям в развитии эмбриона.
Чтобы уберечь ребенка от воздействия «химии», будущие мамы прибегают к народным средствам, однако иногда данные меры малоэффективны. Ослабить головную боль при беременности, не навредив при этом ребенку можно, принимая только те таблетки, которые выписал врач.
Происхождение болевого синдрома
Зачастую головные боли возникают на первых неделях беременности. Это объясняется тем, что системы организма перестраиваются, объем циркулирующей крови резво увеличивается, давление повышается. Однако есть и другие причины дискомфортного состояния:
- Перестройка гормонального фона и адаптация организма к новому состоянию.
- Скачки артериального давления. На первом триместре давление понижается, что связано с ранним токсикозом.
- Поздний токсикоз (гестоз) сопровождается общим ухудшением самочувствия, выраженной головной болью.
- Неправильное, нерегулярное или скудное питание. Чувство голода, слишком холодная еда и продукты, содержащие тирамин или фенипамин (шоколад, бананы, цитрусовые и т.д.) провоцируют головную боль.
- Умственное перенапряжение.
- Стрессы.
- Мигрень.
- Избыточный вес. Набор лишних килограммов приводит к нарушениям в работе важных органов и систем. Женщина устает, жалуется на одышку. Учащенное сердцебиение. Головные боли.
- Метеозависимость.
- Обострение хронических заболеваний: шейный остеохондроз, вегето-сосудистая дистония и т.д.
- Инфекционные поражения мозга (менингит, энцефалит).
- Патологии органов зрения, слуха, обоняния.
- Нарушение питьевого режима приводит к обезвоживанию. Нарушается обмен веществ, самочувствие. Появляется выраженный болевой синдром головы.
- Снижение качества сна. Тревожное состояние или увеличившийся живот мешают уснуть, будущая мать не высыпается, а утром мучается от головной боли.
Какие таблетки можно пить при беременности от головной боли?
Почти все таблетки от головы имеют противопоказания и побочные действия. Учитывая состояние женщины, срок беременности и другие особенности, доктор подбирает болеутоляющее средство.
Лекарство, безопасное в первом триместре, может навредить на последних месяцах, поэтому нельзя заниматься самолечением. Прежде чем принимать таблетки, дозировку оговаривают с врачом.
Лекарственные препараты от головной боли при беременности
Практически все таблетки или капсулы, предназначенные для снятия болевого синдрома, обладают тератогенным свойством. Потребление подобных препаратов приводит к задержке внутриутробного развития, формированию аномалий у плода. Чтобы исключить риск развития осложнений, следует знать, какие таблетки от головной боли можно принимать при беременности.
Цитрамон на ранних сроках
Действенное и востребованное средство, содержащее аспирин, а поэтому небезопасное на ранних сроках беременности. Если принимать Цитрамон на первом триместре беременности, у плода развиваются патологии системы кровообращения. С 4 месяца, плацентарный фильтр мешает кофеину воздействовать на плод. Препарат сильно повышает давление, устраняет болевой синдром, возникший из-за иозгового спазма, снимает воспаление и приступ мигрени. Применяется 1 раз в сутки в дозировке 0.5 г. На последних неделях Цитрамон не назначают.
Ибупрофен
Относительно безопасный противовоспалительный препарат. После употребления Ибупрофена (НПВС) организм испытывает стресс, как после сеанса химиотерапии. Средство принимают один раз в сутки по 0,5 -1 г . На последних месяцах Ибупрофен вызывает патологии сердца и легких у плода.
Но-шпа
Но-шпа (Дротаверин) обладает выраженным болеутоляющим эффектом, снимает головную боль, вызванную спазмами сосудов. При угрозе преждевременных родов, средство устраняет тонус матки. Но-шпа безопасна в 1 триместре, в дозировке до 3 таблеток в сутки. Со второго триместра, неконтролируемый прием препарата может спровоцировать преждевременные роды.
Парацетамол
Эффективен при головных болях, спровоцированных воспалительными процессами, факторами-раздражителями, простудными заболеваниями. Снимает температуру и воспаление. Таблетки можно принимать на любом сроке, но не дольше 3 – х суток. Рекомендуемая дозировка – 0,5 -1 г четырежды в день (каждые 6 часов). Активное вещество препарата не вредит эмбриону.
Таблетки, запрещенные при беременности
- Аспирин (Ацетилсалициловая кислота) — аномалии внутриутробного развития. В первом триместре страдают почки, сердце, половые органы у мальчиков. В третьем – вызывает кровотечение, провоцирует перекрытие артериального потока у эмбриона.
- Анальгин — выраженный спазмолитический эффект. Из-за высокой токсичности вызывает заболевания крови.
- Эрготамин — абортивное действие, вызывая сокращение матки, кровотечения. Прием препарата приводит к задержке эмбрионального развития.
- Суматрипан – эффективное средство от мигрени, обладающее абортивным свойством.
- Амигрен (Запмигрен, Триптамин) — таблетки содержат наркотические вещества.
- Депакот (Депакин, вальпроевая кислота) – дефекты нервной трубки, черепно-лицевые деформации, пороки сердца, развития конечностей.
- Тимопоп (Пропранол, Метопропол, Атенопоп) – рост эмбриона замедляется, частота его сердцебиения снижается.
Что делать, если боль усиливается?
Превышение дозировки таблеток приводит к развитию осложнений, поэтому врачи рекомендуют:
- самомассаж висков;
- прикладывание льда, холодных капустных листьев к голове;
- компресс из свежих, слегка мятых листьев белокочанной капусты;
- тугая повязка на голову;
- настой лекарственных трав: мелиссы, ромашки, мяты;
- при пониженном давлении – сладкий, крепкий черный чай.
Меры профилактики
Мероприятия, предназначенные для профилактики головной боли во время беременности:
- Чаще гулять на свежем воздухе, проветривать помещение, особенно в отопительный сезон, когда воздух в квартире «пересыхает».
- Отдыхать положенное время, чтобы не допустить физического или нервного истощения.
- Ограничить время пребывания перед телевизором, компьютером.
- Не слушать агрессивную громкую музыку.
- Выполнять гимнастические упражнения.
- Избегать стрессов.
- Перейти на здоровое питание.
- Отказаться от пагубных привычек.
Что нужно изменить в диете?
Нельзя: шоколад, кофе, острое, жирное, жареное, цитрусовые, орехи, продукты, содержащие консерванты. Отказаться от морской рыбы (из-за содержания ртути).
Употреблять свежие овощи и фрукты, белое куриное мясо, нежирную рыбу, каши, пить морсы и соки собственного приготовления. Чтобы не допустить обезвоживания, соблюдать питьевой режим (не менее 2 литров жидкости в сутки).
( 1 оценка, среднее 5 из 5 )
Будущих мам буквально на каждом шагу преследуют неприятные симптомы. И нередко к ним присоединяется головная боль. Особенно часто этот симптом встречается на ранних сроках. С одной стороны, таблетка от головы при беременности может стать отличным способом избавить себя от мучений, а с другой – ядом для малыша. Можно ли принимать обезболивающие лекарства в первом триместре, давайте рассмотрим с вами далее.

Первый и, пожалуй, самый главный фактор, провоцирующий любой дискомфорт будущей мамы – это резкие изменения гормонального баланса. Тем более что на ранних сроках они наиболее ощутимы, так как организм еще только проходит процесс подготовки к предстоящему росту и развитию ребенка в утробе. Из-за этого беременная женщина может ощущать периодическую головную боль, которая уже ко второму триместру зачастую проходит.
У некоторых дам, находящихся в «интересном положении», неприятный симптом появляется на фоне пониженного или повышенного артериального давления. Например, при гипотонии головной мозг начинает страдать от дефицита кислорода. Из-за этого и возникают дискомфортные ощущения.
Перемены погодных условий – еще одна причина, по которой женщины начинают принимать таблетки от головы при беременности на ранних сроках. Ведь с зачатием ребенка организм будущей мамы становится более чувствительным к внешним факторам. Поэтому резкие изменения погоды могут восприниматься женщиной, ожидающей малыша, крайне негативно.

Стоит ли заниматься самолечением
Конечно, бежать к врачу по малейшему поводу не хотелось бы никому. Особенно дамам, которые переживают первый триместр беременности, сопровождающийся массой неприятных симптомов и тем самым ограничивающий их активность. Однако важно понимать, что самолечение может быть крайне опасно для любого человека. Для будущих мам же этот риск возрастает, так как им необходимо беспокоиться не только о своем здоровье, но и о благополучии маленького организма, развивающегося у них в животике.
В медицине головная боль в начале беременности не считается заболеванием, так как это вполне нормальное явление. Однако если терпеть нет мочи, то лучше обратиться к врачу за советом. Какие таблетки от головы при беременности не окажут вреда будущей маме и ее ребенку, хороший специалист знает как никто другой.
Даже если вы все-таки решили не посещать медучреждение и самостоятельно избавиться от неприятных симптомов, важно сделать это грамотно. В первую очередь необходимо разобраться в том, какие лекарства можно принимать беременным, а какие нет. Это оградит вас от возможных побочных эффектов.
Почему опасно принимать таблетки на ранних сроках
Далеко не все препараты, которые можно принимать беременным, безопасны в первом триместре. Это объясняется тем, что в первые недели после зачатия эмбрион только формируется. Его организм еще не способен сопротивляться внешним воздействиям, а также фильтровать вещества, поступающие в него. Поэтому таблетки от головы на ранних сроках беременности следует принимать крайне осторожно или ограничить их использование вообще, так как многие лекарственные средства могут поспособствовать порокам в развитии малыша.
К 16 неделе у ребенка уже в некотором роде функционируют органы очистки организма – печень и почки. К тому же плацента становится полностью сформированной и начинает играть роль некого барьера между малышом и окружающей его средой. По этой причине врачи рекомендуют по максимуму ограничить прием лекарственных средств в первом триместре. Во второй половине беременности медицинские препараты для организма будущей мамы более безопасны.

Какие таблетки противопоказаны
Если вы решили заглянуть в аптечку в поисках лекарства от головной боли, то будьте осторожны с выбором средства. Так, существуют некоторые препараты, которые категорически противопоказаны будущим мамам:
- Ацетилсалициловая кислота, более известная как «Аспирин». Такая таблетка от головы при беременности может негативно повлиять на развитие сердечно-сосудистой системы малыша, а также формирование печени.
- «Анальгин». Как утверждает Всемирная организация здравоохранения, данное средство не рекомендуется к применению ни мужчинам, ни женщинам, ни детям, так как оно негативно влияет на состав крови. Не стоит и уточнять, что для будущих мам оно станет настоящим ядом.
- «Резерпин». Этот препарат назначается врачами для тех, кто страдает гипертонией. Однако при беременности он оказывает значительное воздействие на плод. Систематическое применение данного медикамента может привести к развитию депрессивного состояния у ребенка, проявляющегося в излишней сонливости.
Таблетки от головной боли будущим мамам
Вопрос, какие таблетки от головы можно при беременности, актуален практически для каждой женщины, ожидающей малыша. Однако если неприятный симптом настигает даму не так уж и часто, при этом нося слабый характер, то необходимости в приеме лекарственных препаратов нет. Совсем другая ситуация складывается у женщин, которые мучаются от головных болей с завидной регулярностью. В таком случае помочь могут следующие средства:
- «Парацетамол».
- «Но-шпа».
- «Цитрамон».
- «Ибупрофен» или «Нурофен».
Какой препарат выбрать – дело сугубо индивидуальное, но лучше всего посоветоваться с врачом.
«Парацетамол»
Это медикаментозное средство врачи рекомендуют взять на заметку каждой беременной женщине. Поможет оно и при повышении температуры тела, и при головных болях. При этом о здоровье малютки можно не беспокоиться – активное вещество препарата мягко воздействует на организм будущей мамы и совершенно не травмирует эмбрион. Данные таблетки от головы при беременности на ранних сроках считаются самым безопасным вариантом. Хотя даже и у них имеются некоторые ограничения. Так, инструкция к «Парацетамолу» гласит, что будущим мамам следует употреблять не более чем 4 таблетки в сутки. К тому же лечение должно составлять максимум 3 дня.
«Но-шпа»
Основное действующее вещество данного средства – дротаверин. Он оказывает выраженное обезболивающее действие и расслабляющий эффект на организм. Обычно препарат продается в аптеках в виде таблеток.
Очень важно соблюдать правильную дозировку во время употребления средства. Если обычному взрослому человеку можно принимать внутрь до 6 единиц препарата, то по отношению к беременным женщинам это значение несколько ниже. Будущим мамам не рекомендуется выпивать более 3 таблеток в сутки. А перед этим желательно проконсультироваться с акушером-гинекологом. Одна таблетка от головы при беременности, конечно, вреда не принесет, но если вы собираетесь принимать препарат периодически, то лучше делать это под наблюдением специалиста.
«Цитрамон»
При первых проявлениях боли в висках многие люди вспоминают именно про это средства. И не зря – ведь оно стало настоящей классикой в лечении мигрени, используясь еще нашими бабушками. «Цитрамон» вполне распространен и в наши дни, а главное, он не менее действенен, чем современные препараты. Он оказывает не только анальгезирующее, но и противовоспалительное действие. К тому же прием средства позволяет отрегулировать температуру тела. В состав таблеток входит кофеин, что делает их идеальными для нормализации давления будущей мамы.
Установлено, что препарат можно совершенно спокойно принимать во втором триместре беременности. Что касается более ранних сроков, то потребуется консультация специалиста. Поэтому лучше самостоятельно не принимать эти таблетки от головы при беременности. 1 триместр характеризуется неустойчивостью эмбриона к различным воздействиям, так что лучше лишний раз перестраховаться.
«Ибупрофен» и «Нурофен»
Эти два препарата объединены в одном подразделе, так как они, по сути, являются аналогами друг друга. Оба средства появились на рынке медикаментов относительно недавно, но при этом уже успели завоевать огромную популярность у потребителей. Доказано, что таблетки оказывают выраженный обезболивающий эффект в максимально короткое время. Даже Всемирной организацией здравоохранения было подтверждено то, что препараты действенные и при этом безопасные. Поэтому женщинам, которые ранее спасались «Ибупрофеном» или «Нурофеном», можно продолжать это делать и при беременности. Стоит отметить, что наиболее безопасно применение препаратов именно на ранних сроках. В третьем триместре вынашивания малыша употреблять их нежелательно.
Так что если вас интересует, можно ли таблетки от головы при беременности, то ответ будет положительным. Важно лишь чтобы препарат соответствовал срокам вынашивания малютки.
Если причина головной боли – мигрень
Нередко нежелательные симптомы у будущих мам вызываются обычной мигренью. В таком случае беременная женщина замечает довольно выраженную боль в области висков и лба. Ощущения носят пульсирующий характер и отдают в зону глаз. Эти проявления возникают на фоне спазмов сосудов в головном мозге.
Если брать в рассмотрение весь период беременности, то наиболее подвержены мигреням все-таки женщины на ранних сроках. Головная боль может сопровождать токсикоз или быть самостоятельным симптомом. Вызывается мигрень, как правило, банальными факторами: недосыпанием, неправильным или нерегулярным питанием, стрессами. Поэтому будущей маме достаточно лишь наладить режим дня, чтобы она прошла.
Однако не каждая женщина способна терпеть, если у нее болит голова при беременности. Какие таблетки можно принимать, чтобы избавиться от мигрени? Для этого подойдет «Парацетамол», «Зомиг», «Пенталгин», «Суматриптан» или все тот же «Ибупрофен».
Что делать, если головная боль очень сильная
Одно дело, когда мигрень приносит легкое недомогание, и совсем другое – когда она буквально сбивает с ног. Сильная головная боль у будущих мамочек может быть вызвана как резким падением артериального давления, так и нарушениями в работе центральной нервной системы. По этой причине лучше проследить за частотой проявления симптомов. Если случаи возникновения головной боли единичны, то можно воспользоваться обычным «Парацетамолом» или его более действенным аналогом — «Панадолом».
При частом появлении неприятных симптомов лучше все-таки обратиться к врачу. Он проведет обследование с целью выяснения причин сильной головной боли. Возможно, потребуется дополнительная терапия. А для снятия симптомов врач сможет прописать таблетки от боли в голове при беременности, которые не навредят малышу.

Альтернативные методы
Существуют более безопасные способы победить мигрень, чем прием медикаментозных средств. Чтобы устранить головную боль, можно воспользоваться такими способами, как:
- Ароматерапия. Пары различных эфирных масел способны оказать расслабляющее действие на организм, тем самым избавляя его от дискомфортных ощущений. Для процедуры подойдут масла лаванды, мяты, лимона или розы. Их можно применять во время массажа либо водных процедур. Важно не забывать, что горячие ванны будущим мамам противопоказаны.
- Применение травяных чаев. Народная медицина богата знаниями, поэтому она способна оказывать лечебный эффект не хуже, чем лекарственные препараты. Чаи на основе листьев смородины, мяты, прополиса или ромашки помогут снять напряжение и устранить боль.
- Иглоукалывание. Не каждая таблетка от головы при беременности безопасна, зато данная процедура совершенно не противопоказана будущим мамам. Преимущество иглоукалывания в том, что оно не просто устраняет мигрень, но и позволяет бороться с остальными симптомами токсикоза. Это делает процедуру идеальной для женщин, находящихся на первом триместре беременности. Очень важно, чтобы ее проводил опытный специалист, иначе вместо пользы можно получить вред для организма.
Профилактика
Ничто не сказывается на состоянии будущей мамы лучше, чем правильный режим дня. Чтобы обезопасить себя от головных болей, на ранних сроках беременности стоит соблюдать такие правила:
- Чаще бывать на свежем воздухе.
- Включить в свой рацион как можно больше овощей и фруктов.
- Употреблять много жидкости.
- Избегать стрессов.
Несмотря на разнообразие лекарственных препаратов, разрешенным будущим мамам, лучше ограничить их применение. Можно пить таблетку от головы при беременности каждый раз, когда появляются неприятные симптомы, а можно просто постараться их предупредить. В любом случае второй вариант окажется намного безопасней.
Когда наступает беременность, женщины придерживаются мнения, что лучше не принимать никаких лекарств или же стараются принимать минимум лекарственных препаратов. Но никто не застрахован от ситуаций, при которых нужно принять обезболивающие препараты даже во время беременности.
Многие могут сказать, что боль во время беременности можно и потерпеть, чтобы не подвергать лишний раз опасности ребеночка. Могу на это возразить, что длительно терпеть боль опасно как для самой мамы, так и для плода.
Что о боли должна знать беременная женщина?
Длительные болевые ощущения создают стрессовую ситуацию для женщины. При болевых ощущениях организм вырабатывает гормоны стресса. Но так как беременная мать и ее дитя – это практически единый организм, то стресс неминуемо передается и ребенку.
Гормоны стресса обладают стимулирующим действием на мышцы, в том числе (и особенно) на мышцы матки. В связи с этим у беременной с хронической болью может случиться выкидыш или преждевременные роды.
Это одна сторона медали. С другой стороны, купировать боль просто приемом обезболивающих препаратов и не обращаться к врачу недопустимо.
Боль – это сигнал организма о неполадках. Этот сигнал должен быть вовремя воспринят человеком, чтобы найти истинную причину этого симптома. Повлияв непосредственно на причину, мы можем рассчитывать на избавление от боли, выздоровление.
Более того, прием обезболивающих лекарств может замаскировать, смазать клинику многих заболеваний, например, острого аппендицита. В итоге может быть упущено время, за которое женщине могли оказать помощь и не дать болезни прогрессировать.
Другими словами, нужно разумно подходить к приему любых лекарственных препаратов. То есть, не нужно занимается самолечением, а принимать обезболивающие без рекомендации врача можно только тогда, когда нет возможности обратиться к врачу здесь и сейчас. Например, если долго ждете скорую помощь в выходной или праздничный день. Или если нет возможности обратиться по острой боли, когда болят зубы.
Ситуации, при которых могут понадобиться обезболивающие препараты
Зубная, ушная, головная боль, тянущая боль в животе, боль в пояснице и суставах, боль при растяжении, при ушибах и переломах, ожогах, а также острый аппендицит, почечная колика – вот неполный список возможных причин возникновения боли у беременных.
Зубная боль – тема, особенно актуальная для будущих мам, так как в период беременности женский организм испытывает нехватку кальция, фосфора.
Природой все так устроено, чтобы ребенок мог гарантированно получить все нужные ему микроэлементы и витамины. Малыш все, что ему положено, все равно возьмет, пусть даже за счет запасов маминого организма. Поэтому разрушение зубной ткани, присоединение кариеса во время беременности – не редкость для женщин.
В идеале, конечно, санировать полость рта нужно до планирования беременности. Но даже этот шаг, к сожалению, не дает стопроцентной защиты от возникновения болезненных проблем с зубами у будущей мамы.
Первый триместр — опасный период
В первом триместре всегда нужно лишний раз подумать, стоит ли принимать какие-либо медикаменты, тем более, обезболивающие средства. Именно в этот период особо высок риск негативного влияния лекарств на плод, так как в первые месяцы беременности ребенок быстро развивается, формируются большинство жизненно важных систем и органов малыша, на развитие и формирование которых может отрицательно повлиять любой фактор извне.
Также в первые месяцы беременности в организмах и матери, и ребенка интенсивно идут обменные процессы, а еще не до конца сформированная плацента не может адекватно выполнять свою барьерную функцию. Вот поэтому большинство лекарств, в том числе обезболивающих, в первые три месяца беременности противопоказаны.
Обезболивающие: какие можно принимать в период беременности и какие категорически запрещено?
Из обезболивающих препаратов самым безопасным считается Парацетамол. Его безопасность для беременных и детей подтверждает Всемирная организация здравоохранения. Противопоказан он женщинам с заболеваниями почек, печени и эрозивными заболеваниями желудочно-кишечного тракта. Парацетамол, помимо обезболивающего действия, оказывает еще и жаропонижающее. Во всем мире Парацетамол признан препаратом выбора при повышении температуры у маленьких детей. Это тоже говорит о высоком доверии к препарату.
Парацетамол


Разовая доза Парацетамола не должна превышать 500 мг. Суточную дозу вам подскажет врач, наблюдающий вашу беременность.
Важно понимать, что даже в такие порошки от простуды, как Терафлю, Колдрекс, Фервекс входит Парацетамол. И если для облегчения симптомов простуды вам порекомендовали их, то в дополнительном употреблении Парацетамола и других анальгетиков вы уже не нуждаетесь. В противном случае, дополнительный прием обезболивающих препаратов может привести к их передозировке.
Ибупрофен


При невозможности приема Парацетамола врач может назначить беременной женщине Ибупрофен. Этот препарат может выпускаться под разными торговыми названиями, такими, как Нурофен, Ибуфен.
Препарат Нурофен Плюс беременным противопоказан, так как препарат содержит дополнительные компоненты и большую дозу основного вещества, он может оказать негативное действие на плод.
Ибупрофен разрешен к применению у беременных женщин в I и II триместрах беременности. В III триместре беременности его принимать запрещено, так как он значительным образом влияет на количество околоплодных вод в сторону их уменьшения.
Анальгин противопоказан при беременности

 Анальгин противопоказан при беременности и кормлении грудью. В европейских странах его уже сняли с производства. У нас же он используется достаточно широко. Анальгин входит в так называемую в народе тройчатку, или литическую смесь, которая применяется как скорая помощь при очень высокой температуре, выраженной интоксикации в результате отправления. Применение такого сильнодействующего средства однократно при оказании неотложной помощи допускается под наблюдением врача. В остальных случаях прибегать к Анальгину не стоит.
Анальгин противопоказан при беременности и кормлении грудью. В европейских странах его уже сняли с производства. У нас же он используется достаточно широко. Анальгин входит в так называемую в народе тройчатку, или литическую смесь, которая применяется как скорая помощь при очень высокой температуре, выраженной интоксикации в результате отправления. Применение такого сильнодействующего средства однократно при оказании неотложной помощи допускается под наблюдением врача. В остальных случаях прибегать к Анальгину не стоит.
Диклофенак


Диклофенак – также сильнодействующий анальгетик. Беременным женщинам лучше использовать его аналог Вольтарен. Его назначение будущим мамочкам возможно по жизненным показаниям в первом и втором триместре. Другими словами, применять его можно только тогда, когда польза для здоровья матери превышает нежелательное влияние препарата на плод.
В третьем триместре Вальтарен принимать запрещается, так как он может спровоцировать в дальнейшем слабость родовой деятельности и нарушить кровоток в системе мать-плацента-плод.
Но-шпа или Папаверин


Но-шпа или Папаверин относятся к спазмолитикам, то есть к препаратам, устраняющим спазм гладкой мускулатуры. Если боль связана со спазмом (тянущие боли внизу живота при тонусе матки, пульсирующая головная боль), то эти препараты справятся с ней. Во всех остальных случаях они окажутся бесполезными. По назначению врача и под его непосредственным наблюдением принимать препарат Но-шпа можно независимо от срока беременности.
Аспирин противопоказан при беременности


Про Аспирин беременным вообще стоит забыть, как про обезболивающее и жаропонижающее средство. Препарат обладает множеством побочных эффектов, и поэтому возможность снятия боли с его помощью беременным не стоит рассматривать вообще. Аспирин назначают больным с сердечно-сосудистой патологией в малых дозах на ночь в качестве кроверазжижающего средства. Именно его кроверазжижающее действие для беременной может привести к непоправимым последствиям.
Очень распространенные и эффективные анальгетики Нимесулид (Найз, Нимесил), Кеторолак (Кеторол, Кетонов) будущим мамочкам противопоказаны.
Какую форму обезболивающих препаратов предпочтительнее выбрать будущим мамочкам?
Многие анальгетики представлены сразу в нескольких формах: таблетки, капсулы, свечи, инъекции, мази, гели и другие. Невольно задумываешься: в чем преимущество той или иной формы выпуска, в каком случае какая форма лекарства подойдет лучше?
Каждая форма выпуска предназначена для разных случаев по степени неотложности помощи, по стадии и выраженности процесса. Лучшую форму выпуска именно для конкретно вашего случая подскажет врач, выписывающий вам обезболивающее лекарство.
Остановлюсь на некоторых моментах, которые должна знать каждая беременная женщина. Расскажу о скорости действия различных форм лекарств, о том, так ли безопасен препарат местного действия в отличие от того же средства, но принимаемого внутрь.
Таблетки и капсулы начинают действовать примерно через одинаковое время после приема. Сейчас выпускают таблетки, покрытые оболочкой, которая растворяется только в кишечнике. Так производители хотят уменьшить раздражающее действие препаратов на слизистую желудка. Таким образом, между капсулами и таблетками значительной разницы нет.
Используя свечи в лечении своей боли, будьте готовы к тому, что понадобится немного больше времени подождать до наступления эффекта препарата. Но действие свечей продлится дольше, чем таблеток. Вот поэтому свечи так часто рекомендуют принимать на ночь, чтобы боль не прерывала ваш отдых.
Инъекционные формы лекарств имеет право назначить только врач, и проводить лечение инъекционными формами нужно только непосредственно под его наблюдением.
Введенное внутримышечно или внутривенно лекарство начинает действовать быстрее, и его биодоступность выше. То есть, активного вещества лекарства в кровь с помощью инъекций попадает гораздо больше. Благодаря этим эффектам инъекционных форм анальгетиков, их назначают для лечения острых, неотложных и тяжелых случаев болевого синдрома при различных патологиях.
Мази и гели, то есть обезболивающие препараты местного применения, имеют ограниченное количество показаний. Точнее, не со всяким болевым синдромом они могут справиться.
Существующее в среде неспециалистов мнение о том, что местное применение мазей не дает столько побочных эффектов, как препараты, приминаемые в виде таблеток, в корне неверно.
Принцип действия любого лекарства основывается на всасывании его в кровь и перемещении вместе с ней к больному органу. А если активное вещество все равно попадает в кровь, значит, с материнской кровью оно попадет в плаценту, а оттуда уже непосредственно к плоду. Таким образом, лекарство, циркулируя в крови, способно оказать свое негативное воздействие на организм матери и плода, независимо от того, в какой форме вещество попало в организм.
Резюмируя, скажу, что если вы беременны, то любое применение лекарств должно быть согласовано с лечащим врачом. Самолечение и самостоятельное назначение себе любых лекарств во время беременности недопустимо. В случае, если беременную женщину беспокоит боль, правильной тактикой будет выяснение ее причин, и только потом решается вопрос о борьбе с последствиями – болевым синдромом.
Обезболивающие таблетки для беременных
Содержание статьиБоль может застигнуть кого угодно и где угодно. Она может быть разной природы и интенсивности, человек в любом случае чувствует себя дискомфортно, его активность снижается, настроение ухудшается. Особенно страдают от болей разного характера беременные. Если в обычном состоянии можно пойти в аптеку, купить сильнодействующий препарат и уже через 15 минут забыть о проблеме, то в период вынашивания ребенка по вполне понятным причинам нужно еще не один раз подумать, прежде чем решиться принять то или иное лекарство.
Медики утверждают: терпеть боль нельзя, особенно во время беременности. Это очень сильный стресс и для будущей матери, и для плода. Потому болевой синдром обязательно нужно устранять, и современная фармацевтика предлагает для этого достаточно безопасных и эффективных средств.

Какие обезболивающие таблетки можно при беременности
Но лечение обычно процесс длительный, а терпеть боли нет сил. Стоит обратить внимание на такие препараты:
- Парацетамол. Это самое популярное средство среди терапевтов и акушеров, используемое для подавления болевого синдрома у беременных. Оно работает сразу в трех направлениях: притупляет боль, снимет жар и устраняет воспаление. Его можно принимать при простуде, мигренях или зубной боли. Активные компоненты парацетамола проникают в плаценту, а значит, попадают в кровоток ребенка. Но никакого вреда малышу они не нанесут и на его развитие не повлияют. Следовательно, парацетамол в назначенной дозировке можно принимать во время беременности от любых болей.
- Нурофен. Его действие аналогично действию парацетамола, эти таблетки также снимают боль, жар и воспаление. Препарат в определенных дозировках можно принимать не только беременным от разных болей, но и грудным детям, например, при прорезывании зубов. Но в последнем триместре беременности от этого лекарства акушеры рекомендуют отказаться: оно способно уменьшить количество околоплодных вод.
- Анальгин. Многих беременных интересует, можно ли им принимать это средство, если боль очень сильная и парацетамол не помогает. Врачи утверждают, что можно. Но: только в крайних случаях и в небольших дозировках. Химические агенты анальгина проникают с кровью через плаценту к плоду и при длительном приеме могут оказать негативное воздействие на его здоровье. Кроме того, анальгин изменяет состав крови: он ее разжижает и способствует снижению уровня гемоглобина.
- Но-шпа и риабал. Эти средства относятся не к анальгетикам, а к спазмолитикам. Некоторым они помогают устранить головные и зубные боли, и врачи не запрещают принимать их во время беременности. Даже более того, если тонус матки повышен и есть риск преждевременного начала родовой деятельности или выкидыша, гинекологи и акушеры рекомендуют принимать но-шпу постоянно. Во всяком случае, всегда иметь ее при себе в сумочке или кармане.
Все эти средства удобнее всего употреблять в таблетках. Но если по какой-либо причине таблетки не подходят – например, при сильном токсикозе, — можно применять лекарство с тем же активным веществом, но в другой фармакологической форме выпуска – например, в виде свечей.

Когда таблетки от боли противопоказаны
Без консультации врача любые, даже самые безвредные препараты во время беременности принимать нельзя. Потому, если женщина знает о своей склонности к частым головным болям или же собирается лечить зубы, ей стоит заранее проконсультироваться с терапевтом и акушером и выяснить, какие препараты при необходимости ей можно принять, а от каких стоит категорически отказаться.
Что может стать причиной запрета обезболивающих средств?
- Гастрит и обострения язвенной болезни желудка и кишечника.
- Почечная или печеночная недостаточность.
- Бронхиальная астма.
Если после приема анальгетиков или спазмолитиков появились кожные высыпания, отеки, задышка, боли в области желудка, отмечается озноб, лихорадка, общая слабость, нужно немедленно сообщить об этом врачу.
Внимание: категорически нельзя принимать во время беременности такие таблетки, как аспирин или кеторолак. Последний препарат часто назначают при зубной боли, во время лечения или после удаления зуба. Он действительно эффективен в этих случаях, но для женщины в положении не подходит.

Что касается аспирина, который многие привыкли считать совершенно безвредным, то действие этого препарата может нанести непоправимый вред здоровью малыша. Аспирин может воздействовать на развитие жизненно важных органов и стать причиной их пороков.
Какие средства могут заменить таблетки от боли при беременности
Беременность – такое состояние, когда женщина по причине гормональных изменений подвержена частым перепадам настроения, становится особенно чувствительной и мнительной. Даже самое невинное замечание окружающих может вызвать у нее слезы, которые через четверть часа сменятся улыбкой радости и беспричинным для посторонних смехом.
Беременным требуется постоянное внимание, забота и сочувствие. Они не то что выдумывают сами себе различные боли, чтобы их больше жалели, ухаживали за ними, но часто преувеличивают их.
 Потому, если вдруг разболелась голова, не стоит сразу хвататься за таблетки. Можно найти и другое, более безопасное, но не менее эффективное обезболивающее при беременности. Вначале стоит попробовать расслабиться, заняться релаксацией и аутотренингом.
Потому, если вдруг разболелась голова, не стоит сразу хвататься за таблетки. Можно найти и другое, более безопасное, но не менее эффективное обезболивающее при беременности. Вначале стоит попробовать расслабиться, заняться релаксацией и аутотренингом.
Замечательный эффект во время беременности дает йога. Она отлично успокаивает, дает позитивный эмоциональный заряд, при этом одновременно бодрит и прибавляет сил. Кроме того, дыхательная гимнастика способствует улучшению кровообращения и насыщению тканей кислородом.
Если регулярно заниматься йогой, головные боли наверняка не побеспокоят на протяжении всей беременности.
Также очень эффективен массаж. Стоит найти хороший кабинет и попросить мастера показать точки, воздействуя на которые можно снизить болевые ощущения – таких на теле человека очень много.
Хорошее обезболивающее для беременных, если мучает зуб — эфирное масло гвоздики. Нужно нанести несколько капель на ватный или марлевый тампон и приложить к больному зубу или десне. Помогут полоскания с шалфеем или розмарином. Кстати, эти травы снижают проявления токсикоза. Чай из липы и мелиссы тоже хорошо расслабляет и притупляет болевые ощущения.
Итак, болевые ощущения во время беременности очень вредны, так как становятся большим стрессом для самой беременной и ее будущего ребенка. Потому их нужно устранять любым лекарством из указанного выше списка.
Но просто заглушить боль мало: нужно обязательно посетить врача и установить ее причину, особенно если речь идет о частых зубных болях. Это говорит о том, что в ротовой полости идет воспалительный процесс, а в организме есть инфекция, которая может передаваться ребенку и негативно влиять на него.
Важно знать:
Головные боли во время беременности — обычное явление для будущих женщин. Хотя головные боли могут быть признаком того, что вы испытываете дисбаланс, например, недостаток сна, они, как правило, не являются признаком опасности для вас или вашего ребенка. Однако есть некоторые важные исключения из этого правила.
Считается, что большинство головных болей во время беременности связано с колебаниями гормонального баланса и изменениями в сосудистой системе. Сосудистая сеть вен и артерий, которая несет кровь по всему телу, становится все более активной по мере наступления беременности.Вот почему головные боли обычно возникают в первом триместре, когда организм женщины приспосабливается к продолжительности беременности.
Другие возможные причины головных болей во время беременности включают:
- Низкий уровень сахара в крови из-за изменения аппетита и привычек питания
- Недостаточно пить воду или другие жидкости
- Недостаток сна или плохое качество сна
- Эмоциональный стресс
- Инфекции , такие как синусовая головная боль из-за синусовой инфекции
- Постуральные проблемы и мышечное напряжение, особенно в третьем триместре
В редких случаях у беременных женщин могут возникать частые, сильные головные боли с более серьезными причинами.Сообщите врачу о любых необычных головных болях, которые вы испытываете.
Облегчение при головных болях во время беременности
Чтобы облегчить боль при головных болях во время беременности, Шерил Бушнелл, доктор медицинских наук, доцент кафедры неврологии в Университете Уэйк Форест по здравоохранению в Уинстон-Сейлеме, Северная Каролина, говорит, что женщины должны сначала попробовать естественные методы лечения, такие как релаксация и биологическая обратная связь. «Если жесткость шеи и боль являются важной частью головной боли, физиотерапия и массаж шеи или упражнения на растяжку часто очень эффективны», — говорит доктор.Бушнелл.
Вот дополнительные подходы к ослаблению головной боли:
- Жара и холод. Используйте теплую тряпку для мытья лица, чтобы облегчить синусовую головную боль, или холодный компресс на затылок, чтобы снять головную боль при напряжении.
- Отдых. Лежа в прохладной темной комнате может помочь уменьшить боль от головной боли. Кроме того, убедитесь, что вы высыпаетесь. Обсудите любые нарушения сна во время беременности или бессонницу, которые вы можете испытывать с вашим лечащим врачом.
- Уменьшить стресс. Изучите методы релаксации, такие как глубокие дыхательные процедуры, и постарайтесь максимально снизить стресс в вашей жизни.
- Упражнение. Соответствующая умеренная физическая активность может помочь.
- Ешьте хорошо и часто. Небольшое, частое и полезное питание может помочь контролировать уровень сахара в крови.
- Массаж. Если вам нужно хорошее оправдание, чтобы побаловать себя, вот оно: Массаж может помочь ослабить головные боли, связанные с напряжением.
Медикаментозное лечение также может быть вариантом для некоторых будущих женщин. По словам Бушнелла, врачи обычно стараются избегать лекарств от легких головных болей, но некоторые лекарства безопасно принимать во время беременности, если ваш врач одобрит это. К ним относятся:
- Ацетаминофен (Тайленол)
- Небольшие дозы кофеина
- Интраназальный лидокаин (обычно используется при мигрени)
- Ибупрофен (Мотрин), но только через второй триместр
- Ондансетрон (Зофран)
Если ваша головная боль сопровождается тошнотой и рвотой, скорее всего, к вам будут относиться более агрессивно, чтобы избежать обезвоживания, говорит Бушнелл.Частые, сильные головные боли могут потребовать посещения невролога в дополнение к вашему гинекологу. Некоторые женщины могут быть кандидатами на лекарства, используемые для предотвращения головной боли, а не для лечения головной боли при ударе.
Об изъятии кофеина
Следование рекомендациям врача по сокращению употребления кофеина может вызвать головную боль от кофеина. Беременным женщинам рекомендуется ограничить потребление кофеина до 200 мг в день или меньше. Если вы испытываете головные боли, связанные с отменой кофеина, они должны исчезнуть в течение нескольких дней после прекращения приема.
Как снизить потребление кофеина и снизить риск возникновения головной боли при отмене кофеина? Постарайтесь постепенно сокращать потребление кофеина вдвое меньше, чем днем ранее, вместо того, чтобы употреблять холодную индейку. Кроме времени и терпения, говорит Бушнелл, «нет никаких способов лечения головной боли, связанной с отменой кофеина».
Мигрень во время беременности
Если вы регулярно испытываете мигрень, вы можете задаться вопросом, как на них повлияет беременность. Большинство женщин считают, что у них перерыв от мигрени во время беременности.Тем не менее, есть некоторые женщины, которые продолжают иметь мигрени или могут даже иметь более серьезные мигрени.
Эти мигрени могут представлять значительный риск для здоровья во время беременности. Исследования показывают, что у женщин с мигренью во время беременности риск инсульта в 15 раз выше, а также выше риск сердечного приступа и тромбоэмболии легочной артерии, тромба в легких. Почему это происходит с некоторыми женщинами, не совсем понятно. Исследования показывают, что есть некоторые состояния, связанные с риском мигрени во время беременности, в том числе:
- Диабет
- Курение
- Болезни сердца и сосудов
- Высокое кровяное давление
- Преэклампсия
Убедитесь, что ваш врач знает, если у вас есть история диабета или вы подвержены риску сердечно-сосудистых заболеваний.Врачи всегда рекомендуют беременным женщинам бросить курить. Варианты лечения мигрени те же, что рекомендованы при головной боли.
Головные боли во время беременности: когда беспокоиться о преэклампсии
Головные боли также могут быть признаком преэклампсии, серьезного состояния, связанного с высоким кровяным давлением во время беременности. Немедленно позвоните своему врачу, если вы испытываете внезапную головную боль, которая сопровождается:
- Проблемы с вашим зрением
- Отек рук или ног
- Быстрое увеличение веса
- Тошнота или рвота
- Приступы
Если у вас преэклампсия, ваш Врач может порекомендовать вам остаться в больнице, чтобы можно было следить за своим здоровьем и здоровьем вашего ребенка.В некоторых случаях роды, даже если это за несколько недель до даты родов, являются наиболее здоровым вариантом для вас обоих.
Во время беременности лучше позвонить своему врачу с беспокойством, пусть и небольшим, чем нет. Несмотря на то, что большинство головных болей безвредны, сообщите своему врачу, если симптомы вашей головной боли ухудшаются или они необычны для вас. Кроме того, обязательно спросите, прежде чем пытаться новое лекарство или лечение травами для ваших головных болей.
Беременность вызывает некоторые серьезные изменения в вашей жизни и вашем теле. В то время как большая часть этого переполнена обнадеживающим волнением, это может быть ошеломляющим, чтобы переживать так много вещей одновременно.
И опыт рождения ребенка часто означает, что каждая неожиданная боль или новый симптом порождает вопросы и проблемы, многие из которых сосредоточены на том, «это нормально?»
Добавленные килограммы, проблемы с пищеварением (мягко говоря) и другие физические изменения, которые сопровождают рост новой жизни, могут вызвать боль на вашей стороне.
Боль в правом боку во время беременности, как правило, не о чем беспокоиться. Эта боль может случиться по ряду общих причин, которые обычно легко управляемы и носят временный характер.
Тем не менее, иногда болевые ощущения при беременности могут быть признаком чего-то более серьезного. Вам может понадобиться медицинская помощь. Вот что нужно искать, если у вас болит правая сторона во время беременности.
Мышечная нагрузка
Поскольку ваше тело приспосабливается к вашему растущему пучку радости (растущей груди, растущим ступням и всему растущему), вы прибавите в весе.Средний прирост от 25 до 35 фунтов является нормальным во время беременности для большинства женщин.
Вам нужен этот вес при беременности, чтобы расти и кормить здорового ребенка. Но добавленный вес может облегчить случайное натяжение мышцы. Это наиболее часто встречается во втором и третьем триместре.
Дополнительный вес, а также чрезмерное сгибание при попытке занять удобное положение для вашей новой фигуры, или поднятие малыша или что-то еще тяжелое может вызвать боль в правой стороне.
Вы можете чувствовать боль от растяжения мышц или напряжение в вашей стороне.Боль в спине также может иногда распространяться и вызывать боль в середине и нижней правой части.
Боль в круглой связке
Во время беременности ваше чрево (матка) расширяется как воздушный шарик по мере роста вашего ребенка. Круглые связки похожи на веревки, которые помогают удерживать матку на месте. Они становятся мягче и растягиваются, когда ваша матка становится больше.
Иногда круглые связки раздражаются или становятся слишком тесными. Это часто может вызвать боль в нижней правой части. Вы можете почувствовать острую боль или тупую боль.Это обычно происходит во втором триместре, когда вес ребенка и амниотической жидкости увеличиваются.
Вы можете испытывать боль в круглой связке, когда утром встаете с постели или слишком быстро двигаетесь. Даже сильный кашель или чихание могут вызвать боль в связках.
Обычно вы можете облегчить боль в правой стороне, войдя в более удобное положение. Нежная растяжка, медленное движение и сгибание бедер также помогают.
Пищеварительные причины
Газ, запоры и вздутие живота часто встречаются во время беременности.Какая удача! Как вы, вероятно, испытали, они также могут вызвать боль в правой стороне.
Неудобные проблемы с пищеварением зависят от уровня гормонов во время беременности. Гормональные изменения особенно распространены в вашем первом и втором триместре.
Позднее во время беременности уровень гормонов может не иметь такого эффекта. Однако в третьем триместре прибавка в весе может оказать давление на желудочно-кишечный тракт (желудок и кишечник). Наряду с изжогой, это также может привести к появлению газовой боли и острой колющей боли в животе или в боку.
Облегчите кишечник — и боль — выпивая много воды и добавляя больше клетчатки в свой рацион. К пище, богатой клетчаткой, относятся:
- свежие или замороженные фрукты и овощи
- цельнозерновой хлеб и макаронные изделия
- чечевица
- коричневый рис
- ячмень
Также избегайте продуктов, вызывающих газообразование, таких как:
- молоко и другие молочные продукты
- жареные продукты
- искусственные подсластители
- бобы
- цветная капуста
- брокколи
сокращения Брэкстон-Хикса
Брэкстон-Хикс — это «ложные» сокращения — что-то вроде практики, используемой, когда происходит реальная вещь ,Обычно они случаются в третьем триместре, но могут случиться и раньше во время беременности.
Брэкстон-Хикс ощущает стеснение или спазмы в нижней части живота. Они могут чувствовать себя как периодические судороги. Эти сокращения обычно не являются болезненными, но спазмы могут вызывать боль в правой стороне.
В отличие от реальных трудовых схваток, Брэкстон Хикс:
- может остановиться, если вы поменяете позицию или переместитесь на
- , не сблизитесь
- , не станете сильнее со временем
Спазмы
Это не кажется справедливым получить судороги, когда у вас явно нет менструаций.(Разве мы не можем получить полную пользу от беспериодной жизни в эти месяцы?) Однако дискомфорт от судорог может быть нормальной частью беременности. Спазмы могут иногда вызывать боль в правой части живота.
В первом и втором триместре вы можете иногда испытывать судороги при растяжении матки. В третьем триместре судороги могут быть вызваны растяжением мышц и связок вокруг живота и паха.
Половой акт во втором и третьем триместре также может вызвать спазматическую боль.Любые спазмы могут вызывать боли или колющие боли. Судороги обычно проходят сами собой.
Внематочная беременность
При внематочной беременности оплодотворенная яйцеклетка начинает расти вне матки. Здоровая, нормальная беременность может произойти только в утробе матери. Внематочная беременность может быть вредна для вашего здоровья.
Это состояние может вызывать сильную боль в правой части тела и судороги на ранних сроках беременности и, возможно, даже до того, как вы осознаете, что беременны. Скорее всего, у вас будут и другие симптомы, такие как:
- острая боль в животе
- легкое или сильное кровотечение
- красное или коричневое кровотечение
Немедленно сообщите своему врачу, если у вас есть какие-либо из этих симптомов.Иногда внематочная беременность должна быть удалена, прежде чем она нанесет вред вашему телу. Вы можете продолжать нормальную беременность после внематочной беременности.
Выкидыш
Сильная правая боль в нижней части живота наряду с другими симптомами может означать, что у вас выкидыш. Немедленно обратитесь к врачу, если у вас есть какие-либо из этих симптомов:
- пятнистость, красное кровотечение или сгустки
- серьезные боли или спазмы в нижней части живота
- боль в пояснице
Скорее всего, у вас выкидыш первый триместр.Иногда они могут случиться еще до того, как вы узнаете, что беременны. Выкидыш является распространенным явлением — до 15 процентов женщин, которые знают, что беременность выкидыша — и, как правило, не может быть предотвращено.
Очень важно искать поддержки после выкидыша, поскольку вполне нормально испытывать сильное чувство горя и потери. Обратитесь за помощью к друзьям и родственникам или поговорите со своим врачом о местных или онлайновых группах поддержки или консультировании.
Аппендицит
Аппендицит — инфекция или воспаление в вашем приложении — встречается примерно в 0.05 процентов беременных женщин. Хотя это не часто встречается во время беременности, вы можете не осознавать, что у вас аппендицит, потому что некоторые симптомы могут ощущаться как другие симптомы беременности.
Это может быть опасно, потому что зараженное приложение может вздуться и лопнуть, если его не лечить. Взрыв приложение может распространять вредные токсины в вашем теле. Вы можете заболеть аппендицитом в любой момент беременности.
Аппендицит обычно вызывает боль в нижней правой части. Вы можете почувствовать острую боль или тупую боль.Вы также можете иметь другие классические симптомы, такие как:
- боль в животе вокруг области живота
- тошнота
- рвота
- потеря аппетита
- лихорадка
Во время беременности, особенно в третьем триместре, у вас может быть меньше Симптомы аппендицита:
- боль в средней и верхней правой стороне
- изжога
- gassiness
- диарея
- усталость
Немедленно сообщите своему врачу, если у вас есть какие-либо из этих симптомов.
Желчные камни
Ваш желчный пузырь может стать привередливым во время беременности. Этот грушевидный мешок находится в верхней правой части живота. Это помогает переваривать жиры из пищи, которую вы едите. Иногда жидкость внутри нее — желчь — может образовывать твердые камни.
Желчные камни чаще встречаются, когда вы беременны, потому что ваша пищеварительная система замедляется. Ваш риск увеличивает количество беременностей. Желчные камни могут произойти в любое время во время беременности.
Симптомы желчных камней включают:
- боль в верхней правой стороне
- тошнота
- рвота
- потеря аппетита
- лихорадка
Сообщите своему врачу, если у вас есть какие-либо из этих симптомов.Иногда желчные камни могут уйти сами собой. Отказ от всех жирных и жареных продуктов может помочь остановить ваши симптомы.
Preeclampsia
Preeclampsia это состояние, связанное с беременностью. Это состояние имеет ряд последствий, включая высокое кровяное давление.
Почти от 5 до 8 процентов беременных женщин страдают от преэклампсии или связанных с ней гипертонических расстройств. Это чаще всего появляется во втором и третьем триместре.
Преэклампсия может поднять ваше кровяное давление до опасного уровня.Это может подвергнуть вас риску инсульта. Это может также повредить вашу печень, почки или легкие.
Если у вас преэклампсия, вы можете почувствовать боль в верхней правой части, обычно под ребрами. Скажите своему врачу немедленно, если у вас есть какие-либо симптомы преэклампсии:
- головные боли
- затуманенное зрение
- чувствительность к яркому свету
- тошнота
- рвота
- усталость
- отек (особенно в ваших ногах)
- одышка
- легкие кровоподтеки
- незначительное мочеиспускание
Боль в правой стороне, вызванную растяжением мышц или связок, обычно может быть смягчена домашними процедурами.Боль, вызванная газом, может облегчиться, если вы посмотрите, что вы едите.
Облегчить мышечные боли, воспаленные связки и судороги путем:
- смена положения
- лежа
- ходьбой или перемещением
- с использованием грелки или грелки
- принимая теплую ванну
- массаж
- принимая обезболивающее средство без рецепта
Большинство болей в мышцах и связках со временем исчезнет без лечения. Обратитесь к врачу, если:
- ваша боль в боку постоянная или сильная
- боль в боку усиливается ночью или когда вы ложитесь
- , у вас есть отек или покраснение в области
Более серьезные причины боли в правой стороне во время беременность может также вызвать другие симптомы.Это могут быть признаки внематочной беременности, выкидыша, желчных камней, преэклампсии и других состояний. Вам может понадобиться лечение, включая хирургию.
Вам может потребоваться лечение, включая хирургическое вмешательство.
Получите неотложную медицинскую помощь, если у вас есть:
- сильная боль
- боль, которая не проходит или проходит,
- головная боль боль
- затуманенное зрение
- кровотечение
- лихорадка
- затруднение дыхания
боль и боли, в том числе боли в правой части, являются нормальной частью беременности.Распространенные причины включают увеличение веса, повышение уровня гормонов и образование газов. Дискомфорт и боль обычно проходят сами по себе или в домашних условиях.
Более серьезные состояния могут также вызывать боль в правой части тела во время беременности. Не игнорируйте сильную боль или боль, которая не проходит. Сообщите своему врачу о любых ваших симптомах.
Обратитесь за неотложной медицинской помощью, если у вас есть такие симптомы, как высокое кровяное давление, сильное кровотечение, лихорадка и помутнение зрения.
Во время беременности ваше внимание может сместиться на растущего ребенка. Но вам тоже может понадобиться дополнительный TLC, особенно если вы заболели. По данным Центров по контролю и профилактике заболеваний, около 9 из 10 женщин в какой-то момент принимают лекарства во время беременности.
Многие безрецептурные (OTC) лекарства и рецептурные лекарства классифицируются Управлением по контролю за продуктами и лекарствами США (FDA) в соответствии с риском.
Тех, кто попадает в категории A, B или C, обычно считают «безопасными» для использования во время беременности. Это связано с тем, что польза от приема препарата превышает любые связанные с этим риски, продемонстрированные исследованиями на животных или людях:
Ацетаминофен (Tylenol; категория B ) является препаратом выбора при боли во время беременности. Он широко используется с очень небольшим количеством документированных побочных эффектов.
Аспирин и нестероидные противовоспалительные препараты (НПВП), с другой стороны, следует избегать во время беременности.
НПВП включают в себя:
- ибупрофен (Advil, Motrin)
- кетопрофен (Orudis)
- напроксен (Aleve)
Если ваша боль особенно сильна — например, после операции, например, — ваш врач может назначить короткий курс опиоидных болеутоляющих средств. При правильном применении они могут не влиять на развитие плода.
Тем не менее, употребление опиоидов во время беременности несет риск абстиненции, называемый синдромом абстиненции новорожденных (NAS), после родов.
Препараты от простуды недостаточно изучены для использования во время беременности. Некоторые врачи предлагают постараться подождать до 12-й недели, чтобы свести к минимуму возможные риски для вашего ребенка.
Безопасные варианты включают:
- простой сироп от кашля, такой как Vicks
- декстрометорфан (Robitussin; категория C ) и декстрометорфан-гвайфенезин (Robitussin DM; категория C ) сиропы от кашля
- отхаркивающее средство от кашля в течение дня 1818
- отхаркивающее средство от кашля в течение дня
- супрессивное средство от кашля ночью
- ацетаминофен (Tylenol; категория B ) для облегчения боли и лихорадки
Активный ингредиент в Sudafed, псевдоэфедрин, может повысить кровяное давление или повлиять на кровоток из матки к плоду.Этот препарат не классифицирован FDA. Это может быть безопасно во время беременности, но поговорите с врачом, если у вас высокое кровяное давление или другие проблемы.
Врачи часто рекомендуют попробовать домашнее лечение перед приемом лекарств:
- Побольше отдыхайте.
- Увлажняйтесь питьевой водой и теплыми жидкостями, такими как куриный суп или чай.
- Полоскать горло соленой водой, чтобы облегчить боль в горле.
- Используйте солевые капли для носа, чтобы бороться с духотой.
- Увлажните воздух в своей комнате.
- Используйте ментол втирают в грудь.
- Попробуйте назальные полоски, чтобы открыть дыхательные пути.
- Сосать от кашля или пастилки.
безрецептурные антациды, содержащие альгиновую кислоту, алюминий, магний и кальций, в целом безопасны во время беременности:
- гидроксид алюминия-гидроксид магния (Maalox; категория B )
- карбонат кальция (Tums; категория C )
- симетикон (Mylanta; , категория C )
- фамотидин (Pepcid; , категория B )
. При тяжелой изжоге врач может предложить принять блокаторы h3, такие как:
- циметидин (Tagamet; категория B ). )
Изменения в образе жизни также могут помочь избавиться от изжоги:
- Носите свободную одежду, которая не оказывает давления на живот.
- Попробуйте вести дневник питания, чтобы определить, какие продукты могут вызвать у вас рефлюкс.
- Подождите три часа, чтобы полежать после еды. Избегайте позднего приема пищи перед сном.
- Спи с поднятой головой ночью.
- Ешьте небольшими порциями в течение дня.
Поговорите с врачом, если ваша изжога становится тяжелой. В редких случаях это может быть признаком синдрома HELLP. Это серьезное осложнение беременности.
Легкая аллергия может хорошо реагировать на образ жизни.Если вам нужна дополнительная помощь, следующие безрецептурные пероральные антигистаминные препараты обычно считаются безопасными:
- дифенгидрамин (Benadryl; категория B )
- хлорфенирамин (хлор-триметон; категория B )
- лоратадин (Claritin, Alavert; категория B )
- цетиризин (Zyrtec; категория B )
Если у вас более сильная аллергия, ваш врач может посоветовать вам принимать спрей кортикостероида OTC в низкой дозе вместе с пероральным антигистаминным препаратом.Возможны следующие варианты:
- будесонид (аллергия на ринокорт; категория C )
- флутиказон (Flonase; категория C )
- мометазон (Nasonex; категория C )
Вы также можете попробовать следующие изменения образа жизни:
- Избегайте выходить на улицу или открывать окна в дни высокой пыльцы.
- Снимите одежду, которую вы носили на улице. Смойте пыльцу с кожи и волос с помощью быстрого душа.
- Носите маску во время выполнения работы по дому или заручитесь поддержкой кого-то другого для выполнения таких задач, как кошение.
- Промыть носовые ходы солевым спреем или нети горшком.
Смягчители стула, как правило, считаются безопасными во время беременности. Варианты включают Colace или Surfak.
Слабительные, такие как Senokot, Dulcolax или Milk of Magnesia, также могут помочь, но поговорите со своим врачом, прежде чем пробовать какое-либо из этих лекарств.
Другие варианты лечения запоров включают в себя следующее:
- Пейте больше воды и жидкости. Сок чернослива является еще одним хорошим выбором.
- Добавьте больше упражнений на каждый день.
- Ешьте больше клетчатки. Вы можете найти клетчатку во фруктах и овощах (с кожурой, если это возможно), бобах и цельнозерновых.
- Спросите своего врача о пищевых добавках, таких как метамуцил.
Утреннее недомогание часто встречается в первом триместре беременности. Лечение не всегда нужно. Попробуйте домашние средства, такие как небольшие порции еды в течение дня или глоток имбирного эля, прежде чем пытаться найти лекарства.
Вы можете попробовать:
- витамин B-6 по 25 мг три раза в день
- сукцинат доксиламина (Unisom; категория B )
- дименгидринат (Dramamine; категория B )
Есть лекарства, которые ваш врач может назначить, если вы испытываете сильную тошноту и рвоту (hyperemesis gravidarum):
- гидрохлорид доксиламин сукцинат-пиридоксин (Diclegis; категория A )
- ондансетрон (Zofran; категория B ) rhoho
- прокладки Tucks или другие прокладки для гамамелиса
- Подготовка H
- Anusol
- Замочите геморрой, заполнив ванну теплой водой. Не добавляйте мыло или пузырьковую ванну.
- Встаньте или лягте на бок, если это возможно.
- Попробуйте подушку для колец или подушку от геморроя, когда нужно сидеть.
- Лечить запоры, принимая смягчители стула, пить больше жидкости, больше заниматься спортом и есть больше клетчатки.
- миконазол (Monistat; категория C )
- клотримазол (Lotrimin; категория C )
- бутоконазол (Femstat; категория C )
- седативные трициклические антидепрессанты (амитриптилин, нортриптилин; категория C )
- бензодиазепины (Ativan, Klonopin; категория D) )
- Расписание сна для постоянного бодрствования и времени сна.
- Получить регулярные физические упражнения.
- Ограничить дремать не более 30 минут в день.
- Пропустить кофеин и другие стимуляторы.
- Создайте ночной ритуал. Например, принять ванну, послушать музыку или заняться йогой.
- Исследуйте альтернативные методы лечения, такие как медитация или иглоукалывание.
- иглоукалывание
- иглоукалывание
- уход за хиропрактикой
- массажная терапия
- вагинальные выделения или кровотечение
- боль в области матки или таза
- боль в пояснице
- боль в животе
- прохождение ткани или выделения из влагалища
- вагинальное кровотечение, которое тяжелее или легче, чем обычный период
- слабость, головокружение или обморок
- желудочно-кишечный тракт или дискомфорт в желудке
- вагинальное кровотечение
- головокружение
- высокая температура
- озноб
000200020002000 может развиться во время беременности из-за опухших кровеносных сосудов или запоров.
Варианты безопасного лечения включают в себя:
Сначала вы можете попробовать другие методы:
Дрожжевые инфекции распространены во время беременности. Тем не менее, перед тем, как лечить его дома, рекомендуется связаться с врачом для установления правильного диагноза.
Безопасные лекарства включают в себя:
Домашние средства и естественные методы лечения обычно являются не рекомендуется при дрожжевых инфекциях во время беременности.
Безопасные лекарства от бессонницы — это препараты семейства дифенгидрамина (, категория B ), в том числе:
Доксиламин сукцинат (Unisom; , категория B ) — это еще одна возможность, которую также можно использовать, если вы страдаете бессонницей.
Если внебиржевые методы не работают, ваш врач может назначить следующее после взвешивания преимуществ и рисков:
Бензодиазепины могут быть связаны с риском расщелины или нёба.Использование на более поздних сроках беременности не может нести этот риск.
Изменения в образе жизни, которые вы можете попробовать включить, включают следующее:
Обсудите с врачом любые добавки, которые вы принимаете или планируете принимать во время беременности.
В то время как пренатальные витамины рекомендуются для поддержания уровня необходимых витаминов и минералов, таких как фолат, другие добавки могут представлять риск для вашего ребенка. Они также могут взаимодействовать с лекарствами, которые вы уже принимаете.
Обратите внимание, что то, что что-то помечено как «все природное», не всегда означает, что это безопасно. Добавки не регулируются FDA так же, как отпускаемые по рецепту лекарства.Подходите к ним с осторожностью и обсудите с вашим врачом, прежде чем начинать.
До беременности вы, возможно, уже принимаете лекарства по рецепту от заболеваний щитовидной железы, высокого кровяного давления или других заболеваний. Поговорите с врачом о продолжении приема этих препаратов, особенно если вы уже беременны или планируете забеременеть в ближайшем будущем.
Во многих случаях вы можете безопасно принимать лекарства во время беременности. Иногда вам может потребоваться изменить дозировку или перейти на другое лекарство, которое считается более безопасным для вас и вашего ребенка.
Дополнительные и альтернативные методы лечения могут быть хорошими вариантами во время беременности. Примеры включают:
Некоторые дополнительные и альтернативные методы лечения, особенно те, которые включают травы или добавки, могут быть небезопасными. В общем, альтернативные методы лечения не очень хорошо изучены, поэтому обсудите с врачом все, что вы планируете попробовать.
Кроме того, сделайте свою домашнюю работу на разных практикующих, прежде чем отправиться в гости.Убедитесь, что у них есть соответствующие лицензии для практики на беременных женщинах.
Есть много лекарств, которые вы можете безопасно принимать во время беременности. Ключ общается с вашим врачом.
Отличный онлайновый ресурс на основе фактических данных, который можно проверить, — это «Мать для ребенка». Он предоставляет информационные бюллетени по различным лекарствам, а также дополнительную информацию о потенциальных взаимодействиях и врожденных дефектах.
Более того, в большинстве отделений акушерства есть телефон доверия, по которому можно звонить между приемами.Не стесняйтесь звонить со всеми вашими вопросами или проблемами.
На ранних сроках беременности могут наблюдаться легкие судороги или спазмы в матке. Вы также можете чувствовать боль во влагалище, нижней части живота, области таза или спины. Это может быть похоже на судороги менструального периода.
Эти незначительные боли могут быть вызваны различными факторами, такими как имплантация, запор или газ, или расширение матки и растяжение связок, чтобы освободить место для вашего ребенка.
Если боль слабая и проходит сама по себе, то, вероятно, беспокоиться не о чем.Но о любой боли наряду с пятнами или сильным кровотечением следует сообщать своему врачу.
Обратитесь за неотложной помощью, если вы испытываете острую или хроническую боль наряду со слабостью, тошнотой, высокой температурой или ознобом или головокружением.
Продолжайте читать, чтобы узнать больше о причинах боли в матке на ранних сроках беременности и когда обращаться за помощью.
В первые недели беременности вы, скорее всего, не заметите, как растет или расширяется ваша матка. Но к 12-й неделе ваша матка растягивается и становится примерно размером с грейпфрут.Если вы беременны двойней или множественной массой, вы можете почувствовать, что ваша матка растягивается раньше.
Симптомами растяжения матки могут быть припухлость, боль или легкий дискомфорт в области матки или нижней части живота. Это нормальная часть беременности и признак того, что все идет нормально.
Следите за пятнами или болезненными спазмами. Сообщите об этих симптомах своему врачу.
Газ и запор распространены в течение первого триместра беременности. Уровень гормонов в организме повышается во время беременности, что может замедлить пищеварение и расслабить мышцы кишечника.В результате вы можете почувствовать дополнительное давление в матке.
Симптомы также включают твердый, сухой стул или меньше дефекации, чем обычно.
Некоторые женщины также испытывают вздутие живота или газ в первом триместре. Это считается нормальной частью беременности.
Пейте по крайней мере 10 чашек воды в день, чтобы облегчить газовую боль и вздутие живота.
При запорах ешьте много продуктов, богатых клетчаткой. Вы также можете поговорить со своим врачом о приеме безопасного для беременности смягчителя стула.
Выкидыш — это потеря беременности до 20 недель.
Возможные симптомы включают:
Сообщите врачу, если у вас возникли выкидыш симптомы. После того, как выкидыш начался, лечения для спасения беременности не существует, но в некоторых случаях требуется лечение или операция.
Внематочная беременность наступает, когда оплодотворенная яйцеклетка прикрепляется в месте, отличном от внутренней части матки, обычно в маточных трубах. Вы можете почувствовать острую, колотую или хроническую боль на одной или обеих сторонах матки или живота.
Другие симптомы включают в себя:
Внематочная беременность является неотложной медицинской ситуацией.Немедленно обратитесь за неотложной медицинской помощью, если вы считаете, что у вас внематочная беременность.
Боль в круглой связке обычно начинается во втором триместре, поэтому вряд ли она является причиной боли на ранних сроках беременности. Круглые связки расположены в малом тазу и удерживают матку на месте. Когда твой живот растет, они растягиваются.
При болях в круглой связке у вас может возникнуть ощущение спазма на правой стороне живота или на правом бедре. Тем не менее, некоторые беременные женщины испытывают боль в круглой связке с обеих сторон.
Боль должна длиться всего несколько секунд или минут, хотя она может вернуться, когда вы смеетесь или делаете определенные движения, такие как стоя или наклонившись.
Если вы продолжаете испытывать боль в круглой связке, может быть полезно попробовать легкие растяжки, пренатальную йогу или пренатальный массаж. Всегда проверяйте с врачом, прежде чем пытаться эти процедуры, хотя.
Лечение болей в матке зависит от ваших симптомов. Слабая боль в матке, которая проходит через несколько минут или часов, скорее всего, не о чем беспокоиться.
Вы можете лечить легкий дискомфорт матки в домашних условиях, принимая теплый (не горячий) душ или ванну, отдыхая и выпивая много воды и других жидкостей. Расскажите своему врачу о своих симптомах, поскольку они могут порекомендовать другую форму лечения, безопасную для вашей беременности.
Острая, колющая или хроническая боль наряду с такими симптомами, как кровотечение, одышка, лихорадка или озноб, вероятно, требует неотложной медицинской помощи.
Сообщите медицинскому персоналу, что вы беременны, и сразу же сообщайте о любых симптомах, таких как головокружение, тошнота или обморок.Медицинский персонал оценит ваши симптомы и может провести УЗИ.
Обратитесь за помощью, если вы испытываете острую или хроническую боль в матке вместе с другими симптомами, такими как:
Если боль проходит сама по себе, скорее всего, нет Это не повод для беспокойства, но вы все равно должны сообщить своему врачу.
Вы также должны сообщить своему врачу о любой легкой боли в матке во время беременности.Они могут решить, нужно ли вас видеть сразу или вы можете подождать до следующей запланированной дородовой встречи.
Кроме того, сообщите своему врачу, если вы испытываете боль в матке вместе с пятнами или кровотечением. Это могут быть симптомы выкидыша. Ваш врач может оценить ваши симптомы и определить следующие шаги.
Легкая боль в матке на ранних сроках беременности не всегда означает, что с беременностью что-то не так. Однако о боли, сопровождающейся пятнами или кровотечением, следует сообщать своему врачу.Это могут быть признаки того, что начинается выкидыш.
Ваш врач может оценить ваши симптомы в любой момент вашей беременности, чтобы определить, нужна ли вам медицинская помощь.

Добавить комментарий