описание, особенности, нормы, рекомендации, противопоказания, что необходимо знать
Плацента на 31 неделе беременности постепенно увеличивает свою массу. В норме ее толщина должна достигать в среднем 31,33 мм или быть в рамках от 24,6 мм до 40,6 мм.
Содержание статьи

Детское место выполняет большое количество функций в период гестации:
- газообмен между матерью и ребенком, малыш получает кислород и вырабатывает углекислый газ;
- доставляет питательные вещества ребенку и избавляет его от продуктов жизнедеятельности;
- обеспечивает сложную иммунологическую защиту плода;
- синтезирует гормоны, необходимые матери и ребенку в данный период.
Определить плацентарное состояние можно при ультразвуковом обследовании. При обнаружении проблем необходимо принимать адекватные меры.
Основные показатели:
- Степень зрелости. На 31 неделе беременности это показатель должен быть не выше первой степени. В противном случае наступит преждевременное старение детского места, то есть оно не сможет в полной мере выполнять свои функции.
- Место расположения. Уточняется, где именно расположена плацента: на передней или на задней стенке влагалища, выше или ниже маточного зева.
- Толщина. Этот показатель может указывать на патологии в развитии плода.

Что может вас ждать
Основные проблемы:
- Низкое прикрепление, ниже маточного зева. Это может указывать на предлежание детского места. Такое положение может измениться в дальнейшем и к родам лишь у 5% рожениц сохраняется низкое расположение. При этом рекомендуется кесарево сечение.
- Предлежание. Такая ситуация чаще всего возникает после ранних абортов или при повторном периоде гестации, при опухоли или аномальной матке. Такое расположение является серьезной патологией, потому что может спровоцировать кровотечение и роды раньше срока.
- Приращение. Это означает, что в родах послед самопроизвольно не отделяется. Акушерка производит ручное отделение.
- Плотное прикрепление. Схожее с приращением, при плотном закреплении развивается кровотечение после рождения ребенка.
- Отслойка – крайне опасное состояние, ведущее к гипоксии малыша. Зависит от площади отслоения, обильности течения крови, реакции женского организма. Обязательно обратитесь к врачу, он примет решение о дальнейших действиях после обследования.
- Ранняя зрелость. Для устранения применяется медикаментозное лечение и требуется наблюдение за беременной.
- Позднее созревание может быть вызвано эндокринными заболеваниями, резус-конфликтом матери и ребенка или врожденными патологиями. Такой диагноз ведет к неправильному развитию плода вследствие нарушения плацентарных функций.
- Истончение возникает вследствие генетических нарушений или позднего токсикоза, повышенного артериального давления. Если размер детского места меньше, ухудшается снабжение крохи питательными веществами, кислородом.
- Гиперплазия. При этом сначала определяется первоначальная причина утолщения, затем проводится лечение.
Важно своевременно проходить осмотр, это облегчает своевременное обнаружение проблемы. Своевременно принятые меры и лечение сохранит здоровье маме и малышу.
medbooking.com
Преждевременное созревание плаценты — причины, симптомы, диагностика и лечение
Преждевременное созревание плаценты — появление эхографических признаков зрелости плацентарной ткани раньше гестационного срока, для которого такие изменения являются физиологическими. Клинически никак не проявляется, диагностируется только при плановом скрининге. При постановке диагноза используют данные УЗИ. Исследование дополняют допплерографией плацентарного кровотока, КТГ, фетометрией, фонокардиографией плода. Лечение предполагает терапию основного заболевания и назначение препаратов, улучшающих кровообращение между беременной и ребенком, — антиагрегантов, сосудорасширяющих средств, эссенциальных фосфолипидов, аминокислотных комплексов.
Общие сведения
В норме детское место проходит несколько этапов (стадий) развития, соответствующих особенностям роста и созревания плода на определенных сроках гестации. Физиологические изменения, происходящие в тканях плаценты, позволяют ей эффективно справляться с выполнением питательной, дыхательной, выводящей и барьерной функции. При наличии некоторых провоцирующих факторов, вызывающих перенапряжение компенсаторных процессов, детское место растет и созревает ускоренными темпами. В подобных случаях говорят о ПСП — преждевременном созревании (старении) плаценты. Актуальность своевременной диагностики расстройства обусловлена высокой вероятностью его осложнения фетоплацентарной недостаточностью, представляющей угрозу для физиологичного развития ребенка.
Преждевременное созревание плаценты
Причины преждевременного созревания плаценты
Раннее начало процессов старения плацентарной ткани провоцируется любым фактором, приводящим к усиленному функционированию системы «мать-плод». Пусковым моментом в развитии нарушения могут послужить изменения в материнском организме, неблагоприятные факторы окружающей среды, патологическое течение беременности. По мнению специалистов в сфере акушерства и гинекологии, наиболее распространенными причинами преждевременного начала процессов старения детского места являются:- Экстрагенитальная патология. Ускоренное развитие плацентарной ткани чаще наблюдается у беременных, страдающих соматическими и эндокринными заболеваниями (болезнями почек, артериальными гипертензиями, сахарным диабетом, гипотиреозом, гипертиреозом). Это связано с повышенной нагрузкой на функционально несостоятельные органы и системы, а также изменениями микроциркуляции во время беременности.
- Хронические заболевания репродуктивных органов
- Гестозы. Характерные изменения кровообращения в стенке матки и маточно-плацентарном комплексе, возникающие при длительном течении гестозов, усиливают функциональную нагрузку на детское место. На начальных этапах компенсаторные механизмы позволяют поддерживать нормальное кровоснабжение плода. Однако в последующем срыв компенсации ускоряет рост плаценты, стимулирует ее преждевременное развитие, созревание и старение.
- Инфекционные заболевания. Значительная нагрузка на плацентарную ткань, которая выполняет защитную функцию, появляется при угрозе поражения плода инфекционными агентами. Провоцирующими факторами становятся возбудители специфических генитальных инфекций (простого герпеса, микоплазмоза, уреаплазмоза, хламидиоза), других инфекционных болезней (ОРВИ, краснухи, токсоплазмоза, цитомегаловирусной инфекции).
- Изосерологическая несовместимость матери и плода. Ребенок, у которого вследствие AB0- или Rh-конфликта возникла гемолитическая болезнь, нуждается в более интенсивном поступлении питательных веществ и кислорода, что повышает нагрузку на ткань плаценты. Усиленное функционирование в сочетании с типичными дисциркуляторными нарушениями потенцирует ускоренный рост и раннее старение элементов фетоплацентарного комплекса.
Предпосылками для развития патологии также являются влияние повреждающих факторов окружающей среды (химических и вибрационных производственных вредностей, радиационных воздействий), наличие у беременной вредных привычек (курение, употребление психоактивных веществ). Нарушение чаще диагностируют у женщин с избыточной или недостаточной массой тела, низкой двигательной активностью и нерациональным питанием.
Патогенез
Преждевременное созревание плаценты является частью компенсаторных механизмов, возникающих при фетоплацентарной недостаточности и впоследствии усугубляющих ее течение. При увеличении потребностей плода в питательных веществах, угрозе его заражения инфекционными агентами, нарушениях микроциркуляции в маточно-плацентарном или фето-плацентарном комплексе формирование и рост детского места происходят более интенсивно, в результате ее ткани раньше достигают этапа, когда начинается их созревание, а потом и старение с образованием кист, кальцинатов, тромбозов, инфарктов. Как следствие, функциональные возможности плаценты уменьшаются, фетоплацентарная недостаточность нарастает.
Классификация
Систематизация стадий зрелости плаценты основана на особенностях ее физиологического развития, учитывает изменения структуры органа, характерные для определенных этапов беременности. О преждевременном созревании говорят в том случае, когда УЗИ-признаки очередной стадии зрелости определяются раньше существующего гестационного срока. Акушеры-гинекологи выделяют 4 степени созревания детского места:
- 0 — нулевая (формирование). Длится со 2-й до 30-й недели гестации. Плацентарная ткань по мере роста ворсинчатого дерева постепенно увеличивается в массе и объеме, на УЗИ имеет гомогенную эхонегативную паренхиму без каких-либо включений.
- I — первая (рост). На 30-34-й неделях беременности в плаценте появляется небольшое количество эхогенных включений за счет коллагенизации стромы, наблюдается небольшая волнистость хориальной пластины, ткани начинают уплотняться.
- II — вторая (зрелость). К 35-39-й неделям гестационного срока усиливается волнистость хориальной мембраны, акустическая плотность повышена, в тканях определяется множество мелких эхопозитивных включений. Орган функционирует нормально.
- III — третья (старение). С 37-й недели беременности хориальная пластина становится извилистой, структура плаценты представлена округлыми плотными дольками с разрежением в центре. Обменная площадь и объем органа уменьшаются.
Созревание считается преждевременным, если признаки первой степени зрелости появляются до 27 недели гестации, второй степени — до 32 недели, третьей — до 36 недели. Подобная динамика развития свидетельствует о высокой вероятности возникновения функциональной недостаточности органа и декомпенсации адаптивных возможностей комплекса «мать-плод».
Симптомы преждевременного созревания плаценты
Изменения, происходящие при раннем старении в плацентарной ткани, клинически не определяются и могут быть обнаружены только инструментально. При отсутствии острых заболеваний, явного обострения хронических болезней или признаков осложнения беременности пациентка обычно не предъявляет каких-либо жалоб. В остальных случаях превалирует симптоматика основной патологии. При значительной плацентарной недостаточности, вызванной преждевременным созреванием тканей плаценты, возможно изменение двигательной активности плода — учащение шевелений и увеличение их интенсивности. О более серьезных расстройствах свидетельствуют редкие шевеления ребенка вплоть до их полного прекращения.
Осложнения
Поскольку старение детского места сопряжено со снижением его функциональных возможностей, патология обычно сопровождается появлением или усилением признаков плацентарной недостаточности. По данным наблюдений, декомпенсация нарушений в системе «плацента-плод» в 64% случаев вызвана именно преждевременным созреванием органа. Ретроспективные исследования свидетельствуют, что появление признаков ПСП на 22-26 неделях беременности практически всегда ассоциировано с выраженной задержкой развития плода и внутриутробной гипоксией в начале III триместра. В крайних случаях патология приводит к антенатальной гибели ребенка. При раннем начале дистрофических и склеротических процессов чаще наблюдаются преждевременная отслойка плаценты, досрочное излитие околоплодных вод и преждевременные роды.
Диагностика
Обнаружение при УЗИ-скрининге изменений, типичных для преждевременного созревания плаценты, является основанием для выполнения комплексной оценки состояния фетоплацентарной системы с последующим тщательным мониторингом беременности. Основные мероприятия направлены на выявление структурных изменений и оценку функциональных возможностей органа. Наиболее ценными в диагностическом плане являются:
- УЗИ матки, плаценты и плода. Метод признан «золотым стандартом» диагностики, позволяет определить толщину плацентарной ткани, обнаружить характерные структурные изменения, свидетельствующие об уплотнении детского места, его структуризации на дольки, появлении кист, отложений солей, участков с нарушенным кровоснабжением.
- Допплерометрия маточно-плацентарного кровотока. Отражение ультразвука кровью, которая движется в сосудах плаценты, зависит от скорости кровотока в системе. С помощью допплерограммы легко оценивать как количественные показатели кровоснабжения, так и качественные характеристики, косвенно свидетельствующие о состоянии сосудов.
С учетом высокого риска развития фетоплацентарной недостаточности необходимо обеспечить контроль роста ребенка при помощи фетометрии, КТГ, фонокардиографии плода. Поскольку преждевременные дистрофические изменения плаценты обычно является вторичными и провоцируется другими расстройствами, важно определить основную патологию. С этой целью рекомендована лабораторная диагностика инфекционных процессов — исследование мазка, микробиологический анализ посева на питательные среды, РИФ, ИФА, ПЦР, TORCH-комплекс, консультации смежных специалистов — уролога, эндокринолога, терапевта, кардиолога, инфекциониста, дерматолога, ревматолога, иммунолога, гематолога и др. Дифференциальная диагностика проводится с инфарктами детского места, кальцинатами, его гиперплазией и новообразованиями (хориоангиомой, пузырным заносом).
Лечение преждевременного созревания плаценты
Основными врачебными задачами при ведении беременной с ПСП являются коррекция расстройств, вызвавших патологию, нормализация кровообращения в маточно-плацентарной системе, выбор оптимального способа и времени родоразрешения. Тактика ведения пациентки на дородовом этапе определяется сроком, на котором было диагностировано преждевременное старение:
- Раннее выявление ПСП. Обнаружение обменно-дистрофических изменений плацентарной ткани на 20-24 неделях является показанием для обследования в специализированном отделении патологии беременности. В таких случаях, начиная с 26 недели гестации, допплометрический контроль кровотока выполняется не реже 1 раза в неделю, ежедневно подсчитываются движения плода. Срочное родоразрешение при критических нарушениях тока крови в пуповине, КТГ-признаках гипоксии плода, остановке его роста, резком уменьшении объема околоплодных вод, появлении других признаков угрозы ребенку может выполняться даже на сроке 31-33 недели.
- Выявление ПСП в III триместре. Согласно результатам исследований, при обнаружении процесса преждевременного старения плаценты на 32-34 и, тем более, 35-37 неделях гестационного срока вероятность патологического течения беременности существенно снижается. Однако для своевременного выявления осложнений необходимо обеспечить регулярное проведение УЗИ и наблюдение специалиста. Предпочтительным методом родоразрешения являются естественные роды. Лишь в тех случаях, когда ПСП сочетается со значительной задержкой развития плода, для профилактики острого дистресс-синдрома у ребенка показано кесарево сечение.
Независимо от сроков выявления преждевременного созревания ткани плаценты акушер-гинеколог или профильный специалист активно лечат основное генитальное или экстрагенитальное заболевание с использованием антибиотиков, гормонотерапии, иммуннокорректоров, сердечно-сосудистых и других медикаментозных средств. Параллельно с коррекцией ведущего расстройства назначают препараты для улучшения кровоснабжения плода — сосудорасширяющие препараты, антиагреганты, аминокислотные комплексы, эссенциальные фосфолипиды. Лекарственная терапия дополняется немедикаментозными методами — рациональной двигательной активностью, коррекцией диеты, нормализацией режима сна и отдыха.
Прогноз и профилактика
Своевременный скрининг и правильная врачебная тактика позволяют снизить риски фетоплацентарной недостаточности при старении плаценты, замедлить этот процесс и пролонгировать беременность до безопасных для рождения ребенка сроков. Первичная профилактика предполагает планирование беременности пациентками с генитальными и экстрагенитальными заболеваниями, защищенный секс для предохранения от специфических инфекций, обоснованное назначение инвазивных гинекологических процедур, отказ от курения, употребления алкоголя и наркотиков. Во время гестации для нормального развития плаценты важно позаботиться о защите от возможного заражения ОРВИ и другими инфекционными болезнями, поддержании уровня гемоглобина, достаточной двигательной активности и рациональной диете. Вторичная профилактика направлена на раннюю диагностику расстройства, включает своевременную постановку на учет в женской консультации, регулярное прохождение плановых осмотров и УЗИ.
www.krasotaimedicina.ru
Старение плаценты при беременности: причины и последствия
Все жизненно важные органы формируются у человека задолго до рождения. И кажется, не бывает такого, чтобы какой-либо орган вдруг взял и появился у человека в процесс жизни. Однако это возможно. Подобным органом является плацента, которая формируется у женщин в процессе беременности.
Детское место
Плацента – термин медицинский. В народе ее называют детским местом. Так вот, плацента — это орган, который формируется в процессе беременности. Именно через нее малыш получает кислород и все нужные питательные вещества. Плацента позволяет выводить продукты жизнедеятельности крохи и углекислый газ. Она наделена самой важной функцией – оберегает ребеночка от реакций иммунной системы матери и различных инфекций.
Если рассматривать плаценту с научной точки зрения, то это небольшой диск (в диаметре — 20 см) весом около 5 кг и толщиной примерно в 3 см. Одна ее сторона направлена к плоду (именно от этой стороны отходит пуповина), а вторая, состоящая из ворсинок, прикреплена к матке.
В самой плаценте находятся артерии и вены, посредством которых осуществляется обмен крови между матерью и будущим малышом.
Старение плаценты при беременности – достаточно частый диагноз, который ставят врачи будущим роженицам. Указанный диагноз ставится на основании проведенного УЗИ и имеет важное значение для нормального развития плода.
Плацента проходит 4 стадии взросления:
— нулевая, которая характерна для беременности сроком до 30 недель;
— первая, которая длится с 30-й по 34-ю неделю беременности;
— вторая, которая соответствует беременности с 34-й по 37-ю неделю;
— третья, характерная для последних недель беременности, то есть с 37-й недели и до момента родов.
В зависимости от стадии плацента видоизменяется и обладает характерными признаками. Старение плаценты при беременности – это уменьшение функциональных возможностей указанного органа. Это вовсе не означает, что плацента, имеющая, к примеру, вторую степень зрелости, перестает выполнять свои функции. Данный орган просто постепенно уменьшает объем своих возможностей.
В связи с этим выявление подобной патологии на поздних сроках беременности не должно вызывать серьезных опасений. Гораздо хуже, когда старение плаценты при беременности выявляется в первом или втором триместре.
Подробно о стадиях старения плаценты
Возраст плаценты – важнейший показатель, который сообщает о внутриутробном развитии и формировании плода. Бывает такое, что именно от этого показателя зависит исход беременности.
Как уже было сказано, выделяют 4 стадии созревания плаценты.
Начиная с 12-й недели беременности начинает формироваться и активно расти такой орган, как плацента. С каждой неделей она уплотняется. В период с 12-й по 30-ю неделю беременности степень взросления указанного органа в норме является нулевой. В указанный период структура детского места является гладкой и однородной. В нулевой стадии плацента полноценно выполняет все возложенные на нее функции: активно насыщает плод кислородом и питательными веществами, выводит углекислый газ и продукты жизнедеятельности будущего малыша.
Стадия первая
Нормальному течению беременность в период с 30-й по 34-ю неделю соответствует первая стадия созревания детского места. Она характеризуется тем, что именно в указанный период на плаценте начинают появляться первые признаки старения. Они выражаются возникновением небольших неровностей и вкраплений. При этом своих функций указанный орган не теряет: плацента продолжает активно помогать малышу развиваться, расти и питаться.
Иногда этот период называют периодом развития плаценты, так как именно на указанном сроке плод активно растет и развивается.
Вторая стадия
Вторая стадия созревания (старения) характерна для периода беременности с 34-й по 37-ю неделю беременности. Ультразвуковое исследование плаценты в указанный период показывает появление большого количества вкраплений, изменение рельефа данного органа. Толщина плаценты постепенно начинает уменьшаться, что ведет к снижению ее функциональных задач.
Однако для периода с 34-й по 37-ю недели беременности плацента выполняет все необходимые функции: малыш получает такое количество питательных веществ, которое необходимо ему для правильного развития и роста.
Завершающая стадия
Третья (завершающая) стадия созревания наблюдается в 36 недель беременности. Старение плаценты выходит на «финишную прямую». Функционирование детского места значительно снижается, и наступает естественное старение. Указанная стадия характерна для доношенной беременности и свидетельствует о том, что плод созрел и организм матери готов к родам. Внешне плацента на этой стадии имеет множество вкраплений и отложений солей. Структура ее является очень неоднородной, на плаценте видны большие волны, глубина которых в некоторых местах доходит до базального слоя.
Любое отклонение от указанных норм считается патологией и требует систематического наблюдения и лечения. Однако преждевременное старение плаценты – это вовсе не приговор. Своевременное выявление этого отклонения поможет стабилизировать состояние плода и довести будущую маму до успешных родов.
Старение плаценты при беременности: причины
Фото органа вы можете посмотреть в статье. Плацента, как и любой другой орган, изнашивается из-за чрезмерных нагрузок. Есть множество факторов, при которых происходит старение плаценты при беременности. Причины этой патологии чаще всего сводятся к следующему:
— инфекционные либо эндокринные заболевания будущей роженицы, наличие у нее патологий кровеносной системы, а также болезней почек и мочевыделительной системы;
— резус-конфликт между матерью и плодом;
— избыточный (или недостаточный) вес самой роженицы;
— употребление алкоголя и курение;
— наличие абортов или тяжелые предыдущие роды;
— токсикоз;
— неправильное питание;
— хронические заболевания сердца, легких, артериальная гипертония;
— многоплодная беременность.
Как видно, причин, по которым происходит преждевременное старение плаценты при беременности, огромное множество. Это и хронические заболевания, и приобретенные вирусные и инфекционные болезни, а также неправильное поведение матери в период беременности.
Стоит помнить, что такой диагноз, как преждевременное старение плаценты, ставится в тех случаях, когда вторая степень зрелости диагностируется на сроке до 32 недель либо третья – на сроке до 36 недель.
Как узнать и понять?
Узнать о преждевременном старении плаценты можно только путем проведения УЗИ. Так как указанная патология протекает без каких-либо симптомов, самостоятельно понять, что плацента не справляется со своими функциями, невозможно.

Установить развитие указанной патологии можно и при помощи оптического кардиомонитора. Он показывает сердечный ритм плода и его изменения.
Однако, несмотря на то что никаких видимых симптомов преждевременное созревание плаценты не имеет, заподозрить, что что-то идет не так, все же можно по поведению плода.
Симптомы
Так, старение плаценты при беременности симптомы имеет следующие:
— у плода учащается сердечный ритм. Это происходит в результате кислородного голодания и нехватки питательных веществ. Указанный симптом говорит о том, что плацента не справляется со своими функциями;
— вследствие кислородного голодания будущая мама может чувствовать резкие толчки в животе (начиная со второго триместра): малыш начинает активно шевелиться, пинаться и осуществлять толчки ручками и ножками;
— из-за недостатка питательных веществ плод и вовсе может прекратить двигаться и шевелиться.
Указанные симптомы в большинстве случаев свидетельствуют о преждевременном созревании детского места.
Последствия
Что же может произойти, если установлено старение плаценты при беременности? Последствия для ребенка указанная патология имеет самые негативные.
На ранних сроках (в первом триместре) подобный диагноз, как правило, приводит к выкидышу или так называемой замершей беременности.
Во втором триместре беременности появление данной патологии может привести к задержке физического либо умственного развития будущего малыша, а также к рождению ребенка со сниженной массой тела. Помимо этого преждевременное старение плаценты способно вызывать отмирание клеток головного мозга.
Однако чаще всего подобный диагноз ставится в третьем триместре беременности. В данном случае врачи рекомендуют воспользоваться методами искусственного провоцирования родов. При помощи капельниц, специальных гелей и уколов можно ускорить начало родовой деятельности и родить здорового малыша на 3-4 недели раньше предварительной даты родов.
Лечение
Итак, будущей маме поставлен диагноз «преждевременное старение плаценты при беременности». Лечение в данном случае будет осуществляться в условиях стационара. При этом в большинстве случаев врачи будут использовать медикаментозные способы устранения возникшей патологии.
Стоит знать, что вылечить эту патологию невозможно. В связи с этим лечение будет направлено на оказание помощи будущему малышу.
В зависимости от причины несвоевременного взросления плаценты беременной женщине могут быть назначены капельницы или уколы. Если причиной указанного диагноза явилось инфекционное заболевание матери, ей будет предложен курс лечения медикаментами в зависимости от рода возбудителя инфекции.
Чаще всего назначаются капельницы и уколы, способные предотвратить развитие гипоксии у плода. К подобным препаратам относятся «Актовегин», «Курантил», а также эссенциальные фосфолипиды и прочие медицинские средства.
Указанные препараты применяются и для снижения тонуса матки и улучшения кровообращения. Дыхательную недостаточность малыша можно восстановить препаратами глюкозы.
Однако бывают такие ситуации, при которых лечение медикаментозным способом не имеет смысла. В подобных случаях применяется преждевременное родоразрешение, которое проводится при помощи кесарева сечения. Как правило, такие экстренные меры характерны тогда, когда обнаруживается старение плаценты на 34 неделе беременности и на более поздних сроках.
К подобной экстренной мере медики прибегают в тех случаях, когда достоверно установлено, что внутриутробное развитие для ребенка является более опасным, чем преждевременные роды.
Профилактические меры
Комплекс профилактических мер, благодаря которым можно избежать преждевременного старения плаценты, является довольно простым. Беременной женщине рекомендуется отказаться от любых вредных привычек, будь-то курение, употребление алкоголя и тем более наркотических средств. Будущей маме стоит избегать стрессовых ситуаций, физических нагрузок и как можно больше времени проводить на свежем воздухе.
Важной профилактической мерой является и систематическое посещение врача-гинеколога. Ведь своевременное обнаружение патологии поможет вовремя принять соответствующие меры и избежать неприятных последствий.

Не стоит отказываться от посещения дневного стационара: следует помнить, что состояние плода при раннем созревании плаценты напрямую зависит от врачебного наблюдения, квалифицированной и адекватной медицинской помощи.
Вместо заключения
Нередко беременность сопровождается появлением различных патологий и отклонений. Одним из наиболее распространенных диагнозов, который ставится будущим мамам, является преждевременное старение плаценты при беременности. Причины и последствия этой патологии могут быть абсолютно разными: это и неправильный образ жизни матери, и наличие инфекционных заболеваний, и даже врожденные болезни.
Итак, мы рассказали о том, что такое старение плаценты при беременности. Последствия раннего созревания органа зависят от периода их появления и обнаружения. Однако своевременное посещение врача-гинеколога, выполнение всех предписаний доктора, а также здоровый образ жизни способны снизить вероятность появления указанного отклонения.
Стоит знать, что в большинстве случаев при диагнозе «преждевременное старение плаценты» врачам удается стабилизировать состояние плода и будущие мамочки рожают абсолютно здоровых и полноценных детей.
fb.ru
Преждевременное старение плаценты. Что это такое
Преждевременное старение плаценты обычно обнаруживается во время прохождения планового УЗИ.
Плацента, это детское место, около двадцати сантиметров в поперечнике и ее основной функцией является снабжение плода кислородом и питательными веществами.
Дополнительно, плацента в состоянии защитить эмбрион от инфекций, она благоприятствует продуцированию гормонов, необходимых для нормального протекания беременности.
Каковы последствия преждевременного старения плаценты?
К сожалению, эта патология коварна тем, что она протекает практически бессимптомно и беременная женщина преждевременное старение плаценты ощутить и самостоятельно диагностировать не может. Если же в этом состоянии не принимать никаких мер, то вполне возможны угроза «замершей беременности» в первом триместре и ряд отклонений в развитии эмбриона.
Далее преждевременное старение плаценты может спровоцировать гипоксию плода, а это уже серьезная опасность для головного мозга ребенка.
Однако, находясь под постоянным наблюдением гинеколога, можно особо не переживать, поскольку патология будет выявлена вовремя, а проведенное вовремя лечение приостановит этот процесс. Обычно при лечении назначается особая диета, прогулки на свежем воздухе, и медикаментозное лечение с применением актовегина, препарата курантил, эссенциале.
Если наблюдение не показывает положительной тенденции в процессе лечения, старение плаценты продолжается, то назначается лечение в стационаре, поскольку возникает необходимость в постановке капельниц, проведение КТГ и допплерометрии. Через месяц следует обязательно пройти ультразвуковое исследование. От госпитализации нельзя отказываться, если вам жизнь и здоровье ребенка все же важны. Тем более, что это займет всего несколько дней.
С развитием беременности происходит постепенное утолщение плаценты с разрастанием ее сосудов. Со временем ее рост прекращается и начинается старение. Это нормальное явление, поскольку роды уже не за горами. В плаценте начинаются отложения кальция, она становится плотнее и эти изменения видны при УЗИ. Функциональные возможности у плаценты уменьшаются. При степени зрелости плаценты «0» – она в принципе в состоянии ещё разрастаться и обеспечивать потребности малыша довольно долго. А уже плацента третьей степени зрелости, обладает ограниченные резервы, поскольку срок беременность близок к завершению. Однако, подобное постаревшее состояние может диагностироваться на ненормально ранних стадиях беременности, когда малышу для полноценного развития может не хватать кислорода и питательных веществ.
Степень зрелости плаценты определяется ультразвуковым исследованием. Кроме того, после рождения ребенка проводится гистологическое исследование.
Степени зрелости плаценты
Врачи выделяют четыре степени зрелости плаценты.
Нулевуя степень в норме можно наблюдать до тридцатой недели беременности, но нередко и на более раннем в заключении может быть указано «степень зрелости – 0-1». Причиной ранних патологических изменений могут стать внешние факторы, в частности ОРВИ или курение, поскольку в этих условиях работа плаценты должна быть весьма активной. Это необходимо для усиленной защиты младенца. Это способствует ее ускоренному развитию. Чтобы приостановить этот процесс следует обеспечить максимально комфортные условия для ребенка, оградить маму от заболеваний, она должна правильно питаться и ни в коем случае не должна контактировать с токсичными веществами.
Первая степень зрелости плаценты знаменуется прекращением ее роста, это происходит где-то на тридцатой неделе и продолжается до тридцать четвертой недели. При обнаружении второй степени зрелости плаценты на 32 – 33 неделе, (это определяется на УЗИ), то вам должны предложить лечение, которое будет заключаться в применении улучшающие кровообращение в плаценте препаратов, витаминов, естественно это должно происходить на фоне полноценного питания и отдыха.
Вторая степень зрелости плаценты наблюдается на 35-39 неделе, а третья – уже перед родами.
Если плацента состоятельна функционально, то гипоксия ребенку не угрожает, и третья степень является нормой и волновать вас не должна. Однако, в присутствии гипоксии и наличии 2-3 степени зрелости – рекомендуется проведение родов оперативным путем.
womantip.net
Преждевременное старение плаценты… материал преждевременное созревание плаценты степень зрелости плаценты
Преждевременное созревание плаценты (ПСП) – это преждевременное появление эхографических признаков ІІ степени зрелости ранее 32 недель и ІІІ степени зрелости плаценты ранее 37 недель беременности. В случаях ПСП также часто визуализируются множественные мелкие эхопозитивные и эхонегативные структуры, которые идентифицируются как петрификаты, кисты и инфаркты плаценты. ПСП наблюдается при клинически диагностированных осложнениях течения беременности, экстрагенитальной патологии, внутриутробных инфекциях, урогинекологической патологии, синдроме задержки внутриутробного развития плода или реже могут быть эхографической находкой при рутинном очередном УЗ-исследовании беременной [1, 2, 3, 4, 5, 6]. С ПСП ассоциируются многочисленные случаи перинатальной смертности. Вместе с тем, также существуют сообщения о благополучном завершении беременности. Поэтому определение групп риска и рациональная акушерская тактика являются основным методом предупреждения репродуктивных потерь.В акушерской практике степень зрелости плаценты определяется по P.Granum и соав. (1979, 1982). Было предложено 4 степени эхографического состояния плаценты. Степень 0 (13-19 недель гестации) характеризуется гомогенной эхонегативной паренхимой плаценты и хорошо визуализированной ровной непрерывной линией амниохориальной пластинки. Базальный слой сливается с тканью плаценты. При І степени (20-31 недель) в плаценте появляются эхопозитивные „знаки» в виде линий и запятых, хориальная пластина приобретает несколько ундулирующий вид. Базальная пластина не определяется. ІІ степень зрелости плаценты (32-37 недель) характеризуется повышенной акустической плотностью плаценты с точечным распределением в ткани, углублениями хориальной пластины, которые не достигают базального слоя, базальной пластиной в виде линий вдоль стенки матки. При ІІІ степени зрелости (38-41 недель) паренхима плаценты разделена на округлые плотные дольки с разрежением в центре, в хориальной пластине определяются вдавления. Базальная пластина представлена пунктирной белой линией. Одним из актуальных вопросов проблемы ПСП является определение эхографически-морфологических соотношений структурных изменений в плаценте в динамике гестационного процесса и при ПСП. Эхографически-морфологические сопоставления при физиологической беременности подтвердили полное соответствие эхокартины развивающейся плаценты этапам гистогенеза ворсин [7].
Онтогенез плаценты определен длительностью гестации. В процессе развития плаценты условно выделяют 2 стадии онтогенеза [7].
Первая стадия – роста плаценты – характеризуется прогрессивным увеличением массы органа и общей площади поверхности ворсинчатого дерева до 36 недель беременности. Механизмы роста плаценты не определены [8]. Регуляторами плацентарного роста являются цитокини, факторы роста, протоонкогены, простагландины и лейкотриены [8, 9, 10, 11, 12]. В І триместре беременности появляются ворсины мезенхимального типа. Между 7 и 8 неделей беременности мезенхимальные ворсины начинают трансформироваться в незрелые промежуточные ворсины. Развитие незрелых промежуточных ворсин заканчивается в конце ІІ триместра беременности. Они в последующем трансформируются в терминальные ворсины. Но некоторые незрелые промежуточные ворсины персистируют и формируют зоны роста в центрах долек плаценты [8]. Морфологически наблюдается постоянное увеличение общей площади ворсин с 2,42 м2 на 22-ой неделе беременности до 10,6 м2 на 36-ой неделе [7].
Морфологическим субстратом однородной эхонегативной плаценты 0 эхостепени являются незрелые промежуточные ворсины в широком межворсинчатом пространстве, то есть доминирующий компонент эхоструктуры плаценты представлен материнской кровью. Степень І эхографической зрелости плаценты представлена быстро растущими опорными ворсинами ІІ и ІІІ порядка и разветвлением промежуточных ворсин, где происходит коллагенизация стромы. Это создает акустическую неоднородность эхоструктуры плаценты в 25-28 недель. Для плацент І степени эхографической зрелости превалирование линейных структур высокой акустической плотности отображает интенсивное разветвление всех уровней ворсинчатого дерева, уменьшение межворсинчатого пространства в срединной зоне. Хорошая васкуляризация всех ворсин объясняет присутствие зоны повышенной звукопроводимости в срединной и суббазальной зонах плаценты. В плацентах ІІ степени эхозрелости неравномерность эхографического рисунка выявляется в результате разрежения ворсин в будущих центрах котиледонов, смещения их к краю, к септам и обычного их состояния в суббазальной зоне [7].
Вторая стадия онтогенеза плаценты – морфофункциональной зрелости плаценты – в 37-40 недель беременности характеризуется присутствием большого количества терминальных ворсин (до 45-50% всего количества ворсин), формированием терминальных специализированных ворсин, адаптированных для диффузии (приблизительно 20% всех ворсин), существованием гроздьеподобных скоплений ворсин, что проявляется повышением диффузионного свойства плаценты в виде увеличения количества специализированных терминальных ворсин, синцитиокапиллярных мембран и истончения ультраструктурных элементов плацентарного барьера [7, 8]. ІІІ степень эхографической зрелости плаценты отличается от предыдущей степени более резким эхографическим рисунком, цельной белой линией в зоне хориальной пластинки и углублениями-перегородками, что составляет сетчатую дольчатую эхоструктуру плаценты с высокой степенью поглощения ультразвука, множественными центрами и суббазальными полями сниженной акустической плотности.
Механизмы контроля созревания плаценты неизвестны. Механизмы контроля роста плаценты могут не отвечать механизмам регуляции ее созревания [8]. Развитие ворсин на поздних стадиях беременности происходит путем пролиферации эндотелиальных клеток и роста капилляров [13]. Васкулярные эндотелиальные факторы роста присутствуют в плацентарной ткани [14].
Раньше считалось, что увеличение размеров плаценты после 36 недель преимущественно происходит за счет увеличения размера клеток, нежели увеличения количества клеток [15]. Гистологические исследования несколько отрицают эти данные, так как незрелые промежуточные ворсины часто встречаются в центре долек плаценты и являются персистирующей зоной роста. Методами ауторадиографии и проточной цитометрии показано, что тотальное содержание плацентарной ДНК продолжает повышаться в линейной зависимости до и после 42 недель беременности [16]. Морфометрические исследования также показали персистирующий рост ворсин, экспансию поверхности ворсин и прогрессивное разветвление ворсинчатого дерева до и после срока доношенности [8].
Плацентарный рост замедляется, но не прекращается на протяжении последних недель беременности. Плацента также сохраняет полное пролиферативное свойство до срока доношенности как показатель возможности ее репарации и восстановления за счет пролиферации клеток цитотрофобласта в ворсинах, что установлено в случаях ишемического повреждения синцитиотрофобласта (при тяжелой преэклампсии) [17].
Некоторые исследования трактуют замедление скорости роста плаценты в последние недели беременности как свидетельство старения плаценты. Убедительных морфологических доказательств истинного старения плаценты нет [8]. При перенашивании беременности в плаценте не определяется каких-либо специфических особенностей: в препаратах превалирует патологическая незрелость ворсин, часто наблюдается вариант промежуточных дифференцированных ворсин со слабой васкуляризацией, больше регистрируется кальцификатов. Объем компенсаторных реакций оценивается в виде ангиоматоза терминальных ворсин. Угроза гибели плода при перенашивании беременности возникает не от превышения срока гестации, а из-за отсутствия или слабости компенсаторных механизмов, а также при слабости родовой деятельности в запоздалых родах [7]. Некоторые авторы считают, что убеждение в существовании старения плаценты базируется на невозможности оценить ее функциональные ресурсы как органа и существовании обобщающей и легкой для восприятия концепции „плацентарной недостаточности» как причины случаев перинатальной смертности [8].
Следовательно, ПСП диагностируется эхографически с 20 до 37 недели беременности как преждевременное появление признаков ІІ или ІІІ степени зрелости плаценты и петрификатов.
Можно классифицировать ПСП: 1) с раннем появлением во ІІ триместре, 2) с появлением в ІІІ триместре беременности. ПСП может сопровождаться синдромом задержки внутриутробного развития плода, маловодием, которое является плохим прогностическим признаком, и дистрессом плода. Клинический анализ случаев ПСП и обобщение научных данных позволяет определить группу риска беременных, у которых может развиваться преждевременное созревание плаценты [1, 2, 3, 4, 18, 19]:
· Преэклампсия
· Гипертензии беременной
· Сахарный диабет
· Серповидно-клеточная анемия
· Бронхиальная астма
· Эпилепсия
· Внутриутробная инфекция (вирусная (цитомегаловирусная и герпетическая инфекция), бактериальная (микоплазмоз, хламидиоз), протозойная (токсоплазмоз))
· Респираторные вирусные инфекции беременной
· Инфицированность ВИЧ
· Синдром задержки внутриутробного развития плода
· Наследственная патология плода, хромосомные аномалии плода
· Маловодие
· Курение
· Наркомания
· Многоплодная беременность
Преждевременное созревание плаценты приводит к [1, 2, 3, 19, 20]:
· Невынашиванию беременности
· Преждевременному излитию вод
· Гипотрофии плода
· Антенатальной гибели плода
· Преждевременной отслойке нормально расположенной плаценты
Важным вопросом является определение соотношений морфологических изменений в плаценте при ПСП и при физиологической беременности.
Патогистологические исследования плацент при вышеуказанной патологии и при эхосонографических признаках преждевременного созревания ворсин показали, что выявленные изменения в плаценте не отвечают физиологическим изменениям роста и созревания. Наблюдаются тромбозы микроциркуляторного русла. Только в половине случаев наблюдается четкое увеличение типичных терминальных ворсин, но они не имеют нормального строения. Как правило, большинство ворсин имеет несколько узких капилляров в центре стромы; они не формируют истинных синцитиокапиллярных мембран, то есть не отвечают специализированному типу терминальных ворсин, которые формируются в течение последнего месяца беременности. В других случаях преждевременного созревания плаценты был диагностирован типичный вариант ее патологической незрелости – доминирование хаотичных, склерозированных ворсин. Склерозированные ворсины характерны для тяжелой преэклампсии, гипертензии беременных, хронической гипоксии, многоплодной беременности и антенатальной гибели плода невыясненной этиологии. Склеротические процессы в плаценте также являются следствием острого или хронического антенатального воспаления, как это наблюдается при указанном выше варианте патологической незрелости плаценты – хаотических склерозированных ворсинах. Множественные петрификаты в плаценте являются признаком патологического обызвествления – проявление минеральной дистрофии – и наблюдаются с 4 суток после тромбоза сосудов ворсин [7, 20, 21, 22, 23].
Можно сделать вывод, что преждевременное созревание плаценты является патологическим процессом, который вызван патологическими изменениями – тромбозом, воспалением, склерозом и дистрофией в плаценте. Это – эхосонографический признак патологической незрелости плаценты. ПСП – это эхографический признак плацентарной недостаточности.
Диагностическая ценность своевременного выявления раннего ПСП чрезвычайно велика. Эхопризнаки ПСП во ІІ триместре беременности являются визуализацией патологических изменений в плаценте. Это – маркеры раннего развития плацентарной недостаточности разной степени тяжести и компенсации. В таких случаях у врача есть несколько недель для предотвращения тяжелых акушерских осложнений, в том числе развития тяжелой степени задержки внутриутробного развития плода, и возможность своевременного досрочного родоразрешения беременной при угрозе гибели плода.
Ретроспективный анализ клинических случаев свидетельствует о том, что раннее появление ПСП и множественных петрификатов в 22-26 недель беременности всегда ассоциировано с задержкой внутриутробного развития плода ІІ-ІІІ степени и острым дистрессом плода в начале ІІІ триместра беременности. В таких клинических ситуациях без дополнительного обследования, клинического наблюдения и своевременного лечения беременных с плацентарной недостаточностью в 28 недель беременности масса плода определяется в 500-700 г и плохо поддается коррекции на фоне комплексной терапии плацентарной недостаточности в последующие 1-2 недели. Острый дистресс плода в большинстве случаев развивается в 30-33 недели беременности.
Рациональная акушерская тактика в случаях ПСП должна включать следующие меры:
· Соблюдение требований Приказов МЗ Украины относительно диспансеризации беременных (Приказы МЗ Украины № 503, 676, 782, 900, 906 и др.)
· Консультирование, комплексное обследование и лечение женщин вне беременности после неблагоприятного завершения предыдущей беременности и наличия ПСП
· Своевременное взятие на учет в женской консультации по вынашиванию данной беременности в І триместре
· Включение беременной в группу риска ПСП на основании вышеуказанной патологии
· Своевременная диагностика плацентарной недостаточности в І половине беременности (выявление изменений экстраэмбриональных структур, нарушений кровотока в спиральных, дугообразных артериях с 10-13 недель, отсутствия диастолического компонента в мозговых сосудах плода (внутренняя сонная артерия) после 14 недель и артериях пуповины после 20 недель, прогрессирующей тромбоцитопения, гиперкоагуляции в клеточном и плазменном уровнях гемостаза) [24]
· Своевременное обследование беременной в 14-18 недель на TORCH- и сексуально-трансмиссивные инфекции, использование метода „парных сывороток» при определении IgG
· Лечение беременной после 16 недель при выявлении патогенных возбудителей
· При наличии экстрагенитальной патологии активная диспансеризация беременной профильным специалистом
· В 22 недели беременности госпитализация беременной группы риска ПСП в специализированное отделение патологии беременности для обследования и необходимого лечения
· Использование в комплексной терапии беременной методов лечения плацентарной недостаточности
· Своевременное выявление отставания размеров матки от срока беременности в 23-27 недель, дополнительное УЗ-исследование, стационарное обследование и лечение беременной
· В группах риска ПСП проведение дополнительного УЗ-исследования в 26-28 недель
· Госпитализация и стационарное лечение беременной с ПСП в родильное отделение ІІІ уровня
· Бактериологическое и вирусологическое обследование беременной при выявлении ПСП
· Ежедневная актография (подсчет движений плода)
· Допплерометрический мониторинг кровотока в сосудах пуповины, головки плода, плаценты и матки в динамике лечения плацентарной недостаточности (1 раз в 7 дней и чаще при показаниях)
· УЗ-мониторинг роста плода в динамике лечения
· Ежедневный КТГ-мониторинг состояния плода
· Мониторинг уровня плацентарного лактогена и эстриола в крови беременной
· Правильный выбор срока родоразрешения беременной (при ПСП, которое диагностировано с 23-24 недель беременности, и последующим развитием СВЗРП ІІ-ІІІ степени оптимальным сроком родоразрешения по ургентным показаниям может быть 30-33 недели беременности)
· Срочное родоразрешение по жизненным показаниям со стороны плода (угроза внутриутробной гибели плода – критические изменения кровотока в артериях пуповины, КТГ-признаки дистресса плода, ухудшение ощущения движений плода, отсутствие увеличения роста плода в динамике лечения, резкое уменьшение количества околоплодных вод в сочетании с другими показаниями)
· При появлении ПСП в 35-36 недель беременности – госпитализация, каждодневный КТГ-мониторинг состояния плода, допплерометрический мониторинг кровотока в сосудах пуповины, головки плода, плаценты и матки в динамике лечения плацентарной недостаточности, родоразрешение беременной с определением метода родоразрешения в зависимости от акушерской ситуации.
Методом родоразрешения при ПСП, ассоциированном с задержкой внутриутробного развития плода ІІ-ІІІ степени, в большинстве случаев является кесарево сечение. Тактика ведения и родоразрешения представлена в Приказе МЗ Украины № 762 „Затримка росту плода» и Приказе МЗ Украины № 900 „Дистрес плода при вагітності та під час пологів».
Представлен типичный клинический случай ПСП с благоприятным завершением для матери и плода. Беременная Р., 37-ми лет, поступила в отделение патологии беременности перинатального центра (ПЦ) 3.10.07 в удовлетворительном состоянии с прогрессирующей беременностью 33 недели. Последняя менструация – 17.02.07. В анамнезе – 2 самопроизвольных аборта в 7-8 недель, из них 1 замершая беременность в сроке 6 недель. Вторичное бесплодие 14 лет. Во время данной беременности в 4-8 недель и в 20-24 недели в ПЦ проводилось комплексное лечение угрозы прерывания беременности. В 29-30 недель беременная перенесла ОРВИ с повышением температуры до 38ºС. Лечилась дома. Прибавка массы тела во время беременности составила 8 кг. В женской консультации на учете по поводу вынашивания беременности состояла с 8-9 недель. Объем обследований достаточный. Медико-генетическое консультирование проводилось в 12 и 16 недель беременности.
Результаты УЗИ в Медико-генетическом центре следующие. В 27 недель беременности 23.08.07: плод І; головное предлежание; сердцебиение ритмичное; 4-х камерный срез сердца; ход магистральных сосудов правильный; бипариетальный размер (БПР) 68 мм; мозжечок – норма; длина бедра (ДБ) – 49 мм; окружность живота (ОЖ) – 221 мм; боковые желудочки – норма; шейная складка – норма; желудок, кишечник, мочевой пузырь, структура лица – без патологии. Плацента по задней и левой боковой стенке, І-й степени зрелости, количество вод – норма, сосуды пуповины – 3, масса плода 1006 г. Диагноз: Беременность 26-27 недель. Преждевременное созревание плаценты.
20.09.07 в 31 неделю беременности высота дна матки (ВДМ) – 25 см. УЗИ: плод І, продольное положение, головное предлежание, БПР-74 мм, ДБ-54 мм, что соответствует сроку 29 недель, количество вод нормальное, ІІ степень зрелости плаценты. По передней стенке матки – интрамуральный фиброматозный узел 13х8 мм. Диагноз: Беременность 31 неделя. Симметричная задержка внутриутробного развития плода (СЗВРП) І ст. ПСП. Миома матки.
Беременная была направлена в акушерский стационар.
3.10.0 при поступлении в ПЦ: ВДМ 25 см, окружность живота 84 см. Артериальное давление (АД) – 120/80 мм рт. ст., пульс 80 в минуту, частота дыхания 18 в минуту. Матка в нормальном тонусе. Ягодицы плода над входом в малый таз. Сердцебиение плода приглушено, ритмичное, 140 в минуту. Кардиотокограмма (КТГ) – 7 баллов. Биофизический профиль плода (БПП)- 7 баллов. Данные внутреннего акушерского исследования соответствовали сроку беременности. Лабораторное обследование беременной определило протеинурию 0,198 г/л. В общем анализе крови: гемоглобин – 109,2 г/л, эритроциты – 3,2 Т/л, лейкоциты – 8,3 Г/л, тромбоциты – 192 тыс., СОЭ 47 мм/час. В общем анализе мочи: удельный вес – 1016, лейкоциты – 5-6 в поле зрения, эпителий – 10-12 в поле зрения, сахар (-). В анализе мочи по Нечипоренко: лейкоциты – 1750, эритроциты 1000. Биохимические показатели крови и коагулограммы пребывали в рамках нормальных значений. УЗИ от 4.10.07: плод І, ягодичное предлежание, БПР-75 мм (29 недель), ДБ – 54 мм (29 недель), ОЖ – 221 мм (27,3 недель), масса плода 1185+173 г, толщина плаценты 27 мм, степень зрелости плаценты ІІІ, количество вод незначительно уменьшено. Другие показатели УЗИ такие же, как предыдущие.
Беременная была осмотрена консилиумом врачей. Был поставлен диагноз: ІІІ беременность 33 недели. Ягодичное предлежание. Возрастная беременная. СЗВРП ІІ ст. Протеинурия беременных. Фибромиома матки. Консилиум принял решение проводить лечение плацентарной недостаточности, подготовку к досрочному родоразрешению в связи с отсутствием признаков роста плода – профилактику респираторного дистресса дексаметазоном по 6 мг в/м 2 раза в сутки 2 дня, проводить КТГ-мониторинг, контроль движений плода, динамический контроль показателей допплерометрии кровотока в сосудах плода, плаценты и матки. Беременной были назначены: флебодиа по 1 т. 2 раза в сутки, аспекард 1 т/сутки, канефрон Н по 2 т. 3 рази в сутки, прегнавит 1 капс. 3 раза в сутки. За период пребывания в стационаре АД было в рамках – 120/80-140/80 мм рт. ст., пульс – 76-80 в минуту, протеинурия – 0, 99 г/л-0,169 г/л.
8.10.07: ВДМ 25 см, ОЖ 84 см. КТГ – 6 баллов. Была проведена допплерометрия кровотока в сосудах плода – среднерезистентный, диастолический компонент выражен. БПП – 6 баллов.
9.10.07 беременная оценивала движения плода как удовлетворительные. АД 120/90 мм рт. ст., пульс 82 в минуту. Матка в нормальном тонусе. Ягодицы плода над входом в малый таз. Сердцебиение плода приглушенное, ритмичное – 130 в минуту. КТГ – 6 баллов. УЗИ: БПР-75 мм (30,2 недель), ДБ-55,3 мм (31 неделя), ОЖ – 152,9 мм (29 недель). Плацента размещена по левой задней боковой стенке, толщина 30 мм, степень зрелости – ІІІ, количество вод умеренно уменьшено. Допплерометрия кровотока в сосудах плода – реверсный кровоток в артериях пуповины. БПП – 4 балла.
В тот же день 9.10.07 было произведено кесарево сечение по жизненным показаниям со стороны плода. Родился живой недоношенный мальчик: масса – 1130 г, рост – 38 см, 5-6 баллов по Апгар. Ребенок наблюдался и лечился в отделении реанимации новорожденных ПЦ и на 2-м этапе выхаживания в отделении патологии новорожденных.
Результаты патогистологического исследования последа: плацента – встречаются аваскуляризированные ворсины, в других – компенсаторный ангиоматоз, множественные мелкие псевдоинфаркты. Острый диффузный интервелюзит. Пуповина и оболочки – без особенностей.
Послеоперационный период у родильницы протекал без осложнений. Женщина была выписана на 7-е сутки послеоперационного периода в удовлетворительном состоянии для пребывания вместе с ребенком.
Лечение беременных с ПСП проводится на основании результатов комплексного обследования. При выявлении вирусного, бактериального или протозойного инфицирования беременной этиотропное лечение имеет высокую эффективность в 20-27 недель беременности.
Для каждого типа внутриутробной инфекции существуют стандартизированные методы лечения и рекомендации относительно выбора препаратов для использования у беременных. Обязательно назначаются препараты для улучшения функций плаценты. Показано использование препаратов, которые содержат эссенциальные фосфолипиды [25, 26].
При генитальной герпетической инфекции хорошую клиническую эффективность имеет использование гевирана по 400 мг 2 раза в сутки в течение 10 дней [27]. Был получен патент на способ коррекции фетоплацентарной недостаточности у беременных с герпетической инфекцией. Он состоит в назначении вместе с антивирусными препаратами энгистола (1 таблетка 3 рази в сутки в течение 4-5 недель), коэнзима-композитума (1 ампула внутримышечно 2 раза в неделю в течение 8-10 недель) и использование гипербарической оксигенации [28]. Рекомендовано использование вальтрекса при клинически манифестных формах заболевания (500 мг 2 раза в сутки в течение 5 дней) и энгистола (1 таблетка 3 раза в сутки в течение 1 месяца) [29].
При хламидийной инфекции у беременных рекомендовано использование вильпрафена (500 мг 2 раза в сутки 14 дней), или кларитромицина (500 мг 2 раза в сутки), или эритромицина (250 мг 4 раза в сутки в течение 14 дней) [24, 30, 31]. При микоплазменной инфекции у беременных лечение является аналогичным таковому при хламидиозе [32, 33]. Проведение антибактериальной терапии рекомендовано сочетать с назначением протефлазида в течение 4-х недель [31], а также рибоксина (0,2 3 раза в сутки), метионина (0,5 3 раза в сутки), гепарсила (1 капсула 3 раза в сутки в течение 15 дней) [26].
При урогенитальной инфекции к схеме этиотропной терапии плацентарной недостаточности (актовегин, инстенон, аспирин, эуфилин, витаминотерапия) рекомендовано добавлять эссенциале-форте (1 капсула 3 раза в сутки в течение 1 месяца) [34]. Современные препараты эссенциальных фосфолипидов также рекомендуются к использованию у этого контингента беременных [25, 35].
Лечение беременных с острым токсоплазмозом или с сероконверсией антител и нарастанием их титров проводится ровамицином (3 млн. 3 раза в сутки в течение 2-3 недель) вместе с ежедневным назначением поливитаминов и фолиевой кислоты (5 мг 2 раза в неделю) и последующим курсом лечения дарапримом (1 таблетка 2 раза в сутки) вместе с сульфадиазином (500 мг 4 раза в сутки 10 дней) и поливитаминотерапией (в течение беременности проводится 3 курса лечения с перерывом в 10-14 дней) [36].
Беременным с высоким риском внутриутробного инфицирования плода (хронический тонзиллит, пиелонефрит, неспецифические заболевания легких, частые ОРВИ) рекомендовано использование современного комбинированного препарата „Вампилокс» (1 капсула 3 раза в сутки в течение 7 суток) в сочетании с использованием энгистола (1 таблетка 3 раза в сутки в течение 2-х недель). В схеме лечения также назначается нифедипин (10 мг 2 раза в сутки 10 дней) и препарат „Плацента-композитум» [37].
При наличии экстрагенитальной патологии и ПСП комплексная терапия заключается в лечении заболевания и плацентарной недостаточности. Общепринятые методы лечения плацентарной недостаточности и сейчас широко используются [38, 39, 40]. К традиционным методам лечения относится использование вазоактивных дезагрегантных препаратов [38, 39]. Курантил назначается по 25 мг 3 раза в сутки в течение 2-4 недель [38, 41, 42], трентал – по 100 мг 3 раза в сутки 4 недели [24, 38], аспирин – по 75-100 мг в сутки [24, 34, 42]. Для лечения нарушений фетоплацентарного комплекса рекомендован инстенон и АТФ-лонг (2 мл инстенона на 250 мл 0,9% раствора натрия хлорида внутривенно капельно 1 раз в сутки 5 дней с переходом на пероральный прием по 1 драже 3 раза в сутки 5-10 дней и АТФ-лонг – по 0,2 3 раза в сутки 15-20 дней) [43].
В лечении плацентарной недостаточности продолжают широко использоваться препараты аминокислот. Высокую эффективность в отношении нормализации состояния фетоплацентарного комплекса и гомеостаза беременной имеет назначение актовегина (5 мл в 250 мл изотонического раствора натрия хлорида в течение 3-х дней с последующим использованием по 1 драже 3 раза в сутки в течение 14 дней) [45]. Также существует методика назначения актовегина по 1 драже 3 раза в сутки в течение 3-х недель [42]. Для лечения плацентарной недостаточности рекомендовано использование цитраргинина (1 ампула 10 мл пить 1 раз в сутки 10 дней 3-мя курсами с перерывом 10 дней) [46]. Оптимальную поддержку метаболической функции плаценты у беременных с гипертензивным синдромом осуществляет препарат „Кардонат» (1 капсула 3 раза в сутки в течение 2-4 недель) [47]. Широко используется метионин (250 мг 3 раза в сутки в течение 2-х недель, или в сочетании с использованием курантила – 25 мг 3 раза в сутки) [41].
У беременных с сахарным диабетом и первичной плацентарной недостаточностью рекомендовано проведение 2-х курсов лечения с использованием милдроната (0,5 – 2 раза в сутки) и кверцетина (1 г 3 раза в сутки в течение 2-х недель в 10-12 и 16-18 недель беременности) [48]. Милдронат был рекомендован для коррекции фетоплацентарной недостаточности также во ІІ половине беременности [49].
При ПСП и вредных привычках (курение), наркомании используются мероприятия, которые могут уменьшить токсические влияния на плод, и проводится лечение плацентарной недостаточности.
При выявлении хромосомной патологии до 22 недель решается вопрос о целесообразности вынашивания беременности.
Таким образом, ПСП является полиэтиологической и полипатогенетической патологией, в основе которой – тромбоз микроциркуляторного русла ворсин, воспаление, склероз ворсин и дистрофия в плаценте. ПСП – это эхографический признак плацентарной недостаточности. Диагноз ПСП требует своевременного комплексного обследования и лечения беременных в сроке выявления данной патологии, мониторинга состояния плода и рационального метода родоразрешения.
www.baby.ru
Вчера была на узи…Поставили преждевременное созревание плаценты.
т же была у врача почему не распросила обо всём???? как так можно… я бы все до мелочей узнала что к чему и почему!!!!
у меня было тоже самое! ничего страшного, просто родится или помогут начать рождаться в 38 недель а не в 40-так для малыша будет лучше! скорее всего у вас было какое то воспаление или болезнь, вот и утолщилась плацента, чтобы держать так сказать оборону от ребеночка! и созревать соотвественно и стареть стала из-за такой нагрузки быстрее! у вас уже срок не такой маленький чтобы паниковать, поэтому спокойно ложитесь в больницу-там вам поколят какие-нибудь витамины и что-нибудь кроветворное-для сосудов! все это как вы понимаете абсолютно не вредно, а даже полезно для малыша! главное вам успокоится! потому что малыш все чувствует и в отличие от вас ничего не понимает что происходит, но знает что мама сильно волнуется! и сам начинает волноваться и сжиматься ((((((( доверьтесь врачам! гинекологи нас в это период (подслушала случайно в свое время))) ) называют «матка на ножках»-не иначе как так!)))) ) и думают ТОЛЬКО о ребенке!
ни в коем случае не отказывайтесь от госпитализации!!!! только в больнице смогут обеспечить необходимое кислородное питание для ребеночка, не шутите с этим. Вам необходимо медикаментозное обеспечение, вашего ребеночка регулярно будут прослушивать (его сердцебиение) , и если вдруг какое-то осложнение, не дай Бог, врач будет рядом и вам окажут помощь. Удачи 🙂
За границей вообще не ставят такого диагноза. Просто Вас заранее положат в больницу. Главное не переживать, все будет нормально.
Раннее созревание плаценты Плацента проходит четыре стадии: формирование, рост, зрелость, старение. Каждой стадии соответствует определенная степень зрелости: формирование — 0 рост — 1 зрелость — 2 старение — 3 Бывает преждевременное созревание плаценты – состояние, когда плацента достигает первой или второй степени зрелости раньше времени. Само по себе это состояние не опасно, но если его обнаружили, за плацентой необходимо внимательно следить, поскольку при такой беременности возможно преждевременное старение плаценты. О преждевременном старении говорят, когда плацента достигает третьей степени зрелости до 37 недель беременности. При преждевременном старении плаценты возможно возникновение фетоплацентарной недостаточности, поэтому необходимо сделать КТГ. Однако, если у вас обнаружилось старение плаценты, то сильно беспокоиться не стоит, поскольку компенсаторные возможности достаточно велики. Поэтому, как правило, преждевременное старение плаценты никак не влияет на состояние плода, и ребенок рождается в срок. В зависимости от патологии беременности недостаточность функции плаценты при ее чрезмерно раннем созревании проявляется уменьшением или увеличением толщины плаценты. Так “тонкая” плацента (менее 20 мм в III триместре беременности) характерна для позднего токсикоза, угрозы прерывания беременности, гипотрофии плода, в то время как при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует “толстая” плацента (50 мм и более) . Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования. Мне тоже ставили с 20 недель, ничего страшного, пропила Курантил, Актовегин, Хофитол, ребенок родился вполне здоровый
Я степень это еще не так страшно, а ложат вас в больницу для того, что б вы были постоянно под наблюдением. Подруга 2 месяца родила с 3 степенью зрелости, рано правда -в 36 недель. Но такой парнишка славнючий получился! Не переживайте-все будет хорошо с вашей лялькой!
мне поставили точно такой же диагноз в 31 неделю. . в больницу не клали, врач говорил, что ничего страшного пока не видит. . у меня степень зрелости была уже 2-3 стадия. . назначила попить Аскорутин. . сделали КТГ. . плод здоров.. сердцебиение 153 удара. . В 34 недели врач все-таки решила меня положить «для своего успокоения и моего», легла на дневной стационар. . делали еще раз КТГ, тоже все было хорошо. . прокололи 10 капельниц глюкозы, пропила витамин Е, В, курантил уже отменили в 34 недели. . в 36 недель отошла пробка, родила в 38.. все вовремя. . замечательная дочурка. . Вам бы я посоветовала попробовать лечь на дневной стационар, пусть поделают капельницы, так сказать витаминчиками подкрепят. . КТГ еще раз сделают. . и главное, НЕ ПЕРЕЖИВАТЬ!
Не стоит паниковать. Ситуация обычная. Довертесь докторам. В Вашем случае проведут лечение, направленное на улучшение питания рбеночка. Все выровняется. Признаки стаения плаценты раньше времени — это только дополнительный критерий для принятия мер. На самомделе плацента не является главным показателем сосотояния малыша. Бывают случаи рождения больных деток при совершенно здоровой плаценте. И, наоборот, совершенно здоровые дети при патологически устаревшей плаценте.
touch.otvet.mail.ru
Узнайте причины старения плаценты при беременности
Диагностике состояния плаценты во время беременности уделяется особое внимание потому, что именно она является центром жизнеобеспечения будущего ребенка. От состояния плаценты непосредственно зависит и состояние здоровья плода. В этом свете диагноз «старение плаценты» звучит для беременной как приговор.
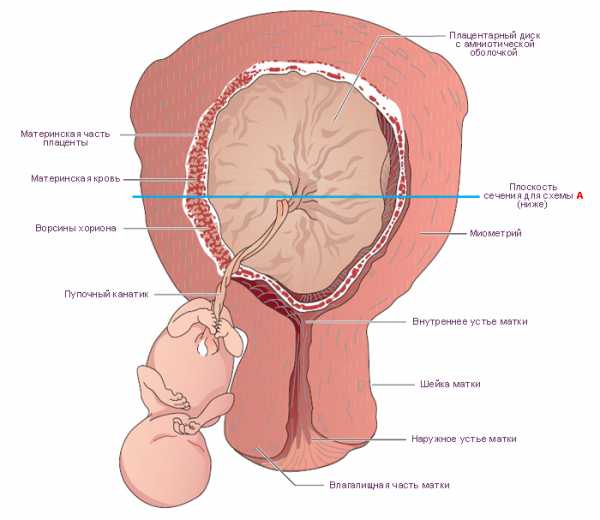
Эволюция плаценты
Плацента – уникальный орган, формирующийся и функционирующий исключительно за время беременности. За время беременности женщины, плацента проходит все стадии своей эволюции: формирование, рост, старение, самоликвидация.
Плацента образуется примерно на 10—12 день после зачатия, сразу же после имплантации оплодотворенной яйцеклетки в стенку матки. На протяжении следующих 1,5—2 месяцев идет активный процесс плацентации – то есть постепенного созревания плаценты. К окончанию первого триместра плацента уже имеет характерную дискообразную форму и в полном объеме выполняет возложенные на неё природой функции по защите и питанию будущего малыша.
Важно: до начала формирования плаценты, что значит в течение первых 14 дней после зачатия, оплодотворенная яйцеклетка не испытывает непосредственного влияния всех тех «вредностей», которые позволяет себе будущая мама. После того как плацента появилась, все употребляемые беременной токсичные вещества (никотин, спирт) напрямую влияют на состояние здоровья будущего ребенка.
Окончательно сформировавшись за первые три месяца беременности, плацента в дальнейшем лишь увеличивается в размерах пропорционально росту плода. К концу срока беременности её вес составляет примерно 17—18% от веса плода, а размер достигает 20 см в диаметре.

Во второй половине 3 триместра беременности плацента начинает «стареть», что обусловлено приближающимся родоразрешением. В норме плацента выполняет свои функции вплоть до момента появления малыша на свет, после чего её миссия по жизнеобеспечению младенца считается завершенной и плацента «умирает» – перестает функционировать и изгоняется из тела роженицы.
Старение плаценты: каким оно бывает
Различают 2 вида старения плаценты:
Физиологическое – нормальный этап эволюции плаценты, который начинается не раньше 36—37 акушерской недели. Плацента постепенно утрачивает свои функции за счет появления в ней кальцификатов (отложения солей), уменьшения площади, истончения.
Патологическое или преждевременное (раннее) – угрожает благополучию будущего ребенка и требует как можно более ранней диагностики и медицинского вмешательства. Диагноз «раннее старение плаценты» ставится только на основании УЗИ—диагностики. При этом врачи оценивают степень зрелости плаценты, которая в норме должна соответствовать следующим показателям:
Степень зрелости плаценты Характеристика плаценты Срок беременности (в неделях гестации) 0 Плацента выполняет свои функции в полном объеме до 30 1 Отклонения от нормы незначительные, в целом плацента выполняет свои функции практически в полном объеме 27-36 2 Имеются явные отклонения в функционировании плаценты 34-39 3 Плацента практически исчерпала свои ресурсы 37-42
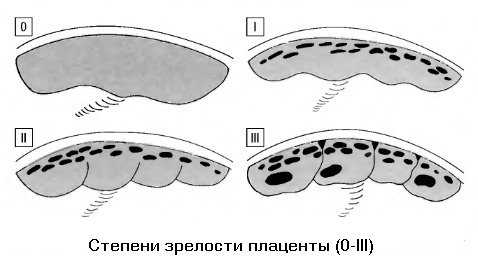
Важно: О патологически раннем созревании плаценты можно говорить только, если срок беременности явно не соответствует выявленной степени зрелости плаценты: например, раньше 26 недель выявлена 1 степень зрелости.
Как диагностируют состояние плаценты
Качественную оценку состоянию плаценты может дать только врач на основании УЗИ—исследования, во время которого изучаются такие её параметры:
- расположение в матке;
- структура или степень зрелости;
- размеры;
- толщина плаценты – до 36 недель беременности примерно равна сроку беременности в неделях (допустимы колебания в 2 мм в обе стороны).
Преждевременное созревание плаценты диагностируется, если:
- плацента более зрелая, чем должна быть на этом сроке беременности;
- было выявлено вторичное уменьшение размеров плаценты и её истончение.
Но любое из этих состояний плаценты может быть отнесено к физиологически нормальным, если оно никак не отражается на состоянии здоровья плода и не причиняет ему дискомфорта. Ведь именно будущий ребенок является «мишенью» в случае патологии функционирования плаценты. Поэтому любое подозрение на раннее старение плаценты – повод для того, чтобы провести дополнительные исследования методом допплерографии и кардиотокографии (КТГ), с помощью которых можно достоверно оценить состояние малыша и степень его внутриутробного страдания.

Важно: Самостоятельно определить раннее старение своей плаценты беременная женщина не может, потому что чаще всего это состояние протекает абсолютно бессимптомно.
В чем опасность несвоевременного старения плаценты
В норме эволюционирование плаценты должно соответствовать созреванию плода. Чем ближе момент родов, тем больше малыш готов к появлению на свет и тем «старше» становится плацента. Если же плацента созревает быстрее, чем развивается беременность – это значит, что вскоре она не сможет обеспечить потребности плода в питании и кислороде в полном объеме. В первую очередь это самым плачевным образом отразится на состоянии здоровья будущего ребенка. Самые распространенные последствия раннего старения плаценты:
- Ребенок рождается с недостаточной массой тела.
- Диагностируется фетоплацентарная недостаточность, из—за которой плод испытывает нехватку кислорода и питательных веществ. Из—за этого может серьезно пошатнуться здоровье будущего ребенка. В первую очередь от недостатка кислорода страдает нервная система и головной мозг малыша – в таком случае речь может идти о задержке внутриутробного развития ребенка.
- Преждевременно могут начаться роды.
- В тяжелых случаях может наступить внутриутробная гибель плода.
Важно: Для беременной женщины лучшей страховкой от всех неблагоприятных последствий патологического созревания плаценты является своевременное прохождение всех УЗИ—скринингов и точное соблюдение рекомендаций лечащего врача.
Причины не своевременного старения плаценты
Плацента – это богатое сосудами образование, в ней непрерывно происходит кровоток, обмен питательными веществами и кислородом между организмами плода и матери. Постепенно некоторые её участки как бы отмирают и перестают выполнять свои функции. Вследствие этого на соседние функционирующие участки плаценты ложится большая нагрузка и они, в свою очередь, быстрее изнашиваются. Так в норме происходит поступательное старение плаценты.
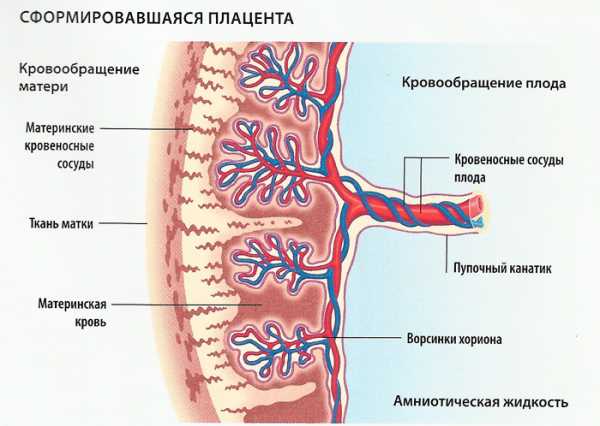
К преждевременному старению плаценты приводят, прежде всего, те факторы, которые негативно сказываются на состоянии сосудов, кровообращения и обмена веществ в целом:
- эндокринные заболевания – диабет, болезни щитовидки;
- хронические заболевания сердца или почек;
- предлежание плаценты – то есть её прикрепление вблизи внутреннего маточного зева;
- отслойка плаценты – в результате чего отслоившийся участок не выполняет свои функции.
Факторами, значительно повышающими риск возникновения синдрома патологического старения плаценты являются:
любые травмы матки извне: в результате ударов, падений;любые травмы стенок матки: в результате предшествующих абортов или осложненных предыдущих родов;вредные привычки будущей матери: курение и употребление алкогольных напитков;дефицит или избыток массы тела беременной;диагностированная анемия у беременной женщины;употребление некоторых лекарственных препаратов во время беременности;гестоз;многоплодная беременность;перенесенные инфекционные заболевания во время беременности.
Важно: Сочетание нескольких перечисленных факторов многократно повышает риск раннего созревания плаценты у беременной женщины.
Что делать, если поставлен диагноз «раннее старение плаценты»?

- Во—первых, необходимо уточнить, какой характер носит старение плаценты в данном конкретном случае. Быть может, речь идет о физиологическом старении плаценты – тогда это является вариантом нормы и не требует никакого вмешательства.
- Если же старение плаценты преждевременное, то самой беременной женщине делать ничего не нужно. Тактику и стратегию лечения определяет врач. Беременной важно в точности выполнять все медицинские рекомендации.
- Возможно, потребуется пройти дополнительные исследования с помощью допплерографии и кардиотокографии, чтобы оценить степень внутриутробного комфорта будущего ребенка. Это грамотный шаг со стороны врача – ведь все дальнейшее лечение (если оно потребуется) будет направлено именно на улучшение состояния плода.
- Следует внимательнее относиться к рекомендациям врачей, которые намерены «омолодить плаценту». Это в корне неграмотное выражение. Процесс старения плаценты необратим, можно лишь замедлить его и предотвратить пагубные последствия для ребенка.
- При легкой степени нарушений кровообращения в системе «мать—ребенок» возможно ограничиться амбулаторным лечением и постоянным наблюдением со стороны лечащего врача.
- В серьезных случаях беременной женщине врач может порекомендовать лечь в стационар, чтобы максимально устранить фетоплацентарную недостаточность. Не стоит рисковать здоровьем своего будущего ребенка и отказываться от лечения – в таком случае риск тяжелых последствий возрастает многократно.
- Во время стационарного лечения беременной женщине вводятся лекарственные препараты с целью улучшения кровоснабжения, насыщения крови питательными веществами и кислородом. При необходимости проводится лечение сопутствующих заболеваний.
- Экстренное родоразрешение – крайняя мера, которая применяется лишь в случае полной утраты плацентой своих функций. В такой ситуации кесарево сечение – единственный способ сохранить жизнь будущему ребенку.
Важно: При своевременном обнаружении раннего старения плаценты и грамотном дальнейшем ведении беременности можно избежать практически всех осложнений, связанных с этой патологией беременности.
Видео — что такое плацента и для чего она предназначена
Профилактика преждевременного старения плаценты
Специфической профилактики этого состояния не существует. Для того, чтобы максимально обезопасить себя и своего ребенка от всевозможных патологий беременности, будущей мамочке следует лишь:
- исключить или минимизировать все факторы риска раннего старения плаценты;
- вовремя проходить все медицинские обследования и УЗИ—скрининги;
- следовать рекомендациям лечащего врача.
moy-kroha.info

Добавить комментарий