Тазовое предлежание плода — причины, симптомы, диагностика и лечение
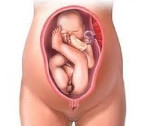
Тазовое предлежание плода – продольное расположение плода в матке с обращенными ко входу в малый таз ножками или ягодицами. Беременность при тазовом предлежании плода нередко протекает в условиях угрозы прерывания, гестоза, фетоплацентарной недостаточности, гипоксии плода, родовых травм. Диагностика тазового предлежания плода производится с помощью наружного и влагалищного исследования, эхографии, допплерографии, КТГ. Лечение тазового предлежания включает комплексы корригирующей гимнастики, проведение профилактического наружного поворота плода, заблаговременный выбор способа родоразрешения.
Общие сведения
Тазовые предлежания плода в акушерстве и гинекологии встречаются в 3-5 % случаев от всех беременностей. Ведение беременности и родов при тазовом предлежании плода требует квалифицированной и высокопрофессиональной помощи женщине и ребенку. При тазовом предлежании плода во время родов первыми по родовым путям проходят ягодицы или ножки ребенка. При этом шейка матки находится еще в недостаточно сглаженном и раскрытом состоянии, поэтому продвижение головки, как наиболее крупной и плотной части плода, оказывается затруднительным. При тазовом предлежании роды могут протекать неосложненно, однако существует повышенная опасность асфиксии, мертворождения плода, родовых травм ребенка и матери.

Тазовое предлежание плода
Классификация тазовых предлежаний плода
К вариантам тазового предлежания плода относятся ножные и ягодичные предлежания. На долю ножных предлежаний приходится 11-13% случаев всех тазовых предлежаний плода. Ножное предлежание может быть полным (обеими ножками), неполным (одной ножкой) или коленным (коленями плода). Ягодичные предлежания встречаются наиболее часто. В 63-75% случаев диагностируется неполное (чисто ягодичное) предлежание, при котором ко входу в малый таз прилежат только ягодицы, а ножки плода оказываются вытянутыми вдоль туловища. При смешанном ягодичном предлежании (20-24%) ко входу в малый таз обращены не только ягодицы, но и ножки плода, согнутые в коленных или тазобедренных суставах.
При различных вариантах тазового предлежания плода развитие биомеханизма родов имеет свои особенности. При чисто ягодичном предлежании, некрупном плоде и нормальных размерах таза матери возможны неосложненные самостоятельные роды. При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
Причины тазовых предлежаний плода
Факторы, обусловливающее тазовое предлежание плода, многочисленны и изучены не до конца. Препятствовать установлению головки ко входу в малый таз может наличие у женщины фибромы матки, опухолей яичников, анатомического сужения или неправильной формы таза, аномалий строения матки (внутриматочной перегородки, гипоплазии, двурогой или седловидной матки).
Тазовое предлежание может наблюдаться при повышенной подвижности плода, вызванной многоводием, гипотрофией или недоношенностью, гипоксией, микроцефалией, анэнцефалией, гидроцефалией и другими факторами, связанными с патологией ребенка. С другой стороны, ограниченная подвижность плода в полости матки при маловодии, короткой пуповине или ее обвитии также способствует формированию неправильного предлежания.
К тазовому предлежанию плода может приводить акушерско-гинекологический анамнез матери, отягощенный неоднократными выскабливаниями матки, эндометритами, цервицитами, многократными беременностями, абортами, осложненными родами. Данные состояния часто приводят к развитию патологического гипертонуса нижних сегментов матки, при котором головка стремится занять положение в верхних, менее спазмированных отделах полости матки. Изменение тонуса миометрия также может быть вызвано рубцом на матке, нейроциркуляторной дистонией, неврозом, переутомлением беременной, перенесенным стрессом и т. д. Тазовое предлежание плода нередко сочетается с низким расположением или предлежанием плаценты.
В многочисленных наблюдениях, которые проводит акушерство и гинекология, отмечается, что тазовое предлежание плода развивается у тех женщин, которые сами были рождены в аналогичной ситуации, поэтому рассматривается вопрос о наследственной обусловленности ножных и ягодичных предлежаний.
Особенности течения беременности
При тазовом предлежании плода течение беременности, гораздо чаще, чем при головном, сопряжено с угрозой или самопроизвольным прерыванием, развитием гестоза и фетоплацентарной недостаточности. Эти состояния, в свою очередь, негативно влияют на созревании нервной, эндокринной и других систем плода. При тазовом предлежании у плода с 33-36 недели гестации происходит замедление процессов созревания структур продолговатого мозга, что сопровождается перицеллюлярным и периваскулярным отеком. При этом нейросекреторные клетки фетального гипофиза начинают работать с повышенной активностью, приводя к преждевременному истощению функции коркового слоя надпочечников, снижению защитно-адаптационных реакций плода.
Изменения в фетальных половых железах представлены гемодинамическими расстройствами (венозным стазом, мелкоточечными кровоизлияниями, отеком ткани), что в дальнейшем может проявиться патологией гонад – гипогонадизмом, синдромом истощения яичников, олиго- или азооспермией и т. д. При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
Диагностика тазового предлежания плода
Об устойчивом тазовом предлежании плода следует говорить после 34-35-ой недели гестации. До этого срока расположение предлежащей части может быть изменчивым. Тазовое предлежание плода определяется благодаря проведению наружного акушерского и влагалищного исследований.
Тазовое предлежание плода характеризуется более высоким стоянием дна матки, не отвечающим сроку гестации. Приемы наружного исследования позволяют определить в области лона мягковатую, неправильной формы, малоподвижную часть плода, не способную к баллотированию. В области дна матки, напротив, удается пальпировать крупную, округлую, твердую и подвижную часть — головку плода. Сердцебиение прослушивается выше или на уровне пупка.
При внутреннем гинекологическом исследовании в случае чисто ягодичного предлежания прощупывается объемная мягковатая часть, в которой можно различить крестец, копчик, паховый сгиб. При ножном или смешанном ягодичном предлежании удается различить стопы плода с пяточными буграми и короткими пальчиками.
Позиция и ее вид при тазовом предлежании устанавливаются по расположению спинки, крестца и межвертельной линии плода. Ягодичное предлежание плода необходимо отличать от таких вариантов головного предлежания, как лицевое и лобное. Уточнение данных в отношении тазового предлежания плода производится с помощью УЗИ, в частности, трехмерной эхографии. Функциональное состояние плода оценивается с помощью допплерографии маточно-плацентарного кровотока и кардиотокографии.
Ведение беременности и родов
У пациенток, относящихся к группам повышенного риска по формированию тазового предлежания, в ходе беременности проводятся мероприятия по предотвращению фетоплацентарной недостаточности, нарушений сократительной активности матки, осложнений со стороны плода. Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
С беременными проводится психопрофилактическая работа, направленная на обучение приемам мышечной релаксации и снятия нервной возбудимости. С 35-ой недели гестации назначается корригирующая гимнастика по Дикань, Грищенко и Шулешовой, Кайо, способствующая изменению тонуса миометрия и мышц брюшной стенки, переводу плода из тазового предлежания в головное. В ряде случаев назначаются спазмолитические препараты прерывистыми курсами.
Проведение наружного профилактического поворота плода на головку по Архангельскому в ряде случаев оказывается неэффективным и даже опасным. Рисками такого акушерского приема может служить наступление преждевременной отслойки плаценты, разрыва плодных оболочек, преждевременных родов, разрыва матки, травм и острой гипоксии плода. Данные обстоятельства в последние годы ограничивают применения наружного акушерского пособия в практике лечения тазовых предлежаний плода.
Беременная с тазовым предлежанием плода на 38-39-ой неделе гестации госпитализируется в акушерский стационар для планирования тактики родов. При неосложненной акушерской ситуации (удовлетворительном состоянии плода и роженицы, соразмерности таза и плода, биологической готовности материнского организма, чисто ягодичном предлежании и др.) возможны роды через естественные родовые пути. При этом осуществляется профилактика преждевременного вскрытия плодного пузыря, постоянный мониторный КТГ-контроль за плодом и сокращениями матки, медикаментозное предупреждение аномалий родовой деятельности и гипоксии плода, обезболивание (эпидуральная анестезия в родах), акушерская помощь для скорейшего рождения головки.
Кесарево сечение при тазовом предлежании плода планируется при отягощенном акушерском анамнезе матери (длительном бесплодии, мертворождении, гестозах, переношенной беременности, резус-конфликте, привычном невынашивании), возрасте первородящей старше 30 лет, наступлении данной беременности вследствие ЭКО, крупном плоде, предлежании плаценты, рубце на матке и др. показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.
Осложнения родов при тазовом предлежании
У детей, рожденных в тазовом предлежании, нередко определяются внутричерепные травмы, энцефалопатия, травмы позвоночника, дисплазия тазобедренных суставов. При выявлении асфиксии плода или аспирации околоплодных вод требуются соответствующие реанимационные мероприятия. Новорожденные в ранний неонатальный период подлежат тщательному обследованию невролога. К типичным для тазового предлежания плода родовым травмам у женщин относятся разрывы промежности, шейки матки, влагалища и вульвы, повреждения костей таза.
Профилактическое направление предусматривает тщательное обследование и коррекцию нарушений у женщин, планирующих беременность; выявление беременных групп риска по развитию тазового предлежания плода и проведение своевременной и адекватной подготовки к родам; заблаговременный выбор тактики родов и их ведение под непрерывным контролем акушера-гинеколога.
Что значит предлежание плода, и что делать при тазовом предлежании плода
В зависимости от того, как в матке расположен ребенок перед родами, врачами будет принято решение – разрешить женщине рожать самой (естественные роды), или необходимо кесарево сечение.
 Расположение ребенка в матке
Расположение ребенка в маткеПоложение и предлежание плода
Во время беременности ребенок не находится в утробе на одном месте, он постоянно двигается, кувыркается и меняет свое положение. До третьего триместра в матке для него довольно много места, однако по мере роста малыша места становится все меньше.
Поэтому именно в это время, примерно к 35 недели беременности, очень важно, как малыш будет расположен в утробе матери, ведь из-за нехватки места он может не перевернуться в правильно положение перед родами. А неправильное положение может вызвать осложнения, как для мамы, так и для новорожденного.
Местоположение малыша в матке определяется:
- положением;
- предлежанием.
Положение плода в матке
Положением плода называется отношение расположения продольной оси тела ребенка (условная поперечная линия от затылка до копчика вдоль спины) к аналогичной оси маточной полости (условная прямая через дно и шейку матки).
 Виды положения плода в матке
Виды положения плода в маткеВиды положения плода в матке:
- продольное – ось плода и матки совпадает;
- косое – ребенок расположен в матке наискосок;
- поперечное – оси матки и ребенка по отношению друг к другу расположены под прямым углом.
Важно! Правильным считается продольное положение малыша в матке.
Что значит предлежание плода
Предлежанием называется отношение крупной части тела ребенка к выходу из матки в область малого таза. Различают два вида предлежания:
- головное;
- тазовое.
 Виды предлежания
Виды предлежанияОбычно именно предлежание играет решающую роль в решении врачей о том, каким способом рожать:
- естественные роды;
- естественные роды со стимуляцией;
- кесарево сечение.
Головное предлежание плода: что это
При головном предлежании ребенок находится в матке в продольном положении, головка расположена в сторону выхода в малый таз.
 Виды головного предлежания
Виды головного предлежания| Вид головного предлежания | Ведущая точка тела малыша при родах | Способ родов |
| Затылочное | при родах упор приходится на затылок | Естественные роды (правильное головное предлежание) |
| Переднеголовное | основной упор при родах идет на большой родничок | Естественные роды возможны, но увеличивается риск травмирования новорожденного, что делает роды более затяжными |
| Лицевое | ведущей точкой служит подбородок малыша | Естественные роды возможны, но обычно врачи назначают кесарево сечение |
| Лобное | ведущей точкой является лоб ребенка | Только кесарево сечение |
Варианты головного предлежания
Что значит тазовое предлежание плода
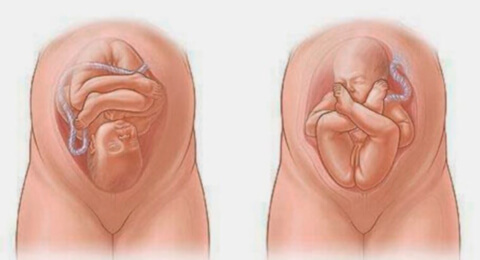
При тазовом предлежании ребенок расположен в матке попой или ножками к выходу (как будто сидит). Такой вид предлежания может быть нескольких видов:
- ягодичное – ножки подняты наверх и вытянуты вдоль тела;
- ножное (полное и неполное) – ребенок упирается в малый таз одной или двумя ножками;
- смешанное – малыш упирается в малый таз и попой, и ножками.
 Тазовое предлежание плода виды
Тазовое предлежание плода видыВажно! Тазовое предлежание опасно и для женщины, и для ребенка. При этом наиболее опасны ножное и смешанное.
Причины тазового предлежания плода
Нельзя сказать точно, почему ребенок принимает в утробе тазовое предлежание. Это может быть из-за:
- гипертонуса матки;
- слабых мышц брюшины;
- патологий и аномалий строения матки, придатков и яичников;
- узкого таза;
- множества абортов и хирургических выскабливаний;
- наследственности;
- хромосомного нарушения у малыша;
- аномалий строения ЦНС ребенка;
- врожденных пороков развития у малыша;
- маловодия или многоводия;
- короткой пуповины или обвития;
- низкого предлежания плаценты.
Осложнения при тазовом предлежании плода
Даже при благополучном течении беременности, тазовое предлежание плода может привести к негативным последствиям во время родов:
- травмирование новорожденного, вплоть до инвалидности;
- кислородное голодание у ребенка;
- высока вероятность преждевременных родов;
- воспаление в стенках плодного пузыря;
- травмирование матки и таза;
- разрывы промежности;
- смерть младенца.
Примечание: Из-за высокого риска развития осложнений при родах врачи во многих случаях при тазовом предлежании назначают беременным кесарево сечение.
Диагностика тазовых предлежаний плода
Примерно на 33-34 неделе беременности врачи-специалисты определяют предлежание ребенка в матке следующим образом:
- при помощи УЗИ-аппаратуры;
 Точное месторасположение ребенка в матке покажет УЗИ
Точное месторасположение ребенка в матке покажет УЗИ- наружный осмотр, пальпация живота;
- по сердцебиению ребенка;
- влагалищный осмотр.
Тазовое предлежание плода: что делать
Если диагностировано тазовое предлежание, то в некоторых случаях, если это еще возможно, врачи могут попытаться изменить положение ребенка в матке. Но, как правило, роженицам назначают кесарево сечение, чтобы избежать осложнений при естественных родах.
Важно! Любой вид тазового предлежания усложняет роды, однако при правильном определении расположения ребенка в матке и профессиональных действий врачей есть все шансы родить абсолютно здорового малыша.
Патологии беременности. Тазовое предлежание плода
Предлежание плода можно определить уже на 28 неделе беременности, однако, не факт, что малыш смирнехонько будет дожидаться момента своего выхода в свет именно в том положении, в котором гинеколог зафиксировал его впервые.
Вертлявая малышня ни за что не соглашается с тем, что ей нужно сидеть спокойно, тем более, когда вокруг полно воды и еще хватает места, чтобы в ней интересно покувыркаться.
Правда, с каждым днем места для свободного плавания становится все меньше и меньше, а к 37-й неделе почти не остается совсем. И если к этому сроку ваш малыш не успел повернуться в нужном для легких родов положении (головкой вниз), то медики назовут вашу ситуацию тазовым предлежанием и начнут искать из нее наиболее комфортный для вас и ребенка выход.
Причины неправильного предлежания
По мнению профессора Е.Чернухи (акушерское отделение Научного центра акушерства, гинекологии и перинатологии РАМН) основная причина формирования тазового предлежания плода — снижение тонуса и возбудимости матки, которые, в свою очередь, уменьшают ее способность к сокращению и корректировке положения плода.
Существуют конкретные факторы риска, появление которых может спровоцировать тазовое предлежание плода:
- многоводие и недоношенная беременность. В первом случае малыш имеет возможность не стеснять себя в возможностях, кувыркаясь и переворачиваясь — слишком большое количество амниотической жидкости очень тому способствует. Во втором — срок родов наступает так быстро и неожиданно, что малыш просто не успевает «сориентироваться» и перевернуться как надо.
- маловодие и аномалии развития матки. Здесь — наоборот, возможности плода настолько ограничены, что если он и рад принять классическое предлежание — не может, он малоподвижен.
- предлежание плаценты, опухоли в нижнем сегменте матки, узкий таз матери, некоторые пороки в развитии плода.
Ножки, коленки, ягодички
Тазовые предлежания различны между собой и имеют несколько типов.
Ягодичное. Бывает чисто ягодичное и смешанное ягодичное. Первая разновидность — это когда ребеночек расположен ко входу в малый таз попкой, а ножки, расправленные в коленках, держит параллельно своему туловищу. Вторая — когда ножки согнуты и в тазобедренных, и в коленных суставах, а плод предлежит ягодичками и ножками.
Ножное. Малыш может предлежать как одной, так и обеими ножками.
Коленное. Плод предлежит согнутыми коленками.
Тазовое предлежание встречается лишь в 3–5% беременностей. Чаще всего — чисто ягодичное (67%), реже смешанное ягодичное (21%), еще реже ножное (13%) — это официальная статистика РАМН.
Так это патология или нет?
Скорее, да. Хоть при тазовом предлежании роды могут протекать естественным путем, процент осложнений в таких случаях значительно выше, чем при родах с классическим предлежанием. Акушеры и роженицы опасаются родовых травм и патологий плода, подобных асфиксии.
Особенности жизни плода при тазовом предлежании
Выражаясь общедоступным языком, при тазовом предлежании малышу жить можно, но не совсем удобно. Частота сердцебиения у плода в этом случае повышена, и, вероятно, повышен тонус симпатического сегмента нервной системы.
Снижена двигательная активность, в отличии от малышей, находящихся в классическом предлежании, ребенок, повернувшийся к выходу попкой, может лишь немного сучить ножками и ручками. Общий тонус плода снижен, о чем свидетельствует разгибание головы малыша.
Профилактические меры
На жизнетрепещущий вопрос: можно ли не допустить тазового предлежания, существует утвердительный ответ.
Потому для ведения родов важна роль лечащего врача, который учтет все факторы риска, своевременно выявит патологию и поможет не просто советом, а деятельно возьмется за исправление ситуации.
Ягодичное предлежание плода — причины, симптомы, диагностика и лечение
Ягодичное предлежание плода — это наиболее распространенный вариант тазового предлежания, при котором ребенок входит в малый таз ягодицами либо ягодицами и ступнями. Специфические симптомы отсутствуют, патология выявляется при выполнении наружного акушерского и вагинального исследований, планового УЗИ. До родов предпринимаются попытки повернуть плод головкой вниз. Способ родоразрешения выбирают с учетом данных о возрасте пациентки, повторности родов, размерах плода, обнаруженной акушерской, генитальной и экстрагенитальной патологии. Большинство беременностей завершают кесаревым сечением. При естественных родах зачастую применяют акушерские пособия и операции.
Общие сведения
Ягодичный вариант предлежания, согласно результатам исследований, выявляется в 2,6-4,9% случаях беременности. У многократно рожавших женщин такая акушерская патология диагностируется вдвое чаще, чем в первых родах. Поскольку при этом предлежании по родовым путям сначала проходят ягодицы либо ягодицы со ступнями ребенка, роды зачастую сопровождаются различными видами осложнений (повреждением мягких тканей, травматизацией ребенка, угрозой кислородного голодания). При этом существенно возрастает риск перинатальной смертности, предпочтительным способом разрешения беременности становится операция кесарева сечения. Ведение беременных и рожениц при разных ягодичных предлежаниях требует высокого профессионализма медицинского персонала.

Ягодичное предлежание плода
Причины
Обычно факторы, из-за которых плод не занимает естественное головное предлежание, остаются неизвестными. Однако специалисты в сфере акушерства и гинекологии выделяют ряд предпосылок, повышающих вероятность ягодичного предлежания. Такую акушерскую патологию могут спровоцировать:
- Недоношенность. Является самой частой предпосылкой ягодичного предлежания (около 20%). С одной стороны, это связано с началом родов до того, как плод успел повернуться на голову. С другой — с низкой массой и маленькой длиной ребенка, что обуславливает его повышенную подвижность.
- Многоплодная беременность. Многоплодие приводит к ягодичному предлежанию больше чем в 10% случаев. Когда в матке развивается не один, а несколько плодов, пространство для их свободного движения и поворота уменьшается. Кроме того, в таких ситуациях чаще наблюдается многоводие и гипотрофия плода.
- Повторные роды. Почти в 4% случаев ягодичное предлежание диагностируется у беременных, имеющих много родов в анамнезе. У этих женщин ослаблена мускулатура передней стенки живота, отмечается некоторая несостоятельность миометрия, обусловленная его анатомическими и нейротрофическими изменениями.
- Нарушение размеров или формы таза. Четвертая по распространенности причина ягодичного предлежания (до 1,5%). При суженном тазе или его аномальной форме подвижность плода несколько ограничена. В результате к 36-недельному сроку он так и не занимает наиболее безопасное для родов положение головкой вниз.
- Органическая патология репродуктивных органов. Физиологичному повороту плода могут препятствовать пороки строения матки (двурогая, седловидная матка), субмукозные узлы и другие новообразования в нижнем маточном сегменте, рубец после гинекологической операции или оперативного родоразрешения.
- Врожденные аномалии плода. Ягодичное предлежание чаще выявляют при гидроцефалии, анэнцефалии, синдроме Дауна, патологии развития органов пищеварения, сердца. Обычно речь идет о пороках, сопровождающихся увеличением размеров плода либо его отдельных частей или изменением их подвижности.
- Патология плодных оболочек и плаценты. Фиксации головки во входе в матку способна препятствовать предлежащая плацента. При маловодии и укорочении пуповинного канатика подвижность ребенка ограничена, а при многоводии — наоборот, в связи с повышенной подвижностью ему сложно удержаться в правильном положении.
- Дискоординированная родовая деятельность. В таких родах тонус миометрия неэффективно перераспределяется между различными участками матки. В итоге головка, являясь самой плотной и большой частью плода, отталкивается от области маточного зева, и ребенок переворачивается на ягодицы.
Ягодичное предлежание может стать проявлением «привычного тазового предлежания». По результатам некоторых наблюдений, в 10-22% случаев подобная акушерская патология развивается именно по указанной причине.
Патогенез
Ягодичное предлежание возникает на фоне несоответствия объема полости матки и величины плода. В нормальных условиях до 28-30 недели гестационного срока положение плода неоднократно меняется. Приблизительно к 36 неделе ребенок переворачивается головой вниз и именно так входит в роды. Однако при возникновении условий для повышенной подвижности (многоводие, недоношенность, ослабление брюшной и маточной мускулатуры) или, наоборот, ограничении пространства для движений (многоплодие, суженный таз, пороки развития, объемные процессы и т. п.) естественный поворот плода и его фиксация в физиологическом положении осложняются либо становятся невозможными.
Классификация
При определении варианта ягодичного предлежания учитывают то, как по отношению к внутреннему маточному зеву размещены ступни и ягодицы плода. Различают следующие виды предлежания:
- Чистое ягодичное. Составляет до 63-68% тазовых предлежаний. В родовые пути входят ягодицы плода, а его ножки вытянуты вдоль туловища. Более характерно для первых родов.
- Смешанное ягодичное . Наблюдается в 20-23% случаев. В таз ребенок входит ягодицами и ножками, согнутыми в коленных суставах. Чаще возникает у повторно родящих.
После начала родовой деятельности один вид предлежания может смениться другим. В каждом третьем случае происходит переход ягодичного предлежания в ножное, что значительно ухудшает прогноз родов.
Симптомы ягодичного предлежания плода
Какой-либо субъективной симптоматики, свидетельствующей о таком предлежании, не существует. Обычно патологическое расположение плода выявляется во время наружного акушерского исследования, планового или внепланового УЗИ при беременности. То, что ребенок находится в положении ягодицами вниз, женщина может заподозрить, если у нее высоко стоит дно матки, а в верхней части органа прощупывается плотное округлое образование (головка плода). Некоторые беременные сообщают, что чувствуют более интенсивное шевеление и сильные толчки ребенка в нижней части живота.
Осложнения
Роды с ягодичным предлежанием плода представляют опасность как для ребенка, так и для роженицы. В 28-32% они наступают преждевременно при гестационном сроке до 34 недель. Показатели перинатальной смертности при этом в 4-5 раз больше, чем при головном предлежании. В этих родах вдвое чаще преждевременно изливаются околоплодные воды, плод страдает от интранатальной гипоксии, выпадает пуповина, отмечается слабость родовых сил, возникают послеродовые септические заболевания. Из-за меньших размеров предлежащей ягодичной части плод начинает изгоняться при не полностью открытом маточном зеве, что повышает вероятность травмы шейки матки или спастического сокращения ее мышц, осложняющего дальнейшее рождение головки.
В родах с разными вариантами ягодичного предлежания ребенок часто запрокидывает ручки, что требует выполнения дополнительных манипуляций. Поскольку рождающаяся головка прижимает пуповину к тазовым костям, возрастает риск гибели плода вследствие асфиксии. Наибольшую опасность для ребенка представляет чрезмерное разгибание головки, приводящее к возникновению субдуральных гематом, инсультов в мозжечок и разрывов его намета, спинальных травм в шейном отделе. Повышенной травматичностью также отличается большинство классических акушерских пособий при ягодичных предлежаниях.
Диагностика
Для подтверждения ягодичного предлежания применяют как физикальные, так и инструментальные методики исследований. При подобной патологии наиболее информативны:
- Наружный акушерский осмотр. Дно матки стоит высоко. Плотная, хорошо баллотирующая головка определяется вверху матки, а внизу пальпируется крупная не баллотирующая ягодичная часть неправильной формы. При аускультации биение сердца ребенка выслушивается в районе пупка и даже несколько выше.
- Влагалищное исследование. Через открытый маточный зев пальпируются мягкие ткани. Прощупывается крестец, ягодичная щель и половые органы ребенка. При смешанном виде ягодичного предлежания рядом с ягодицами находится стопа, при чистом — паховая складка. Позицию ребенка оценивают по положению крестца.
- Трансабдоминальное УЗИ. Результаты ультразвукового исследования особенно важны для выбора оптимальной врачебной тактики и успешного родоразрешения. Метод позволяет точно определить, насколько согнута или разогнута головка, как расположены ножки ребенка и пуповина.
По показаниям на этапе дородовой подготовки выполняют компьютерную и магнитно-резонансную пельвиометрию, амниоскопию. Для динамического мониторинга состояния плода дополнительно назначают кардиотокографию. Дифференциальная диагностика проводится с другими видами положений и предлежаний. При необходимости пациентку консультирует анестезиолог-реаниматолог и неонатолог.
Тактика при ягодичном предлежании плода
Консервативные методы
Для коррекции патологического положения плода на 32-37 неделе гестационного периода применяют специальные комплексы физических упражнений. Если отсутствуют противопоказания, на 37-38 неделе возможен наружный поворот на головку по Архангельскому, выполняемый под ультразвуковым контролем. Однако повышенный риск возникновения осложнений (отслойки плаценты, разрыва матки, преждевременных родов) ограничивает назначение такой манипуляции. В акушерский стационар беременную женщину обычно госпитализируют на 38-39 неделе. Выбор акушерской тактики зависит от вероятности осложненного течения родов. Метод родоразрешения определяется с учетом принадлежности пациентки к одной из трех групп риска:
- I группа. Высокий риск: ребенок предположительно весит свыше 3 600 г, таз сужен, возраст первородящей роженицы превышает 30 лет, выявлены признаки гипоксии и экстрагенитальная патология, влияющая на роды. Показано плановое кесарево сечение.
- II группа. Средний риск: роды могут быть осложненными. Необходим постоянный мониторинг родовой активности и состояния ребенка. При обнаружении первых признаков осложнений выполняется экстренное кесарево сечение.
- III группа. Малый риск: вес ребенка не превышает 3 600 г, женщина имеет таз обычных размеров, беременность протекала без осложнений, по последним данным УЗИ ребенок вступает в роды с согнутой головкой. Рекомендована стандартная схема наблюдения за родами.
Оперативное родоразрешение
При диагностировании ягодичного предлежания у первородящих ориентируются на ряд абсолютных показаний для планового хирургического родоразрешения. Оперативное вмешательство проводят при возрасте от 30 лет, перенашивании беременности, экстракорпоральном оплодотворении, суженном тазе, пороках репродуктивной системы, наличии рубца на матке, выявлении экстрагенитальных заболеваний, при которых важно выключить потужную активность, значительных нарушениях липидного обмена, ожидаемом весе плода до 2,0 кг и от 3,6 кг. Согласно статистике, роды при выявленном ягодичном предлежании завершаются кесаревым сечением не менее чем в 80% случаев.
Естественные роды
В естественных родах важно обеспечить качественный мониторинг их течения и акушерскую защиту промежности. Для снижения нагрузки на мягкие ткани возможно выполнение эпизиотомии. При смешанном и чистом ягодичном предлежании роды зачастую завершают классическим ручным пособием или пособием по Цовьянову. При возникновении состояний, угрожающих жизни ребенка и роженицы (гипоксия, затяжные роды и т. д.), производят форсированное родоразрешение с экстракцией плода за тазовый конец. По завершении родов с учетом высокой вероятности разрывов важно качественно выполнить осмотр мягких тканей родовых путей.
Прогноз и профилактика
При выборе правильной тактики ведения и подходящего способа родоразрешения прогноз родов у женщин с диагностированным ягодичным предлежанием плода благоприятный. В условиях регулярного наблюдения у акушера-гинеколога риск для роженицы и ребенка возрастает только в том случае, если роды начинаются преждевременно. Профилактические мероприятия предполагают раннюю постановку на учет в женской консультации, своевременное прохождение плановых УЗИ, выполнение по показаниям специальных упражнений, которые способствуют повороту ребенка на головной конец. Вторичная профилактика направлена на предупреждение возможных осложнений в родах.
признаки, диагностика в Алтуфьево, Владыкино, Отрадное
Тазовое предлежание плода — это один из вариантов расположения ребенка в утробе матери. В данном случае плод как-бы «сидит» в матке, а его головка направлена вверх. В норме тазовое предлежание наблюдается до 32-х недель, после этого срока такое расположение плода считается патологическим.
Определить тазовое предлежание может только врач-гинеколог во время осмотра или по результатам УЗИ. Если ребенок расположен неправильно врач может назначить специальные упражнения или провести манипуляции для корректного расположения плода.
Чтобы определить принял ли малыш правильное положение для родов необходимо на 32-34 неделе обязательно пройти обследование у гинеколога и УЗИ.
Виды тазового предлежания плода
Тазовое предлежание плода распределяют на виды:
- ягодичное;
- ножное.
При ягодичном тазовом предлежании плода во время родов первыми появляются ягодицы младенца. При этом его ножки располагаются вдоль туловища и расправлены в коленках. При подобном положении можно сказать, что женщине повезло, так как в этом случае она практически не нуждается в дополнительной помощи, а риск осложнений сводится к минимуму. При смешанном ягодичном предлежании могут одновременно показаться ножки и таз.
Ножное предлежание считается более неблагоприятным. По статистике, таким образом рождается до 15% детей с тазовым предлежанием. При ножном положении первыми из родовых путей показываются ножки, а не таз. Обычно в случае ножного предлежания проводят кесарево сечение.
Причины тазового предлежания
Причин, вызвавших тазовое предлежание плода, может быть достаточно много, однако самыми распространенными являются:
- многоводие — обычно в этом случае малыш отличается высокой подвижностью и просто не успевает занять нужное положение к моменту родов;
- маловодие — в этом случае возможности ребенка менять свое положение ограничены, в результате чего малыш просто не может принять физиологическую позу;
- беременность близнецами — в этом случае малышам очень трудно двигаться из-за нехватки места, стоит отметить, что «традиционное» головное предлежание плода при многоплодной беременности является редкостью независимо от недели беременности;
- обвитие пуповиной — иногда очень активный малыш может настолько сильно обмотать себя пуповиной, что принять к родам правильное положение становиться для него совершенно невозможным;
- патология матки — некоторые заболевания матки (например, миома) могут непосредственным образом влиять на положение плода.
В некоторых случаях при наличии описанных выше проблем, тазовое предлежание плода может грозить следующими опасностями:
- преждевременными родами;
- гипоксией — в том случае, если ребенок в ягодичном положении пережал пуповину;
- трудными родами с опасностью травмирования как матери, так и ребенка..
Диагностика тазового предлежания
Самостоятельно заподозрить тазовое предлежание плода, не разбираясь в акушерстве и гинекологии, практически невозможно. Кроме того, подобное положение до наступления определенного срока совершенно не должно беспокоить будущую маму. Обычно первые симптомы при тазовом предлежании в матке определяются акушером на осмотре в 32-34 недели. В этом случае врач обращает внимание на область прослушивания сердцебиения ребенка и производит пальпацию живота. В том случае, если симптомы будут указывать на тазовое предлежание плода, специалист назначит дополнительное обследование, которое либо подтвердит, либо опровергнет его заключение.
Существует несколько способов, к которым прибегают опытные акушеры для того чтобы определить наличие тазового предлежания у плода.
- Во-первых, это визуальный осмотр и ощупывание живота. Обычно специалисту не составляет особого труда определить положение, где находится головка ребенка, а где его стопы. Кроме того, акушер может прибегнуть к прослушиванию сердечка. Если его звуки слышны выше пупка, значит, ребенок находится в тазовом предлежании. Это самый простой и доступный метод исследования и диагностики.
- Во-вторых, определить предлежание плода и расположение головки акушер может в момент начала родов. Обычно к этому способу прибегают в том случае, если женщина поступает на роды экстренно и у нее нет никаких данных о проведенных ранее обследованиях, и о том, в каком положении находится плод — тазовом или головном. В этом случае специалист прощупывает положение ребенка через влагалище.
- В-третьих, самым верным и надежным способом считается проведение УЗИ. Лучше всего при тазовом предлежании проводить УЗИ на 32-34 неделе, когда малыш принимает свое окончательное положение.
Лечение
На самом деле при отсутствии патологии тазовое предлежание плода не является каким-то страшным диагнозом, которого нужно опасаться. Кроме того в ряде случаев исправить подобное положение может быть достаточно просто.
Помните, что любые упражнения и манипуляции, направленные на то, чтобы придать ребенку нужное положение, должны быть полностью согласованы со специалистом. В противном случае вы рискуете нанести будущему малышу непоправимый вред.
- Упражнение «Повороты». Для поворота лечь на спину и слегка согнуть ноги в коленях. После этого нужно плавно повернуться на бок и полежать в таком положении около 2-х мину. Затем манипуляцию нужно повторить, но уже на другом боку. Число повторов в подобном упражнении не должно превышать 8-10.
- Упражнение «Подъем ягодиц». Это упражнение противопоказано женщинам с предлежанием плаценты или имеющим рубец на матке. Его суть заключается в том, чтобы приподнять таз и положить под него мягкий валик. В таком положении нужно провести 10-15 минут.
Все упражнения при тазовом предлежании должны выполняться аккуратно. В противном случае можно спровоцировать преждевременные роды. Во время беременности стоит тщательно слушать рекомендации врача и не пренебрегать посещениями гинеколога. Помните, что при тазовом предлежании плода женщина нуждается в более тщательном наблюдении.
Если описанные выше способы не дали положительного результата, то примерно на 35-38 врач может произвести «акушерский переворот». В данном случае специалист с помощью специальных манипуляций, нажимая на живот женщины, придает плоду нужное положение. Однако большинство малышей, повернутых таким образом, в ближайшее время снова возвращаются в тазовое положение.
При тазовом предлежании возрастает вероятность родов путем кесарева сечения, но многие женщины благополучно рожают естественным путем. Противопоказанием для вагинальных родов в данном случае может стать слишком крупный плод либо обвитие пуповиной.
PPT — тазовое предлежание PowerPoint Presentation, скачать бесплатно
тазовое предлежание
тазовое предлежание или подалик: — когда ягодица плода занимает нижний сегмент матки, это называется тазовым предлежанием. Казенное предлежание встречается в 3-4% всех доставок • Типы казенника: — • 1. Полный / полный казенник (положение пушечного ядра) (5-10%) • 2. Неполный казенник • 3. Фрэнк Казенник (положение пики) (50 -70%) • 4. Ступень казенной части (10-30%)
Типы казенной части: — • 1.Полный / полный таз: — руки и ноги согнуты • 2. Неполный таз • 3. Фрэнк таз: — руки согнуты, но ноги вытянуты прямо над головой • 4. Ступень таз: — одна или обе ступни вытянуты вниз и могут выходить из родового канала первый.
Ложь: — • Продольное • Представление: — • Тазовое предлежание • Знаменатель: — • Крестец
Позиции следующие: — • Левый крестцово-передний (LSA) — наиболее распространенный • Правый крестцово-передний ( RSA) • Левый крестцово-задний (LAP) • Правый крестцово-задний (RSP)
Этиология: • Недоношенность (из-за ротации) наиболее частая • Фактор, предотвращающий спонтанную версию: — — Ягодичное предлежание с выдвинутыми ногами — Двойное — Олигогидрамнион — врожденный порок развития матки; перегородка матки, Двустворчатая матка — Короткая пуповина — Контактный таз
Благоприятная адаптация: — Предлежательная плацента — Суженный таз • Чрезмерная подвижность плода — Гидроцефалия — Многопараметрическая полость с вялым животом
Рецидивирующий таз означает более 3-х беременностей при тазовом предлежании подряд.Причины: — • Врожденная аномалия матки • Суженный таз • Роговое прикрепление плаценты
ДИАГНОЗ: • Анамнез: — — Предыдущее тазовое предлежание. • Осмотр брюшной полости: — — Фундаментальный хват: — твердая круглая головка для голосования. — Боковой захват: — спина плода с одной стороны пальпируется как гладкая кривая структура, тогда как конечности с другой стороны ощущают небольшую неправильную структуру. — Тазовый захват: более широкая, мягкая и неравномерная масса с нечеткими очертаниями. — Тоны сердца плода: над пупком — до зацепки, под пупком после зацепки.
P / V осмотр: — — Во время беременности: — ощущаются мягкие и неровные участки. Во время родов: — пальпация седалищных бугров, крестца и его позвоночника, подошвы стопы, гениталий и ануса. • Расследования: — — ЗГС: — подтверждающие.
ВЛАГИНАЛЬНОЕ ОБСЛЕДОВАНИЕ Представляющие части: Полное представление тазового предлежания: пальпация седалищных бугорков, крестца и его позвоночника, подошвы стопы, гениталий и ануса.
Тазовое предлежание Фрэнка: пальпация седалищных бугорков, крестца и его позвоночника, гениталий и ануса.
Представления о ступнях пальпация подошвы
USG: • Подтвердить диагноз • Определить гестационный возраст и вес ребенка • Выявить врожденные аномалии плода • Выявить аномалии матки • Локализация плаценты • Ликер • Состояние плода Рентген брюшной полости
Ведение тазового предлежания • Дородовое ведение • Ведение в срок • Ведение во время родов
A.Дородовое ведение: — • Выявление осложняющих факторов. • Наружный головной вариант — если не противопоказан, в 32-34 недели. • В случае неудачи повторите версию через 1 неделю.
B. Управление на сроке: — • Планирование способа доставки. • Плановое кесарево сечение по показаниям • При появлении показаний ягодичные роды через естественные родовые пути.
Критерии / показания для вагинальных родов при тазовом предлежании или кесарева сечения сечение
C.Ведение во время родов: — Первый этап: — • Постельный режим в левом боковом положении для предотвращения преждевременного разрыва мембраны и выпадения пуповины. • При нормальном прогрессе: — жидкая диета • При задержке прогресса / cs: — ничего не перорально. • Адекватное парентеральное питание. • Вагинальное обследование следует проводить только при разрыве мембраны, чтобы исключить выпадение спинного мозга. • Адекватная седация и обезболивание, чтобы предотвратить преждевременное давление.
Вторая стадия: — Ниже описаны три типа родов через естественные тазовые предлежания: 1.Самопроизвольные роды в тазовом предлежании: 2. Вспомогательные родоразрешения: 3. Извлечение тазовых предлежаний:
Самопроизвольные роды: — • Изгнание плода происходит при очень небольшой помощи, кроме поддержки плода. • Этот метод не следует поощрять.
2. Вспомогательные роды при тазовом предлежании: — • Рождение плода осуществляется при помощи от начала до конца. • Ягодицы пациента подводятся к краю стола и ног в положении литотомии.Катетеризована стерильным пластиковым катетером. • Либеральная медиолатеральная эпизиотомия выполняется при коронке ягодиц под анальгезией 1% ксилокаином. • Ребенку разрешается родить самостоятельно до пупка. • Впоследствии при сокращении плечо коронируется и отпускается задняя рука, за которой следует передняя рука.
3. Удаление тазового предлежания: — • Когда акушер извлекает все тело плода с минимальной помощью матери в чрезвычайной ситуации, например, дистресс плода.
Доставка после появления головки при вагинальном тазовом предлежании Обычно используются следующие методы: — • Метод Бёрна — Маршалла • Доставка щипцами • Сгибание челюсти и вытяжение плеча (техника Морисо — Смелли — Вейта)
Burn — метод Маршалла: — • Багажник ребенка может висеть самостоятельно на некоторое время (никогда более чем на 1 минуту). • Когда задняя часть шеи видна под лобковой дугой, туловище ребенка постепенно поднимается вверх и поднимается к животу матери, удерживая ноги ребенка выше лодыжек, таким образом, голова будет доставлена.• Между тем левая рука охраняет промежность.
Подача щипцов: — • Щипцы можно использовать как рутинную процедуру и рассматривать как лучший метод при наличии квалифицированного специалиста. • Ребенка поднимают с помощью помощи, взяв его за лодыжки. • Щипцы накладываются снизу туловища ребенка на голову ребенка на уровне бипариетальных диаметров. • Голова осторожно выводится с ртом, выходящим на вульву, когда изо рта всасывается слизь.
Сгибание челюсти и вытяжение плеча (техника Морисо — Смелли — Вейт ) • Голова лежит выше выхода из таза.• Ребенка кладут на супинированное левое предплечье так, чтобы конечности свисали с обеих сторон. • Средний и указательный пальцы левой руки кладут на скуловые кости с обеих сторон. Это поддерживает сгибание головы. • Безымянный и мизинец пронированной правой руки кладут на правое плечо ребенка, указательный палец кладут на левое плечо, а средний палец — на подзатылочную область.
5. Теперь тракция проводится в направлении вниз и назад до тех пор, пока затылок не будет виден под лобковой дугой.Помощь оказывает надлобковое давление во время периода сгибания. 6. После этого ребенка несут вверх и вперед к животу матери, освобождая лицо, бровь и, наконец, туловище вдавливают, чтобы освободить затылок и макушку. 7. Метод следует применять предпочтительно под общей анестезией.
Управление осложненным родоразрешением в тазовом предлежании
Проблемы, которые могут возникнуть во время родоразрешения в тазовом предлежании: — • Задержка ягодиц • Задержка плеча • После наступления остановки головы
Арест ягодиц: — Причины: — 1.Слабое сокращение матки / инерция матки: — mx. Инъекция окситоцина 2. Жесткая промежность: — mx. Либеральная эпизиотомия 3. Ягодичное предлежание с выдвинутыми ногами: — mx. — маневр Пинарда
Маневр Пинарда: — • пт. должно быть под GA. • Поверхность ладони акушера вводится лицом к вентральной поверхности плода. • Ягодица выдвинута как минимум до уровня лобкового симфиза. • Средним и указательным пальцами следует надавить на подколенную ямку и выполнить отведение ямки, что приводит к частичному сгибанию ноги.• Голова другой рукой согнута в стороны, т. Е. Наружу. • Стопа опускается, захватывая лодыжку внутренними пальцами. • Другую ногу опускают таким же образом.
Фиксатор плеча: — Причина: — • Вытянутые руки: — mx. это маневр Ловсета.
Маневр Ловсета: — • Маневр должен начинаться только тогда, когда под лобковой дугой виден нижний угол лопатки. • Обхватывать ребенка обеими руками бедренно-тазовым хватом, большие пальцы рук должны быть параллельны позвоночнику.• Ребенка слегка приподнимают, чтобы вызвать боковое сгибание. Туловище вращается на 180 °, сохраняя спину вперед и сохраняя тягу вниз. В результате задняя рука выйдет из-под лобковой дуги, которая затем будет зацеплена. • Затем туловище поворачивают в обратном направлении, удерживая заднюю часть вперед, чтобы доставить переднее плечо под лобковый симфиз.
После предстоящей остановки головы: — Причины: — • Отклоненная голова: — Сгибание челюсти и вытяжение плеча • Суженный таз: — em.к / с • Голова высоко вверх: — введение щипцов • Гидроцефалия: — трепанация черепа
ОСЛОЖНЕНИЯ: ПЛОД: • Асфиксия при рождении: из-за — сжатия пуповины — задержки доставки головы — втягивания плаценты — преждевременной попытки дыхания пока голова еще внутри. 2. Внутричерепное кровоизлияние: — из-за внезапной декомпрессии неформованной головки. Если он доставлен внезапно, вызывает разрыв тенториума мозжечка и кровотечение в субарахноидальном пространстве.
Продолж …………. • Гематома в грудино-сосцевидном отростке • Переломы и вывихи шейного отдела позвоночника, бедра, плечевой кости, тазобедренного сустава. • Висцеральные травмы: — разрыв печени, почек из-за давления или неправильного обращения, выпадение пуповины. • Травмы нервов: — растяжение плечевого сплетения вызывает паралич Эрба и Клампке. • Все это ведет к увеличению перинатальной заболеваемости и смертности.
Материнские: • Увеличение количества оперативных родов • Разрыв матки • Разрывы и разрыв шейки матки, влагалища.• Расширения после эпизиотомии и глубоких разрывов промежности. • Анестезия: вызывает атонию матки; послеродовое кровотечение • Инфекция матери • Послеродовой сепсис.
Профилактика осложнений у плода и матери: • Наружный головной вариант, если нет противопоказаний • Если вариант не работает или противопоказан, родоразрешение осуществляется с помощью плановой КС. • Вагинальные роды или манипуляции при тазовом предлежании должны выполняться квалифицированными акушерами.
PPT — Презентация в тазовом предлежании PowerPoint Presentation, скачать бесплатно
Презентация по тазу Габриэль Эйдт и Дженнифер Касбари
A 32-летняя G3T2P0A0L2 женщина представляет для планового дородового наблюдения в 37 недель. Ее беременность осложняется резус-отрицательным статусом, депрессией и анамнезом LSIL с нормальной кольпоскопией в первом триместре. Сегодня она сообщает о хороших движениях плода и отрицает утечку жидкости или схватки. Во время обследования вы измеряете высоту дна матки на 37 см и определяете тоны сердца плода в верхней части матки.Прикроватное ультразвуковое исследование выявляет явное тазовое предлежание. Случай
Перечислите стратегии ведения патологических предлежаний плода, а также относительное время каждого вмешательства. Цели
Типы тазового предлежания • Факторы риска тазового предлежания • Управление тазовым предлежанием
Нормально пропорциональный активный плод в нормальном объеме амниотической жидкости примет головное предлежание в ближайшем будущем • Эта позиция является наилучшей вписывается во внутриматочное пространство.Нормальное предлежание
Ситуация, когда плод внутри матки находится в любом положении , кроме головного • Частота тазового предлежания уменьшается с увеличением срока гестации • Часто встречается на ранних сроках беременности • Плод очень подвижен • Относительно большой объем околоплодных вод • 20-25% плодов до 28 недель — тазовые предлежания • 7-16% — тазовые предлежания на 32 неделе • 3-4% — тазовые предлежания при доношенных сроках Неправильное предлежание
(Неполное) Категории тазовых предлежаний
При в сроке 50-70% ягодичного предлежания • Оба бедра согнуты, а оба колена разогнуты (ступни находятся рядом с головой) Фрэнк Брич
В срок 10-40% ягодичного предлежания • Одно или оба бедра НЕ полностью согнуты • Обычно у недоношенных Ступень Ягодицы (неполные)
В срок 5-10% ягодиц • Оба бедра и оба колена согнуты Полный таз
Редко • Одно или оба колена являются ведущей частью.• Исключено из многих классификаций. Тазовое предлежание на коленях
*
Факторы плода • Плод слишком мал по сравнению с окружающей средой • Недоношенность • Неврологические нарушения • Асфиксия плода • Женщина • Ограничение пространства для роста плода • Увеличенное ножки плода • Многоплодная беременность • Короткая пуповина • Аномалии плода (анэнцефалия, дидроцефалия, образование шейки) 17% преждевременных родов и 9% срочных родов при тазовом предлежании Факторы риска
Внутриутробные / плацентарные факторы (аномальные факторы • Мочека) двустворчатая или перегородка, миома) • Объемное поражение (лейомиомы) • Плацентарные аномалии (предлежание плаценты) • Множественность слабая брюшная стенка и более округлое внутриматочное пространство • Объем околоплодных вод (многоводие, олигогидрамнион) Факторы риска (продолжение) 9860006
Материнские факторы • Противосудорожная терапия матери • Пожилой возраст матери • Предыдущее тазовое предлежание (9%, если первый ребенок был тазовым предлежанием, по сравнению с 2%, если первый ребенок не был тазовым предлежанием) Факторы риска (продолжение)
Обсудить ведение тазового предлежания, дородовое и внутриродовое предлежание
Женщины часто сообщают о дискомфорте подреберья так как головка плода находится на дне матки.• Диагноз: физикальное обследование с помощью маневра Леопольда … Однако этот метод не совсем надежен. • Если тазовое предлежание сохраняется в ближайшее время или не определено… что нам делать? Как мы узнаем, что плод в тазовом предлежании?
Ультразвук! Это подтвердит наличие и тип тазового предлежания , оценит вес плода и исключит наличие аномалий плода или плаценты или удлиненной головки плода. Как мы узнаем, что плод в тазовом предлежании?
Язвенное предлежание связано с более высокой перинатальной смертностью и заболеваемостью, чем головное предлежание.• Основными причинами являются: — Повышенный риск родовой травмы • Повышенная распространенность тазового предлежания среди родов с низкой массой тела / преждевременных родов • Повышенная распространенность врожденных аномалий и нервно-мышечных расстройств среди плодов при тазовом предлежании Почему нас волнует тазовое предлежание плода ?
Наружная головная версия • Спонтанная версия может возникнуть до родов • Расскажите матери о различных вариантах и результатах (вагинальные роды в тазовом предлежании по сравнению с плановым к / с) Дородовое ведение тазового предлежания
К / с по сравнению с вагинальными родоразрешение при тазовом предлежании… • В Северной Америке и Европе рождаются с / х родоразрешения, особенно после того, как в 2000 году было проведено рандомизированное исследование под названием Term Trial.• Было обнаружено «значительное снижение перинатальной / неонатальной смертности и неонатальной заболеваемости при лишь незначительном увеличении краткосрочной материнской заболеваемости по сравнению с политикой плановых родов через естественные родовые пути». Внутриродовое ведение тазового предлежания: C / S
Однако оба пути родов имеют схожие долгосрочные исходы для матери и ребенка, и некоторые данные предполагают некоторые долгосрочные преимущества для здоровья от естественных родов. • C / S также имеет значение для женщин, планирующих будущую беременность! Внутриродовое ведение тазового предлежания: C / S
Общество акушеров и гинекологов Канады также допускает селективные вагинальные роды при тазовом предлежании.Внутриродовое ведение тазовых предлежаний
Вагинальные роды в большинстве своем являются спонтанными или вспомогательными. Плод обычно доставляется в пупок без посторонней помощи, затем врачу требуется выполнить вращение туловища, приложить надлобковое давление или осторожно потянуть за локоть или колено, чтобы помочь доставить плечи, конечности и голову. • Женщины должны находиться в спинном или литотомическом положении. • Вагинальные роды при тазовом предлежании будут более успешными, если таз матери и ребенок средних размеров.Внутриродовое ведение тазового предлежания: вагинальные роды
В идеале плод является откровенным или полным тазовым предлежанием • При благоприятных индивидуальных обстоятельствах можно рассмотреть возможность индукции родов. Увеличение родов не рекомендуется. • Не следует рекомендовать эпидуральную анальгезию; но это остается выбором пациента. • Продолжайте вести электронный мониторинг сердечного ритма плода. Ведение родов при тазовом предлежании: вагинальные роды
C / S следует рассмотреть, если есть задержка опускания тазового предлежания в любой момент второго периода родов.Внутриродовое ведение тазового предлежания: вагинальные роды
Тест
Назовите все эти презентации
Внутриутробные / плацентарные факторы • Внутриутробные / плацентарные факторы • Факторы плода 9000 в каждой категории • Материнские факторы по 9000
Актуально: G Justus Hofmeyr, MD, Обзор тазового предлежания, 2014. http://www.uptodate.com/contents/overview-of-breech-presentation?source=search_result&search=breech+presentation&selectedTitle=1% 7E45 # H5 G Justus Hofmeyr, MD, Доставка плода в тазовое предлежание, 2013 г.http://www.uptodate.com/contents/delivery-of-the-fetus-in-breech-presentation?source=see_link • Medscape • Торонто Notes Schutte MF, van Hemel OJ, van de Berg C, van de Pol A Перинатальная смертность при тазовых предлежаниях по сравнению с макушными представлениями при одноплодной беременности: анализ, основанный на 57819 компьютерных зарегистрированных беременностях в Нидерландах. Eur J Obstet Gynecol Reprod Biol 1985; 19: 391. Торп Дж. М. Младший, Дженкинс Т., Уотсон В. Полезность маневров Леопольда при скрининге на искаженное представление.Obstet Gynecol 1991; 78: 394. Ханна М.Э., Ханна В.Дж., Хьюсон С.А. и др. Плановое кесарево сечение в сравнении с запланированными вагинальными родами при тазовом предлежании в срок: рандомизированное многоцентровое исследование. Срок действия совместной группы по исследованию тазового предлежания. Lancet 2000; 356: 1375. Ресурсы
Спасибо !!
Управление предлежанием тазового предлежания (директива Green-top № 20b)
Целью данного руководства является помощь в принятии решения относительно маршрута доставки и выбора различных методов, используемых во время доставки. Он не включает дородовой или послеродовой уход. Информация о наружной головной версии является темой отдельного Королевского колледжа акушеров и гинекологов Green-top Guideline № 20a, Внешняя версия головного предлежания и уменьшение частоты предлежания тазового предлежания.
Язвенное предлежание встречается у 3–4% доношенных родов и чаще встречается у преждевременных родов и у нерожавших женщин. Тазовое предлежание связано с аномалиями матки и врожденными аномалиями и имеет значительный риск рецидива. У доношенных детей с тазовым предлежанием исходы хуже, чем у детей с головным предлежанием, независимо от способа родов.
Значительное сокращение частоты запланированных вагинальных родов при тазовом предлежании последовало за публикацией исследования Term Breech Trial.Тем не менее, из-за различных обстоятельств роды при тазовом предлежании через естественные родовые пути будут продолжаться. Отсутствие опыта привело к потере навыков, необходимых для этих поставок. И наоборот, кесарево сечение может иметь серьезные долгосрочные последствия.
Декларация интересов:
Г-н М. Гриффитс FRCOG, Eaton Bray является членом организации «Врачи за право женщины делать выбор в отношении аборта». Он является неоплачиваемым членом Консультативного комитета по стандартам качества в NICE, за который он получает расходы на соответствующие поездки, проживание и питание.
Г-н LWM Impey FRCOG, Oxford — директор Oxford Fetal Medicine Ltd. и член Международного общества ультразвука в акушерстве и гинекологии. Он также имеет патенты на ультразвуковую обработку, которые не имеют отношения к рекомендациям Breech.
Профессор DJ Murphy FRCOG, Дублин предоставляет заключения судебно-медицинских экспертов в Шотландии и Ирландии, за которые она получает вознаграждение.
Dr LK Penna FRCOG, Лондон: Не заявлено.
.
Добавить комментарий