Водянка яичка у детей — лечение, диагностика, симптомы и причины болезни
Водянка яичка
Что такое водянка яичка?
Водянка яичка, иначе гидроцеле или водянка оболочек яичка представляет собой накопление жидкости в оболочках яичка, которое приводит к увеличению мошонки, и иногда припухлости в паховой области.
Встречается изолированная водянка оболочек яичка, когда жидкость окружает яичко и не может перетекать в другие полости, и сообщающаяся водянка.
Сообщающееся гидроцеле отличается тем, что водяночная жидкость может перетекать в брюшную полость и обратно через особый проток — вагинальный отросток брюшины. Водянка яичка нередко сочетается с паховой грыжей.
Лимфоцеле — близкое к водянке яичка понятие, означающее скопление в оболочках яичка лимфы, возникающее при повреждении или сдавлении лимфатических сосудов яичка. Обычно лимфоцеле сопровождается застоем лимфы в яичке и его оболочках – лимфостазом.
Почему водянку яичка необходимо лечить?
Яичко чрезвычайно чувствительно к изменениям температуры и может нормально работать лишь в узком температурном диапазоне. Повышение температуры яичка даже на десятые доли градуса нарушает развитие и функцию яичка.
Водянка яичка представляет собой дополнительную прослойку вокруг яичка, которая препятствует отдаче тепла и приводит к перегреву яичка. В результате нарушается сперматогенез и гормональная функция яичка, что и является причиной бесплодия.
Сообщающаяся водянка яичка у детей. Каков механизм формирования сообщающегося гидроцеле?
Термин сообщающаяся водянка яичка или сообщающееся гидроцеле означает, что между полостью окружающей яичко и брюшной полостью есть сообщение – незаращенный вагинальный отросток брюшины, по которому жидкость из брюшной полости попадает в мошонку и обратно.
В процессе развития плода, яичко опускается в мошонку через паховый канал.
К моменту рождения или в течение первых месяцев жизни в норме влагалищный отросток брюшины зарастает, а сообщение оболочки яичка с брюшной полостью исчезает. Таким образом, ни брюшинная жидкость, ни органы брюшной полости не могут проникнуть в полость, где находится яичко. Нижняя часть влагалищного отростка брюшины образует щелевидную полость вокруг яичка, которая, которая при водянке служит вместилищем для водяночной жидкости.
Основная причина возникновения сообщающейся водянки яичка — незаращение влагалищного отростка брюшины, служащего протоком для перемещения брюшинной жидкости из брюшной полости в оболочки яичка.
Причины незаращения отростка брюшины.
Множество теорий объясняют незаращение влагалищного отростка брюшины. Так в открытом влагалищном отростке брюшины были обнаружены гладкие мышечные волокна, которых нет в обычной брюшине.
По нашим данным более высокая частота сообщающейся водянки яичка у детей, родившихся после патологически протекавшей беременности с угрозой выкидыша, а также у недоношенных детей.
Еще одна причина кроется в повышении внутрибрюшного давления, которое наблюдается при проведении реанимационных мероприятий, при частом беспокойстве ребенка или в процессе физических упражнений.
Что общего между сообщающейся водянкой оболочек яичка и паховой грыжей?
Паховая или пахово-мошоночная грыжа образуется у детей с широким незаращенным влагалищным отростком брюшины. В открытый влагалищный отросток брюшины проникает не только жидкость из брюшной полости, но и могут выходить подвижные органы брюшной полости (петля кишечника, прядь сальника, придатки у девочек и др.), что характеризует «косую» паховую или пахово-мошоночную грыжи.
У взрослых – паховые грыжи отличаются от таковых у детей. Они связаны с дефектами мышц и сухожилий передней брюшной стенки, возникающими при нагрузках. В детском возрасте такие грыжи встречаются крайне редко. Поэтому операции при паховых грыжах у детей и взрослых выполняются различными методами.
Они связаны с дефектами мышц и сухожилий передней брюшной стенки, возникающими при нагрузках. В детском возрасте такие грыжи встречаются крайне редко. Поэтому операции при паховых грыжах у детей и взрослых выполняются различными методами.
Каким образом сообщающаяся водянка может превратиться в паховую или пахово-мошоночную грыжу?
Проблемы с кишечником или повышенная возбудимость ребенка могут приводить к преобразованию сообщающейся водянки яичка в паховую или пахово-мошоночную грыжу. Это происходит в результате расширения брюшинного отростка и пахового канала при беспокойстве ребенка и повышении внутрибрюшного давления.
Как часто сообщающаяся водянка яичка исчезает без операции?
Самостоятельное заращение брюшинного отростка и самоизлечение сообщающейся водянки яичка нередко наблюдается в первые месяцы жизни и очень редко позже 1 года (не более 5 % наблюдений). Большинству детей при сообщающейся водянке яичка требуется оперативное лечение, которое рекомендуется проводить в возрасте 1,5 – 2 лет.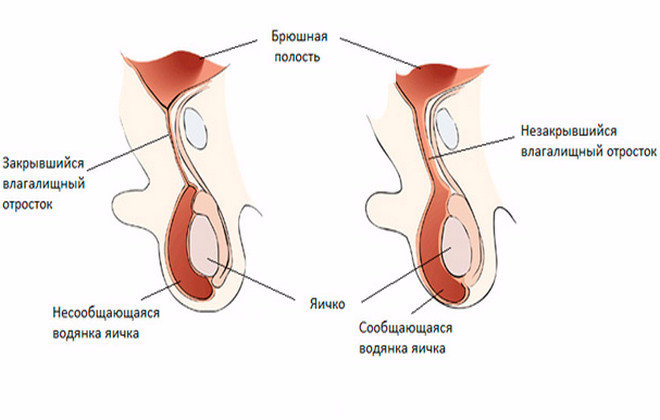
Водянка оболочек яичка у новорожденных и детей раннего возраста. Изолированная водянка яичка.
У новорожденных и детей грудного возраста водянка яичка в 80% случаев бывает (или становится в течение первых месяцев жизни) изолированной от брюшной полости и проходит самостоятельно в течение 6-12 месяцев. Изолированная водянка новорожденных связана с родовой травмой, особенностями гормонального статуса и состояния оттока лимфы из мошонки у детей 1 года.
Изолированная водянка яичек чаще бывает двухсторонней. Нередко происходит увеличение водянки, и она становится напряженной. При напряженной водянке обычно проводятся пункции для удаления жидкости из оболочек яичек. Оперативное лечение, как правило, не показано.
Изолированная водянка оболочек яичка у мальчиков старше 3 лет.
Изолированная водянка яичка в возрасте старше трех лет чаще возникает после травмы или воспаления. Встречаются также случаи преобразования сообщающейся водянки в несообщающуюся, вследствие закрытия просвета брюшинного отростка изнутри, например, прядью сальника.
Встречаются также случаи преобразования сообщающейся водянки в несообщающуюся, вследствие закрытия просвета брюшинного отростка изнутри, например, прядью сальника.
Водянка яичка у подростков 12-17 лет. Посттравматическая и послеоперационная водянка яичка. Лимфоцеле.
Наиболее часто возникновение водянки яичка у подростков происходит после операций по поводу паховой грыжи или варикоцеле. В обоих случаях причиной развития водянки яичка является нарушение оттока лимфы от яичка, вызванное повреждением (в случае варикоцеле) или сдавлением (в процессе грыжесечения) лимфатических сосудов яичка. Поэтому оправданно такую водянку называют лимфоцеле. В таких случаях застой лимфы бывает не только в оболочках яичка, но и в самом яичке (лимфостаз яичка). Реже встречается посттравматическая водянка.
Одной из причин лимфоцеле и лимфостаза в яичке у детей после грыжесечения бывает использование методик предназначенных для взрослых. Обычная для взрослой хирургии пластика пахового канала в детском возрасте нередко вызывает сдавление лимфатических сосудов.
Изолированная водянка у подростков обычно требует консервативного лечения в течение 3-6 месяцев, обязательного наблюдения и обследования. При сохраняющейся водянке проводится хирургическое лечение.
Как часто встречается водянка яичек и насколько часто требуется операция?
Водянка оболочек яичка у новорожденных и мальчиков на первом году жизни встречается в 8-10% наблюдений. В 80% наблюдений бывает изолированной и проходит самостоятельно. У 20% детей проводится операция после года.
Сообщающаяся водянка яичка у детей после 1 года 0,5-2,0%. В 95% наблюдений показано хирургическое лечение.
Лимфоцеле и лимфостаз яичка у подростков после операций по поводу варикоцеле от 1% до 25% от числа всех оперативных вмешательств в зависимости от вида операции и хирургической техники (в среднем около 10-12%). В 80% поддается консервативному лечению. У остальных 20% показано хирургическое лечение.
Гидроцеле и лимфоцеле после операций по поводу паховой грыжи у подростков — статистика как у взрослых 3-10%. Нередко проводится хирургическое лечение.
Нередко проводится хирургическое лечение.
Как поставить диагноз водянки яичка?
Заболевание протекает обычно с очевидными внешними проявлениями – набухание (увеличение объема) мошонки с одной или с двух сторон. Увеличение мошонки может уменьшаться или исчезать ночью, когда ребенок находится в горизонтальном положении, и вновь появляться при бодрствовании. Это свидетельствует в пользу сообщающейся водянки оболочек яичка. Увеличение мошонки иногда наблюдается также и при напряжении или «надувании» живота.
Субъективные ощущения незначительны. Жалобы отмечаются редко. При остро возникшей, инфицированной или напряженной водянке могут наблюдаться болевые ощущения.
Для установления правильного диагноза используется УЗИ – ультразвуковое исследование паховых каналов и органов мошонки и дуплексное исследование сосудов яичка.
УЗИ нередко позволяет обнаружить проблему с другой стороны – например, невидимую при осмотре паховую грыжу или кисту семенного канатика.
Иногда увеличение мошонки и паховой области то появляется, то исчезает, причем при осмотре врача может отсутствовать. Тогда решить вопрос о диагнозе помогает фотография, выполненная при появлении припухлости в мошонке или паховой области сделанная родителями.
Заболевания и обстоятельства, которые нередко сопровождаются возникновением водянки яичка
- Крипторхизм (неопущение яичка)
- Гипоспадия
- Ложный гермафродитизм
- Эписпадия и экстрофия
- Вентрикуло-перитонеальный шунт
- Недоношенность
- Низкий вес при рождении
- Болезни печени с асцитом
- Дефекты передней брюшной стенки
- Перитонеальный диализ
- Отягощенная наследственность
- Муковисцидоз
- Воспалительные заболевания мошонки приводящие к развитию реактивной водянки яичка
- Перекрут яичка
- Травма
- Инфекция
- Перенесенные операции, затрагивающие лимфатическую систему яичка
Лечение водянки яичка (гидроцеле) и лимфоцеле без операции.
 Сроки наблюдения.
Сроки наблюдения.Гидроцеле у детей в возрасте до 1 года жизни требует наблюдения детского уролога-андролога. В случае накопления жидкости и появления напряжения в оболочках яичка проводятся пункции с удалением водяночной жидкости. Иногда требуются повторные пункции.
Сообщающуюся водянку при узком брюшинном отростке обычно наблюдают до 2 лет.
Наблюдение требуется и при травматической водянке , возникающей в результате ушиба без нарушения целостности яичка. Как правило, достаточно 3 месяцев, чтобы оценить динамику процесса и при отсутствии улучшения назначить оперативное лечение. То же относится к гидроцеле образовавшемуся после воспаления.
Наиболее сложным является ведение больных с лимфоцеле, формирующимся после оперативного лечения паховой грыжи и варикоцеле. В этом случае преждевременно выполненная операция имеет мало шансов на успех. В течение 6-12 месяцев необходим мониторинг состояния яичка по данным УЗИ и дуплексного исследования органов мошонки, чтобы оценить динамику процесса и эффективность проводимой терапии.
Когда выполняются операции при водянке яичка?
- Операции при сообщающейся водянке яичка чаще проводятся у детей в 2- летнем возрасте.
- От 1 до 2 лет операции по поводу сообщающейся водянки выполняются если:
- сочетается водянка и паховая грыжа
- когда объем мошонки явно меняется при изменениях положения тела
- водянка увеличивается, причиняя дискомфорт
- присоединяется инфекция
- Операции по поводу посттравматической водянки – через 3-6 месяцев после травмы.
- Лимфоцеле, возникшее после операции по поводу паховой грыжи или по поводу варикоцеле оперируют через 6 — 18 месяцев после появления жидкости в оболочках яичка.
Какой вариант наркоза лучше подходит ребенку?
Лучший вариант обезболивания во время операций по поводу водянки яичка в детском возрасте современное комбинированное обезболивание с использованием местной анестезии препаратами длительного действия (маркаин, наропин) и масочного наркоза (севофлюран).
Операция при водянке яичка (гидроцеле). Варианты хирургических вмешательств.
Вид операции зависит от возраста пациента и особенностей водянки.
Операция при сообщающейся водянке яичка. Операция Росса.
При сообщающейся водянке, как правило, используется методика Росса – выделение из элементов семенного канатика, иссечение и перевязка у внутреннего пахового кольца брюшинного отростка, а также формирование «окна» в оболочках яичка. Операция выполняется из небольшого разреза в паховой области.
Операция деликатная, требующая хорошей техники — аккуратного и бережного препарирования с сохранением всех анатомических образований семенного канатика — семявыносящего протока и сосудов яичка, а также пахового нерва.
Иногда используются лапароскопические операции при водянке яичка, однако травматичность, риск рецидивов и осложнений при их использовании выше, а продолжительность наркоза больше, поэтому широкого распространения они не находят.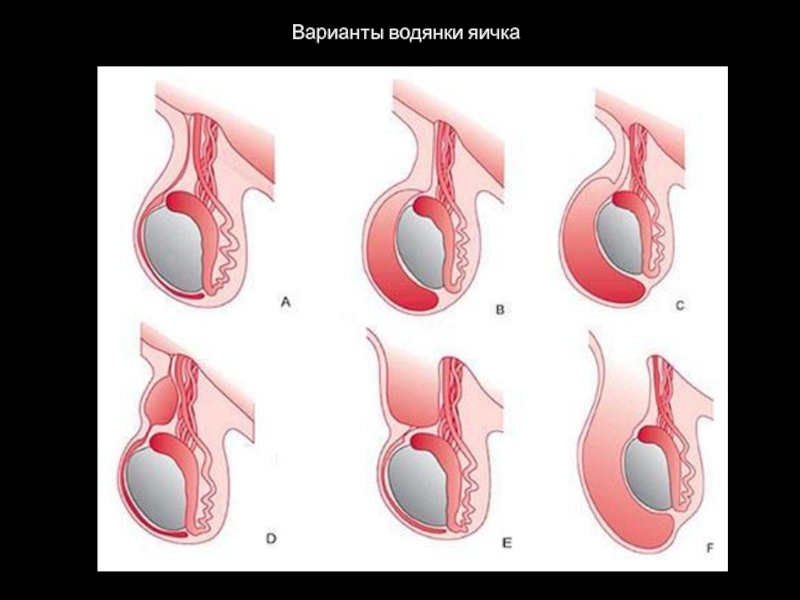
Операции при изолированной водянке оболочек яичка и лимфоцеле у детей и подростков.
Изолированная водянка и лимфоцеле служат показаниями к операции Бергмана – иссечению внутренних оболочек яичка из мошоночного доступа. В случаях объемных гидроцеле и лимфоцеле нередко в ране оставляют дренажи и накладывают давящие повязки.
Операция Винкельмана – рассечение оболочек яичка спереди и сшивание образовавшихся краев оболочек позади придатка. В настоящее время используется редко в связи с изменением вида мошонки и контуров яичка.
Среди осложнений наиболее часто встречается рецидив водянки (5-20%), который при лимфоцеле может достигать 70%. Особенно высокий процент рецидивов отмечается при несвоевременном выполнении операций.
Осложнения операций.
Общий риск осложнений составляет от 2 до 8%.
Рецидивы водянки встречаются с частотой от 0,5 до 6% . В подростковом возрасте рецидивы водянки отмечаются чаще.
Риск бесплодия после подобных операций обусловлен операционной травмой и составляет в среднем около 2-5% и преимущественно зависит от техники выполнения вмешательства.
Бесплодие не всегда является проявлением повреждения семявыносящего протока. У 5-8% пациентов встречаются рудименты зачатков женских половых органов, которые указывают на наличие более или менее выраженных дефектов половой системы, возникающих внутриутробно или генетически предопределенных.
Одним из осложнений является высокая фиксация яичка, когда яичко подтягивается вверх к паховому каналу и в последующем закрепляется там рубцовыми сращениями.
Атрофия яичка может наблюдаться в связи с нарушением кровообращения в яичке, возникающем при мобилизации брюшинного отростка из элементов семенного канатика.
Неприятные или болезненные ощущения в области раны или мошонки на стороне операции – гиперестезия, связанные с ущемлением в рубце или повреждением нервных окончаний. Эти явления обычно исчезают через6-12 месяцев после операции.
Эти явления обычно исчезают через6-12 месяцев после операции.
Профилактика осложнений.
Предотвратить развитие осложнений позволяют высокий уровень техники операций и своевременное определение показаний к оперативному лечению.
Послеоперационный период
Операции при водянке обычно хорошо переносятся детьми и существенно не мешают их движениям. Однако при резких движениях или запорах в результате повышения внутрибрюшного давления или прямых воздействий возможно образование гематом в области мошонки и паха. Поэтому следует ограничивать активность детей до заживления послеоперационной раны и соблюдать диету.
В первые сутки после операции обычно назначают ненаркотические обезболивающие средства (анальгин, парацетамол, ибупрофен, Панадол и другие). В течение 4-5 дней после операции применяются слабительные.
В течение 2 недель после операции не одевают белье, сдавливающее мошонку, чтобы избежать выталкивания яичка вверх к паховому каналу, ввиду возможной фиксации яичка над мошонкой.
Дети школьного возраста освобождаются от физкультуры на 1 месяц.
Прогноз на будущее?
При соблюдении сроков хирургического лечения и технически безупречном выполнении операций прогноз в отношении здоровья и возможности иметь детей благоприятный в подавляющем большинстве наблюдений.
Актуальное направление:
В нашем центре проводятся исследования причин формирования водянки яичка, влияние течения беременности на частоту заболевания, разработаны методики успешного лечения наиболее сложных вариантов гидроцеле и лимфоцеле.
Консультации
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы или в каб. 8 корп. последний этаж (Москва, Ленинский проспект 117 . Запись на прием по телефонам +7-916-610-70-82; 8(495) 936-92-30 и 8(495)434-76-00
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы (Москва, Ленинский проспект 117)
+7 (495) 434-76-00
номер приемной Российской Детской Клинической Больницы
+7 (916) 610-70-82
Контактный номер (только WhatsApp) Николаева Василия Викторовича
НазадВодянка яичка у мальчиков: фото до и после
Проведение оперативного лечения в клинике «МедикаМенте» в Королеве дает хороший прогноз при своевременном обращении и позволяет устранить проблему гидроцеле у ребенка, сохранить все функции яичка (сперматогенную и гормональную) и исключить риск развития осложнений. Восстановительный период после хирургического лечения водянки яичка у мальчиков достаточно короткий и, как правило, проходит без осложнений.
Восстановительный период после хирургического лечения водянки яичка у мальчиков достаточно короткий и, как правило, проходит без осложнений.
Гидроцеле у ребенка (фото)
Случай из практики 1
На фотографии: как выглядит водянка оболочек яичка у мальчика до и после лечения
Основной симптом — мягкая припухлость и увеличение мошонки у ребёнка. Хирургическая манипуляция выполнена через паховый доступ. Наложен внутрикожный шов не более 2 см, саморассасывающийся. Снимать не нужно. Мальчик больше не испытывал неприятных процедур после оперативного лечения.
Водянка оболочек яичка (гидроцеле) у мальчика 5 лет, фото
Случай из практики 2
На фото: водянка оболочек яичка у мальчика 5 лет. Фото послеоперационного косметического шва (снимать не нужно). Размер шва шириной с фалангу указательного пальца (15-17 мм).
Диагноз Гидроцеле справа, был поставлен малышу в 1 год, подтвержден данными УЗИ исследования в 1 и 2 года. Родители временили с операцией, так как мальчика ничего не беспокоило. За последний месяц после заболевания у ребенка объем мошонки значительно увеличился, появился болевой синдром. Семья живет в 70 км от города Королев. По совету знакомых, которые проводили операцию в нашем медицинском центре у своего ребенка по поводу паховой грыжи, родители обратились к нам за помощью. На осмотре детским урологом-андрологом выполнено УЗИ органов мошонки, поставлен диагноз: Гидроцеле справа большого размера. Рекомендовано оперативное лечение в ближайшее время. После сдачи анализов мальчик госпитализирован с родителями в стационар. До операции родители были предупреждены, что послеоперационный отек мошонки будет достаточно долго (до 4-6 месяцев), так как ткани мошонки на данный момент сильно растянуты. Мальчик взят в операционную. Выполнены анестезиологическое и хирургическое пособие. Операция длилась 27 минут, прошла без технических трудностей. На рану был наложен несъемный косметический шов (размер шва шириной с фалангу указательного пальца) и выполнена пролонгированная блокада.
Родители временили с операцией, так как мальчика ничего не беспокоило. За последний месяц после заболевания у ребенка объем мошонки значительно увеличился, появился болевой синдром. Семья живет в 70 км от города Королев. По совету знакомых, которые проводили операцию в нашем медицинском центре у своего ребенка по поводу паховой грыжи, родители обратились к нам за помощью. На осмотре детским урологом-андрологом выполнено УЗИ органов мошонки, поставлен диагноз: Гидроцеле справа большого размера. Рекомендовано оперативное лечение в ближайшее время. После сдачи анализов мальчик госпитализирован с родителями в стационар. До операции родители были предупреждены, что послеоперационный отек мошонки будет достаточно долго (до 4-6 месяцев), так как ткани мошонки на данный момент сильно растянуты. Мальчик взят в операционную. Выполнены анестезиологическое и хирургическое пособие. Операция длилась 27 минут, прошла без технических трудностей. На рану был наложен несъемный косметический шов (размер шва шириной с фалангу указательного пальца) и выполнена пролонгированная блокада. В данном случае пациенту дополнительно была наложена компрессионная повязка на мошонку для уменьшения послеоперационного отека. Родители приходили на осмотр 1 раз в 7 дней один месяц, далее 1 раз в месяц. Все послеоперационные осмотры были бесплатными.
В данном случае пациенту дополнительно была наложена компрессионная повязка на мошонку для уменьшения послеоперационного отека. Родители приходили на осмотр 1 раз в 7 дней один месяц, далее 1 раз в месяц. Все послеоперационные осмотры были бесплатными.
Водянка яичка у ребенка (фото)
Случай из практики 3
На фото: как выглядит водянка яичка у ребенка 6 лет (слева). Фото послеоперационного косметического шва (саморассасывающийся, снимать не нужно).
Родители обратились с необычной просьбой, сделать фотографию причины заболевания, чтобы точно знать, что заболевание больше не повторится. На такую просьбу в ряде клиник и ЦГБ им дали отказ. Так как у нас ведется видео и фото фиксация хода операции, то нам не составило труда выполнить данную просьбу родителей, учитывая, что у нас это входит в стандарт оказания медицинской помощи. В плановом порядке малыш госпитализирован в стационар. Выполнено оперативное лечение. Выполнена стандартная фото фиксация хода оперативного лечения.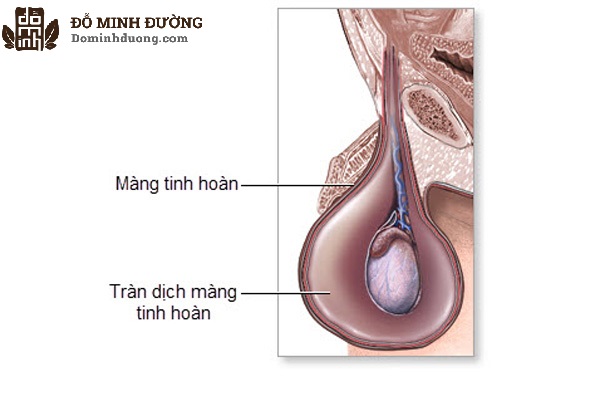 Наложен косметический шов, выполнена блокада послеоперационного поля. В послеоперационном периоде родителям показана фотография, на которой на двух зажимах находится пересеченный вагинальный отросток брюшины (причина возникновения водянки оболочек яичка у мальчика). Сообщение в ходе оперативного вмешательства разобщено, жидкость больше не будет накапливаться в оболочках мошонки. Малыш выписан из стационара через 3 часа.
Наложен косметический шов, выполнена блокада послеоперационного поля. В послеоперационном периоде родителям показана фотография, на которой на двух зажимах находится пересеченный вагинальный отросток брюшины (причина возникновения водянки оболочек яичка у мальчика). Сообщение в ходе оперативного вмешательства разобщено, жидкость больше не будет накапливаться в оболочках мошонки. Малыш выписан из стационара через 3 часа.
что это такое, как проявляется и как лечится? — Медицинский центр «Целитель»
Врач детский хирург Гаджикудиев Нури Бабаевич расскажет о том что такое водянка оболочек яичек у детей, как она проявляется и как проводить лечение!
Опускаясь в мошонку, яички тянут за собой, как правило, листок брюшины, который в норме должен зарасти. В случае, если не происходит зарастание этого листка брюшины, образуется водянка яичек. При этом увеличивается вся мошонка или одна из её двух половинок. Также повышается температура в полости мошонки из-за того, что попадает жидкость. Соответственно повышается температура и яичка, и питающих его сосудов, и семявыводящий проток. В дальнейшем эта патология может привести к страданиям ребёнка, проблемам с детородной функцией. Поэтому нередко приходится прибегать к оперативному лечению по достижению мальчиком 2-летнего возраста.
Также повышается температура в полости мошонки из-за того, что попадает жидкость. Соответственно повышается температура и яичка, и питающих его сосудов, и семявыводящий проток. В дальнейшем эта патология может привести к страданиям ребёнка, проблемам с детородной функцией. Поэтому нередко приходится прибегать к оперативному лечению по достижению мальчиком 2-летнего возраста.
Виды болезни
Хирурги различают следующие виды водянки оболочки яичка у ребёнка:
- Односторонняя.
- Двусторонняя.
- Сообщающаяся.
- Не сообщающаяся.
При не сообщающейся водянке оболочки яичка у мальчиков, как правило, эта половинка мошонки или вся мошонка остаётся в прежних размерах на всём протяжении до его излечения. А при сообщающейся форме обычно родители замечают, что у ребёнка после утреннего пробуждения, т. е. после изменения горизонтального положения водянка почти не ощущается и не видима на глаз.
После дневной физической активности малыша, к вечеру создаётся нагрузка, которая приводит к повышению внутрибрюшного давления. Это, в свою очередь, приводит к тому, что жидкость попадает опять-таки в мошонку. В результате половина мошонки опухает, и водянка становится заметной визуально.
Это, в свою очередь, приводит к тому, что жидкость попадает опять-таки в мошонку. В результате половина мошонки опухает, и водянка становится заметной визуально.
Как диагностировать водянку яичка?
Для диагностики водянки яичек не существуют особых трудностей. В большинстве случаев родители сами замечают, что имеется патология в виде водянки яичек у ребёнка. Но в настоящее время детские хирурги уже пользуются современными методами диагностики, среди которых можно отметить проведение ультразвукового исследования мошонки. Специалисты УЗИ помогают безошибочно определить наличие водянки.
Надо ли лечить водянку яичка у ребёнка?
Надо заметить, что, как правило, врождённая водянка к 2 годам обычно самостоятельно исчезает и особого лечения не требует. Но в качестве профилактики врачи всегда советуют родителям малышей использовать памперсы. Их мы рекомендуем одевать таким деткам на размер меньше, чтобы мошонка была всегда в приподнятом положении и для того, чтобы как можно меньше жидкости из брюшной полости попадала в мошонку.
В том случае, если водянка яичек у мальчиков по достижению двухлетнего возраста самостоятельно не проходит, её нужно оперировать. Эта операция несложная, непродолжительная, её проводит буквально за 30 минут, и её не стоит бояться.
Приобретенная форма водянки оболочек яичек, в отличие от врождённой, может возникать на фоне различных воспалительных процессов. Это могут быть:
- воспалительные процессы яичка;
- воспаления придатков яичка;
- воспалительные процессы оболочек.
Такие воспалительные явления также могут привести к продуцированию жидкости и образовывать водянку яичка. Данная форма заболевания, конечно, тоже проходит после лечения, назначенного лечащим врачом.
Для установления диагноза, чтобы с вами поговорить, помочь вам, приходите всегда в нашу поликлинику «Целитель». Наши высококвалифицированные специалисты обязательно помогут добрым советом, а в случае необходимости, помогут госпитализировать ребёнка.
youtube.com/embed/H8s2pqIH52A» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>▶Что такое водянка яичка? Диагностика и лечение ✅ ADONIS
ГидроцелеЧто такое водянка? Водянка или гидроцеле яичка у ребенка – это скопление избыточной жидкости в оболочках яичка. Патология может сопровождаться увеличением мошонки и затрудненным мочеиспусканием. Термин гидроцеле в переводе с греческого означает вода и вздутие.
Заболевание распространено среди мальчиков первых лет жизни. У мужчин встречается значительно реже. У новорожденных до года оно может протекать безболезненно и проходить безо всякого лечения, когда вагинальный проток брюшины зарастает.
Классификация
При водянке яичка у ребенка серозная жидкость скапливается в одном или двух яичках.
В зависимости от этого водянка бывает:
- Односторонней (право-/ левосторонней)
- Двусторонней
По этиологии:
- Врожденная (у детей)
- Приобретенная (у взрослых)
В зависимости от закрытия или незакрытия вагинального отростка брюшины врожденная водянка у детей подразделяется на:
- Изолированную
- Сообщающую
Приобретенная водянка бывает:
- Первичной
- Вторичной или симптоматической
По клиническому течению классифицируют:
- Острую форму
- Хроническую
Этиопатогенез
Каковы причины появления водянки яичка у новорожденного? Во время внутриутробного развития малыша яичко спускается в мошонку по паховому каналу. С ним спускается вагинальный отросток и просвет, соединяющий его с брюшиной, зарастает.
С ним спускается вагинальный отросток и просвет, соединяющий его с брюшиной, зарастает.
При патологической беременности (угроза выкидыша, преждевременные роды или травма при родах) происходит сбой в развитии, и просвет не закрывается. Тогда в полости вагинального отростка скапливается жидкость, образуя врожденную водянку яичка. Такая патология у новорожденных мальчиков до года, как правило, проходит без лечения (по мере закрытия просвета). Жидкость впоследствии сама рассасывается. У более взрослых детей это возможно лишь в 5% случаев.
Приобретенная водянка у ребенка возникает в результате воспаления в яичках или придатках, а также после повреждений (механическая травма, операции). Спровоцировать гидроцеле могут также болезни сердца и сосудов, варикоцеле, острая вирусная инфекция, грипп, туберкулез, паротит и другие заболевания.
Симптомы и проявления
Основным симптомом водянки есть увеличение и деформация яичка с одной стороны. Гораздо реже – деформация обоих яичек.
Болевые ощущения у детей возникают крайне редко. Как правило, заболевание не сопровождается ощутимым дискомфортом, за исключением следующих признаков:
- Увеличение размера
- Изменение формы (грушевидная) и плотности (яичко плохо прощупывается)
При вторичном поражении:
- Возможен озноб, покраснение мошонки
- Ощущение тяжести, распирания
- Дискомфорт при мочеиспускании
- Затрудненная ходьба
Данные признаки проявляются сильнее во время физических нагрузок. В период сна и отдыха симптомы становятся менее выражены.
Осложнения
Чем опасна водянка яичка?
Несмотря на то, что водянка яичка у ребенка протекает часто бессимптомно, нельзя её оставлять без наблюдения детского специалиста и лечения. Известны запущенные случаи, когда размер мошонки увеличивался до размера головки ребенка, а количество скопленной жидкости достигало 1 литра и больше.
При хроническом течении заболевания нарушается кровообращение в яичке и мошонке, а также процесс сперматогенеза, что может привести к мужскому бесплодию.
Диагностика
Врач беседует с пациентом, выясняет симптомы, проводит осмотр и пальпацию половых органов ребенка в положении лежа. Базируясь на полученных данных он определяет предварительный диагноз.
Для установления разновидности водянки и исключения опухоли яичка или паховой грыжи назначает инструментальную диагностику:
- УЗИ органов паха и мошонки – наиболее информативный вид обследования
- Диафаноскопия – просвечивание кожи мошонки узким пучком света
- Ультразвуковая допплерография УЗДГ сосудов мошонки
Также уролог может назначить лабораторные исследования:
- Общий анализ крови ОАК
- Общий анализ мочи ОАМ
- Урогенитальные исследования на половые инфекции
Выбор дополнительных исследований (коагулограмма, группа крови и резус-фактор, биохимический анализ крови) зависит от дальнейшего лечения.
Лечение и методы
Водянка яичка у детей до 18 месяцев нуждается в наблюдении детского оперирующего уролога. Если к этому времени, водянка не уходит, то врач назначает операцию.
- Терапевтическое лечение вторичной водянки яичка у детей без операции проводится в случае, если она возникает из-за воспалительных заболеваний. Тогда назначают антибактериальные препараты, ношение суспензория и покой.
- При водянке больших размеров, которая создает дискомфорт, ребенку проводят откачку жидкости с помощью пункции. Данный метод не является универсальным, так как иногда требуется повторная процедура. Кроме того, она может сопровождаться осложнениями в виде кровоизлияния или повреждения яичек.
- Склеротерапия или инъекционное лечение. Современный метод, при котором после отсасывания жидкости в оболочку вводят медицинские препараты, препятствующие продуцированию жидкости и создающие склерозирующее (слипающее) действие.
- Одним из эффективных методом лечения водянки яичек является операция.
 Способ хирургического вмешательства выбирает оперирующий уролог в зависимости от особенностей гидроцеле и возраста пациента.
Способ хирургического вмешательства выбирает оперирующий уролог в зависимости от особенностей гидроцеле и возраста пациента.
- Операция Росса
- Методика Винкельмана
- Метод Бергмана
- Операция Лорда
- Лапароскопическое вмешательство
В педиатрическом центре ADONIS оперируют с применением местного или общего обезболивания.
В течение нескольких дней после операции ребенку рекомендован покой и прием болеутоляющих и противовоспалительных препаратов. Для детей работает круглосуточный стационар, где маленькие пациенты находятся в комфортных условиях и под постоянным наблюдением медицинского персонала. Также в период первых двух недель стоит носить поддерживающую одежду, ограничить физическую активность и в продолжение первого месяца не посещать уроки физкультуры.
Контроль
Год после операции ребенок состоит на диспансерном наблюдении. Врач осматривает мальчика на 7-10 день после операции, затем в первые 3 месяца, в полгода и в год. В год осмотр сопровождается УЗИ органов мошонки.
Врач осматривает мальчика на 7-10 день после операции, затем в первые 3 месяца, в полгода и в год. В год осмотр сопровождается УЗИ органов мошонки.
Профилактика
Для профилактики гидроцеле у детей важно:
- Избегать травмирования мошоночной области
- Беречься от инфекций мочеполовой системы
- Наблюдаться у уролога, если существуют проблемы с сердечно-сосудистой, лимфатической системами и при лечении варикоцеле.
При первых проявлениях водянки яичка у детей обращайтесь за помощью к детским урологам ADONIS, предварительно ознакомившись с их специализацией, основными навыками и отзывами на сайте.
Для записи пользуйтесь формой онлайн-заявки или связывайтесь по нашим телефонам с операторами колл-центра.
Водянка у мальчиков: симптомы, причины, лечение патологии
Опубликовано: 04 фев 2020 в 13:00
Водянка яичка (или гидроцеле) у ребёнка – это сложное заболевание, характеризующееся скоплением излишней жидкой субстанции между двумя оболочками семенника, которое приводит к значительным его увеличениям в размерах. Важно заметить, что малыши очень часто имеют это заболевание как врождённый дефект, устранить который поможет лишь хирургия.
Важно заметить, что малыши очень часто имеют это заболевание как врождённый дефект, устранить который поможет лишь хирургия.
Водянка яичка (гидроцеле) у новорожденных мальчиков наблюдается в 10% случаев, однако это что касается особо сложных ситуаций, 80% малышей, страдающих этим врождённым недугом, уже к году имеют улучшения состояния здоровья без дополнительно вмешательства лекарей. Гидроцеле у новорожденных детей (младенцев) может протекать абсолютно бессимптомно и уже к полуторагодовалому возрасту влагалищный отросток брюшины затягивается окончательно, не причиняя малышу дискомфорта. Но если этого не происходит в силу каких-либо физиологических особенностей ребёнка, то врачи помогут решить эту проблему операбельным путём.
Очень часто молодые мамочки впадают в панику, наблюдая отёк яичка у новорожденного ребёнка. Но не нужно беспокоиться раньше времени, ведь врач всегда подскажет и проконсультирует по поводу течения этого заболевания и надобности или же ненадобности оперативного вмешательства. В любом случае новорожденные малыши не оперируются при возникновении этой болезни. Направление на хирургический стол обычно дают не ранее, чем на втором году жизни.
В любом случае новорожденные малыши не оперируются при возникновении этой болезни. Направление на хирургический стол обычно дают не ранее, чем на втором году жизни.
Не всегда этот недуг имеет врождённый характер, очень часто его можно приобрести, к примеру, при повреждении паховой области. Водянка яичка у подростков сулит серьёзными последствиями, вплоть до бесплодия, поэтому следует решать этот вопрос по мере его возникновения и не затягивать, ссылаясь на стыд и смущения, а подростки — они ведь такие!
У месячного ребёнка (грудничка) водянка яичка может не давать о себе знать, но мамам важно усвоить, что перегревать половые органы малыша нельзя, поскольку моментально нарушаются все функции организма, что может спровоцировать скопление жидкости в семенниках.
Водянка оболочек яичка у детей не должна вызывать у родителей чрезмерного волнения, если малыш бодр, имеет отличный аппетит, улыбается, и болезнь его не беспокоит – волноваться не стоит. Водянка правого или левого яичка у мальчиков может иметь разные причины возникновения и симптоматику, рассмотреть которые просто необходимо.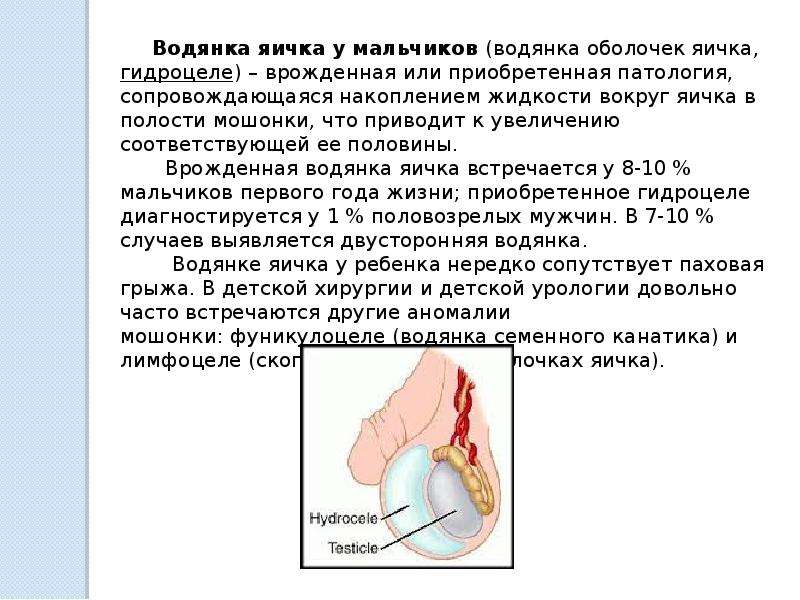
Причины водянки яичек у мальчиков
Причины водянки яичек у новорожденных заключаются в первую очередь в наследственности и врождённости, либо в колебаниях температуры. К примеру, в жаркий летний день новорожденный мальчик, постоянно находясь в подгузнике, получает повышенную температуру половых органов, что вполне может стать очевидной предпосылкой к данному заболеванию.
Перегрев нарушает функцию обмена жидкостей, удерживая избыток в семеннике. Но получить водянку можно и в более старшем возрасте, травмируя паховую область. Также не стоит исключать из списка возможных причин вирусные и инфекционные заболевания, перенесённые на ранних сроках жизни ребёнка. Так или иначе, а причины водянки яичка у ребёнка должны быть учтены при его лечении, что значительно облегчит работу врачей и поможет ребёнку быть здоровым.
Диагностические мероприятия
При появлении начальных симптомов заболевания необходимо обратиться к врачу. Как правило, диагностика не вызывает затруднений. Врач должен осмотреть мошонку с помощью яркого света (процедура называется диафаноскопией). При необходимости назначить дополнительные обследования:
Врач должен осмотреть мошонку с помощью яркого света (процедура называется диафаноскопией). При необходимости назначить дополнительные обследования:
- УЗИ органов мошонки и дуплексное сканирование сосудов. Ультразвуковое исследование позволяет определить гидроцеле яичка, причины его вызвавшие, наличие опухолей семенного канатика.
- При подозрении на воспалительный процесс назначается общий и бактериологический анализ мочи. Результаты теста также позволяют врачу подобрать наиболее эффективный антибиотик для последующего лечения.
- Пункция мошонки рекомендуется при подозрении на онкологию. Материал, полученный в ходе исследования, затем отправляется на изучение уже в лабораторных условиях.
Водянку важно дифференцировать от таких заболеваний, как варикоцеле, паховая грыжа и орхит.
youtube.com/embed/BhcR2ayYbeo?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>Симптоматика и признаки водянки яичек (гидроцеле) у мальчиков
Выявить гидроцеле у мальчика не сложно и первоначальным симптомом и поводом обращения к врачу является зрительное увеличение мошонки. При помощи пальпации врач определяет уплотнение жидкости семенника и для подтверждения своих подозрений отправляет на УЗИ. При помощи этого аппарата можно более детально разглядеть увеличенную жидкость и выяснить причины, по которым она плохо циркулирует. Симптомы водянки яичек у новорожденных видны на фото, которое показывает в каких случаях стоит обратиться за помощью и консультацией к врачу.
При помощи пальпации врач определяет уплотнение жидкости семенника и для подтверждения своих подозрений отправляет на УЗИ. При помощи этого аппарата можно более детально разглядеть увеличенную жидкость и выяснить причины, по которым она плохо циркулирует. Симптомы водянки яичек у новорожденных видны на фото, которое показывает в каких случаях стоит обратиться за помощью и консультацией к врачу.
Очень часто молодые мамы, подозревая неладное в увеличении размеров мошонки своего чада, отдают предпочтение интернет ресурсам, просматривая фото водянки яичка у ребёнка и сравнивая со своим случаем. Но, по-настоящему быть спокойной поможет только врач. Ему можно доверить жизнь и здоровье собственного ребёнка на все 100%.
Водянка яичка у мальчиков, фото которой легко можно найти в сети может абсолютно не совпадать с истинной болезнью вашего ребёнка, поэтому не стоит делать спешные выводы, а тем более, назначать сомнительное лечение самостоятельно. Этим можно лишь навредить, в разы усугубив течение заболевания.
youtube.com/embed/4L56ZOkdNpM?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Почему появляется болезнь
Причины, по которым проявляется заболевание, наблюдаются либо во время эмбрионального развития, либо в первые годы жизни малыша.
В соответствии с этим существует классификация патологии на:
- врождённую;
- приобретённую.
Основные причины появления недуга связаны с физиологическим процессом созревания яичка. К 28 недели развития плода происходит смещение яичка в мошонку через паховый канал. Одновременно с этим движется влагалищный отросток брюшины.
Далее следует сращивание, происходящее в отростке брюшины, точнее в её проксимальной части. Дистальная часть этого отростка формирует влагалищную оболочку яичка.
Если не происходит зарастание влагалищного отростка до момента рождение ребёнка, то наблюдается остаточное сообщение между мошонкой и брюшиной мальчика, вследствие чего накапливается перитонеальная жидкость. Одновременно с этим отросток брюшины (его оболочка) дополнительно вырабатывают жидкость. В последующем это приводит к водянке.
Одновременно с этим отросток брюшины (его оболочка) дополнительно вырабатывают жидкость. В последующем это приводит к водянке.
По статистическим данным у 80% детей мужского пола наблюдается открытый отросток брюшины, такое явление самопроизвольно исчезает по достижению ребёнком 1,5 года.
Другие факторы
Причины, которые приводят к вышеописанному явлению, разнообразны и зависят от возраста, в котором проявилось гидроцеле.
Если заболевание проявилось в 1 год, 2 года или три, то вероятные провоцирующие факторы:
- патологии матери, которые проявились в период вынашивания плода;
- травма малыша во время рождения;
- недоношенность;
- частое повышение внутрибрюшного давления.
Если заболевание проявилась у детей, достигших трёхлетнего возраста, то оно имеет вторичный (приобретенный) характер. Причинами появления патологии в такой ситуации является нарушение процесса фильтрации жидкости в полости мошонки, которую вырабатывает влагалищная оболочка.
Провоцирует указанное состояние:
- перекрут;
- получение механической травмы интимной области;
- перенесенные заболевания воспалительного характера, к примеру, эпидидимит;
- появление опухоли.
Известны некоторые случаи, когда у ребёнка появляются гидроцеле из-за осложнений после ОРВИ, паротита или другой инфекции. Малый процент случаев, в которых наблюдается развитие водянки после хирургического вмешательства для удаления грыжи или варикоцеле.
youtube.com/embed/srRa6PInpn0?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Лечение водянки у мальчиков
Лечение водянки яичек у новорожденных мальчиков не назначается, поскольку в большинстве случаев этот дефект врождённый и зарубцовывается самостоятельно к двум годам, не требуя дополнительной терапии. Но случается, когда жидкость достигает критических размеров, мешая малышу и лишая его сна. В таких случаях проводится пункция этой жидкости, в результате которой всё ненужное высасывается из мошонки при помощи шприца.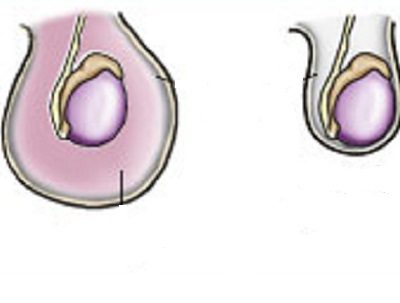 Что важно заметить в этой ситуации, не стоит халатно относиться к болезни, пуская всё на самотёк. При диагностировании водянки наблюдение у уролога просто необходимо, дабы держать под контролем течение болезни. Лечение водянки яичка у ребёнка зачастую производят после двух лет, в случае если проблема не решается самостоятельно.
Что важно заметить в этой ситуации, не стоит халатно относиться к болезни, пуская всё на самотёк. При диагностировании водянки наблюдение у уролога просто необходимо, дабы держать под контролем течение болезни. Лечение водянки яичка у ребёнка зачастую производят после двух лет, в случае если проблема не решается самостоятельно.
youtube.com/embed/oEnihabOi5E?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Классификация заболевания
Разновидности гидроцеле
Различают несколько видов гидроцеле в зависимости от давления жидкости, характера протекания заболевания, закрытости/открытости влагалищного протока, причин возникновения и места поражения.
Исходя из локализации водянка бывает односторонней (поражает одно яичко) и двусторонней (водянка на двух яичках).
По открытости/ закрытости протока водянку группируют на:
- Изолированную (закрытую).
 Имеет форму кисты, при которой влагалищный проток закрыт.
Имеет форму кисты, при которой влагалищный проток закрыт. - Сообщающую (открытую). Такая болезнь характеризуется свободным протеканием жидкости в мошонку из брюшной полости, и в обратном направлении (то есть присутствует сообщение с брюшной полостью). Может осложняться паховой грыжей.
Как проявляется дереализация при ВСД, ее основные признаки и лечение
Сообщающая форма может переходить в изолированную водянку. Это часто происходит тогда, когда сальник закрывает просвет брюшной полости.
Кроме того, сообщающее гидроцеле характеризуется постоянным изменением объема мошонки на протяжении суток (в горизонтальном положении размер уменьшается, особенно ночью, а в вертикальном – увеличивается). Поэтому при диагностике болезни осмотр проводят в положении стоя и лежа.
Заболевание бывает врожденным (идиопатическим) или приобретенным (реактивным).
Учитывая характер течения болезни, гидроцеле может быть:
- В острой форме (чаще всего появляется в результате воспаления, травм и опухолевых процессов)
- В хронической форме (проявляется рецидивами)
По давлению жидкости в мошонке различают гидроцеле в напряженной и ненапряженной форме. Для напряженной характерно нахождение жидкости под повышенным давлением.
Для напряженной характерно нахождение жидкости под повышенным давлением.
Операция на гидроцеле (водянке яичка)
Когда медикаментозное лечение заходит в тупик и требуется хирургическое вмешательство, то проводится операция на водянке яичка у мальчика, удаляя, таким образом, ненужную жидкость и закрывая канал в брюшную полость при помощи наложения швов. Существует несколько методов разрешения проблемы:
- Операция Росса – в паховой области перетягивается брюшинный отросток, не позволяя образовывать грыжу;
- Лапороскопия – удаление лазером, процедура склонна к проявлению рецидива;
- Операция Бергмана – используют при водянке оболочек яичка.

Зачастую, операция на гидроцеле у ребёнка производится под местным наркозом, не причиняя боли и не травмируя не сформированную психику. Процесс сращивания ткани и заживление рубцов происходит в течение 2-3 недель.
Симптомы
Обычно при врожденной водянке одного или обоих яичек и младенцев специфическая симптоматика отсутствует. Патология определяется визуально детским врачом или родителями при смене подгузников или во время купания.
Обычно обращают внимание на такие признаки заболевания:
- одно- или двустороннее увеличение мошонки, при этом припухлость может быть иметь разные размеры – от одного до нескольких сантиметров в диаметре;
- если патологический процесс расположен в паховом канале, припухлость своей формой будет напоминать песочные часы;
- наличие отечности в паховой области;
- при длительном нахождении в положении лежа припухлость может становиться меньших размеров. Это происходит благодаря оттоку жидкости из мошонки в забрюшинное пространство;
- уплотнение при пальпации будет упругим, эластичным, при этом кожа мошонки над яичками остается подвижной.

При попадании инфекции в половую систему малыша развивается воспалительный процесс, сопровождающийся характерными признаками. При этом у ребенка появятся болезненные ощущения в момент касания паховой области рукой взрослого или подгузником. При визуальном осмотре будет выраженное покраснение кожи мошонки и тканей расположенных рядом участков тела. Малыш будет слабым, вялым, перестанет интересоваться погремушками. Также может отмечаться повышение температуры. В тяжелых случаях возможно появление тошноты и рвоты.
Для раннего обнаружения водянки яичек мальчика надо обязательно регулярно показывать детскому урологу или хирургу для профилактического осмотра.
Последствия водянки яичка у мальчиков
Последствия водянки яичка у ребёнка могут быть самыми разнообразными. Если лечение было запоздалым или болезнь долгое время не проявляла себя, то возможен некроз тканей семенника и его жидкости, что, в последствие, приводит к бесплодию. Правильное лечение и своевременная операция поможет ребёнку вырасти полноценным и способным к продолжению рода.
Гидроцеле у плода
Формирование яичек происходит у плода на 40 день после зачатия, в брюшной полости. За всё время формирования плода яички опускаются в мошонку, окончательно дойдя своей конечной цели лишь за пару дней до рождения. Гидроцеле у плода диагностируется на УЗИ, вплоть до количества и месторасположения этой самой жидкости. Но предпринимать какое-либо решение по его устранению в период беременности бессмысленно, терапия начинается лишь с момента появления на свет или после 2 лет. Водянка яичек у плода – широко распространённая проблема, которая обязательно должна быть под контролем у специалистов.
Интересные материалы по этой теме!
Увеличилось, опухло яичко Если случилось так, что после варикоцеле увеличилось яичко, не нужно паниковать. Несмотря…
Несмотря…
Водянка, отек после варикоцеле Отек яичка после операции по устранению варикоцеле является разновидностью осложнений, которые возникают ввиду…
Бельё от варикоза При расширении вен нижних конечностей и диагностировании нарушений кровообращения, мужчинам и женщинам…
Водянка (гидроцеле) яичек у новорожденных мальчиков – причины, лечение (операция) — GorPS.ru
Водянка яичка у ребенка (гидроцеле) наблюдается примерно у 1 % детей. Это врожденная, реже вторичная патология, которая редко угрожает здоровью ребенка и в ряде случаев излечивается самопроизвольно.
Причины и последствия
Гидроцеле у детей связано с распространенной анатомической особенностью: поздним
заращиванием так называемого влагалищного отростка брюшины. Это означает, что
между брюшной полостью и мошонкой
сохраняется сообщение. Особой опасности для здоровья оно не представляет, но жидкость из брюшной полости может
начать перемещаться в мошонку. В результате развивается отек.
В результате развивается отек.
Скопление жидкости в области тестикул причиняет неудобства и в редких случаях может спровоцировать воспаление, повысить риск травмы и даже сказаться на репродуктивной функции.
Cимптомы
Первый и главный симптом — увеличение мошонки с одной или обеих сторон. У мальчиков постарше также могут быть жалобы на:
- неудобства при ходьбе;
- боль;
- температуру, озноб, покраснение кожи (при инфицировании).
Мошонка может увеличиваться как незначительно, так и до размеров кулака и даже более. Размеры и продолжительность отека зависят от формы болезни.
Чаще всего встречается водянка левого яичка, чуть реже — правого яичка (односторонняя форма). Существенно реже диагностируется двустороннее варикоцеле, при котором отек поражает обе тестикулы.
Диагностика
При диагностике важно дифференцировать форму болезни. Водянка яичка у ребенка может быть двух типов:
- Напряженная.
 В этом случае сообщение между брюшиной и тестикулами практически отсутствует, жидкость не имеет выхода наружу и скапливается под давлением. Главный признак: отек, не спадающий вне зависимости от положения тела.
В этом случае сообщение между брюшиной и тестикулами практически отсутствует, жидкость не имеет выхода наружу и скапливается под давлением. Главный признак: отек, не спадающий вне зависимости от положения тела. - Сообщающаяся. Если между брюшиной и мошонкой есть отверстие, сквозь которое циркулирует жидкость, отёк будет то увеличиваться, то спадать. Главный признак: отек уменьшается, когда ребенок лежит, и увеличивается, стоит ему занять вертикальное положение.
Также отметим, что существует физиологическая водянка оболочек яичка, которая проходит
самопроизвольно. Эта форма заболевания диагностируется у новорожденного ребенка, у которого отросток брюшины не успел
зарасти к моменту рождения. С незарощенным отверстием рождаются до 80 %
малышей, и это отклонение далеко не всегда приводит к развитию гидроцеле у детей. Диагноз снимается
при зарастании отверстия в первые месяцы жизни. Если излечения не произошло до года, это указывает на то, что ребенку
требуется лечение.
Запишитесь на приём
Лечение
Диагностика и лечение проходят под контролем врача-уролога.
Варианты:
- Консервативное, то есть лечение без операции. В возрасте до года ведут динамическое наблюдение и, если состояние не нормализуется, назначается операция.
- Пункция и удаление жидкости обеспечивают быстрое облегчение, однако в этом случае возможен рецидив, особенно при сообщающейся форме болезни.
- Операция по удалению водянки яичка у ребенка проводится в возрасте от 1,5 лет. Жидкость удаляется, открытый отросток ушивается. Одновременно устраняются сопутствующие болезни (паховая грыжа и пр.) Прогноз благоприятный.
При инфицировании уролог назначает курс антибиотиков.
Гидроцеле обычно обнаруживается у новорожденных, но в редких
случаях диагностируется в 2, 3, 4 года.
Причиной болезни могут стать травма или рецидив физиологической водянки. Если
гидроцеле обнаружено в 5, 6, 7 лет,
и оно имеет травматическое происхождение, может быть достаточно удалить
жидкость пункцией.
Профилактика
Способов профилактики врожденного варикоцеле не установлено, поскольку не до конца выяснены причины болезни. Будущим мамам можно посоветовать избегать вредных факторов, которые могут осложнить развитие плода. Мальчикам и молодым мужчинам следует поддерживать свое здоровье, избегать травм и половых инфекций.
Водянка яичка достаточно легко излечивается, если маленький пациент находится под наблюдением специалиста: уролога или андролога. Если вы ищете андролога для ребенка, позвоните нам, и мы бесплатно поможем подобрать врача.
Вопросы и ответы:
Как определить водянку яичек у мальчиков?
Первый симптом: отек мошонки, визуально проявляющийся увеличением одного или обоих яичек в размерах. Если наблюдаются так же покраснение, а ребенок жалуется на боль и плохое самочувствие, это указывает на инфицирование, и нужно, не откладывая, обратиться за помощью.
От чего бывает?
Приична — незаросшее отверстие
между брюшной полостью и мошонкой, через которое циркулировать жидкость. Чаще
всего оно успешно зарастает к 2—3 месяцам ребенка.
Чаще
всего оно успешно зарастает к 2—3 месяцам ребенка.
Чем опасна?
Может вызвать воспаление, спровоцировать злокачественное новообразование и сказаться на репродуктивной функции за счет изменения температурного режима тестикул. Также часто сочетается с паховой грыжей.
Как лечить и что делать?
Лечение проходит строго под наблюдением уролога (андролога). В большинстве случаев лечения не требуется. При необходимости проводится пункция для удаления лишней жидкости. При отсутствии положительной динамики к 1—1,5 году может быть назначена операция. Прогноз благоприятный.
Проходит ли водянка яичка у детей сама? Когда проходит?
Чаще всего да. Обычно в 2 месяца все симптомы исчезают. Реже отек может сохраняться до 1 года.
Данный материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации с доктором. За диагностикой и лечением обращайтесь к квалифицированным врачам!
Водянка яичка (гидроцеле) у новонарожденного мальчика — симптомы и лечение | Мамоведия
Водянка яичек
Рождение малыша – долгоожидаемое и радосное событие в любой семье. Но проблемы, связанные со здоровьем малыша, могут стать весомой причиной волнений, тревоги и переживаний молодых родителей. Одна из проблем, с которой могут столкнуться семьи, в которых родился мальчик – водянка яичек у новорожденных.
Но проблемы, связанные со здоровьем малыша, могут стать весомой причиной волнений, тревоги и переживаний молодых родителей. Одна из проблем, с которой могут столкнуться семьи, в которых родился мальчик – водянка яичек у новорожденных.
Встречается данное явление приблизительно у 10% новорожденных мужского пола, поэтому для того, чтобы адекватно реагировать на ситуацию, которая сложилась и знать, как можно помочь своему ребенку, давайте рассмотрим причины возникновения болезни, основные симптомы и возможные способы лечения.
Водянка яичек у новорожденных мальчиков – основные причины возникновения
Водянка яичка или водянка оболонок яичка имеет еще одно название — гидроцеле. При этом заболевании жидкость собирается в оболочках яичка, что приводит к увеличению мошонки и припухлости в паховой области.
Не следует поддаваться панике и чрезмерному волнению, если у вашего малыша выявили гидроцеле.
Основная причина болезни у новорожденных мальчиков – физиологическая.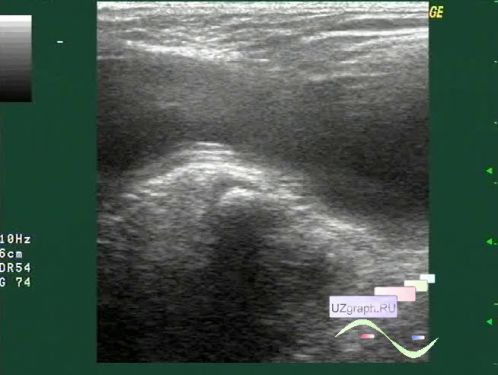 Водянка яичек у новорожденных может быть временным явлением и пропадает на протяжении первого месяца. Половые органы ребенка формируются еще в материнской утробе. Зарождение яичка у мальчика происходит за брюшиной, у почек. На последнем этапе формирования яичко с брюшной полости опускается в мошонку через вагинальный отросток. Оболочка яичка, когда оно опускается, тягет за собой и брюшину. Воронка, которая возникла, должна полностью закрыться к моменту рождения мальчика, но это происходит не всегда. Через эту воронку, которая не успела зарости, жидкость с брюшной полости протекает в оболочку яичка. Эта форма заболевания называется cоединительной водянкой яичка.
Водянка яичек у новорожденных может быть временным явлением и пропадает на протяжении первого месяца. Половые органы ребенка формируются еще в материнской утробе. Зарождение яичка у мальчика происходит за брюшиной, у почек. На последнем этапе формирования яичко с брюшной полости опускается в мошонку через вагинальный отросток. Оболочка яичка, когда оно опускается, тягет за собой и брюшину. Воронка, которая возникла, должна полностью закрыться к моменту рождения мальчика, но это происходит не всегда. Через эту воронку, которая не успела зарости, жидкость с брюшной полости протекает в оболочку яичка. Эта форма заболевания называется cоединительной водянкой яичка.
На протяжении первых месяцев жизни малыша в норме вагинальный отросток брюшины должен зарости, поетому сообщение оболочки яичка и брюшной полости прекратится и водянка пропадет.
Встречается также и изолированная водянка оболочек яичка, которая возникает, если жидкость окружает яичко, но не перетекает в в другие полости.
Могут наблюдаться и другие причины возникновения гидроцеле.
Причины возникновения водянки яичка у новорожденных:
— Незаростание вагинального отростка брюшины
— Травмы мошонки, которые возникли во время родов, которые приводят к развитию изолированной водянки яичка.
— К водянке яичек у детей до года может привести незрелость лимфатических сосудов яичек.
ВНИМАНИЕ!
Родители на всегда могут самостоятельно увидеть некоторые отклонения от нормы, поетому лучше проконсультироваться со специалистом.
Водянка яичек у новорожденных – симптомы заболевания
Водянку яичок у новорожденных врачи выявляют еще в роддоме.
Водянка яичка внешне являет собой эластическое, но в то же время плотное на ощупь образование. Зависимо от обьема жидкости, которая находиться в оболочке яичка, мошонка может быть достаточно больших размеров или быть немного увеличенной. Припухлость может быть как в области одного яичка, так и всей мошонки. Водянка может иметь вид песочных часов в случае, если жидкость попасть и в паховый канал. В области мошонки кожа остается подвижной.
Водянка может иметь вид песочных часов в случае, если жидкость попасть и в паховый канал. В области мошонки кожа остается подвижной.
Наличие водянки не причиняет болевых ощущений малышу и не мешает мочеиспусканию.
Водянка яичек у новорожденных – лечение и уход
Если у ребенка виявили водянку, то у родителей возникает вопрос «как лечить это заболевание»? Водянка у новорожденных может иметь два пути развития:
— Вагинальный отросток заростает сам и водянка проходит. В таком случае никакого дополнительного лечения не будет нужно, только наблюдение у врача-хирурга.
— Хирургическое вмешательство. Если не происходит полное срастание отростка, то в дальнейшем заболевание может привести к паховой грыже. Показанием к операции может быть возраст ребенка старше полтора года. Если водянка сохранилась до этого времени, то маловероятно, что она пройдет самостоятельно.
Основным заданием при уходе за ребенком со стороны родителей есть обязательное наблюдение за развитием гидроцеле.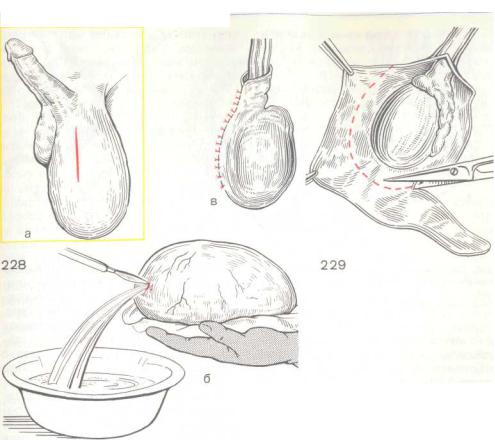 Нужно обязательно пройти осмотр у хирурга, возможно ребенку назначат ультразвуковое обследование.
Нужно обязательно пройти осмотр у хирурга, возможно ребенку назначат ультразвуковое обследование.
Таким образом, при выявлении водянки яичок у новорожденных, основная тактика лечения – выжидание.
В случае усложнений, выраженных явным болевым синдромом у ребенка и паховой грыжи, а также прогрессивного увеличения водянки яичек у новорожденных лечение состоит в проведении неотложной операции. Операции, которые выполняются по этому поводу, достаточно простые и безопасные, но у новорожденных ее выполняют в условиях стационара. Вся операция занимает менее 40 минут и проходит под общей анестезией.
Операции касательно гидроцеле обычно переносятся очень хорошо и взрослыми и детьми.
Воспользуйтесь советами, которые помогут благоприятно перенести послеоперационный период.
Советы по уходу за ребенком после операции:
- Не следует намачивать шов на протяжении 5-7 дней после проведения операции.
- Шов обрабатывают антисептическим средством (Бетадином и другими) после каждой смены подгузника.

- Если не было оговорено дополнительно, то нет необходимости ограничивать двигательную активность ребенка после операции. Если ребенок ведет себя неспокойно во время смены подгузников или в момент касания к мошонке, то можно использовать обезболивающие препараты за назначением врача. После операции на протяжении месяца обязательно посетите своего лечащего врача для осмотра.
Есть ли связь между возникновением водянки яичек у новорожденных и подгузником?
Хочется отметить, что часто молодая мама может услышать со стороны людей старшего поколения, что причиной водянки может у новорожденного может стать неправильно одет ребенку подгузник или сам факт его использования. Эта версия не имеет под собой оснований, поскольку возможные причины возникновения водянки яичек у новорожденных были рассмотрены выше. На основании этого можно подытожить, что водянка яичек и подгузники не связаны между собой.
ВАЖНО: использование подгузников не влияет на водянку яичек, а посетить хирурга стоит обязательно, поскольку не вовремя сделанная операция может привести к нарушению сперматогенеза и гормональной функции яичка, а это приводит к бесплодию. Подгузники вредят только в том случае, если они не отвечают размеру и тесные. Тесный подгузник может сдавливать яичка, тем самим нарушая отток крови и лимфы с них. Во время смены подгузника или пеленания старайтесь размещать мошонку выше, как бы подводя яичка вверх.
Подгузники вредят только в том случае, если они не отвечают размеру и тесные. Тесный подгузник может сдавливать яичка, тем самим нарушая отток крови и лимфы с них. Во время смены подгузника или пеленания старайтесь размещать мошонку выше, как бы подводя яичка вверх.
борется с водянкой? Как лечить водянку Fast
Водянка — это заболевание, распространенное среди аквариумных рыб, которое обычно определяется как симптом, а не реальная болезнь. Рыба с признаками водянки может страдать от основных проблем, которые необходимо решать отдельно, чтобы решить эту проблему. Вот что следует знать любителям рыбы о Dropsy.
Признаки и симптомы водянки
Определяющий симптом водянки — вздутие живота. Сам термин изначально использовался для описания отека, вызванного скоплением жидкости, в основном вдоль тканей и полостей тела.
Опухоль в основном находится в области живота, но это не всегда так. В некоторых случаях становятся очевидными другие симптомы, такие как появление сосновой шишки, где выступают чешуйки, анус становится опухшим, глаза выпячиваются, жабры бледнеют, а кал становится вязким.
Вы также заметите некоторые поведенческие изменения, такие как летаргия рыбы (большую часть времени прячется или остается на дне аквариума), нахождение у поверхности и явное отсутствие аппетита.
Обратите внимание, что эти симптомы прогрессируют. Это означает, что по мере развития состояния вы будете видеть все больше и больше из вышеперечисленных симптомов, начиная с появления анемии и потери цвета жабр. После этого брюшная полость начинает раздуваться, а пищеварительный тракт поражается, что мешает рыбе правильно переваривать пищу или выводить ее из организма.
Ранние предупреждающие признаки водянки
Зебра Данио с сильной водянкой
Как и все проблемы со здоровьем, водянку лучше всего лечить до того, как начнут проявляться физические симптомы.В это время у вас нет других признаков, кроме поведенческих изменений, которые можно легко заметить, если вы внимательно относитесь к своей рыбе.
В идеале лечение следует начинать на второй день, когда вы заметили какие-то проблемы с пищевыми привычками рыб.
Обычно рыба, страдающая водянкой, полностью перестает есть, часто прячется только в одной части аквариума и держится подальше от своих сверстников. Это отсутствие аппетита обычно длится два-три дня, прежде чем живот начинает опухать.
Затронутые виды рыб
Водянка не ограничивается определенными породами рыб. Вы обнаружите, что у любого вида, содержащегося в аквариуме, может развиться эта конкретная инфекция, хотя золотые рыбки, по-видимому, в основном подвержены этой проблеме. Учтите, однако, что рыбы с низким иммунитетом чаще страдают от этого состояния.
Если ваши домашние рыбки также постоянно находятся в состоянии стресса, водянка может проявиться более чем у одной из них в аквариуме. Как владелец, вы обязаны наблюдать за обитателями аквариума и следить за тем, чтобы не было факторов окружающей среды, которые могли бы вызвать эту проблему.
Что вызывает водянку у рыб?
Есть несколько возможных причин водянки, но основная проблема связана с вредными бактериями, которые приводят к инфекции. Инфекция захватывает рыб со слабой иммунной системой, ослабленное состояние часто вызвано следующими проблемами:
Инфекция захватывает рыб со слабой иммунной системой, ослабленное состояние часто вызвано следующими проблемами:
Температура
В аквариуме следует поддерживать температуру от 78 до 80 градусов по Фаренгейту — идеальную температуру для улучшения пищеварения рыб.
Обратите внимание, что это число может быть разным и зависит от вашей породы.В идеале вам следует изучить точные температурные предпочтения для ваших рыб и настроить аквариум на эти настройки. Таким образом, вы будете на 100% уверены, что окружающая среда нравится вашему питомцу.
Плохое качество воды
Плохое качество воды означает, что в воде плавают бактерии, которые подрывают иммунную систему и повышают вероятность водянки. К счастью, вы можете легко поддерживать качество воды, соблюдая правила гигиены.
Это включает в себя регулярную чистку фильтра для воды, использование подходящих чистящих средств для аквариума и, как правило, обеспечение сбалансированной среды в вашем аквариуме для надлежащего здоровья рыб.
Правильное питание
Конечно, не забывайте о возможности неправильного питания, которое обычно происходит из-за того, что вы скармливаете рыбу некачественным кормом. Убедитесь, что вы даете им одобренные бренды, добавив несколько свежих порций для улучшения здоровья.
В зависимости от вида рыб в вашем аквариуме, хороший корм в виде хлопьев для тропических рыб должен быть основным продуктом их рациона. Мы используем и рекомендуем TetraMin Tropical Flakes
.Хороший корм из свежих продуктов — это очищенный горох, подаваемый не реже двух раз в день.
Очищенный горох имеет правильную консистенцию и питательные вещества, чтобы ваша рыба была здоровой, особенно при водянке. Обратите внимание, что распорядок вашего кормления также играет важную роль. В идеале рыбу следует прогонять умеренно и не чаще двух раз в день.
Другими факторами, способствующими водянке, являются издевательства над другими рыбами, вызывающие стресс, а также любые физические травмы, которые могут быть у рыб. У недавно перенесенной рыбы также могут проявляться симптомы из-за стресса, связанного с перемещением в другой аквариум.
Как лечить водянку у рыб
Водянка — это не то, что можно вылечить мгновенно, учитывая, что для этого есть несколько возможных причин. Однако любители рыбы могут попытаться решить проблему и в конечном итоге вылечить заболевание.
Для рыб не редкость вылечиться от водянки, но это требует заботы и внимания со стороны владельца. При этом следующие шаги по уходу за рыбой, инфицированной водянкой.
Антибактериальные препараты
Самый быстрый и простой способ вылечить водянку у рыб — добавить в аквариум антибактериальное средство.API Melafix неизменно хорошо нам служил. Это один из наших секретов, которым мы любим делиться с новичками. Держите бутылку в шкафу, потому что никогда не знаете, когда она вам понадобится.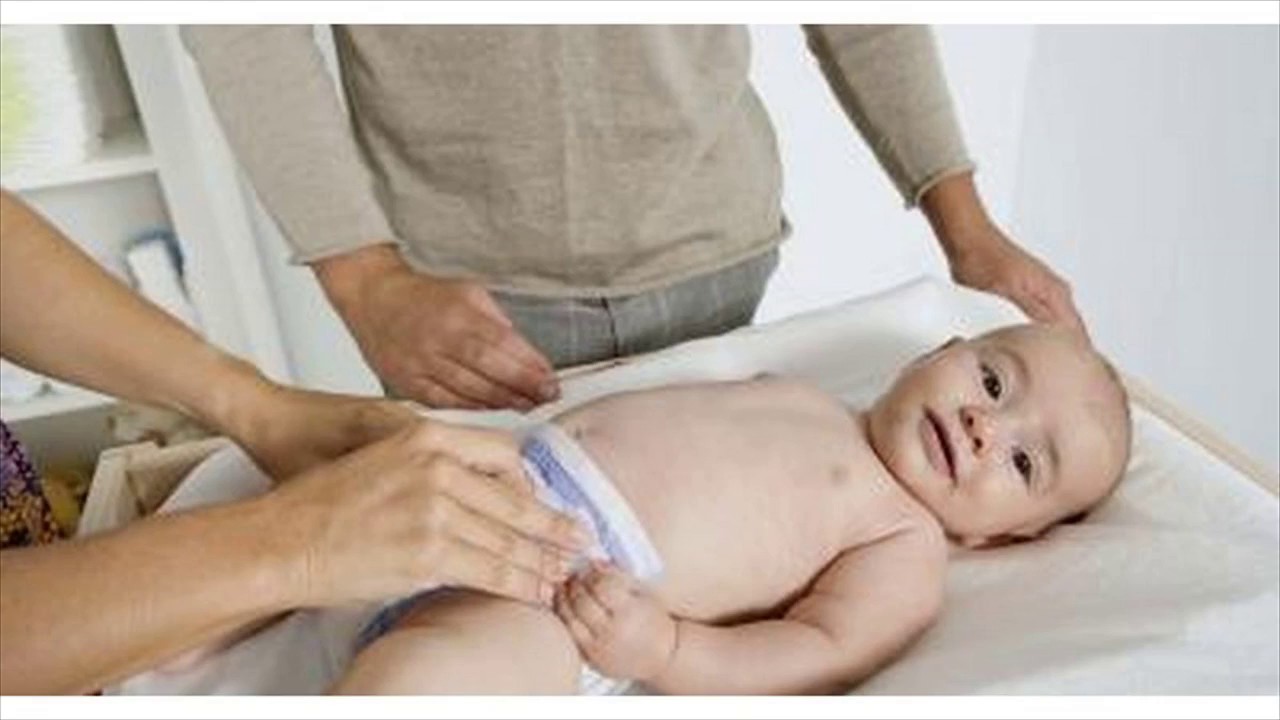
Chewy.com имеет функцию автосохранения, которая позволяет подписаться и экономить деньги на каждой доставке. Стоит проверить, чтобы у вас всегда был под рукой Melafix. Это действительно лучшее лекарство от всех болезней. (P.S. В настоящее время вы можете получить скидку 30% на свой первый заказ автосохранения)
Большинство распространенных болезней можно вылечить с помощью хорошей диеты, антибактериальных средств и правильных водных условий.Надеюсь, это руководство дало вам знания и вдохновение, необходимые для лечения водянки у рыб, а также для предотвращения ее повторения в будущем.
Поместите рыбу в карантин
Первый шаг в лечении водянки — карантин. Хотя это заболевание не всегда заразно, карантин зараженной рыбы — отличная мера предосторожности, чтобы убедиться, что никто из других не заразится.
Обработка соли
После того, как вы изолировали рыбу, самое время добавить немного соли в аквариум с зараженной рыбой.Основное правило гласит, что на каждый галлон воды нужно добавлять 1 чайную ложку соли. Регулярно меняйте воду, по-прежнему придерживаясь 1 чайной ложки на каждый 1 галлон, добавленный в емкость.
Регулярно меняйте воду, по-прежнему придерживаясь 1 чайной ложки на каждый 1 галлон, добавленный в емкость.
Лучшая соль для домашних аквариумов — это API Aquarium Salt (та, которую мы заказываем на Amazon, довольно дешево). Всегда полезно иметь под рукой, когда вы имеете дело с больной рыбой (что, к сожалению, происходит гораздо чаще, чем вы думаете).
Кормите рыбу здоровой диетой
Хорошая диета (наряду с идеальными водными условиями) — лучший способ предотвратить и лечить распространенные заболевания.Корм, которым вы кормите рыбу, будет зависеть от конкретного вида, но, как правило, основную часть рациона следует составлять из качественных хлопьевидных кормов или гранул с дополнительными добавками живых кормов, замороженных продуктов и овощей.
Отек | Бостонская детская больница
Что такое отек?
Отек — это отек тканей тела, вызванный скоплением жидкости, чаще всего в ступнях, лодыжках, лице, веках или животе.
Это может иметь множество причин, в том числе:
- слишком долго сидеть или стоять в одном положении
- есть соленую пищу
- некоторые лекарства
- солнечный ожог
Это также может быть симптомом более серьезного заболевания, например:
Каковы симптомы отека?
Симптомы могут включать:
- опухшие стопы
- опухшие лодыжки
- опухшее лицо или веки
- Вздутие живота
У вашего ребенка также могут быть один или несколько из следующих симптомов:
- усталость после минимальной активности, например подъема по лестнице
- прибавка в весе
- проблемы с дыханием
- кашель, усиливающийся ночью или в положении лежа (это может быть признаком острого отека легких или избыточной жидкости в легких, требующей неотложной помощи)
Что вызывает отек?
Поскольку с отеком связано множество состояний, он может иметь множество причин. Вот некоторые условия, которые могут вызвать отек:
Вот некоторые условия, которые могут вызвать отек:
Болезнь печени
Здоровая печень помогает регулировать уровень жидкости в организме. Если печень повреждена, возможно, она не сможет этого сделать, что приведет к скоплению жидкости.
Болезнь почек
Если у вашего ребенка заболевание почек, его почки могут не выводить достаточное количество жидкости из организма.
Болезнь сердца
Отек может вызывать несколько типов сердечных заболеваний, в том числе:
Поскольку сердце перекачивает кровь к органам, нарушение сердечной деятельности может вызвать отек несколькими способами:
- Если сердце вашего ребенка не перекачивает кровь эффективно, кровь может скапливаться в наиболее удаленных от сердца частях тела, например в ногах, лодыжках и ступнях.
- Это увеличивает давление на крошечные кровеносные сосуды, называемые капиллярами, которые могут начать пропускать кровь в близлежащие ткани, вызывая отек.
- Из-за плохой функции сердца почки ощущают меньше доступной жидкости крови и начинают экономить воду и натрий.

- Без достаточного кровоснабжения почки с трудом справляются со своей работой по избавлению организма от лишней жидкости.
- В конце концов, этот избыток жидкости накапливается в легких.
Как диагностировать отек?
Сам отек диагностировать несложно. Врач вашего ребенка спросит об их истории болезни, а также о привычках в еде и питье.
Врач осмотрит опухшие участки и проверит, выглядит ли кожа растянутой и блестящей, и может назначить некоторые лабораторные анализы. Сюда могут входить:
В некоторых случаях врач может также назначить визуализацию, например рентген грудной клетки, чтобы получить больше информации о том, что вызывает отек.
Как лечится отек?
Лечение основного заболевания вашего ребенка часто помогает избавиться и от отека. Медицинская бригада вашего ребенка также может порекомендовать:
- диуретики: лекарство, выводящее из организма лишнюю жидкость при мочеиспускании
- ограничение количества соли в воде ребенка, чтобы препятствовать задержке воды
- избегать очень высоких и очень низких температур и резких перепадов температуры
- Поднятие опухшей части тела над сердцем на короткий период времени
Как мы лечим отек
Наши педиатры из кардиологического центра Бостонской детской больницы, отделения нефрологии и отделения гастроэнтерологии, гепатологии и питания имеют большой опыт диагностики и лечения отеков у детей, независимо от их причины.
ЗА И ПРОТИВ мастурбации
УВАЖАЕМЫЙ ДР. РЕЙНИШ: Меня беспокоит моральная проблема мастурбации. Что говорит по этому поводу Библия?
УВАЖАЕМЫЙ ЧИТАТЕЛЬ! Когда упоминается христианское запрещение мастурбации, вполне вероятно, что история Онана (Бытие 38: 8-10) является источником. Однако многие исследователи Библии считают, что прерванный половой акт (извлечение полового члена из влагалища перед эякуляцией), а не мастурбация, был актом неповиновения Онана.
На протяжении многих лет так называемые «эксперты в области здравоохранения» неправильно связывали мастурбацию с такими заболеваниями, как гонорея, водянка, туберкулез и психические заболевания. У этих теорий нет абсолютно никаких фактов.
Мастурбация помогает людям узнать об их собственных индивидуальных реакциях, а также способствует здоровью половых органов и продолжительной сексуальной реакции у пожилых людей. И в наш век растущего числа заболеваний, передающихся половым путем, мастурбация является полностью безопасным сексуальным занятием.
Только вы можете решить, подходит ли вам мастурбация с моральной точки зрения.
УВАЖАЕМЫЙ ДР. РЕЙНИШ: Мне 14 лет, и у меня пенис 7 1/2 дюйма. Это так неловко, что я не буду принимать душ с другими парнями после тренировки по теннису, потому что они смеются надо мной. Что я могу сделать, чтобы остановить рост моего полового члена?
УВАЖАЕМЫЙ ЧИТАТЕЛЬ! Подростки внутри и снаружи раздевалки сравнивают себя с другими.
Но у каждого молодого человека свой график пубертатных изменений; 15 лет — это средний возраст, в котором мальчики достигают размеров половых органов взрослого человека.Однако многие мальчики достигают своего размера раньше (14 лет) или намного позже (18 лет). В отличие от развития половых органов, рост, рост волос на теле и рост мышц может продолжаться до 20 лет.
Итак, там, где вы, вероятно, уже достигли размера половых органов взрослого человека, у вас может быть друг, чей пенис и яички только начинают расти. Между прочим, исследователи обнаружили, что раннеспелые мальчики часто более уверены в себе, привлекательны, популярны и расслаблены со своими сверстниками, чем более поздние мальчики.
Между прочим, исследователи обнаружили, что раннеспелые мальчики часто более уверены в себе, привлекательны, популярны и расслаблены со своими сверстниками, чем более поздние мальчики.
Средний размер полового члена взрослого мужчины составляет от 5 до 7 дюймов. Чтобы получить приблизительный средний размер, исследователи принимают во внимание многие пенисы от 5 до 7 дюймов.
Вы говорите как совершенно здоровый молодой человек, который просто развился раньше, чем ваши друзья. Скоро остальные догонят, и дразнить прекратятся.
Лечение водянки мошонки в Ташкенте.
При водянке яичка у мальчиков наблюдается увеличение размера мошонки с одной или с обеих сторон.В случае сообщающегося гидроцеле увеличение мошонки носит преходящий характер; при изолировании увеличение мошонки происходит постепенно. Размер мошонки при водянке яичка у мальчиков может достигать гусиного яйца, а в запущенных случаях — головы ребенка. Сообщающаяся водянка яичка у мальчиков может иметь разный размер и напряжение в течение дня: набухание мошонки достигает наибольших размеров днем, когда ребенок двигается; ночью в положении лежа на спине опухоль может исчезнуть из-за опорожнения содержимого водяного мешка в брюшную полость.
Водянка яичка у мальчиков обычно безболезненна и без признаков воспаления. При вторичной инфекции гидроцеле может появиться болезненность, покраснение мошонки, озноб, повышение температуры тела, рвота. При накоплении большого количества жидкости у детей может быть затруднено мочеиспускание и может развиться острая задержка мочи. Дети постарше сообщают о неприятных ощущениях распирания, тяжести в паховой области и дискомфорте при ходьбе. Классификация водянки яичек зависит от причин, спровоцировавших образование патологии.Отек оболочек яичек бывает врожденным и приобретенным. Врожденное гидроцеле распознается примерно у восьмидесяти процентов младенцев. Причины образования водянки — сбой в развитии яичек. Яичко по мере роста ребенка из брюшной полости опускается по паховому каналу, который охватывает влагалищный отросток брюшины. В течение нескольких месяцев, если влагалищный отросток не разрастается, то жидкость из брюшной полости выливается в оболочки яичек.
ЛЕЧЕНИЕ
Отек оболочек яичек довольно часто встречается у новорожденных мальчиков и в большинстве случаев проходит самостоятельно в течение первого года жизни.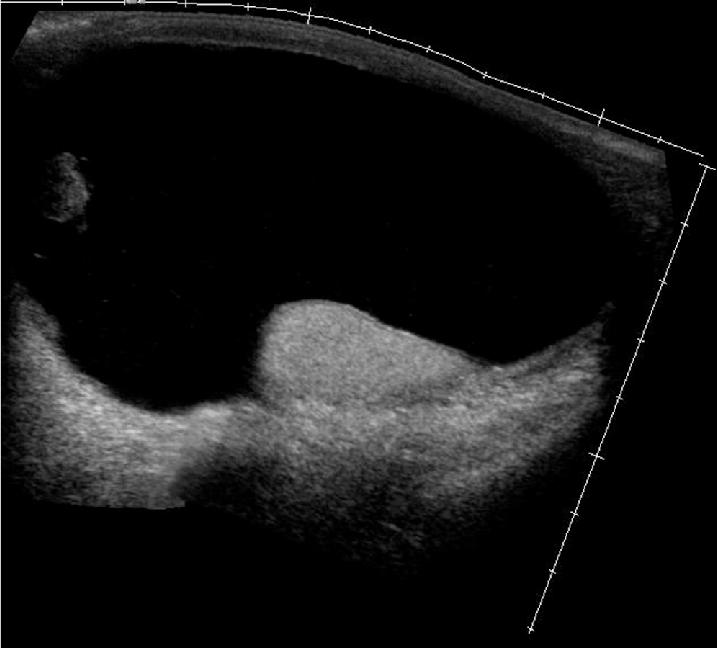 Если жидкость не уходит сама по себе, рекомендуется провести хирургическое лечение через 1 год 6 месяцев.
Если жидкость не уходит сама по себе, рекомендуется провести хирургическое лечение через 1 год 6 месяцев.
Если скопление жидкости в оболочках яичек происходит в возрасте 2-3 лет и старше, то, как правило, также показано хирургическое вмешательство. Кроме того, существует ряд показаний, по которым хирургическое вмешательство при водянке яичка проводится детям от 12 до 18 месяцев: присоединение оболочек яичка паховой грыжи к водянке, наличие слишком большого количества жидкости. в мошонке, что вызывает чрезмерное натяжение оболочек яичек, дискомфортные или болезненные ощущения в мошонке… Вмешательство проводится через небольшой разрез (2-3 см) в области паха. После оперативного лечения водянки яичка у ребенка рана ушивается, накладывается стерильная повязка. На животе нет рубцов. Остается незаметный рубец длиной 2 см. В среднем операция при водянке яичка у детей длится 35-60 минут.
Вы можете смело начинать лечение, которое мы проводим максимально быстро и качественно в Ташкенте. В клинике Gatling Med вы почувствуете уверенность в себе и своем здоровье!
В клинике Gatling Med вы почувствуете уверенность в себе и своем здоровье!
Кладбище старых болезней
Глобальное удвоение продолжительности жизни человека — самое важное, что когда-либо происходило, — было бы невозможно без значительных улучшений в нозологии , классификации болезней человека.В 1850 г. медицинская диагностика была в зачаточном состоянии, вскрытия были редкими, а достоверных данных было мало. Таким образом, нозология, созданная для переписи смертности 1850 года, была неизбежно примитивной: сообщалось, что 300000 американцев умерли 170 способами, многие из которых мы не смогли распознать, а некоторые даже не были смертельными. Абсцесс, язва, карбункул, судороги, сыпь, геморрой, спазмы, прорезывание зубов, теттер, молочница и глисты обычно не убивают. Скорее всего умерло людей с этих вещей, а не из их.Тем не менее, что меня привлекает в нозологии 1850 года, так это не ее медицинская точность, а то, что она раскрывает о людях, пытающихся дисциплинировать смерть по осторожным категориям. Безусловно, некоторые категории раскрывают больше о сборщиках данных, чем их мир. Независимые списки «менструации, избыток» и «менструации, подавление» показывают типично мужскую озабоченность и непонимание женской биологии. Однако другие категории раскрывают кое-что важное о девятнадцатом веке — например, тот факт, что многие люди умирали от простого дефицита витаминов.Во многих случаях смерть от черного языка, хлороза, желтухи, рахита, цинги и, возможно, даже употребления грязи можно было вылечить с помощью простых поливитаминов или более устойчивой и разумной диеты. Такие категории, как рак, «сердце, болезнь» и апоплексия (инсульт или аневризма) четко соответствуют нашему собственному пониманию того, как люди обычно умирают. Другие категории настолько загадочны, что их необходимо определить.
Безусловно, некоторые категории раскрывают больше о сборщиках данных, чем их мир. Независимые списки «менструации, избыток» и «менструации, подавление» показывают типично мужскую озабоченность и непонимание женской биологии. Однако другие категории раскрывают кое-что важное о девятнадцатом веке — например, тот факт, что многие люди умирали от простого дефицита витаминов.Во многих случаях смерть от черного языка, хлороза, желтухи, рахита, цинги и, возможно, даже употребления грязи можно было вылечить с помощью простых поливитаминов или более устойчивой и разумной диеты. Такие категории, как рак, «сердце, болезнь» и апоплексия (инсульт или аневризма) четко соответствуют нашему собственному пониманию того, как люди обычно умирают. Другие категории настолько загадочны, что их необходимо определить.
Глоссарий
абсцесс > Абсцесс или фурункул — припухшая, опухшая шишка, заполненная гноем.Абсцессы, обнаруженные как на внутренних органах, так и на внешней ткани, возникают по нескольким причинам, включая вирусные бактериальные инфекции и являются побочным эффектом или симптомом многочисленных заболеваний. В девятнадцатом веке типичные методы лечения включали припарки и прокалывание.
В девятнадцатом веке типичные методы лечения включали припарки и прокалывание.
апоплексия > Апоплексия — это инсульт или аневризма мозга, приводящие к спутанности сознания, потере сознания и частичному или полному параличу. По словам доктора девятнадцатого века Эгберта Гернси, болезнь наиболее распространена среди женщин, пожилых людей и людей с «толстым коротким телом, большой и короткой шеей, полнотой, темным, красным лицом.Он полагал, что приступ апоплексии может быть вызван резкими перепадами температуры, возбуждением, злоупотреблением алкоголем, наркотиками или, у мужчин, узким галстуком. Людям, страдающим апоплексическим приступом, велели снять тесную одежду, съесть красавку и вызвать врача. [1]
атрофия > Атрофия — это дегенерация тканей, мышц, органов или костей. Как широкая категория, это может относиться к таким разнообразным заболеваниям, как остеопороз, болезни сердца, заболевания щитовидной железы или менопауза. В результате старения, недоедания, болезни, болезни или других причин атрофия обычно прогрессирует постепенно и не всегда опасна для жизни.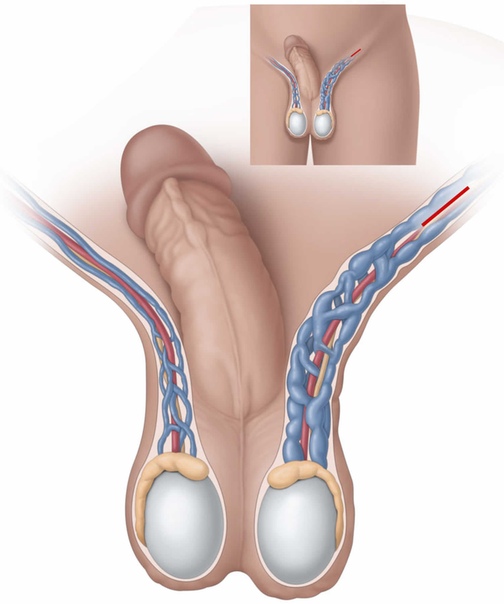 В девятнадцатом веке, A Dictionary of Practical Medicine рекомендовал восстанавливать «жизненную энергию» атрофированной части тела за счет улучшенного питания, тонизирующих порошков или кровотечений. В некоторых случаях атрофия считалась смертельным заболеванием, а в других — «естественным» компонентом старения. [2]
В девятнадцатом веке, A Dictionary of Practical Medicine рекомендовал восстанавливать «жизненную энергию» атрофированной части тела за счет улучшенного питания, тонизирующих порошков или кровотечений. В некоторых случаях атрофия считалась смертельным заболеванием, а в других — «естественным» компонентом старения. [2]
черный язык > Черный язык, как следует из названия, представляет собой темное изменение цвета языка, часто указывающее на брюшной тиф или дифтерию. Как очень заразная инфекция, люди с «черным языком» регулярно помещались в карантин.Согласно The American Journal Medical Sciences , лечение включало нитрат серебра и «столько бренди, сколько пациент может переварить». В конце девятнадцатого и начале двадцатого веков черный язык также мог быть признаком смертельной нехватки витаминов, обычно обнаруживаемой среди бедных младенцев и детей. Крупный рогатый скот тоже может умереть от черного языка. [3]
язвенная болезнь > Язвенная болезнь, обычно встречающаяся у младенцев и детей, представляет собой язву или язву в полости рта, расположенную на губах или во рту, которая может вызвать опухание десен и их отступление от зубов. Обычно это незначительная жалоба, лечение в девятнадцатом веке включало нанесение на язву нитрата серебра, сульфата меди, йода или, в устойчивых случаях, ртути. Врачи посоветовали кормящим женщинам, у которых периодически возникали язвы, отлучать ребенка от груди, чтобы получить облегчение.
Обычно это незначительная жалоба, лечение в девятнадцатом веке включало нанесение на язву нитрата серебра, сульфата меди, йода или, в устойчивых случаях, ртути. Врачи посоветовали кормящим женщинам, у которых периодически возникали язвы, отлучать ребенка от груди, чтобы получить облегчение.
язвенная сыпь > Язвенная сыпь — это форма скарлатины с изъязвлениями или гнилостным воспалением горла. Уильям Андрус Олкотт, который считается более распространенным среди детей, чем взрослых, описал это состояние как «очень тяжелое заболевание», нередко со смертельным исходом.«Врачи боятся этого почти так же, как оспы». Симптомы включали озноб, лихорадку, боль в горле и кожную сыпь. Лечение включало постельный режим, «бесплатные прохладительные напитки», «воздержание от животной пищи» или холодный компресс. [4]
карбункул > Карбункулы — это группа воспаленных, заполненных гноем бугорков на коже, которые больше, чем нарыв или абсцесс. Согласно A System of Surgery , карбункул, больший или эквивалентный по размеру человеческой руке, обычно образуется на шее, плечах, спине или ягодицах пациента. При раннем обнаружении врачи девятнадцатого века прокалывали карбункул с помощью «тенотомического ножа». Однако инфицированные карбункулы часто перерастали в гангрену, что приводило к ампутации или смерти. [5]
При раннем обнаружении врачи девятнадцатого века прокалывали карбункул с помощью «тенотомического ножа». Однако инфицированные карбункулы часто перерастали в гангрену, что приводило к ампутации или смерти. [5]
катар > Часто симптом простуды, сенной лихорадки, гриппа, стрептококковой ангины или инфекций носовых пазух; катар — воспаление дыхательных путей в горле, носу или рту, вызывающее скопление слизи и мокроты. Происходящий от греческого глагола, означающего «течь вниз», катар чаще всего относился к простуде в Америке девятнадцатого века.Согласно доктору Альфреду Катервуду из Лондона, изменения температуры или похолодания на самом деле не вызывали катара или простуды; вместо этого он считал, что виновата «влажность с холодом, миазмами, ядовитыми газами и неосязаемыми порошками». [6]
хлороз > Хлороз, или «зеленая болезнь», как ее называли в девятнадцатом веке, — это анемия, вызванная дефицитом железа. Согласно Homoeopathic Domestic Practice , хлороз часто возникал у девочек-подростков, молодых женщин или «иногда у молодых и нежных представителей мужского пола. Эгберт Гернси утверждал, что затрагивая самые богатые и бедные слои общества, «слуги, особенно повара, особенно подвержены этой болезни, но деликатные и инертные привычки богатых не реже приводят к этому недугу». Бледность, ломкость ногтей, опухшие лодыжки и нерегулярные менструации. Людям, страдающим хлорозом, рекомендовали придерживаться здоровой диеты, много заниматься спортом и подышать свежим морским воздухом. [7]
Эгберт Гернси утверждал, что затрагивая самые богатые и бедные слои общества, «слуги, особенно повара, особенно подвержены этой болезни, но деликатные и инертные привычки богатых не реже приводят к этому недугу». Бледность, ломкость ногтей, опухшие лодыжки и нерегулярные менструации. Людям, страдающим хлорозом, рекомендовали придерживаться здоровой диеты, много заниматься спортом и подышать свежим морским воздухом. [7]
хорея > Хорея, или «танец святого Вита», как он был известен в девятнадцатом веке, воздействует на нервную систему, вызывая внезапные неконтролируемые движения лица и конечностей.Сегодня хорею диагностируют как болезнь Хантингтона или другое генетическое неврологическое заболевание. В 1840-х годах в London Medical Gazette говорилось, что «эмоции разума влияют на ту часть мозга, которая наиболее близко связана с точками имплантации слухового и зрительного нервов». [8]
круп > Обнаруженный у младенцев и детей в возрасте до пяти лет, круп, также известный как cynanche trachealis, представляет собой инфекцию, которая приводит к отеку гортани и закупорке верхних дыхательных путей, вызывая одышку или даже удушье. Обозначается хриповатым дыханием и кашлем, который по звуку похож на лай собаки или тюленя, жертва испытывает сильные, спорадические приступы кашля и одышки по ночам. В девятнадцатом веке тяжелые случаи заканчивались смертью, и, согласно Homoeopathic Domestic Practice , «мать, которая с горькой агонией наблюдала за ужасной борьбой своего ребенка, вздыхает с облегчением, когда делает последний вздох, и когда выражение страдания меняется на сладкое спокойствие смерти, она знает, что страдания закончились, и ее малыш отдыхает.”[9]
Обозначается хриповатым дыханием и кашлем, который по звуку похож на лай собаки или тюленя, жертва испытывает сильные, спорадические приступы кашля и одышки по ночам. В девятнадцатом веке тяжелые случаи заканчивались смертью, и, согласно Homoeopathic Domestic Practice , «мать, которая с горькой агонией наблюдала за ужасной борьбой своего ребенка, вздыхает с облегчением, когда делает последний вздох, и когда выражение страдания меняется на сладкое спокойствие смерти, она знает, что страдания закончились, и ее малыш отдыхает.”[9]
слабость > Слабость указывает на временную или хроническую слабость тела и является признаком различных физических и психических заболеваний. Часто ассоциируемый с пороком или моральной неудачей в девятнадцатом веке, один моралист предупреждал «Молодость и мужество» от слабости, которая могла быть результатом генетики, «перенапряжения энергии», «нежелательных привычек», «болезни наглости», возраста, брака и т. Д. или «нервные» состояния. Это широко распространенное заболевание, которое, как утверждается, вызвано современностью, в той или иной степени затронуло «большинство людей».[10]
Это широко распространенное заболевание, которое, как утверждается, вызвано современностью, в той или иной степени затронуло «большинство людей».[10]
поедание грязи > Поедание грязи, которое теперь обозначается как geophagia или pica, является симптомом анемии, внутренних паразитов, дисбаланса витаминов или минеральной недостаточности. Вместо того, чтобы глотать любую грязь, южане употребляли «белую грязь», которая на самом деле представляет собой каолин, вещество из меловой глины, используемое при производстве бумаги и красок. В 1860-х годах Остин Флинт описал поедание грязи как «болезненную привычку, которая в значительной степени преобладает среди негров с плантаций в Южных штатах.«Чтобы они не поедали грязь, Флинт рекомендовал приковывать рабов цепями к дощатым полам или заткать рот железными или оловянными масками для лица. Бедные белые южане также употребляли грязь в конце девятнадцатого и двадцатого веков, и, согласно исследованию 1894 года, двадцать шесть процентов пациентов доктора Сандвита признались в «земном голоде». [11]
[11]
водянка > Водянка, отек, вызванный скоплением жидкости, является симптомом заболевания почек или застойной сердечной недостаточности и может поражать нижние отделы насекомых, брюшную полость или грудную полость.По словам автора середины девятнадцатого века Горацио Гуддея, более половины смертей от водянки можно было предотвратить с помощью «хорошего воздуха; подходящая одежда и укрытие от сырости, холода и жары; чистота, правильное питание; упражнение; отдых; и правильное соблюдение субботы ». Другие методы лечения включали аспис-мел, мышьяк, наперстянку, морозник, дулькамару и кроталус. Случаи водянки часто были смертельными, и врачи рекомендовали откачать жидкость, чтобы облегчить страдания пациента и продлить жизнь.
рожа > Рожа, также известная как огонь или роза Святого Антония, представляет собой бактериальную инфекцию кожи, вызывающую жар, покраснение, отек, воспаление и ощущение жжения. В девятнадцатом веке врачи считали новорожденных, алкоголиков и женщин в период менструации наиболее подверженными этому заболеванию.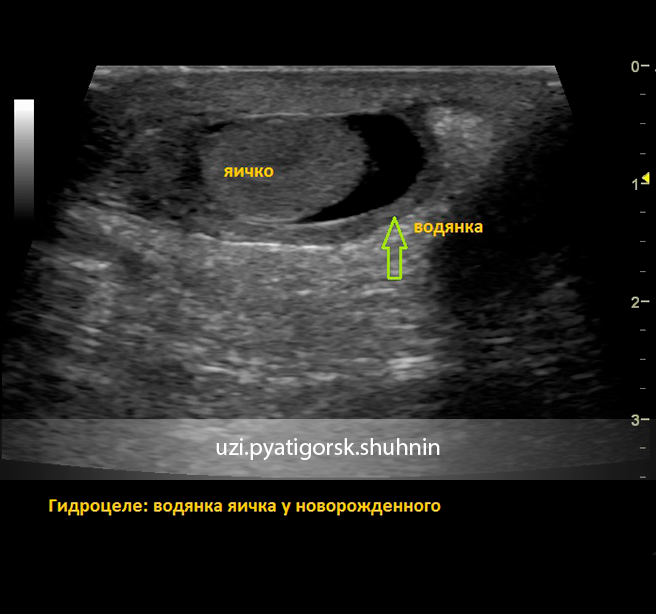 Лечение включает кровотечение, диету на основе овощей и свежий воздух, а также дозы аконита, красавки и rhus. У людей рожистое воспаление обычно не приводит к летальному исходу, хотя часто приводит к летальному исходу для свиней.[12]
Лечение включает кровотечение, диету на основе овощей и свежий воздух, а также дозы аконита, красавки и rhus. У людей рожистое воспаление обычно не приводит к летальному исходу, хотя часто приводит к летальному исходу для свиней.[12]
желчная лихорадка > Желчная лихорадка — это лихорадка неуточненной формы, вызывающая тошноту и рвоту. На юге девятнадцатого века желтая лихорадка и желчная лихорадка часто возникали в рамках одних и тех же эпидемий и изучались вместе. Согласно Homoeopathic Domestic Practice «это эндемическая лихорадка теплого климата, особенно там, где болотистая почва, новая страна и богатая растительность». Юг, особенно «очень нездоровое» побережье Южной Каролины, считалось рассадником желчной лихорадки.Часто смертельное лечение желчной лихорадки включало в себя «водное лечение», ипекакуу, чтобы вызвать рвоту, или аконит, чтобы уменьшить боль и воспаление. [13]
катаральная лихорадка > Катаральная лихорадка — вирусное заболевание, вызывающее чихание, кашель, лихорадку и ломоту в теле; сегодня поставили бы диагноз «грипп». Предполагается, что причиной этого является влажная или холодная погода, Франц Хартманн рекомендовал «отдохнуть у очень теплой печи» и принять дозу «nux», «мышьяк» или «rhus». Даже в девятнадцатом веке большинство людей выздоравливали от катаральной лихорадки в течение нескольких дней или недель.[14]
Предполагается, что причиной этого является влажная или холодная погода, Франц Хартманн рекомендовал «отдохнуть у очень теплой печи» и принять дозу «nux», «мышьяк» или «rhus». Даже в девятнадцатом веке большинство людей выздоравливали от катаральной лихорадки в течение нескольких дней или недель.[14]
корабельная лихорадка > Корабельная лихорадка или эпидемический сыпной тиф — это бактериальная инфекция, передающаяся вшами и блохами. Обычные в переполненных антисанитарных условиях, корабли девятнадцатого века оказались идеальным рассадником, и в 1850 году Генри Графтон Кларк сообщил, что корабельная лихорадка «наблюдалась на борту эмигрантских судов, в карантинных больницах и среди эмигрантов, только что прибывших из Европы. ” Рассказывая о тяжелом положении жертвы-иммигранта, Кларк заключает, что «это знакомо по лачугам и плохо осушаемым и вентилируемым домам бедняков и несчастных.Он проходит мимо бедного эмигранта, ищущего на гостеприимном берегу убежища от своих бед; он растрачивает его силы на длинном переходе и, наконец, своей демонической хваткой толкает его в глубокий и печальный океан или только избавляет его от этого, чтобы он мог найти лишь « гостеприимную могилу » на берегу страны его самых горячих надежд и ожиданий ». Лечение включало чистоту, вентиляцию, «Дуврский порошок» и дозу камфоры, нитратного спирта или «ликвора ацетатного аммиака».По словам врачей девятнадцатого века, те, кто вылечился от корабельной лихорадки, часто испытывали приступы бреда во время болезни. [15]
Лечение включало чистоту, вентиляцию, «Дуврский порошок» и дозу камфоры, нитратного спирта или «ликвора ацетатного аммиака».По словам врачей девятнадцатого века, те, кто вылечился от корабельной лихорадки, часто испытывали приступы бреда во время болезни. [15]
свищ > Свищ — это аномальное соединение между двумя эпителиализированными поверхностями, такими как вены, нос, ухо, печень, кишечник, прямая кишка, мочевыводящие пути и женские репродуктивные органы. Обостренные повторными беременностями и родами щипцами, женщины девятнадцатого века страдали пузырно-влагалищными свищами. У мужчин чаще были анальные свищи.Обычно свищи были незначительными жалобами, и пациенты в качестве лечения получали зондирование пораженной части тела, принимали слабительное, наносили цинковую мазь или, в более крайних случаях, хирургическое вмешательство. [16]
fluor albus > Fluor albus или бели — белые молочные выделения из влагалища, свидетельствующие о нормальных гормональных изменениях или инфекции. Согласно Homoeopathic Domestic Practice Эгберта Гернси, это состояние было вызвано подавлением менструации, запором, родами, «бесплатным употреблением чая и кофе», «чрезмерным сексуальным потаканием» и «частым деторождением».«Женщины из высшего сословия,« ум, возбужденные роскошью и стимуляторами стола, волнениями в бальном зале или театре, а также светящимися, а иногда и нечистыми страницами определенного класса художественной литературы »считались особенно восприимчивыми к fluor albus . Лечение включало ежедневные упражнения, прием внутрь сульфата цинка или нитрата серебра и введение холодной воды во влагалище. [17]
Согласно Homoeopathic Domestic Practice Эгберта Гернси, это состояние было вызвано подавлением менструации, запором, родами, «бесплатным употреблением чая и кофе», «чрезмерным сексуальным потаканием» и «частым деторождением».«Женщины из высшего сословия,« ум, возбужденные роскошью и стимуляторами стола, волнениями в бальном зале или театре, а также светящимися, а иногда и нечистыми страницами определенного класса художественной литературы »считались особенно восприимчивыми к fluor albus . Лечение включало ежедневные упражнения, прием внутрь сульфата цинка или нитрата серебра и введение холодной воды во влагалище. [17]
подагра > Обычно подагра не представляет угрозы для жизни. Это форма артрита, вызванная накоплением мочевой кислоты в суставах.По словам доктора Уильяма Харви, подагра — это «наследство людей, вышедших из среднего возраста» и возникшая «из-за чрезмерного количества хорошей жизни, малоподвижного образа жизни и умственных занятий». Заболевание было похоже на ревматизм, но часто более остро и чаще поражало более мелкие суставы. «Применять . . . Поверните винт к большому пальцу и поворачивайте его до тех пор, пока боль не станет настолько сильной, насколько это возможно, и это будет ревматизм. А теперь сделайте еще один поворот, и у вас подагра », — утверждает« джентльмен »в Homoeopathic Domestic Practice .[18]
«Применять . . . Поверните винт к большому пальцу и поворачивайте его до тех пор, пока боль не станет настолько сильной, насколько это возможно, и это будет ревматизм. А теперь сделайте еще один поворот, и у вас подагра », — утверждает« джентльмен »в Homoeopathic Domestic Practice .[18]
геморрой > Геморрой, также известный как геморрой, представляет собой увеличенные опухшие вены в анусе и прямой кишке, которые вызывают кровотечение. Даже в девятнадцатом веке люди на самом деле не умирали от геморроя, но диагноз иногда фигурирует в свидетельствах о смерти в качестве причины смерти. Как отмечали врачи в «Циклопедии практической медицины », «люди, страдающие геморроем, обычно умирают от какой-либо другой жалобы, которая является неотложной и заметной.. . . привлекает внимание при жизни и при патологоанатомическом исследовании ». [19]
крапивница > Крапивница, также известная как cynanche trachealis в девятнадцатом веке, представляет собой раковую сыпь, приводящую к зудящим, красным или бледным рубцам на теле.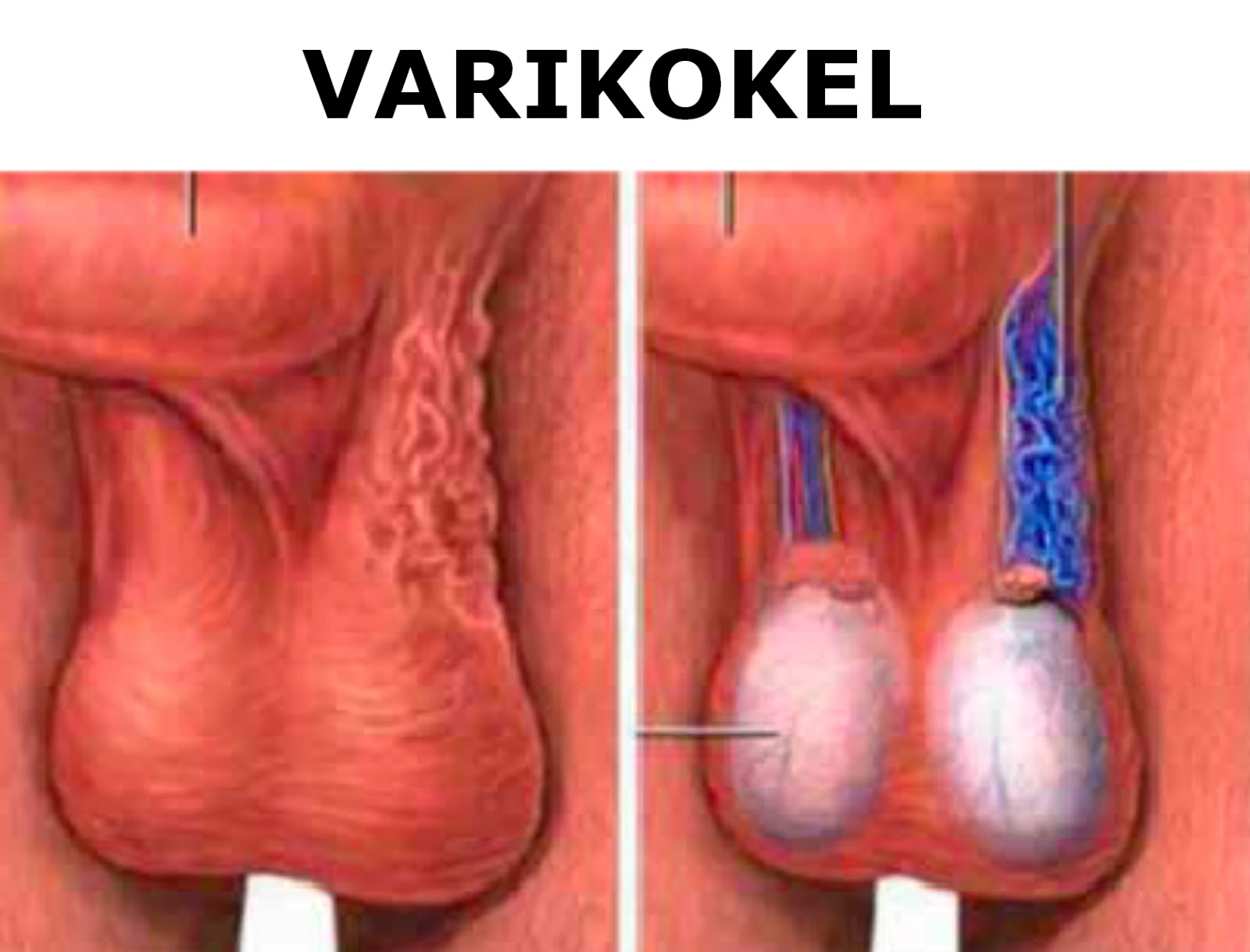 Хотя крапивница обычно считалась причиной смерти младенцев и детей девятнадцатого века, на самом деле она была симптомом других смертельных заболеваний, таких как переворот. [20]
Хотя крапивница обычно считалась причиной смерти младенцев и детей девятнадцатого века, на самом деле она была симптомом других смертельных заболеваний, таких как переворот. [20]
коклюш > Коклюш, известный в двадцать первом веке как коклюш, представляет собой инфекцию дыхательных путей, вызывающую жар, головную боль, заложенность носа и сильный, похожий на коклюш кашель.В девятнадцатом веке считалось, что девочки более подвержены коклюшу, чем мальчики. Говорят, что во время приступов кашля дети испытывают «сильную боль и беспокойство». Коклюш считался потенциально смертельным, если он длился более четырех недель. [21]
гидроцефалия > Часто возникающая у младенцев и детей гидроцефалия или «водный удар» — это накопление жидкости глубоко в головном мозге. Симптомы включали головную боль, рвоту, утомляемость, лихорадку и, на последних стадиях болезни, судороги, потерю сознания и смерть.Лечение включало холодные компрессы на голову и прием аконита или красавки. Чрезвычайно смертоносная для XIX века гидроцефалия «больше убивает, чем восстанавливает». [22]
Чрезвычайно смертоносная для XIX века гидроцефалия «больше убивает, чем восстанавливает». [22]
водобоязнь > водобоязнь — это бешенство. После укуса инфицированного животного у пациента постепенно, в течение недель или месяцев, развивается воспаление возле укуса, открытая рана, боль в груди, изжоге, избыточное выделение слюны и скованность в шее и горле. Согласно гомеопатической домашней практике, у пациента затем развился изможденный вид с «запавшими, но все еще блестящими» глазами, «бред блуждающего или жестокого характера» и «постоянная склонность к укусу.Гидрофобия была «одной из самых страшных и мучительных болезней, когда-либо зарегистрированных, и что еще больше усиливает ужас, вызванный ее названием, но пока еще очень мало успеха в ее лечении». В большинстве случаев водобоязнь приводила к смерти, «долгожданному посланнику, чтобы избавить бедную жертву его пыток». [23]
грипп > Грипп, или катаральная лихорадка, как ее также называли в девятнадцатом веке, представляет собой вирусное заболевание, вызывающее чихание, кашель, лихорадку и ломоту в теле. По словам доктора Томаса Харрисона Йомена, у пациентов «настроение подавлено почти до состояния меланхолии; ум отвлекается от всякой приятной или социальной идеи; . . … характер раздражителен, сварлив и недоволен, а инвалид заботится только о том, чтобы укутаться в свои собственные страдания и самое теплое одеяло, которое он может найти ». В девятнадцатом веке лечение включало в себя питательную диету, а также дозу камфоры, мышьяка или ртути. Большинство людей выздоравливают от гриппа в течение нескольких недель, но тяжелые случаи могут привести к летальному исходу.[24]
По словам доктора Томаса Харрисона Йомена, у пациентов «настроение подавлено почти до состояния меланхолии; ум отвлекается от всякой приятной или социальной идеи; . . … характер раздражителен, сварлив и недоволен, а инвалид заботится только о том, чтобы укутаться в свои собственные страдания и самое теплое одеяло, которое он может найти ». В девятнадцатом веке лечение включало в себя питательную диету, а также дозу камфоры, мышьяка или ртути. Большинство людей выздоравливают от гриппа в течение нескольких недель, но тяжелые случаи могут привести к летальному исходу.[24]
невоздержание > Воздержание — это отсутствие сдержанности и умеренности, которое в девятнадцатом веке чаще всего применялось к алкоголикам или пьяницам. Хеман Хамфри объявил в 1813 году, что на протяжении большей части девятнадцатого века невоздержанные люди считались грехом и моральным недостатком, путешествуя по «большой дороге в ад». Реформаторы девятнадцатого века объявили невоздержанность не только заболеванием, но и социальным недугом, способствующим социальному насилию, разводам, бедности и самоубийствам. Лечение несдержанности значительно варьировалось, и пациентам, особенно тем, кто был помещен в лечебные учреждения из-за их состояния, рекомендовали посещать церковь, молиться, воздерживаться от крепких напитков и придерживаться вина или эля. [25]
Лечение несдержанности значительно варьировалось, и пациентам, особенно тем, кто был помещен в лечебные учреждения из-за их состояния, рекомендовали посещать церковь, молиться, воздерживаться от крепких напитков и придерживаться вина или эля. [25]
желтуха > Желтуха, вызванная избытком билирубина в кровотоке, представляет собой пожелтение кожи и глаз, от которого страдают младенцы, дети и взрослые. Это может быть симптомом множества заболеваний, включая печеночную недостаточность, проблемы с желчным пузырем, рак поджелудочной железы, алкоголизм, брюшной тиф, холеру, дизентерию или укус змеи.Желтуха редко убивает, но в девятнадцатом веке желтуху можно было назвать причиной смерти. В этих случаях более вероятно, что желтуха была симптомом смертельной болезни, а не реальной причиной смерти.
проказа > Проказа, называемая в двадцать первом веке «болезнью Хансена», представляет собой долговременную бактериальную инфекцию, вызывающую обезображивающие язвы и повреждение нервов. Сегодня болезнь поддается лечению, но в девятнадцатом веке лекарства не было.Согласно New York Medical Journal , проказа была чрезвычайно заразной и «вся история проказы». . . отмечает его как болезнь, которая распространилась через человеческое общение и распространила свои разрушения, поскольку человеческое средство передвижения, человек, перенесло ее из одной страны в другую ». Врачи рекомендовали карантин, прогулки на свежем воздухе и свежий воздух. В девятнадцатом и двадцатом веках на Гавайях, на острове Калаупапа, существовала колония прокаженных. [26]
Сегодня болезнь поддается лечению, но в девятнадцатом веке лекарства не было.Согласно New York Medical Journal , проказа была чрезвычайно заразной и «вся история проказы». . . отмечает его как болезнь, которая распространилась через человеческое общение и распространила свои разрушения, поскольку человеческое средство передвижения, человек, перенесло ее из одной страны в другую ». Врачи рекомендовали карантин, прогулки на свежем воздухе и свежий воздух. В девятнадцатом и двадцатом веках на Гавайях, на острове Калаупапа, существовала колония прокаженных. [26]
уродство > Уродство — это физическое уродство, которое может поражать любую часть тела, включая, помимо прочего, уши, пальцы ног, пальцы рук, конечности, прямую кишку, анус или репродуктивные органы.В девятнадцатом веке эти случаи могли быть вызваны несчастным случаем, но более вероятно, что они были результатом врожденного дефекта или генетического состояния. Тяжесть и лечение зависели от пораженной части тела. Например, случаи мальформации прямой кишки или ануса чаще всего возникали у мужчин, лечились путем прокалывания пораженного участка и часто заканчивались смертельным исходом. С другой стороны, уродства пальцев ног или стопы вызывали уродство, но редко приводили к смерти. [27]
Например, случаи мальформации прямой кишки или ануса чаще всего возникали у мужчин, лечились путем прокалывания пораженного участка и часто заканчивались смертельным исходом. С другой стороны, уродства пальцев ног или стопы вызывали уродство, но редко приводили к смерти. [27]
mania-a-potu > Mania-a-potu, также известная как «мания от алкоголя», «мозговая лихорадка пьяниц» или «белая горячка», — это психическое заболевание, вызванное употреблением алкоголя.Сегодня это состояние было бы просто обозначено как алкоголизм или абстинентный синдром. Согласно журналу Journal of Nervous and Mental Disease , симптомы включают «манию», период делирия после употребления алкоголя или сильного желания выпить. По словам Сэмюэля Генри Диксона, мания-поту начинается с тяги к алкоголю, рвоты, нерегулярного испражнения и «зловонного дыхания». На последних стадиях «пациент блуждает; он бормочет бессвязно и с непрекращающимся беспокойством; или если он в изнеможении погружается в кратковременный и беспокойный сон, начинает с ужаса, и его невозможно успокоить. Эдгар Аллен По описал это состояние как десятидневный период «галлюцинаций, возникших в результате приступа», во время которого он перенес «ужасные невыразимые муки». Элементы медицины утверждали, что мужчины в этом состоянии имеют предрасположенность к самоубийству. [28]
Эдгар Аллен По описал это состояние как десятидневный период «галлюцинаций, возникших в результате приступа», во время которого он перенес «ужасные невыразимые муки». Элементы медицины утверждали, что мужчины в этом состоянии имеют предрасположенность к самоубийству. [28]
маразм > Обычно маразм возникает у младенцев и детей раннего возраста, это недоедание, приводящее к истощению, и может быть либо независимой причиной смерти, либо симптомом другого смертельного заболевания.Пациенты теряют желание есть, их рвет после еды, они «истощаются» и умирают. В девятнадцатом веке симптомы можно было облегчить с помощью питательного супа, вина или «овощных тонизирующих средств», но врачи не могли «вылечить болезнь, поскольку это естественная болезнь смерти». [29]
Избыток менструаций > Избыток менструаций, известный в двадцать первом веке как меноррагия, представляет собой гормональный дисбаланс, вызывающий длительную менструацию или сильное кровотечение.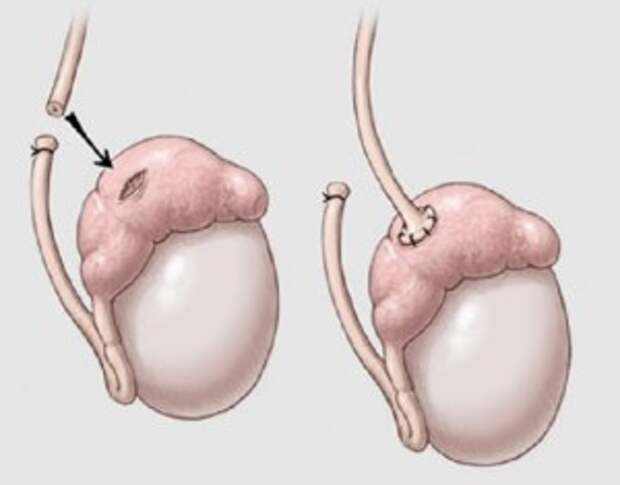 Согласно «О лечении кожных заболеваний» , избыток менструаций был вызван «заболеванием половых органов», «непривычным раздражителем» или «избыточным» половым актом.Рекомендуемым лечением было воздержание от сексуальной активности на «сезон», а затем «умеренное ее использование». Лечение было «несовершенным», если «брак бесплоден, особенно в тех, в которых из-за несоответствия года или конституционной слабости со стороны мужа действие было совершено несовершенно». Проститутки девятнадцатого века испытывали это состояние из-за «постоянного чрезмерного возбуждения своих половых органов». [30]
Согласно «О лечении кожных заболеваний» , избыток менструаций был вызван «заболеванием половых органов», «непривычным раздражителем» или «избыточным» половым актом.Рекомендуемым лечением было воздержание от сексуальной активности на «сезон», а затем «умеренное ее использование». Лечение было «несовершенным», если «брак бесплоден, особенно в тех, в которых из-за несоответствия года или конституционной слабости со стороны мужа действие было совершено несовершенно». Проститутки девятнадцатого века испытывали это состояние из-за «постоянного чрезмерного возбуждения своих половых органов». [30]
подавление менструаций > Подавление менструаций, известное как аменорея или агонисты Gn Rit в двадцать первом веке, вызвано гормональным дисбалансом, беременностью или началом менопаузы.После нескольких месяцев подавления женщины стали бледными, «ослабевшими» и имели «серию нервных симптомов». Согласно О болезнях, свойственных женщинам , внезапное подавление менструации было вызвано воздействием холода, сырости или недержания мочи. сильное душевное беспокойство и внезапный испуг ». Лечение включало вино, колоцинт и каломелевые таблетки,« дуврский порошок », лауданум, кровотечение и компресс из« теплых маковых головок »в брюшную полость. В девятнадцатом веке подавление менструации появилось как средство причина смерти.[31]
сильное душевное беспокойство и внезапный испуг ». Лечение включало вино, колоцинт и каломелевые таблетки,« дуврский порошок », лауданум, кровотечение и компресс из« теплых маковых головок »в брюшную полость. В девятнадцатом веке подавление менструации появилось как средство причина смерти.[31]
отравление ртутью > Считается токсичным для нервной, пищеварительной и иммунной систем, ртуть вызывает тремор, язвы во рту, потерю периферического зрения, опухшие десны, мышечную слабость, нарушения речи, проблемы с памятью, потерю движений и смерть. Ртуть, которую в девятнадцатом веке часто запрещали в малых дозах как лекарство, была легкодоступным веществом, которое считалось полезным для лечения. Легкие симптомы заболевания включали затрудненное глотание и металлический привкус.Согласно «Трактат о терапии », у людей с крайними случаями избыточного отравления ртутью наблюдалось расшатывание зубов, гангрена, кровотечения изо рта, и «в некоторых случаях наступала смерть или выздоровление сопровождалось отвратительными или очень неудобная деформация ». [32]
[32]
молочная болезнь > Сегодня считается крайне редкой формой пищевого отравления. Молочная болезнь вызывается употреблением молока коровы, проглотившей белую змею.В начале 1800-х годов это состояние было известно как «загадочная болезнь» или «болезнь желудка» и было чрезвычайно смертельным. Часто эпидемия поражает южные и западные общины, многие сельские семьи заболевают примерно в одно и то же время. Согласно A Kentucky Sampler , симптомы включали тошноту, головокружение, рвоту, опухший язык и, прямо перед смертью, «выраженный запах изо рта и мочи». Лечение обычно включает опиум, бренди, древесный уголь, стрихнин или кровопускание.Только в конце 1910-х — начале 1920-х годов врачи поняли, что белая змея вызывает молочную болезнь. [33]
умерщвление > умерщвление, разрушение, дегенерация части тела, является симптомом гангрены или неуточненной инфекции. Часто происходящее после травмы, операции или обморожения, умерщвление приводит к тому, что пораженная конечность «становится довольно холодной» и приобретает «коричневый, бледно-лиловый или черный цвет», поскольку «кожа шарфа поднимается вверх в небольших опухолях из-за газа, который образуется. высвобождается из-за разлагающейся плоти; появляется очень неприятный запах.В девятнадцатом веке единственным вариантом лечения часто была ампутация, которая могла продлить жизнь или вызвать шок и смерть. [34]
высвобождается из-за разлагающейся плоти; появляется очень неприятный запах.В девятнадцатом веке единственным вариантом лечения часто была ампутация, которая могла продлить жизнь или вызвать шок и смерть. [34]
невралгия > Также известная как «tic douloureux», невралгия представляет собой колющую или жгучую боль вдоль нерва и является признаком старения, рассеянного склероза, рака, опоясывающего лишая или инфекции. Согласно журналу Godey’s Magazine , боль была «пронизывающей, пронзительной болью самого сильного и мучительного характера». Причины болезни включали воздействие сырости или холода, и «таким образом, поездка по железной дороге оказалась плодородным источником невралгических заболеваний.Лечение включало теплый компресс, «снятие». . . на сухой теплый воздух »или дозу хлороформа, карбоната железа или кротонового масла. Когда пациенты страдали невралгией, их считали более восприимчивыми к другим состояниям, включая расстройства желудка и «психическое беспокойство» [35]
.
онанизм > Онанизм, мастурбация или эякуляция вне влагалища считались болезнью или моральным недостатком в Америке девятнадцатого века. Согласно Ветхому Завету, Онан вынул свой пенис перед эякуляцией и «пролил свое семя на землю»; это состояние было названо в честь «Греха Онана».В середине девятнадцатого века считалось, что это трудно вылечить, и доктор Джон Хилтон не знал «другого способа предотвратить онанизм, кроме как свободно образовывать волдыри на пенисе, чтобы сделать его таким болезненным и болезненным, что к нему нельзя прикоснуться без боли. . » Посмеиваясь над этим заболеванием, Марк Твен в своей книге «Мысли о науке об онанизме» заключает: «Если вы вынуждены рисковать своей жизнью сексуально, не играйте слишком много в одиночку. Когда вы чувствуете революционный подъем в своей системе, опустите свою Vendome Column каким-нибудь другим способом, а не рывком.”[36]
парамения > Парамения — это нерегулярные или ненормальные менструации.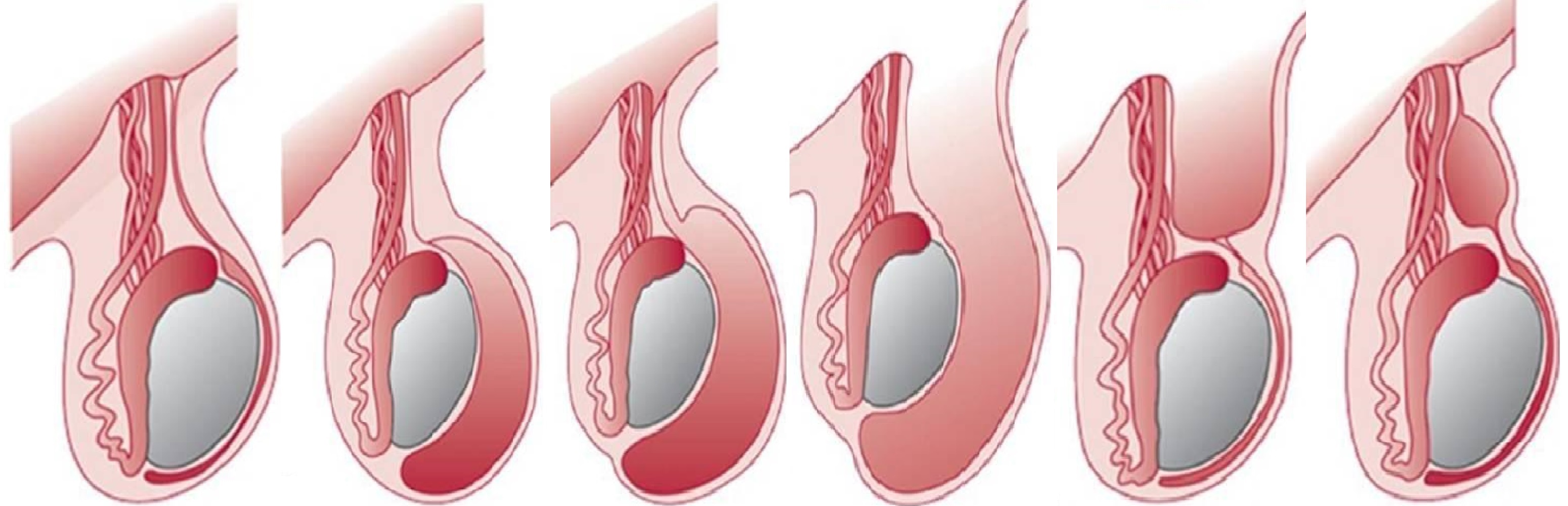 Для женщин старше пятидесяти лет парамения обычно указывает на продолжение менструации и отсроченное наступление менопаузы. Для женщин в возрасте до пятидесяти парамения указывает на нерегулярные менструации из-за аменореи, которые часто возникают после беременности и родов. По словам доктора Джона Мэйсона Гуда, лечение включало слабительные, соль Эпсома, холодные компрессы, опиаты или кровопускание.[37]
Для женщин старше пятидесяти лет парамения обычно указывает на продолжение менструации и отсроченное наступление менопаузы. Для женщин в возрасте до пятидесяти парамения указывает на нерегулярные менструации из-за аменореи, которые часто возникают после беременности и родов. По словам доктора Джона Мэйсона Гуда, лечение включало слабительные, соль Эпсома, холодные компрессы, опиаты или кровопускание.[37]
перитонит > Воспалительное состояние, перитонит поражает слизистую оболочку брюшной стенки, кишечника, матки или других органов брюшной полости. В девятнадцатом веке перитонит мог быть симптомом рака, туберкулеза, почечной недостаточности, панкреатита, язвы желудка, разрыва аппендикса или желудочно-кишечного заболевания. Перитонит матки, названный «заболеванием, свойственным только женщинам», в 1840-х годах считался обычным явлением в «стационарных больницах». Однако независимо от пораженного органа лечение включало опиум и морфин; перитонит обычно был фатальным. [38]
[38]
плеврит > Плеврит, или воспаление ткани грудной клетки и легких, является симптомом гриппа, пневмонии, рака, туберкулеза, сердечной недостаточности или тромба в легких. Помимо боли в груди и сухого кашля, у пациента наблюдались покраснение, озноб, жар и учащенный пульс. Согласно Homoeopathic Domestic Practice , плеврит обычно вызывается «воздействием холода и сырости», и его можно лечить с помощью аконита и брионии ». Большинство из них вылечились после плеврита.В самом деле, доктор Остин Флинт определил, что это смертельно «лишь в небольшом количестве случаев» в 1850-х годах. [39]
Послеродовая лихорадка > Послеродовая лихорадка, или «детская постельная лихорадка», вызывается инфекцией матки. Сегодня это состояние диагностируется как материнский сепсис. Возникшие во время или после родов женщины испытали лихорадку, учащенный пульс, жажду и иррадиирующую боль в животе. Опубликованная в 1856 году книга Эгберта Гернси «Гомеопатическая домашняя практика» считала послеродовую лихорадку «страхом перед матерями».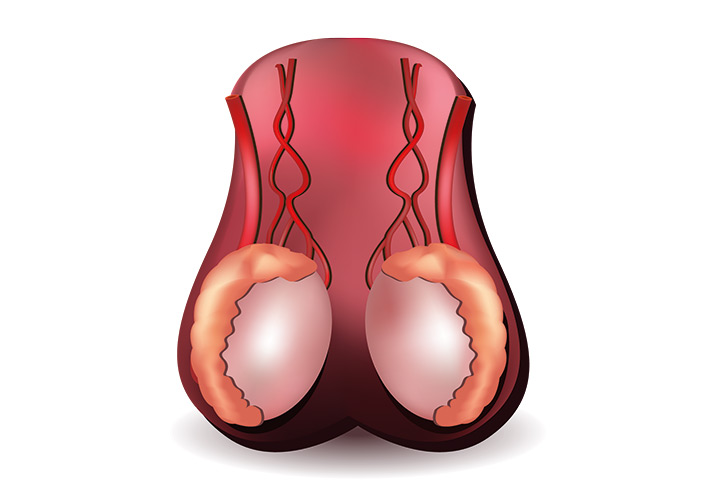 Медицинский совет, считающийся серьезным и часто фатальным заболеванием, рекомендовал «незамедлительно проконсультироваться с врачом, потому что, если позволить ему продолжать, он может приобрести устрашающее влияние». После обращения к врачу лечение включало прием аконита, чередующийся с брионией или белладонной. В начале и середине девятнадцатого века врачи считали послеродовую лихорадку самой смертельной из всех родов в январе-марте. [40]
Медицинский совет, считающийся серьезным и часто фатальным заболеванием, рекомендовал «незамедлительно проконсультироваться с врачом, потому что, если позволить ему продолжать, он может приобрести устрашающее влияние». После обращения к врачу лечение включало прием аконита, чередующийся с брионией или белладонной. В начале и середине девятнадцатого века врачи считали послеродовую лихорадку самой смертельной из всех родов в январе-марте. [40]
гнилостная ангина > Гнилостная ангина, известная в двадцать первом веке как стрептококковая ангина или дифтерия, представляет собой бактериальную инфекцию миндалин или слизистых оболочек.Гнилостная ангина, также известная как злокачественная ангина или язвенная ангина, вызывает язвы, язвы и абсцессы вокруг горла или рта. В «American Practice Condensed» Бич утверждалось, что причиной этого была инфекция, холод или «пренебрежение чистотой, нездоровый воздух [или] поврежденные продукты». Лечение включало кровотечение, ртуть, связки, вино, смесь дрожжей и молока или припарку из гипса или смолы и «коричневого мыла». [41]
[41]
ангина > Ангина или перитонзиллярный абсцесс — это бактериальная инфекция, вызывающая вздутие за миндалинами.В девятнадцатом веке ангина могла быть симптомом боли в горле, простуды, тонзиллита или паристмита. Согласно The London Lancet слово «ангина» имеет несколько неопределенное значение и, вероятно, используется для выражения недовольства более чем один раз ». Лечение включало хлорат поташа, припарки, вдыхание теплого пара, говяжий чай и употребление «небольшого количества вина или бренди каждые четыре часа». Случаи, предположительно вызванные воздействием холода или «антисанитарными условиями в жилом доме», возникали «в группах», и часто известно, что два или три случая возникают одновременно или последовательно в плохо осушаемых и вентилируемых домах.”[42]
рахит > Обычно вызываемый дефицитом витамина D, рахит представляет собой ослабление костей детей. Описанный доктором Юстасом Смитом как «одна из наиболее предотвратимых», но распространенных детских болезней, рахит вызвал деформацию черепа, искривление ног, искривление позвоночника, пороки развития тела, задержку развития и, в некоторых случаях, смерть.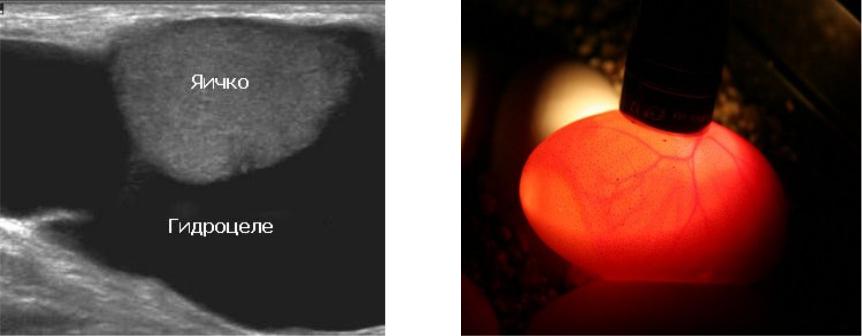 В отличие от здорового ребенка, «шаткий ребенок счастлив только в состоянии покоя. . . глядя на него, мы непреодолимо напоминаем о другом сроке жизни, поскольку он, кажется, предвидел по крайней мере один раз последствия тяжести лет и сочетал терпеливую выдержку старости с лицом и фигурой ребенка.«Чтобы предотвратить или лечить рахит, врачи девятнадцатого века рекомендовали здоровую диету, свежий воздух, много коровьего молока, чистоту тела и фланелевую повязку на животе. [43]
В отличие от здорового ребенка, «шаткий ребенок счастлив только в состоянии покоя. . . глядя на него, мы непреодолимо напоминаем о другом сроке жизни, поскольку он, кажется, предвидел по крайней мере один раз последствия тяжести лет и сочетал терпеливую выдержку старости с лицом и фигурой ребенка.«Чтобы предотвратить или лечить рахит, врачи девятнадцатого века рекомендовали здоровую диету, свежий воздух, много коровьего молока, чистоту тела и фланелевую повязку на животе. [43]
золотуха > Золотуха, также известная как «королевское зло», представляет собой туберкулезную бактериальную инфекцию лимфатических желез. В Европе с 1003 по 1825 год считалось, что прикосновение британского или французского монарха лечит золотуху, и короли и королевы проводили большие церемонии, на которых касались больных.К середине девятнадцатого века врачи считали золотуху «родоначальником болезней», так как считали, что это состояние может поражать любую часть тела или любой орган, и часто неправильно диагностировали рахит, рахит, белый отек, чахотку и язвы как золотуху. В 1856 году Эгберт Гернси, однако, что люди с «туберкулезной конституцией» — описываются как имеющие «большую голову, короткую толстую шею, светлые волосы, светлую кожу и розовые щеки, обычно голубые глаза и большие зрачки» и «полные и округлые, но …. мягкая и дряблая форма — особенно подвержены этому состоянию. По словам Гурнеси, золотуха была вызвана вакцинацией, влажным воздухом, холодным воздухом, приемом пищи, оспой, лекарствами, «употреблением тяжелой неперевариваемой пищи в первые годы младенчества» или «кормлением медсестрой, страдающей золотулезным или сифилитическим заболеванием». [44]
цинга > Цинга, вызванная дефицитом витамина С, может вызывать анемию, истощение, кровотечение, болезненность тела, отек конечностей, язвы во рту, опущение десен и расшатывание зубов.Обнаруженный в 1753 году британским военно-морским хирургом Джеймсом Линдом, цинга была связана с моряками, солдатами, нищих, заключенными и обитателями сумасшедших домов. Для профилактики или лечения цинги врачи девятнадцатого века рекомендовали употреблять в пищу фрукты, овощи, цитрусовые, лимонный сок и особенно картофель. Лечение включало ртуть, мышьяк, серу и нукс. [45]
прорезывание зубов > Прорезывание зубов у младенцев в возрасте от четырех до семи месяцев вызывает умеренную температуру, а также опухание и воспаление десен.В девятнадцатом веке «период прорезывания зубов — самый критический для детства», согласно Практический трактат о болезнях детей . Младенцы, прорезывающие зубы, часто испытывали рвоту, лихорадку, диарею, кровотечение изо рта и «раздраженное состояние некоторых органов». Лечение включало в себя холодную воду и позволяли ребенку жевать коралл, слоновую кость или резинку десен. Хотя сегодня это считается незначительным недугом или неудобством, в середине девятнадцатого века прорезывание зубов могло быть смертельным.[46]
столбняк > Столбняк, или тризм, — это бактериальная инфекция, которая попадает в организм через открытую рану. Согласно Homoeopathic Domestic Practice , болезнь может быть вызвана занозой, ударом по спине, лихорадкой, «подавлением менструации» или «сильным напряжением ума и тела». У больного возникло напряжение в голове и шее, затруднение при открывании рта, а затем и сжатие челюсти. Постепенно все произвольные мышцы тела напряглись и демобилизовались.Независимо от лечения болезнь чаще всего заканчивалась летальным исходом. [47]
tetter > Tetter — это кожное заболевание, вызывающее покраснение и везикулярные вспышки; это может быть симптом акне, герпеса, экземы, псориаза, волчанки, стригущего лишая или опоясывающего лишая. По словам Джона У. Комфорта, «любая разновидность теттера может быть вызвана конституциональным расстройством, и, как правило, это вызвано расстройством в системе». Включено лечение, «обильное употребление очищенного древесного угля», горький чай, ежевечернее таблетки лобелии, мягкая диета на основе хлеба, упражнения на свежем воздухе после еды и «смена места жительства из одной части округа в другую или из города в деревню».”[48]
молочница > Молочница часто возникает у младенцев и детей и представляет собой грибковую инфекцию слизистой оболочки рта, вызывающую белые пятна и язвы во рту. Эгберт Гернси утверждал, что молочница была вызвана «конституционным заболеванием», неправильным питанием или «у тех, кого кормят из бутылочки или ложки». В легких случаях лечение включало смесь буры, «сахарной буханки» и воды. В более тяжелых случаях врачи рекомендовали активировать ртуть или серу. [49]
венерическое заболевание > Венерическое заболевание, наиболее распространенными венерическими заболеваниями в XIX веке были сифилис и гонорея.Согласно отчету о масштабах венерических заболеваний , «никакие болезни предотвратимого характера не вызывают большего зла среди общества в настоящее время в этой стране, чем они». В лондонской больнице Святого Варфоломея половина амбулаторных случаев была вызвана венерическими заболеваниями. Из-за того, что для этих пациентов было доступно несколько больничных коек или работных домов, британские проститутки, которые «страдали от этих болезней», изо всех сил пытались получить доступ и «были отвергнуты», вынуждены продолжать заниматься своим ремеслом, чтобы выжить.Причина венерического заболевания ускользнула от врачей девятнадцатого века, и доктор Филипп Рикор считал, что «венерический вирус — это маленькие живые черви, которые производят яйца путем совокупления и которые, как и другие насекомые, могут легко размножаться». . . эти венерические черви порождают других, и поэтому мы можем предположить, что сифилитический вирус распространяется ». Предположительно возникла в Вест-Индии, врачи предположили, что болезнь передалась французским военнослужащим через половой акт с женщинами из числа коренного населения, а затем распространилась по всему миру.[50]
белый отек > Белый отек, известный как туберкулез костей или Mycobacterium tuberculosis, представляет собой туберкулезную бактериальную инфекцию костей, вызывающую отек, скованность и накопление жидкости в суставах, особенно в коленях или бедрах. В девятнадцатом веке для лечения белых опухолей чаще всего возникали в среднем возрасте или у детей, они включали линимент, содержащий масло болиголова, кротоновое масло и настойку йода. В запущенных случаях врачи рекомендовали наложение шин и постельный режим.В девятнадцатом веке белую опухоль также можно было ошибочно назвать золотухой. [51]
черви > Черви являются скорее симптомом, чем фактической причиной смерти, они указывают на болезнь, при которой паразиты были обнаружены в фекалиях. Полагая, что гельминты чаще всего встречаются у маленьких детей и «болезненных взрослых», Уильям Поттс Дьюис описал это состояние как «вызывающее эмансипацию, вздутие твердого живота, грызущую или острую боль в животе, бледность лица, зловонное дыхание и раздражение ноздрей.Другие симптомы могут включать кашель, головную боль, нарушения работы кишечника, рвоту или необычную тягу к еде. Лечение глистов значительно варьировалось в зависимости от других симптомов и могло включать упражнения, диету из мясного бульона или дозу аконита, игнатии, чиа, спигелии, белладонны, ртути, нукса или серы. [52]
История детских инфекционных болезней
Дифтерия.
выше ).Дифтерия вызывала особую озабоченность на ранних заседаниях Американского педиатрического общества, поскольку гортанная форма болезни в ту эпоху почти всегда была фатальной, несмотря на использование трахеостомии. Несколько лет, непосредственно предшествовавших основанию APS, и первые годы существования организации представляли собой период знаменательных достижений в понимании этиологии этого заболевания и в разработке заметно улучшенных методов лечения. В 1884 году Фридрих Лёффлер доказал, что этиологическим агентом дифтерии является конкретная бактерия.Введение интубационной трубки О’Дуайера в 1885 г. привлекло большое внимание, поскольку впервые позволило успешно лечить удушье, связанное с дифтерией гортани (23). Джозеф О’Дуайер (1841–1898), лечащий врач Нью-Йоркской больницы для подкидышей, учреждения для нежеланных детей, был основателем Американского педиатрического общества и занимал пост президента APS в 1896 году (19). В президентском обращении О’Дуайера 1896 года был рассмотрен его изобретение и опыт работы с интубационной трубкой (7, 21).На 7-м ежегодном научном собрании APS в 1895 году были представлены доклады четырех групп о драматических, даже революционных, эффектах дифтерийного антитоксина для лечения и профилактики. Это привело к принятию официальной резолюции: «Решено, что, по мнению Общества, полученные до сих пор доказательства воздействия дифтерийного антитоксина оправдывают его дальнейшее и обширное исследование» (7, 19). Комитет, по-видимому, был назначен, поскольку на ежегодном собрании 1896 года был представлен отчет о коллективном исследовании антитоксинового лечения дифтерии в частной практике Американского педиатрического общества под председательством Л.Эммет Холт. Это подтвердило впечатляющие результаты французского доклада 1894 года Ру, Мартена и Шайю из Института Пастера в Париже. На заседании 1897 г. был получен отчет Комитета по коллективному исследованию антитоксинового лечения дифтерии гортани в частной практике под председательством Уильяма П. Нортрапа (24). Эти клинические исследования антитоксина дифтерии лошадей стали первыми педиатрическими исследованиями национального масштаба в США. Четыре члена комитета проанализировали 1704 случая дифтерии гортани, получавших лечение антитоксином, которые были представлены членами APS, и пришли к выводу, что антитоксин снизил необходимость интубации с 90% до 39%, а уровень смертности от этой тяжелой формы дифтерии — с 73% до 27%. (24).Тест Шика для оценки предрасположенности к дифтерии был введен Белой Шик в 1913 году. Эмиль фон Беринг из Германии, который первым открыл токсин дифтерии и разработал антитоксин от дифтерии, который представлял такой большой интерес и важность, был удостоен первой Нобелевской премии по медицине в 1901 г. за эту работу.
Туберкулез и менингит.
Туберкулез был еще одной очень распространенной и серьезной проблемой детства, и Уильям Ослер очень активно участвовал в ее изучении, прежде чем переехать в Оксфорд, Англия, в 1905 году, чтобы стать Региональным профессором.Приверженность Ослера педиатрии очевидна из его частого участия в заседаниях APS, на которых обсуждаются туберкулез, коклюш, хорея и кардит, круп, перитонит и другие темы, а также из 10% его работ, посвященных педиатрии. Он особенно интересовался детским туберкулезом и на третьем заседании APS в 1891 г. представил доклад о туберкулезе легких у детей, в котором он разделил его на острую, подострую, хроническую или затяжную формы (20, 25), а в 1893 г. — еще один. включая результаты вскрытия (7).В первые десятилетия работы по детскому туберкулезу были представлены практически на всех научных конференциях APS. Особо примечательными вехами можно назвать президентское послание Уолтера Карра 1912 г., в котором сообщалось о снижении заболеваемости внелегочным туберкулезом на 71%, доклад парижского агентства Armand-de Lille 1927 г. о диагностической ценности желудочного аспирата у младенцев, доклад Бэлы Шик и его коллег по БЦЖ в 1930 г. вакцинация, введенная тремя годами ранее во Франции, обсуждение Джозефом Джонстоном в Детройте в 1936 году эволюции детского туберкулеза до взрослого типа путем эндогенной реактивации и захватывающий первоначальный отчет в 1947 году Джона Литтла и его коллег из Лос-Анджелеса о выздоровлении пациента с милиарный туберкулез после лечения стрептомицином (7).
Менингит, включая неизменно фатальный туберкулезный менингит, также был распространенным заболеванием детей в конце XIX века. Авраам Якоби писал о менингите, что США «больше, чем какая-либо другая страна, были поражены этой чумой» (26). На заседании APS в 1896 году Август Кайе (1854–1935) представил доклад «Вырезание позвоночного канала в поясничной области», а в следующем году — доклад «Местное лечение туберкулезного менингита» (19). Это были первые сообщения APS о диагностической люмбальной пункции после того, как она была введена Квинке в 1891 году в качестве метода лечения (2, 7).В двух дополнительных документах, представленных в 1896 году, обсуждалась люмбальная пункция в субарахноидальном пространстве, которая обеспечила научную основу для изучения менингита с измерением сахара и белка, а также потенциальный путь проведения терапии, как это было в конце 19-го и начале 20-го веков. (7).
Летняя диарея и запас молока.
В дополнение к внедрению методов интубации и дифтерийного антитоксина, исключительно важное достижение в конце 19-го и начале 20-го веков стало результатом усилий заинтересованных педиатров и других специалистов по обеспечению безопасного и гигиеничного снабжения грудных детей молоком (5) .Младенцы, не вскармливаемые грудью, имели особенно высокий уровень смертности, потому что большая часть коровьего молока составляла «помойное молоко», которое поступало от коров, которых кормили только дистилляционным суслом, содержавшимся в невероятно грязных условиях, без свежего воздуха, физических упражнений или сена, многие из которых были также инфицированы туберкулезом крупного рогатого скота (2, 5, 7, 22).
Джоб Льюис Смит, который был одним из первых, кто отличил краснуху от рубеолы и написал несколько статей о столбняке новорожденных, был вторым президентом APS в 1890 году, через 18 лет после того, как он написал в своем учебнике, что более половины жителей Нью-Йорка младенцы, которых кормили с ложечки ( i.е. без кормления и кормления) летом, умерли до осени (27). Он настоятельно призывал стерилизовать молоко, писал и говорил об опасностях искусственного вскармливания младенцев. Бактериологические исследования молока начали устанавливать научную основу для связи нечистого молока с младенческими диарейными заболеваниями, включая работы педиатра Эшериха в 1886 году, Шига в 1898 году и Флекснера в 1900 году. Роды Escherichia и Shigella (а также Вид Shigella flexneri ) чествуют этих пионеров-бактериологов.Главной областью интересов Уильяма Д. Букера была летняя диарея младенчества. Он представил доклад по этой теме на первом научном собрании APS в 1889 г. (7) и посвятил свое президентское обращение в 1901 г. ранней истории летней диареи в Америке с колониальных времен (21).
Проблема летней диареи и ее все более очевидная связь с зараженным молоком среди городской бедноты была подчеркнута в отчете о 1500 смертях младенцев в неделю в Нью-Йорке в жаркие летние месяцы, которые были связаны, в частности, с кормлением из бутылочки (28) .Этому вопросу было уделено значительное внимание организованной педиатрии, особенно Генри Л. Койтом (1854–1917), Смитом, Ротчем, Исааком Абтом, Шиком и другими, которые выступали за движение к сертифицированному безопасному молоку (5, 11). Коит начал еще в 1887 году, неустанно работая над обеспечением безопасного снабжения грудью грудного ребенка после смерти своего маленького сына, просвещая общественность, законодателей и медицинское сообщество (5). Он ввел термин «сертифицированное молоко» и учредил первую комиссию по медицинскому молоку в Нью-Джерси (19).Генри Коплик (президент APS в 1900 году) в 1889 году основал в Нью-Йорке первый американский склад чистого молока (названный Gouttes de Lait), а Томас Морган Ротч (основатель и президент APS в 1891 году) организовал фермы Уокера-Гордона, которые возглавили в первую молочную лабораторию по приготовлению безопасных молочных смесей.
Пастеризация молока путем нагревания была введена в Европе до 1890 года (и использовалась для производства вина с 1864 года!), И ее особенно продвигал Якоби в США в 1890-х годах за ее способность предотвращать молочные инфекции.Многие другие ученые предпочли сертификацию как альтернативу пастеризации, опасаясь, что последняя может изменить химический состав молока и способствовать развитию гастроэнтерита. Это оказалось неверным (29). Якоби сотрудничал с филантропом Натаном Страусом в создании пастеризационных заводов и молочных станций для бедных младенцев в Нью-Йорке, начиная с 1893 года. Снижение детской смертности на 65% наблюдалось всего за один год в больнице для подкидышей на острове Рэндалл после того, как пастеризационная установка была закрыта установленный там Штраусом (2, 5).Однако только в 1908 году Чикаго стал первым городом в мире, в котором потребовалась пастеризация молока, за которым последовали многие города (5). Споры в этой области были очевидны на раннем этапе, что лучше всего иллюстрируется, возможно, отставкой из APS в 1892 году Артура В. Мейгса из Филадельфии, который яростно выступал против стерилизации молока и продолжал отвергать микробную теорию болезни до своей смерти в 1912 году ( 6, 21).
Томас М. Ротч (1849–1914) был первым в Америке профессором педиатрии, назначенным в Гарвард в 1893 году.Ротч опубликовал крупный учебник по педиатрии в 1896 году, а также первые отчеты о значении рентгеновских лучей в педиатрии в дополнение к своим подробным исследованиям молока. Хотя он был чрезвычайно сосредоточен на биохимическом составе молока, детально рассчитывая точное количество белка, жира и сахара в молоке для младенцев, он также осознавал важность безопасного снабжения молоком и работал над достижением этой цели. Улучшение выработки молока было дополнено исследованиями Холта, Джеймса Гэмбла, У.МакКим Марриотт, Джон Хоуленд и другие, которые привели к пониманию роли ацидоза и обезвоживания в увеличении смертности младенцев и детей от острой диареи. Это напрямую привело к эффективной регидратации и коррекции электролитного дисбаланса у таких детей с улучшенными результатами (25).
Скарлатина.
В последние десятилетия XIX века показатели летальности от скарлатины были очень высокими, особенно среди детей младшего возраста. В учебнике Холта 1897 года «Болезни младенчества и детства» указано, что уровень летальности достигает 55% среди детей младше одного года и от 7% до 22% среди детей младше трех лет (30).Иногда наблюдались широкие годовые колебания, например, годовые коэффициенты смертности в течение десятилетия 1850-х годов от 6/100 000 до 272/100 000 населения. Типичные показатели летальности в последние годы XIX века составляли 12,3% в Нью-Йорке в 1889 г., 20% в 1886–1888 гг. В Провиденсе, Род-Айленд, и 11,8% в Филадельфии в 1897 г. (21,8% для детей в возрасте 1–5 лет). ) (5). Помимо распространения стрептококковых инфекций, включая скарлатину, зараженное молоко вызывает взрывные эпидемии очень острого стрептококкового фарингита с высокой смертностью.Это послужило дополнительной причиной для поддержки пастеризации молока (7).
К концу XIX века скарлатина стала причиной смерти вместо дифтерии, возникая с большой частотой и часто с высокой летальностью. В педиатрических текстах Луи Старра (1849–1925) 1894 года скарлатина описывается как наиболее распространенная из детских экзантем и «самая страшная из всех детских болезней». (31)
Полиомиелит.
Полиомиелит, который был первоначально описан в первом издании Андервуда в 1784 году, был доведен до всеобщего сведения врачом Якобом фон Гейне (немец).фон Гейне был пионером ортопедии, который в 1840 году опубликовал классическую монографию о детском параличе и связанных с ним деформациях и признал локализацию патологии в спинном мозге (3). Классический французский педиатрический текст Rilliet и Barthez (1838–1843) дал ранний отчет о полиомиелите, а Guillaume-Benjamin-Amand Duchenne (французский) локализовал поражение при полиомиелите на клетках переднего рога в 1855 году (18). Позднее, в XIX веке, Оскар Медин (шведский) впервые отметил эпидемический характер полиомиелита, когда он наблюдал вспышку, охватившую 44 случая полиомиелита в Стокгольме в 1887 году (18).В 1894 году более крупная эпидемия, охватившая 132 случая, произошла в округе Ратленд, штат Вирджиния (5).
Центральноафриканская Республика: вооруженные группы, использующие школы
(Найроби). В опубликованном сегодня отчете Хьюман Райтс Вотч говорится, что вооруженные группы в Центральноафриканской Республике оккупировали, разграбили и повредили школьные здания, не давая детям получить образование.
В 39-страничном отчете «Без класса: когда вооруженные группы используют школы в Центральноафриканской Республике» документируется, как вооруженные группы и даже солдаты миротворческой миссии Организации Объединенных Наций, известной как MINUSCA, использовали школьные здания в качестве баз или казарм. или разместили свои силы возле школьных территорий.Правительство и миротворческая миссия должны усилить защиту учащихся и школ в районах страны, затронутых вооруженным конфликтом, заявила Хьюман Райтс Вотч.
«Дети потеряли годы образования во многих частях Центральноафриканской Республики, потому что вооруженные группы не рассматривали школы как места обучения и убежища для детей», — сказал Льюис Мадж, исследователь Хьюман Райтс Вотч по Африке и соавтор отчета. . «Правительство и ООН могут сделать больше для того, чтобы боевики не посещали классы, а дети могли безопасно ходить в школу.”
Отчет публикуется за пять дней до Второй Международной конференции по безопасным школам, организованной правительством Аргентины в Буэнос-Айресе. На конференции будет освещена глобальная проблема нападений на учащихся, учителей и школы, а также Декларация о безопасных школах — международное политическое обязательство, одобренное Центральноафриканской Республикой и 59 другими странами.
Хьюман Райтс Вотч опросила более 40 человек для доклада, включая детей школьного возраста, родителей, учителей и командиров вооруженных групп в провинциях Лобай, Нана-Мамбере, Нана-Гребизи, Уам-Пенде, Уам и Уака.
«Это ненормально, что ребенок теряет столько времени, это заблокировало мое будущее», — сказал 18-летний мужчина из провинции Уака, который потерял четыре года обучения в школе из-за боевиков «Селека», вооруженной группы в продолжающийся конфликт в стране, заняли его школу. «Я хотел стать врачом, но без школы это невозможно».
Центральноафриканская Республика находится в кризисе с конца 2012 года, когда повстанцы-селеки, в основном мусульмане, начали военную кампанию против правительства.Селека захватила столицу Банги в марте 2013 года, в период, отмеченный повсеместными нарушениями прав человека. В середине 2013 года христианские и анимистические отряды «антибалака» организовали борьбу с «Селекой». «Антибалака» также совершали массовые злоупотребления, особенно в западных частях страны. Уровень насилия со стороны вооруженных группировок и нападений на мирных жителей резко возрос с октября 2016 года, особенно в центре страны. Боевые действия между двумя группировками «Селека» в провинциях Уака и Верхнее Котто привели к участившимся нападениям на мирных жителей и перемещению десятков тысяч людей.«Селека» несут ответственность за восемь случаев, задокументированных в отчете, но боевики «антибалака» также захватили и повредили школы. В двух случаях миротворцы ООН использовали школу в качестве базы в нарушение правил ООН, но силы покинули обе школы после того, как Хьюман Райтс Вотч проинформировала официальных лиц ООН.
Бойцы Seleka MPC на блокпосту в Боджомо, провинция Уам, с партой, которую они убрали из местной школы. © 2017 Эдуард Дропси из Human Rights Watch Директор школы в провинции Уака сказал, что боевики в этом районе пугают детей и их родителей. «Если бы Селеки не было в школе, родители отправили бы своих детей учиться», — сказал он. «Но прямо сейчас у нас есть сотни студентов, которые не приходят». © 2017 Эдуард Дропси для Human Rights Watch Бойцы Центральноафриканского патриотического движения (Mouvement Patriotique pour la Centrafrique, MPC), группы Seleka, в Мбресе, провинция Нана-Гребизи, базируются рядом с двумя школами.Все школы в городе закрыты, потому что боевики часто занимают здания. © 2017 Эдуард Дропси, Хьюман Райтс Вотч Миротворцы ООН из Республики Конго использовали здание школы в Де Голле, провинция Уам-Пенде, в качестве своей базы в ноябре 2016 г. Силы покинули школу после того, как Хьюман Райтс Вотч проинформировала власти ООН. © 2017 Эдуард Дропси за Хьюман Райтс Вотч 15-летняя девочка из провинции Нана-Гребизи, которая не ходит в школу с 2013 года. «Я хочу быть учителем, потому что они важны для общества и их уважают», — сказала она. — рассказала Хьюман Райтс Вотч.«Но теперь я не знаю, что я могу сделать, я просто остаюсь дома весь день». © 2017 Эдуард Дропси из Human Rights Watch Миротворцы ООН из Пакистана используют здание школы в Центральноафриканской Республике в качестве своей базы. Силы покинули школу в январе 2017 года после того, как HRW проинформировала власти ООН. © 2017 Эдуард Дропси из Human Rights Watch 11-летняя девочка, которая не ходит в школу уже три года, потому что боевики «Селеки» базируются рядом с ее школой. «Мне нравилось учиться в школе, мне было приятно надеть форму и пойти в класс», — сказала она.«Мне нравилась литература, потому что это был предмет, в котором я лучше всего разбирался. Я хочу быть учителем, но теперь мне нужно работать в поле ». © 2017 Эдуард Дропси за Human Rights Watch 13-летняя девочка из провинции Нана-Гребизи, которая не ходила в школу четыре года. «Когда школа закрылась, я больше не чувствую, что могу быть умной», — сказала она. © 2017 Эдуард Дропси, Human Rights Watch, учитель из Секиа-Даллиет, где боевики «антибалака» два года занимали здание школы. «Однажды боец« антибалака »взял стол, чтобы сжечь, и мне это надоело», — сказал он.«Я подбежал и сказал ему остановиться. Я сказал ему поставить стол, потому что он предназначен для детей. Он вытащил нож и ударил меня по голове. Меня немедленно доставили в больницу ». © 2017 Эдуард Дропси из Human Rights Watch 18-летний ученик из провинции Уака, потерявший четыре года обучения в школе. «Это ненормально, если ребенок теряет столько времени, это заблокировало мое будущее», — сказал он. «Я хотел стать врачом, но без школы это невозможно». © 2017 Эдуард Дропси, Хьюман Райтс Вотч Начальная школа для мальчиков в Мбре, по большей части закрытая с 2013 года.Боевики «Селеки» покинули здание школы в декабре 2016 года, но находятся в нескольких метрах. © 2017 Эдуард Дропси для Human Rights WatchИспользование школ вооруженными силами ухудшает, повреждает и разрушает и без того недостаточную и некачественную инфраструктуру образования в стране. Бойцы, занимающие школы, часто сжигают мебель и книги для приготовления топлива. В одном случае, задокументированном Хьюман Райтс Вотч, боец «антибалака» ударил учителя ножом по голове, когда тот пытался помешать ему сжечь парту.
Даже после того, как боевики покинули школу, их близость к территории школы может напугать учащихся и учителей, заставляя их держаться подальше. «Селека рядом со школой, и родители слишком напуганы, чтобы отправлять своих детей», — сказал учитель из провинции Нана-Гребизи. «Селека считает, что жить в школе — это нормально».
По оценкам Управления ООН по координации гуманитарной деятельности в ноябре 2016 года, 2336 школ по всей стране действовали, но не менее 461 школы.По словам ООН, основными причинами закрытия школ являются небезопасная обстановка, отсутствие учителей, перемещение в результате боевых действий, разрушение школьного имущества или захват школ вооруженными группами.Центральноафриканская Республика подписала Декларацию о безопасных школах в июне 2015 года, взяв на себя обязательство защищать школы от нападений и использования в военных целях. Этот важный шаг побудил МИНУСКА начать очистку школ, которые были заняты ополченцами. Миссия ООН добилась прогресса в 2016 году, но была подорвана, когда сами миротворческие силы использовали школы в качестве баз и казарм.
«Одобрив Декларацию о безопасных школах, правительство продемонстрировало то значение, которое оно придает образованию для развития и стабильности страны», — сказал Мадж.

 Способ хирургического вмешательства выбирает оперирующий уролог в зависимости от особенностей гидроцеле и возраста пациента.
Способ хирургического вмешательства выбирает оперирующий уролог в зависимости от особенностей гидроцеле и возраста пациента. Имеет форму кисты, при которой влагалищный проток закрыт.
Имеет форму кисты, при которой влагалищный проток закрыт.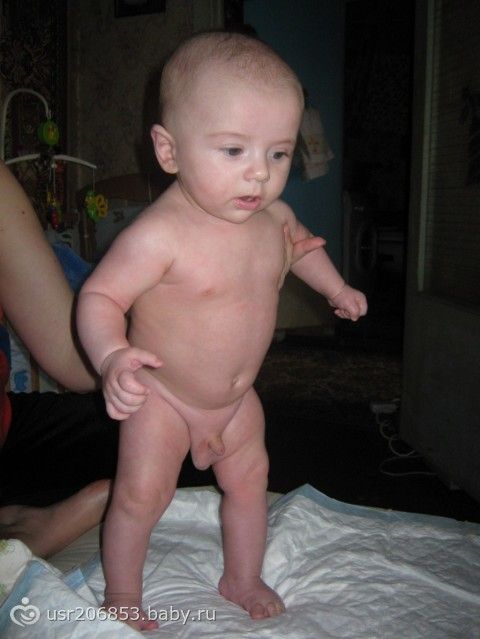

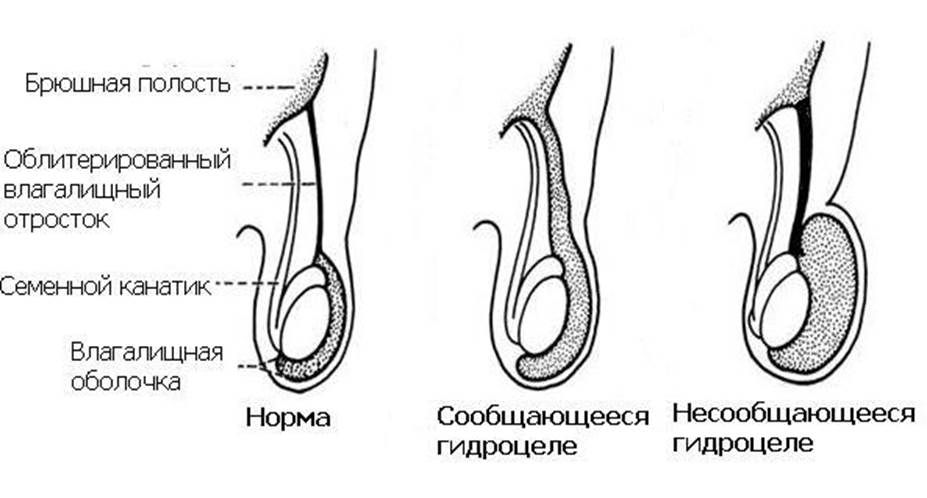 В этом случае сообщение между брюшиной и тестикулами практически отсутствует, жидкость не имеет выхода наружу и скапливается под давлением. Главный признак: отек, не спадающий вне зависимости от положения тела.
В этом случае сообщение между брюшиной и тестикулами практически отсутствует, жидкость не имеет выхода наружу и скапливается под давлением. Главный признак: отек, не спадающий вне зависимости от положения тела.
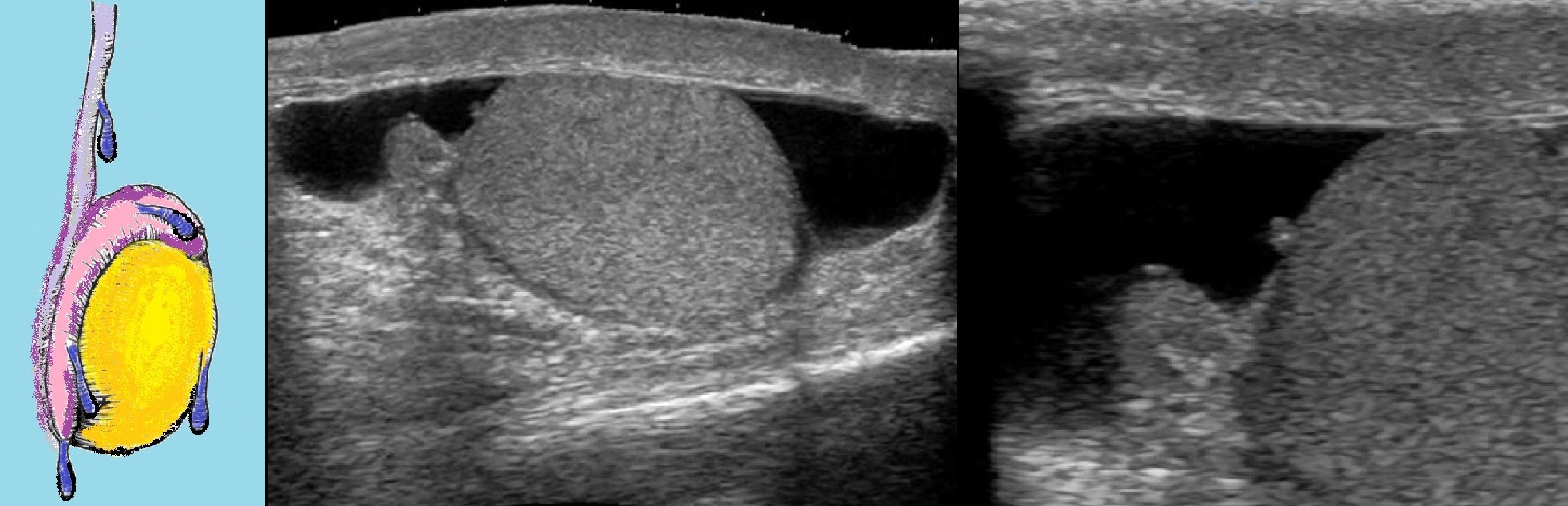
Добавить комментарий