Война против аллергии на ГВ. Моя первая победа. — 43 ответов на Babyblog
Сначала предыстория: с 3-х месяцев мы мучаемся с жуткими высыпаниями на коже. Сначала они были в виде маленьких прыщиков, потом перешли в сильную крапивницу. Доча полностью на ГВ. Гипоаллергенную диету соблюдать додумалась не сразу: ведь до 3-х месяцев ела что хотела и проблем не было.Потом на протяжении 3-х месяцев я вела отчаянную борьбу с этой сыпью: были сданы анализы на всевозможных паразитов, на дисбактериоз (нашли и пролечили стафилококк), даже провели две недели в стационаре в дерматологии, принимали курсами ферменты, антигистамины, сорбенты, пребиотики… Села на строжайшую диету, но особо улучшений не было. Где-то с месяц назад я вычислила первый аллерген — молочные продукты: повезло, съела 100 гр сметаны и на следующий день нас так обсыпало, что никаких сомнений не осталось. До этого, я считала, что сметана относится к кисломолочным продуктам и разрешена при гипоаллергенной диете. Исключила все молочное, обязательно сыр! Стало намного лучше.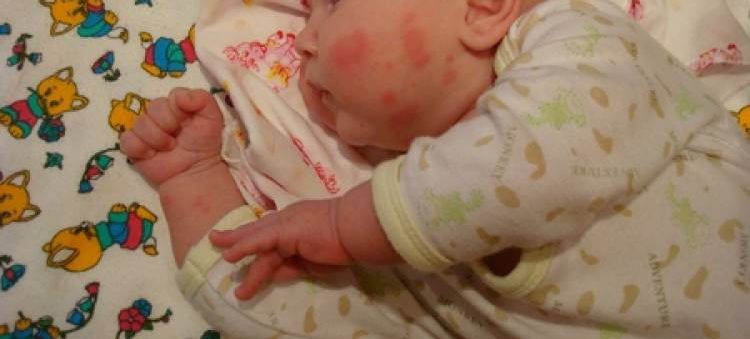
Но прошло 3 месяца, (между делом я похудела на 6 кг, меня стало качать и темнеть в глазах), а нас продолжало сыпать, правда уже не так сильно. Я никак не могла вычислить аллерген… И ведь сто раз читала в списках непереносимых для ребенка продуктов «молоко и глютен», а хлеб исключить додумалась только после нового года. А ведь тот дикий голод от диеты, я старалась заедать хлебом (то есть еще и увеличила его количество!), считая его безвредным.
Сейчас прошла неделя как вместо хлеба (конечно же ничего мучного и молочного, ну и аллергенного, в принципе) я ем лепешки из кукурузной муки… Кожа у дочуры почти идеально чистая. И наконец-то я могу видеть реакцию на конкретные продукты (ведь на фоне постоянной сыпи вычислить на что сыпет практически невозможно). Сегодня в обед поела пельмени (тесто: пшеничная мука и молоко), и, блин к чаю, закусила маааленькусеньким кусочком шоколадки ))) вот балда — нет, чтобы по-одному пробовать. После вечернего кормления щечки порозовели, а на бровях высыпали прыщики. Радуюсь — теперь я вижу конкретную реакцию на конкретные продукты. Теперь потихоньку буду включать в свой рацион то-другое, смотреть, будет ли сыпь.
Радуюсь — теперь я вижу конкретную реакцию на конкретные продукты. Теперь потихоньку буду включать в свой рацион то-другое, смотреть, будет ли сыпь.
Сейчас нам полгода, я надеюсь на лучшее, потому как уже устала от поражений…
Может быть кому-то пригодится мой опыт… Напишу продукты, которые я смело могу есть: свинина постная, кролик, индейка, перепелиные яйца, кукуруза, гречневые, овсяные, кукурузные хлопья, лепешки из кукурузной муки, гречка, вымоченный картофель, кабачок, лук, морковь, свекла, огурцы, чернослив, зеленые яблоки (те, что едят червячки — страшненькие такие, в них меньше всего химии). Пью соки для детского питания, зеленый чай. Ем без последствий по 2 печеньки в день, Хайнц детские 6 злаков. Сахар в кашах заменила на фруктозу. Кефир. Могу даже раз в неделю съесть кусок рыбы и пару грецких орешков или фундук.
Все остальное буду теперь пробовать потихоньку. Может еще как-нибудь расширюсь в питании. Доча с удовольствием ест кабачок, брокколи, цветную капусту и яблоко.
Знаю, что много мам бороздят просторы интернета в поисках ответа на свои вопросы, поэтому покажу и фото нашей сыпи, для сравнения.
(31.01.12) — кефир я все же исключила опять, пока на месяц. Вроде бы без него лучше.
Полезно знать об АЛЛЕРГИИ НА ПШЕНИЧНУЮ МУКУ (hvete)
АЛЛЕРГИЯ НА ПШЕНИЧНУЮ МУКУ (hvete)
Полезная информация об аллергии на пшеничную муку – Информационный лист Норвежского союза астматиков и аллергиков
Что такое пищевая аллергия?
Аллергическая реакция на продукты питания возникает из-за того, что организм реагирует на некоторые виды протеинов, содержащиеся в пище. У одних такая реакция может быть очень сильной, даже после принятия незначительного количества непереносимой пищи. У других возникают лишь неприятные ощущения, проходящие без драматических последствий. Пищевая аллергия чаще встречается у детей, чем у взрослых. В большинстве случаев пищевая аллергия пропадает в дошкольном возрасте. Не является необычным невосприятие нескольких видов продуктов питания. При необходимости отказа от продуктов, содержащих важные питательные вещества, следует найти для них хорошие заменители с целью сохранения здорового и разнообразного рациона питания.
При необходимости отказа от продуктов, содержащих важные питательные вещества, следует найти для них хорошие заменители с целью сохранения здорового и разнообразного рациона питания.
Что такое аллергия на пшеничную муку?
При аллергии на пшеничную муку человек имеет аллергию на протеины, содержащиеся в пшенице. Большинство из аллергиков на пшеницу также должны избегать контакта с родственными сортами зерновых, как например, рожь, ячмень и спельта. Рацион, не содержащий глютена, соответствует рациону, применяемому для больных кишечной болезнью целиакия.
Аллергия на пшеницу наиболее часто встречается у маленьких детей. Большинство из детей избавляются от данной аллергии до достижения ими школьного возраста. Симптомы варьируются от желудочно-кишечных симптомов, ухудшения экземы и сыпи до аллергического шока.
Аллергия на пшеничную пыль
Некоторые аллергики реагируют на пшеничную пыль (например, при выпечке), даже не смотря на то, что они переносят пшеницу, содержащуюся в еде.
Анафилактический шок, возникающий при физической активности и связанный с пшеницей
Одной из редких форм аллергии на пшеницу является реакция на пшеницу только в тех случаях, когда после приёма пшеницы следуют физические нагрузки. Такие реакции обычно впервые возникают в юношеском или взрослом возрасте.
Ложные позитивные результаты тестов
При наличии вышеуказанных форм аллергии на пшеницу, обычно проявляются позитивные результаты тестов Пирке и анализов крови на антитела IgE. Тем не менее, многие люди могут показывать позитивные результаты тестов не проявляя симптомов аллергии при приёме пшеницы в пищу. Это действует, например, в отношении людей, страдающий от аллергии на пыльцу травы. Именно поэтому следует рассматривать возможность провести лабораторные анализы переносимости пшеницы в комбинации с симптомами и известными реакциями на продукты питания.
Неаллергические реакции на пшеницу
Следует также заметить, что в некоторых случаях люди могут реагировать на пшеницу без наличия аллергии на пшеницу или целиакии. Это прежде всего относится к неопределённым желудочно-кишечным симптомам, о сокращении которых в результате исключения пшеницы из рациона сообщают многие. Причиной данных симптомов может являтся высокое содержание фибры (фруктанов) в пшенице (и ржи). Данные типы фибры могут приводить к вздутию и жидкому стулу, в особенности у людей с раздражённым кишечником. Мука спельты, обычно, переносится в таких случаях достаточно хорошо, в особенности если в спельте содержится глютен.
Где может содержаться пшеница?
Пшеница входит в состав большинства норвежских зерновых и хлебобулочных продуктов. Кроме того, пшеничная мука используется в ряде комплексных продуктов, как, например, соусы и супы. Пшеничная мука составляет основу макаронных изделий, кускуса, бульгура и семулии. Большинство аллергиков реагируют также на рожь и ячмень.
Из-за того, что глютеносодержащие сорта зерновых входят в большое количество продуктов, следует всегда контролировать список ингридиентов при покупке продуктов питания, состоящих из многих элементов. Согласно предписанию о маркировке, все продукты, содержащие пшеницу или другие глютеносодержащие сорта зерновых, должны должным образом маркироваться с указанием актуальных видов зерновых.
Что можно есть при аллергии на пшеничную муку?
Пшеничный протеин отсутствует в продуктах, изготовленных исключительно на базе молока, яиц, мяса, рыбы, морских ракообразных, фруктов, орехов, растительного масла или овощей. Следует помнить, что маринады и смеси специй иногда могут содержать пшеницу.
Такие зерновые, как кукуруза, рис, гречиха, пшено, киноа, сорго и просо являются хорошими заменителями пшеницы, ржи и ячменя. Многие переносят также безглютеновый овес.
Можно употреблять в пищу специальные безглютеновые продукты: мучные смеси, макаронные изделия, печенье, хрустящий хлебец и зерновые смеси для завтрака.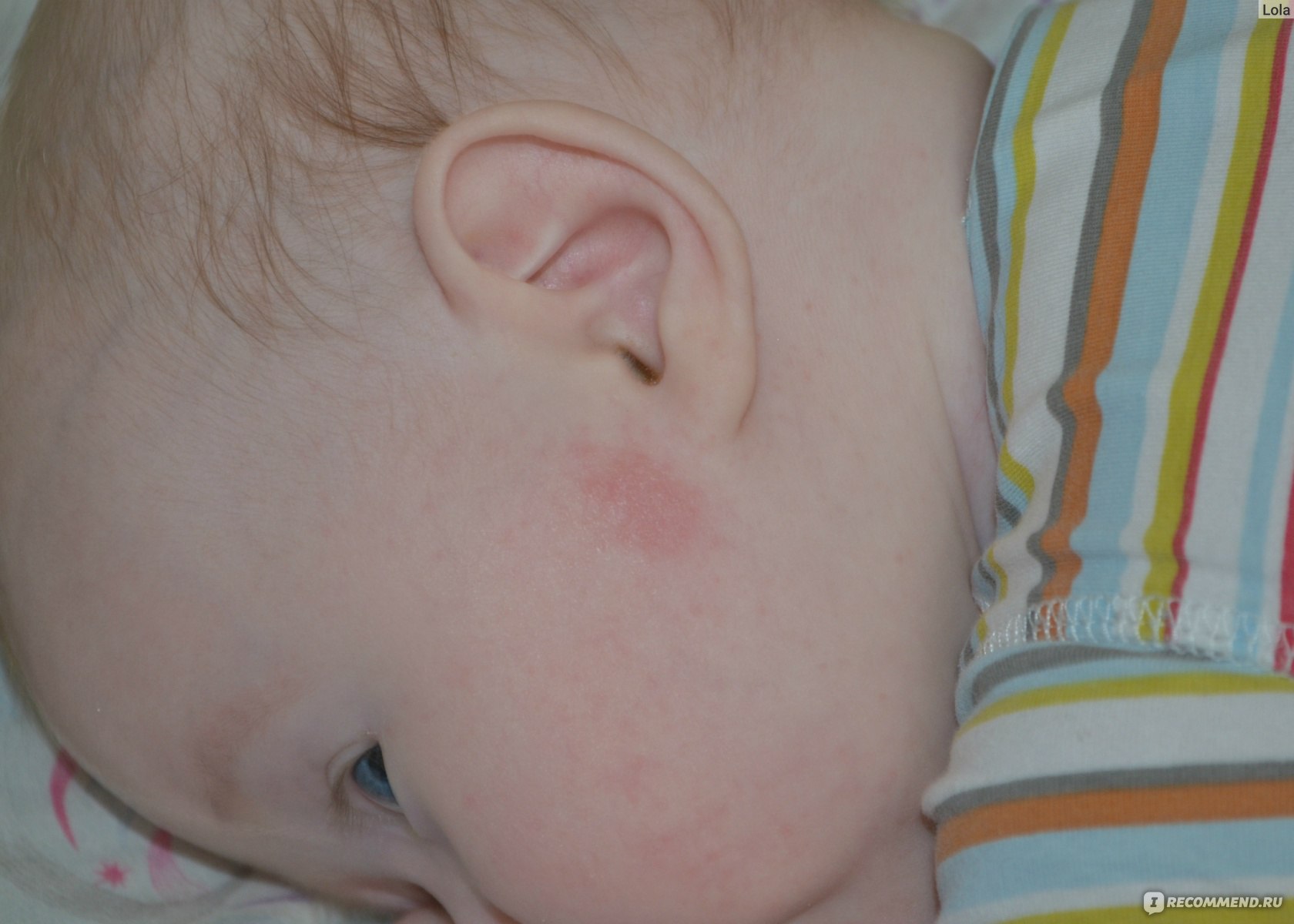 Некоторые из них содержат пшеничный крахмал, но количество протеинов в нем настолько незначительно, что для большинства аллергиков это не будет проблемой. Безглютеновые продукты можно найти в магазинах с широким ассортиментом товаров, а также в специализированных магазинах здорового питания. Некоторые булочные продают безглютеновую выпечку.
Некоторые из них содержат пшеничный крахмал, но количество протеинов в нем настолько незначительно, что для большинства аллергиков это не будет проблемой. Безглютеновые продукты можно найти в магазинах с широким ассортиментом товаров, а также в специализированных магазинах здорового питания. Некоторые булочные продают безглютеновую выпечку.
Рацион
Так как зерновые культуры широко используются и являются важным источником питательных веществ в норвежском рационе питания, необходимо обеспечить установление правильного диагноза в целях сохранения правильного рациона и во избежание необоснованных запретов.
Безглютеновые готовые продукты, как например безглютеновый хлеб и зерновые смеси, часто основываются на рисовом, кукурузном, картофельном или пшеничном крахмале. Такие продукты, основанные в основном на крахмале, не содержат большое количество фибры и питательных веществ, в сравнении с обычным хлебом из муки грубого помола. Если основываться исключительно на таких типах зерновых продуктов, увеличивается риск запоров и недостачи питательных веществ.
Среди естественных безглютеновых зерновых встречается большое количество богатых на питательные вещества вариантов. Просо, гречиха, киноа и пшено являются хорошими примерами таких зерновых. Именно поэтому, следует печь хлеб на основе данных продуктов, добавляя в него фибру и зёрна для увеличение количество принимаемой фибры.
Норвежское объединение больных целиакией может предоставить информацию о болезни и безглютеновом рационе питания. www.ncf.no
как проявляется, причины, рекомендации по лечению и профилактике
По данным ВОЗ, в анамнезе среди младенцев и детей раннего возраста симптомы пищевой аллергии отмечаются у 17,3%. Распространенность подтвержденного заболевания у детей этой возрастной группы составляет от 6 до 8%, у подростков — от 2 до 4%[1]. И эти цифры неуклонно растут. Многие мамы удивляются: ребенок не ест ничего вредного, а его организм отвечает на свежие и качественные продукты сыпью, покраснением кожи и прочими неприятными симптомами. Почему так происходит и как можно помочь, если у ребенка пищевая аллергия, рассказываем в статье.
Почему так происходит и как можно помочь, если у ребенка пищевая аллергия, рассказываем в статье.
Как проявляется пищевая аллергия у детей?
Так что же такое пищевая аллергия? И почему некоторые дети могут есть любые продукты без последствий, а у кого-то даже маленькая шоколадка способна вызвать целый «букет» нежелательных реакций?
На заметку
Несмотря на распространенность заболевания, официального диагноза «пищевая аллергия» не существует. Ожидается, что в 2019 году он будет внесен Всемирной организацией здравоохранения в Международную классификацию болезней[2] .
Союз педиатров России дает такое определение пищевой аллергии — это патологическая реакция организма на продукты питания, в основе которой находятся иммунные механизмы. Проще говоря, иммунная система ребенка по какой-то причине вдруг воспринимает тот или иной белок либо другое вещество, содержащееся в пище, не как полезный ее компонент, а как что-то чрезвычайно опасное для организма и незамедлительно начинает вырабатывать против него защитные антитела.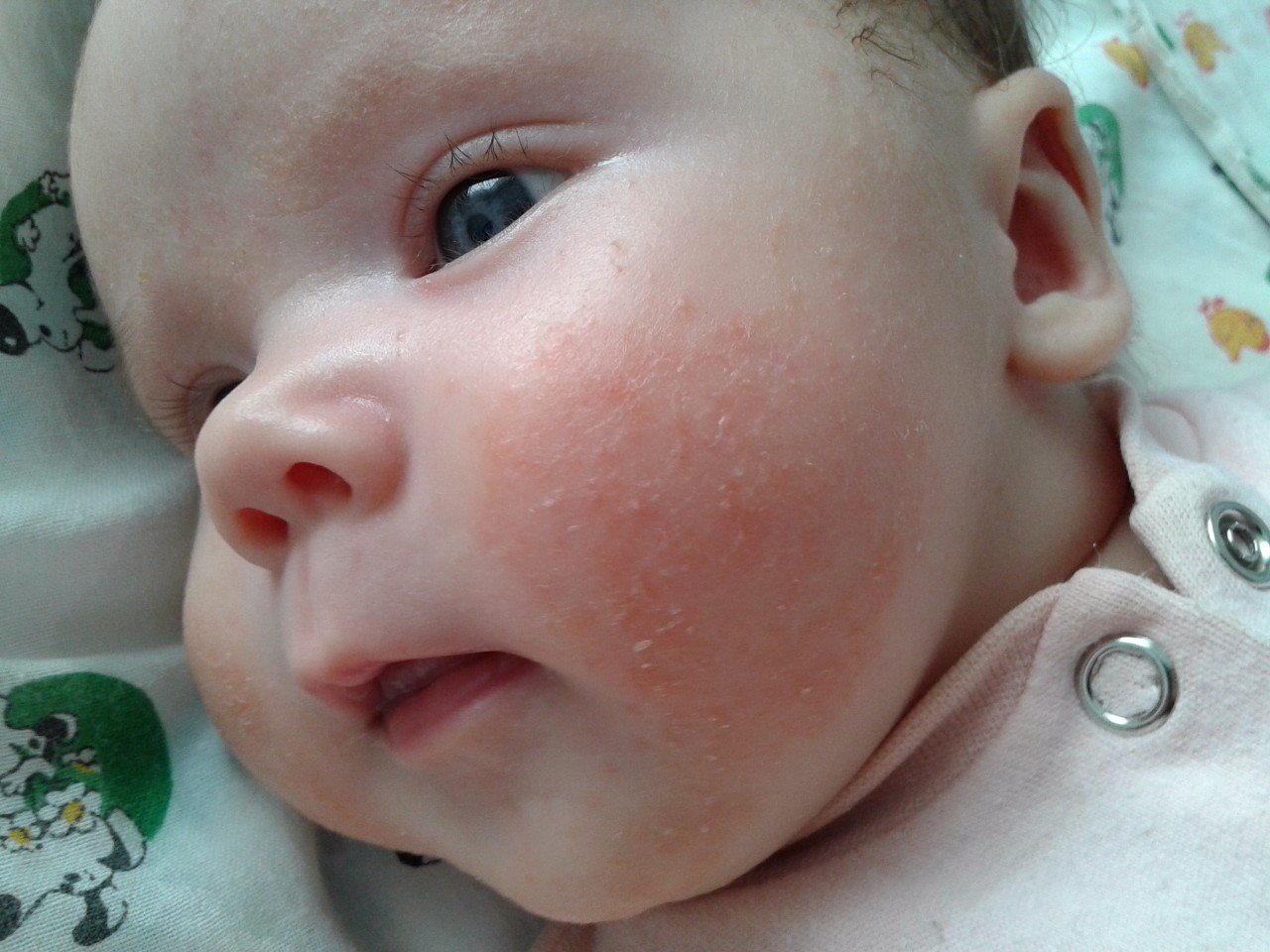
Проявляться пищевая аллергия может по-разному, при этом в каждом детском возрасте она имеет свои симптомы. Самое первое ее проявление — это атопический дерматит, то есть изменения кожного покрова. Он выражается в покраснении кожи вокруг рта или ануса малыша и сопровождается зудом. Даже при тщательном уходе за кожей ребенка на ней появляются стойкие опрелости. По мере действия аллергена на коже возникают мелкие пузырьки, которые затем сливаются и лопаются, а на их месте образуются корки. Такие кожные поражения могут возникать в разных местах, но чаще всего они проявляются на губах, во рту, на коже шеи или лица.
Но не только кожа реагирует на действие «вредного продукта». При дальнейшем влиянии аллергена на организм у ребенка нередко появляются нарушения работы желудочно-кишечного тракта, выражающиеся в частом срыгивании, вздутиях живота. Стул становится жидким и может содержать слизь, или, наоборот, возникают частые запоры. У малыша портится настроение, он капризничает, может отказываться от еды. Колики возникают относительно редко, но также встречаются и случаи ярко выраженных колик с сильными болями, на дающими ребенку вести обычный образ жизни. Рвота может возникать сразу же после еды или в течение ближайших двух-трех часов, при этом в рвотных массах обычно содержится большое количество непереваренной пищи.
Колики возникают относительно редко, но также встречаются и случаи ярко выраженных колик с сильными болями, на дающими ребенку вести обычный образ жизни. Рвота может возникать сразу же после еды или в течение ближайших двух-трех часов, при этом в рвотных массах обычно содержится большое количество непереваренной пищи.
По мере того как ребенок растет, проявления пищевой аллергии иногда переходят в хроническую фазу. Увеличивается площадь кожных поражений, возникают новые участки с высыпаниями, которые сильно чешутся, а повреждение кожи ногтями или посторонними предметами приводит к вторичному инфицированию.
Всем мамам очень важно знать, что пищевая аллергия может привести не только к упомянутым проявлениям, но и к развитию дисбиоза, а также других серьезных нарушений, включая отек Квинке и даже анафилактический шок, которые уже угрожают жизни ребенка. В группу особого риска входят мальчики от года до полутора лет, у которых, по данным исследователей, анафилаксия встречается примерно в 5% случаев[3].
Ищем причины аллергии
Как начинается пищевая аллергия? При самом первом попадании аллергена в организм ребенка происходит так называемая сенсибилизация — иммунная система запоминает аллерген как опасного «чужака». И при любом повторном употреблении содержащего данный аллерген продукта она начинает активно с ним бороться — появляется аллергическая реакция. У грудничков возникновение аллергии связано еще и с особенностями функционирования их пищеварительной системы. У совсем маленьких детей обычно понижена активность пищеварительных ферментов, а также отмечается низкий уровень антител IgA, защищающих ЖКТ от инфекций, — это приводит к быстрой транспортировке аллергена в кровь ребенка.
Любой маме, в том числе и будущей, очень важно знать, что пищевая аллергия нередко передается по наследству: если аллергией страдает один из родителей, то шанс ее развития у малыша составит примерно 37%, а если оба — риск возрастет до 60%.
Кроме генетической предрасположенности аллергия может быть вызвана курением матери во время вынашивания, гипоксией плода при родах или в течение беременности.
В период внутриутробного развития аллергия на те или иные виды пищи может формироваться еще и потому, что беременная женщина нарушает режим питания, употребляя в пищу, например, избыточное количество продуктов с высокой степенью аллергенности: орехи, цитрусовые, рыбу, шоколад, яйца и так далее. В этом случае сенсибилизация возникает у ребенка еще до рождения. Антитела могут передаваться и с молоком во время грудного вскармливания, если мама в это время не придерживалась правильного рациона.
В группе риска находятся недоношенные дети и дети на искусственном вскармливании смесями на основе коровьего молока. Белок молока входит в так называемую большую восьмерку наиболее аллергенных продуктов. По статистике, пик пищевой аллергии на белок коровьего молока приходится на первый год жизни — примерно 2–3%. К пятилетнему возрасту у больного аллергией ребенка может развиться толерантность, и заболеваемость снижается до 1%[4].
Кроме коровьего молока, в группу продуктов-провокаторов входят также хлебобулочные изделия, содержащие глютен (клейковину), яйца куриные, рыба и морепродукты, орехи, арахис и соя[5].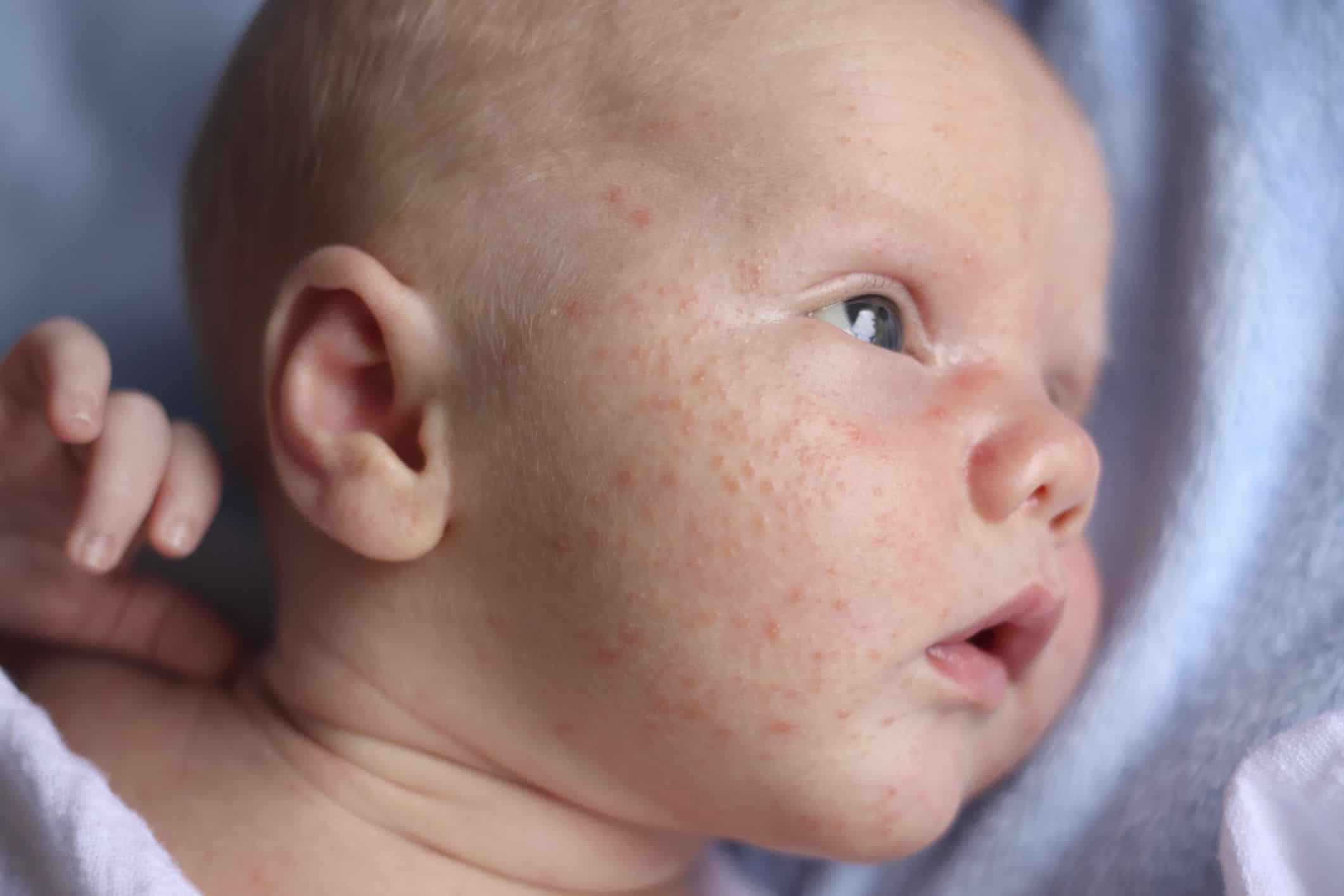 Конечно, никому не придет в голову кормить малыша вареными яйцами или рыбой, но соевая или пшеничная мука, яичный порошок вполне могут входить в состав других продуктов. Вот почему очень важно внимательно читать информацию на этикетках, особенно родителям детей-аллергиков!
Конечно, никому не придет в голову кормить малыша вареными яйцами или рыбой, но соевая или пшеничная мука, яичный порошок вполне могут входить в состав других продуктов. Вот почему очень важно внимательно читать информацию на этикетках, особенно родителям детей-аллергиков!
Если мама кормит малыша грудью, риск возникновения аллергии довольно низок. Критичным является период введения прикорма — у некоторых малышей замена материнского молока на непривычную пищу или даже слишком большой ее объем в первом прикорме может вызывать резкую аллергическую реакцию. Так что вводить в рацион ребенка новые продукты следует буквально по одному, начиная с минимальных порций и внимательно наблюдая за реакцией организма. Кстати, появление у крохи пищевой аллергии на тот или иной продукт может сопровождаться и повышением чувствительности к другим веществам, например к косметическим средствам, используемым мамой, к цветочной пыльце и так далее.
Внимательные родители обычно достаточно быстро замечают прямую связь между введением в рацион малыша нового продукта и возникновением симптомов пищевой аллергии. Но нередко встречаются случаи, когда самостоятельно выявить аллерген очень сложно и помочь может только аллерголог-иммунолог.
Но нередко встречаются случаи, когда самостоятельно выявить аллерген очень сложно и помочь может только аллерголог-иммунолог.
Лечение и профилактика пищевой аллергии у детей
Терапия пищевой аллергии у ребенка должна начинаться с ограничения употребления продуктов-провокаторов. Если мама кормит малыша только грудным молоком, то ограничительную диету назначают именно ей. Очень важно продумать все способы того, как избежать случайного приема продукта-аллергена, и проинформировать родителей о вероятных перекрестных реакциях. Диета должны быть полноценной, способной обеспечивать и мать, и ребенка всеми необходимыми питательными веществами и витаминами.
Для ребенка-аллергика прикорм нежелателен до полугода и, как мы уже говорили, вводить новые продукты необходимо в маленьких дозах и постепенно, по одному. Коровье молоко, пшеницу, орехи, куриные яйца вводятся в рацион такого ребенка только после двух лет.
Для купирования симптомов аллергии педиатры рекомендуют антигистаминные препараты второго поколения. Однако длительный их прием в целях профилактики нежелателен. Для борьбы с воспалением и зудом кожи проводится терапия с учетом патологических изменений кожного покрова и особенностей общего самочувствия ребенка. Целью такого лечения должно быть не только купирование неприятных проявлений, но и восстановление барьерной функции кожи, ее водно-липидного слоя. Очень важен и правильный регулярный уход за кожей малыша — он должен стать для мамы такой же каждодневной обязанностью, как кормление или купание.
Однако длительный их прием в целях профилактики нежелателен. Для борьбы с воспалением и зудом кожи проводится терапия с учетом патологических изменений кожного покрова и особенностей общего самочувствия ребенка. Целью такого лечения должно быть не только купирование неприятных проявлений, но и восстановление барьерной функции кожи, ее водно-липидного слоя. Очень важен и правильный регулярный уход за кожей малыша — он должен стать для мамы такой же каждодневной обязанностью, как кормление или купание.
Очень важно помнить, что при лечении аллергии у детей самого младшего возраста большую роль играет состояние их желудочно-кишечного тракта. Если у малыша наблюдается нерегулярное опорожнение кишечника, запоры или диарея, сильные и частые колики, наличие в кале непереваренных частичек пищи, необходимо срочно поставить об этом в известность лечащего врача — возможно, он назначит курс пребиотиков и пробиотиков. В некоторых случаях подобная терапия назначается для профилактики, чтобы предотвратить нарушения в работе ЖКТ и снизить проявления аллергии.
При первых подозрениях на пищевую аллергию родители должны сразу же показать ребенка врачу-аллергологу. После уточнения диагноза врач выдаст «паспорт больного аллергическим заболеванием», в котором будет указан диагноз, перечень продуктов, вызывающих аллергию, необходимые меры первой помощи при возникновении приступа и телефоны медицинского учреждения, в котором наблюдается ребенок. Паспорт и медикаменты для снятия приступа родители должны всегда иметь при себе.
Что можно и нельзя есть маме при аллергии на белок у ребенка
Некоторые компоненты молочного белка могут проникать в организм малыша с грудным молоком и вызывать пищевую аллергию. Диета кормящей мамы при аллергии у грудничка позволяет вывести аллерген из организма ребенка и улучшить качество его состояния. Но можно ли навсегда победить аллергию на молоко, как долго придется держать диету и что можно и что нельзя есть маме? Узнаем мнение врача-терапевта, аллерголога-иммунолога Татьяны Николаевны Дзядук.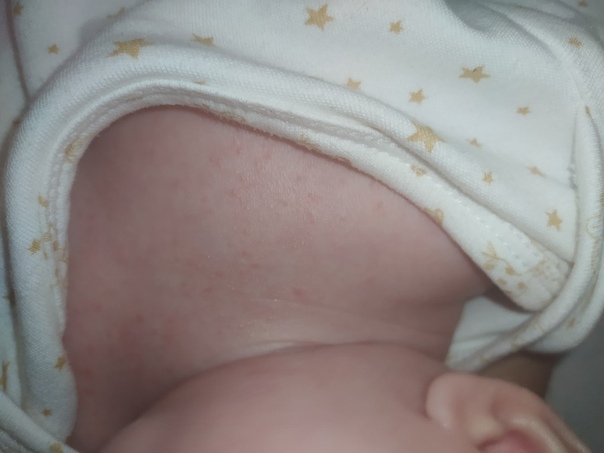
— Татьяна Николаевна, бывает ли аллергия на белок коровьего молока на грудном вскармливании?
— У детей, находящихся исключительно на грудном вскармливании без прямого контакта с молочным белком, может развиться пищевая аллергия. Но среди этой группы малышей заболевание встречается реже, чем у детей на искусственном вскармливании.
— Белок коровьего молока попадает в желудочно-кишечный тракт ребенка, после чего иммунная система начинает воспринимать его как врага, что схоже с реакцией на инфекционный агент. Почему так происходит, неизвестно, но развитие аллергической реакции может идти по-разному. Возможны:
|
|
«Белок коровьего молока» — сборное понятие. Чаще вызывают аллергию конкретные белки: казеины, альфа-лактальбумин, бета-лактоглобулин, бычий сывороточный альбумин.
— Отличается ли симптоматика пищевой аллергии на белок коровьего молока от признаков другой пищевой аллергии?
— По симптомам аллергии ничем не отличаются, потому что имеет значение сам факт пищевой аллергии у грудничка, а не белок, который ее вызывает. Однако аллергия на белок коровьего молока может быть уже в месяц, а на другие частые аллергены (пшеницу, сою, рыбу, орехи, морепродукты и др.) — позже: либо с введением прикорма, либо ближе к году.
— То есть новорожденный может среагировать на коровий белок?
— Иммунной системе нужно время для того, чтобы проконтактировать с белком и выработать IgE либо T-клетки. На это уходит в среднем три-четыре недели, следовательно, первые аллергические проявления могут начаться к концу периода новорожденности.
— В каких случаях педиатры рекомендуют сохранить грудное вскармливание, а когда советуют переводить ребенка-аллергика на молочную смесь?
— Большинство смесей сделаны из коровьего молока, поэтому переводить больного малыша на такую смесь нелогично. Наоборот, нужно постараться сохранить грудное вскармливание, потому что кормящей маме исключить из своего рациона молочные продукты намного проще, чем подобрать смесь аллергичному малышу. Чтобы максимально сохранить грудное вскармливание, важно часто прикладывать ребенка к груди, избегать сосок, пустышек. Когда кормление грудью противопоказано или невозможно, ребенка с аллергией переводят на специализированное лечебное питание.
Наоборот, нужно постараться сохранить грудное вскармливание, потому что кормящей маме исключить из своего рациона молочные продукты намного проще, чем подобрать смесь аллергичному малышу. Чтобы максимально сохранить грудное вскармливание, важно часто прикладывать ребенка к груди, избегать сосок, пустышек. Когда кормление грудью противопоказано или невозможно, ребенка с аллергией переводят на специализированное лечебное питание.
— Какой может быть диета мамы при аллергии у малыша?
— Диета бывает двух видов: диагностическая, чтобы подтвердить и поставить диагноз, и лечебная. Часто эти виды диет путают, но у них немного разные принципы.
| Диагностическая диета | Лечебная диета | |
| Цель | На фоне исключения белка коровьего молока смотрят, есть ли улучшение в состоянии ребенка, проходят симптомы аллергии или нет. Если симптомы ослабли на фоне диеты, то аллергию можно диагностировать без дополнительных медицинских анализов.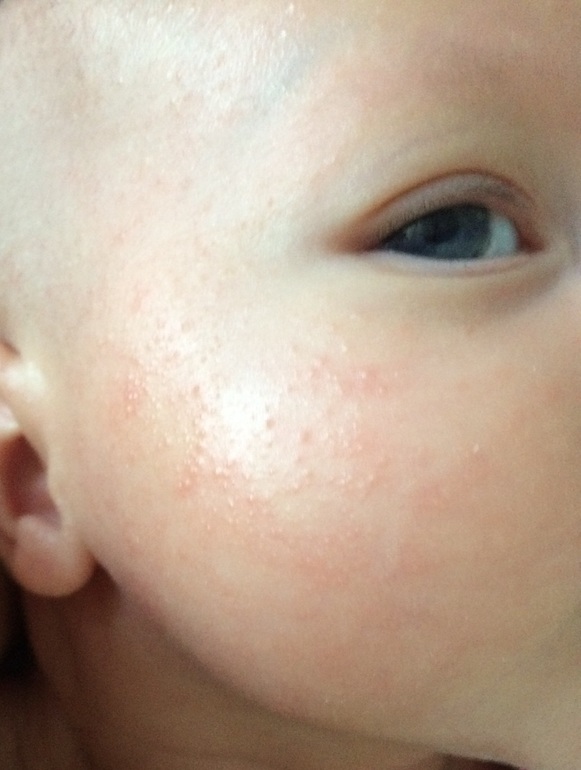 | После постановки диагноза диетотерапия мамы ребенка-аллергика на ГВ будет основным лечебным мероприятием. |
| Что нужно сделать | Полностью исключить из рациона все виды молочных продуктов (молоко, сыр, сливочное масло, сливки, творог, йогурт и др.). | При легкой и средней реакции исключают все молочные продукты, за исключением тех, которые ребенок переносит. При тяжелой реакции максимально минимизируют контакты с белком коровьего молока, исключая даже продукты со следовым содержанием белка. |
| Продолжительность | Три-четыре недели. | Шесть месяцев при легкой аллергии, один-два года при средней и тяжелой форме заболевания. |
— Список продуктов, которые нужно исключить, ограничивается только молочной пищей или также другими аллергенами?
— Общая гипоаллергенная диета для кормящих мам при аллергии у грудничка вредна. Она предусматривает необоснованное исключение большого количества продуктов, что может привести к различным дефицитным состояниям.
Общее правило на диете для мамы — есть все виды продуктов, которые переносит ребенок. При этом нужно учитывать, что в зависимости от степени аллергенности продукты с белком коровьего молока находятся на разных ступенях так называемой «молочной лестницы», то есть дети могут по-разному реагировать на один и тот же белок в разных продуктах.
Что нельзя есть кормящей маме
| Запрещается: только те продукты, на которые идет реакция у ребенка. В случае аллергии на белок коровьего молока исключают только белок коровьего молока. | Разрешены: все остальные продукты, в том числе минимально аллергенные молочные, если ребенок их переносит, говядина, телятина и такие частые аллергены, как рыба, яйца, пшеница, соя, глютен и др. |
| Максимально аллергенные: цельное коровье молоко, пастеризованное коровье молоко. | Польза для мамы: разнообразное питание поддержит самочувствие, даст необходимые в период ГВ питательные вещества, витамины, микроэлементы. |
| Минимально аллергенные: ферментативно обработанный белок коровьего молока, дополнительно прошедший термическую обработку (запеченный сыр, творожная запеканка и пр.) | Польза для ребенка: если в беременность и во время кормления грудью употреблять распространенные аллергены, на которые у ребенка в данный момент нет реакции, это будет хорошей профилактикой детской аллергии. |
— Если дети перерастают аллергию к белкам коровьего молока, то в какой момент можно снова вводить молочный белок?
— Важно отталкиваться от клинических проявлений аллергии и продолжительности пищевых ограничений в рационе мамы. По истечении диеты молочные продукты пробуют ввести обратно и смотрят, есть ли реакция или ребенок аллергию перерос.
Как именно вводить
|
|
— Если попытка была неудачной, то примерно раз в полгода снова пробуют ввести белок коровьего молока. Что и сколько вводить, определяет врач-аллерголог.
— В каких случаях гипоаллергенная диета для мамы противопоказана?
— К диете с исключением только белка коровьего молока абсолютных противопоказаний нет. Врач-терапевт будет контролировать состояние мамы на диете, следить за возможным развитием дефицита кальция и дефицита витамина D.
- Если с витамином D все хорошо, то ежедневно в профилактических целях его назначают в количестве от 800 до 1200 ME, а если уровень этого витамина недостаточен, дают лечебную дозировку. В случае реакции грудничка на препарат меняют форму витамина.
- При нехватке кальция питание разрабатывается с диетологом либо мама принимает добавки кальция, которые назначит лечащий врач-терапевт. Прием этих лекарств безопасен для малыша.
- На остальные микроэлементы диета не влияет. Всем мамам, кормящим грудью, нужно контролировать запасы железа в организме, независимо от того, придерживаются они диеты или нет.

Важно! Если у женщины выявлены дефицитные состояния и назначено лекарственное средство, то после прохождения курса терапии необходимы контроль показателей и медицинское наблюдение. Если дефициты не выявлены, то оптимально один раз в шесть месяцев проходить лабораторное обследование.
— Диета мамы всегда помогает вылечить аллергию у грудничка?
— Соблюдение диеты гарантирует затихание клинических симптомов аллергии, но перерастет ли ребенок заболевание, предсказать нельзя. У врачей есть только косвенные признаки, по которым можно ориентироваться. Например, IgE-зависимую аллергию перерастают хуже, чем T-клеточную опосредованную аллергию. Также смотрят на уровень самого IgE к белкам: чем выше цифра, тем хуже «уходит» болезнь.
Педиатрический опыт показывает, что аллергию на белок коровьего молока перерастают большинство детей (80—85 %), но есть дети, которые остаются аллергиками и всю жизнь вынуждены придерживаться диетического питания.
Что делать, когда симптомы аллергии у грудничка остаются на фоне безмолочной диеты мамы
| Атопический дерматит | Пищевая аллергия утяжеляет его течение, но это два отдельных заболевания. Поэтому безмолочный рацион мамы может не привести к полному исчезновению симптомов у ребенка. Нужно отдельно лечить атопический дерматит увлажнением кожи специально подобранными кремами-эмолентами. Поэтому безмолочный рацион мамы может не привести к полному исчезновению симптомов у ребенка. Нужно отдельно лечить атопический дерматит увлажнением кожи специально подобранными кремами-эмолентами. |
| Множественная пищевая аллергия | Если кроме аллергии к белкам коровьего молока у ребенка выявлена иная пищевая аллергия, пробуют исключить еще какие-то продукты (чаще куриное яйцо, пшеницу, сою) и наблюдают, будет полное улучшение или нет. |
| Гастроформа аллергии на белок коровьего молока | Диета мамы должна продолжаться длительный период времени, чтобы симптомы ушли. Эффект, возможно, наступит только через три-шесть недель. |
Белок коровьего молока — самый распространенный из пищевых аллергенов, но, по современным данным, аллергия к нему развивается лишь примерно у 1 % детей. Отечественные педиатры диагноз выставляют намного чаще, чем это заболевание действительно есть у ребенка. Чтобы помочь грудничку, кормящей маме назначается диета с исключением белка коровьего молока и сохранением в рационе всех остальных продуктов. Самое главное в диетотерапии — периодически пробовать ввести белок обратно. Дети хорошо перерастают аллергию на молоко и часто к трем годам могут без проблем есть молочные продукты.
Самое главное в диетотерапии — периодически пробовать ввести белок обратно. Дети хорошо перерастают аллергию на молоко и часто к трем годам могут без проблем есть молочные продукты.
врач-терапевт, аллерголог-иммунолог
Дзядук Татьяна Николаевна
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Эта статья была полезной для вас?
Поделитесь ею в социальных сетях!
Аллергия на глютен у детей (целиакия): симптомы аллергии на глютен у ребенка
23.09.2019 15395
Целиакия (глютеновая энтеропатия)
Аллергия на глютен у детей
Меры предосторожности
Лечение
Профилактика
Глютен – особый белок, содержащийся в пшенице. Чем больше в муке глютена, тем пышнее тесто, вкуснее выпечка и быстрее процесс ее изготовления.
Чем больше в муке глютена, тем пышнее тесто, вкуснее выпечка и быстрее процесс ее изготовления.
Благодаря клейкой структуре (белок также называют «клейковиной») глютен активно используется в изготовлении различных соусов, йогуртов и других блюдах, которые нужно искусственно загустить. Белки, подобные глютену, содержат еще 3 злака: рожь, ячмень, овес. Поэтому пшеница, рожь, ячмень и овес объединяют в группу глютенсодержащих злаков. Непереносимость глютена может быть наследственным пожизенным заболеванием (целиакия) или проявляться у детей раннего возраста аллергической энтеропатией, которая со временем проходит.
Целиакия (глютеновая энтеропатия)
При этом наследственно-обусловленном состоянии в ответ на поступление глютена, а точнее, одной из фракций этого белка под названием глиадин, развивается иммунологическая реакция на слизистой оболочке тонкой кишки. Вследствие этого иммунологического конфликта слизистая оболочка атрофируется, и перестает нормально функционировать.
Важно, что при соблюдении аглиадиновой (или безглютеновой) диеты, ворсинки могут восстанавливаться со временем. Нужно помнить, что нелеченная или поздно диагностированная целиакия угрожает рядом осложнений, среди которых бесплодие, остеопороз, онкология кишечника, неврологические нарушения.
Аллергия на глютен у детей
Проблемы с глютеном – это не только целиакия. Глютен может вызывать пищевую аллергию у детей раннего возраста. Такое состояние имеет схожие с целиакией признаки, но другую природу возникновения. В данном случае имеется повышенная аллергическая настроенность организма, которая может сохраняться всю жизнь или исчезать по мере взросления.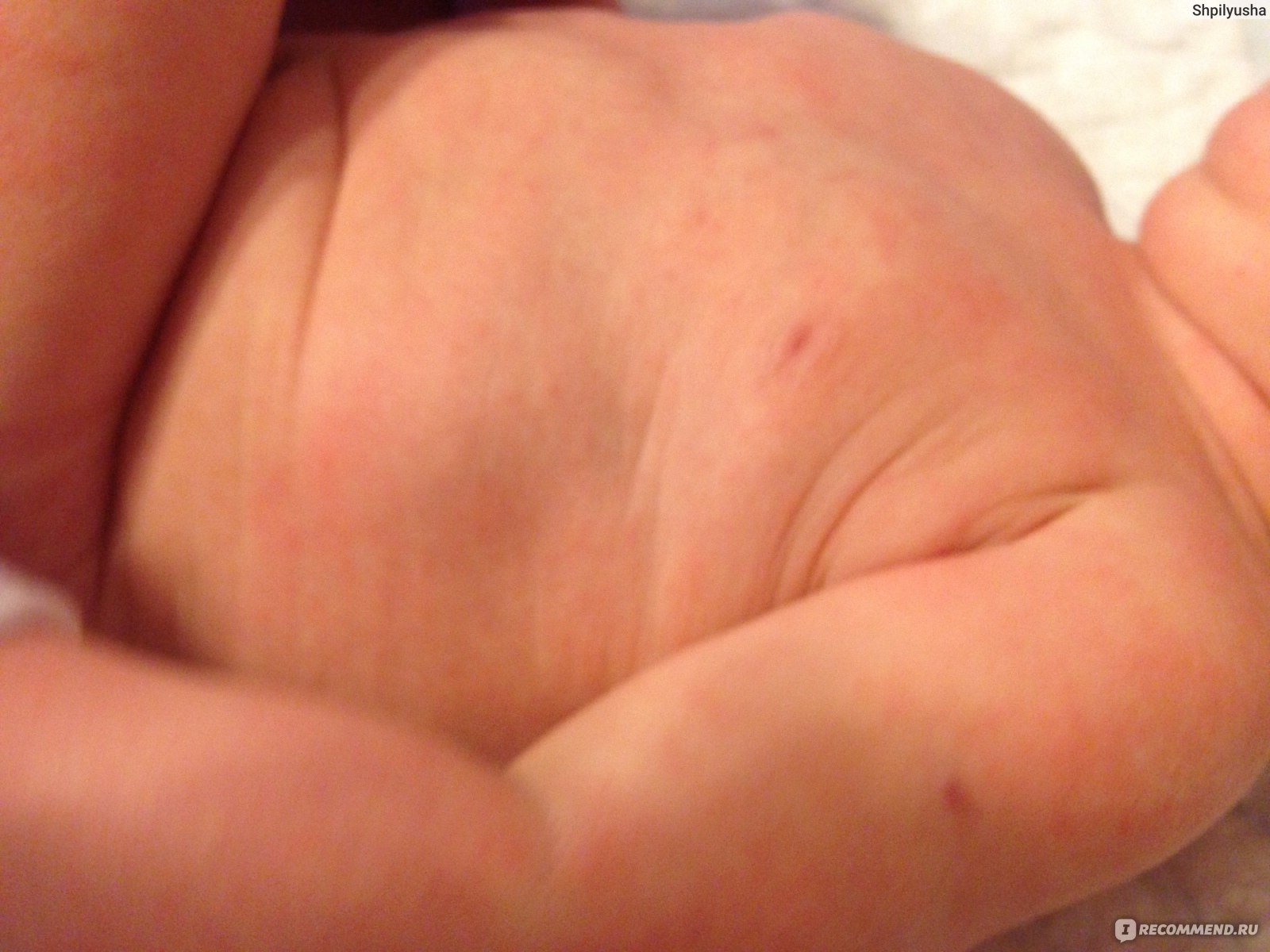
При длительном отсутствии лечения (то есть диеты с исключением причинно-значимых аллергенов, в том числе глютена) организм страдает от постоянного воздействия аллергенов и недостаточного усвоения необходимых для роста и развития веществ, что проявляется следующими симптомами:
- Недостаточные прибавки веса, задержка роста и нервно-психического развития
- Сухость и бледность кожи
- Боли в животе, снижение аппетита или избирательный аппетит
- Ломкость ногтей и волос
- Частые простуды
- Отеки
- Дисбиоз кишечника
Информативным для доктора является «пищевой дневник» — в него мама записывает все продукты, которые съедает ребенок. Малыша «сажают» на строгую диету и постепенно вводят по одному продукты по возрасту и сразу же фиксируют негативные реакции и виновника их возникновения. Таким образом удается выявить аллерген.
Малыша «сажают» на строгую диету и постепенно вводят по одному продукты по возрасту и сразу же фиксируют негативные реакции и виновника их возникновения. Таким образом удается выявить аллерген.
Меры предосторожности
Ребенку с целиакией важно всю жизнь воздерживаться от продуктов с глютеном. Аллергикам – только на тот период, когда организм негативно реагирует на белок, то есть для них безглютеновая диета будет временной. Кому-то необходимо соблюдать ее несколько недель или месяцев, а кому-то придется потерпеть до 1-3 лет. Во всех случаях необходимо внимательно следить за питанием, исключая такие продукты, как:
- Злаковые в виде выпечки, тортов, пирожных, печенья, булочек и хлеба
- Манные, пшеничные, овсяные, а также мультизлаковые готовые каши (в их состав, как правило, входят глютенсодержащие злаки)
- Консервы
- Полуфабрикаты, колбасы, сосиски, промышленные паштеты — почти все они имеют в своем составе глютен в качестве загустителя
- Соусы, в том числе кетчуп и майонез
- Йогурты и другие кисломолочные продукты можно только после внимательного контроля состава и переносимости
Малыши на грудном вскармливании сталкиваются с целиакией или аллергией к глютену при введении прикорма, потому что мамино молоко содержит не только глютен, приходящий с продуктами рациона кормящей, но и защитные факторы — антитела.
Если ребенок получает смесь, важно убедиться, что нет проявлений аллергии к белку коровьего молока и правильно подобрать основное питание. К сожалению, в большинстве случаев как при аллергии к глютену, так и при целиакии необходимо полное исключение белка коровьего молока и замена стандартной молочной смеси на специализированную (гидролизат, соевая смесь). Адаптированные стандартные смеси и, тем более, специализированные смеси для детей с пищевой аллергией (гидролизаты белка, аминокислотные и соевые смеси) глютен не содержат. А вот продукты прикорма, овощные, фруктовые и мясные пюре – могут содержать следы глютена. Стоит внимательно изучать аннотации и этикетные надписи лекарственных препаратов. Глютен может входить в состав некоторых лекарственных средств.
При введении злакового прикорма детям с непереносимостью глютена нужно выбирать безглютеновые каши (рисовая, гречневая, кукурузная), с 8-9 месяцев можно ввести пшенную кашу. Пшено тоже относится к безглютеновым злакам, но переваривается достаточно тяжело, поэтому лучше ввести в рацион позже, когда малыш уже привык к злаковому прикорму.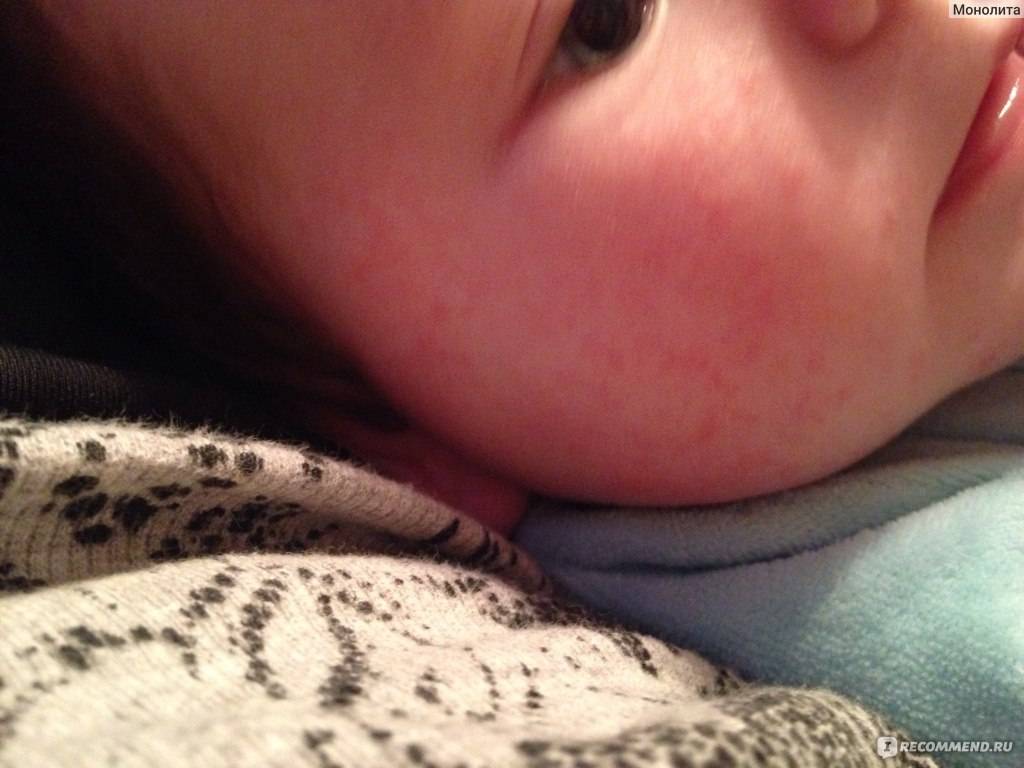 Если мама предпочитает готовить сама – крупы необходимо тщательно промывать, так как часто они загрязняются следами глютена в процессе хранения и транспортировки. Даже у здорового малыша не следует начинать введение злакового прикорма с глютенсодержащих каш, нужно сделать выбор в пользу безглютеновых злаков. Но и надолго откладывать введение глютенсодержащего злакового прикорма не имеет смысла. Всем здоровым детям глютенсодержащие каши лучше вводить в рацион в интервале от 4 до 6 месяцев, после того, как ребенок уже успешно познакомился с безглютеновыми злаками. Предположительно в этом периоде, так называемом «окне толерантности», наименьшая вероятность развития аллергии к глютену.
Если мама предпочитает готовить сама – крупы необходимо тщательно промывать, так как часто они загрязняются следами глютена в процессе хранения и транспортировки. Даже у здорового малыша не следует начинать введение злакового прикорма с глютенсодержащих каш, нужно сделать выбор в пользу безглютеновых злаков. Но и надолго откладывать введение глютенсодержащего злакового прикорма не имеет смысла. Всем здоровым детям глютенсодержащие каши лучше вводить в рацион в интервале от 4 до 6 месяцев, после того, как ребенок уже успешно познакомился с безглютеновыми злаками. Предположительно в этом периоде, так называемом «окне толерантности», наименьшая вероятность развития аллергии к глютену.
Лечение
Целиакия не лечится, единственное правило – строго соблюдать безглютеновую диету (с полным исключением глютена, его следов и контролировать возможное поступление глютена со всеми возможными источниками (пищевыми и непищевыми, например, клей на почтовых марках и конвертах, зубная паста, некоторые виды косметических средств).
Нужно помнить, что целиакия — это образ жизни, а не просто заболевание. При строгом соблюдении всех диетологических рекомендаций прогноз благоприятный, а риск последствий в виде онкологических заболеваний кишечника и остеопороза приближается к среднестатистическим показателям в популяции. При аллергии на глютен помимо диеты при необходимости назначаются антигистаминные средства, энтеросорбенты — препараты, которые «разыскивают» аллергены и токсины, связывают их и выносят из организма ребенка, ферменты и средства для коррекции дисбиоза кишечника.
Профилактика
Не разработана в настоящее время. В настоящее время доказано, что на развитие целиакии не оказывают влияния ни продолжительное грудное вскармливание, ни раннее ввведение глютена небольшими порциями в «окне толерантности», ни позднее, отсроченное введение глютена.
(1
оценок; рейтинг статьи 5.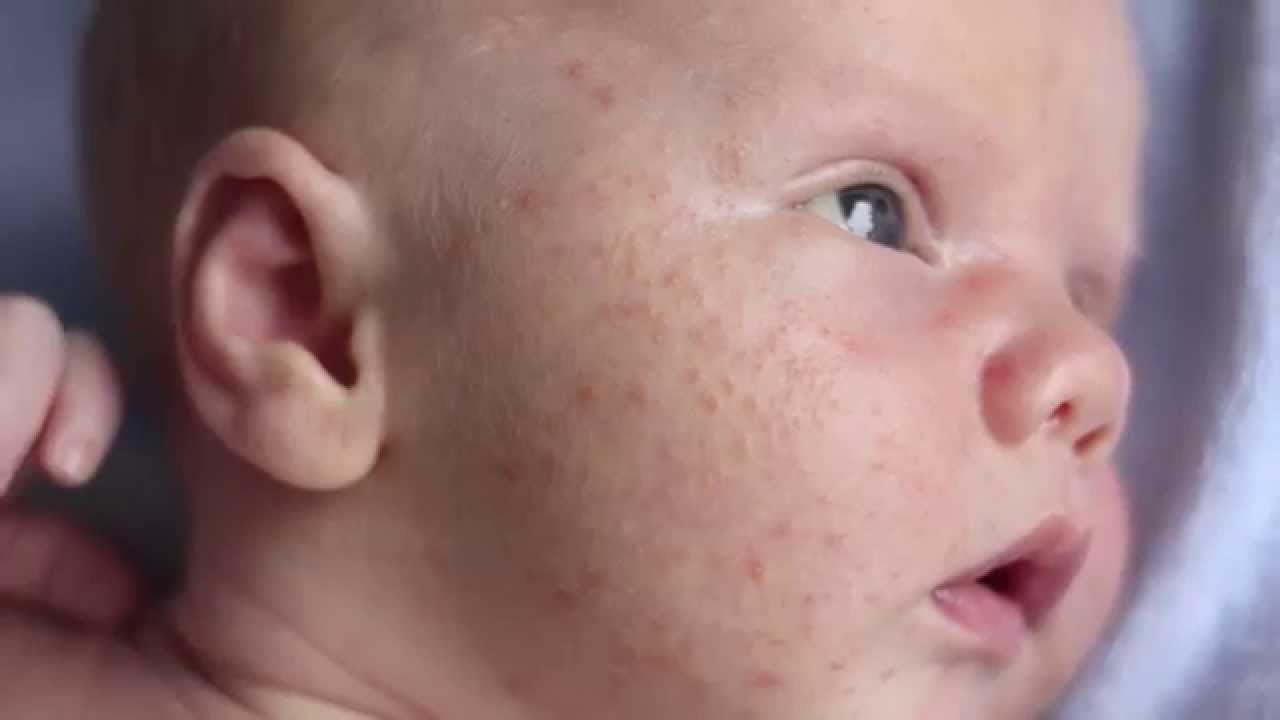 0)
0)
Пищевая аллергия у детей — симптомы, способы лечения, диета
Пищевая аллергия в детском возрасте
Сыпь, покраснение, перемена настроения – это лишь малая часть симптомов, которые могут сопровождать пищевую аллергию – неправильную реакцию иммунной системы на какое-нибудь блюдо или его отдельные компоненты. В чем ее причины, каковы факторы риска, и какое питание выбрать в случае аллергической реакции – читайте в этом материале.
Симптомы пищевой аллергии
Причины непереносимости продуктов питания связаны с тем, что иммунная система «неправильно» распознает их как потенциально опасные, и вырабатывает с избытком защитные антитела. Чрезмерно бурная реакция приводит к тому, что у ребёнка формируется аллергия на некоторые виды пищи.1,3
Симптоматика аллергии у детей на продукты питания разная. Но чаще всего пищевая аллергия проявляется со стороны кожи – зуд, чувство стянутости и сухости.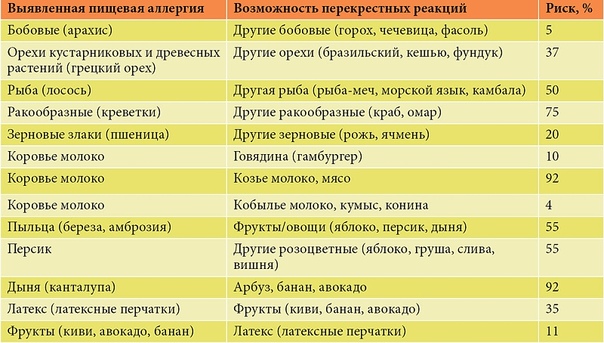 На коже может возникнуть локальный отек, появиться сыпь (крапивница), покраснения, волдыри. На втором месте по частоте проявления — реакции со стороны дыхательной системы. Насморк, заложенность носа, чувство першения в горле, кашель разной интенсивности. Также на пищевую аллергию могут указывать реакции со стороны органов желудочно-кишечного тракта. Совсем маленького ребенка начинают беспокоить колики, диспепсия, нарушения стула от поноса до запора. Дети постарше жалуются на тошноту, рвоту боли в животе, ощущение царапанья в горле, за грудиной.
На коже может возникнуть локальный отек, появиться сыпь (крапивница), покраснения, волдыри. На втором месте по частоте проявления — реакции со стороны дыхательной системы. Насморк, заложенность носа, чувство першения в горле, кашель разной интенсивности. Также на пищевую аллергию могут указывать реакции со стороны органов желудочно-кишечного тракта. Совсем маленького ребенка начинают беспокоить колики, диспепсия, нарушения стула от поноса до запора. Дети постарше жалуются на тошноту, рвоту боли в животе, ощущение царапанья в горле, за грудиной.
Не стоит забывать и о общих симптомах пищевой аллергии: ребенок становится вялым, капризным, плохо спит, хуже успевает в учебе (или психоэмоциональном развитии), склонен к сонливости в дневное время.2,3
Причины пищевой аллергии
Новорождённые и дети раннего возраста при наличии предрасположенности могут страдать от аллергии из-за своих физиологических особенностей. Дело в том, что ребёнок рождается с незрелым желудочно-кишечным трактом, стенки кишечника проницаемы для многих веществ, ферментная система ещё несовершенна. Поэтому организму сложно справиться с перевариванием белков. Организм словно находится в состоянии постоянной «боевой готовности» и попадание даже небольшого количества аллергенов приводит к ответу со стороны иммунной системы и развитию бурной аллергической реакции.1,2
Поэтому организму сложно справиться с перевариванием белков. Организм словно находится в состоянии постоянной «боевой готовности» и попадание даже небольшого количества аллергенов приводит к ответу со стороны иммунной системы и развитию бурной аллергической реакции.1,2
У детей постарше факторами риска становятся множество внутренних и внешних состояний. Например, наследственность — ведь если кто-то из родителей ребенка страдал от аллергического заболевания, то с большой долей вероятности малышу также передастся склонность к ней. Влияют неблагоприятные экологические факторы — загрязнённая атмосфера, автомобильные выхлопы, нехватка зеленых растений в городах. Очень часто нарушение работы иммунной системы в виде аллергической реакции встречается у детей с лабильной, подвижной психикой, с резкими переходами от дружелюбия и спокойствия к плачу и обратно. Наконец, важным фактором становятся вредные привычки, как у детей, так и матерей во время беременности. Это неправильно введённый прикорм и ранний ввод в рацион ребенка потенциально аллергенных продуктов питания: цитрусовых, орехов, шоколада, ягод, мёда, и, конечно же, привычка детей есть только что-то вкусное (как правило, неполезное; шоколад, газированные напитки, фастфуд)2,3,4
Список продуктов, провоцирующих аллергию
В силу крайней индивидуальности иммунной системы, предсказать ее реакцию практически невозможно. Однако есть примерный список продуктов, распределенных по группам в зависимости от их аллергенности — то есть способности вызывать резкую реакцию со стороны иммунной системы и симптомы аллергии. Важно помнить: совсем необязательно, что любой продукт из первой колонки вызовет реакцию. Как любой низкоаллергенный продукт, в отдельных случаях, может вызывать чрезмерную реакцию на него.2,3,4
Однако есть примерный список продуктов, распределенных по группам в зависимости от их аллергенности — то есть способности вызывать резкую реакцию со стороны иммунной системы и симптомы аллергии. Важно помнить: совсем необязательно, что любой продукт из первой колонки вызовет реакцию. Как любой низкоаллергенный продукт, в отдельных случаях, может вызывать чрезмерную реакцию на него.2,3,4
Примеры наиболее типичных экзоаллергенов
| Высокоаллергенные продукты | Продукты средней аллергенности | Низкоаллергенные продукты | |
| все цитрусовые, клубника, земляника, малина, ежевика, ананасы. | персики, клюква, брусника, вишня, черника, черная смородина. | груша, крыжовник, курага, сливы, смородина белая, яблоки и груши. | |
морковь, помидоры, болгарский перец, редька. |
картофель, свекла, перец, горох, кукуруза. | брокколи, зеленый горошек, кабачок, патиссоны, капуста белокочанная и цветная, огурцы, тыква. | |
| яйца, сосиски и колбасы, курица, морская рыба. | говядина, кролик, свинина. | баранина. | |
| цельное коровье молоко, сыры, йогурты с добавками. | кисломолочные продукты. | ||
| пшеница, рожь. | гречиха, овес, рис, горох, бобы. | перловка, пшено. | |
| кофе, какао, шоколад, орехи, мед. | ксилит, фруктоза | ||
| грибы, газированные напитки, пакетированные соки. | растительное масло. |
ПИЩА, ДЕТИ, АЛЛЕРГИЯ | Наука и жизнь
Бурное развитие цивилизации принесло нам не одну напасть. «Пищевая аллергия» — многие, когда слышат этот диагноз, говорят: ещё бы, ведь какой гадостью приходится кормить детей. Нитраты, красители, модифицированные продукты. Но мы поговорим о другом: продукты хорошие, а организм отвечает на них покраснением кожи и сыпью. Как правило, аллергическую реакцию вызывает еда непривычная, скажем, для жителей Среднерусской возвышенности — морская рыба и креветки, апельсины и шоколад, орехи и пряности. Хотя и традиционные молоко, пшеница и мёд могут стать причиной аллергии. Точно установить причины нарастающего «кома» аллергических реакций пока не удаётся. Но можно приостановить его рост благодаря правильному питанию.
«Пищевая аллергия» — многие, когда слышат этот диагноз, говорят: ещё бы, ведь какой гадостью приходится кормить детей. Нитраты, красители, модифицированные продукты. Но мы поговорим о другом: продукты хорошие, а организм отвечает на них покраснением кожи и сыпью. Как правило, аллергическую реакцию вызывает еда непривычная, скажем, для жителей Среднерусской возвышенности — морская рыба и креветки, апельсины и шоколад, орехи и пряности. Хотя и традиционные молоко, пшеница и мёд могут стать причиной аллергии. Точно установить причины нарастающего «кома» аллергических реакций пока не удаётся. Но можно приостановить его рост благодаря правильному питанию.Наука и жизнь // Иллюстрации
При аллергии образование комплекса антиген—антитело вызывает выделение биологически активных веществ (БАВ) — медиаторов аллергии.
При составлении гипоаллергенных диет для кормящих женщин необходимо обеспечивать их высокую биологическую и пищевую ценность, достаточное содержание витаминов, минеральных веществ и микроэлементов.
Приведённое в таблице деление условное: большое значение имеют региональные, национальные, семейные и другие особенности питания детей.
К высокоаллергенным продуктам относятся фрукты и ягоды ярко-красного и оранжевого цвета. Давайте ребёнку в качестве прикорма зелёные и жёлтые яблоки.
Наука и жизнь // Иллюстрации
Перекрёстные реакции аллергенов растительной пыльцы, пищевых продуктов и фитопрепаратов ( Источник: Воронцов И. М., Викулина И. Н. //Мир медицины, 1998, № 5.)
‹
›
Повышенной чувствительностью к пище страдает множество людей, но не всегда это именно аллергия. Часто непереносимость еды обусловлена заболеваниями желудочно-кишечного тракта, недостаточной активностью пищевых ферментов, психогенным отвращением к каким-то продуктам и иными причинами. Ни в одном из перечисленных случаев не задействован иммунный механизм.
В случае истинной пищевой аллергии иммунная система воспринимает определённые белки не как полезные компоненты пищи, а как нечто чужеродное, вредное для организма и вырабатывает против них защитные антитела. Обычно аллергическую реакцию вызывают белки, но иногда в роли аллергенов выступают и другие вещества, содержащиеся в пищевых продуктах. Когда аллерген впервые попадает в организм, происходит сенсибилизация – иммунная система запоминает его как «чужака». И при любом следующем употреблении продукта развивается аллергическая реакция.
Обычно аллергическую реакцию вызывают белки, но иногда в роли аллергенов выступают и другие вещества, содержащиеся в пищевых продуктах. Когда аллерген впервые попадает в организм, происходит сенсибилизация – иммунная система запоминает его как «чужака». И при любом следующем употреблении продукта развивается аллергическая реакция.
Проявления аллергии на пищу чаще всего возникают в раннем детском возрасте и сохраняются на протяжении всей жизни. Обычно первой реагирует кожа: появляются покраснения, зуд, отёки. Но также могут быть боли в животе, тошнота, рвота, расстройство работы кишечника (понос, метеоризм — повышенное газо-образование, запоры). Кроме того, нередки головная боль, раздражительность, заложенность носа, затруднения дыхания вплоть до приступа удушья и как крайняя степень тяжести — анафилактический шок. Важно знать: приступ истинной аллергии возникает, даже когда аллерген поступает в организм в самом минимальном количестве.
ОДНИМ — МОЖНО, ДРУГИМ — НЕТ
А теперь разберёмся в причине такой «несправедливости»: почему одним — можно, а другим — нельзя? Все мы очень разные — уникальна не только наша внешность, но и биохимические процессы, и то, как наш организм отреагирует на новый компонент пищи. И всё-таки наука устанавливает некоторые закономерности.
И всё-таки наука устанавливает некоторые закономерности.
В ХХ веке внешние проявления аллергии называли диатезом. В переводе с греческого это означает «склонность». Склонность здесь — аномальная реакция организма. Если раньше такое положение констатировали, то теперь его можно оценить количественно: при анализе крови в ней обнаруживают специфический (иммунный) белок, по его количеству и можно определить тяжесть аллергии.
Предрасположенность к пищевой аллергии часто передаётся по наследству. Наследственная связь установлена в 50—70% случаев аллергических проявлений. Аллергия к пищевым продуктам может сформироваться у младенца ещё в утробе при нарушениях в питании будущей мамы, а также в период грудного вскармливания ребёнка. Этому способствует переедание продуктов, обладающих выраженной аллергенностью (рыба, морепродукты, яйца, орехи, цитрусовые, шоколад и др.). Передача аллергена плоду может произойти внутриутробно через околоплодные воды при заглатывании их плодом или при проникновении через его кожу (она очень проницаема).
В незрелом организме недоношенных детей пищевая аллергия развивается чаще. Критичен и ранний перевод ребёнка на искусственное вскармливание. К пищевой аллергии могут привести неправильное введение прикорма, несоответствие пищевых ингредиентов весу и возрасту ребёнка. Не стоит перекармливать малыша и вводить в рацион продукты, обладающие высокоаллергенными свойствами. Риск развития аллергии выше, если у ребёнка протекает воспалительное заболевание. Надо обратить внимание на недопустимость раннего применения медикаментов, особенно антибиотиков (на инструкциях по применению большинства препаратов указано, можно ли их принимать при беременности и кормлении). Вот последнее правило будущие мамы соблюдают часто, а о том, что и при беременности не стоит налегать на шоколад, не помнят. Тем более, если у самой мамы был, как раньше говорили, «новогодний диатез» — реакция на мандарины и конфеты, съеденные в избытке во время каникул. Так ещё в утробе матери организм ребёнка подвергается сенсибилизации.
ИНОГДА ОПАСНЫ И ХОРОШИЕ ПРОДУКТЫ
Что же в обычных продуктах может стать опасным? Чаще всего аллергенами становятся белки животного и растительного происхождения, реже полипептиды — фрагменты белков. Некоторые низкомолекулярные вещества, сами по себе не опасные, превращаются в аллергены, присоединяясь к определённому белку. При обычном питании в течение суток человек получает около 120 потенциальных аллергенов. Молоко, рыба, яйца, мясо животных и птиц, орехи, бобовые, злаки, овощи и фрукты — все эти широко распространённые продукты содержат вещества, которые могут вызвать аллергию.
Пищевые аллергены могут менять антигенные свойства при термической обработке в сторону как их ослабления, так и усиления. Но чаще пастеризация, стерилизация, замораживание, маринование или соление продуктов мало влияют на выраженность аллергенных свойств. Если у будущей мамы аллергия на яйца, то ей надо ограничить употребление и сдобных булок, и майонеза, и пирожных.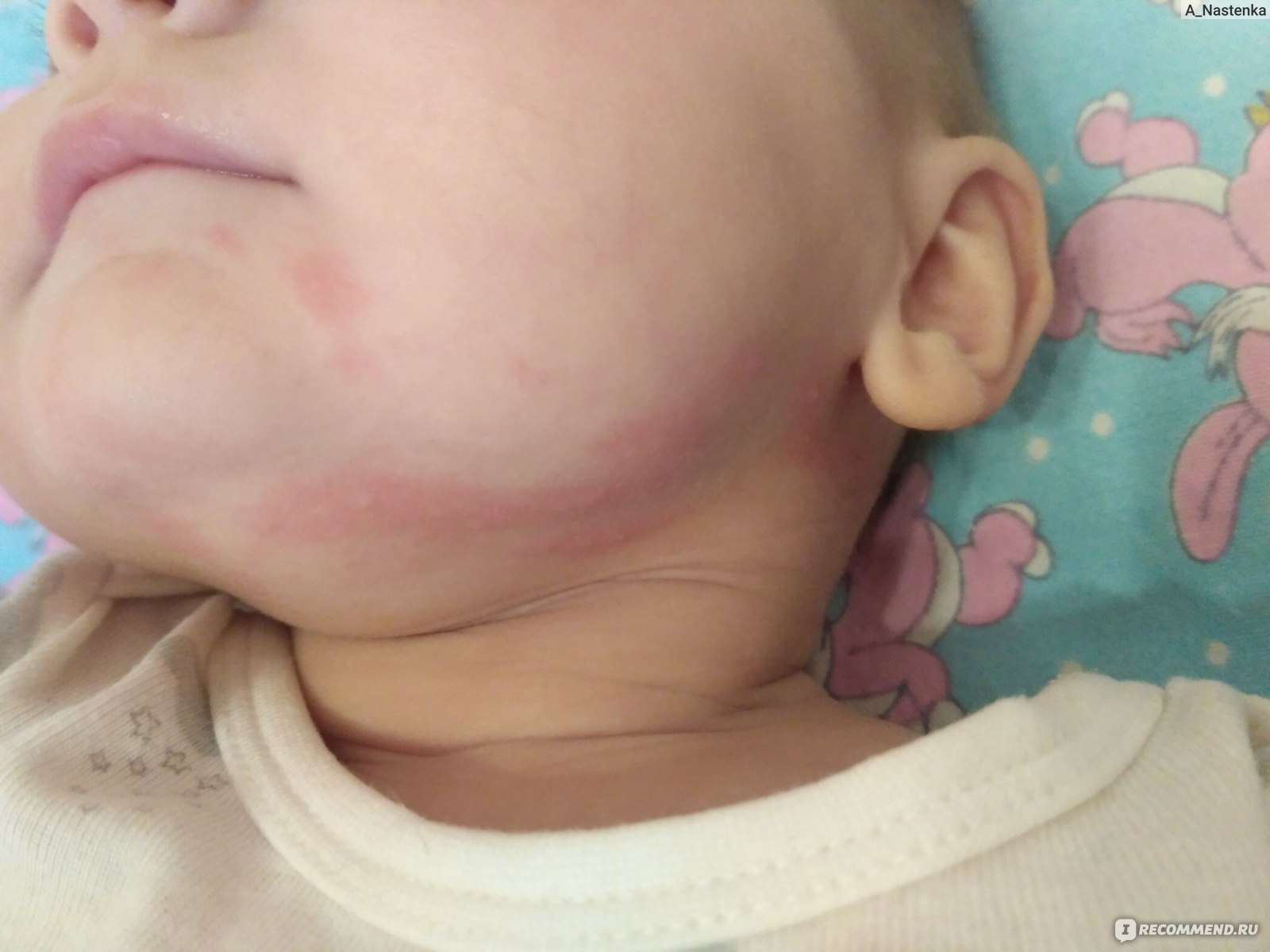
ПОРТРЕТ АЛЛЕРГИИ
В каждом детском возрасте пищевая аллергия имеет различные клинические проявления. При грудном вскармливании, если мама соблюдает режим питания, пищевая аллергия у ребёнка до 6 месяцев развивается редко. Самым первым её проявлением становится атопический дерматит. Он сначала выражается в зуде и покраснении кожи вокруг рта или вокруг ануса ребёнка, в стойких опрелостях при тщательном уходе за его кожей. Не только кожный покров отзывается на наступление аллергена. При дальнейшем его внедрении реагирует весь организм: могут появляться срыгивания, рвота, частый жидкий стул со слизью, вздутие живота по типу кишечной колики и дальнейшее поражение кожи. Часто дети отказываются от пищи.
На коже высыпают мелкие пузырьки, которые быстро сливаются, лопаются с развитием мокнутия и дальнейшим образованием корок. Локализация кожных поражений может быть различна, но чаще всё начинается с лица, шеи. С ростом ребёнка аллергия может стать хронической. Площадь поражения кожи увеличивается, появляются участки покраснения с нечёткими границами и высыпаниями, сопровождающимися зудом, шелушением, расчёсами. Ребёнок становится раздражительным, плаксивым, плохо спит, часто отказывается от пищи. В старшей возрастной группе у детей при пищевой аллергии кожными проявлениями могут стать крапивница, а также ангионевротический отёк Квинке.
Площадь поражения кожи увеличивается, появляются участки покраснения с нечёткими границами и высыпаниями, сопровождающимися зудом, шелушением, расчёсами. Ребёнок становится раздражительным, плаксивым, плохо спит, часто отказывается от пищи. В старшей возрастной группе у детей при пищевой аллергии кожными проявлениями могут стать крапивница, а также ангионевротический отёк Квинке.
Внимательные родители довольно быстро замечают связь клинических проявлений с введением нового продукта в рацион ребёнка. Но бывает, что выявить аллерген достаточно сложно, тут на помощь родителям приходит врач аллерголог-иммунолог. Он осматривает ребёнка, отмечая характерные проявления на коже, слизистых, проверяет сохранность носового дыхания, исследует деятельность всех органов и систем. С его помощью тщательно собирается и анализируется семейный анамнез, исследуется пищевой рацион матери, правильность и свое- временность введения прикорма и состав смесей, применяемых для докармливания ребёнка. В сложных случаях проводятся диагностические тесты.
В сложных случаях проводятся диагностические тесты.
ЧТО МОЖНО ВАШЕМУ РЕБЁНКУ
Как определить, что можно, а что нельзя есть вашему ребёнку? Наиболее приемлем для детей элиминационный (от латинского elimino — выношу за порог, удаляю) тест, когда из рациона исключается подозреваемый продукт на 1—2 недели. Улучшение состояния кожи или исчезновение симптомов — знак его «виновности». Повторное употребление «подозреваемого» продукта при истинной пищевой аллергии вновь вызовет прошлую реакцию. Но бывает, таким способом не удаётся выявить аллергенные продукты, особенно если их несколько. Кожные пробы с аллергенами у маленьких детей не проводятся, так как дети боятся подобных манипуляций. А проведение провокационных проб может вызвать тяжёлые осложнения. На помощь врачу приходит лабораторная диагностика с исследованием крови пациента. Разработаны специальные диагностические тесты, выявляющие наличие при аллергических заболеваниях в крови больного специфических антител.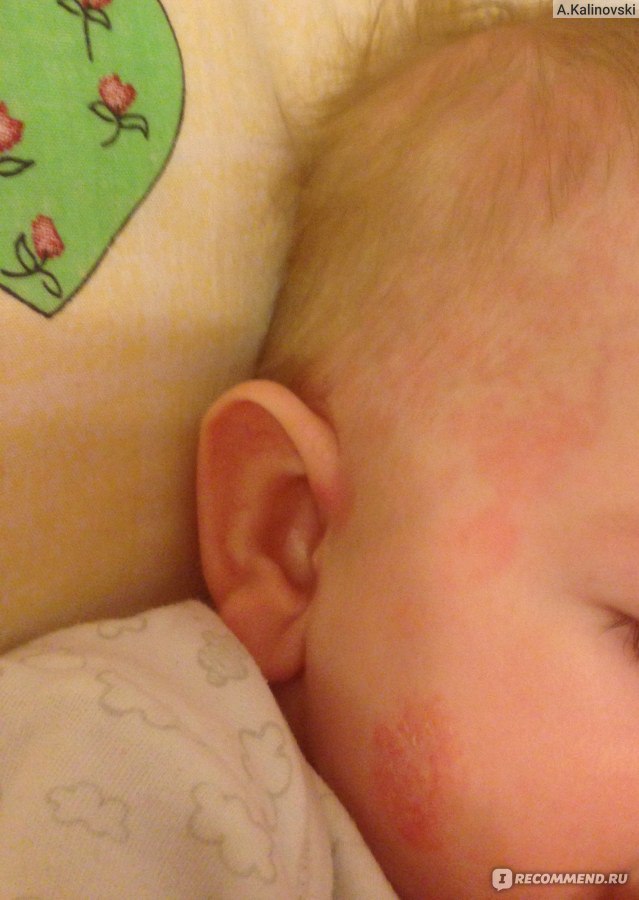 В практической медицине обычно используются иммуноферментный анализ (ИФА), радиоаллергосорбентный тест (РАСТ), множественный аллергосорбентный тест (МАСТ), иммунохемилюминесцентный метод и др. Достоинство этих тестов заключается в их информативности и полной безопасности для больного.
В практической медицине обычно используются иммуноферментный анализ (ИФА), радиоаллергосорбентный тест (РАСТ), множественный аллергосорбентный тест (МАСТ), иммунохемилюминесцентный метод и др. Достоинство этих тестов заключается в их информативности и полной безопасности для больного.
ДИЕТА
После выявления причины пищевой аллергии составляется диета, исключающая употребление «виновного» продукта. Это первый и основной этап в лечении пищевой аллергии. Ещё в 1998 году было показано, что частота пищевой аллергии у детей в первые 5 лет жизни более чем в 6 раз преобладает над другими формами аллергии, например ингаляционной на пыльцу растений или бытовые аллергены. Причём до 30% детей с доказанным иммунным механизмом пищевой аллергии к трём годам становятся более толерантными (способными переносить) к пище, а к 12 годам эта цифра достигает 53% при соблюдении обоснованных индивидуальных гипоаллергенных («гипо» — низко) диет. Вот свидетельство того, что даже генетически обусловленных аллергических проявлений можно избежать, устранив контакт с аллергенами. В случаях, когда пищевая аллергия развивается применительно к редко употребляемым пищевым продуктам, например на клубнику, шоколад, крабы, единственным эффективным методом лечения становится полное исключение конкретного пищевого продукта и любых других, в состав которых этот продукт входит, даже в самых незначительных количествах. Сложнее обстоит дело при аллергии на основные продукты питания. Исключать их можно только при доказанной аллергии, с обязательной заменой другим продуктом подобной калорийности и с таким же содержанием белка, но не вызывающим аллергических реакций.
В случаях, когда пищевая аллергия развивается применительно к редко употребляемым пищевым продуктам, например на клубнику, шоколад, крабы, единственным эффективным методом лечения становится полное исключение конкретного пищевого продукта и любых других, в состав которых этот продукт входит, даже в самых незначительных количествах. Сложнее обстоит дело при аллергии на основные продукты питания. Исключать их можно только при доказанной аллергии, с обязательной заменой другим продуктом подобной калорийности и с таким же содержанием белка, но не вызывающим аллергических реакций.
МОЛОЧНЫЕ СМЕСИ
У грудного ребёнка, получающего молочные смеси, питание не отличается разнообразием, и при возникновении аллергии на молоко, чаще коровье, оно исключается из рациона. В таких случаях ребёнок переводится на гипоаллергенные смеси. Питание должно подбираться с большой ответственностью. Для роста и развития ребёнка необходимы питательные вещества (белки, жиры и углеводы), витамины и микроэлементы, которые должны поступать в организм в достаточном и правильно сбалансированном количестве. Лучше всего использовать детское питание, созданное на основе белковых гидролизатов. Детское питание на основе сои (соевое молоко) в настоящее время рекомендуется с большой осторожностью из-за высокой вероятности развития аллергии на соевый белок и назначается при выявлении у ребёнка недостаточности фермента для усвоения лактозы — молочного сахара.
Лучше всего использовать детское питание, созданное на основе белковых гидролизатов. Детское питание на основе сои (соевое молоко) в настоящее время рекомендуется с большой осторожностью из-за высокой вероятности развития аллергии на соевый белок и назначается при выявлении у ребёнка недостаточности фермента для усвоения лактозы — молочного сахара.
Детское искусственное питание с использованием смесей на основе гидролизатов молочного белка содержит уже расщеплённые (гидролизированные) белки. Аллергические реакции на них практически не возникают. Недостатками этих смесей являются не очень приятный запах и цвет, приводящие к изменению цвета и консистенции детского кала до зеленоватого и жидкого, а также их относительно высокая стоимость. Но при пищевой аллергии они становятся спасительной заменой непереносимого молока. Примером могут служить смеси голландской компании «Нутриция» («Nutricia») — лидера в создании смесей для детского и лечебного питания. Но есть продукты и других компаний.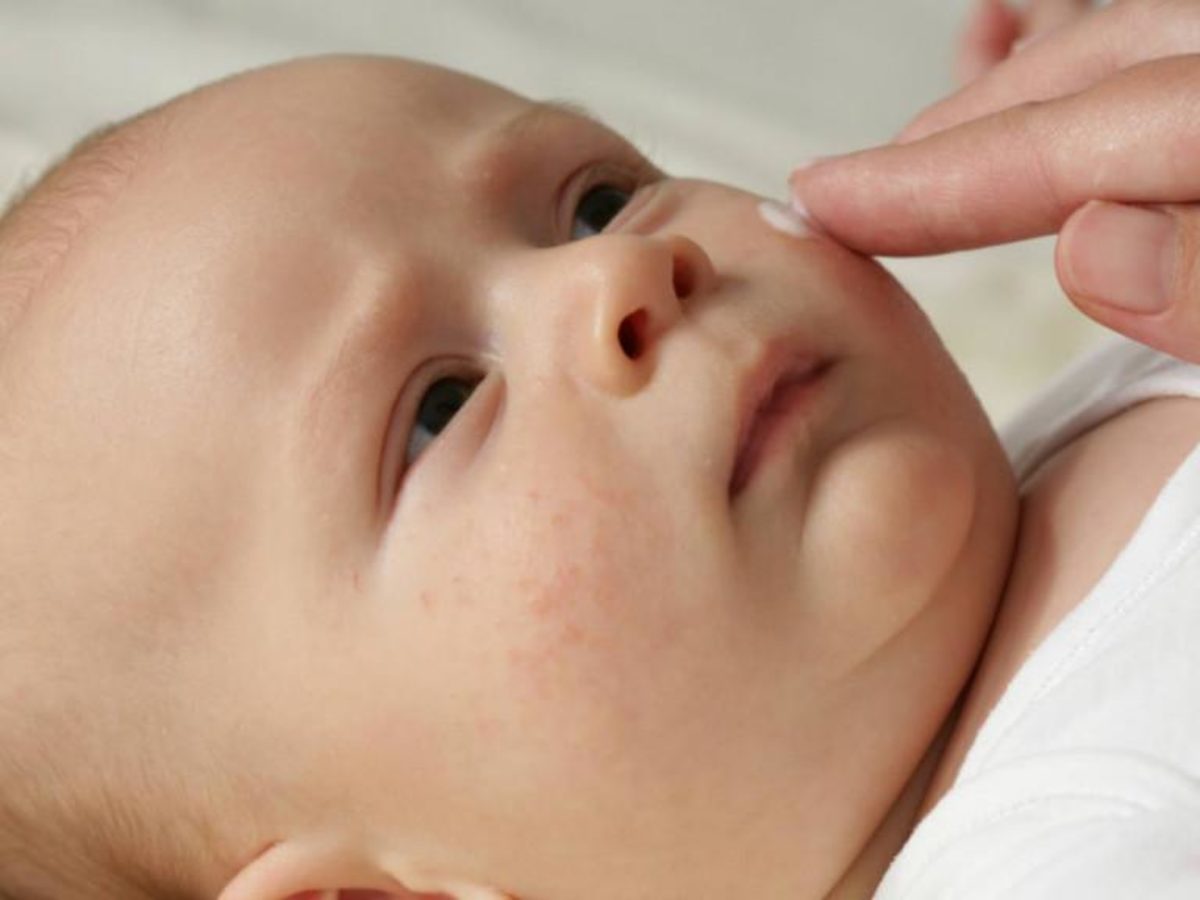 Правильный выбор сделает врач-аллерголог.
Правильный выбор сделает врач-аллерголог.
На каждой банке указано, как готовить детское питание для ребёнка в зависимости от возраста, и приводится рецепт приготовления смеси, который прост и заключается в соединении кипяченой воды и порошка в определённых пропорциях.
Исследования последних лет показали, что во многих случаях пищевой аллергии эффективна замена коровьего молока на козье, что обусловлено особенностями физико-химической структуры его белков. В настоящее время разработаны продукты на основе козьего молока для использования не только в качестве заменителя женского, но и при непереносимости коровьего молока.
Такие заменители грудного молока на основе козьего выпускает компания «Энфагрупп Нутришинал» («Enfagroup Nutritional»). В состав этих смесей для нормализации микрофлоры и профилактики запоров дополнительно введены пребиотики — соединения, восстанавливающие кишечную флору. В заменители добавлены белки для улучшения процессов созревания мозга и развития интеллекта у младенца. Кроме того, эти смеси обогащены антиоксидантным комплексом, содержащим селен, бета-каротин, витамин D3, таурин, инозитол и холин, что усиливает устойчивость организма ребёнка к различным неблагоприятным воздействиям окружающей среды.
Кроме того, эти смеси обогащены антиоксидантным комплексом, содержащим селен, бета-каротин, витамин D3, таурин, инозитол и холин, что усиливает устойчивость организма ребёнка к различным неблагоприятным воздействиям окружающей среды.
ДОБАВЛЯЕМ ПРИКОРМ
После шести месяцев не только при искусственном, но и при грудном вскармливании в организм ребёнка с молоком или с молочными смесями поступает недостаточное количество питательных веществ для полноценного роста и развития. С этого времени в рацион рекомендуется вводить более твёрдую пищу — прикорм. Поначалу это должны быть овощные и фруктовые пюре. При этом ребёнок получает не только все необходимые для роста вещества, но и новые навыки — учится жевать и пробовать пищу. Для детей с высокой вероятностью развития аллергии прикорм вводится осторожно под контролем детского врача, по одному продукту в неделю и в малых количествах. Начинают с продуктов, редко вызывающих аллергию, например с кисломолочных продуктов, овощных пюре, каш. При подборе диетотерапии необходимо помнить, что назначение кефира детям с гиперчувствительностью к белкам коровьего молока недопустимо. В кефире высокое содержание белка (2,8 г на 100 мл), что способствует повышению нагрузки на мочевыделительную систему ребёнка, а также вызывает микрокровотечения из желудочно-кишечного тракта. Не вводится новый продукт в питание, если ребёнок не вполне здоров, когда режутся зубки, во время вакцинации. Чтобы иметь возможность отследить появление аллергической реакции, рекомендуется вводить новый продукт в утреннее кормление, а никак не в вечернее, тем более в ночное. При назначении элиминационной диеты необходимо исключать и продукты, имеющие с пищевым аллергеном перекрёстные реакции: коровье молоко — говядина; пыльца деревьев — яблоки, черешня, абрикосы, орехи; пыльца злаковых трав — крупы, мука и мучные изделия; яйца — мясо различных птиц; пыльца лебеды — свёкла, шпинат и т.д. Если в течение 10 дней после назначения элиминационной диеты улучшения не наблюдается, следует пересмотреть перечень рекомендованных продуктов.
При подборе диетотерапии необходимо помнить, что назначение кефира детям с гиперчувствительностью к белкам коровьего молока недопустимо. В кефире высокое содержание белка (2,8 г на 100 мл), что способствует повышению нагрузки на мочевыделительную систему ребёнка, а также вызывает микрокровотечения из желудочно-кишечного тракта. Не вводится новый продукт в питание, если ребёнок не вполне здоров, когда режутся зубки, во время вакцинации. Чтобы иметь возможность отследить появление аллергической реакции, рекомендуется вводить новый продукт в утреннее кормление, а никак не в вечернее, тем более в ночное. При назначении элиминационной диеты необходимо исключать и продукты, имеющие с пищевым аллергеном перекрёстные реакции: коровье молоко — говядина; пыльца деревьев — яблоки, черешня, абрикосы, орехи; пыльца злаковых трав — крупы, мука и мучные изделия; яйца — мясо различных птиц; пыльца лебеды — свёкла, шпинат и т.д. Если в течение 10 дней после назначения элиминационной диеты улучшения не наблюдается, следует пересмотреть перечень рекомендованных продуктов.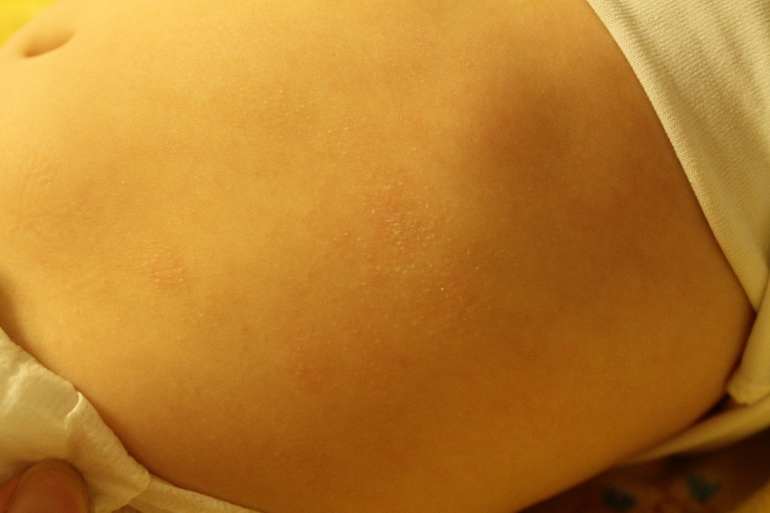 Обнаружить «виновный» продукт легче, если родители ведут пищевой дневник, куда заносят все употребляемые ребёнком продукты, указывают время приёма, самочувствие ребёнка в течение дня и время появления симптомов. Симптомы надо подробно описать. Все эти сведения необходимо сообщить врачу — аллергологу-иммунологу для тщательного подбора индивидуальной гипоаллергенной диеты.
Обнаружить «виновный» продукт легче, если родители ведут пищевой дневник, куда заносят все употребляемые ребёнком продукты, указывают время приёма, самочувствие ребёнка в течение дня и время появления симптомов. Симптомы надо подробно описать. Все эти сведения необходимо сообщить врачу — аллергологу-иммунологу для тщательного подбора индивидуальной гипоаллергенной диеты.
Если симптомы пищевой аллергии не исчезают, врач назначает лекарства с учётом возраста ребёнка, выраженности кожного процесса и быстроты обратного развития болезни. В дневник надо записать, какие средства и как быстро помогли устранить симптомы.
Сухой воздух усиливает кожные проявления, поэтому в квартире, где живёт ребёнок, надо поддерживать достаточную влажность воздуха.
По мере роста ребёнок, страдающий пищевой аллергией, съедает и выпивает гораздо больше различных продуктов, чем в грудничковом периоде. Кроме того, он уже может есть сам, и не всегда делает это в присутствии родителей. Поэтому бывает трудно отследить связь развития симптомов с употреблением каких-либо конкретных пищевых продуктов.
Поэтому бывает трудно отследить связь развития симптомов с употреблением каких-либо конкретных пищевых продуктов.
НЕСКОЛЬКО ПРАВИЛ ПОВЕДЕНИЯ ДЛЯ РОДИТЕЛЕЙ
Одно лишь составление дневного меню даже с помощью врача не решит проблему питания детей с пищевой аллергией, надо следить, чтобы оно ещё и соблюдалось.
Ребёнок взрослеет, он всё лучше понимает, что после употребления определённой пищи ему становится плохо, он сам чувствует, что с ним что-то не так.
Попытайтесь как можно подробнее ему объяснить, какую пищу лучше не есть. Но всего не предусмотришь, возможны нарушения в диете, обусловленные употреблением непереносимого продукта в скрытом виде (неизвестная начинка, составная часть соуса и т. п.). Обязательно надо иметь дома на видном месте перечень продуктов, которые ребёнку противопоказаны, чтобы исключить возможность кормления ими по забывчивости или посторонним человеком при его неосведомлённости. Неплохо всегда иметь в доме запас продуктов, которые ребёнок хорошо переносит. Когда он идёт в школу или в гости, можно дать в удобной упаковке хорошо переносимый продукт для замены угощения, которое ему противопоказано. Жить с пищевой аллергией сложно и чаду, и его родителям, но надо постараться, чтобы болезнь не мешала развитию ребёнка и его общению со сверстниками, не формировала у него чувство неуверенности в себе, замкнутости. Надо говорить об этом с детьми, а близким родственникам и друзьям объяснить про пищевую аллергию. Это поможет избежать эксцессов, когда кто-нибудь «добренький» суёт ребёнку втайне от родителей «запретный плод» и, доставляя радость на секунду, приносит страдания на часы. Тесный контакт со знающим врачом-аллергологом поможет разрешить болезненную проблему и устранить проявления пищевой аллергии.
Когда он идёт в школу или в гости, можно дать в удобной упаковке хорошо переносимый продукт для замены угощения, которое ему противопоказано. Жить с пищевой аллергией сложно и чаду, и его родителям, но надо постараться, чтобы болезнь не мешала развитию ребёнка и его общению со сверстниками, не формировала у него чувство неуверенности в себе, замкнутости. Надо говорить об этом с детьми, а близким родственникам и друзьям объяснить про пищевую аллергию. Это поможет избежать эксцессов, когда кто-нибудь «добренький» суёт ребёнку втайне от родителей «запретный плод» и, доставляя радость на секунду, приносит страдания на часы. Тесный контакт со знающим врачом-аллергологом поможет разрешить болезненную проблему и устранить проявления пищевой аллергии.
У детей старшего возраста чаще, чем у маленьких, случаются реакции неиммунной пищевой непереносимости (псевдоаллергические реакции). Они обычно зависят уже от количества съеденного. Пищевая непереносимость связана и с красителями, консервантами, различными загустителями, стабилизаторами, ароматизаторами и тому подобным. При покупке продуктов всегда обращайте внимание на этикетки, где перечислены эти ингредиенты. Правда, иногда приходится носить специально лупу, так как производители такую информацию печатают недопустимо мелким шрифтом и в самых «нечитаемых» местах. При наличии у больного неиммунной пищевой непереносимости можно рекомендовать термически обработанные продукты, если в сыром виде пища вызывала болезненные проявления. Золотое правило, которому надо следовать, звучит так: «Если сомневаешься — не ешь!» Пищевая непереносимость в отличие от истинной аллергии может проявляться непостоянно и даже исчезать после исключения непереносимого продукта из рациона на длительное время. Стресс, инфекции, физическое переутомление могут усилить уже имеющуюся непереносимость пищи. Даже занятия спортом после еды способны спровоцировать псевдоаллергическую реакцию.
При покупке продуктов всегда обращайте внимание на этикетки, где перечислены эти ингредиенты. Правда, иногда приходится носить специально лупу, так как производители такую информацию печатают недопустимо мелким шрифтом и в самых «нечитаемых» местах. При наличии у больного неиммунной пищевой непереносимости можно рекомендовать термически обработанные продукты, если в сыром виде пища вызывала болезненные проявления. Золотое правило, которому надо следовать, звучит так: «Если сомневаешься — не ешь!» Пищевая непереносимость в отличие от истинной аллергии может проявляться непостоянно и даже исчезать после исключения непереносимого продукта из рациона на длительное время. Стресс, инфекции, физическое переутомление могут усилить уже имеющуюся непереносимость пищи. Даже занятия спортом после еды способны спровоцировать псевдоаллергическую реакцию.
И ещё одно правило: готовьте еду сами, тогда будет меньше опасений по поводу добавок: домашняя котлетка лучше сосиски, каша лучше картофельных чипсов, домашняя булочка лучше пирожка из ларька.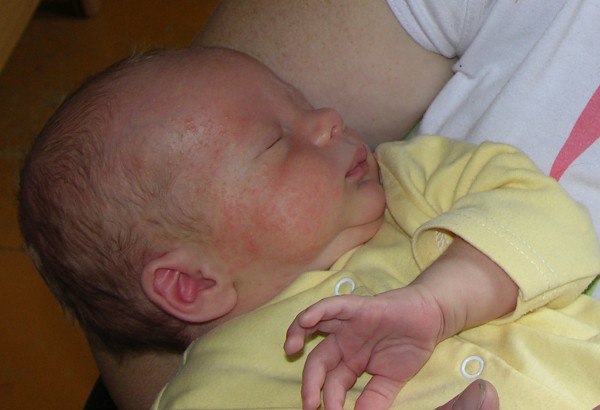
В любом случае ребёнка необходимо показать врачу — аллергологу-иммунологу, который после уточнения характера непереносимости пищи должен выдать «Паспорт больного аллергическим заболеванием». В паспорте указываются диагноз, полный перечень непереносимых продуктов и мер первой помощи при возникновении реакций на пищевые продукты, а также телефоны врача аллергологического кабинета, в котором наблюдается больной ребёнок.
«Паспорт» нужно постоянно иметь при себе, равно как и необходимые для оказания помощи медикаменты. Хорошо бы купить ребёнку и мобильный телефон, чтобы в случае приступа он мог связаться с вами.
аллергия на пшеницу | Детская больница Филадельфии
Аллергия на пшеницу — одна из наиболее распространенных IgE-опосредованных пищевых аллергий, с которыми могут столкнуться дети. Если у вашего ребенка аллергия на пшеницу, у него будет ненормальная реакция при контакте с пшеницей — либо при употреблении в пищу продуктов, содержащих пшеницу, либо, в некоторых случаях, при вдыхании небольшого количества пшеничной муки.
У детей, страдающих аллергией на пшеницу, симптомы обычно проявляются в течение нескольких минут или часов после еды или контакта с пшеницей. Симптомы могут включать затрудненное дыхание, тошноту, крапивницу и, в тяжелых случаях, анафилаксию, опасную для жизни аллергическую реакцию.Аллергические реакции на пшеницу могут быть похожи на глютеновую болезнь и чувствительность к глютену, поэтому важно, чтобы ваш ребенок получил правильный диагноз и лечение.
Аллергия на пшеницу обычно возникает, когда организм ошибочно определяет один из четырех белков пшеницы как что-то вредное. Обычно наш организм выделяет гистамин в ответ на что-то, от чего мы можем заболеть, например, паразиты. Но иногда этот процесс запускается из-за того, что традиционно безопасно, например, из-за еды.
Когда ребенок, страдающий аллергией, ест или иным образом подвергается воздействию возбуждающей пищи, эти белки попадают в его кровоток. Последующая гистаминовая реакция является причиной того, что симптомы могут проявляться во многих частях тела.
Когда у вашего ребенка пищевая аллергия, антитела IgE его организма идентифицируют эту конкретную пищу — в данном случае пшеницу — как захватчика и могут вызывать симптомы во многих областях тела, в том числе:
- Кожа: крапивница (красная пятнистая кожа, которая может вызывать зуд), которая может включать отек от легкой до сильной
- Легкие: затрудненное дыхание, одышка, кашель или хрипы
- Глаза: зуд, слезотечение или покраснение
- Горло: стеснение, затрудненное дыхание или вдыхание
- Желудок: повторяющаяся рвота, тошнота, боли в животе, спазмы, которые могут привести к диарее
- Нос: заложенность, ясные выделения или зуд
- Головная боль
Если ваш ребенок испытывает какие-либо из этих симптомов после употребления пшеницы, позвоните своему педиатру и договоритесь о том, чтобы ваш ребенок проверил ребенка у детского аллерголога.
В некоторых случаях воздействие пшеницы может вызвать анафилаксию, опасную для жизни аллергическую реакцию. Симптомы анафилаксии включают:
Симптомы анафилаксии включают:
- Сильное затруднение дыхания
- Отек в горле и / или затруднение глотания
- Боль в груди или чувство стеснения
- Головокружение или обморок
- Цвет кожи становится более бледным или синим
Если у вашего ребенка симптомы анафилаксии, немедленно позвоните 911 .
Симптомы аллергии на пшеницу могут имитировать симптомы других состояний, таких как чувствительность к глютену или целиакия.Клиницисты Детской больницы Филадельфии составят подробную историю болезни вашего ребенка, включая информацию о предшествующих пищевых реакциях, чтобы убедиться, что вашему ребенку поставлен точный диагноз и будет составлен правильный план лечения.
Ваш ребенок с подозрением на аллергию на пшеницу может быть осмотрен врачом в Центре пищевой аллергии или Центре целиакии. Тестирование определит, какая команда лучше всего подходит для лечения состояния вашего ребенка. Посмотрите это видео, чтобы узнать больше о целиакии и других нарушениях глютена у детей.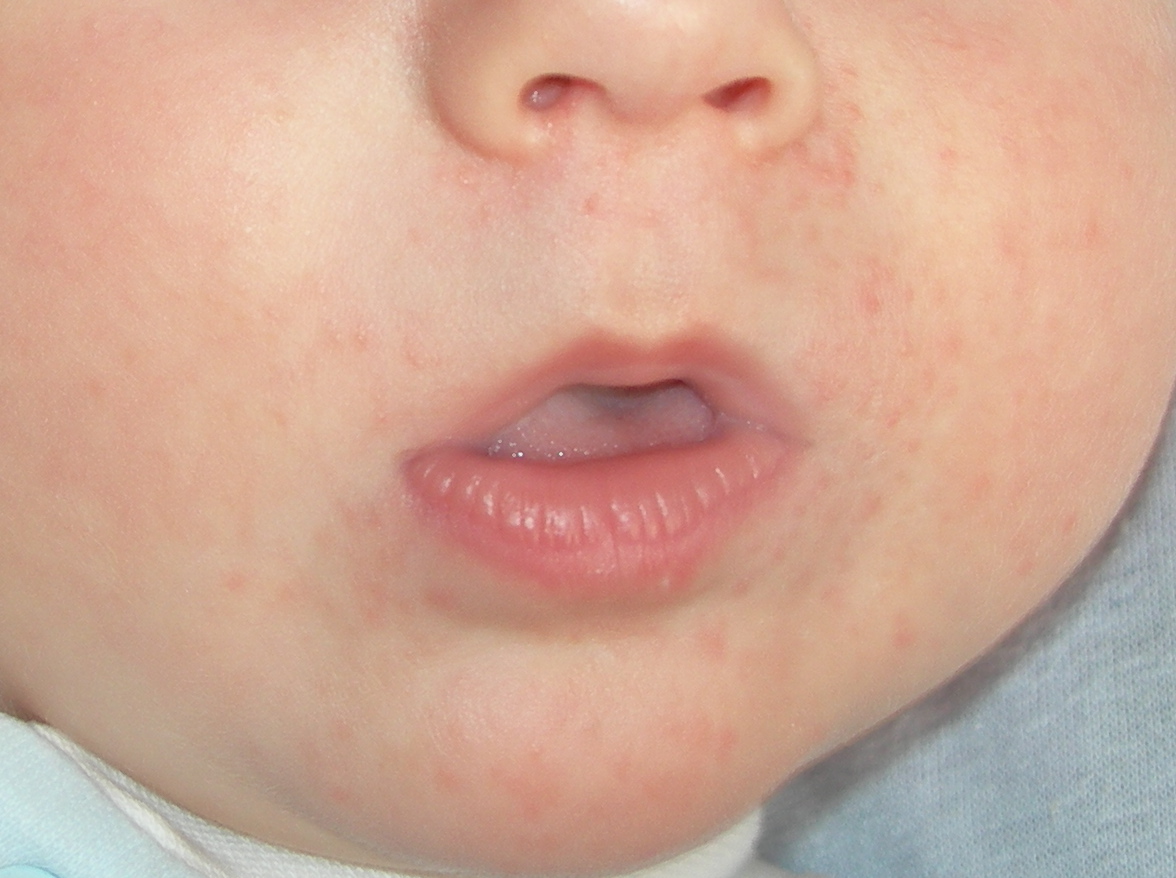
Помимо изучения истории болезни вашего ребенка, врачи могут назначить анализы, чтобы получить больше информации о состоянии здоровья и реакциях вашего ребенка. Эти оценки могут включать:
Кожный тест
При кожном тесте на аллергию очень небольшое количество пшеницы попадает на кожу вашего ребенка, обычно на предплечье, затем кожу «прокалывают» иглой для введения аллергена в кожу. За участком тестирования наблюдают в течение 10-15 минут, чтобы определить тип и вид реакции, если таковая имеется.
Анализ крови
При анализе крови на аллерген-специфический IgE берется небольшое количество крови вашего ребенка и проверяется на антитела, которые ребенок мог выработать в ответ на воздействие аллергена. Анализ крови также можно использовать для проверки возможной целиакии, которая имеет некоторые симптомы пищевой аллергии.
Продовольственный вызов
Проба с пищей включает в себя предоставление ребенку небольшого количества потенциально аллергической пищи в клинических условиях для отслеживания любых реакций.
После того, как врачи подтвердят, что у вашего ребенка аллергия на пшеницу, первым шагом в лечении будет отказ от пшеницы и любых пищевых продуктов, которые ее содержат. Некоторые продукты, содержащие пшеницу, очевидны, например, хлеб и крупы. Но пшеница также используется во многих продуктах, которые не столь очевидны, включая соевый соус, некоторые мясные полуфабрикаты, супы, соусы и даже мороженое. Может показаться, что некоторых продуктов, таких как гречка, следует избегать (в конце концов, в названии есть пшеница), но они безопасны для детей с аллергией на пшеницу.
Врач вашего ребенка может дать вам подробную информацию о том, как читать этикетки на пищевых продуктах, чтобы помочь определить и избежать потенциальных аллергических триггеров.
Когда вы узнаете, что у вашего ребенка аллергия на пшеницу, вы можете беспокоиться, что это серьезно ограничит выбор продуктов питания для вашего ребенка. Врач вашего ребенка может дать вам подробную информацию о том, как читать этикетки на пищевых продуктах, чтобы помочь определить и избежать потенциальных аллергических триггеров. А диетологи CHOP могут помочь вам найти ингредиенты-заменители, которые позволят вашему ребенку по-прежнему наслаждаться большинством своих любимых блюд и поддерживать здоровую сбалансированную диету.
А диетологи CHOP могут помочь вам найти ингредиенты-заменители, которые позволят вашему ребенку по-прежнему наслаждаться большинством своих любимых блюд и поддерживать здоровую сбалансированную диету.
Независимо от того, насколько вы осторожны, могут быть случаи, когда ваш ребенок случайно подвергнется воздействию пшеницы, и у него будет реакция. В этом случае для лечения симптомов можно использовать антигистаминные препараты или адреналин.
Аллергические реакции на пшеницу могут возникать быстро. Когда в пищевой реакции участвует более одной системы организма (например, горло и кожа), лучшим доступным лечением является адреналин. Адреналин выпускается в различных формах, включая автоинъекторы, такие как Epi-Pen, Auvi-Q и другие общие формы.
Если у вашего ребенка сначала слабая реакция, антигистаминные препараты могут облегчить симптомы пищевой аллергии. Антигистаминные препараты доступны без рецепта или без рецепта. Врач вашего ребенка может помочь вам решить, какой вариант лучше всего подойдет вашему ребенку.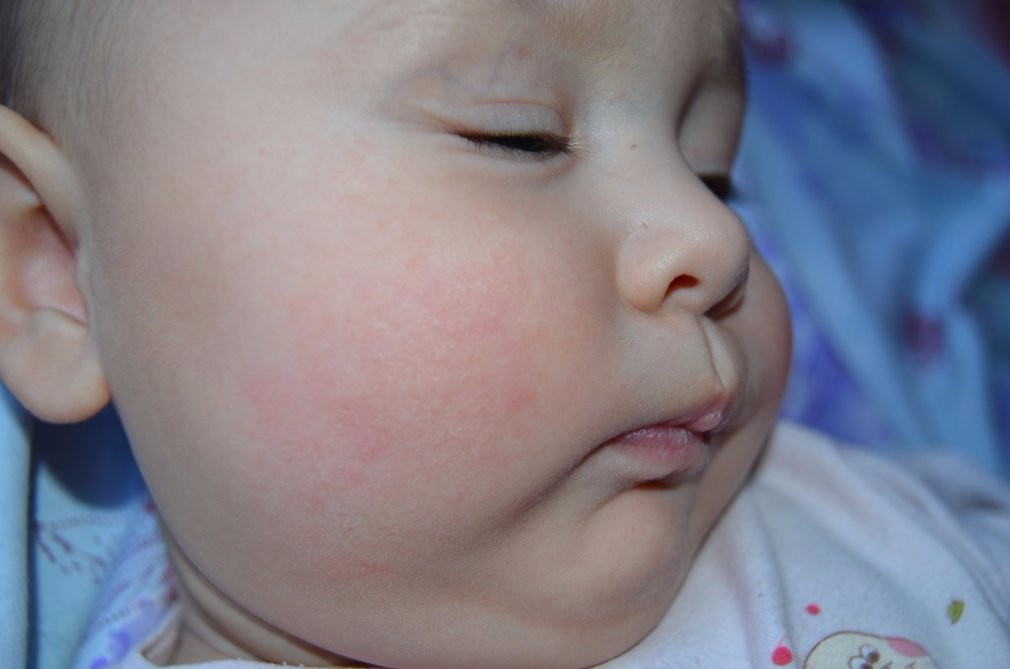
Если вы дали своему ребенку антигистаминный препарат, и аллергическая реакция быстро ухудшается, вам следует дать ему адреналин. Дети с пищевой аллергией должны носить с собой адреналин, или он должен быть легко доступен в местах, где они обычно проводят время, например в школе, детском саду и дома.
Когда звонить 911
Если у вашего ребенка тяжелая реакция или признаки анафилаксии, немедленно звоните 911. Даже если они уже получили адреналин, он быстро проходит, и вашему ребенку могут потребоваться дополнительные лекарства или лечение для устранения его симптомов.
Большую часть текущего лечения аллергии можно проводить дома. Как только вашему ребенку будет поставлен диагноз аллергия на пшеницу, вам и вашей семье будет предоставлена дополнительная информация о том, как избежать контакта с пшеницей и лечить любые реакции, которые могут возникнуть у вашего ребенка.
Вы также можете поделиться информацией об аллергии с родственниками, близкими друзьями и школой вашего ребенка, чтобы они могли помочь вам снизить вероятность случайного контакта с аллергией вне вашего дома.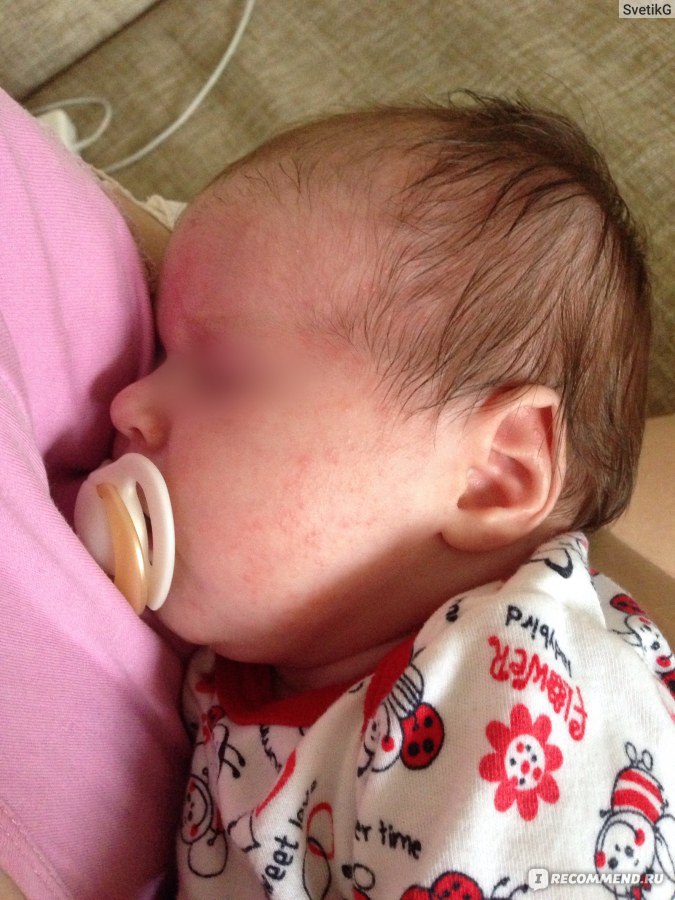
Некоторые дети с пищевой аллергией, в том числе на пшеницу, со временем перерастут эту аллергию по мере приближения к половому созреванию. Важно, чтобы ваш ребенок прошел тест под присмотром — например, тест на еду, — чтобы определить, должны ли они и дальше избегать еды или могут включить ее в свой рацион.
Принять детей с аллергией на пшеницу проще, чем когда-либо. Правила маркировки пищевых продуктов были улучшены, чтобы упростить обнаружение потенциально вызывающих пищу продуктов, а продукты, приготовленные в коммерческих целях, в магазинах и ресторанах с большей вероятностью будут предлагать варианты без пшеницы.
CHOP — один из нескольких медицинских центров, активно исследующих причины и возможные новые методы лечения пищевой аллергии, такой как пшеница. Если вы заинтересованы в том, чтобы узнать, может ли ваш ребенок получить пользу от исследования оральной или кожной десенсибилизации, обратитесь в Центр пищевой аллергии CHOP по телефону 215-590-2549 или в Центр целиакии по телефону 215-590-3076.
4 серьезных симптома аллергии на пшеницу у младенцев
Изображение: Shutterstock
Переход вашего ребенка с грудного молока на первые несколько кормлений твердой пищей для родителей является весьма важным этапом. Это время, когда вам нужно быть абсолютно осторожным с тем, что вы даете своему ребенку, а также следить за реакцией ребенка на каждый ингредиент, который вы вводите.
Хотя злаки рекомендуются в качестве лучшей первой еды для младенцев, некоторые продукты, такие как пшеница, иногда могут вызывать аллергию у вашего ребенка.
Что такое аллергия на пшеницу у младенцев?
Аллергия на пшеницу возникает в результате иммунного ответа. Это происходит, когда иммунная система вашего ребенка подвергается воздействию любого из четырех белков, содержащихся в этих злаках, таких как альбумин, глютен, глобулин или глиадин.
- Организм вашего ребенка решит, что эти белки представляют угрозу для здоровья ребенка.

- В результате антитела вашего ребенка будут бороться с ним.
Если вы впервые кормите ребенка пшеницей, и это вызывает у него рвоту, кожную сыпь или другие проблемы с желудком, это означает, что у вашего ребенка аллергия на пшеницу.
[Читать: Аллергия на сою у младенцев ]
4 Симптомы аллергии на пшеницу у младенцев:
Аллергия на пшеницу может вызвать ряд симптомов, связанных с дыхательной системой, мозгом, пищеварительной системой, кожей вашего ребенка и т. Д. над ребенком после того, как накормил его пищей из пшеницы.
Вот некоторые из наиболее распространенных признаков аллергии на пшеницу у младенцев:
1. Красноватые выступающие пятна:
Этот симптом, вызванный аллергией на пшеницу, также известен как крапивница.
- У вашего ребенка начинают появляться красноватые и приподнятые пятна, которые вызывают зуд. Они должны исчезнуть через пару часов.
- Крапивница могла появиться на различных частях тела ребенка, таких как руки, лицо, руки, грудь и живот, вскоре после употребления пшеницы.

- Если у вашего ребенка сильная аллергия на пшеницу, у нее почти сразу же появится этот симптом.
[Читать: Обзор детского крема Bubchen]
2. Состояние кожи при экземе:
Аллергическая реакция на пшеницу у ребенка может вызвать или ухудшить состояние кожи, известное как экзема.Это может произойти в различных частях тела вашего ребенка, таких как шея, лицо, рот, щеки, за ушами и ногами, вскоре после того, как вы накормите его смесью или пищевым продуктом, содержащим пшеницу. Это может быть:
- Сухие пятна на коже.
- Красноватые зудящие пятна.
- Вздутие и образование корок.
- Воспаление и вытекание жидкости.
[Читать: Аллергия на арахис у младенцев ]
3. Симптомы, связанные с пищеварительной системой:
Аллергия на пшеницу может вызывать различные симптомы, связанные с пищеварительными симптомами и кишечником.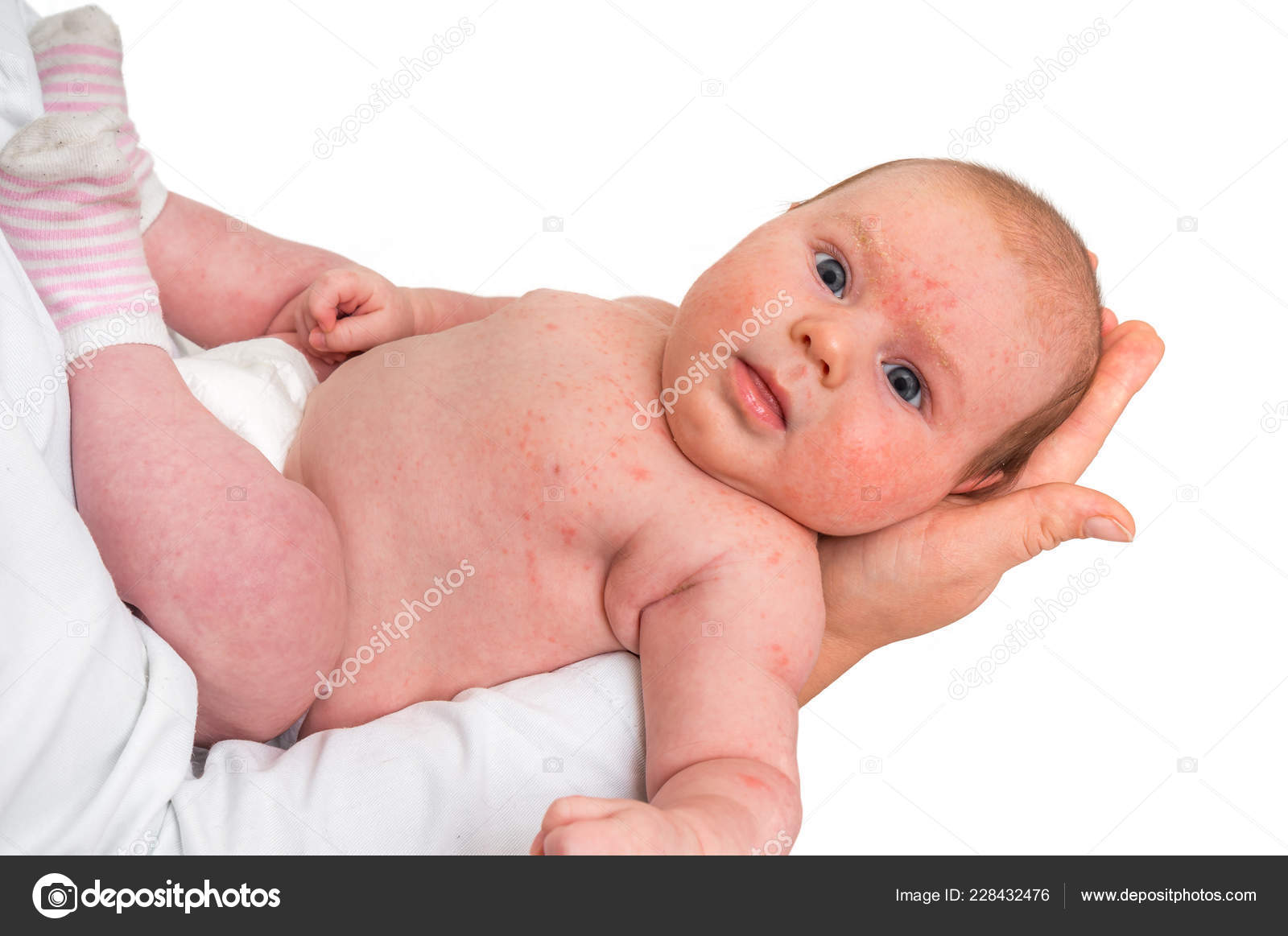 Эти симптомы обычно проявляются в течение 2 часов после кормления вашего ребенка продуктами на основе пшеницы.
Эти симптомы обычно проявляются в течение 2 часов после кормления вашего ребенка продуктами на основе пшеницы.
- Колики и симптомы пищеварения, такие как вздутие живота, рвота, диарея, несварение желудка и газы.
- Эти симптомы могут сопровождать холодные ноги у вашего ребенка.
- Боль в животе, из-за которой ребенок может бесконтрольно плакать, сжимая запястья и сгибая ноги.
[Прочитано: Аллергия на яйца у ребенка ]
4. Симптомы, связанные с проблемами дыхания:
Ваш ребенок будет испытывать различные симптомы, связанные с дыханием, поскольку аллергены пшеницы вызовут раздражение в иммунной системе.У них могут быть такие симптомы, как:
- Свистящее дыхание
- Шумное дыхание
- Заложенность носа
- Насморк
- Воспаление легких, носа и горла
- Астматическая аллергия
- Анафилактический шок в тяжелых случаях
- Воспаление горла
- Трудности дышать
- Затруднения при глотании
Если вы заметили один или несколько из этих симптомов аллергии на пшеницу у младенцев, необходимо немедленно обратиться за консультацией к педиатру.
[Читать: Свистящее дыхание у младенцев ]
Борьба с инфекцией пшеницы:
Как только вы обнаружите, что у вашего ребенка в течение 2–3 часов после приема пищи развилась аллергия на пшеницу, вам нужно обратиться за советом вашего врача.
Если симптомы у вашего ребенка очень тяжелые, ваш врач посоветует вам пройти кожный тест или сделать анализ крови.
- Посмотрите, сколько дней нужно, чтобы симптомы аллергии на пшеницу исчезли.
- Ведите дневник питания, чтобы знать, какие продукты вызывают у вашего ребенка аллергию.
- Убедитесь, что вы исключили из рациона ребенка все продукты, содержащие пшеницу.
- Когда вы покупаете продукты, исключите все продукты, содержащие глютен или ингредиенты на основе пшеницы, прочитав этикетку на обратной стороне продуктов.
- Некоторые дети перерастут пищевую аллергию, когда достигнут трехлетнего возраста. Обязательно обратитесь за советом к аллергологу, чтобы периодически проверять своего ребенка, чтобы убедиться, может ли пшеница быть частью ее рациона.

Надеемся, что информация об аллергии на молодую пшеницу была для вас полезной.
Была ли у вашего ребенка аллергия на пшеницу? Сообщите нам, какие еще симптомы испытывал ваш ребенок и как вы с ними справились.
Рекомендуемые статьи:
Аллергия на пшеницу у младенцев — признаки и советы по борьбе с ней
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами.Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление
Аллергия на пшеницу чаще встречается у детей, чем у взрослых, но хорошая новость в том, что большинство детей со временем «перерастают» ее. Аллергия на пшеницу возникает, когда иммунная система организма ненормально реагирует на белки, присутствующие в пшенице, и считает их вредными захватчиками. Организм посылает антитела, чтобы атаковать их, что может вызвать аллергическую реакцию.
Аллергия на пшеницу возникает, когда иммунная система организма ненормально реагирует на белки, присутствующие в пшенице, и считает их вредными захватчиками. Организм посылает антитела, чтобы атаковать их, что может вызвать аллергическую реакцию.
Если вы кормите своего ребенка чем-то, сделанным из пшеницы, и замечаете у него определенные необычные симптомы, такие как хрипы, затрудненное дыхание или сенная лихорадка, велика вероятность, что у него аллергия на пшеницу. Этих симптомов можно избежать, если не включать пшеницу в рацион ребенка. Читайте дальше, чтобы узнать больше об аллергии на пшеницу, ее симптомах и решениях (если есть).
Что такое аллергия на пшеницу?
Четыре типа белков, содержащихся в пшенице, — это альбумин, глютен, глиадин и глобулин.Эти белки необходимы для полноценного питания. Но иногда иммунная система может рассматривать указанные белки как вредные. Таким образом, в свою очередь, иммунная система вырабатывает определенные антитела, чтобы противостоять проникновению белка. Дальнейшая аллергия возникает, когда в организм попадают такие химические вещества, как гистамин. Исследования показывают, что именно белок «глютен» является основной причиной аллергической реакции на пшеницу.
Дальнейшая аллергия возникает, когда в организм попадают такие химические вещества, как гистамин. Исследования показывают, что именно белок «глютен» является основной причиной аллергической реакции на пшеницу.
Разница между аллергией на пшеницу и целиакией (непереносимость глютена)
Подобные симптомы можно заметить с началом глютеновой болезни, как при аллергии на пшеницу.Итак, как вы можете различить их? Взглянуть.
- Целиакия: Это распространенное заболевание является разновидностью пищевой непереносимости, которую также называют аутоиммунным заболеванием. Глютеновая болезнь вызывает беспокойство в тонком кишечнике из-за употребления продуктов, содержащих глютен. Когда иммунная система обнаруживает глютен в организме, он имеет тенденцию атаковать тонкий кишечник, особенно ворсинки. Ворсинки похожи на нити, которые защищают тонкий кишечник в виде внешней оболочки.Эти ворсинки также способствуют эффективному усвоению питательных веществ, повреждение которых может привести к недоеданию или остеопорозу.

- Аллергия на пшеницу: Редкое заболевание, аллергия на пшеницу, как уже говорилось, вызывается потреблением продуктов, ориентированных на пшеницу. Белки, присутствующие в пшенице, представляют угрозу для иммунной системы, и, в свою очередь, высвобождается гистамин, вызывающий аллергию.
Симптомы аллергии на пшеницу у младенцев
Говоря о признаках аллергии на пшеницу у ребенка, следует четко понимать, что симптомы могут варьироваться от одного ребенка к другому.Тело вашего ребенка может по-разному реагировать на то, с чем могут столкнуться другие дети. Некоторые симптомы аллергии на пшеницу у младенцев описаны ниже.
1. Сенная лихорадка
Легкий симптом, хотя сенная лихорадка может вызвать ринорею, слезотечение и чихание. Такое состояние похоже на простуду.
2. Проблемы с дыханием
Аллергия на пшеницу иногда приводит к воспалению легких или горла, что может привести к проблемам с дыханием и даже к удушью.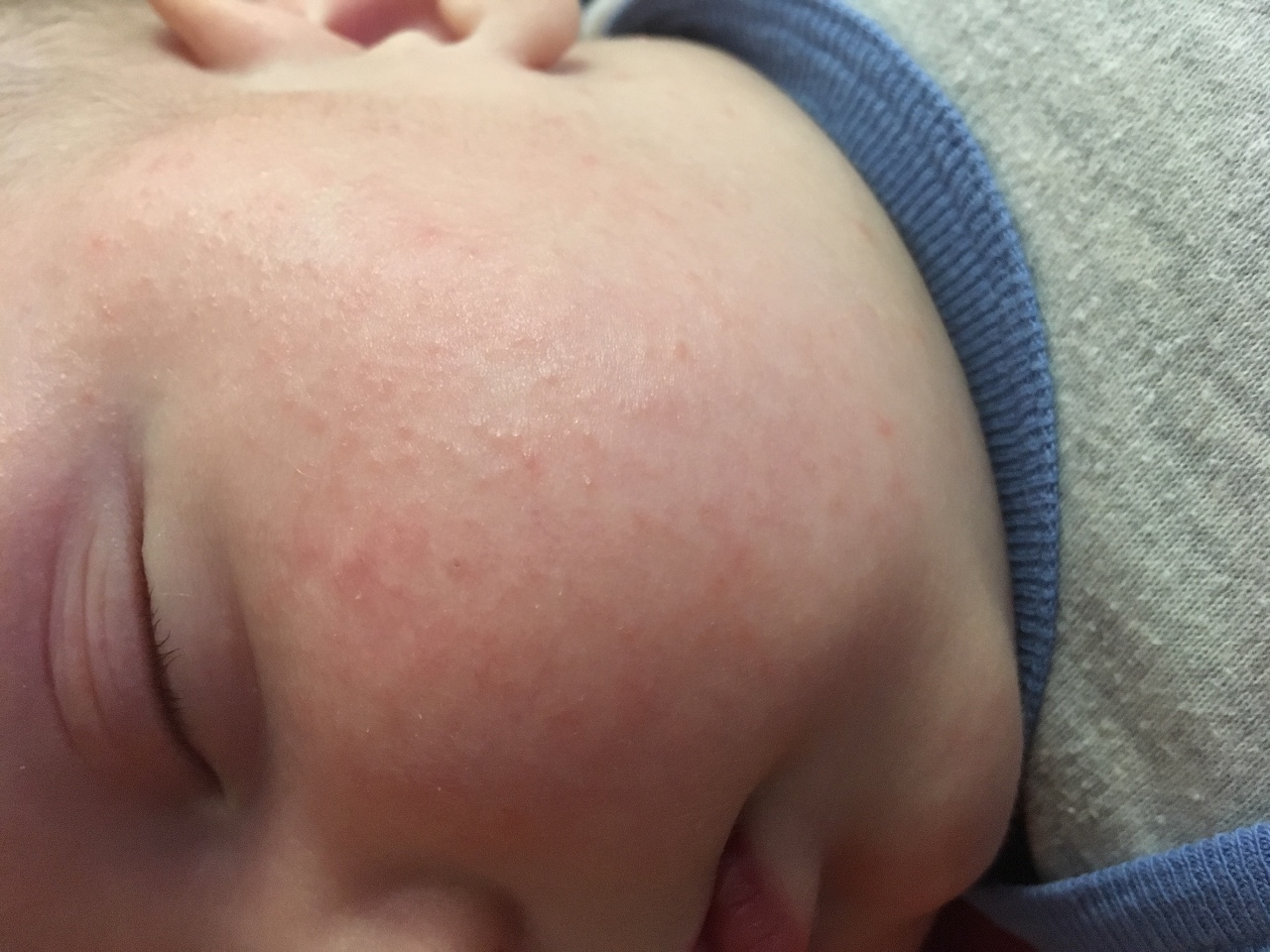
3. Экзема
Экзема — это состояние, при котором укус насекомого любой части тела может вызвать сильный зуд. Если ребенок склонен к аллергии на пшеницу, экзема может обостриться.
4. Ульи
Это состояние характеризуется красноватыми припухшими пятнами на коже, для оседания которых требуется от шести до двенадцати часов. Как только ваш ребенок ест любую пищу, приготовленную из пшеницы, сразу же развивается крапивница, интенсивность которой зависит от степени тяжести аллергии.
5. Проблемы с глотанием
Аллергия на пшеницу в некоторых случаях может иногда приводить к жесткости в горле. Когда это происходит, глотание становится затруднительным, что в дальнейшем может привести к недоеданию и раздражению горла.
6. Астматические наклонности
Как уже говорилось, аллергия на пшеницу может привести к затруднению дыхания. Эта одышка или кашель могут привести к астме.
7. Инфекции желудочно-кишечного тракта
Будь то боль в животе, вздутие живота, тошнота или диарея; аллергия на пшеницу может привести к любому или всем из них у вашего ребенка.
8. Анафилактические реакции
Это один из самых тяжелых и редких симптомов аллергии на пшеницу. Анафилактическая реакция может сразу нарушить дыхание, а также может привести тело в состояние шока.
9. Свистящее дыхание
Хотя это часто встречается у взрослых, младенцы также могут издавать свистящие звуки во время сна. Это может быть связано с аллергией на пшеницу, приводящей к проблемам с дыханием.
10. Отек губ
Аллергия на пшеницу может даже вызвать воспаление губ.Такой отек обычно сопровождается зудом, который может еще больше усилить отек.
Как грудное вскармливание помогает избежать аллергии на пшеницу?
Если у вашего ребенка диагностирована аллергия на пшеницу, вы можете продолжать кормить его грудью, чтобы удовлетворить его потребности в питании. Вероятность развития аллергии на пшеницу у детей, находящихся на грудном вскармливании, минимальна. Грудное вскармливание дает младенцам дополнительное преимущество в повышении иммунитета. Чем больше ребенок кормит грудью, тем меньше склонность к развитию аллергии.
Чем больше ребенок кормит грудью, тем меньше склонность к развитию аллергии.
Даже если ваш ребенок станет склонным к аллергии в более позднем возрасте, он будет бороться с ней, как профессионал, все заслуги перед грудным вскармливанием на начальных этапах жизни.
Каких продуктов следует избегать детям с аллергией на пшеницу?
Если у вашего ребенка диагностирована аллергия на пшеницу, вы должны убедиться, что вы не кормите его ничем, что содержит пшеницу. Это означает, что вам нужно будет быть очень осторожным, когда вы будете покупать упакованные продукты или хлопья для вашего ребенка. Внимательно прочтите этикетки, прежде чем покупать что-либо в супермаркете.Не кормите его хлебом, соусами, эммером, пирожными, печеньем, манной крупой, соусами и даже болгарской пшеницей.
Как вариант, вы можете включить в его рацион картофельную, рисовую, ячменную, овсяную или даже соевую муку. Эти ингредиенты не только приятны на вкус, но и содержат те же питательные вещества, что и диета, ориентированная на пшеницу.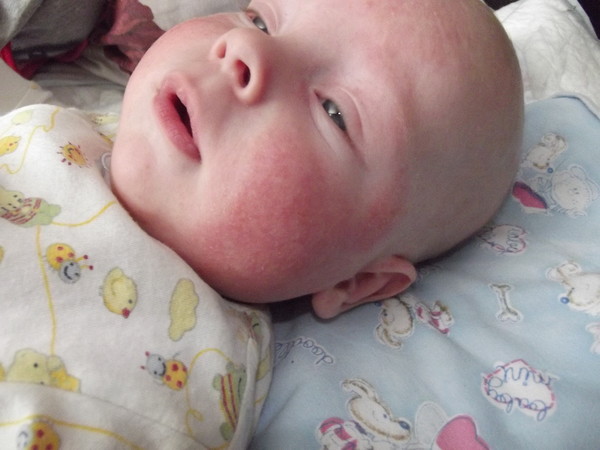
Как справиться с аллергией на пшеницу у младенцев
Если у вашего ребенка аллергия на пшеницу, конечно, вам нужно проконсультироваться с педиатром относительно продуктов, которые вы должны включить в его рацион.Помимо этого, вы можете попробовать еще несколько методов преодоления трудностей:
- Следите за тем, что спровоцировало аллергию, и полностью исключите ее из рациона ребенка.
- Проверяйте в течение многих дней, чтобы симптомы сохранялись, чтобы врачи могли получить ответ, когда их спросят.
- Исключите всю пищу, содержащую пшеницу, на всякий случай или ограничьте употребление пшеничной пищи, если аллергия была одноразовой.
- Посоветуйтесь с опытными врачами, чтобы они посоветовали, что делать, а что нет.
Младенцы уязвимы в первые месяцы жизни, и им может быть трудно справиться с аллергической реакцией в такое время. Если у вашего ребенка развилась аллергия на пшеницу, следите за его диетой, чтобы случайно не покормить его пшеницей.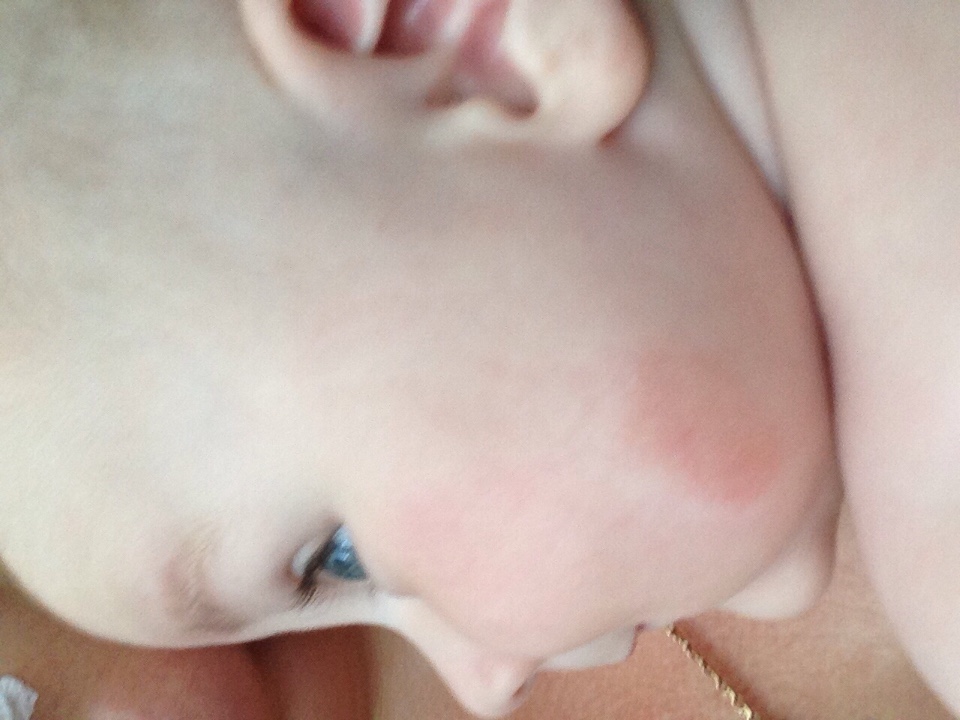
Также читайте: Как справиться с кожной аллергией у младенцев?
Аллергия на пшеницу: внимательный взгляд
Фарм США . 2013; 38 (12): HS-9-HS-13.
В последние десятилетия наблюдается рост распространенности пищевой аллергии. Даже небольшое количество пищи, вызывающей аллергию, может вызвать такие признаки и симптомы, как проблемы с пищеварением, крапивница или отек лица и дыхательных путей (ангионевротический отек). Аллергия на пшеницу — одна из наиболее распространенных пищевых аллергий у детей, которая может возникать при отсутствии семейного анамнеза. Аллергия на пшеницу иногда может быть диагностирована как глютеновая болезнь (аутоиммунное заболевание), но эти два состояния различны. При аллергии на пшеницу образуются вызывающие аллергию антитела к белкам, содержащимся в пшенице.С другой стороны, целиакия — это аномальный ответ иммунной системы тонкого кишечника на глютен, содержащийся в пшенице (в основном глиадин), и, вероятно, всегда передается по наследству. 1
1
Глютен — это нерастворимый белковый компонент пшеницы и других зерновых (рожь, овес и ячмень), который получают из муки путем вымывания растворимого крахмала. У некоторых людей употребление глютена приводит к потенциально опасной для жизни мальабсорбции. Хотя отказ от пшеницы является основным лечением аллергии на пшеницу, в определенных ситуациях могут потребоваться лекарства, чтобы справиться с аллергическими реакциями на пшеницу. 1
Безглютеновая диета — это диета, при которой избегают пшеницы и других зерновых, таких как ячмень, овес и рожь. Исключениями из этой по сути беззерновой диеты являются кукуруза, рис, просо и пшеничный крахмал, очищенный от глиадина.
Безглютеновая диета может облегчить проблемы, связанные с аллергией на глютен. Однако употребление безглютеновых блюд требует определенной мотивации. Пациенты, а также члены их семей, которые покупают и готовят пищу для пациентов, должны очень внимательно читать этикетки на обработанных пищевых продуктах. Многие такие продукты содержат скрытую и неожиданную пшеничную муку. Если есть какие-либо вопросы о составе продукта, производители предоставят списки своих продуктов, которые разрешены при безглютеновой диете. 2
Многие такие продукты содержат скрытую и неожиданную пшеничную муку. Если есть какие-либо вопросы о составе продукта, производители предоставят списки своих продуктов, которые разрешены при безглютеновой диете. 2
Глютен
Есть две группы белков, которые составляют глютен: глиадины и глютенины. Глиадины — это мономерные белки, которые можно разделить на четыре группы: альфа-, бета-, гамма- и омега-глиадины, которые придают тесту его текучесть.Глютенины встречаются в виде мультимерных агрегатов высокомолекулярных и низкомолекулярных субъединиц, удерживаемых вместе дисульфидными связями. Глютенины — это протеины пшеницы, которые придают эластичность готовым продуктам из пшеницы. 2 Глиадин — это белок пшеницы и других злаков, который вызывает симптомы целиакии. Люди с глютеновой болезнью имеют генетическую предрасположенность к чувствительности к этому белку, и их тела вырабатывают антитела к глиадину, которые можно обнаружить в тесте на наличие заболевания. Существуют разные виды глиадинов, и организм вырабатывает разные антитела в зависимости от типа присутствующего белка. Их называют антиглиадиновыми антителами (AGA). 2
Существуют разные виды глиадинов, и организм вырабатывает разные антитела в зависимости от типа присутствующего белка. Их называют антиглиадиновыми антителами (AGA). 2
Тесты на антитела к глиадину
Тест на антитела к глиадину используется как часть оценки целиакии. Глиадиновая часть белка, содержащегося в глютене, ошибочно распознается иммунной системой как чужеродный захватчик. Иммунная система человека, чувствительного к глиадину, вырабатывает АГА для атаки на белок.Эти антитела делятся на две группы: иммуноглобулин A (IgA) и иммуноглобулин G (IgG). 3 Антитела IgA более полезны при обнаружении целиакии, потому что они вырабатываются в тонком кишечнике, где глютен вызывает воспаление и раздражение у чувствительных людей. С другой стороны, уровни антител IgG менее специфичны для целиакии, но все же могут быть полезны при диагностике аутоиммунных проблем, особенно у людей с дефицитом IgA. Аллергия на пшеницу, вызванная присутствием антител IgE, не опосредуется ни одним из этих антител. 3
3
Два других анализа крови — это антитела к ретикулину (ARA), в которых антитела IgG исследуются с помощью иммунофлуоресцентного микроскопа, и анализ антител против эндомизия (AEA), который определяет антитела IgA против эндомизиальной ткани.
Уровни обоих типов антител к глиадину в крови позволяют оценить реакцию иммунной системы на глютен. Образец крови обычно подвергается анализу, называемому ELISA (иммуноферментный анализ). Этот метод предполагает инкубацию крови на специальной пластине с различными химическими веществами.Измеряя интенсивность последующего изменения цвета, врачи могут определить, присутствуют ли в крови антитела к глиадину. Результаты обычно доступны в течение 1-2 дней. Сообщалось, что всего 0,1 г глютена может вызвать симптомы.
Если результаты покажут наличие антител к глиадину, будут выполнены дополнительные тесты, которые могут включать биопсию тонкой кишки для поиска признаков воспаления, вызванного глиадином. Биопсия слизистой оболочки тонкого кишечника остается краеугольным камнем для диагностики. 3
3
Эпидемиология
Около 3 миллионов американцев (по крайней мере, у 1 из 150 человек) диагностирована целиакия. В таких странах, как Швеция, заболеваемость составляет 1 из 133 человек. Растущее понимание этого состояния в сочетании с потребительским спросом привело к тому, что в последние годы на полках магазинов появилось все больше безглютеновых продуктов. (Хотя у людей с глютеновой болезнью нет другого выбора, кроме как избегать глютена, другие люди могут избегать глютена, чтобы похудеть.Это может сработать, но, возможно, это не лучший способ похудеть. 4 )Непереносимость глютена
У многих людей непереносимость глютена, в отличие от настоящей аллергии на глютен, но симптомы могут быть такими же изнурительными. Непереносимость глютена может вызывать такие симптомы, как газы, боль в животе, вздутие живота и диарея, которые обычно возникают после употребления в пищу пшеницы, ржи или ячменя, содержащихся в большинстве зерновых продуктов. Непереносимость глютена часто вызывает симптомы, похожие на симптомы целиакии; однако при непереносимости глютена не происходит повреждения тонкой кишки.Многие симптомы непереносимости глютена устраняются при соблюдении безглютеновой диеты. Безглютеновые диеты исключают зерновые продукты, такие как макароны и хлеб. Диетические консультации с зарегистрированным диетологом, специализирующимся на желудочно-кишечных заболеваниях, полезны для людей с непереносимостью глютена. Тем, у кого по-прежнему наблюдаются побочные эффекты от пшеницы, следует пройти обследование на целиакию или другие аутоиммунные заболевания. По оценкам, в США более 20 миллионов человек страдают нечувствительностью к глютену или аллергией на пшеницу. 5
Непереносимость глютена часто вызывает симптомы, похожие на симптомы целиакии; однако при непереносимости глютена не происходит повреждения тонкой кишки.Многие симптомы непереносимости глютена устраняются при соблюдении безглютеновой диеты. Безглютеновые диеты исключают зерновые продукты, такие как макароны и хлеб. Диетические консультации с зарегистрированным диетологом, специализирующимся на желудочно-кишечных заболеваниях, полезны для людей с непереносимостью глютена. Тем, у кого по-прежнему наблюдаются побочные эффекты от пшеницы, следует пройти обследование на целиакию или другие аутоиммунные заболевания. По оценкам, в США более 20 миллионов человек страдают нечувствительностью к глютену или аллергией на пшеницу. 5 Целиакия
Основной причиной аллергии на глютен у многих людей является глютеновая болезнь, определяемая как наследственное заболевание, при котором человек страдает аллергией на глютен. Может возникнуть повреждение тонкой кишки, а также диарея, усталость, потеря веса и общее плохое самочувствие. Биопсия тонкой кишки также может помочь в диагностике целиакии. Повреждение тонкой кишки заметно, потому что у тех, кто страдает глютеновой болезнью, нет достаточного количества ворсинок в собственной пластинке кишечника и областях крипт.Этот дефицит вызван реакцией на специфические антигены пищевого зерна (токсичные аминокислотные последовательности), обнаруженные в пшенице, ржи и ячмене. У людей с глютеновой болезнью часто появляется зудящая сыпь, известная как герпетиформный дерматит. Глютеновая болезнь также увеличивает риск развития рака пищеварительного тракта, остеопороза, анемии и заболеваний щитовидной железы. 6Другие состояния также могут включать реакцию глютена, по крайней мере, у некоторых людей. Заболевания из класса аутоиммунных заболеваний, такие как фибромиалгия, диабет 1 типа, болезнь Крона, язвенный колит и ревматоидный артрит, также показали улучшение при исключении глютена из рациона.В результате многие с этими состояниями теперь придерживаются безглютеновой диеты, включая людей с синдромом раздраженного кишечника. Люди с ревматической полимиалгией и ревматоидным артритом смогли сократить свой стероидный режим, соблюдая безглютеновую диету.
Согласно отчетам исследований, значительное число пациентов с аутоиммунным заболеванием щитовидной железы (болезнь Хашимото и болезнь Грейва) также страдают глютеновой болезнью. Другие исследователи обнаружили, что аутоантитела к щитовидной железе исчезают через 3-6 месяцев безглютеновой диеты. 6
Где прячется глютен
Глютен — это общее название белков, содержащихся в определенных зернах, и он содержится во всех формах пшеницы. Примеры продуктов, содержащих глютен, включают хлеб, печенье, крекеры, смеси для тортов, хлопья, мороженое, упакованное мясо и мясное ассорти, макаронные изделия и даже суповые бульоны. Любой, кто страдает глютеновой болезнью, должен с осторожностью относиться к покупке продуктов, которые были произведены на предприятиях, которые также обрабатывают глютеновые продукты. Эти продукты часто помечаются как «содержащие ингредиенты из пшеницы» или «изготовленные на общем оборудовании, которое также обрабатывает пшеницу.” 6 Овес в природе не содержит глютен, но его часто выращивают вблизи полей пшеницы и ржи. Поскольку фермеры могут чередовать свои поля, людям, которым необходимо избегать глютена, следует есть овес только в том случае, если он получен из сертифицированных источников, не содержащих глютен. Окончательное облегчение от симптомов аллергии на пшеницу происходит при соблюдении безглютеновой диеты.
ССЫЛКИ
1. Сеть пищевой аллергии и анафилаксии. Факты, симптомы аллергии на пшеницу. 17 декабря 2009 г. www.foodallergy.org/page/wheat-allergy.По состоянию на 6 января 2010 г.2. Hadjivassiliou M, Sanders DS, Woodroofe N, et al. Глютеновая атаксия. Мозжечок . 2008; 7: 494-498.
3. ван Эккерт Р., Бонд Дж., Роусон П. и др. Реактивность моноклональных антител, определяющих глютен, к эталонному материалу глиадина. J Cereal Sci . 2010; 51 (2):
198-204
4. Реверс М. Эпидемиология целиакии: каковы распространенность, частота и прогрессирование целиакии? Гастроэнтерология . 2005; 128 (4 доп.1): S47-S51.
5. Аллергия на пшеницу. www.mayoclinic.com/print/wheat. По состоянию на 6 ноября 2012 г.
6. Helms S. Целиакия и глютен-ассоциированные заболевания. Доп. Med. Ред. . 2005; 10 (3): 172-192. www.thorne.com/media/Celiac.pdf. По состоянию на 15 ноября 2012 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Аллергия на пшеницу
Аллергия на пшеницу, заболевание, которым страдают миллионы людей, возникает, когда иммунная система становится сенсибилизированной к пшенице, а затем чрезмерно реагирует на такие продукты, как хлопья, хлеб, макароны или пиццу.Пшеница также содержится в таких напитках, как пиво, что также может вызвать аллергическую реакцию.
Хлеб без глютена. Авторское право изображения: ChameleonsEye / Shutterstock
Этот тип аллергии обычно поражает детей младшего возраста, около 65% из них вырастают к 12 годам. Как правило, люди подвергаются большему риску развития аллергии на пшеницу, если у них в семейном анамнезе есть такие аллергии, как астма или экзема. .
Аллергия на пшеницу характеризуется активацией Т-хелперных клеток 2 типа (Th3), которые необходимы для гуморального иммунитета и играют ключевую роль в координации иммунного ответа.Такая активация приводит к реакциям, опосредованным иммуноглобулином E и неиммуноглобулином E (последний представляет собой гораздо менее понятный патофизиологический механизм).
Симптомы
Человек с аллергией на пшеницу может испытать симптомы аллергической реакции в течение нескольких минут или часов после контакта с пшеницей. Возникающие симптомы обычно легкие, но у людей также может развиться тяжелая и опасная для жизни реакция, называемая анафилаксией. Поэтому важна точная диагностика и правильное лечение аллергии на пшеницу.
Как и в случае с другими видами пищевой аллергии, при аллергии на пшеницу могут возникнуть следующие симптомы:
- Тошнота и рвота
- Боль в животе, диарея и расстройство желудка
- Астма
- Насморк или заложенность носа
- Чихание
- Головная боль
- Анафилаксия
Если у человека развиваются какие-либо из этих симптомов после контакта с пшеницей, ему следует проконсультироваться с аллергологом или иммунологом.
Диагностика
Если врач подозревает, что у человека аллергия на пшеницу, он спросит о его болезни и его семейном анамнезе. Может быть назначен кожный тест и / или анализ крови. Для кожного укола небольшое количество пшеничного протеина наносится на кожу спины или руки, а затем протыкается маленьким зондом, чтобы белок проник под кожу. Если затем на этом месте образуется небольшая шишка или крапивница, у человека может быть аллергия.
Для анализа крови образец проверяется на наличие антител иммуноглобулина (IgE) к белкам пшеницы. Тем не менее, наличие специфических сывороточных антител IgE к пшенице без симптомов в анамнезе после воздействия пшеницы не считается диагностическим, поскольку многие люди могут быть чувствительны к пшенице, но могут переносить воздействие пшеницы (особенно у лиц, чувствительных к пыльце травы).
Поскольку некоторые симптомы могут накладываться друг на друга (особенно со стороны желудочно-кишечного тракта), аллергию на пшеницу следует дифференцировать от «непереносимости глютена» или целиакии, при которой основным патофизиологическим механизмом является аномальная иммунная реакция на глютен.
Менеджмент
Если диагностирована аллергия на пшеницу, следует избегать продуктов, содержащих пшеницу, таких как хлеб и макароны, а также непродовольственных продуктов с ингредиентами, содержащими пшеницу, таких как косметика. Продукты, которые не предназначены для содержания пшеницы, могут быть заражены ею во время производства или приготовления, и людям с аллергией также следует избегать любых предметов, на которых отображается предупреждение о том, что продукт был произведен или упакован в месте, где также обрабатывается пшеница.
Если воздействие происходит случайно, симптомы можно контролировать с помощью антигистаминных препаратов или кортикостероидов.Адреналин — единственный препарат, который может обратить вспять анафилаксию, которая может возникнуть в течение нескольких секунд после контакта с пшеницей. Когда это происходит, организм выделяет массу химических веществ, которые могут вызвать сужение дыхательных путей, резкое падение артериального давления и шок.
Если у человека есть риск развития тяжелой реакции, ему пропишут автоинъектор и научат, как самостоятельно вводить адреналин. Люди всегда должны убедиться, что у них есть две дозы, поскольку реакция может повториться.Лекарство следует принимать, как только человек подозревает, что он ел пищу, содержащую пшеницу, или если у него появляются симптомы аллергической реакции, такие как затрудненное горло или затрудненное дыхание.
Дополнительная литература
Разоблачение 5 мифов о чувствительности к глютену
Возможно, вы видели статьи о антиглютеновых диетах, таких как «Whole-30», которые циркулировали в Интернете, утверждая, что они помогают вам чувствовать себя значительно здоровее. Такие книги, как Wheat Belly доктора Уильяма Дэвиса, также соблазняют людей своими лозунгами «похудеть быстро».Они делают смелые заявления, но насколько они верны?
Для людей, страдающих синдромом раздраженного кишечника (СРК) или чувствительных к глютену (белок, содержащийся в пшенице, ржи и ячмене), нерегулярное питание может вызвать множество проблем. Некоторые симптомы СРК включают спазмы в животе, нерегулярные привычки кишечника и изменение формы стула, который может варьироваться от жидкого и водянистого до твердого и сухого. Около 12% сингапурцев страдают СРК. Предполагается, что из них только небольшой процент страдает глютеновой болезнью, наиболее тяжелой формой непереносимости глютена.
Как и огромное количество псевдодиет, существует множество неправильных представлений о целиакии, непереносимости глютена и аллергии на пшеницу. Вот 5 самых распространенных мифов о непереносимости глютена — развенчанные.
Миф № 1: Целиакия, чувствительность к глютену и аллергия на пшеницу — это одно и то же
Хотя все три состояния связаны с непереносимостью белков пшеницы, это разные условия.
Целиакия — это аутоиммунное заболевание, при котором употребление глютена вызывает повреждение слизистой оболочки кишечника, вызывая иммунный ответ, который может вызывать воспалительные реакции во многих частях тела.Обычно он наследуется генетически и имеет более 200 симптомов, начиная от анемии, задержки роста и бесплодия, и заканчивая развитием других заболеваний, таких как рассеянный склероз и эпилепсия.
Чувствительность к глютену — это расстройство пищеварения, при котором человек отрицательно реагирует на глютен, обычно с такими симптомами со стороны желудочно-кишечного тракта, как диарея, вздутие живота или газы. У большинства людей наблюдаются легкие симптомы и расстройства. Однако у некоторых эта реакция может привести к нарушению всасывания важных питательных веществ, таких как витамин B12, что, в свою очередь, может объяснить усталость, о которой сообщают эти пациенты.Это состояние в настоящее время обозначается как нечувствительность к глютену без целиакии (NCGS). NCGS может быть труднее диагностировать, чем глютеновая болезнь, поскольку изменения в анализах крови и биопсии кишечника менее заметны и их трудно обнаружить. Таким образом, часто требуется более подробное и тщательное тестирование с помощью высокочувствительных тестов.
Важно поставить точный диагноз NCGS, так как многие пациенты, у которых проявляются симптомы глютена, на самом деле могут иметь непереносимость пшеницы или другие формы пищевой непереносимости.Важно понимать, что термин «непереносимость пшеницы или другой пищи» просто означает, что у человека развиваются определенные симптомы, которые, как он подозревает, вызваны этой пищей.
В большинстве случаев непереносимость пищевых продуктов связана с плохо перевариваемыми и легко ферментируемыми компонентами этих продуктов. В целом, при употреблении этих продуктов у большинства людей (независимо от того, жалуются они или нет) при употреблении большого количества разовьются симптомы вздутия живота и газов. Этот тип пищевой непереносимости обычно может быть предсказан и диагностирован опытными врачами без необходимости проведения каких-либо анализов.
С другой стороны, важно правильно диагностировать аллергию на пшеницу, которая представляет собой иммунную реакцию на белки, содержащиеся в пшенице, и может быть опасной для жизни. Проще говоря, это пищевая аллергия. Людям с аллергией на пшеницу следует избегать употребления всех продуктов из пшеницы. Симптомы аллергии на пшеницу включают затрудненное дыхание, сыпь или отек.
Вы подозреваете, что у вас есть одно из этих состояний? Посетите врача, чтобы поставить правильный диагноз и порекомендовать диету.
Миф № 2: отказ от продуктов на основе глютена — более здоровый вариант, даже если у меня нет чувствительности к глютену
Если у вас не было никаких симптомов, у вас нет семейного анамнеза и, что более важно, нет официального диагноза чувствительности к глютену, было бы стыдно лишить себя любимого сэндвича или пасты! Помните, что пшеница и ячмень обладают собственной питательной ценностью, такой как белок и клетчатка, и представляют опасность только для людей, чей организм питает к ним отвращение. Часто, когда человек чувствует дискомфорт после употребления определенных продуктов, это непереносимость, а не аллергия.Пищевая непереносимость, как правило, безвредна, и с ней можно справиться, просто уменьшив общее количество съедаемых за один раз и принимая их в небольших количествах.
Миф № 3: Я должен начать с самого раннего возраста ребенка придерживаться безглютеновой диеты
Типичный вопрос родителей: «Поскольку у детей могут развиваться симптомы чувствительности к глютену, следует ли мне с раннего возраста начинать диету без глютена?»
Когда вы ограничиваете диету своего ребенка, ему может не хватать важнейших питательных веществ, таких как витамин B, антиоксиданты и железо.Вдобавок вы лишите их калорий, которые необходимы для роста и развития вашего ребенка. Таким образом, не ставьте себе диагноз самостоятельно, так как вы можете заставить их страдать от дефицита питательных веществ и затруднить им поиск пищи, которую они могли бы съесть, когда вырастут, среди других проблем со здоровьем.
Тем не менее, для детей, которые могут быть генетически предрасположены или проявлять признаки реакции на глютен, может потребоваться безглютеновая диета. Важно проконсультироваться с педиатром, который разбирается в чувствительности к глютену и интересуется им.У детей, которые действительно противно реагируют на глютен, это может способствовать нарушению роста. К сожалению, до сих пор существует мнение, что это заболевание европейцев, хотя очень мало доказательств того, что это не влияет на азиатских детей.
Миф № 4: Я должен отказаться от всех продуктов из пшеницы, если я чувствителен к глютену
Все зерна (кроме риса) содержат белок, который теоретически является глютеном, но люди с глютеновой болезнью и большинством аллергиков на глютен реагируют только на глютен, содержащийся в пшенице, ячмене и ржи.Такие продукты, как овес, содержат низкий уровень глютена, если он вообще есть. Однако овес содержит высокий уровень сахара, известного как фруктаны, который вызывает вздутие живота, газы, а иногда и диарею.
Большинство людей с глютеновой болезнью переносят овес без глютена. Однако могут возникнуть проблемы, если овес выращивают на том же месте, что и пшеница, ячмень и рожь, поскольку эти зерна могут загрязнять овес. Самым безопасным зерном для людей с глютеновой болезнью является рис.
Людям, которые действительно страдают непереносимостью пшеницы или NCGS, на какое-то время будет полезно избегать употребления пшеницы.Впоследствии, когда симптомы исчезнут, можно попробовать повторно ввести небольшое количество — в идеале это должно происходить под наблюдением квалифицированного диетолога или врача.
Миф № 5: Глютен может вызывать СРК и желудочную боль
Употребление глютена может вызвать СРК, если вы чувствительны к глютену. Поскольку и СРК, и желудок вызывают боль в верхней части живота, люди, чувствительные к глютену, могут принять СРК за желудочную боль. Многие люди укоренились в своем сознании, что боль в животе является явным симптомом желудочного заболевания, и иногда занимаются самолечением.Это вызовет проблемы, если проблема в чем-то более серьезном.
Кроме того, многим пациентам часто ставят диагноз кислотного рефлюкса, и им назначают препараты ингибиторы протонной помпы (ИПП), такие как омепразол. Эти препараты могут вызывать глубокое снижение кислотности желудочного сока, а длительное подавление кислоты может парадоксальным образом вызвать большее количество симптомов типа СРК в результате избыточного бактериального роста в тонком кишечнике.
Итак, стоит ли вам пройти тест на чувствительность к глютену?
Если у вас СРК, неплохо вести дневник, в котором отслеживается ваше ежедневное потребление.Обратите особое внимание на потребление глютена. Однако вам следует также рассмотреть другие продукты с высоким содержанием ферментируемых сахаров (известные как FODMAP) (например, овес, фрукты, многие овощи, молочные продукты), которые являются частыми причинами вздутия живота и газов. Если ваша диета в основном состоит из риса, рыбы или мяса, возможно, ее не стоит проверять. Однако, если вы подозреваете, что у вас непереносимость глютена, обратитесь к врачу для надлежащего обследования. Было бы стыдно лишать себя еды на основании неподтвержденных подозрений.
Будь то тенденции в образе жизни, распространяющиеся в Интернете, или слухи от друзей и семьи, важно узнать больше о проблемах, связанных со здоровьем. Самостоятельная постановка диагноза никогда не является хорошей идеей, и лучше всего получить надлежащую консультацию у врача.
Статья предоставлена доктором Гви Кок Энн, гастроэнтерологом больницы Глениглз
Список литературы
Целиакия, Великобритания. (нет данных) Овес. Получено 25 марта 2019 г. с https: // www.coeliac.org.uk/gluten-free-diet-and-lifestyle/gf-diet/oats/
Fedewa, A. and Rao, S.S.C. (2014, январь). Непереносимость фруктозы с пищей, непереносимость фруктана и FODMAP. Текущие отчеты о гастроэнтерологии, 16 (1): 370. DOI: 10.1007 / s11894-013-0370-0
Группа непереносимости глютена. (2017, 10 мая). Целиакия, чувствительность к глютену без целиакии или аллергия на пшеницу: в чем разница? Получено 25 марта 2019 г. по адресу https://gluten.org/resources/getting-started/celiac-disease-non-celiac-sensitivity-or-wheat-allergy-what-is-the-difference/
.Группа непереносимости глютена.(2017, 10 мая). Безглютеновая диета: факты и мифы. Получено 25 марта 2019 г. по адресу https://gluten.org/resources/getting-started/the-gluten-free-diet-facts-and-myths/
.Без глютена SG. (нет данных) Целиакия. Получено 25 марта 2019 г. с https://glutenfreesg.com/celiac-disease/
.Гви, К.А., Го, В., Лима, Г., Сетия, С. (2018, февраль) Совместное назначение ингибиторов протонной помпы с нестероидными противовоспалительными препаратами: риски и преимущества. Журнал исследований боли, 14 (11): 361-374.DOI: 10.2147 / JPR.S156938
Гви, К.А., Хван, Дж.Э., Хо, К.Й., Йео, К.Г., Лам, К.Ф., Анг, П.К. (2008, 1 февраля) Практические предикторы ответа на терапию ингибиторами протонной помпы у пациентов первичной медико-санитарной помощи с диспепсией в азиатской популяции. Журнал клинической гастроэнтерологии, 42 (2): 134-8. DOI: 10.1097 / 01.mcg.0000225620.02094.c3
Hare, H.V. (2018, 5 декабря) Список самых безумных диет и велнеса за 2018 год. Получено 25 марта 2019 г. с https://www.thedailymeal.ru / здоровое питание / сумасшедшие диеты-велнес-причуды-2018-список
HealthHub. (2018, 28 июня). Омепразол в таблетках или капсулах. Получено 25 марта 2019 г. по адресу https://www.healthhub.sg/a-z/medications/29/Omeprazole-Tablet-or-Capsule
.IBS Support Group Singapore. (n.d.) Получено 25 марта 2019 г. с https://ibs-support.org.sg/about-ibs-group/
.Канг, Дж. Ю., Кан, А. Х., Грин, А., Гви, К. А., Хо, К. Ю. (2013, 18 июня) Систематический обзор: мировые различия в частоте глютеновой болезни и изменения во времени.Фармакология и терапия Алимента, 38 (3): 226-45. DOI: 10.1111 / apt.12373.
Линк, Р. (26 июля 2017 г.). 9 супер полезных зерен без глютена. Получено 25 марта 2019 г. по адресу https://www.healthline.com/nutrition/9-gluten-free-grains
.Лу, В., Гви, К.А., Сиа, К.Т., Кан, Дж.Й., Ли, Р., Нган, К.С. (2014, 28 марта) Распространенность антител против дезамидированного пептида глиадина у азиатских пациентов с синдромом раздраженного кишечника. Журнал нейрогастроэнтерологии и моторики, 20 (2): 236-41.DOI: 10.5056 / jnm.2014.20.2.236
NHS. (2018, 12 ноября). Омепразол. Получено 25 марта 2019 г. по адресу https://www.nhs.uk/medicines/omeprazole/
.Перевешивают ли риски преимущества? — ScienceDaily
Распространенность глютеновой болезни (CD), аутоиммунного заболевания, увеличивается. Единственное лечение CD — это безглютеновая диета. Однако растущая распространенность CD не объясняет непропорционального увеличения темпов роста пищевой промышленности без глютена (136% с 2013 по 2015 годы).Комментарий, который запланирован к публикации в The Journal of Pediatrics , обсуждает несколько наиболее распространенных неточностей в отношении безглютеновой диеты.
Мало что известно о мотивах людей, ведущих безглютеновый образ жизни. В исследовании, проведенном в 2015 году среди 1500 американцев, наиболее распространенным объяснением выбора продуктов без глютена было «отсутствие причин». По словам автора этого комментария, д-ра Норелле Р. Рейли из Медицинского центра Нью-Йоркского пресвитерианского / Колумбийского университета: «Из-за заботы о здоровье своих детей родители иногда сажают своих детей на безглютеновую диету, полагая, что он облегчает симптомы, может предотвратить CD или является здоровой альтернативой без предварительного тестирования на CD или консультации с диетологом.»Учитывая частое недоразумение относительно глютена, имеющиеся данные о безглютеновой диете требуют уточнения.
Одно заблуждение состоит в том, что безглютеновая диета — это выбор здорового образа жизни без каких-либо недостатков. Фактически, у людей без БК или аллергии на пшеницу доказанных преимуществ для здоровья нет. Это может увеличить потребление жиров и калорий, способствовать дефициту питательных веществ и скрыть реальный диагноз БК. Другое заблуждение — глютен токсичен; нет данных, подтверждающих эту теорию.Безглютеновая диета также не обязательна для здоровых родственников первой степени родства людей с БК или для здоровых младенцев с риском развития БК.
Для небольшой группы пациентов, находящихся под руководством опытного диетолога, безглютеновая диета может улучшить здоровье и улучшить качество жизни. Однако нет никаких научных доказательств того, что безглютеновая диета полезна для детей без подтвержденного диагноза CD или аллергии на пшеницу. Из-за потенциального дефицита питательных веществ и проблем с качеством жизни он может представлять больше риска, чем пользы.Доктор Рейли отмечает, что «родителей следует проинформировать о возможных финансовых, социальных и пищевых последствиях ненужного соблюдения безглютеновой диеты». Медицинские работники, возможно, не смогут остановить переход к безглютеновой диете, но они могут сыграть большую роль в просвещении пациентов и родителей.
История Источник:
Материалы предоставлены Elsevier Health Sciences .


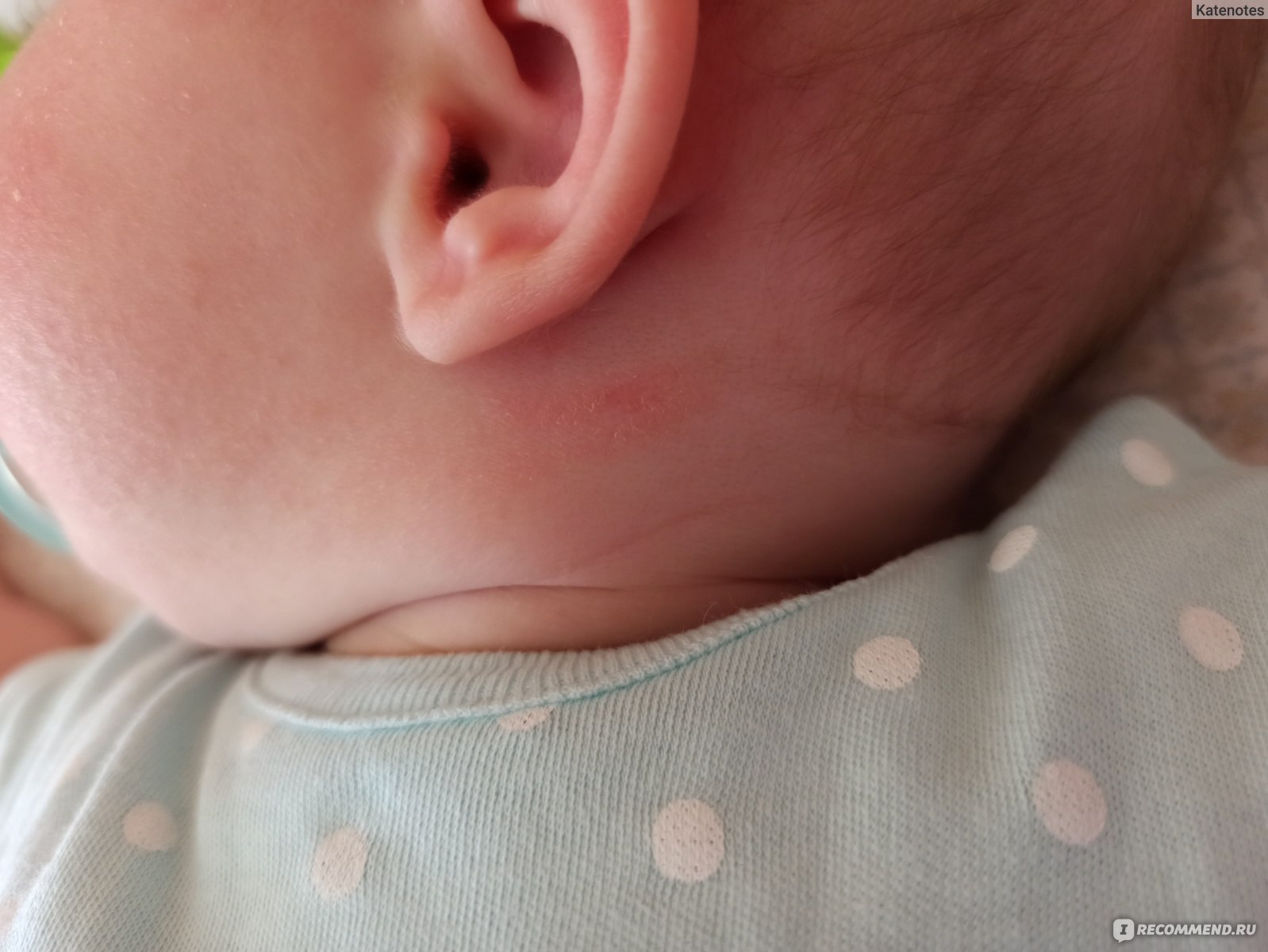


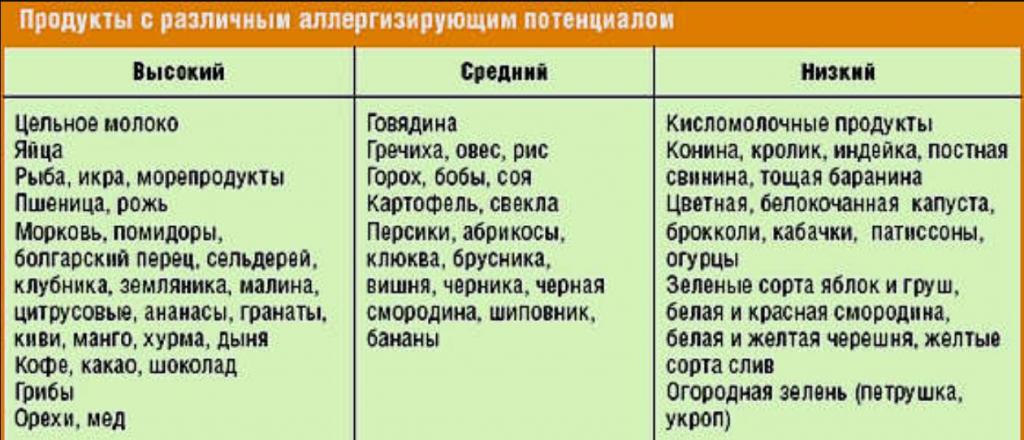

Добавить комментарий