что это такое, причины, лечение пятнышек и кругов на коже, удаление, фото, профилактика
Любое изменение цвета кожи, появление на ней пятнышек и прыщиков свидетельствует о нарушении работы организма. Если белые пятна образуются вокруг глаз, рекомендуется пройти комплексное обследование. Симптом может говорить о системном заболевании.
Причины и симптомы
Витилиго
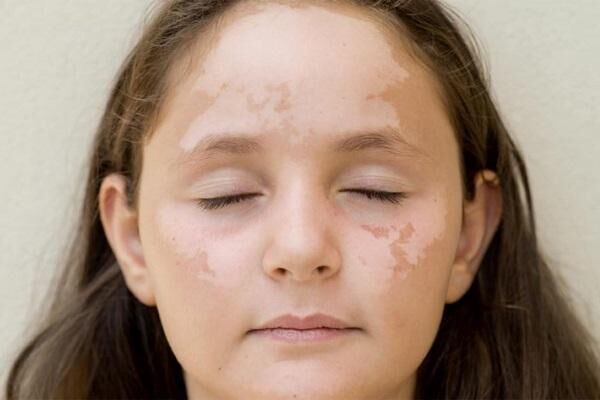
Самой частой причиной появления белых пятен около глаз считается витилиго. Это кожное заболевание, механизм развития которого мало изучен. Почему пятна под глазами белые, объясняется особенностями окрашивания кожи.
Цвет кожи, волос и глаз обусловлен количеством пигмента меланина. Чем больше этого вещества, тем ярче окраска. Белые отметины — это участки, лишенные меланина. Витилиго характеризуется появлением таких участков на лице, руках, туловище.

Проявиться заболевание может в любом возрасте. У маленьких детей наблюдается достаточно редко, в основном начинается после полового созревания. Провоцировать развитие витилиго, а значит, и белых отметин могут следующие факторы:
- гормональные колебания, особенно при беременности и родах;
- длительное эмоциональное напряжение;
- заболевания печени;
- заражение гельминтами;
- проблемы с обменом веществ;
- частые травмирования кожи;
- избыточное нахождение под солнечными лучами.
Витилиго имеет наследственное происхождение, а эти факторы способствуют его проявлению. Белые пятна возникают на любых участках тела, в том числе и под глазами на коже. Они имеют неправильную форму, четко очерчены, изредка сливаются между собой. Белые отметины значительно различаются размерами — от нескольких миллиметров до десятка сантиметров.
Пятна витилиго абсолютно безболезненны, не сопровождаются никакими иными проявлениями. Крайне редко человека беспокоит легкий зуд. Характерной особенностью является отсутствие загара на этих участках. Воздействие солнечного света быстро вызывает ожог выбеленных участков.
Дополнительно смотрите видео о заболевании витилиго, его причинах, симптомах и лечении:
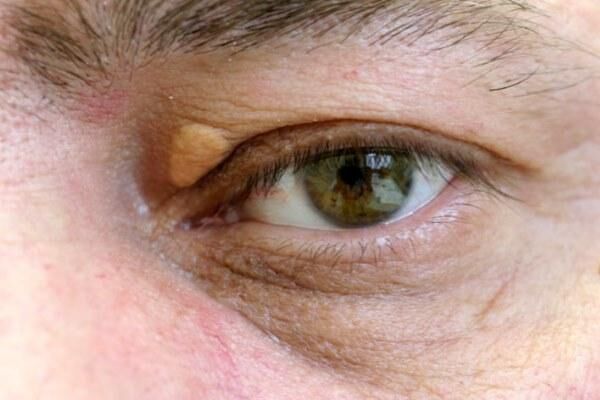
Ксантелазмы
Белые или желтые пятнышки на верхних веках — это ксантелазмы. Их появление объясняется накоплением холестерина под кожей. Ксантелазмы наблюдаются у людей, больных атеросклерозом.
Пятнышки белого цвета чаще всего появляются в области верхних век, ближе к линии роста ресниц. Размеры от маленького зернышка до горошины. Субъективных симптомов обычно не вызывают. Но если ксантелазм несколько, появляется дискомфорт при моргании.
Лечение
Методы борьбы с белыми пятнами на глазах зависят от их происхождения. Витилиго считается неизлечимым заболеванием, не устраняется ни с помощью лекарственных средств, ни рецептов народной медицины. Лечение позволяет временно уменьшить яркость белых пятен на веках глаз.
Пациентам рекомендуется избегать воздействия прямых солнечных лучей, не допускать травмирования кожи. Определенный эффект оказывает применение мазей:
- “Элидел”;
- “Протопик”;
- “Тридерм”;
- “Белосалик”.
Из физиотерапевтических методов широко применяется ПУВА-терапия, фототерапия.
Допускается применение растительных средств:
- Отвар зверобоя. Ложку сушеной травы заливают половиной стакана кипятка. Ватным тампоном, смоченным в настое, протирают пятна утром и вечером.
- Настойка календулы. Готовое средство можно приобрести в аптеке. Из него делают примочки на веки перед сном.
- Настойка грецкого ореха. Собирают листья и перегородки из скорлупок. Ложку измельченного сырья заливают половиной стакана водки. Через два дня средство можно использовать для протирания белых пятен.
- Отмечается эффект от протирания березовым дегтем.
- Полезны маски для лица с мумие.
Ксантелазмы с помощью косметических средств убрать нельзя. Прежде всего требуется провести лечение основного заболевания, то есть атеросклероза. Но холестериновые кожные изменения сами собой не рассасываются. Если они доставляют человеку дискомфорт, с глаз их удаляют хирургическим путем.
Профилактика
Специфической профилактики появления белых пятен вокруг глаз нет. Снизить риск их возникновения возможно, для этого понадобится:
- вести здоровый образ жизни;
- избегать травмоопасных ситуаций;
- снизить частоту эмоциональных стрессов.
Предупредить развитие атеросклероза помогает здоровое питание и достаточная физическая активность.
Белые пятна на веках глаз — это не всегда безобидный косметический дефект. Если их количество увеличивается, они появляются на новых участках тела — нужно пройти обследование у врача.
Дополнительно приглашаем посмотреть видео от Елены Малышевой о причинах и лечении белых пятнышек на коже:
Оставляйте комментарии о своем опыте. Поделитесь прочитанной информацией с друзьями, она будет полезной.
что это такое под ресницами, на глазу, как лечить прозрачные точки и волдыри
Многие задаются вопросом, если на веке появился белый прыщик, что это значит и как избавиться от проблемы. Прыщ на веке представляет собой волдырь с прозрачным водянистым или гнойным содержимым. Шарик или белые точки могут локализоваться не только на нижнем и верхнем веке, но и внутри глаза. Причины появления разные, включая аллергические реакции на некачественную косметику. Лечение бугорков симптоматическое, в редких случаях может понадобиться хирургическое вмешательство.
Разновидности прыщиков на глазу
Прыщ на глазу может сигнализировать о развитии некоторых заболеваний. К ним относят:
- пингвекулу;
- ячмень;
- ксантелазму.
Халязион также относят к этому типу высыпаний. Узелковое образование круглое, плотное. Оно развивается по причине закупорки выводных протоков сальной железы: кожное сало скапливается под кожей. Неправильно подобранное лечение при ячмене и патогенные микроорганизмы могут спровоцировать халязион. Милиумы, или просянки, образуются по причине механических травм или на фоне воспалительных процессов.
Пингвекула
Пингвекула – прыщ в глазу, представляющий собой образование желтого цвета, которое располагается с носовой стороны на слизистой глаза. Уплотнение небольшого размера относится к доброкачественным образованиям, не перерождающимся в злокачественные. Зрение не ухудшает, прыщик на глазу считают эстетическим дефектом. Причин развития может быть несколько, включая возрастные и дегенеративные изменения в организме.
Ячмень
Ячмень чаще всего располагается на внутренней стороне века. Заболевание сопровождается острым гнойным воспалением волосяного мешочка ресницы или сальной железы, располагающейся около ресничной луковицы. Выделяют внутренний ячмень, при котором воспаляется мейбомиевая железа. Гордеолум затрагивает область под ресницами и возникает при сниженном иммунитете. Заразиться ячменем невозможно, он не передается воздушно-капельным и бытовым путем.
Ксантелазма
Ксантелазма – плоский прыщик на веке, представляющий собой доброкачественное образование желтого цвета, при прощупывании которого пациент не ощущает боли. На нижнем веке он не располагается. Ксантелазму считают одним из проявлений кожного ксантоматоза. Пузырек может быть единичным или множественным. Точные причины появления жировой бляшки неизвестны: ксантоматоз может развиваться на фоне нарушенного обмена веществ в организме, когда жир откладывается в сосочковом слое кожи.

Причины появления
Для того чтобы подобрать наиболее эффективное лечение, необходимо выявить точную причину образования. К ним относят:
- аллергическую реакцию
- внутренние и внешние раздражители;
- демодекоз;
- инфекции;
- кисту Молля;
- папилломы;
- конъюнктивит;
- офтальмогерпес;
- нарушения иммунной системы;
- проблемы ЖКТ;
- некачественную косметику.
В большинстве случаев заболевания развиваются по нескольким причинам, которые негативно отражаются на работе организма.
Аллергическая реакция
Прыщ на верхнем или нижнем веке, в уголке глаза может появиться под влиянием раздражителей, которые провоцируют аллергию. К ним относят:
- пыль;
- неподходящие для типа кожи косметические средства и мыло;
- пыльцу.
Употребление экзотических фруктов, реакция организма на употребление которых заранее не проверена, может привести к развитию аллергии. Пренебрежение правилами личной гигиены может ускорить образование прыщей. Аллергию нередко сопровождают дополнительные симптомы: покраснение, отечность глаз, раздражение, зуд и повышенная слезоточивость.

Внутренние и внешние раздражители
Пузырьки вокруг глаз, на веках и слизистой могут образовываться под воздействием внутренних и внешних раздражителей. Установка точного фактора возможна только после медицинского обследования, на основе которого врач назначает лечение. Внутренними факторами считают:
- гормональный сбой;
- длительный прием антибиотиков;
- заболевания органов пищеварительного тракта.
К внешним факторам, ускоряющим появление прыщей, относят:
- несоблюдение правил личной гигиены;
- декоративную косметику;
- долгое пребывание на солнце.
Тональный крем, пудра и другие маскирующие косметические средства провоцируют закупорку пор и нагревают кожу: дефицит кислорода приводит к увяданию дермы.
Демодекоз
Возбудитель демодекоза – угрица, обитающая в пыли. Патология имеет характерные признаки:
- зуд;
- слезоточивость;
- выпадение ресниц;
- чувство “песка” в глазу.
Глазной клещ поражает брови, кожу в зоне лба и подбородка, ушные каналы. Патология проявляется на фоне:
- хронических нарушений функциональной активности органов пищеварительного тракта;
- расстройства эндокринной системы;
- гепатита;
- нарушений обменных процессов в организме;
- офтальмологических патологий;
- повышенной жирности кожи;
- себореи.

Инфекция
Инфекционные поражения органов зрения провоцируют появление гнойных прыщей и плотных пупырышек. К ним относят:
- трахому;
- блефарит;
- кератит;
- язвенные поражение роговицы стафилококками;
- дакриоцистит.
Офтальмологические нарушения инфекционной этиологии требуют немедленного обращения в медицинское учреждение. Инфекционные заболевания имеют характерную симптоматику:
- плотные выделения;
- покраснение;
- отечность глаз;
- боль, сопровождающаяся затуманиванием зрения и светобоязнью;
- расширение или сужение зрачков;
- слезотечение;
- шелушение кожного покрова.
Патологический процесс могут спровоцировать грибки, вирусы и бактерии.
Киста Молля
Киста образуется на веках во время изменения функциональной деятельности потовых желез глаз. Появляется 2 и более пузырька с прозрачным содержимым. Через некоторое время они исчезают, заболевание нередко носит хронический характер. Патология сопровождается слезотечением и светобоязнью, может появиться гиперемия и отечность век. Пупырчатые высыпания принимают гнойный характер и сопровождаются образованием корочек.
На начальной стадии могут появляться пятна на веках, которые самостоятельно исчезают через несколько дней. В период обострения пузырьки сливаются друг с другом. В тяжелой стадии кисты Молля сопровождаются образованием рубцов и струп, что повышает риск заворота и выворотка век. При отсутствии своевременного лечения состояние пациента ухудшается: температура тела повышается, наблюдается общее недомогание и гиперестезия.
Папиллома
Под папилломой понимают доброкачественный кожный нарост, образующийся в результате стремительного размножения эпителиальных клеток. Патологические новообразования вызывает вирус ВПЧ. Заболевание в одинаковой степени поражает мужчин и женщин. Папиллома может возникнуть на любом участке глаз, как на верхнем веке, так и на нижнем. Вирус может распространяться несколькими способами:
- половым путем;
- при родах;
- бытовым путем.
Вирус может передаться при эпиляции или бритье через необработанные антисептиком инструменты.

Конъюнктивит
Прыщи на глазах у детей и взрослых часто появляются при вирусном конъюнктивите. Заболевание сопровождает патологический воспалительный процесс, который локализуется на наружной слизистой глаза. Заболевание может поразить внутреннюю поверхность век. Конъюнктивит вызван проникновением в организм человека инфекции, поражающей дыхательные пути (тип аденовируса или герпеса). Контагиозность патологии высокая, поэтому она носит эпидемический характер.
Помимо пузырьков с прозрачным содержимым, к клиническим признакам болезни относят:
- повышенное слезотечение;
- разрыв кровеносных сосудов внутри глаза;
- зуд;
- болевые ощущения;
- светобоязнь;
- отечность век.
При вирусном конъюнктивите поражаются лимфатические узлы, поэтому человек испытывает боль в нижнечелюстной и околоушной области.
Офтальмогерпес
Офтальмогерпес поражает глазные придатки и глазное яблоко. Заболевание вызвано вирусом простого герпеса 1 или 2 типа. Характерная симптоматика заболевания представлена болевыми ощущениями, светобоязнью, слезотечением и частичным нарушением зрения. Выделяют несколько основных форм:
- первичный;
- передний;
- задний;
- рецидивирующий.
На внутренней поверхности верхнего века образуется уплотнение, глаз отекает. Выделения гнойные или слизистые сопровождаются зудом и сильным жжением. Зрение затуманено, видимое изображение искажено.
Нарушение иммунной системы
Одной из основных причин образования прыщей на глазах считают ослабленный иммунитет. Ослабление может быть временным ввиду переохлаждения, переутомления, у женщин – перед наступлением менструации и климакса. Постоянно ослабленный иммунитет наблюдается у людей, страдающих хроническими заболеваниями, иммунной недостаточностью или ведущих неправильный образ жизни.
Ослабленный иммунитет создает благоприятные для размножения патогенных микроорганизмов условия. Бактерии стремительно размножаются возле устья сальных желез, провоцируя их воспаление. Иммунитет не способен самостоятельно купировать распространение воспалительных процессов и обеспечить нормальное функционирование кожного покрова.
Проблемы ЖКТ
К причинам появления прыщей около или внутри глаз относят заболевания желудочно-кишечного тракта. Это:
- пониженная кислотность;
- дисбактериоз;
- гастродуоденит;
- дуоденит;
- эрозивные и язвенные поражения желудка и двенадцатиперстной кишки;
- панкреатит;
- гастрит.
Неправильное питание приводит к нарушению функциональной активности органов пищеварения. Организм перестает быстро переваривать пищу, баланс жиров, белков и углеводов нарушается. Полезные компоненты (витамины, микро- и макроэлементы), поступают вместе с пищей в ограниченном количестве, что приводит к ослаблению иммунитета.
Некачественная косметика
В составе некачественной декоративной косметики нередко присутствуют парабены, способные спровоцировать развитие аллергической реакции. Аллергия на пудру, тональный крем или тени обусловлена индивидуальной реакцией организма на некоторые компоненты, входящие в состав средства. На начальном этапе проявления аллергической реакции прыщи небольшие, часто одиночные, имеют прозрачное содержимое. При присоединении бактериальной инфекции к уже имеющейся аллергии внутри прыща образуется гной.
Дополнительные симптомы
Характер проявления дополнительных симптомов напрямую зависит от типа поражения. Общие симптомы:
- зуд;
- боль при моргании;
- отек окологлазной области и века;
- воспаление;
- покраснение глазного белка;
- жжение.
Нередко к клиническим признакам инфекционных поражений органов зрения относят слипшиеся с утра от обильных выделений ресницы.
Белые безболезненные
Белые безболезненные прыщи образуются на фоне закупорки пор кожным салом. Основными симптомами считают высыпания под глазами и на верхнем веке. При отсутствии надлежащего лечения точки увеличиваются в размерах и наполняются гноем. Обильная слезоточивость, болевые ощущения при моргании, жжение возникают при присоединении бактериальной инфекции.

Болезненный красный бугорок под глазом
Болезненный красный бугорок под глазом часто называют ячменем. Его образование сопровождается многими неприятными симптомами, которые доставляют дискомфорт пациенту. На нижнем и верхнем веке сначала образуется небольшой бугорок, со временем приобретающий красный цвет. Из-за сильного воспалительного процесса глаз отекает.
Через несколько дней после образования у прыща появляется белая головка, что свидетельствует о наличии гноя. Появляется боль при моргании, ресницы слипаются после сна. Ячмень прорывается через несколько дней, гной выходит.
Красноватая сыпь
Красная сыпь характерна для дерматитов, крапивницы и других аллергических реакций. Симптомы, способные негативно влиять на самочувствие пациента:
- воспаление нижнего и верхнего века;
- боль;
- покраснение глазных белков;
- повышенная слезоточивость;
- затуманенное зрение;
- отечность глаз.
При отсутствии своевременного лечения сыпь преобразуется в прыщи с гнойным содержимым.
Локализация поражения
Прыщи могут располагаться в разных частях глаза. Особого значения, где появились образования, нет: они будут доставлять пациенту физический, эстетический и психологический дискомфорт.
Верхнее веко
На верхнем веке может образоваться ячмень, белые, красные прыщи и высыпания. В большинстве случаев они не влияют на зрение, но ячмень сопровождается сильной болью при моргании.
Нижнее веко
На нижней части глаза образуются белые гнойные прыщи и ячмень. Образование сопровождается покраснением, воспалением и повышенной слезоточивостью. При моргании пациент испытывает боль, после сна ресницы могут слипаться.

Под глазом
Локализация акне, камедон, белых прыщей и красной сыпи – под глазом. В этом случае необходимо вовремя обратиться к врачу, который подберет эффективное лечение, иначе риск развития воспалительных процессов увеличивается. Прыщи будут распространяться на все части глаза.
В глазе
На белках глаз могут образовываться небольшие жировые бляшки. Точная причина выявляется при диагностике новообразований. Это может быть аллергическая реакция на косметические средства (гель для умывания, тени, тоники). Бляшки образуются также после механической травмы органа зрения.
Диагностика
Перед тем как начать лечение, врач должен выявить точную причину образований. После первичного осмотра офтальмолога пациент должен получить направление на следующие исследования:
- биохимический и общий анализ крови;
- микробиологический мазок;
- инструментальное обследование глаза;
- МРТ, КТ и УЗИ органов зрения.
В запущенных случаях дополнительно понадобится консультация:
- онколога;
- дерматолога;
- гастроэнтеролога;
- эндокринолога.
При наличии инфекции в организме больной должен получить консультацию инфекциониста.
Способы лечения
Прыщи, образовавшиеся в любой части глаза, требуют применения медикаментозных препаратов, действующих местно. В качестве дополнительного средства врачом могут быть назначены физиотерапевтические процедуры, благоприятно воздействующие на организм пациента.
Капли
Бактерицидные капли назначают при прыщах, внутри которых присутствует гной. Их приобретают в аптеках без рецепта. Подобрать наиболее безопасные и эффективные препараты поможет офтальмолог. Лекарства этой категории необходимо применять по инструкции: при ячмене жидкость закапывают 2-3 раза в сутки по 1 капле в каждый глаз.
Курс применения составляет 7-10 дней. Чаще всего после терапевтического курса процент полностью выздоравливает: воспаление, болезненные ощущения и покраснения проходят.
Уколы
При обширных высыпаниях, сопровождающихся воспалительным процессом, требуются инъекции антибиотиков. Уколы делают прямо в область, пораженную воспалением. Самостоятельно делать инъекции категорически запрещено. Антибиотики подбираются лечащим врачом, уколы могут сочетаться с офтальмологическими каплями.

Физиотерапия
Новообразования на глазах можно вылечить при помощи физиопроцедур. Физиотерапия совмещается с медикаментозным лечением, что позволяет повысить эффективность лекарственных средств. Физиотерапевтические методы при лечении прыщей:
- местная дарсонвализация улучшает питание и кровообращение в тканях, снижает выработку кожного сала;
- озонотерапия ускоряет гибель патогенных микроорганизмов, ускоряет регенерацию тканей и улучшает микроциркуляцию крови;
- магнитотерапия улучшает кровообращение и купирует распространение воспалительных процессов на здоровые ткани;
- талассотерапия повышает защитные функции кожного покрова, нормализует обменные процессы на клеточном уровне.
Коротковолновое ультрафиолетовое облучение (КУФ) используется с целью лечения и профилактики прыщей.
Способы удаления
Нижеописанные методы считают радикальными. Их назначают в том случае, если медикаментозное лечение малоэффективно.
Механический
Механическая чистка проводится в медицинском учреждении под строгим контролем лечащего врача. Алгоритм проведения:
- промывают и очищают дерму при помощи скраба;
- на поверхность наносится маска, которую оставляют на 15 минут;
- по истечении этого времени средства смывают;
- выполняется процедура очищения;
- после чистки проводится дарсонвализация специальным аппаратом (воздействие электромагнитных импульсов разной частоты).
После процедуры на кожу необходимо нанести любую подходящую по типу маску. Ее оставляют на 15 минут, затем смывают теплой.
Электрокоагуляция
Под электрокоагуляцией понимают прижигание мягких тканей током. Метод помогает избавиться от бородавок, кандилом, папиллом, акне и постакне, родинок и мозолей.
Кюретаж
Кюретаж назначают при одиночных высыпаниях. Кожу вокруг кисты прокалывают и выдавливают ее содержимое вместе с капсулой. Перед прокалыванием необходимо тщательно очистить и продезинфицировать кожный покров.
Лазеротерапия
Лазеротерапия считается наиболее эффективной и популярной. Во время процедуры происходит послойное высокоточное устранение прыщей без механического и термического воздействия аппарата на здоровые ткани. Для этих целей используют СО2-лазер.

Народная медицина
Народные средства необходимо использовать в сочетании с медикаментозным лечением. Комплексное воздействие помогает справиться с новообразованием за несколько дней. Большой популярностью пользуется прогревание, процедуру можно применять даже при ячмене. Тепло должно быть сухим, размачивать сам ячмень и кожу вокруг него нельзя. Это повышает риск распространения патогенных микроорганизмов по здоровым тканям. Сухое тепло наиболее эффективно на ранней стадии при отсутствии гнойника.
Куриное яйцо необходимо отварить, завернуть его в натуральную ткань и приложить к больному глазу до полного остывания. Отварной картофель пюрировать, завернуть в ткань и приложить к опухшему веку. Можно подогреть морскую соль, алгоритм применения такой же.
Не менее эффективными считают примочки на основе лекарственных растений. Готовым средством необходимо смочить тампон или сложенный в несколько раз бинт и приложить к больному месту на 5-15 минут. Рецепты приготовления:
- Аптечную ромашку (15 г) заливают стаканом кипятка, настаивают 30 минут. Готовый настой сцеживают, остужают и используют по назначению в качестве промывания или примочки.
- Черный чай (1 ч.л.) заливают 100 мл кипятка. Настаивают 10 часов. Жидкостью можно промывать глаз или делать примочки 3-4 раза в день.
- Подорожник (свежие или сушеные листья) заливают водой в соотношении 3:1. Средство настаивают в теплом месте 40-50 минут, сцеживают. Настоем можно умываться 2-3 раза в сутки.
- Ватную палочку смочить в аптечной настойке прополиса и прижечь ячмень. Процедуру можно проводить до 3 раз в день.
- С нижней части алоэ срезают лист, оборачивают его пищевой пленкой и помещают на 10-12 часов в холодильник (на ночь). Утром с листа срезают шипы, снимают кожицу, нарезают его небольшими брусками и перемалывают в блендере. С полученной кашицы отжимают сок, которым прижигают прыщ 3-4 раза в день. Детям чистый сок алоэ наносить на кожу нельзя: его разбавляют водой (в равных долях).
На ранней стадии эффективен мед. Продукт пчеловодства обладает противовоспалительным, дезинфицирующим, противоотечным и ранозаживляющим действием. Компресс с осторожностью должны применять гиперчувствительные люди, склонные к аллергии.

Прогноз
Прыщ под глазом и на глазном яблоке считают не только эстетическим дефектом, новообразование сопровождают воспалительные процессы, обильное слезотечение, отек века, сильный зуд и нарушения зрения. Образование в области глаз опасно осложнениями, поэтому требует своевременного лечения. В большинстве случаев прогноз благоприятный, он зависит от размеров прыщика, причин его появления, возраста пациента, индивидуальных особенностей его организма и типа кожи.
Самостоятельно выдавливать прыщи и подбирать медикаменты категорически запрещено. В этом случае прогноз ухудшится, а самодеятельность нередко приводит к развитию осложнений.
Профилактика
Профилактические мероприятия помогают предупредить появление ячменя, прыщей и других высыпаний. К ним относят:
- соблюдение всех правил личной гигиены;
- применение качественных гелей и кремов для век;
- регулярное нанесение увлажняющих и питательных масок;
- защиту органов зрения от пыли пыльцы и иных загрязнений.
Пользоваться чужими платками, масками для сна нельзя – некоторые инфекционные заболевания передаются контактным путем. В летнее время рекомендуется ограничить нахождение под солнцем, при необходимости нужно носить солнцезащитные очки. При появлении любых высыпаний необходимо незамедлительно обратиться за консультацией к врачу-офтальмологу. Специалисты советуют регулярно укреплять иммунитет. Людям, систематически употребляющим табачные изделия и алкогольные напитки, нужно полностью отказаться от вредных привычек.
Важно следить за питанием: рацион должен быть сбалансированным. В него должны быть включены свежие фрукты, овощи и зелень. От вредной пищи (жирное, острое, соленое, кислое) необходимо отказаться. Количество сдобы и сладостей рекомендуется снизить.
Большую роль в формировании иммунитета играет физическая нагрузка. Людям, ранее не занимавшимся спортом, лучше всего начать с утренней зарядки и ежедневных вечерних прогулок. К активным видам спорта (плавание, бег) организм приучают постепенно, чтобы избежать переутомления.
Белые круги вокруг глаз причина — Уход за лицом
Почему возникают зеленые круги?
Некоторые люди жалуются на то, что кожа вокруг глаз становится зеленой. Почему это происходит? Если вы носите очки в металлической оправе, то причина появления таких кругов вокруг глаз выяснена. А все дело в том, что металлу свойственно окисление при длительном контакте с человеческой кожей. Эта химическая реакция и приводит к тому, что кожа приобретает зеленый оттенок на переносице и вокруг глаз. Выход из ситуации простой – необходимо сменить очки. В противном случае, вы рискуете заработать аллергию на любой контакт кожи с металлом.
Если же вы не носите очков, необходимо обратиться за консультацией к терапевту. И желательно сделать это как можно скорее, поскольку наличие кругов на коже вокруг и под глазами может свидетельствовать о развитии в организме самых различных заболеваний.
omaske.ru
Депигментация кожи вокруг глаз зачастую характеризуется не только этим местом локализации белых пятен. Отсутствие меланина может наблюдаться вокруг губ, носа, на лбу. Так проявляется заболевание витилиго. Его относят к разряду неизлечимых болезней и медицине неизвестны эффективные методы борьбы, способные излечить на 100%.
Витилиго может дать о себе знать в любом возрасте. Белое пятно на веке глаза у новорожденного ребенка – большая редкость. Зачастую депигментация на коже появляется у детей в возрасте старше 10 лет. Пик проявления витилиго приходится на 20-ти летний возраст молодых людей. Патология в равной степени встречается у женщин и мужчин.

Витилиго называют «загадочным» заболеванием в силу его неизученных причин возникновения и интересного поведения самих бледных пятен. Они могут появиться внезапно без каких либо симптомов или сопровождаться зудом.
Обесцвечивание кожи вокруг глаз происходит по причине дисфункции меланоцитов – клеток, синтезирующих меланин. Бледные пятна на веках и области под глазами могут иметь голубой или молочный оттенок. Проявления на лице говорят о наличии серьезных нарушений в организме. Можно ли вылечить белые пятна под глазами, и насколько они опасны, рассмотрим в статье ниже.
Что такое белые пятна на веке и их особенности
Маленькое белое глазное пятно может долгое время «сидеть на месте», а потом начать разрастаться, увеличиваться в размерах, передвигаться, исчезать, сливаться с другими пятнами, занимая обширную площадь кожи.
Причина появления и симптомы
Витилиго является хроническим кожным заболеванием, часто сопровождающимся сбоями в работе иммунной системы. Белые пятна, появляющиеся вокруг глаз не причиняют пациенту каких-либо неприятных ощущений. Единственной проблемой является косметический дефе
Источник
Чтобы разобраться в причинах их появления, нужно внимательно к себе присмотреться, задуматься о качестве питания и образе жизни. На изменение цвета кожи вокруг глаз могут повлиять следующие факторы:
- застой крови в мельчайших сосудах, образующих капиллярную сетку в коже вокруг глаз,
- недостаток кислорода в тканях,
- нервные перенапряжения и стресс,
- переутомление и неполноценный сон,
- нарушение процессов обмена в тканях, отеки вокруг глаз или недостаток влаги,
- злоупотребление курением и алкогольными напитками,
- употребление кофе в больших количествах,
- некачественная косметика, вызывающая аллергические проявления,
- агрессивные салонные процедуры и последствия пластических операций,
- возрастные изменения,
- анатомические и генетические особенности,
- быстрая потеря веса,
- воспалительные процессы в организме,
- гельминтозы,
- негативное влияние окружающей среды, особенно УФ-лучей,
- заболевания внутренних органов: почек, печени, щитовидной железы, сердца и др.
Причины
Главной причиной появления белых кругов не только под глазами, но и на теле, является витилиго. Это редкое заболевание характеризуется образованием на коже участков, лишенных меланина (депигментированных). Чаще всего болеют молодые женщины и мужчины в возрасте до 20 лет.
Причины витилиго:
- нарушения в работе эндокринной системы (щитовидная железа, надпочечники),
- травма психики,
- наследственность,
- вегетососудистые нарушения,
- стрессы,
- ослабленный иммунитет, нехватка витаминов,
- интоксикация организма,
- глисты.
Заболевание витилиго проявляется образованием на теле и лице пятен, в которых полностью отсутствует пигмент меланин. Это происходит вследствие разрушения окрашенных клеток – меланоцитов, при этом нередко поражается кожа вокруг глаз.
Начальную стадию заболевания можно определить, если на теле начали проявляться мелкие белые пятнышки. Со временем пятна увеличиваются в размерах, сливаясь между собой, при этом образуются целые белые островки на коже. Болезнь может поразить любого человека, но чаще ею заболевает молодое поколение и люди после пятидесяти. Заболевание обостряется весной и особенно, когда кожа длительно находится под палящим солнцем.
Процесс лечения данного заболевания сложный, это связано с тем, что до этого времени не известны точные причины его развития. Единственное, что известно достоверно, так это то, что влияние на развитие болезни оказывают нарушения и сбои в работе эндокринной системы, генетическая предрасположенность, инфекционные процессы, химические отравления, стрессовые ситуации. Болезнь не угрожает человеку ничем, кроме ухудшения эстетического облика.
До настоящего времени не выяснено, что собой представляет механизм действия витилиго. Но медики предполагают, что играют роль определенные факторы. Так, оказывают влияние нейроэндокринные нарушения, дисфункции надпочечников, щитовидной железы, половых желез, гипофиза.
Способствуют возникновению витилиго психические травмы, аутоиммунные процессы, нарушения в области нервной вегетативной системы. Кроме того, следует учитывать наследственную предрасположенность к данному заболеванию, что подтверждается наличием семейных случаев.
В возникновении белых пятен под глазами, вызванных витилиго, значительную роль играют стрессовые состояния, ряд хронических болезней, перенесенные инфекции, а также контакт кожи с определенными материалами синтетического происхождения. У многих пациентов, страдающих витилиго, имелись физические травмы. Кроме того, выяснилось, что белые пятна витилиго возникают при нарушенном балансе витаминов, обмене железа, меди, цинка, и прочих элементов.
Не менее важную роль в возникновении заболевания специалисты относят к нарушениям, возникающим в работе иммунной системы. Есть сведения об аутоиммунном патогенезе болезни. Кроме того, обесцвечивание кожи в некоторых случаях спровоцировано гельминтами. При нарушении нормальной работы желез внутренней секреции в организме возникает дефицит меди, и проводимая в таком случае дегельминтизация способствует избавлению от витилиго.
Симптомы

Как все начинается, если у вас витилиго? У этой болезни хроническое течение, и белые крупные пятна под глазами и на других участках вызывают серьезное беспокойство больного, прежде всего, с эстетической точки зрения. Подобное состояние угнетает, вызывает существенный дискомфорт. Вначале такие пятна совсем маленькие, но в дальнейшем они приобретают четкие границы, увеличиваются.
Белые пятна имеют склонность к слиянию, поэтому очень часто возникают обширные очаги. В области белого пятна нарушается потоотделение, обесцвеченная кожа может не реагировать на холод или другие внешние воздействия. Кроме того, витилиго нередко сопровождается солнечным дерматитом.
Больные витилиго не имеют жалоб на субъективные ощущения, и в первую очередь, вызывает беспокойство косметический дефект. Иногда происходит самопроизвольное исчезновение некоторых пятен. Врачи рекомендуют не пребывать на солнце длительное время, потому что на фоне загоревшей кожи белые пятна под глазами становятся максимально заметными.
При наличии белых пятен под глазами диагноз ставится с учетом клинической картины, и в основном он не вызывает сомнений, это объясняется характерным клиническим проявлением болезни. Так как имеется немало факторов, провоцирующих развитие витилиго, возникает необходимость в комплексном лечении. В дерматологии лечение этого заболевания считается сложным, потому что четкая схема лечения отсутствует.
Лечение
При лечении врач может назначить препараты, которые делают кожу более чувствительной к ультрафиолету, с последующим облучением. Невозможно полностью излечить пациента, если не устранены сопутствующие заболевания, так как витилиго можно считать своеобразным кожным маркером внутренних заболеваний. В наше время ведутся поиски методик, позволяющих эффективно устранять белые пятна, вызванные данным заболеванием.
Обнаружив признаки витилиго, следует записаться на прием к дерматологу. Следует знать, что описывая симптомы, нельзя акцентироваться лишь на проблемах с белыми пятнами под глазами. Очень важны и другие признаки, не имеющие связи с кожей. Медики подчеркивают, что причина нередко кроется во внутренних изменениях. Хотя витилиго не относится к болезням, угрожающим жизни, но это сигнал об общих проблемах в организме, а значит, нужно принимать меры.
Но есть и оптимистические факты, касающиеся лечения витилиго. Например, свежие пятна иногда можно вылечить противовоспалительными мазями, используются кортикостероидные препараты. Кроме того, нередко у больного имеется не витилиго, а незаразный лишай, который тоже вызывает белые пятна. И в таком случае назначается терапия таблетками и мазями.
Кроме того, белое пятно может возникнуть после ожога, ранее вылеченного псориаза, и даже после укуса комара. Такие поражения даже специалист затрудняется отличить от витилиго.
© 2015, Я лечу сама. Все права защищены.
yalechusama.ru
По цвету кругов под глазами можно определить их главную причину появления. Поэтому необходимо знать хотя бы самые распространенные факторы. Но, в любом случае, если хоть немножко сомневаетесь в происхождение синяков или уверенны в том, что они появились из-за проблем с внутренними органами, тогда немедленно стоит обратиться к врачу.
Причины синих кругов под глазами
Синие круги под глазами имеют массу причин своего появления – от нехватки витаминов до более серьезных заболеваний.
Одна из самых распространен причин появления синих пятен под глазами – это слишком тонкая кожа век. В области нижних век находиться большое количество как кровеносных, так и лимфатических сосудов. Когда сосуды расширяются, они становятся более заметными, а если кожа тонкая, то множество сосудов выглядят как синий синяк.
Сосуды, в свою очередь, могут расширяться по нескольким причинам:
- нарушение кровообращения,
- нарушение работы сердца,
- нарушение работы почек,
- проблемы с печенью,
- проблемы со щитовидной железой.
Еще одна распространенная причина появления синих кругов под глазами – это недостаток железа в организме или обезвоживание. В первую очередь, это относиться к женщинам, которые злоупотребляют диетами, где блюда готовятся из определенного количества продуктов. Скромный рацион приводит к недостатку в организме всевозможных минералов и витаминов. Но именно недостаток железа вызывает синие круги.

Серые круги под глазами
Серые впалые круги под глазами имеют несколько причин своего появления и являются результатом нарушения лимфы и венозной крови. Чаще всего основная проблема лежит в переутомлении, недостатке сна, употреблении алкоголя или слишком быстрого похудения. Серые круги выглядят очень нездорово и их крайне тяжело замаскировать, поэтому при их появлении стоит немедленно обратить внимание на свой образ жизни.
Белые круги под глазами
Причина появления белых кругов под глазами может быть только одна – заболевание витилиго. Это случается крайне редко. Витилиго – это исчезновение здорового пигмента на определенных участках. Чаще всего это выражается в виде белых пятен на нижних веках. Также может проявиться зеленые круги под глазами, но это бывает еще реже.
Зеленые круги под глазами
Зеленые синяки могут появиться в виду очень безобидной причины – плохое качество металлической оправы очков. Оправа находиться в непосредственном контакте с кожей, из-за чего может произойти химическая реакция – выделение зеленого налета, который оседает на переносице и нижних веках. Таким образом, налет выглядит как зеленые круги под глазами.
Коричневые круги под глазами
Причин появления коричневых кругов под глазами может быть несколько:
- Нарушение обмена веществ. Коричневый оттенок кожи в области век может указывать на проблемы с печенью или желудком.
- Длительный стресс. Влияние стрессовой ситуации влечет за собой нарушение сна, и даже изменение гормонального фона организма. Как следствие – появление темных кругов под глазами.
- Наследственность. Склонность к пигментации часто является врожденной. В этом случае, круги под глазами не являются причиной каких-либо заболеваний или нарушений, а значит, они будут сопровождать вас всю жизнь. Их можно только замаскировать косметикой или регулярно отбеливать.
Красные круги под глазами
Причиной появления красных кругов под глазами могут стать, как аллергическая реакция, так и проблемы с почками. Ярко-красный оттенок кожи как раз свидетельствует о плохой работе почек, поэтому стоит немедленно обратиться к врачу, так как заболевание действительно может быть серьезным.
Также недостаток свежего воздуха может вызвать красные пятна в области нижних век.
womanadvice.ru
Достаточно часто желтые круги не свидетельствует о серьезных недугах. У некоторых людей в связи с особенностями строения такой оттенок кожи вокруг глаз является нормой. В других случаях в категорию причин, не связанных с болезнями, относятся:
- Перенасыщение организма каротином. Иногда чрезмерное употребление продуктов с высоким содержанием данного микроэлемента может способствовать окрашиванию в желтый оттенок различных участков кожи. Чаще всего желтый пигмент «оседает» именно в области вокруг глаз. Данное явление может наблюдаться после употребления в пищу 2-2,5 кг каротинсодержащих овощей или фруктов,
- Окислительные реакции. Желтые или желто-зеленые круги могут возникнуть вследствие элементарного окисления металлической оправы очков. Чистка или замена оправы поможет вернуть коже естественный цвет,
- Хроническая усталость. Регулярные недосыпы, ночной образ жизни и частые стрессы приводят не только к появлению отеков и кругов вокруг глаз, но и приводят к истощению и более раннему старению организма. Постарайтесь свести к разумному минимуму негативные факторы, и цвет лица снова станет равномерным и естественным,
- Чувствительность к ультрафиолету. У определенного числа людей наблюдается некоторое пожелтение области вокруг глаз после длительного пребывания под открытыми солнечными лучами. Старайтесь не выходить под полуденное солнце и пользуйтесь средствами с высокой УФ-защитой.
Причина появления и симптомы
Заболевание может переходить в хроническую форму, постепенно развиваясь.
Начинается с появления молочно-белых пятен на теле, лице, под глазами. Пятна увеличиваются в размере, становятся четко очерченными, могут сливаться в обширные очаги.
Волосы на пораженных участках также обесцвечиваются. Нарушаются процессы пото- и салоотделения. Кожа перестает реагировать на изменение внешней температуры воздуха.
Общего ухудшения самочувствия витилиго не вызывает. Пациент чувствует лишь психологический дискомфорт.
- беременность и роды,
- стрессы и эмоциональные всплески,
- наследственность,
- проблемы в работе эндокринной системы,
- заболевания ЖКТ, печени или почек,
- глистные инвазии,
- нарушения обмена веществ,
- травмы кожи, ожоги,
- влияние инсоляции УФ-излучением.
В большинстве случаев проблемы с пигментацией кожи вокруг глаз начинаются с маленького пятнышка на веке. Депигментированный участок не привлекает к себе внимание, пока он не начнет увеличиваться и становиться слишком заметным. Рядом с первым проявлением витилиго появляются другие депигментированные пятна.
Светлые участки располагаются на одном уровне со здоровой кожей и на ощупь ничем от нее не отличаются. Иногда пораженная зона может иметь слегка выпуклую поверхность. Ее особенностью является то, что лишенная пигмента кожа не загорает на солнце, а быстро краснеет и получаются ожоги. Область вокруг глаз необходимо защищать от солнечных лучей кремом с УФ фильтром и носить солнцезащитные очки.
Источник
Увидев вокруг глаз коричневые круги, нужно как можно раньше определить, признаком какой болезни это может быть. Требуется пройти ряд важных обследований, сдать анализы.
Терапевта:
- общее обследование организма,
- ультразвуковая диагностика,
- общие анализы крови и мочи.
Аллерголога:
- проведение тестов на определение раздражителей.
Эндокринолога:
- анализы крови на гормоны,
- УЗИ щитовидной железы.
Кардиолога:
- кардиограмма,
- магнитно-резонансная томография.
Нефролога или уролога:
- специфические анализы мочи,
- УЗИ и компьютерная томография органов мочевыделительной системы.
ЛОР врача:
- общая проверка состояния ЛОР-органов.
Невролога:
- проверка общего состояния пациента с использованием необходимого оборудования.
Гематолога:
- анализы крови на состав,
- проведение обследований на предмет проницаемости сосудов и состав лимфы.
Инфекциониста:
- исследование на наличие токсинов в организме,
- УЗИ органов пищеварительной системы.
Как лечить
Постановка диагноза не вызывает проблем, т. к. картина заболевания ярко выражена. Тем не менее, витилиго — мало изученная болезнь, которая представляет проблему для врача в плане лечения.
Обычно назначают препараты, способные повысить реакцию кожи на ультрафиолет. Затем проводится курс облучения кожи. Также необходимо провести полное обследование организма и выявить внутреннюю причину развития заболевания.
Для лечения применяют:
- Гормональные мази (предотвращают разрушение меланоцитов).
- Препарат Мелагенин (стимулирует выработку собственного меланина).
- Узковолновые лампы и эксимерный лазер.
- Отбеливание кожи (при больших очагах поражения).
- Пересадка кожи (при малых очагах).
Если в семье есть случаи заболевания витилиго, лучшей профилактикой для детей будет ежегодный отдых на море.
Некоторые народные средства могут дать неплохие результаты, особенно в комплексе с основным лечением.
- Столовую ложку измельченных листьев пастернака залить стаканом кипятка, настоять. Использовать в качестве средства для растирания обесцвеченных участков.
- Свежевыжатый сок листьев пастернака. Растирать участки кожи после приема солнечных ванн.
- Чайную ложку травы ряски прокипятить, настоять час. Выпить за 15 минут до еды. Принимать месяц.
- Сбор трав (подорожник, крапива, шалфей, ромашка, зверобой, душица, календула). 4 ст. ложки сбора залить кипятком, настоять на водяной бане, принимать по половине стакана три раза в день до еды. Хорошо укрепляет иммунитет.
Все народные средства можно применять только после консультации с врачом и в составе комплексной терапии.
hochuvidet.ru
Перед тем, как назначить лечение, доктор порекомендует пройти различные диагностические процедуры. Схема лечения индивидуальна, ее продолжительность составляет около четырех месяцев, в редких и более сложных случаях – до года. Для того, чтобы определить эффективность назначенного препарата, длительность его применения должна быть не менее 12 недель.
Могут назначаться следующие способы лечения:
- ПУВА-терапия- относится к классическим методам, которые предполагают прием псораленов – препараты, которые через облучение ультрафиолетом усиливают восприимчивость к нему,
- гормональные мази (Элидел, Протопик), которые блокируют разрушение меланоцитов,
- прием Мелагенина – препарат, который помогает организму вырабатывать собственный меланин,
- применение узковолновых ламп,
- использование эксимерного лазера,
- пересадка кожи,
- при значительном поражении кожи витилиго (более 70% площади) кожа на здоровых участках может быть подвержена отбеливанию.
Кожа не лучшим образом отзывается на копченое, острое, жареное, еду из фаст-фудов, алкогольные и газированные напитки, кофе, крепкий чай. Кроме этого, нужно ограничить прием продуктов, которые могут вызывать аллергию: морепродукты, цитрусовые, шоколад, клубника.
В лечении витилиго не существует методов, обещающих полное выздоровление. Но в медицинской практике все же есть случаи исчезновения белых пятен вследствие пройденного курса лечения. Все способы разделяются на терапевтические, хирургические и косметические коррекции очагов. Лечение назначает врач, предварительно оценив степень поражения и место локализации. Наиболее распространенными являются:
- Фототерапия:
- ПУВА терапия,
- узкополосная фототерапия,
- применение ультрафиолетового лазера.
- Наружное использование линиментов, содержащих глюкокортикостероидные гормоны:
- Элидел (Elidel),
- Протопик (Protopic),
- Витикс (Vitix),
- Санум Кутис (Sanum Cutis),
- Гидрокортизон мазь,
- Адвантан (Advantan),
- Момат (Momate).
- Хирургический метод удаления предусматривает пересадку меланоцитов с области здоровой кожи в очаги витилиго.
- Фитотерапия:
- зверобой (отвары, компрессы, масло с экстрактом растения),
- болотная ряска (компрессы, настойки),
- календула (протирания, компрессы, примочки),
- грецкий орех (настойка из листьев и околоплодников применяется наружно),
- перец горький (пряный порошок смешивают с содой и втирают в проблемное место),
- чистотел (сок разводят спиртом 2:1 и смазывают депигментированные участки),
- полынь (примочки, растирания),
- череда (ванны, компрессы).
- Народные средства для использования в домашних условиях:
- березовый деготь (наружное применение),
- кунжут (употребление внутрь),
- чемеричная вода (протирания проблемных мест),
- мумие (приготовление мази),
- эфирные масла (точечное нанесение),
- горчица (смазывание проблемных мест перед компрессами с болотной ряской),
- смесь из салициловой и борной кислоты 1:1 (курс 10 дней), затем противогрибковая мазь (курс 7 дней) после необходимо загорать под солнцем или в солярии.
Причины появления дефекта
Причинами появления темных пятен под глазами могут быть: неполадки в работе почек, повышение внутричерепного давления, проблемы в работе сердечно-сосудистой системы, частая подверженность стрессам, хроническое недосыпание.
Пятна под глазами темного цвета представляют собой подобие синяков, которые образовываются в результате застоя крови в капиллярах. Такое образование является не только косметическим дефектом, но и сигналом о проблемах со здоровьем.
Круги под глазами белого цвета могут быть вызваны пигментацией кожи или меланогенезом. Также к предпосылкам возникновения дефекта можно отнести сильное облучение ультрафиолетом, наличие гормональных сбоев в организме.
Желтые пятна под глазами чаще всего можно заметить у заядлых курильщиков или у людей, которые очень долго в течении дня находятся в закрытом или плохо проветриваемом помещении. Также заболевания ЖКТ и печени могут привести к таким дефектам.
Красные пятна вокруг глаз появляются при различных видах аллергии, из-за недостатка кислорода, а также их могут спровоцировать проблемы в работе почек.
Точную причину, которая стала провокатором возникновения такого явления, как пятна под глазами, сможет определить только врач. Поэтому необходимо пройти ряд обследований, после чего врач, исходя из результатов анализов, подберет индивидуальное лечение. Источникladymonop.ru
Белые точки-жировички под глазами!!!! ПОМОГИТЕ КАК ОТ НИХ ИЗБАВИТЬСЯ?
Часто можно обнаружить под глазами белые точки, которые в народе называют «просянкой», так как бугорки похожи внешне на зерно проса. Точки представляют собой шарики белого цвета, которые образуются под кожей, не болят и не меняют размер, а также не свидетельствуют о какой-либо болезни. Это косметический дефект, от которого можно избавиться с помощью ряда процедур.
От чего образуются белые пятна на коже?
Научное название данного дефекта — милиумы, а появляются они по самым разным причинам. Это бывает аллергическая реакция или же ряд хронических болезней кожи. В некоторых случаях даже косметические средства или процедуры могут вызывать раздражение, из-за которого образуется просянка. Поэтому с применением скрабов и жестких абразивных масок нужно быть очень осторожным.
Дети страдают от просянки только на коже лица, а взрослые часто замечают такие высыпания в различных местах. Однако в большинстве случаев милиумы появляются именно под глазами.
Казалось бы, чем может быть опасен обыкновенный прыщик? На самом деле, несмотря на всю безобидность данного дефекта, вторичная форма болезни несет в себе серьезную проблему.
Лечение просянки рекомендуют проводить только под контролем доктора, как и удаление образований – только при помощи специально предназначенных для этого медицинских инструментов. Иначе вы рискуете не просто устранить наросты, но и получить в результате шрамы на поверхности кожи.
Главной причиной появления данного заболевания, в особенности у детей, является изменение природного механизма отслаивания мертвых кожных чешуек. Они перестают остлаиваться естественным образом, накапливаются на кожном покрове, вследствие чего забиваются протоки сальной железы.
Вторичной формой болезни страдают люди, у которых просянка появляется в качестве симптома других заболе
Источник
ПРИВЕТСТВУЮ ВАС МИЛЫЕ ДАМЫ!!!!! у меня осыпанная вся часть зоны под глазами где обычно бывают круги и мешочки от недосыпания, беленькими жировичками!! похожими на прыщики, но выдавливать не получается!!!! что мне делать это так не красиво и тональным не замазать!!!!! и ещё оч. сухая кожа на лице!!!
не получается потому, что надо сначала проткнуть тонкой иголкой. берете иголку от шприца тонкую (ну или швейную возьмите, только все спиртом протирайте) и тыкаете осторожно прямо в белую точку. потом выдавливаете.
если сами не можете, вам тоже самое может сделать косметолог. найдите хорошего. например, у меня косметолог по второй работе хирург — она и не то может сделать. потому что маски всякие — от жировиков как мертвому припарки.
Выдавливать не получается вот почему. Это не жировички. Я раньше тоже так думала. Расцарапала кожу иголкой и знаете, что это было? Не просто выходящий из под кожи жир как это обычно бывает. Это типа белой полупрозрачной крупинки, которая сидит прочно, приросшая к к слою мяса, который под кожей.. Чтобы
Источник
Белые пятна под глазами
Если под глазами появились белые пятна, не следует относиться к данной проблеме как к косметическому дефекту. Данное явление следует расценивать как сигнал организма о том, что в его работе возникли серьезные нарушения, которые нельзя оставлять без внимания.
Причем, круги или пятна могут иметь не только белый цвет, нередко они желтые, красные или зеленые. В таком случае вероятнее всего предположить, что это витилиго. Почему эта болезнь вызывает белые пятна под глазами, и как можно избавиться от этой неприятности?
Витилиго является заболеванием, для которого характерно появление на теле участков, лишенных меланина. Это значит, образуются заметные белые пятна. Подобное происходит при разрушении меланоцитов, окрашенных клеток. Нередко витилиго обнаруживается именно на лице, под глазами, но может быть и на других местах.

Если вы обнаружили, что под глазами появились белые пятнышки небольшого размера, или они возникли по телу, значит, имеется первая стадия болезни. Далее происходит рост таких пятен, они увеличиваются, сливаются.
Как известно, от витилиго никто не застрахован, но в основном, страдают молодые люди, и нередко с данной проблемой обращаются к дерматологам дамы бальзаковского возраста. Для витилиго свойственны обострения, обычно они приходятся на весну, или проявляются, когда человек возвращается из отпуска, побывав в жарких странах.
Причины
Способствуют возникновению витилиго психические травмы, аутоиммунные процессы, нарушения в области нервной вегетативной системы. Кроме того, следует учитывать наследственную
Источник
Темные пятна под глазами: причины повяления – профилактика – эффективные методы лечения
Сегодня не существует конкретных профилактических мер, позволяющих предотвратить данное заболевание. Не зная конкретной причины, которая вызывает патологию, сложно повлиять на возможность ее проявлений.
Одним из провоцирующих факторов является травмирование кожных покровов, и следует опасаться солнечных ожогов нежной кожи вокруг глаз. Нервные потрясения негативно сказываются на внешнем виде. Избегая конфликтов и стрессов можно снизить риск появления витилиго. Альтернативой аппаратным процедурам фототерапии являются продолжительные курорты на пляже моря. Специалисты рекомендуют больным витилиго подвергаться инсоляциям солнечных лучей, придерживаясь мер безопасности во избежание ожогов.
promelanin.ru
Ксантелазма век — фото, причины желтых пятен, лечение
 Ксантелазма представляет собой отложение холестерина в белых кровяных клетках кожи, в результате чего на ее поверхности образуются желтые бляшки.
Ксантелазма представляет собой отложение холестерина в белых кровяных клетках кожи, в результате чего на ее поверхности образуются желтые бляшки.
Это кожные проявления липидоза — состояния, при котором липиды (молекулы, которые естественным образом происходят в организме, включают стерины жирорастворимых витаминов А, D, Е, жиры, моноглицериды, диглицериды, триглицериды и фосфолипиды) группируются в клетках кожи и становятся видимыми на поверхности.
Рекомендуем почитать: Желтые пятна на веках
Существует ряд видов ксантелазм, основанных на различных патологиях. Однако исходное определение остается неизменным.
Причины
На сегодняшний день причина возникновения не совсем ясна. Часто встречаются у пожилых женщин без видимой причины.
Нормолипидемические образования возникают при нормальном жировом метаболизме. Медики подозревают, что безвредные местные расстройства иммунных клеток отвечают за их развитие. Эта форма отложения холестерина считается наследственной.
Гиперлипидемические ксантелазмы возникают при повышенных концентрациях жира в крови. У детей и молодых людей могут быть признаком расстройства жирового обмена. Эта форма встречается примерно у 50% пациентов. При этом в крови содержится больше липопротеинов и холестерина, чем у здоровых.
Группа риска
Развитию заболевания подвержены:
- лица старше 40 лет;
- женщины, так как они более склонны к патологии;
- лица с повышенным кровяным давлением;
- пациенты с ожирением;
- курильщики;
- лица азиатского и средиземноморского происхождения.
Симптомы
Новообразования встречаются преимущественно на внутренней стороне верхних и нижних век вблизи носа. Они не вызывают боли.
Ксантелазмы — это беловато-желтые отложения холестерина на веках. Образование трудно спутать с другими наростами. Признаки:
- округлые;
- цвет от беловатого до желтого;
- плоские, мягкие;
- обычно встречаются с обеих сторон;
- часто расположены симметрично.
Фото

Фото до и после удаления:

Диагностика
Характерный внешний вид и расположение образования позволяют окулисту установить диагноз правильно. На первичном обследовании проводится пальпирование, затем серологические тесты.
Примерно у 50 процентов пострадавших ксантелазмы вызваны расстройством жирового обмена. Чтобы определить возможные изменения, врач назначит анализ крови для диагностики. При этом он будет обращать особое внимание на лабораторные показатели, влияющие на жиры крови.
Важные показатели:
- общий уровень холестерина;
- липопротеин высокой плотности;
- липопротеин низкой плотности.
Определение уровня липидов натощак позволяет легко определить, является ли ксантелазма следствием гиперлипидемии.
Если один или все уровни жира в крови повышены, часто возникает, так называемая, гиперлипопротеинемия. Она появляется в рамках других заболеваний, таких как сахарный диабет, гипотиреоз или заболевания печени и почек. Речь о, так называемой, вторичной гиперлипопротеинемии. Понадобится сдать дополнительные анализы для выяснения причины.
Дифференциальный диагноз проводится для отличия нароста от опухоли аппендагеального отдела. Важно исключить злокачественность, взяв кусочек ткани для проведения биомикроскопического исследования.
Лечение
Аптечные препараты
Удаление ксантелазмы возможно медикаментами. Подбирают препараты липотропного действия:
- Арахиден;
- Липамид;
- Линетол.
Аптечные средства растительного происхождения тоже способны убрать белые пятна. Эффективно применение мазей — желто-ртутной, цинко-ихтиоловой, Солкодерма
 При подтверждении атеросклероза пациенту прописывают статины, желчные кислоты, фибраты. Данные лекарства приходится принимать в течение всей жизни. Если обнаружились гормональные нарушения у женщин, назначают стероидные лекарства.
При подтверждении атеросклероза пациенту прописывают статины, желчные кислоты, фибраты. Данные лекарства приходится принимать в течение всей жизни. Если обнаружились гормональные нарушения у женщин, назначают стероидные лекарства.
Прописывают лекарства для поддержки печени.
Электрокоагуляция
Электролиз – довольно успешная процедура для уменьшения шрама и удаления волос, нецелесообразно использовать его для удаления ксантелазмы. Большинство пациентов утверждают, что использование электролиза неэффективно.
Электролиз создается, когда электрические токи проходят через раствор или жидкость, состоящую из ионов. Это химическое разложение удаляет корни электрическим током.
Основная цель использования состоит в том, чтобы повредить корень. Воздействие электрического тока имеет один минус — высокая вероятность рецидива. Восстановление занимает 1,5–2 недели.
Криодеструкция
Это использование низких температур для удаления больных или инородных клеток и тканей. Процедура подразумевает применение жидкого азота. Он приводит к повреждению микрососудистого кровообращения, вызывая геморрагический некроз и вторичную аноксию. В теории, это убьет и повредит аномальные клетки.
Проблема заключается в том, что существует резистентность к клеткам, нагруженным холестерином, что приводит к их быстрому и более быстрому повторному появлению.
Поскольку жидкий азот убивает соседние здоровые клетки и клеточные стенки образования, ксантелазма прикрепляется к соседним клеткам кожи. Кроме того, криодеструкция может привести к гиперпигментации или гипопигментации.
Хирургическое иссечение
Если бело-желтоватые отложения не проходят с помощью лечения препаратами или рецидивируют, проводят хирургическое иссечение.
 При удалении ксантелазмы с помощью скальпеля врач аккуратно вырезает пораженный участок. Кожа остается покрасневшей долго. Поскольку ксантелазмы образуются в непосредственной близости от глаз, врачи работают особенно осторожно. Удаление швов осуществляется через семь дней после операции.
При удалении ксантелазмы с помощью скальпеля врач аккуратно вырезает пораженный участок. Кожа остается покрасневшей долго. Поскольку ксантелазмы образуются в непосредственной близости от глаз, врачи работают особенно осторожно. Удаление швов осуществляется через семь дней после операции.
Если используется саморассасывающийся шовный материал, удаление нитей не требуется. Кроме того, врачи рекомендуют отказаться от алкоголя и сигарет на две недели после процедуры, потому что никотин уменьшает кровообращение органов, задерживает заживление ран.
Лазерное удаление
Обычно лечение осуществляется с помощью лазерного аппарата, так как достигается наилучший результат. Короткие лазерные импульсы снимают верхние слои кожи и удаляют ксантелазмы. С помощью лазера врач обрабатывает только пораженную область.
Этот метод обладает наименьшими побочными эффектами, потому что в отличие от альтернативного метода с помощью скальпеля лазер практически не повреждает окружающую здоровую ткань.
Народные рецепты
Использование народных средств рекомендовано в совокупности с лекарствами. Возможные способы удаления образования в домашних условиях:
- Чеснок. Обладает иммуномодулирующими свойствами и стимулирует защиту сердечно-сосудистой системы. В различных тестах у 20% пациентов уровень холестерина снижался при использовании чесночных добавок. Потребление чеснока не избавит от ксантелазмы, но замедлит рост бляшек. Некоторые рекомендуют втирать зубчик чеснока в бляшки, чтобы добиться успешного удаления ксантелазмы.
- Касторовое масло обладает антибактериальными свойствами. Исследования показывают, что регулярное пероральное употребление касторового масла, снижает уровень холестерина. Может замедлить процесс миграции ксантелазмы вниз. Использование касторового масла для удаления ксантелазмы может привести к неблагоприятному эффекту, касторовое масло является мононенасыщенной жирной кислотой, источником рицинолевой кислоты. Высокий уровень триглицеридов является одной из причин распространения ксантелазмы. Поэтому употреблять в умеренных количествах.
- Медовый компресс — смешать яйцо, ложку муки и меда. Средство нанести на образование, оставить на некоторое время. Применять до 4 раз в сутки.
- Размолотые зерна пшеницы смешать с оливковым маслом до состояния кашицы. Смесь наносить на 20 минут. Смыть теплой водой.
Желтые пятна сойдут лишь при систематическом применении народных средств. Для нормализации холестерина используют настойку прополиса. Лекарство принимать во время обеда в течение нескольких недель.
Осложнения
К возможным осложнениям относят:
- рецидив заболевания;
- кровотечения из ранки;
- образование рубца на месте после шва.
Рекомендуем почитать: Красные пятна под глазами
Прогноз
 40% из пациентов обращаются в больнице с рецидивом заболевания после основного хирургического иссечения, 60% после вторичного иссечения. Возможной причиной могут быть недостаточно глубокие иссечения.
40% из пациентов обращаются в больнице с рецидивом заболевания после основного хирургического иссечения, 60% после вторичного иссечения. Возможной причиной могут быть недостаточно глубокие иссечения.
Профилактика
Ксантелазмы, которые образуются без видимой причины, предотвратить невозможно. Если образования возникают вместе с другим заболеванием, то можно принимать профилактические меры по предотвращению рецидива патологии. Поскольку скопление холестерина вызвано повышенным накоплением жиров в крови, есть возможность избежать образования ксантомы или ее рецидива следующим путем:
- Правильное питание. Питаться сбалансировано и с низким содержанием жира. Ежедневно употреблять по 5 порций фруктов и овощей, цельные зерна, бобовые и орехи дают много витаминов, питательных веществ и здоровых жиров. От 2 рыбных блюд в неделю и обезжиренных молочных продуктов, растительных жиров, таких как оливковое масло, небольшое количество мяса, дополняют рацион. Продукты и напитки с большим количеством сахара и алкоголя отрицательно влияют на жиры в крови. Постараться уменьшить их.
- Физическая активность. 30 минутных занятий в день достаточно для предотвращения скопления жиров. Например, использовать лестницу вместо лифта, ездить на велосипеде вместо автомобиля или заниматься по любым видео в домашних условиях.
Полезное видео
Рейтинг автора
Написано статей
Была ли статья полезной?Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Ксантелазма века — причины, симптомы и лечение
Признаки ксантелазмы
Ксантелазма век – это единичные и множественные плоские бляшки желтого цвета, расположенные на веках. Величина их варьирует от горошины до фасоли, бляшки имеют мягкую консистенцию и тяготеют к слиянию, с образованием бугристых элементов. Ксантелазмы развиваются у людей среднего или пожилого возраста. Впервые ксантома может проявиться в возрасте после 60 лет. Особенно часто ксантома век наблюдается у женщин. Появляются бляшки внезапно и долго остаются без видимых изменений.
По цвету ксантелазмы напоминают солому. Иногда ксантома приобретает оранжевый оттенок, слегка выступая над поверхностью кожи. Как правило, они в виде пятен располагаются возле внутреннего угла глаза, на верхнем веке, иногда заходят на переносицу. В некоторых случаях ксантелазма имеет форму непрямой полосы, которая пересекает все верхнее веко.
Ксантомы могут появляться и на верхнем, и на нижнем веке, причем множественно. Ксантоматозные пятна, расположенные на нижнем веке, обычно находятся у его внутреннего угла, иногда образуя сплошную ленту. Поверхность пятен совершенно гладкая и отличается лишь своим желтоватым цветом, пятна слегка выступают над уровнем кожи. Развитие ксантом — процесс крайне медленный, но постоянный. Ксантома век не вызывает никаких субъективных ощущений.
Между ксантелазмой и ксантомой существенных различий нет. Их образование – признак нарушений жирового обмена. Правда, ксантелазма – это локализованная форма. Выявление нарушений жирового обмена у пациентов с ксантелазмами при ней практически невозможно. Хотя больные ксантелазмой, как правило, могут страдать ожирением, диабетом либо гипертонической болезнью.
Симптомы
Диагностика
Лечение
Как указывалось выше, возникновение ксантелазмы и ксантомы очень часто обусловлено заболеваниями печени, сахарным диабетом и пр., поэтому, прежде всего, необходимо лечить основное заболевание.
Стоит указать, что ксантелазма никакой опасности для здоровья не представляет и никогда не становится злокачественной. Правда, ксантомы на лице являются весьма неприятным косметическим дефектом. Поэтому не следует медлить с удалением ксантом на лице.
Препаратов для лечения ксантелазмы не существует, образования можно только удалить хирургическим путем либо электрокоагуляцией.
Лечением ксантелазмы занимается врач-офтальмолог. При удалении образований хирургическим методом применяют местную анестезию. Бляшки отсепаровывают при помощи пинцета и ножниц. Если позволяют запасы кожи, края раны сводятся пинцетом, после чего их смазывают полуторахлористым железом, который образует прочный струп и рана заживает спустя 7-10 дней. Удаление широкой ксантелазмы требует в дальнейшем прижигания краев раны электрическим током при помощи диатермии.
Поверхность раны обрабатывают слабым раствором перманганата калия (марганцовкой) или бриллиантовым зеленым (зеленкой). Наличие крупных бляшек ксантелазмы и избыток кожи век (нависающие складки), может потребоваться удаление образований с наложением шва волосом.
Существует также альтернативное хирургическое удаление ксантомы: лечение с использованием лазера. Удаление ксантомы лазером – это наиболее щадящее лечение заболевания. Удаление ксантелазмы век и ксантомы бескровное. В основном для процедуры удаления используют специальное оборудование: углекислотый лазер. Использование лазерного оборудования обеспечивает положительный косметический эффект. После того, как ксантому удалили, ранка заживает намного быстрее и практически не остается следов оперативного вмешательства. Использование лазера при лечении ксантомы позволяет уменьшить отечность раны и создает так называемый лазерный струп. Это препятствует попаданию инфекции в рану и способствует быстрейшему выздоровлению. Удаление ксантелазмы проводят под местной анестезией.
Чтобы пациентка спокойно удалила ксантелазму без опасения за изменения на своем лице, ей необходимо проконсультировать до операции у своего врача. Или сделать несколько консультаций. Также можно спросить результаты предыдущих операций (фото).
После того, как врач удалит образование, наступает следующий шаг в лечении ксантелазмы век – соблюдение диеты. Лицам, имеющим ксантелазмы и ксантомы, без видимых проблем со здоровьем рекомендуют ограничивать себя в жирной пище. Пациентам с гиперхолестеринемическим, гиперлипемическим ксантоматозом необходимо придерживаться диеты с жестким ограничением животных жиров, заменяя их жирами растительного происхождения. Кроме того, им показаны средства гипохолестеринемического, липотропного действия (цетамифен, пармидин, линетол, кислота липоевая, липамид, диоспонин, арахиден, метионин), как и препараты, обладающие липотропным и желчегонным действием растительного происхождения (корень одуванчика, почки березовые, цветки бессмертника, плоды шиповника, кукурузные рыльца, сок подорожника и пр.).
По показаниям при ксантоме могут быть назначены тиреоидин и инсулин. Необходимы кислоты никотиновая и аскорбиновая, пиридоксин, цианокобаламин, пангамат кальция, холина хлорид. Препаратом поддержки является эссенциале.
Профилактика ксантелазмы век
Профилактика возможных рецидивов образования бляшек, особенно при общей липемии, требует особого пищевого режима, который заключается в соблюдении молочно-растительной диеты, исключении жирных сортов мяса, резком ограничении углеводов.
Больным нужно избегать травматизации кожи, после которой в этих местах появляются желтые плотные узелки, узлы, опухолевидные узловатости, которые существуют длительно, и самопроизвольно регрессируют редко.
Стоит отметить, что и ксантелазмы, и ксантомы, могут обнаруживаться у людей с нормальными показателями уровня холестерина и липоидов в крови.
Обычной рекомендацией для таких пациентов является диспансерное наблюдение терапевта, вследствие возможности раннего развития атеросклероза, а также ишемической болезни сердца (включая инфаркт миокарда). Кроме того, необходимы регулярные (раз в полгода) визиты к офтальмологу. Больным противопоказаны значительные физические нагрузки.
Выбор клиники для лечения любого офтальмологического заболевания — ответственный вопрос, который требует взвешенного подхода. Стоит обратить внимание на уровень оснащения клиники, профессиональный уровень работающих в клинике специалистов, отзывы тех людей, которые уже лечились в той или иной глазной клинике. Если вы удаляете образование, необходимо уточнить способ проведения операции и ожидаемые последствия: возможные осложнения и косметический эффект.
Белые точки на веках глаз – что это и как от них избавиться?
Различного рода высыпания могут появляться не только на лице и теле, но и на глазах. Возникновение под глазами мелких белых пятнышек и прыщиков часто вызывает панику, поскольку мало кто знает, что это такое. Белые точки на веках — это милиумы, которые также называются просянкой. Опасны ли милиумы на глазах, и почему они возникают?

Белые высыпания на коже глаз – описание
Как уже говорилось, обычно белые пятнышки, появившиеся на веках являются милиумами. Это не инфекционная патология и она не является заразной для окружающих. Чаще всего просянки возникают у представительниц прекрасного пола.
Они не доставляют неудобств и дискомфорта, а место их локализации – веки. По сравнению с папулами, милиумы немного труднее вывести и для эффективной терапии требуется понять специфику данного образования.
На веке появился белый прыщик – что это?
По форме просянки напоминают маленькие вкрапления, которые располагаются на нежных участках кожи — возле глаз, век, на губах. Структура образований уплотненная, а их цвет белый.
Несмотря на то, что они внешне достаточно безобидны, на самом деле просянки не так уж безопасны для здоровья и жизни человека. Формируются милиумы в результате нарушенной выводящей функции сальных желез кожи, а также из-за закупорки пор ороговевшими частицами эпидермиса.
 Интересный факт:
Интересный факт:При нормальной работе сальных желез излишний жир выходит наружу, при нарушенном процессе фолликулы обволакиваются сальным жиром и образовываются белые угри.
На самом деле существует множество различных причин, по которым образовываются просянки, однако чаще всего это:
- гормональные нарушения;
- расстройства и патологии нервной системы;
- реакция кожи и малых желез на гормональные перестройки;
- болезни органов ЖКТ;
- неправильное питание и употребление вредных продуктов — фаст-фуд, чипсы, сладкие напитки и прочее;
- недостаток витаминов и других полезных элементов;
- наследственный фактор;
- плохо подобранные уходовые средства или недостаточная гигиена.

При правильном определении основной первопричины, можно говорить об эффективной терапии и результате. Чтобы точно найти провоцирующий фактор, рекомендуется обратиться за помощью к специалисту — косметологу или дерматологу.
После проведения точной диагностики и прохождения ряда исследований, назначается лечение, которое является полностью индивидуальным, в зависимости от сложившейся ситуации.
Видео «Как убрать милиумы под глазами?»
Показательное видео с описанием, что такое милиумы, и как можно их устранить.
Виды милиумов
Милиумы на веках можно разделить на две основные группы:
- Первичные, появляющиеся неожиданно без веских причин.
- Вторичные. Появляются из-за травм, повреждений кожи или же в результате воспалительного процесса.
Ключевой особенностью является тот факт, что белые точки на ресницах и коже появляются не единицами, а сразу группами. Вызывают они только эстетический дискомфорт, но нуждаются в срочном удалении.
Методы лечения
Обычно прыщи на веке исчезают сразу после коррекции рациона питания человека, а также после смены уходовых и декоративных косметических средств. Кроме того, необходимо обогатить организм недостающими витаминами и минералами, что можно сделать посредством витаминного комплекса. При таком простом лечении просянки исчезают максимум через две недели.

Но встречаются и более тяжелые ситуации, при которых необходима аппаратная терапия. В процессе такого лечения маленькие белые прыщики на веке глаза удаляются механическим путем. Однако назначается такое лечение исключительно врачом и только после тщательной диагностики заболевания. Существует несколько вариантов аппаратной терапии, которые выбираются в зависимости от ситуации.
Электрокоагуляция
Благодаря воздействию высокочастотного тока происходит иссечение новообразования. В целом данная процедура абсолютно безболезненна и проводится в течение нескольких минут. После процедуры может остаться небольшой рубец, который исчезает в течение двух суток. Электрокоагуляция — это современный и эффективный метод, который позволит навсегда избавиться от прыщика на веке глаза.
Лазерная коррекция
Фактически данная процедура схожа с электрокоагуляцией, однако очистка дермы происходит более интенсивно. При этом лазерная коррекция является менее болезненной и травмирующей. После процедуры на эпидермисе не остается следов и рубцов.

Кюретаж
Является наиболее радикальным методом удаления милиумов. В процессе процедуры происходит аккуратное вскрытие просянки и извлечение белого содержимого при помощи специального инструмента — кюретки.
Данный вариант является наиболее травмирующим, после которого появляются рубцы и красные пятна на коже. Для удаления белых точек на веках глаз кюретаж используется достаточно редко. Чаще его используют для устранения акне, прыщей и комедонов на лице.
Лечение милиумов в домашних условиях
Просянки можно удалять в домашних условиях, однако для этого необходимо быть предельно осторожным и иметь соответствующие навыки.
Удаление первичных просянок
Чтобы удалить милиумы самостоятельно необходимо придерживаться определенных рекомендаций косметологов.
- Очистить дерму с помощью геля для умывания (мыла) и спиртового раствора.
- Распарить кожу, чтобы поры раскрылись.
- Пальцами выдавить содержание просянки. Косметологии могут использовать специальный инструмент — иглу для прокола, однако самостоятельно делать это категорически не рекомендуется.
- Появившуюся рану обеззараживают.

Если милиумы достигли размера жировика, необходимо обратиться за помощью к врачу, самолечение здесь безрезультатно и даже опасно.
Терапия вторичных милиумов
Вторичные милиумы не требуют удаления, они чаще всего появляются группами. В таком случае необходимо только обрабатывать пораженное место с помощью салициловой мази или салицилово-цинковой пасты. Также для уменьшения очага можно использовать бадягу.
Достаточно эффективной является маска из бадяги и перекиси. В результате подобных процедур могут появиться покраснения и шелушения на коже лица. Это является нормой. По истечению нескольких дней прыщики отшелушатся и отпадут.
Профилактика просянки
Белые прыщики на верхнем веке можно предотвратить. Существуют определенные рекомендации по профилактике, которые помогут избежать их появления:
- постоянно ухаживать за кожей лица;
- подобрать наиболее подходящие косметические средства;
- не допускать закупорки пор — делать пиллинги, маски, использовать скрабы и т.д.;
- правильно питаться;
- отказаться от вредных привычек.
Рекомендуется подобрать уходовые средства, в составе которых имеется салициловая кислота. Это поможет предотвратить образование милиумов или уменьшить их количество, если они уже появились.
Если прыщи на верхнем веке появляются регулярно, необходимо обратиться за консультацией к дерматологу.

Народные методы устранения милиум
Кроме медикаментозной терапии, можно использовать народные рецепты, которые являются достаточно популярными в лечении просянок. Благодаря доступности и неплохой результативности этот способ стоит наряду с медикаментозным.
Самым эффективным и проверенным временем народным рецептом является овсяная маска с соком калины.
Правила приготовления и применения:
- Выдавить сок калины и смешать его с заранее измельченной овсянкой. Овсянку нужно измельчить до состояния муки. Необходимая пропорция — 1:3.
- Полученная однородная масса наносится на наиболее пораженное участки и оставляется на 30-40 минут.
- Аккуратно смывается теплой водой.
В завершение рекомендуется также наносить на кожу калиновый раствор. Процедуру можно проводить не чаще 2-3 раз в неделю. С помощью данного рецепта можно уменьшить воспаление, если такое имеется, и избежать рецидивов.
Также если появилась белая точка на веке, можно использовать примочки из свежевыжатого лимонного сока. Это позволит добиться отличного обеззараживания, подсушить образования, а также осветлить их, сделав более незаметными. Для этого нужно разбавить водой лимонный сок, в пропорции 1:3, и точечно нанести его на пораженные участки. Лучше делать процедуру перед сном.
Еще в качестве дополнительной терапии можно использовать борное или дегтярное мыло. Дегтярное мыло от прыщей, высыпаний и просянок — это эффективное и недорогое средство. Но стоит быть осторожным, чтобы не пересушить и без того нежную кожу век.
Народные рецепты не помогут полностью избавиться от возникшей проблемы. Но белые точки под нижним или верхним веком заметно уменьшатся, а состояние кожи значительно улучшится, особенно при комплексном лечении.

Соблюдая определенные правила ухода за кожей лица, а также придерживаясь всех советов и рекомендаций, можно избежать возникновения милиумов.
Просянки — это высыпания на эпидермисе, которые имеют достаточно сложную природу. В связи с этим терапия должна проводиться только под контролем опытного дерматолога. Самолечение в данном случае может быть достаточно опасным, может привести к усугублению клинической картины. В результате возможно даже возникновение довольно опасных патогенных процессов. Поэтому заботьтесь о себе, о своем здоровье и вовремя консультируйтесь у специалистов.
Видео «Что такое милиумы?»
Информационное видео, которое расскажет о том, что такое милиумы, и как их можно убрать с кожи на веках глаз.
Почему появляются белые точки под глазами
Важно не пытаться справиться с ней домашними методами.
Белые точки под глазами, а также иногда на верхних веках и других областях лица, называются милиумы. Их народное название — просянка, из-за внешнего сходства с зернышками проса. На ощупь это плотные мелкие образования, небольшие шишечки, не болезненные, но доставляющие эстетическое неудобство. Почему они возникают и как их можно удалить?
Ареал распространения милиумов — область под нижним веком, однако они также могут появиться вокруг носа, на верхних веках, под нижней губой. Они не изменяются в размерах, но и не проходят естественным путем, даже при попытке выдавить их. Белые точки под глазами, похожие на прыщи — небольшие подкожные образования белого или желтоватого цвета, наполненные слоистыми кератиновыми скоплениями (ороговевшими эпителиальными клетками). Их размер варьируется от 0,5 до 2-3 мм, и располагаются точки небольшими группами или в виде отдельных элементов, но никогда не сливаются между собой. Конечно, от них хочется как можно скорей избавиться, но делать это нужно не самостоятельно, а обратившись к услугам специалистов. Расскажем о причинах образования милиумов и способах удаления.
Почему под глазами появляются белые точки?
Основная причина появления белых точек под глазами — нарушение механизма отслаивания отмерших частичек кожи. При сбое в этом процессе они скапливаются на поверхности кожи, забивая протоки сальных желез, которые закупориваются, и возникают милиумы. Также причиной может быть излишняя активность сальных желез — с этим хорошо знакомы обладатели чрезмерно жирной кожи, когда излишки сала не успевают выводиться.
Другие факторы, вызывающие просянку — нарушения в работе желудочно-кишечного тракта. Нередко милиумы являются следствием гормональных изменений в организме — например в период полового созревания, при беременности или при наступлении климакса. Еще одна версия появления белых точек на коже вокруг глаз — воздействие ультрафиолетового излучения.
Милиумы могут возникнуть после проведения процедуры химического пилинга, при использовании некоторых стероидных препаратов, а также при частом употреблении «тяжелой» косметики, в частности, профессиональной, которая забивает поры кожи на лице, и процесс отслаивания ороговевших чешуек значительно затрудняется. Кроме того, медики называют в числе причин аллергические реакции, нехватку в организме витамина А.
Просянка нередко наблюдается у новорожденных детей примерно в 40-50% случаев. В этом случае белые точки могут высыпать не только на лице, но и по всему телу. У младенцев они проходят в первые 1-3 месяца жизни. Причиной обычно является закупорка сальных желез, организм ребенка приспосабливается к новой, непривычной пока для него среде обитания.
Можно ли удалить белые точки на коже вокруг глаз самостоятельно?
На этот вопрос медики дают категорический ответ «нет». Ни в коем случае не стоит пытаться избавиться от мелких точек под глазами в домашних условиях. Такие попытки все равно не приведут к желаемому результату. Во-первых, милиумы выдавить практически невозможно, даже при сильном нажатии, во-вторых, на этом месте потом образуется сильное покраснение, которое к тому же бывает довольно болезненным. Внешний вид при этом станет только хуже. При попытке самостоятельно выдавить милиумы можно занести инфекцию под кожу, а также на этом месте могут остаться шрамы или появиться крупный угорь. Кожа вокруг глаз очень тонкая и нежная, и заживает довольно долго при ее повреждении.
Особенность белых мелких точек под глазами в том, что они могут не проходить достаточно длительное время, иногда и несколько лет. При небольших размерах милиумы не бросаются в глаза, но иногда их диаметр достигает миллиметра и больше. Конечно, это выглядит неэстетично, и от этой проблемы хочется скорее избавиться, особенно женщинам. Для решения проблемы необходимо обратиться к дерматологу, который изучит тип кожи и решит, как убрать белые точки под глазами.
Как избавиться от белых точек под глазами?
Для избавления от неприятных высыпаний применяют несколько методов, но суть у них одна: вскрытие милиума и удаление его содержимого. Выбор зависит от количества и расположения белых точек, а также от их размера и типа кожи. Эффективность всех способов одинакова, разница заключается в стоимости и длительности процедур.
1. Механическое удаление. Дерматолог или косметолог с помощью тонкой длинной иглы или кюретки (хирургическая ложка для выскабливания мягких тканей, удаления нагноений и т. п.) вскрывает милиум и удаляет его содержимое. Перед процедурой и по ее окончанию проводится антисептическая обработка кожи. На месте каждого удаленного образования остаются небольшие ранки, которые в скором времени заживают. У этого способа есть свои плюсы и минусы. Безусловно, преимуществом является невысокая стоимость процедуры, но в то же время механическое удаление не подходит людям с тонкой или слишком чувствительной кожей. Еще один недостаток данного метода — за одну процедуру возможно удалить только 10-15 милиумов, после этого делается перерыв в несколько дней. Лечение может растянуться на довольно долгое время. Также механический способ не подходит, если белые точки расположены на веках очень близко к корням ресниц. Кожа в этой области чрезвычайно нежная, и воздействие на нее с помощью иглы нежелательно, к тому же останутся заметные покраснения. В настоящее время этот метод применяют только по медицинским показаниям, когда другие виды процедур не подходят.
2. Электрическая коагуляция — разрушение милиумов путем прижигания их высокочастотным электрическим током. Эта процедура имеет гораздо большие преимущества по сравнению с первым способом. С помощью электрокоагуляции можно избавиться от довольно глубоких образований, что затруднительно сделать с помощью иглы или кюретки. Но у данного метода имеются свои особенности: после прижигания на месте милиума образуется плотная корочка, которую необходимо обрабатывать в течение 10 дней, пока она не отпадет. Также на местах точек могут остаться неглубокие рубчики — небольшие, но все же заметные.
3. Лазерная коагуляция — самый современный и безопасный метод избавления от милиумов. Он подходит при больших скоплениях точек, а также при их расположении слишком близко к органам зрения. Для проведения процедуры используется лазер СО-2 (углекислотный), который успешно применяется в эстетической косметологии почти три десятка лет. Он послойно устраняет патологические образования посредством теплового воздействия. После его применения отмечается отсутствие покраснений, нагноений, которые могут наблюдаться в случае механической процедуры, так как лазерный луч обладает еще и бактерицидным действием. За одну-две процедуры можно полностью избавиться от милиумов. Лазерная коагуляция имеет самую высокую стоимость среди описанных видов лечения.
Профилактика появления белых точек под кожей вокруг глаз
Для профилактики просянки специалисты рекомендуют несколько способов, особенно актуальных для обладателей жирной кожи, которая более подвержена подобным кожным патологиям, а также людям, у которых милиумы возникают с определенной периодичностью:
• правильное питание, исключение из рациона слишком жирных, копченых, острых продуктов;
• поддержка в организме витаминного баланса, особенно витаминов А и Е, отвечающих за состояние кожи;
• тщательный подбор косметических средств, осторожность при использовании на ночь жирных кремов, забивающих поры на лице;
• использование скрабов примерно раз в неделю для эффективного отшелушивания ороговевших частичек дермы;
• при проблемной коже — регулярное посещение косметолога для проведения пилингов, которые очищают глубокие слои кожи.
Мы рассказали, как можно убрать белые точки под глазами без вреда для организма. Важно при появлении просянки не пытаться справиться с ней домашними методами, чтобы не причинить еще больший вред коже, а посетить специалиста. Современная косметология успешно поможет решить эту проблему.
Приходите на диагностику в КазНИИ глазных болезней по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон: +7 (775) 007 01 00; +7 (727) 279 54 36
Больше новостей в Telegram-канале «zakon.kz». Подписывайся!
Белое пятно в глазу: причины, лечение и многое другое
Вы замечали белое пятно на глазу, которого раньше не было? Что могло быть причиной этого? А вам стоит беспокоиться?
Пятна на глазах могут быть разных цветов, включая белый, коричневый и красный. Эти пятна возникают на самом глазу, а не на вашем веке или коже вокруг глаз.
Белые пятна на глазу могут быть вызваны целым рядом заболеваний, в том числе язвы роговицы и ретинобластомы.Ниже мы обсудим эти состояния, опасны ли они и на какие симптомы следует обратить внимание.
Всегда полезно записаться на прием к окулисту, если вы заметили какие-либо изменения в глазах, например, появление белого пятна. Даже если они вызывают минимальные симптомы, заболевания глаз иногда могут влиять на ваше зрение.
Некоторые симптомы, такие как боль или изменение зрения, могут указывать на неотложную помощь глаз. В этих случаях следует как можно скорее обратиться к окулисту.
Итак, как на самом деле выглядят некоторые из этих условий? Давайте рассмотрим некоторые из различных условий, при которых белые пятна могут появляться на ваших глазах.
Белое пятно на глазу может появиться по нескольким причинам. Ниже мы поговорим о каждой возможной причине более подробно.
Язва роговицы
Роговица — это внешняя прозрачная часть глаза. Это помогает защитить ваш глаз от вредных частиц, а также играет роль в фокусировке вашего зрения.
Язва роговицы — это открытая язва на роговице.Белое пятно на роговице может быть одним из симптомов. Язвы роговицы могут угрожать вашему зрению и считаются неотложной проблемой для глаз. К людям с риском развития язв роговицы относятся те, кто:
Состояние, называемое кератитом, предшествует образованию язвы роговицы. Кератит — это воспаление роговицы. Часто это вызвано инфекцией, хотя также возможны неинфекционные причины, такие как травма или аутоиммунное заболевание.
Язвы роговицы могут образовываться по разным причинам, в том числе:
Катаракта
Катаракта возникает, когда хрусталик глаза помутнел.Хрусталик — это часть вашего глаза, которая фокусирует свет, так что изображения того, что вы видите, можно проецировать на сетчатку.
Катаракта часто прогрессирует медленно, но со временем может ухудшить ваше зрение. По мере обострения катаракты вы можете заметить, что хрусталик вашего глаза приобретает мутный беловатый или желтоватый цвет.
Катаракту может вызывать множество факторов, в том числе возраст, другие заболевания глаз и такие основные заболевания, как диабет. Вы также можете родиться с катарактой.
Дистрофия роговицы
Дистрофия роговицы — это когда на роговице скапливается материал, влияющий на зрение. Есть много разных типов дистрофий роговицы. Некоторые из них могут вызвать появление непрозрачных, мутных или желатиновых пятен на роговице.
Дистрофия роговицы обычно прогрессирует медленно и может поражать оба глаза. Они также часто передаются по наследству.
Пингвекула и птеригиум
Пингвекула и птеригиум — это наросты, которые возникают на конъюнктиве.Конъюнктива — это прозрачное покрытие белой части глаза. Ультрафиолетовое (УФ) излучение, сухость глаз и воздействие ветра или пыли вызывают оба этих состояния.
Пингвекула выглядит как беловато-желтая шишка или пятно. Часто это происходит на той стороне глаза, которая находится ближе всего к носу. Он состоит из жира, белка или кальция.
Птеригиум имеет телесную окраску, которая разрастается над роговицей. Это может начаться как пингвекула и может стать достаточно большим, чтобы повлиять на зрение.
Болезнь Коутса
Болезнь Коутса — редкое заболевание, поражающее сетчатку. Сетчатка — это часть вашего глаза, которая определяет свет и цвет, отправляя эту информацию в ваш мозг через зрительный нерв.
При болезни Коутса кровеносные сосуды сетчатки не развиваются нормально. В зрачке может наблюдаться белая масса, особенно на свету.
Болезнь Коутса обычно поражает только один глаз. Однако в редких случаях он может поражать оба глаза.Причина этого состояния в настоящее время неизвестна.
Ретинобластома
Ретинобластома — это редкий тип рака глаза, который начинается на сетчатке. Генетические мутации в сетчатке вызывают ретинобластому. Также возможно унаследовать эти мутации от родителя.
Хотя ретинобластома может возникнуть у взрослых, чаще она поражает детей. Это может повлиять только на один глаз или оба глаза. Люди с ретинобластомой могут заметить белый круг в зрачке, особенно когда свет попадает в глаза.
Плоскоклеточный рак (SCC)
SCC — это тип рака кожи. Это также может повлиять на вашу конъюнктиву. Люди с этим типом рака могут заметить белый нарост на поверхности глаза.
SCC часто поражает только один глаз. Факторы риска воздействия СКК на конъюнктиву включают воздействие УФ-излучения, ВИЧ и СПИД, а также аллергический конъюнктивит.
Как узнать, что могло вызвать белое пятно на глазу? Проверьте свои симптомы с помощью таблицы ниже.
Лечение белого пятна на глазу может зависеть от причины, его вызвавшей. Некоторые из возможных вариантов лечения включают:
Глазные капли
Смазывающие глазные капли могут помочь уменьшить раздражение или ощущение, будто что-то застряло в глазу. В некоторых случаях глазные капли могут содержать стероиды, которые помогают при воспалении.
Примеры условий, при которых можно использовать глазные капли, включают:
- Язвы роговицы
- Дистрофии роговицы
- pinguecula
- pterygium
Противомикробные препараты
Эти лекарства помогают бороться с инфекциями, вызванными микробами, такими как те, которые наблюдаются в роговице. язвы.Тип, который вам пропишут, будет зависеть от микроба, вызывающего вашу инфекцию. Лекарства могут включать:
- антибиотики от бактериальных инфекций
- противовирусные средства от вирусных инфекций
- противогрибковые средства от грибковых инфекций
Криотерапия
Криотерапия использует экстремальный холод для лечения состояния. Его можно использовать для уничтожения раковых клеток в ретинобластоме и SCC, а также для разрушения аномальных кровеносных сосудов при болезни Коутса.
Лазерная терапия
Лазеры можно использовать для лечения ретинобластомы.Они работают, разрушая кровеносные сосуды, питающие опухоль. Их также можно использовать для уменьшения или разрушения аномальных кровеносных сосудов, наблюдаемых при болезни Коутса.
Хирургия
- Язва или дистрофия. Если язва роговицы или дистрофия роговицы повредили вашу роговицу, вам может быть сделана трансплантация роговицы. Эта операция заменяет вашу поврежденную роговицу роговицей от здорового донора. Удаление поврежденных частей роговицы может лечить некоторые дистрофии роговицы. Это может позволить здоровым тканям вырасти в этой области.Однако в некоторых случаях состояние может повториться.
- Катаракта. Катаракту можно вылечить хирургическим путем. Во время этой процедуры помутневший хрусталик удаляется и заменяется искусственным.
- Меньшие опухоли. Некоторые более мелкие опухоли на поверхности глаза, такие как наблюдаемые при SSC, могут быть удалены хирургическим путем. Таким же образом можно лечить и более крупный птеригиум.
- Большие опухоли. В случаях, когда опухоль велика или есть опасения по поводу распространения рака, глаз может быть удален хирургическим путем.После этой операции можно установить глазной имплантат и искусственный глаз.
Лечение рака
Если у вас есть такое состояние, как ретинобластома или SCC, ваш врач может порекомендовать такие методы лечения, как химиотерапия или лучевая терапия.
Если вы заметили тревожное изменение в глазах, запишитесь на прием к окулисту. Они могут оценить ваше состояние и помочь определить, что может быть его причиной.
В зависимости от причины появления белого пятна вас могут направить к офтальмологу.Это вид глазного врача, который может выполнять операции и лечить более серьезные заболевания глаз.
Важно помнить, что следующие ситуации необходимо оценивать и лечить как можно скорее:
- У вас внезапная потеря зрения или изменение зрения.
- Вы получили травму или поцарапали глаз.
- У вас необъяснимая боль или покраснение в глазах.
- Тошнота и рвота возникают вместе с болью в глазах.
- Вы обеспокоены тем, что в глаз попал предмет или раздражитель.
Белое пятно на глазу может появиться по разным причинам. Хотя некоторые из них могут быть менее серьезными, другие, например язвы роговицы, требуют неотложной помощи.
Всегда полезно обратиться к окулисту, если у вас есть изменения в глазах, например белое пятно. Они будут работать с вами, чтобы диагностировать заболевание и составить соответствующий план лечения.
.Белых пятен на веках Причины: шишка, симптомы, лечение
Пятна, образующиеся на веках, могут быть вызваны рядом условий. Они могут проявляться в виде кист век, белых прыщиков или шишек на веках. Пятна, появляющиеся на глазу, могут расти на краю века, под веком, внутри века и даже над или на верхнем веке. Лечение антибиотиками может избавить от ячменя, милиумов и других бактериальных инфекций, которые вызывают опухоли, пятна и пятна на веках, о чем мы поговорим ниже.
Что это за белые пятна на моих веках?
Бактериальные инфекции — основная причина появления пятен на веках. Одной из наиболее распространенных бактерий, вызывающих эти пятна, является стафилококк. Есть определенные факторы, которые могут способствовать инфицированию сальных желез, что приводит к появлению пятен на веках.
Сюда входят:
- Себорея : Чрезмерное выделение масла из маленьких сальных желез на веках.
- Неправильное удаление макияжа глаз .
- Использование просроченной или некачественной косметики .
- Плохая гигиена век .
- Напряжение
- Гормональные изменения
- Воспалительные заболевания глаз , такие как блефарит, мейбомит и розовые угри
Каковы симптомы шишки на веке?
Большинство пятен на веках выглядят как красные или телесные бугорки, и обычно они возникают по краю века. Иногда они могут быть нежными.Другие симптомы включают покраснение глаз, слезотечение, ощущение песка и царапин в глазах и чувствительность к свету.
Хотя большинство бугорков на веках легкие или безвредные, некоторые из них могут указывать на более серьезное заболевание. Вам следует обратиться к врачу, если произойдет одно из следующих событий:
- , вы не видите
- глаза очень слезятся
- Обильные выделения из глаза
- белая часть глаза меняет цвет
- глаза болят даже при слабом освещении
- шишка на веке кровоточит, ухудшается, становится очень большой или очень болезненной
- ваше веко чешуйчатое, покрытое коркой или красное, что может указывать на инфекцию
- на вашем веке волдыри, которые могут указывать на инфекцию
Пятна на веках вызывают
Кисты, белые угри, ячмень и халязионы проявляются в виде небольших пятен, бугорков или прыщиков на и вокруг века.Сыпь вокруг век также может начинаться с белых прыщиков и перерастать во множество белых пятен на веках. Вот причины появления прыщиков на веке.
Ячмень на веке
Его также называют ячменем. Он возникает, когда край века воспаляется. Он набухает и образует небольшой прыщик на краю века. Ячмень обычно проявляется в виде красных пятен и может образовываться снаружи или внутри века.
Согласно результатам исследований, если у вас блефарит или покраснение глаз, у вас больше шансов получить ячмень.Помимо блефарита, эти ячменные пятна на веках вызваны бактериями стафилококка. Бактерия естественным образом встречается в носу каждого человека и может проникать в глаза — внутри, и вызывать рост, похожий на прыщ.
Пятна заразны, вызванные стафилококковой инфекцией глаза. Тем не менее, Ячмень не заразны, это скорее местная инфекция или воспаление сальных желез век.
Халязион
Это небольшие пятна на веках. Они образуются в результате закупорки сальной железы.Шишки халязиона могут появляться на верхнем и нижнем веке или на обоих. Закупорка мейбомиевой железы на веке может вызвать образование прыщиков из-за скопления кожного сала под кожей или в порах.
Если вырабатывается слишком много кожного жира и задерживается в железе, масло может распространиться на окружающие ткани при разрыве железы. Это вызовет воспаление века.
Милиумы
Милиальные кисты встречаются группами под или над веком. Кисты возникают в результате того, что кератин задерживается под поверхностью кожи.Если маленький
Белое пятно на глазу: причины, симптомы и лечение
Существует всего несколько причин появления белых пятен на глазах, и большинство из них легко поддаются лечению. Наиболее частые причины — язвы роговицы и пингвекулы.
Белые пятна на глазном яблоке могут различаться по степени выраженности. Некоторые из них могут быть едва заметны, а другие могут вызвать дискомфорт.
Любые проблемы со зрением могут вызвать долговременное повреждение зрения. Даже если дискомфорт минимален, всегда обращайтесь к врачу, если на глазу появилось белое пятно.
В этой статье мы рассмотрим диагностику и лечение белых пятен на глазу. Мы также обсуждаем способы их предотвращения и возможные результаты.
Условия, при которых может образовываться белое пятно на глазу, включают:
- язвы роговицы
- пингвекулы
- рак
язвы роговицы
Поделиться на PinterestВрач или оптик должен оценить любые изменения в глазу.Изображение предоставлено: Молли Курнит, M.P.H., 2008
Язвы роговицы могут привести к необратимому повреждению зрения.Они также могут привести к слепоте, если их не лечить.
Язвы возникают при повреждении роговицы. Причины повреждения могут включать:
- что-то ударяет или проникает в глазное яблоко
- ожоги
- проблемы с контактными линзами
- сильные царапины посторонним предметом
Если что-то прорывается через поверхность роговицы, может развиться инфекция. Микробы, которые могут вызвать инфекцию роговицы, включают:
- бактерии
- фузариоз, гриб
- акантамеба, паразит
- вирус простого герпеса
Другие состояния, которые могут вызвать язвы роговицы, — это
- аллергии на глаза, в том числе аллергия на косметику или воздушные аллергены
- расстройства иммунной системы, такие как рассеянный склероз
- воспалительные заболевания, такие как псориаз
пингвекулы
пингвекулы — еще одна частая причина появления белых пятен на глазах.Они могут возникнуть, когда глаза:
- подвергаются воздействию ультрафиолетовых лучей
- контактируют с пылью или песком
- становятся сухими, возможно, из-за воздействия ветра
- раздражаются контактными линзами
- подвергаются дуговой сварке
Пятна пингвекулы белые или желтые, состоящие из жировых или белковых отложений. Они появляются на конъюнктиве, которая представляет собой прозрачное покрытие белой части глазного яблока. Эти пятна обычно имеют неправильную форму и обычно образуются на части глаза, ближайшей к носу.
Рак
Рак также может образовываться на глазном яблоке. К ним относятся:
Рак глаза, как они известны, относительно редки. Некоторые виды рака имеют экологические причины, например, воздействие солнца. В других случаях они могут возникать из-за генетики человека.
Язва роговицы, пингвекула или рак глаза могут иметь некоторые общие симптомы, такие как:
- раздражение глазного яблока
- покраснение вокруг глаза
- помутнение зрения
Каждая причина также имеет некоторые уникальные симптомы.
Симптомы язвы роговицы
- чрезмерное слезоотделение
- светочувствительность
- гной или выделения
- сильная болезненность
- опухоль век
- помутнение зрения
симптомы пингвекулы
хотя пингвекулы могут возникать без дополнительных симптомов, они могут сопровождаться:
- появлением дополнительных кровеносных сосудов
- ощущением жжения
- зудом
- покалыванием
симптомами рака глаза
Рак глаза изначально может показаться незначительным заболеванием.Проверка зрения должна выявить любые признаки рака глаза, в том числе:
- выпуклость на одном глазу
- темное пятно, которое растет с течением времени
- опухоль на веке или глазном яблоке, которая растет
- нарушение зрения, такое как свет, тень или волнистые линии
Любой, у кого проблема со зрением, не проходит через день или два, должен обратиться за лечением.
Обязательно обратиться к врачу, если:
- быстрое изменение зрения
- внезапная боль
- выделения из глаза
Врач может направить кого-нибудь к офтальмологу или окулисту.Это офтальмологи, которые могут провести полный спектр тестов.
Офтальмолог осмотрит глаз и спросит о недавних травмах. Они также могут провести обследование с помощью щелевой лампы. Чтобы провести этот тест, офтальмолог или оптометрист капает на глаз краситель, называемый флуоресцеином, который они исследуют с помощью специального микроскопа.
Если глазной врач подозревает инфекцию, он может взять небольшое количество ткани для анализа. Это называется биопсией или посевом.
Врачи также могут идентифицировать пингвекулы, осматривая глаз или используя флуоресцеин.Обычно этого бывает достаточно, но врач может запросить биопсию, если он не уверен.
Врач может диагностировать рак глаза с помощью следующих тестов:
- биопсия
- флуоресцентная ангиограмма с использованием красителя для фотографирования подозреваемого рака
- ультразвуковое сканирование для создания изображения глаза и всего, что в нем
Лечение язв роговицы
Врач удалит все инородные тела из глаза, а затем обработает повреждение.
Человеку нельзя носить контактные линзы во время лечения и восстановления, даже если они не являются причиной язвы роговицы.
Глазные капли — одно из самых распространенных средств лечения язв роговицы. Какой тип глазных капель лучше всего использовать, зависит от причин. Ассортимент глазных капель включает:
- противогрибковые
- антибактериальные
- противовирусные
Обезболивающие доступны как в форме глазных капель, так и в виде таблеток.
После того, как инфекция прошла, люди могут использовать стероидные глазные капли для лечения образовавшихся рубцов.Однако стероиды могут усугубить ситуацию, если их применять до того, как инфекция исчезнет.
Заменители слез могут помочь, если глаза не производят достаточно влаги.
Если повреждение роговицы серьезно, врачи могут заменить часть или всю роговицу новой донорской роговицей.
Лечение пингвекулы
Глазные капли и мази обычно помогают при пингвекулах.
Если пингвекула влияет на зрение человека или вызывает сильный дискомфорт, ему может потребоваться операция по ее удалению.Лазерное лечение становится все более распространенным.
Лечение рака глаз
Лечение рака глаза зависит от типа и стадии опухоли. Методы лечения включают:
- брахитерапию, при которой врач помещает радиоактивные металлические пластины рядом с опухолью
- химиотерапию
- лучевую терапию, используя лучи радиации для нацеливания на раковые клетки
- хирургическое вмешательство по удалению опухоли
- удаление глаза
Лучшее способ предотвратить появление белых пятен на глазах — это ухаживать за глазами.Следующие шаги могут помочь защитить здоровье глаз:
- Защищайте глаза от солнца. Это также может защитить область вокруг глаз.
- Ношение солнцезащитных очков со 100-процентной защитой от UVA и UVB лучей.
- Избегать пыльных условий. Частицы в воздухе могут вызвать повреждение.
- Остерегайтесь купаться в нечистой воде.
- Регулярное мытье рук.
- Не оставлять макияж на ночь.
- При необходимости использовать защитные очки.
- Следите за тем, чтобы область вокруг глаз всегда была чистой.
- Использование средства для увлажнения сухих глаз.
Если у кого-то герпес, он не должен прикасаться к глазам.
Люди, которые носят контактные линзы, всегда должны следовать инструкциям по их использованию. Очень важно очищать линзы правильным раствором, регулярно снимать их и заменять, если они повреждены или плохо подходят.
Внешний вид белых пятен на глазах может сильно различаться.Скорее всего, белое пятно — кратковременное состояние. Что касается лечения, результаты после постановки диагноза отличные.
Хотя вероятность того, что белое пятно является раком, невелика, потенциальные риски высоки.
Белые пятна на глазах, как правило, легко поддаются лечению. Ранняя диагностика поможет ограничить воздействие. Поэтому очень важно обратиться к врачу, если на глазу есть какие-либо признаки белых пятен.
Всегда рекомендуется соблюдать правила гигиены, которые помогут предотвратить множество проблем со зрением.Позаботьтесь о защите глаз от солнца, частиц в воздухе и бактерий.
.Как избавиться от белого пятна на веке
Эми Хеллем; проверено Гэри Хейтингом, OD
Милии — это крошечные бугорки, которые возникают под внешним слоем кожи века, вокруг глаз и носа, а также на подбородке или щеках.
Эти жемчужно-белые или желтоватые кисты, иногда называемые «молочными пятнами» или «масличными семенами», часто появляются группами и могут находиться на больших участках лица.
Милии чаще всего возникают у младенцев.Фактически, они обнаруживаются почти у половины доношенных новорожденных. Однако подростки и взрослые также могут быть поражены милиумом.
Что вызывает милиумы?
Милии возникают, когда мертвые клетки кожи или кератин (белок, содержащийся в коже и волосах) попадают под поверхность кожи, образуя выпуклость, похожую на небольшой белый прыщик.
Почему это происходит, не совсем понятно, но это не то же самое, что прыщи, которые обычно вызываются гормонами и, в отличие от милиумов, вызывают воспаление.
Солнечное повреждение может быть фактором, способствующим возникновению милиумов, поскольку оно делает кожу грубой и кожистой, поэтому мертвым клеткам труднее подняться на поверхность кожи и нормально отойти.
Милии также связаны с другими видами повреждений кожи — в результате травмы, приема лекарств или болезни. Эти менее распространенные формы называются вторичными милиумами.
Иногда милиумы со временем исчезают без лечения; но они также могут стать стойкими и остаться, если не будут приняты меры по их устранению.
Как избавиться от милиумов
Милии не вызывают боли, не вызывают рубцов и часто проходят сами по себе. По этим причинам во многих случаях лечение не требуется.
Милии, возникающие у новорожденных (неонатальные милиумы), обычно проходят самостоятельно в течение нескольких недель. Первичные милиумы, поражающие детей старшего возраста и взрослых, могут исчезнуть в течение нескольких недель или месяцев или сохраняться дольше.
Взрослые, которые считают стойкие милиумы неприятными или некрасивыми, часто обращаются за лечением, чтобы избавиться от милиумов.
Милии, возникающие под глазами, особенно маловероятны для спонтанного разрешения. Чтобы удалить их хирургическим путем, обратитесь к дерматологу или офтальмологу, который специализируется на косметической хирургии глаза (включая лечение милиумов). При хирургическом удалении милиумов наложения швов не требуется.
Другие стратегии, которые могут использоваться для лечения милиумов, включают химический пилинг, лазерную абляцию, криотерапию (замораживание) и диатермию (тепловую терапию).
Милии, появляющиеся на лице (например, на щеках, подбородке или вдоль носа), часто можно безопасно удалить дома с помощью стерилизованной иглы, ланцета или экстрактора комедонов.
Комедоны (множественное число от comedo) — закупорка, часто инфицированные сальные железы, также называемые черными точками и белыми точками, которые являются основными признаками прыщей.
Экстрактор комедонов — это ручной инструмент для ухода за кожей в форме карандаша, который часто имеет острый ланцет на одном конце и закругленный экстрактор на другом конце для лечения акне и милиумов.
Необходимо тщательно очистить и продезинфицировать экстрактор комедонов изопропиловым спиртом перед использованием для лечения милиумов для предотвращения инфекции.
И хотя избавление от лицевых милиумов с помощью экстрактора комедонов может быть безопасным и эффективным, не пытайтесь удалить милиумы с век или около глаз. Лечение милиумов возле глаз должен проводить только оптик.
.
Добавить комментарий