что такое, как и когда делают и где можно пройти процедуру?
Главный вопрос, который волнует родителей новорожденного малыша, — здоровье ребенка. Многие врожденные болезни коварны и никак себя не проявляют на первом году жизни. Именно по этой причине был разработан метод исследования, известный как скрининг новорожденных. Это несложный тест, позволяющий выявить наличие многих врожденных заболеваний в первые дни жизни ребенка.
Что такое скрининг новорожденных
Скрининг новорожденных — это анализ крови, позволяющий провести раннюю диагностику как минимум 50 врожденных заболеваний. Метод является самым точным на сегодняшний день способом ранней диагностики генетически обусловленных патологий. По рекомендации ВОЗ скрининг новорожденных включен в перечень обязательных медицинских тестов для малышей.
В России многие мамы называют скрининг новорожденных «пяточным тестом», поскольку кровь для него берут из пяточки малыша.
Следует знать, что положительный результат далеко не всегда означает, что у ребенка действительно есть то или иное заболевание. Для полной уверенности родителям выдадут направление на дополнительное обследование у соответствующего специалиста.
Когда проводится неонатальный скрининг у новорожденных
Это исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Скрининг новорожденных не рекомендуется делать в первые 2–3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-ые сутки жизни. Недоношенным детям тест проводят на 7-ой день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Такие ранние сроки проведения анализа объясняются тем, что некоторые генетически обусловленные болезни проявляются в первые же недели жизни и крайне важно вовремя диагностировать их, чтобы начать терапию. Однако расширенный тест, включающий диагностику большего количества заболеваний, можно проводить и позже. Начиная с трехмесячного возраста кровь для анализа берут уже не из пятки, а из пальца.
Какие исследования входят в обязательную программу скрининга на наследственные заболевания
Поскольку болезней, которые могут быть выявлены посредством этого исследования, очень много, список патологий при обязательном скрининге сокращен до пяти самых распространенных:
- Гипотиреоз . Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
- Андрогенитальный синдром . Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
- Муковисцидоз . Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
- Фенилкетонурия . Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
Данные заболевания были выбраны еще и потому, что при ранней диагностике их возможно вылечить или, по крайней мере, значительно облегчить последствия. Однако список патологий, которые можно определить при скрининге, намного шире, и при желании родители могут провести дополнительные тесты. В некоторых странах скрининг новорожденных включает диагностику большего количества заболеваний, например, в США — 40, а в Германии — 14.
Как подготовить малыша к исследованию
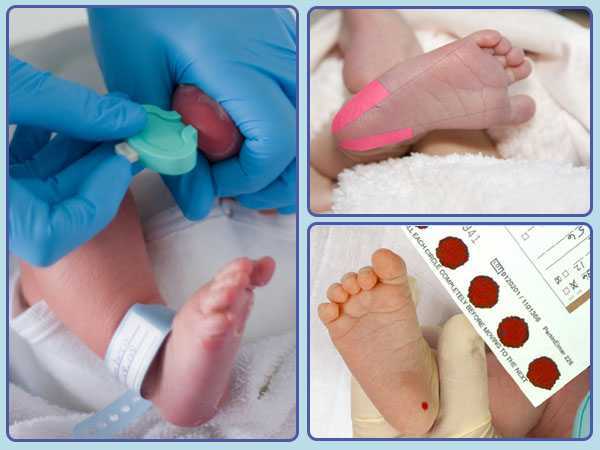
Чтобы результаты были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления. Анализ обычно проводят как минимум спустя 4 дня после начала грудного вскармливания. Подготовка к скринингу новорожденных очень проста. Перед забором крови ножку ребенка моют с мылом, протирают спиртом и насухо вытирают стерильной салфеткой — этим подготовительные меры и ограничиваются.
Как проводится забор крови
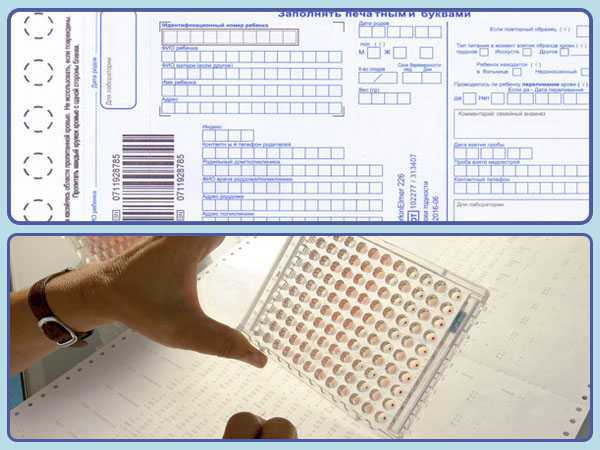
Эта процедура представляет собой довольно простой комплекс действий. На пяточке ребенка делается маленький прокол. Первая капля крови снимается стерильной салфеткой. Затем медсестра слегка сдавливает пяточку малыша и наносит полученную кровь на специальный бумажный тестовый бланк так, чтобы кровь пропитала пористую бумагу насквозь. В него вносится вся информация о новорожденном, а также об учреждении, где проводился забор крови. Бланк высушивается при комнатной температуре в течение 2–4 часов, помещается в конверт и отправляется в лабораторию или медико-генетический центр.
Интерпретация результатов анализа
На обработку образцов уходит 10–14 дней, после чего родители получают заключение генетической экспертизы. Результаты может интерпретировать только специалист. Помните, что результаты скрининга новорожденных — это еще не диагноз. Заключение может дать только врач соответствующего профиля на основании дополнительных исследований.
Несмотря на то, что скрининг новорожденных довольно точен, иногда он дает ложноположительные или ложноотрицательные результаты (чаще всего это связано с нарушением техники забора крови). Если результат анализа на какую-то болезнь положительный, родителям предлагают провести повторный тест. В случае повторного положительного результата малыш направляется на детальное обследование.
Полезная информация
Чаще всего ложноположительный результат при скрининге новорожденных дает тест на муковисцидоз.
Что такое расширенный неонатальный генетический скрининг методом ТМС?
Несмотря на то, что в программу обязательного скрининга новорожденных входит лишь пять заболеваний, генетически обусловленных болезней гораздо больше — около 500. К счастью, большинство врожденных патологий — большая редкость. Однако многие сознательные родители хотят получить как можно более полную информацию о здоровье ребенка и проходят расширенный неонатальный скрининг. Он позволяет выявить врожденные нарушения метаболизма в первые же недели жизни малыша.
Такой скрининг проводится методом тандемной масс-спектрометрии (ТМС) и дает возможность протестировать ребенка на 37 генетических заболеваний, среди которых — лейциноз, метилмалоновая ацидемия, недостаточность биотинидазы, аргининемия и множество других болезней. Из обязательного списка в такое исследование входит только фенилкетонурия.
Техника забора крови для расширенного скрининга ничем не отличается от порядка действий при плановом исследовании. Результаты анализа можно получить через 2–3 недели.
Расширенный неонатальный скрининг выявляет изменение концентрации метаболитов в ту или иную сторону, то есть повышенное или пониженное содержание этих веществ может говорить о наличии генетического заболевания. Например, при фенилкетонурии повышен фенилаланин.
Как и при обязательном скрининге, при серьезных отклонениях от нормы врач направляет малыша к узким специалистам для проведения дополнительных исследований и разработки схемы лечения, если диагноз подтвердится.
Генетический скрининг новорожденных особенно необходим, если раньше в семье были случаи наследственных заболеваний, пусть и в отдаленном прошлом. Довольно часто здоровые родители все же являются носителями дефектных генов и могут передать их потомству. Но даже если в вашей семье никто не страдал от генетических болезней, такой расширенный скрининг новорожденных сделать все равно стоит, поскольку риск наличия данных патологий у ребенка все равно есть.
зачем делать, когда и каким образом

В роддоме новоиспеченной мамочке, только еле-еле оправившейся от родов, предстоит дать согласие на проведение ее малышу целого ряда обследований. Многих пугает такой ход событий: анализы, вакцинация, еще анализы, потом какой-то скрининг новорожденных, пяточный тест.
Да, это понятно и с этим никто не спорит, что после рождения малыша нужно обследовать, чтобы убедиться, что он здоров и будет после выписки из роддома нормально развиваться. А если выявятся проблемы со здоровьем, нужно будет вовремя принять адекватные меры для лечения.
Но дело в том, что в роддоме мамочке не всегда удосужатся внятно, на человеческом, а не медицинском языке рассказать о сути проводимых обследований.
Нет, в принципе, чаще всего вкратце рассказывают. Но бывает, что и нет. Или рассказывают так, что мама ничего не может понять. Вот, например, пяточный тест. Что это такое и для чего делается? Именно о нем сегодня пойдет речь.
Вначале родильницам предлагают заполнить личные данные на бланке к этому анализу. Вопросов у мамочек возникает множество. Разобраться самостоятельно трудно. И, опять же, не всегда у медиков находится время и желание подробно ответить на все интересующие родильниц вопросы.
«Это в медико-генетическую лабораторию, а это в нашу лабораторию», — зачастую только такую информацию предоставит родителям вечно загруженный лаборант, который пришел взять анализ крови у новорожденного.
Чтобы не пугала мамочек подобная реальность, сегодня поговорим об обязательных обследованиях новорожденного. Другими словами, поговорим о скрининге новорожденных. Для чего, когда и почему это делается…
Что такое скрининг новорожденного (неонатальный скрининг)?
Неонатальный скрининг – это бесплатное массовое обследование новорожденных малышей в первые дни жизни на наличие некоторых генетических заболеваний. Это своеобразный подарок каждому новому члену общества, гарантированный государством.
Он позволяет выявить тяжелые (в плане последствий) заболевания, когда еще проявлений этих болезней у ребенка нет. Ведь когда какие-либо симптомы генетических заболеваний дают о себе знать, то родители и врачи чаще уже сталкиваются с тяжелым течением или осложнениями болезни (состоянием декомпенсации).
И такое состояние уже трудно компенсировать, то есть стабилизировать или перевести в обратное течение.
В России по рекомендации Всемирной организации здравоохранения проводят скрининг новорожденных уже пятнадцать лет. Сейчас скрининг дает возможность обследовать малышей на пять генетических патологий. Их перечень: фенилкетонурия, муковисцидоз, врожденный гипотиреоз, адреногенитальный синдром, галактоземия.
Когда проводят?
Новорожденным на 4-е сутки назначают забор крови из пяточки. Поэтому скрининг называют еще пяточным тестом.
Деткам, поспешившим появиться на свет раньше положенного срока, скрининг проводят на 7-е сутки.
Если ребенка выписали из роддома раньше, например, на 3-и сутки, то забор крови проводят в поликлинике.
Анализ необходимо брать натощак, не раньше, чем через 3 часа последнего приема пищи.
Ранняя диагностика, когда забор крови у новорожденного провели раньше третьих суток, часто дает ложноположительные или ложноотрицательные результаты. Поэтому оптимальным периодом обследования малышей считают четвертые сутки жизни крохи.
По той же причине не стоит затягивать с генетическим обследованием позже десятых суток жизни малыша.
Как проводят?
Забор периферической крови проводят из пятки малыша. Это позволяет получить нужный объем крови для обследования. Обычный забор крови из пальчика малютки здесь не подходит.
Место прокола предварительно обрабатывают антисептиком. Прокол делают не глубже 2 мм.
Каплю крови наносят на специальную фильтровальную часть тест-бланка, где очерчены пять кружочков (по одному на каждое заболевание). При этом кровь должна пропитать бумагу насквозь.
В дальнейшем медико-генетическая лаборатория будет на основе сухого пятна крови определять наличие заболевания у ребенка. Анализ делается в течение десяти дней.
Тест-бланк имеет еще другую (паспортную) часть, которую заполняют мамочки. В ней они указывают личные данные малыша, телефоны и адреса, по которым можно связаться с ними и/или с учреждением, где будет наблюдаться ребенок после выписки.
К заполнению этих данных нужно подойти крайне серьезно и внимательно. В противном случае положительный ответ обследования о наличие болезни у крохи может вовремя не найти адресата. И будет упущено время.
Что дает?
Довольно раннее обследование дает возможность выявить генетические болезни обмена веществ на доклиническом этапе. То есть, когда нет никаких проявлений патологии. Вместе с тем, если в этот период своевременно начато лечение, то шансы на благоприятный исход болезни гораздо выше.
Более того, есть возможность в некоторых случаях болезнь победить, если вовремя скорректировать диету и образ жизни ребенка. И потом, в более зрелом возрасте, человеку может не понадобиться лечение вообще.
Скрининг позволяет определить следующие генетические болезни обмена веществ.
Фенилкетонурия
Это врожденное наследственное заболевание, связанное с нарушением обмена аминокислоты – фенилаланина. Происходит это из-за нарушения синтеза печеночных ферментов, способствующих превращению аминокислоты фенилаланина в другую аминокислоту – тирозин.
Фенилаланин и его производные, избыточно накапливаясь в крови, действуют как яд на нервную систему.
Встречаемость данного заболевания среди населения варьирует в зависимости от региона. В среднем – 1 случай на 7000-10000 новорожденных.
Дебют болезни проявляется вначале упорной рвотой, вялостью или, наоборот, возбудимостью малыша. Характерен специфический запах мочи и пота у таких малышей – «мышиный запах».
К поздним признакам патологии можно отнести задержку психомоторного, физического и умственного развития, тремор (дрожание) конечностей, судороги, эпилептические приступы.
Припадки носят упорный характер и практически не поддаются противосудорожной терапии. При отсутствии специфического лечения болезнь медленно прогрессирует.
Лечение фенилкетонурии заключается в соблюдении специальной (безбелковой) диеты.
Если скрининг на фенилкетонурию показал положительный результат, то проводят повторное молекулярно-генетическое тестирование. Также определяют содержание фенилаланина в крови и проводят биохимический анализ мочи. При тяжелом течении болезни с судорожным синдромом проводят ЭЭГ (электроэнцефалограмму), МРТ головного мозга.
Муковисцидоз
Это наследственное заболевание, поражающее многие органы и системы органов. При муковисцидозе нарушается работа определенных желез (экзокринных желез). Их еще называют железами внешней секреции.
Экзокринные железы отвечают за выработку пота, слизи, слюны и пищеварительных соков. Принцип работы желез внешней секреции, когда через протоки их секреты выходят на поверхность тела или в полые органы (кишечник, легкие), при муковисцидозе нарушен.
У больного муковисцидозом нарушен транспорт солей и воды через клеточную мембрану. В итоге из-за недостатка воды секрет желез становится более густым и клейким. От сюда и название болезни. От латинского: mucus — слизь, viscidus — вязкий.
Вязкий секрет закупоривает протоки желез. Затруднение оттока вязкой слизи ведет к застойным явлениям в железах. В итоге выводные протоки желез расширяются. Постепенно происходит атрофия железистой ткани, перерождение ее в соединительную ткань. Прогрессирует фиброз тканей желез.
Вместе с тем, из-за нарушенного транспорта электролитов через мембрану клеток, потовая жидкость содержит много солей – симптом «соленого ребенка». Это явление дало возможность медикам внедрить неинвазивный (не ранящий) метод диагностики муковисцидоза – потовый тест.
Клинические проявления этой патологии разнообразны, так как у муковисцидоза есть 5 основных клинических форм.
Это такие формы:
- смешанная (легочно-кишечная) форма (75-80%),
- преимущественно легочная (15-20%),
- преимущественно кишечная (5%),
- мекониевая непроходимость (5-10%),
- атипичная и стертая формы муковисцидоза (1-4%).
Каждая из них проявляется по-разному.
Встречаемость муковисцидоза – один случай на 3500-4000 новорожденных.
Характерны следующие внешние признаки для ребенка с муковисцидозом: кукольные черты лица, расширенная, бочкообразная грудная клетка, вздутый живот. У грудничков нередко формируется пупочная грыжа.
Также иногда даже по характеру стула новорожденного или грудничка можно заподозрить диагноз. При муковисцидозе стул зловонный, жирный, обильный, замазкообразный.
Позже развиваются проявления, связанные с нарушением функции легких. Дети обычно отстают в физическом развитии. У них очень худые конечности, нередко концевые фаланги пальцев деформируются в виде «барабанных палочек».
Кожа сухая, бледная с сероватым оттенком. Отмечается цианоз носогубного треугольника. При легочной и смешанной форме муковисцидоза отмечается одышка, надсадный кашель с вязкой мокротой.
При обследовании таких детей выслушиваются влажные и сухие хрипы по всем полям легких, тахикардия. Характерно увеличение печени.
На сегодняшний день существуют препараты, которые способны облегчить течение этого заболевания. Но патология в любом случае неизлечима. Поэтому требует пожизненного, комплексного, дорогостоящего лечения и реабилитации для таких детей.
Галактоземия
Галактоземия – наследственная патология обмена такого углевода, как галактоза. В организм ребенка она поступает в составе молочного сахара грудного или любого другого молока – лактозы.
В результате генетического дефекта у ребенка нет фермента, который бы мог расщепить галактозу до глюкозы. А глюкоза – основное питание для каждой клетки нашего организма, особенно для клеток головного мозга.
В результате клетки не получают достаточного питания. А сама галактоза и ее соединения, накапливаясь в крови, постепенно отравляют организм. Доказано ее токсическое действие на центральную нервную систему, печень и хрусталик глаза. Отсюда клинические симптомы заболевания.
Признаками галактоземии у новорожденных являются непереносимость грудного молока и его заменителей, упорная рвота, отказ от еды, быстрое снижение веса, ранняя желтуха, гипотония мышц.
В дальнейшем наблюдается отставание ребенка в физическом, нервно-психическом и умственном развитии. Формируется катаракта глаз, отеки на теле, увеличивается печень и селезенка.
При положительном результате скрининга новорожденный малыш нуждается в дополнительном обследовании. Оно включает повторное генетическое тестирование, определение концентрации галактозы в крови, моче.
Также возможно проведение нагрузочных проб с галактозой и глюкозой. Проводят УЗИ органов брюшной полости, ЭЭГ и др.
Основная терапия данной патологии заключается в соблюдении безлактозной диеты. Чем раньше установят диагноз и начнут лечение такому малышу, тем больше шансов у малыша вырасти здоровым человеком и полноценным членом общества.
Врожденный гипотиреоз
Врожденный гипотиреоз относится к группе заболеваний щитовидки, проявляющихся сразу после рождения и характеризующихся недостатком ее гормонов. Встречаемость врожденного гипотиреоза – 1 случай на 4 тысячи рожденных детей. Девочки болеют почти в два раза чаще.

Из-за недостатка гормонов щитовидной железы развивается торможение всех функций организма. Наблюдается задержка развития всего организма и, в первую очередь, нервной системы.
Если заболевание поздно выявлено и не назначена вовремя заместительная терапия, то развивается необратимое поражение головного мозга – кретинизм.
Прогноз благоприятный только в случае, если заместительная терапия тиреоидными гормонами начинается в первые недели жизни новорожденного. Результаты скрининга в этом случае – спасение для малыша.
Адреногенитальный синдром
Это врожденная патология, обусловленная дисфункцией коры надпочечников. Надпочечники располагаются в верхнем полюсе каждой почки и отвечают за выработку множества гормонов.
В основе дисфункции коры надпочечников лежит генетический дефект фермента, участвующего в образовании и метаболизме стероидных гормонов.
Адреногенитальный синдром встречается у одного новорожденного на 5,5 тысяч малышей.
В организме ребенка в избытке накапливаются половые гормоны и глюкокортикоиды (гормоны коры надпочечников, регулирующие обмен веществ в организме). В результате у малышей неправильно формируются половые органы. Например, у девочек развиваются половые органы «по мужскому типу» (гипертрофирован клитор, большие половые губы).
Развивается резкое нарушение обмена солей в организме (соль-теряющая форма болезни). Замедляется развитие и рост ребенка. Дети остаются низкорослыми.
После установления диагноза малышам назначают заместительную гормональную терапию. Поэтому своевременная диагностика (в первые две недели) и вовремя назначенное лечение позволяет избежать прогрессирования болезни.
Можно ли отказаться от скрининга, если родители здоровы?
Это очень частый вопрос родителей, которые беспокоятся о том, что у их крошки берут «целую кучу» анализов. А они при этом вполне здоровые родители.
Так вот, все вышеописанные болезни наследуются по аутосомно-рецессивному типу. То есть, когда родители здоровы, но являются носителями дефектного гена.
Само по себе носительство таких генов не приводит к развитию болезни. Да и вообще никак не проявляется. А вот если такие носители встречаются и передают ребенку каждый по дефектному гену, то ребенок родится больным.
Именно комбинация двух дефектных генов – от папы и от мамы – проявляется заболеванием. Поэтому видимое здоровье родителей не может гарантировать рождение полностью здорового малыша.
Хочется уточнить, что не нужно проявлять напрасного беспокойства и отказываться от скрининга. Нельзя лишать ребенка возможности быстро выявить практически неизлечимые и быстро прогрессирующие болезни лишь потому, что у вашего ребенка заберут на 2 мл больше крови. Это, как минимум, неразумно.
Как и когда узнавать результаты обследования?
Результаты скрининга будут готовы через десять дней. В случае отрицательного ответа (то есть, все в порядке) родителям не сообщается лично результат генетического тестирования. Положительный результат (выявлена проблема по какому-либо из заболеваний) сообщается незамедлительно родителям в учреждении, где наблюдается малыш.
Поэтому, если вам результаты скрининга не сообщили, это не значит, что про вас забыли или потеряли ваш анализ. Сложившаяся система скрининга не имеет возможности предоставить результаты лично всем и каждому.
Беспокоиться по этому поводу совсем не нужно. Наоборот, если вас не побеспокоили звонком или письмом из генетической консультации, нужно радоваться.
Аудиологический скрининг
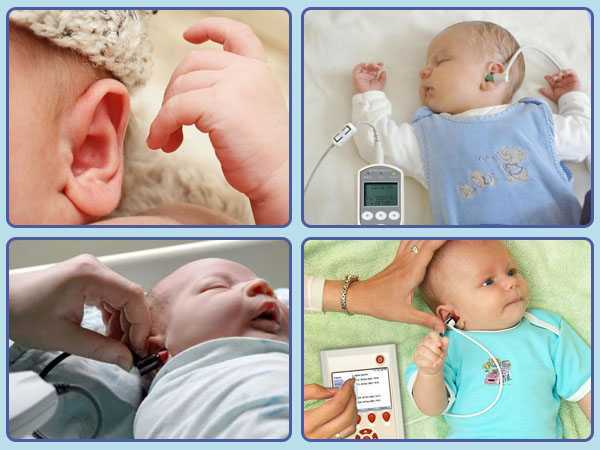
С 2008 года в России всем новорожденным проводят аудиологический скрининг. Это обследование позволяет определить функцию слуха у малышей. Проводят его на 4-е сутки жизни крохи.
Процедура не имеет противопоказаний. Абсолютно безболезненный и не несущий угрозу для здоровья младенца метод позволяет определить нарушения слуха на самых ранних этапах развития младенца. Тогда, когда родители и врачи еще имеют в запасе время, чтобы предпринять меры по улучшению слуха малыша.
Ведь доказано, что коррекция слуха до трехмесячного возраста малыша дает возможность нормального развития речи у ребенка. Первые полгода жизни малыша процесс речевого развития проходит самый интенсивный этап, несмотря на то, что внешне это практически не проявляется.
Техника проведения аудиологического скрининга
Суть метода заключается в воздействии на определенный отдел внутреннего уха – улитку. Именно она отвечает за восприятие и распознавание звука.
Врач использует электроакустический зонд, который имеет микроскопический сверхчувствительный микрофон. Сам зонд соединен с монитором, на котором фиксируется результат проведенной процедуры.
Зонд вставляется в наружный слуховой проход малютке. Прибор посылает звуки разной частоты, подобно щелчкам и фиксирует колебания волосковых клеток в улитке уха.
Важным моментом является то, что во время проведения обследования малыш должен находиться в полной тишине. Лучше, когда кроха будет спать. При этом даже сосание пустышки в момент процедуры недопустимо.
На этом первый этап скрининга завершен. Детям, которые прошли его успешно, второй этап скрининга не нужен. За исключением детей из группы риска.
Группа риска – это дети, у которых:
- отягощенная наследственность по тугоухости;
- недоношенность;
- маловесность;
- асфиксия (кислородное голодание) в родах;
- гестоз или тяжелый токсикоз матери во время беременности;
- прием ототоксичных антибиотиков матерью при беременности.
Такие малыши, вне зависимости от результатов первого этапа скрининга, должны повторно пройти скрининг до 3 месяцев у сурдолога – узкого специалиста по слуху. Ведь тугоухость зачастую развивается постепенно.
Второй этап скрининга детям из группы риска проводится в годовалом возрасте.
При получении сомнительного или неудовлетворительного результата обследования в роддоме ребенок направляется на повторное обследование в возрасте 1-1,5 месяца в условиях поликлиники.
При подтверждении проблем со слухом малыш направляется в ближайший центр реабилитации слуха. А там, уж будьте уверены, специалисты обследуют и подскажут пути решения нарушений слуха у малютки.
Ведь только своевременная диагностика и незамедлительное лечение дает шанс детям с тугоухостью расти и развиваться также как их сверстники.
О скрининге новорожденных вам рассказала практикующий врач-педиатр и дважды мама Елена Борисова-Царенок.
Здоровья вам и вашим детям!
agushkin.ru
Неонатальный скрининг новорожденных — «Страшный диагноз и неизвестность в течение месяца… Генетический скрининг новорожденных. Анализ из пяточки »
Каждая молодая мама знает что такое перинотальный скрининг. А вот что такое неонотальный (или генетический скрининг) знают практически единицы, хотя любому ребёнку его проводят в первые дни жизни. И если вы о нем не разу не слышали, вам страшно повезло. Не повезло тем кому позвонили и сказали, что нужно подтвердить страшный диагноз…
🔬Начну по порядку. Что же это за процедура?
Неонатальный скрининг — это массовое обследование новорожденных, введенное в рамках национального проекта «Здоровье» в 2006 году и направленное на раннее выявление некоторых врожденных заболеваний в целях профилактики детской смертности и инвалидности.
На сегодняшний день проводимый у нас в стране неонатальный скрининг позволяет выявить у ребенка 5 врожденных заболеваний, связанных с нарушением обмена веществ, при своевременном лечении которых можно избежать многих страшных последствий.
Если раньше наследственные патологии обнаруживались поздно, и дети доживали до 10-12 лет, то теперь диагностика и лечение позволяют пациентам с таким диагнозом жить 50-60 лет.
Знаете, я уже мама с опытом — ребёнок уже второй, но с этой процедурой столкнулась впервые.
Дело в том, что мой первенец сразу после родов попал в реанимацию, а потом на месяц в больницу. По всей видимости там ему и провели этот анализ, генетические болезни исключили, а я об этом и знать не знала… Более того о данном виде скрининга не слышали мои подруги с детьми, хотя я теперь точно знаю, что проводят его повсеместно.
🔬Сроки проведения.
Скрининг новорожденных в роддоме берут на четвертые сутки в том случае, если ребенок рождается доношенным. Если же малыш появился недоношенным, анализ будет взят только по истечении семи суток.
В случае когда роженица предпочла не обращаться в роддом, анализ возьмут в местной детской поликлинике. Еще можно сделать скрининг новорожденных на дому. Для этого следует пригласить медсестру, которая и проведет процедуру.
Со вторым ребёнком долго меня в роддоме не держали. Родила в ночь с воскресенья на понедельник, а выписали уже в среду во второй половине дня.
О прохождении какого-то скнинига а роддоме ничего не сказали, хотя пришедшая к нам патронажная медсестра очень удивилась, что ребёнку не брали «анализ из пяточки».
🔬Как проводят.
В случае если кровь не взяли в роддоме, анализ проводят в процедурном кабинете в поликлинике (для новорождённых выделяют особое время когда не будет контакта с заболевшими) или за небольшую плату можно вызвать медсестру на дом (у нас в Химках стоимость данной услуги составляет 1000₽).
По идее неонотальный скрининг называют «анализом из пяточки», но дочке почему-то кровь брали из пальчика, забегая вперёд скажу, что нам брали так кровь два раза и все время под иглой был палец.

Процедура мне показалась садистской (не могу спокойно смотреть как «истязают ребёнка»)))
После прокола кожи медсестра долго и методично выдавливала кровь из миниатюрного пальчика с таким расчетом, что бы заполнить кровью пять кругов диаметром 1см на бумаге для анализа.
Далее эту бумагу при вас запечатывают в конверт. Через какое то время его передают с курьером в больницу для проведения анализа.
По приходу домой на пальчике у своей принцессы от сильного давления обнаружила синяк:(
🔬Какие генетические болезни выявляет
Гипотиреоз . Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
Андрогенитальный синдром . Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
Муковисцидоз . Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
Фенилкетонурия . Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
Галактоземия . Так называют недостаток фермента, расщепляющего галактозу — один из сахаров, который содержится в лактозе и иных веществах. Последствия нехватки этого фермента проявляются через несколько недель жизни. У ребенка начинается желтуха, рвота, потеря аппетита. Со временем развиваются тяжелые патологии печени, замедляется умственное и физическое развитие, ухудшается зрение. Эта врожденная патология опасна, при этом встречается достаточно редко. Распространенность — 1 случай из 30 тысяч.
Болезни страшные, неизлечимые, но к счастью редкие. С ними вполне можно жить, главно как можно скорее узнать о них и начать лечение.
🔬Когда приходят результаты.
Готовится анализ в Химках месяц (в Москве на это уйдёт неделя — об этом я узнала уже потом после того как перевела ребёнка в московскую поликлинику).
Вернее не совсем так. Анализы Москвы передают в Морозовскую больницу. Анализы Московской области в Монииак. Почему такая разница в сроках 🤷🏼♀️ Кто знает…
А вот тут вот начинается все самое интересное.
Если все хорошо… то вам просто не звонят и через месяц вы со спокойной душой забываете об этом анализе, проводя все дни в заботах о новорожденном, ежеминутно меняя ползунки/соски/пеленки.
Если же все плохо, приходит звонок…
🔬Наша история…
Так как я знать не знала о каком-то там послеродовом скрининге (не в первый раз ни во второй в роддоме ни словом о нем не обмолвились) и о том, что важно его проводить в первые дни после родов, то я записала ребёнка к медсестре на 9 сутки после рождения 27 декабря.
Дело было перед Новым годом, одна беготня, плюс это был, кажется, последний день работы поликлиники перед праздниками.
Сдав анализ, в новогодней суете о скрининге я и не вспоминала. Да и чего переживать? Внешне ребёнок здоровый, упитанный, без видимых проявлений болезни.
Я была уверена — это рядовой анализ крови. Ведь на выявление генетических аномалий проводят три (!!!) перинатальных скрининга. Что может быть не так с крохой?
5 января к нам пришла патронажная медсестра проверить пупок у дочки, который наотрез отказывался заживать. Между делом спросила ещё раз нашу фамилию: «Кажется пришёл ответ по вашему скринингу, сейчас позвоню и уточню».
Быстро узнав по телефону, что действительно это наши результаты, медсестра сделала худшее что могла: начала меня заранее утешать.
По началу была одна из самых страшных фраз: «Мама, не волнуйтесь! Ничего страшного даже если ребёнок болеет.»
Мол пришёл скрининг, результаты выше нормы, не исключена ошибка. На сколько именно выше врач пожала плечами. Мне показалось в тот момент, что она в принципе не знает цифры.
На мой вопрос «что/как/куда бежать» она мне просто посоветовала через несколько дней как откроется лаборатория пересдать кровь. Что именно выявил скрининг, поначалу врач отказывалась говорить и только уходя созналась: галактоземия.
Тут же начались хождения по мукам по сайтам посвящённым данной проблеме, поиски отзывов что за болезнь, может ли быть ложноположительный результат скрининга, как жить дальше если ребёнок болеет.
Самое страшное в этой ситуации то, что при данном заболевании грудное, да и вообще любое другое молоко, является ядом для новорожденного, попутно разрушая печень, глаза, нервную систему.
Весь ужас подкреплялся тем, что в новогодние праздники было все закрыто, а нужно было срочно решать кормить ли ребёнка и дальше молоком или срочно искать альтернативу грудному вскармливанию.
Проштудировав весь интернет, мамские форумы (заболевание очень редкое, отзывов мало), у меня появилась надежда. Оказалось, что бывают случаи, когда анализ может быть ложноположительным. Ложным анализ может быть из-за того, что ребёнок поел перед сдачей крови. Меня это мало успокоило, так как мы сдавали кровь через 2,5 часа после кормления, прошло не мало времени. На свой страх и риск грудное решено было сохранить, но строго наблюдать за ребёнком, что бы не было рвоты, ухудшения самочувствия..
Заморив ребенка голодом (последний приём пищи был за 4-4,5 часа до анализа), 7 января повторно сдали кровь.
Оставалось сидеть, мучительно ждать результаты.
14 января произошло страшное. Раздался звонок из поликлиники и нас пригласили на очередное подтверждение страшного диагноза, попросили повторно слать кровь. В этот момент я думала, что поседела.
Что за болезнь выявил скрининг, какой титр да и какой по счету это анализ на другом конце трубки не знали. Я давно привыкла с медицине Подмосковья, но это перебор. Оказалось, что одна из медсестёр 14ого вышла на работу после новогодних праздников, вдруг вспомнила про наш ещё первый плохой анализ и дала задание о нем сообщить. На том конце трубки очень удивились, что мы у них же в поликлинике 7 января уже все пересдали.
Мне не понятно, почему о том, что у нас плохие анализы сообщают с такой задержкой: 5 числа о плохом результате нам на дому рассказала медсестра, которую мы вызвали совершенно по другому вопросу и то только потому, что загноился пупок, а только 14 нам официально сообщили о плохом анализе. Получается потеряны 9 таких важных дней когда счёт идёт на минуты. Ведь если ребёнок болен, нужно срочно проходить лечение и отменять грудное вскармливание.
Напомню
Классическая галактоземия часто носит жизнеугрожающий характер. Тяжёлые формы заканчиваются летально в первые недели жизни, при затяжном течении на первый план могут выступать явления хронической недостаточности печени или поражения центральной нервной системы.
Всего-то для того, что бы ребёнок не угасал и жил дальше при галактоземии нужно убрать молоко, а мама этого может не знать, ежедневно кормя ребёнка «ядом».
С одной стороны я выдохнула — «плохой результат» оказался все тем же первым анализом. Результатов повторного пока не было…
При повторной сдаче крови медсестра, видя мои заплаканные глаза, дала мне листок с номером телефона лаборатории, куда попадают анализы малышей из московский области.
Уж не знаю как я прожила оставшиеся дни. Ведь каждый раз когда я кормила ребёнка грудью, закрадывался червяк: а что если вместо пользы я травлю ребёнка молоком, попутно разрушая внутренние органы…
Скрепя сердце спустя 3,5 недели после повторной сдачи анализов набрала заветный номер и назвала фамилию ребёнка. Ура! Наш диагноз не подтвердился! Первый анализ при норме титра в 7 единиц показал цифру 8, а повторный 2.

И хотя я внутри приготовилась к худшему, радости на было предела. Теперь я могу уверенно заявить: если вы так же как и мы получили плохой результат, не отчаивайтесь, вполне вероятен ложноположительный результат.
Просмотрев весь интернет на тему галактоземии могу сообщить, что:
Если ребёнок упитан, ест, не отказывается от еды- скорее всего он не болен.
Если ребёнок все же болен, то у галактоземии есть две стадии: активная и пассивная. Активную должны диагностировать ещё в роддоме — уж больно на лицо клиническая картина с непрекращающейся рвотой, стремительным похудением и тд.
С пассивной формой можно жить и радоваться — всего лишь исключить из рациона любые молочные продукты.
Риторические вопросы к нашей медицине.
Ставлю скринингу лишь 3 звезды, так как у меня есть несколько (скорее всего риторических) вопросов к нашей медицине:
* Почему не объясняют в роддоме заранее о важности данного анализа, о его сроках и как к нему готовиться?
* Почему цепочка плохой результат — поликлиника — мама такая длинная? Почему из лаборатории не звонят маме? Официально о первом плохом анализе мне сообщили лишь спустя 9 дней после получения поликлиникой результатов. Минута промедления в случае болезни ребёнка грозит его здоровью или даже жизни (при активной стадии галактоземии ребёнок может сгореть за месяц).
* Почему анализ в Московской области делают так долго? Через дорогу (не утрирую), в Москве делают за неделю, а Подмосковье ждать приходится месяцами (на проведение анализа и его подтверждение уходит по месяцу).
ИТОГ.
Конечно, я за проведение такого скрининга. О нем нужно рассказывать, рассказывать и рассказывать. И желательно проводить в роддоме.
Мамочки, запомните, что бы избежать ложноположительных результатов, сдавайте кровь натощак, через 4-5 часов после кормления.
Если вы получили первый плохой результат, шанс, что он ошибочный, определенно есть!
Ели есть вопросы, пишите мне, обязательно отвечу!
Будьте здоровы!
Спасибо за внимание.
Надеюсь мой отзыв был вам полезным.
Заходите в гости!
########### ДОПОЛНЕНИЕ ##########
У знакомой родился малыш. Взяли анализ из пяточки в роддоме. Спустя 2 недели — звонок. Подозрение на андрогенитальный синдром (агс). Немного завышены результаты.
Пересдала в поликлинике (по месту прописки) второй раз натощак (не ел 3 часа). Через 2,5 недели позвонила сама в МОНИИАГ, результат отрицательный.
Девочки, если ставят диагноз или пришёл плохой результат из роддома, пересдаём кровь и самое главное не отчаиваемся!
Здоровья всем малышам!
irecommend.ru
Скрининг новорожденных («пяточный тест») | Kukuzya.ru
Когда проводят скрининг новорожденных?
Для проведения скрининга берут образец крови из пятки новорожденного ребенка через 3 часа после кормления:
При выписке из роддома ранее 4 суток маме новорожденного малыша выдают заполненный бланк для взятия крови, а в обменной карте ставят пометку «кровь на скрининг не взята!». В этом случае взятие крови на скрининг в обязательном порядке проводится в поликлинике по месту жительства при первом патронаже.
В случаях взятия крови в более ранние сроки (на 1–2-й день жизни ребенка) возможны ложноположительные результаты.
Данные о проведенном неонатальном скрининге вносятся в карту развития новорожденного и в выписной эпикриз.
Как берут кровь на скрининг?
Забор образцов крови
Забор образцов крови осуществляется на специальный фильтровальный бумажный тест-бланк. Перед забором образца крови пяточку малыша протирают стерильной салфеткой, смоченной 70-градусным спиртом. Далее, после прокола кожи приблизительно на глубину 1-2 мм, медсестра мягко надавливает на пятку новорожденного и прикладывает к кружкам тест-бланка, которые пропитываются кровью полностью и насквозь. Всего таких кружков должно быть не менее 5 по количеству определяемых заболеваний.
На какие заболевания проводится скрининг новорожденных?
В рамках приоритетного национального проекта «Здоровье» и во исполнение приказа Минздравсоцразвития РФ от 22.03.2006 №185 «О массовом обследовании новорожденных детей на наследственные заболевания» скрининг новорожденных проводится на 5 наследственных заболеваний:
Адреногенитальный синдром (врождённая гиперплазия коры надпочечников) — это заболевание приводит к нарушению развития половых органов мальчиков и девочек и в тяжелых случаях может обусловить потерю соли почками и явиться причиной смерти. Поздняя диагностика, несвоевременное и некорректное лечение приводят к тяжелым последствиям: гибели ребенка от сольтеряющих кризов, нарушениям роста и полового созревания, бесплодию. В случае получения положительного результата (повышения уровня 17-гидроксипрогестерона) ребенок немедленно вызывается для обследования эндокринологом или неонатологами в стационаре. В идеале обследование ребенка должно быть начато не позднее 14 дня его жизни (для доношенного ребенка).
Галактоземия – заболевание, заключающиеся в нехватке ферментов для переработки галактозы, присутствующей в молоке, в глюкозу. При данном заболевании галактоза, накапливаясь в организме, поражает печень, головной мозг, глаза и другие органы. Лечение заключается в соблюдении специальной диеты, при которой из рациона ребенка полностью исключаются молоко и молочные продукты, ребенка переводят на вскармливание безлактозными смесями. Диагноз ставится при повышении галактозы в крови ребенка.
Врожденный гипотиреоз — одно из наиболее часто встречающихся врожденных заболеваний щитовидной железы у детей. В основе заболевания лежит полная или частичная недостаточность тиреоидных гормонов, приводящая к задержке развития всех органов и систем. В первую очередь от недостатка гормонов у новорожденного ребенка страдает центральная нервная система. Основная цель скрининга на врожденный гипотиреоз — как можно раньше выявить всех новорожденных детей с повышенным уровнем ТТГ в крови. Врожденный гипотиреоз — заболевание, при котором своевременно начатое лечение предотвращает развитие умственной отсталости у ребенка.
Муковисцидоз — заболевание, приводящее к системному нарушению функции экзокринных желез (поджелудочной, потовых, сальных) и сопровождающееся нарушением работы пищеварительной (цирроз печени) и дыхательной систем (бронхиты, пневмонии), а также нарушением роста и развития ребенка. Это происходит из-за того, что слизь и секрет, вырабатываемые клетками легких, поджелудочной железы и других органов, становятся густыми и вязкими, что может привести к тяжелым нарушениям функции этих органов. Диагноз ставится при повышении в крови иммунореактивного трипсина.
Фенилкетонурия – заболевание, заключающиеся в отсутствии или снижении активности фермента, расщепляющего аминокислоту фенилаланин. Опасно это заболевание накоплением фенилаланина в крови, что в свою очередь может привести к неврологическим нарушениям, поражению головного мозга, умственной отсталости. Так как фенилаланин находится во всех пищевых продуктах, содержащих белок, лечение сводится главным образом к специальной диете — полное ограничение продуктов, содержащих белок — мясные, рыбные, молочные продукты и др. Таким деткам бесплатно выделяются специализированные продукты лечебного питания без фенилаланина по рецептам врача в рамках оказании дополнительной медицинской помощи.
Где и когда можно узнать о результатах скрининга новорождённого?
Исследование образцов крови проводится в медико-генетической консультации (центре) в срок до 10 дней после забора образца крови.
Родителям сообщают о результатах только если обнаружат отклонение от нормы биохимических показателей. При повышенных показателях в крови назначается повторное обследование новорожденного ребенка. Кровь берется на чистый бланк и на бланке обязательно указывается пометка «повтор на АТС», или «повтор на ФКУ», или «повтор на галактоземию», или «повтор на муковисцидоз», или «повтор на ВГ». Бланк в течение 48 часов доставляется центр неонатального скрининга.
© Copyright: kukuzya.ru
www.kukuzya.ru
Проведение неонатального скрининга новорожденных в роддоме на наследственные заболевания: анализ крови из пяточки
Появившегося на свет малыша в роддоме внимательно осматривают врачи. Его обследуют с ног до головы. Педиатры проверяют строение носа, ушей и конечностей, оценивают состояние кожи, изучают позвоночник. После проверки физического состояния следующим этапом является обследование нервной системы и мышечного тонуса. При необходимости делается УЗИ.
Через несколько дней в медицинском учреждении проводят скрининг новорожденного. У малыша берут кровь на генетику, однако мало кто из родителей догадывается, зачем проводят такое исследование.
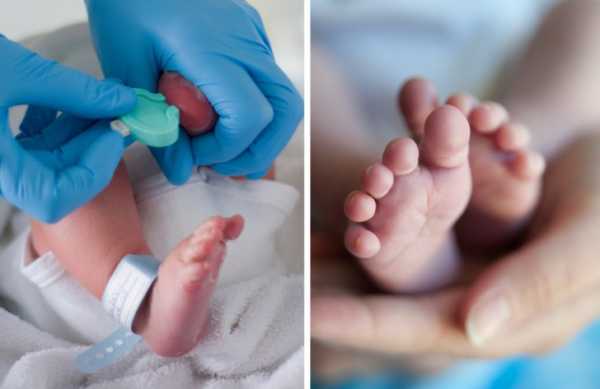
Что такое скрининг-тест детей и что он включает?
Мамы малышей часто переживают по поводу странной, на их взгляд, процедуры – зачем брать кровь из пятки? Скрининг новорожденных проводится с целью выявления врожденных заболеваний, которые не всегда проявляются сразу после рождения, но поддаются лечению на самых ранних стадиях. Несколько капель биоматериала помогают специалистам выявить предрасположенность младенца к:
- гипотиреозу;
- фенилкетонурии;
- муковисцидозу;
- галактоземии и другим заболеваниям.
В неонатальный скрининг новорожденных включены сразу два исследования. Первое позволяет определить количество ТТГ (специфического тиреотропного гормона) в крови. Если это значение выше нормы, вероятно, ребенок унаследовал гипотиреоз.
Второе исследование направлено на поиски фенилаланина. Присутствие его в большом количестве – это один из признаков фенилкетонурии.
“Пяточный тест” – что это такое?
Взять кровь из вены у крохотного существа, недавно появившегося на свет, не всегда получается с первого раза. Медсестры могут долго колоть кроху иголкой в поисках подходящего сосуда. Брать биологический материал из пальчика тоже не всегда целесообразно – нужное количество собрать не удастся. А вот кровь из пятки всегда получается взять в достаточном объеме.
Вся суть анализа на генетику кроется в получении биологического материала и дальнейшего нанесения его на специальные бланки. Затем врач делает отметку в детской карте, а биоматериал отправляется для анализа в лабораторию.
Когда женщина по каким-либо причинам рожает вне стен родильного отделения, тогда ребенок не получает должной медицинской помощи и никакие обследования ему не проводятся. Такие мамы подвергают риску своего малыша. Нужно обязательно показать ребенка специалистам, сдать все анализы и сделать УЗИ.
Процедура проведения неонатального скрининга
Неонатальный скрининг проводят всем новорожденным детям. Экспресс-анализ способен указать на патологии со стороны иммунной системы и обмена веществ. Ценность данного обследования состоит в том, что имеющиеся аномалии обнаруживаются еще до того, как проявляются первые симптомы тяжелых заболеваний.
Врожденные болезни приводят к задержке развития детей. Правильное, вовремя начатое лечение позволяет избежать всех неприятных последствий.
Если результаты экспресс-анализа положительные, то лечащий врач никогда не будет ставить диагноз на основании единожды проведенного пяточного скрининга. Чтобы диагностировать болезнь, необходимо использовать другие, более информативные методы.
Крайне редко родителей не уведомляют о наличии заболевания, а у ребенка вскоре проявляются симптомы болезни. Все дело в ложноотрицательном результате неонатального экспресс-анализа.
Как и когда берут кровь?
Для взятия крови у новорожденного из пятки медперсонал должен соблюсти основные правила. Процедуру назначают детям, кормление которых производилось 3 часа назад. Кровь берут у 4-дневных малышей, появившихся на свет в срок и без каких-либо серьезных патологий.
Недоношенным малюткам процедуру проводят на 7 сутки или в течение второй недели жизни. Если брать кровь на анализ раньше, то результаты генетического скрининга будут недостоверными, их придется перепроверить.
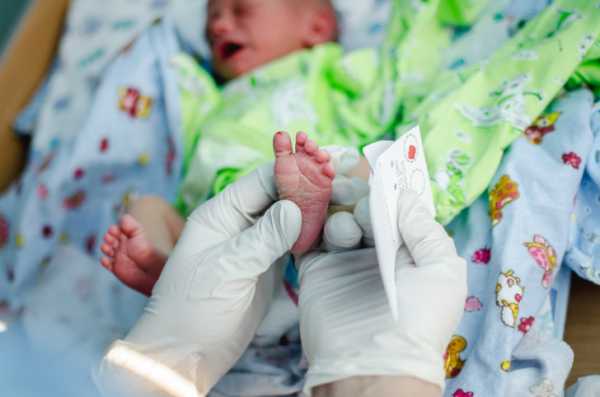
Прежде чем приступить к процедуре, медсестра обрабатывает пяточку ребенка спиртовым раствором. Затем на коже делают прокол глубиной 1-2 мм. Легкими надавливающими движениями на пятку процедурная сестра старается собрать нужное количество крови. Затем биоматериал переносится на 5 бланков, каждый из которых способен выявить конкретное заболевание.
Как проводят анализ?
Тестовые бланки пропитаны реактивом. Попавшая на тест кровь окрашивает его в соответствующий цвет. Медсестре после процедуры необходимо указать в специальной форме данные маленького пациента: рост, вес, дату рождения и пр. Далее бланки передаются в лабораторию. На проведение масс-спектрометрии уходит не больше 10 дней, после чего родители могут узнать результаты неонатального скрининга.
Какие врожденные заболевания можно выявить?
В России с помощью экспресс-анализа у новорожденных детей могут выявить гипотиреоз, муковисцидоз, галактоземию, адреногенитальный синдром и другие заболевания (см. также: врожденный гипотиреоз у новорожденных детей). Как только дополнительные исследования, проведенные на основании положительного результата скрининга, позволят установить точный диагноз, назначается соответствующее лечение.

Фенилкетонурия
Фенилкетонурия относится к достаточно тяжелым и в то же время редко встречающимся заболеваниям. В организме ребенка, страдающего врожденным недугом, нарушается выработка фермента, ответственного за разрушение фенилаланина. Вредные продукты распада начинают накапливаться в крови. Поражаются ЦНС и головной мозг. Нередко у таких деток возникают судороги.
По статистике, фенилкетонурией страдает 1 человек из 15000. Чтобы снизить риски развития осложнений, человеку предстоит в течение всей жизни придерживаться особой диеты, исключающей продукты, содержащие финилаланин.
Муковисцидоз
Муковисцидоз с помощью неонатального скрининга удается диагностировать у одного ребенка из 2000–3000 появившихся на свет. При таком заболевании у человека в легких и ЖКТ вырабатывается секрет слишком густой консистенции.
Врожденный недуг приводит к закупорке протоков, работа всех выделяющих секрет органов нарушается. Больше всего страдают печень, поджелудочная железа и легкие. Родители, зная о проблеме, могут вовремя начать лечение. Если ребенок с рождения будет получать соответствующую терапию, тогда у него есть все шансы на счастливое будущее.

Галактоземия
Симптомы галактоземии проявляются у ребенка не сразу, долгое время состояние здоровья малыша не вызывает никаких подозрений у родителей. Однако нехватка фермента, отвечающего за расщепление галатозы, приводит к появлению белка в моче и отекам. У ребенка пропадает аппетит, часто возникает рвота.
Данное наследственное заболевание встречается редко. Проводимые в роддомах генетические тесты выявляют 1 больного галактоземией ребенка из 13000 родившихся. Если не приступить к лечению, из-за галактоземии начнет страдать печень и испортится зрение. Больные дети часто отстают в развитии. Лечение включает в себя отказ от пищи, содержащей лактозу.
Гипотиреоз
Согласно статистике, из 5000 обследованных новорожденных, лишь у 1 ребенка диагностируют гипотериоз. Щитовидная железа выделяет недостаточное количество гормонов, из-за этого страдают все жизненно важные органы. Ребенок начинает отставать в развитии, его интеллектуальные способности снижаются.
Неонатальный скрининг позволяет обнаружить превышение ТТГ в крови. Вовремя начатое лечение помогает детям естественно развиваться. Умственная отсталость у них не прогрессирует.
Адреногенитальный синдром
Группа различных генетических заболеваний, связанных с нарушением выработки кортизола, объединена в один синдром – адреногенитальный. У больного ребенка из-за патологии надпочечников замедляется половое развитие, страдают почки и сердечно-сосудистая система. Нередки случаи летального исхода.
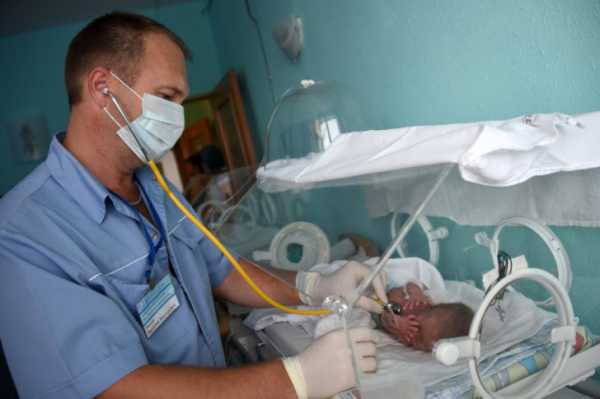
Лишь у одного ребенка из 15000 диагностируется это тяжелое заболевание. Человеку с адреногенитальным синдромом приходится всю жизнь принимать гормональные препараты.
Другие заболевания, на которые проводится анализ
Около 500 различных болезней приводят к нарушению обмена веществ в организме. В развитых странах, проводя скрининг новорожденных в роддоме, специалисты могут диагностировать разное количество наследственных заболеваний. В Германии кровь новорожденных тестируют на 14 тест-бланках. В США у детей могут выявить одно из 40 исследуемых недугов.
В России выделяют 5 самых тяжелых наследственных болезней. Их-то и пытаются обнаружить при помощи генетического исследования. Когда малыш рождается раньше срока или входит в группу риска, тогда проводят диагностику по 16 заболеваниям.
Сколько времени делают тест и в каких случаях его назначают повторно?
Анализ скрининга занимает в среднем 10 дней. Иногда специалистам для изучения биоматериала может потребоваться 21 день. При отрицательном результате родители не уведомляются, результаты скрининга заносятся в медицинскую карту ребенка.
Если анализ положительный, мама информируется сразу же. Лечащий врач порекомендует сдать повторный анализ. Нередки случаи, когда скрининг указывает на наличие муковисцидоза, но впоследствии этот диагноз опровергается.
Можно ли отказаться от анализа?
Когда ребенок рождается недоношенным или входит в группу риска, то кровь из пяточки берется в обязательном порядке. Однако у матери есть право отказаться от процедуры.
Для этого она должна подписать официальный документ об отказе от скрининга новорожденного. Подписанный документ вклеивается в карту малыша. Если родители отказались от процедуры, но не заверили свой отказ документально, тогда медработники будут неоднократно посещать семью с той целью, чтобы еще раз убедить их провести диагностику младенцу.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
vseprorebenka.ru
Неонатальный скрининг для новорожденных: для чего он нужен?
Малыш буквально только появился на свет, а доктора говорят, что нужен неонатальный скрининг. Молодых мам, которые об этом не слышали, может пугать какие-то манипуляции с ребенком. Если говорить, что все будет хорошо и это важно для малыша, маму вряд ли это успокоит. Нужно просто объяснить, как и для чего делают неонатальный скрининг новорожденных. Об этом я расскажу в этой статье.
Для чего нужен неонатальный скрининг новорожденным
Неонатальный скрининг (НС) новорожденных, входит в список обязательных обследований в родильном доме. Его могут проводить, только после того, как родители дают на него согласие. Без этого никак. Для чего он нужен и почему не стоит отказываться от обследования?
- Неонатальный скрининг позволяет узнать, есть ли у новорожденного наследственные недуги. Сюда относится: адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию. Не буду тратить время читателей «Imom.me», рассказывая как они проявляются, облегчаются и лечатся. Предупрежу, что все они опасны для жизни малыша.
- НС позволяет узнать, есть ли угроза, еще на ранних стадиях. Это дает возможность приступить к лечению вовремя, приступить к профилактике инвалидности. Исследование помогает предотвратить прогрессирование заболеваний и развития тяжелых осложнений. Благодаря неонатальному скринингу новорожденных снижается летальный исход из-за наследственных заболеваний.
Это весомые причины для мамы и папы дать согласие на НС.
Как проводят обследование. Когда оглашают результаты
У малыша из пятки берут образец крови. Если ребенок доношенный, то это делают на 4 день жизни. В случае недоношенности, то на 7 день. Забор крови проводят на специальные фильтровальные бумажные тест-бланки. После этого их отправляют в медико-генетический центр, в котором специалисты проводят исследование. На это уходит не более 10 дней с того дня, как у малыша взяли образец крови.
Не стоит переживать, если вам ничего не сообщают. Обычно о результатах говорят, если обнаружено наследственное заболевание у новорожденного. Если прошел месяц, а вам так ничего и не сказали, значит все хорошо.
В случае, если обследование дало положительный результат, то это не во всех случаях означает, что ребенок действительно болен. Доктор выдаст родителям направление на дополнительное обследование у соответствующего специалиста.
Сегодня часто мам с новорожденным выписывают уже на 3 день из роддома. Если вас рано выписали, а неонатальный скрининг не сделали, то обязательно скажите об этом педиатру. Как правило, в выписке должен быть обозначен этот момент, но все же лучше удостовериться.
Теперь вы знаете как делают неонатальный скрининг у новорожденных и для чего он нужен. Надеюсь эта информация поможет вам в выборе «давать ли согласие».
imom.me
Скрининг новорожденных. Неонатальный скрининг :: SYL.ru
Скринингом новорожденных называется распространенное генетическое тестирование, входящее в программу национального здравоохранения. Этот анализ позволяет выявить наличие расстройств у новорожденных. Нередко подобные расстройства перетекают в длительные проблемы со здоровьем.
Зачем проводится данный анализ
Проводя скрининг новорожденных, врачи анализируют кровь и определяют, есть ли в ней аномальные генные продукты. Также проверяют, не отсутствуют ли нормальные белки.
Раньше врачи проводили генетический скрининг новорожденных с целью выявления только тех нарушений, которые могли бы привести к умственной отсталости. Сейчас же в большинстве стран врачи скринингом проверяют 21 заболевание, у некоторых государств эта цифра достигает и даже превышает список в 30 болезней. Исследования выявляют проблемы, которые могут привести не только к умственной отсталости, но и к возникновению инфекционных заболеваний, проблем с сердцем, потере слуха и даже к преждевременной смерти ребенка.

Скрининг новорожденных бывает двух видов: неонатальным и аудиологическим.
Неонатальный скрининг
Государственная медицинская система обследует здоровье каждого родившегося малыша. Неонатальный скрининг новорожденных направлен на выявление у него серьезных генетических заболеваний.
Во время данного скрининга младенца проверяют на множество распространенных болезней, которые встречаются в раннем возрасте. Вовремя обнаруженное заболевание дает высокую вероятность полного выздоровления. В иных случаях велик риск развития серьезных осложнений.

Симптомы многих болезней часто до определенного возраста не проявляются, но само заболевание может присутствовать. Выявить его без лабораторного исследования невозможно. Поэтому важно проводить скрининг новорожденных.
Как делают анализ
Абсолютное большинство молодых мам предпочитают рожать в роддоме. Врачи обследуют ребенка и наблюдают за его состоянием с момента появления на свет. Скрининг новорожденных в роддоме берут на четвертые сутки в том случае, если ребенок рождается доношенным. Если же малыш появился недоношенным, анализ будет взят только по истечении семи суток.
В случае когда роженица предпочла не обращаться в роддом, анализ возьмут в местной детской поликлинике. Еще можно сделать скрининг новорожденных на дому. Для этого следует пригласить медсестру, которая и проведет процедуру.
Осуществление процесса
Анализ практически не доставляет малышу неудобств, берется он следующим образом:
- В пяточке младенца делается небольшой прокол, из которого берется несколько капель крови.
- Кровь наносится на тест-бланк.
- Бланк отправляется в лабораторию на исследование.

Большинство рожениц даже не знают о том, что у их ребенка был взят скрининг. Врачи предпочитают не сообщать об этой процедуре, и молодые мамы потом спокойно едут домой со своими детками. Процедура не опасна для малышей. Тем не менее, проводить анализ следует обязательно. Скрининг новорожденных на наследственные заболевания показывает, что они есть у 1% детей.
Перечень проверяемых недугов
В России скрининг проводится на выявление нескольких тяжелых болезней:
- Врожденный гипотиреоз. Иногда детки рождаются с недостаточным выделением гормонов щитовидной железы. Это отклонение приводит к задержке развития не только физического, но и психического. Вовремя назначенное лечение позволяет ребенку получать все требуемые гормоны в нужном количестве. Полноценная работа железы ведет к восстановлению и роста крохи, и его интеллектуального развития.
- Фенилкетонурия. Эта болезнь характеризуется нарушением обмена веществ. У малыша страдает головной мозг, вследствие чего развиваются неврологические нарушения, и довольно серьезные. Отмечается развитие умственной отсталости. Если врач выявляет у ребенка данное заболевание, то прописывает ему особую продолжительную диету. Если родители строго соблюдают все предписания доктора, развитие малыша нормализуется.
- Муковисцидоз. Иначе эту болезнь именуют кистозным фиброзом. Известное наследственное заболевание, которое приводит к тяжелым нарушениям работы как пищеварительной, так и дыхательной системы малыша. Также врачи отмечают отклонения в росте крохи. Скрининг новорожденных позволяет вовремя выявить данное заболевание. Грамотное лечение снижает риск появления осложнений болезни у малыша.
- Адреногенитальный синдром. Это заболевание говорит о том, что у ребенка кора надпочечников вырабатывает слишком много андрогенных гормонов. Отсутствие лечения этой болезни приводит к тому, что у малыша идет активное половое развитие. При этом растет он медленно. В будущем эта болезнь с большой долей вероятности гарантирует бесплодие. Борьба с данным заболеванием направлена на поступление в организм малыша нужных гормонов, которые обеспечивают нормализацию развития и блокируют болезнь.
- Галактоземия. Эта болезнь характеризуется тем, что малышу нельзя пить молоко. Употребление молочных продуктов ведет к развитию серьезных поражений печени, так же сильно страдают центральная нервная система и глазной хрусталик. Если проведен скрининг новорожденных, результаты которого показали наличие галактоземии, врачи прописывают малышу безмолочную диету. В большинстве случаев ее следует сопровождать специальными лекарствами. Вылечить болезнь можно, но ребенку потом всю жизнь следует избегать молочных продуктов. Галактоземию не следует путать с непереносимостью лактозы – это различные заболевания.
Результаты анализа
В случае если неонатальный скрининг новорожденных не показал наличия каких-либо наследственных заболеваний, родителей о нем не информируют. Ребенок здоров, а значит, может отправляться домой.

В случае когда малыш оказался в группе риска по какому-либо из проверяемых заболеваний, родителей приглашают на дополнительную сдачу анализов. При подтверждении диагноза одного из родителей и ребенка врачи отправляют на консультацию к генетику. Доктора обследуют малыша и рассказывают о необходимости соблюдения профилактических мер, которые помогут избежать развития опасного заболевания. При необходимости малышу также назначается и требуемое лечение.
Звонок от врачей с просьбой о пересдаче анализа вовсе не означает, что ребенка ждет тяжелая жизнь. Всегда следует верить в лучшее. Болезнь легче предотвратить, чем лечить. Тем более, когда речь идет об опасных генетических заболеваниях. Вовремя принятые профилактические меры обеспечат малышу полноценное развитие.
Аудиологический скрининг
При появлении малыша на свет сложно сказать, все ли в порядке будет у него со слухом и речью. Тенденция последних десятилетий показывает, что младенцы все чаще сталкиваются с данной проблемой.

Чем раньше она выявлена, тем легче исправить ситуацию. Лечение данного недуга в дальнейшем может стать практически невозможным. Если в раннем младенчестве не удалось выявить нарушение слуха, в дальнейшем ребенок может стать глухим, а значит, станет инвалидом.
К счастью, существует метод определения нарушения слуха. Он очень эффективен. Это аудиологический скрининг новорожденных.
Особенность анализа
Уникальная система была разработана и применена в России. Медицинский центр аудиологии и слухопротезирования сумел создать систему, которая позволяет выявить причину возникновения проблем со слухом уже у новорожденных. Уникальная разработка профессиональных ученых даже внесена в книгу Государственной отчетности Российской Федерации.
Преимуществ у данного анализа много, но есть и проблемы. Не каждый новорожденный ребенок может пройти аудиологический скрининг. Пусть прогресс и не стоит на месте, тем не менее, есть много нюансов, не позволяющих проводить данный метод повсеместно.
Проблемы с проведением анализа
Если новорожденный ребенок не попал в группу риска, его не будут проверять. Хотя риск развития паралича слуха имеется у каждого. Когда у ребенка обнаруживаются нарушения со слухом, его, скорее всего, направят в реабилитационный центр, где будет оказана первая помощь.
Проводить подобные мероприятия в России сложно. Правительство страны пытается обеспечить все больницы необходимой системой, но этот процесс слишком затратен. На данный момент приборы для проведения скрининга есть лишь в нескольких больницах, расположенных в четырех регионах страны. Только там можно делать аудиологический скрининг новорожденных. Результаты позволяют обнаруживать слуховые поражения в раннем возрасте.
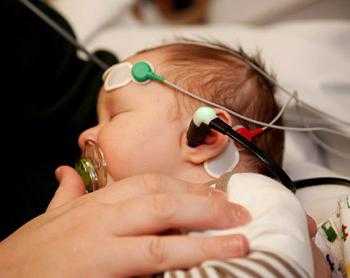
Когда у ребенка до года фиксируются нарушения с речью либо имеются проблемы с психологическим развитием, врачи направляют семью в один из центров, чтобы провести скрининг. Таким образом, можно избежать нежелательных для здоровья последствий и если не вылечить слух полностью, то избежать его потери.
Проводится аудиологический скрининг новорожденных в роддоме, который оснащен необходимой для этого техникой. Но, к сожалению, она есть далеко не во всех больницах. Проведение этого анализа тяжело осуществить.
Решить данную проблему можно в том случае, если оборудование будет разрабатываться не зарубежными фирмами, а отечественными.
В заключение
Большинство молодых мам не подозревают о такой процедуре, как скрининг новорожденных. Как проводится анализ, что при этом определяется, для чего он нужен – для многих остается неизвестным. И это хорошо. Значит, у малыша не обнаружили серьезных генетических заболеваний, которые сделают его жизнь сложнее.

Скрининг позволяет вовремя обнаружить отклонения и предпринять все меры, чтобы малыш рос здоровым и счастливым.
www.syl.ru

Добавить комментарий