хофитол для новорожденных — 25 рекомендаций на Babyblog.ru
О здоровье своего ребеночка любящая мама начинает заботиться еще в период беременности, а в самой идеальной ситуации — и того раньше. Затем она очень требовательно относится к выбору продуктов для своего рациона во время грудного вскармливания, а когда кроха начинает знакомиться с взрослой пищи, то еще более придирчиво — к продуктам для приготовления детских блюд.
В начале введения прикорма меню малыша должно быть как менее разнообразным, но с каждым месяцем в нем будут появляться все новые продукты. А как иначе: растущий организм нуждается в большом спектре питательных веществ, которые он способен почерпнуть из продуктового разнообразия.
В определенный момент мама непременно подумает о рыбе: продукт совершенно уникальный, и никакой другой не может заменить его по своим свойствам и составу. Но как же знать, какую рыбу давать ребенку?
Первое, что вы должны принять к сведению: любая рыба должна вводиться в детский рацион предельно осторожно.
Рыба для детей: польза и вред
Рыба на самом деле способна обеспечить организм большим множеством полезных веществ. Главным образом, это фосфор и кальций, необходимые для роста и укрепления костной системы, а также йод, в котором так нуждается щитовидная железа ребенка и который содержится в очень небольшом числе других продуктов. Кроме этих элементов есть в рыбе и другие: железо, цинк, магний, медь, бром, фтор.
Рыба богата также витаминами: А, комплекс витаминов В, Е, D.
Высокую биологическую ценность составляет рыбный белок, прекрасно усвояемый человеческим организмом, а также полиненасыщенные омега-кислоты, в которых ребенок и любой взрослый человек испытывает особенную потребность: они в нашем организме не вырабатываются, но учувствуют во множестве жизненно-важных процессов. Жирные омега-кислоты из тушки рыб наиболее ценны, но они в изобилии содержатся только в жирных сортах океанических и морских рыб.
Неоспоримым преимуществом рыбы является ее хорошая усвояемость: она легко переваривается желудком, не вызывая никаких нежелательных процессов в ЖКТ. Мамочек также радует, что из рыбы можно приготовить большое множество вкусных полезных блюд для детишек: рагу, суфле, тефтели, котлетки, запеканки…
Мамочек также радует, что из рыбы можно приготовить большое множество вкусных полезных блюд для детишек: рагу, суфле, тефтели, котлетки, запеканки…
Однако не лишена рыбка и недостатков. И самый большой из них — высочайшая аллергенность. Как и ряд других морепродуктов, рыба может вызывать аллергические реакции в детском организме. Если она содержит мелкие косточки, то также представляет реальную угрозу. И что самое важное: найти хорошую качественную рыбу у нас очень непросто, о чем немного ниже.
Какую рыбу выбрать для ребенка?
Самой ценной с точки зрения состава является жирная океаническая или морская рыба — семга, лосось, норвежская сельдь, тунец. Такую непременно нужно включать в рацион всей семьи, но детям данные сорта рыб можно давать после трех лет: для желудка они тяжеловаты.
Если ребенок еще мал, то лучше выбирать для него нежирные или (для детей после года) маложирные сорта рыб. Подойдет хек, минтай, форель, треска, сом, судак, салака, камбала, окунь, навагаЧитайте также :
Я бы не стала давать маленькому ребенку очень костлявую рыбу — с большим количеством мелких косточек. Даже после неоднократного перемалывания тушек на фарш многие косточки остаются достаточно длинными, чтобы застрять в горлышке или повредить слизистую.
Даже после неоднократного перемалывания тушек на фарш многие косточки остаются достаточно длинными, чтобы застрять в горлышке или повредить слизистую.
Теперь несколько слов о покупке рыбы. Если рыба плавала в загрязненном водоеме, то употреблять в пищу ее нельзя — она заражена. Поэтому к речной рыбе я отношусь очень предвзято, ибо нет у нас чистых рек. Живую рыбу покупаю только у частников, которые занимаются ее разведением, и только при условии, что эту рыбу при мне выловили и взвесили.
Не легче и с морскими видами: они попадают к нам по большей части в замороженном виде, из-за чего множество полезных свойств уже утеряно. Более того, в процессе заготовки тушки «накачиваются» всякой гадостью для более длительной сохранности, улучшения внешнего вида и в пути от заготовителя к потребителю могут неоднократно поддаваться размораживанию и повторной заморозке, что и вовсе нехорошо. Поэтому, если вы не уверенны в производителе, то лучше не покупать «подозрительную» рыбу. Конечно, охлажденная рыба более полезна, нежели замороженная.
Некой альтернативой рыбе как источнику полезных веществ может служить рыбий жир для детей. Но с его выбором тоже не все просто: сырье, из которого изготовлен рыбий жир, а также форма препарата имеет решающее значение.
Как и когда вводить рыбу в меню ребенка?
Знакомство крохи с рыбой следует отложить до года. Если он склонен к аллергическим реакциям, то даже в 12 месяцев рыбу вводить еще рано. А если малыш вполне здоров, хорошо переносит остальные продукты, с которыми вы его уже познакомили, и никаких недомоганий со стороны детского организма не наблюдается, то уже с 10 месяцев можно предложить ему продегустировать рыбу.
Она должна быть очищена от косточек, приготовлена на пару или сварена в воде и измельчена. Первый раз дайте ребенку половину чайной ложечки — как и любое другое новое блюдо, лучше сделать это в первой половине дня, и в этот день не давать другого нового продукта. Затем, если никаких реакций со стороны организма не отмечалось, через неделю можно предложить крохе снова пол-ложечки. Постепенно доводите порцию рыбы до 50-70 г, но чаще двух раз в неделю не давайте. Ребенок после года может съедать не более 100 г рыбы в один прием пищи не чаще двух раз в неделю (такого графика следует придерживаться, по меньшей мере, до 3 лет). Причем в этот день лучше не давать ему мясо.
Постепенно доводите порцию рыбы до 50-70 г, но чаще двух раз в неделю не давайте. Ребенок после года может съедать не более 100 г рыбы в один прием пищи не чаще двух раз в неделю (такого графика следует придерживаться, по меньшей мере, до 3 лет). Причем в этот день лучше не давать ему мясо.
Запомните, что икра и рыбные консервы не имеют никакого отношения к детскому питанию, поэтому их нельзя включать в рацион самых маленьких. Разнообразные морские деликатесы, как то мидии или гребешки, также лучше отложить на более старший возраст. А от крабовых палочек следует отказаться вовсе: это рыбные отходы, которые ничего общего с полезным питанием не имеют.
Хофитол новорожденным при желтухе. Необходим и безвреден?
Желтуха новорожденных пугает. Человек еще не успел родится, а с ним уже что-то не так… На самом деле, в 90% случаев это явление абсолютно нормальное, просто издержки перестроения организма в режим новой жизни.
Но нам очень хочется что-то сделать, как-то помочь малышу…. И тут в игру вступает Хофитол — один из самых популярных препаратов. Вашему ребенку тоже его назначил врач? Или посоветовал кто из подруг/родственников?
И тут в игру вступает Хофитол — один из самых популярных препаратов. Вашему ребенку тоже его назначил врач? Или посоветовал кто из подруг/родственников?
В этой статье мы разберем насколько необходим хофитол новорожденным при желтухе, из чего он на самом деле состоит и безопасно ли это?
О препарате
Хофитол — лекарственный препарат, который, по словам производителя, оказывает благоприятное воздействие на работу печени и обладает желчегонным эффектом.
Этот препарат называют природным, потому как получают его из листьев артишока полевого путем вытяжки.
Позиционируется он производителем как абсолютно безопасный и максимально эффективный.
На просторах интернета встречается информация, что это гомеопатический препарат, однако это не так. В противном случае, была бы соответствующая запись в инструкции.
Выпускают этот препарат в виде таблеток, раствора для приема внутрь или раствора для инъекций. Для новорожденных предполагается использование раствора для приема внутрь.
Чтобы предложить вам достоверную информацию, я забрела в аптеку и сфотографировала инструкцию к данному препарату.
Предлагаю вашему вниманию ее содержимое с моими комментариями.
Инструкция
Форма выпуска, состав и упаковка
Раствор для приема внутрь темно-коричневого цвета, непрозрачный, с легким желтоватым осадком; возможно наличие небольшого осадка при хранении.
В 100 мл содержится:
- Густой водный экстракт свежих листьев артишока полевого 20 г.
Вспомогательные вещества:
- Этанол — 2.8 г. Это спирт. В 5 мл раствора — 1 чайная ложка -этилового спирта содержится 0,13 г.
- Ароматизатор апельсиновый — 2.8 г. По сути аллерген, причем вряд ли натуральный.
- Глицерол — 0.18 г. Обладает слабительным эффектом.
- Метилпарагидроксибензоат — 0.092 г. Это пищевой консервант Е218 синтетического происхождения. Он широко используется в фармакологии, косметологии. Попадая в организм вместе с лекарством, он разлагается и выводится организмом.

- Пропилпарагидроксибензоат — 0.046 г. Тоже пищевой консервант Е216 синтетического происхождения. К слову сказать, эта пищевая добавка исключена СанПином из Перечня пищевых добавок для производства пищевых продуктов.
- Вода очищенная — до 100 мл.
Упаковка 120 мл, флаконы темного стекла.
Фармакологическое действие
Препарат растительного происхождения. Фармакологический эффект препарата обусловлен комплексом входящих в состав листьев артишока полевого биологически активных веществ. Цинарин в сочетании с фенолокислотами обладает желчегонным, а также гепатопротекторным (от лат. hepar — печень и protecto — защищать, страж) действием.
Содержащиеся в артишоке аскорбиновая кислота, каротин, витамины В1 и В2, инулин способствуют нормализации обменных процессов.
Обладает также диуретическим действием (то есть имеет выраженный мочегонный эффект) и усиливает выведение мочевины.
Показания
В составе комплексной терапии:
- дискинезия желчевыводящих путей по гипокинетическому типу;
- хронический некалькулезный холецистит;
- хронический гепатит;
- цирроз печени;
- хронический нефрит;
- хроническая почечная недостаточность.

Вы тоже не видите в показаниях желтуху новорожденных? Потому что в инструкции об этом ни слова. Возникает вопрос, почему врачи вообще пришли к идее назначать Хофитол новорожденным? Уж ни работа ли это высококвалифицированных маркетологов?
Противопоказания
- повышенная чувствительность к компонентам препарата,
- желчнокаменная болезнь,
- непроходимость желчных путей,
- острые заболевания печени, почек, желче- и мочевыводящих путей,
- детский возраст до 6 лет (для таблеток).
Беременность и грудное вскармливание
В других источниках, где авторами являются врачи, говорится о том, что влияние препарата на беременных и кормящих грудью не изучалось. Лично мне кажется странным тот момент, что для кормящей мамы препарат неизвестно, безопасен или нет, а для новорожденного ребенка его назначают с формулировкой “абсолютно безопасно”.
Способ применения и дозы
Взрослым: по 2,5-5,0 мл раствора перорально 3 раза в сутки до еды. курс лечения 2-3 недели.
Детям: в зависимости от возраста препарат назначают в дозе, составляющей от ¼ до ½ дозы, применяемой у взрослых.
Дозировка указана довольно размыто. Этот пункт говорит о том, что применение Хофитола должно быть как минимум согласовано с врачом.
Побочное действие
Возможны аллергические реакции, при длительном применении препарата в высоких дозах возможно развитие диареи.
Любопытная штука. В наше время история с аллергическими реакциями на питание кормящей мамы имеет невероятные масштабы, а лекарство, которое потенциальный аллерген сомнений не вызывает. И ведь есть вероятность, что мама по назначению врача даст ребенку это лекарство, у него будет аллергия, и маму посадят на диету.
Передозировка
При передозировке возможно усиление дозозависимых побочных эффектов препарата. То есть из-за увеличения получаемого объема препарата усиливается побочный эффект. Лечение: симптоматическое.
Лечение: симптоматическое.
При передозировке необходимо обратиться к врачу.
Взаимодействие с другими лекарственными средствами
Не описано.
Особые указания
Не принимать в случае обтурации (непроходимости) желчевыводящих путей. Для новорожденных это случай патологии, называемой механическая желтуха.
Одна чайная ложка раствора препарата (5 мл) содержит 0.13 г абсолютного этилового спирта. Содержание абсолютного этилового спирта в максимальной суточной дозе: при приеме по 2,5 мл 3 раза в день — 0,39 г. В связи с содержанием этилового спирта, препарат следует применять с осторожностью при алкоголизме, черепно-мозговой травме, заболеваниях головного мозга.
Препараты, которые следует применять с осторожностью лично у меня вызывают тягу к сверхосторожности.
Условия отпуска из аптек
Без рецепта.
Возможность свободной покупки лекарства с пометкой “безопасно” на самом деле приводит к нарушению здоровья у здоровых людей, поэтому не должно быть такой возможности. Лекарства должен назначать врач, который произведет необходимые обследования, взвесит все за и против, и только потом назначит препарат. Назначение лекарств от подруг/родственников или на форумах — большая ответственность.
Лекарства должен назначать врач, который произведет необходимые обследования, взвесит все за и против, и только потом назначит препарат. Назначение лекарств от подруг/родственников или на форумах — большая ответственность.
Дозировка для новорожденных
Как мы с вами выяснили, в инструкции к препарату конкретная дозировка для новорожденных отсутствует. Однако, на просторах интернета мною найдено несколько источников с информацией, как давать препарат, один из таких — от педиатра высшей категории Л.С. Соколовой.
Для малышей первого года жизни предполагается прием 3 раза в сутки натощак в количестве 5-10 капель, растворенных в 5 мл воды (я бы предпочла грудное молоко).
В основном препарат применяют в случае затянувшейся физиологической желтухи.
Про физиологическую желтуху подробнее читайте здесь:
Когда проходит физиологическая желтушка у новорожденных и надо ли ее лечить?
По словам педиатров, работает Хофитол следующим образом.
Он способствует нормальному функционированию печени и способствует трансформации непрямого билирубина (который и является опасным фактором в желтухе) в прямой — водорастворимый, который легко выходит с калом и мочой.
На основании отзывов считается, что применение препарата помогает снизить интенсивность желтухи на 9 день и привести к полному излечению к 2-3 неделям.
Однако
Если почитать форумы, то по отзывам соотношение помогло/не помогло 40/60 где-то. Причем среди тех, кому помогло, можно было встретить фразы “возможно хофитол помог, возможно само прошло”.
Двигаемся дальше. На сайте Дискуссионного Клуба Русского Медицинского Сервера , где консультируют врачи, мною было найдено два обсуждения на тему применения этого препарата. И в обоих случаях два разных специалиста ответили о том, что Хофитол бесполезен при лечении желтухи.
Случай 1.
Случай 2.
И еще один довод.
В статье «Желтухи новорожденных», автор С.И. Ергиева, кафедра педиатрии и неонатологии ФУВ ВолГМУ говорится о фармакологических видах лечения следующее:
“В большинстве клиник всего мира почти отказались от использования лекарств для лечения желтух новорожденного.
Некоторые из лекарств, которые ранее применялись, даже усиливают желтуху или риск поражения нервной системы (аскорбиновая кислота, альбумин).
Применение других бесполезно (желчегонные травы, аллохол, витамины группы В).
Эффективность третьих точно не доказана (смекта, активированный уголь).
А четвертые не прошли длительного испытания (карсил, эссенциале, Лив-52).”
Как раз хофитол относится к группе желчегонных препаратов, а также содержит аскорбиновую кислоту.
Напоминаю, что помимо этого в составе имеются аллергенные ароматизаторы и консерванты-парабены, которые потенциально могут быть канцерогенами.
Вывод
Более того, рассказывая о назначении врача на форумах, люди не единожды упоминали, что назначение препарата было основано только на визуальном осмотре.
Получается, что врач попросту перестраховывается.
На самом же деле, для лечения физиологической желтухи никаких специальных мер не требуется — только частое грудное вскармливание, по инициативе мамы и малыша.
В случае патологии, необходимо провести тщательное обследование для установления причины и назначения лечения.
О различиях патологии и физиологической желтухи читайте здесь:
Признаки желтухи у новорождённых: как отличить норму от опасной болезни?
Если врач назначает вашему ребенку лечение, даже не взяв анализ крови, я вам советую обратиться к другому врачу.
В различной медицинской литературе указано, что при физиологической желтухе необходимо только частое грудное вскармливание.
Молоко матери уникально и содержит все необходимые ребенку микроэлементы. Любой препарат так или иначе вмешивается в естественный процесс.
Одно дело, когда речь идет о реальной необходимости, и совсем другое — когда это перестраховка из-за недостаточного обследования.
Эта статья подготовлена при поддержке консультанта по материнскому искусству Евгении Старковой. Вы можете задать ей вопрос по теме статьи в комментариях, или воспользовавшись формой обратной связи.
Хофитол новорожденным при желтухе: как давать, дозировка, отзывы
Лекарственные средства назначают при желтухе у малышей первого месяца жизни не так часто, так как у большинства крох такое физиологическое состояние проходит без какой-либо терапии. Если же малышу и показано лечение, врачи выбирают наиболее безопасные и действенные средства, например, Хофитол.
Что это и как действует при желтухе?
Это растительный препарат, содержащий водный экстракт из листьев такого растения, как артишок полевой. Его активными компонентами выступают циннарин, аскорбиновая кислота, флавоноиды, бета-каротин, витамины В-группы, феноловые кислоты, инулин и много других ценных соединений.
Его активными компонентами выступают циннарин, аскорбиновая кислота, флавоноиды, бета-каротин, витамины В-группы, феноловые кислоты, инулин и много других ценных соединений.
Основным действием данного лечебного средства является защита печени от токсических веществ (при желтухе таким токсическим веществом является непрямой билирубин). Также Хофитол обладает желчегонным эффектом, что помогает быстрее выводить связанный билирубин в кишечник. Кроме того, у данного лекарства есть способность нормализовать обменные процессы и улучшать функцию почек.
Все эти действия способствуют более быстрому избавлению от неонатальной желтухи, что и обуславливает частое назначение Хофитола новорожденным, у которых желтуха длительно не проходит или уровень билирубина угрожающе высокий.
Дозировка
Точная дозировка препарата должна определяться педиатром в каждом конкретном случае желтухи и с учетом веса карапуза. Зачастую младенцам первого месяца жизни дают от 1 до 10 капель в один прием. Как видите, диапазон достаточно широкий, поэтому без указаний педиатра лекарство у новорожденных не принимают.
Зачастую младенцам первого месяца жизни дают от 1 до 10 капель в один прием. Как видите, диапазон достаточно широкий, поэтому без указаний педиатра лекарство у новорожденных не принимают.
Как давать?
Новорожденным дают Хофитол в жидком виде, отсчитывая капли с помощью удобного дозатора на флакончике. Нужное количество капель разводят в 5 мл воды. Средство дают младенцу трижды в сутки на голодный желудок до момента, когда проявления желтухи полностью не исчезнут (зачастую это происходит в течение одной недели).
Отзывы
Большинство мам, дававших по предписанию педиатра своему новорожденному младенцу с желтушкой Хофитол, остались довольны использованием такого лекарства. Они отметили, что желтушность после применения данного средства проходит достаточно быстро. При этом никаких побочных эффектов от Хофитола (даже аллергической реакции) мамами отмечено не было.
При этом никаких побочных эффектов от Хофитола (даже аллергической реакции) мамами отмечено не было.
88 отзывов, инструкция по применению
Хофитол — желчегонный растительный препарат из артишока полевого. Механизм его действия обусловлен набором биологически активных веществ, содержащихся в листьях артишока полевого. Связка цинарин+феноловые кислоты проявляет желчегонный эффект и позволяет использовать Хофитол в качестве гепатопротектора. Входящие в состав артишока тиамин, рибофлавин, аскорбиновая кислота и инулин нормализуют метаболизм. Кроме того, Хофитол обладает мочегонным действием и способствует выведению из организма мочевины. Многокомпонентный состав фитопрепарата делает невозможным проведение фармакокинетических исследований, т.к. входящие в состав листьев артишока биологически активные вещества нереально проследить в организме, используя традиционные маркеры или с помощью биологических исследований. Выпускается в таблетках и растворе для перорального применения. Рекомендованная длительность фармакотерапии — 2-3 недели. Возможно проведение повторных курсов, необходимость которых определяет врач в индивидуальном порядке. При длительном использовании препарата в субмаксимальных дозах возможно развитие диспепсических расстройств. Хофитол хорошо зарекомендовал себя в лечении пациентов, страдающих различными печеночными патологиями (гепатитами, циррозами) и заболеваниями билиарного тракта (холециститами, дискинезиями). Растительная природа препарата наделяет его рядом преимуществ перед синтетическими средствами. Он практически не вызывает никаких клинически значимых побочных эффектов. Входящие в его состав биофлавоноиды, биогенные амины, терпеноиды, витамины и минералы наделяют препарат мягким гепатопротекторным и антиоксидантным действием. Хофитол практически не токсичен, что позволяет включать его в продолжительные медикаментозные курсы у пациентов любого возраста без повышения риска развития побочных эффектов.
Выпускается в таблетках и растворе для перорального применения. Рекомендованная длительность фармакотерапии — 2-3 недели. Возможно проведение повторных курсов, необходимость которых определяет врач в индивидуальном порядке. При длительном использовании препарата в субмаксимальных дозах возможно развитие диспепсических расстройств. Хофитол хорошо зарекомендовал себя в лечении пациентов, страдающих различными печеночными патологиями (гепатитами, циррозами) и заболеваниями билиарного тракта (холециститами, дискинезиями). Растительная природа препарата наделяет его рядом преимуществ перед синтетическими средствами. Он практически не вызывает никаких клинически значимых побочных эффектов. Входящие в его состав биофлавоноиды, биогенные амины, терпеноиды, витамины и минералы наделяют препарат мягким гепатопротекторным и антиоксидантным действием. Хофитол практически не токсичен, что позволяет включать его в продолжительные медикаментозные курсы у пациентов любого возраста без повышения риска развития побочных эффектов.
Препарат подходит для использования в амбулаторных условиях. Клинические исследования показали многогранность его фармакодинамики. Помимо желчегонного, антиоксидантного и гепатопротекторного, но обладает дезинтоксикационным, мягким мочегонным и гипохолестеринемическим эффектом. Хофитол можно использовать в рамках комплексного лечения или как монотерапию. Улучшение общего состояния пациентов отмечается, как правило, уже на второй неделе лечения: у них нормализуется сон, улучшается аппетит, поднимается настроение, снижается выраженность эпигастральных болей. Спустя месяц от момента начала лечения улучшение состояния 85-90% пациентов подкрепляется как объективными показателями, так и субъективными оценками. У 10-15% пациентов сохраняются клинические симптомы заболевания, однако они приобретают намного менее выраженный характер. Препарат можно использовать и у пациентов с синдромом холестаза, т.к. Хофитол, в отличие от отдельных гепатопротекторов, не усугубляет их состояние. Важно, что отмечающаяся при приеме Хофитола нормализация процессов образования и выведения желчи способствует улучшению пищеварительной функции в целом, т. к. гепатобилиарная система находится в тесном контакте с желудочно-кишечным трактом. Беременность и период грудного вскармливания не являются прямыми противопоказаниями к использованию Хофитола, но медикаментозная терапия в таких случаях должна осуществляться под обязательным медицинским контролем. Препарат не следует применять у пациентов с непроходимостью желчевыводящих путей, в период обострения заболеваний почек, а также у детей младше 6 лет. Жидкая форма Хофитола содержит незначительные количества этанола.
к. гепатобилиарная система находится в тесном контакте с желудочно-кишечным трактом. Беременность и период грудного вскармливания не являются прямыми противопоказаниями к использованию Хофитола, но медикаментозная терапия в таких случаях должна осуществляться под обязательным медицинским контролем. Препарат не следует применять у пациентов с непроходимостью желчевыводящих путей, в период обострения заболеваний почек, а также у детей младше 6 лет. Жидкая форма Хофитола содержит незначительные количества этанола.
Способ лечения детей с проявлениями затяжной желтухи в периоде новорожденности
Изобретение относится к медицине и предназначено для лечения затяжных вариантов течения желтухи у новорожденных. Назначают препараты УДХК в дозе 20-30 мг/кг в сутки, терапию проводят не менее трех мес. Назначают свечи виферона ректально. Суточная доза 50 тыс. ед/кг. Схема приема 10 дней ежедневно, затем через день от трех до 9-12 мес. Цитомегаловирус подавляют применением препарата ацикловир-акри и его аналогов зовиракс, валтрекс в течение 21-30 дней. Для подавления возбудителей микоплазмоза, уреаплазмоза и хламидиоза назначают препараты из группы макролидов ровамицин и сумамед. Схема: ровамицин из расчета 100 тыс. ед/кг в сутки 7 дней, затем сумамед разовой дозой 10 мг/кг однократно, прерывистой схемой 1 раз в неделю, на 3 недели. Дополнительно применяют препараты, усиливающие фагоцитоз: ликопид, полиоксидоний, раствор димефосфона в возрастных дозах. Способ позволяет уменьшить сроки лечения и избежать осложнений.
Для подавления возбудителей микоплазмоза, уреаплазмоза и хламидиоза назначают препараты из группы макролидов ровамицин и сумамед. Схема: ровамицин из расчета 100 тыс. ед/кг в сутки 7 дней, затем сумамед разовой дозой 10 мг/кг однократно, прерывистой схемой 1 раз в неделю, на 3 недели. Дополнительно применяют препараты, усиливающие фагоцитоз: ликопид, полиоксидоний, раствор димефосфона в возрастных дозах. Способ позволяет уменьшить сроки лечения и избежать осложнений.
Изобретение относится к медицине, разделу педиатрия и может быть применено педиатрами разных специальностей в практике врачевания затяжных вариантов течения желтухи у младенцев первого года жизни. В проведенных пилотных исследованиях затяжное течение желтухи отмечалось у 165 из 625 детей (26,4%), т.е. у каждого четвертого новорожденного ребенка.
Традиционная терапия направлена на лечение желтухи различными способами.
Известными методами лечения желтухи у новорожденных по-прежнему являются фототерапия и назначение препарата фенобарбитал [«Основы перинатологии» под ред. Н.П.Шабалова, Ю.В.Цвелева, 2004; «Гипербилирубинемии у новорожденных детей», авторы И.В.Александрович, И.М.Шатилло, 2006]. Данные способы лечения позволяют активизировать ферментные системы гепатоцитов, ускорить связывание и выведение токсичного для нервной системы новорожденного непрямого билирубина, иными словами, положительный эффект от лечения достигается только при нормально протекающей физиологической желтухе.
Н.П.Шабалова, Ю.В.Цвелева, 2004; «Гипербилирубинемии у новорожденных детей», авторы И.В.Александрович, И.М.Шатилло, 2006]. Данные способы лечения позволяют активизировать ферментные системы гепатоцитов, ускорить связывание и выведение токсичного для нервной системы новорожденного непрямого билирубина, иными словами, положительный эффект от лечения достигается только при нормально протекающей физиологической желтухе.
Недостатки фототерапии и применения препарата фенобарбитал следующие: они могут применяться короткими курсами не более 10 дней, при фототерапии необходимы капельницы вследствие потерь воды, фенобарбитал токсичен, как показывают наблюдения. Данные методы неэффективны при затяжной форме желтухи, при воспалении печени, при воздействии инфекционных факторов риска. Лечение затяжной формы желтухи у новорожденных проводят также такими лекарственными средствами, как хофитол, галстена, ЛИВ 52, эссенциале, гептрал [Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей». А.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин, 2008; «Федеральное руководство для врачей по использованию лекарственных средств (формулярная система)», 2006]. ЛИВ 52 и хофитол — растительные препараты, галстена — гомеопатическое средство, все они обладают желчегонным и гепатопротективным действием. Эссенциале и гептрал обладают антитоксическим свойством, доказана их эффективность при токсических, алкогольных, лекарственных поражениях печени. Недостатки лечения с помощью вышеперечисленных лекарственных средств следующие: препараты у новорожденных рекомендуется применять не более 2-3-х недель, они не приводят к нормализации уровня билирубина при затяжной форме желтухи, не сокращают продолжительность желтухи при инфекционном воспалении печени и при этом не устраняют повышение уровня АЛТ, ACT. Еще один стандартный способ лечения желтухи — проведение заменного переливания крови при несовместимости по группе крови или резус фактору [«Гипербилирубинемии у новорожденных детей», авторы И.В.Александрович, И.
А.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин, 2008; «Федеральное руководство для врачей по использованию лекарственных средств (формулярная система)», 2006]. ЛИВ 52 и хофитол — растительные препараты, галстена — гомеопатическое средство, все они обладают желчегонным и гепатопротективным действием. Эссенциале и гептрал обладают антитоксическим свойством, доказана их эффективность при токсических, алкогольных, лекарственных поражениях печени. Недостатки лечения с помощью вышеперечисленных лекарственных средств следующие: препараты у новорожденных рекомендуется применять не более 2-3-х недель, они не приводят к нормализации уровня билирубина при затяжной форме желтухи, не сокращают продолжительность желтухи при инфекционном воспалении печени и при этом не устраняют повышение уровня АЛТ, ACT. Еще один стандартный способ лечения желтухи — проведение заменного переливания крови при несовместимости по группе крови или резус фактору [«Гипербилирубинемии у новорожденных детей», авторы И.В.Александрович, И. М.Шатилло, 2006; «Неонатология. Национальное руководство», гл. редактор Н.Н.Володин, 2007]. Метод хорошо обоснован, применяется в конкретно-обозначенном случае, есть четко ограниченные показания, другие варианты затяжной желтухи данным способом не лечатся. Имеются рекомендации по использованию пищевых смесей с повышенным содержанием средне-цепочечных триглицеридов, энтеросорбентов типа лактулозы, карболена, жирорастворимых витаминов А, Е, Д, К для устранения гиповитаминоза, обусловленного холестазом [«Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей». А.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин, 2008; «Nenatal Cholestasis», авторы S.Venigalla, G.R.Gourley Э, 2005]. Недостатком этих методов коррекции желтухи является то, что они применяются как общие рекомендации, на практике затяжная форма желтухи данными методами не устраняется, у детей продолжается желтуха, увеличиваются размеры печени и селезенки, появляется активность ферментов и гепатит.
М.Шатилло, 2006; «Неонатология. Национальное руководство», гл. редактор Н.Н.Володин, 2007]. Метод хорошо обоснован, применяется в конкретно-обозначенном случае, есть четко ограниченные показания, другие варианты затяжной желтухи данным способом не лечатся. Имеются рекомендации по использованию пищевых смесей с повышенным содержанием средне-цепочечных триглицеридов, энтеросорбентов типа лактулозы, карболена, жирорастворимых витаминов А, Е, Д, К для устранения гиповитаминоза, обусловленного холестазом [«Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей». А.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин, 2008; «Nenatal Cholestasis», авторы S.Venigalla, G.R.Gourley Э, 2005]. Недостатком этих методов коррекции желтухи является то, что они применяются как общие рекомендации, на практике затяжная форма желтухи данными методами не устраняется, у детей продолжается желтуха, увеличиваются размеры печени и селезенки, появляется активность ферментов и гепатит.
Ближайшим аналогом заявляемого способа является способ устранении желтухи и холестаза у новорожденных посредством применения урсодеоксихолевой кислоты (УДХК) [«Гипербилирубинемии у новорожденных детей», авторы И. В.Александрович, И.М.Шатилло, 2006; «Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей». А.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин, 2008; «Применение препаратов урсодеоксихолевой кислоты (урсосана) в лечении острых и хронических вирусных гепатитов», авторы А.Р.Рейзис, Н.В.Матанина, Т.С.Никитина и др., 2006; «Nenatal Cholestasis», авторы S.Venigalla, G.R.Gourley Э, 2005]. Достоинства препаратов УДХК весьма высоки и хорошо обоснованы. Терапевтический эффект УДХК отмечен при лечении желчнокаменной болезни, позже была получена положительная динамика при лечении хронических холестатических гепатитов, прогрессирующих до цирроза печени. Было доказано, что в 100% случаев в пунктатах печени исчезают признаки холестаза. Были получены доказательства безопасности применения препаратов УДХК у детей с самого рождения, положительный эффект достигнут при лечении холестатических желтух и неонатальных гепатитов у детей. В публикациях показано антитоксическое свойство препарата.
В.Александрович, И.М.Шатилло, 2006; «Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей». А.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин, 2008; «Применение препаратов урсодеоксихолевой кислоты (урсосана) в лечении острых и хронических вирусных гепатитов», авторы А.Р.Рейзис, Н.В.Матанина, Т.С.Никитина и др., 2006; «Nenatal Cholestasis», авторы S.Venigalla, G.R.Gourley Э, 2005]. Достоинства препаратов УДХК весьма высоки и хорошо обоснованы. Терапевтический эффект УДХК отмечен при лечении желчнокаменной болезни, позже была получена положительная динамика при лечении хронических холестатических гепатитов, прогрессирующих до цирроза печени. Было доказано, что в 100% случаев в пунктатах печени исчезают признаки холестаза. Были получены доказательства безопасности применения препаратов УДХК у детей с самого рождения, положительный эффект достигнут при лечении холестатических желтух и неонатальных гепатитов у детей. В публикациях показано антитоксическое свойство препарата. Наконец, в последние годы доказано антифибротическое и антиапоптотическое действие УДХК, что позволяет использовать ее в случае хронизации процесса. Проведенные исследования в педиатрии свидетельствуют о благотворном влиянии УДХК на клинико-биохимические и гистологические параметры при острых и хронических вирусных гепатитах, при желтухе и холестазе новорожденных. УДХК можно применять длительно, поскольку опасность ее передозирования не отмечена. Недостатком лечения препаратами УДХК при затяжной форме желтухи у новорожденных является наблюдение того феномена, что в случае инфицирования ребенка, ожидаемый эффект от применения препарата в виде устранения желтухи, холестаза, нормализации уровня ферментов не удается получить. Анализ ситуации показал, что практикующими врачами препараты УДХК назначаются, как правило, коротким курсом на 2-3 недели, в минимальной дозе 10 мг/кг в сутки, УДХК применяется как монотерапия, рассчитанная на быстрый успех.
Наконец, в последние годы доказано антифибротическое и антиапоптотическое действие УДХК, что позволяет использовать ее в случае хронизации процесса. Проведенные исследования в педиатрии свидетельствуют о благотворном влиянии УДХК на клинико-биохимические и гистологические параметры при острых и хронических вирусных гепатитах, при желтухе и холестазе новорожденных. УДХК можно применять длительно, поскольку опасность ее передозирования не отмечена. Недостатком лечения препаратами УДХК при затяжной форме желтухи у новорожденных является наблюдение того феномена, что в случае инфицирования ребенка, ожидаемый эффект от применения препарата в виде устранения желтухи, холестаза, нормализации уровня ферментов не удается получить. Анализ ситуации показал, что практикующими врачами препараты УДХК назначаются, как правило, коротким курсом на 2-3 недели, в минимальной дозе 10 мг/кг в сутки, УДХК применяется как монотерапия, рассчитанная на быстрый успех.
Целью изобретения является разработка способа лечения новорожденных и детей первого года жизни, имеющих клинико-лабораторные проявления затяжной желтухи в периоде новорожденности.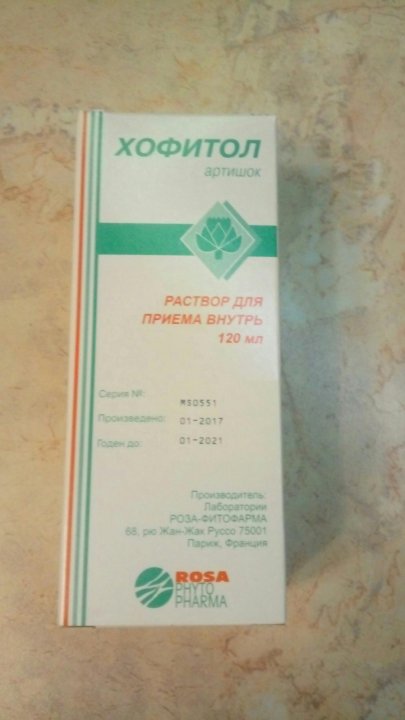
Технический результат заключается в том, что заявляемый способ в отличие от ближайшего аналога позволяет проводить коррекцию затяжной формы желтухи у новорожденных путем реализации комбинированной программы лечения, направленной на устранение нескольких факторов риска, способствующих неблагоприятному течению и прогнозу. Протокол лечения опирается на тот факт, что большинство затяжных вариантов течения желтухи обусловлены инфицированием детей внутриутробно, в момент родов, после родов при кормлении грудью или при постоянном контакте с инфицированной матерью. Идея формирования нового протокола лечения желтухи состоит в соблюдении главной терапевтической тактики: лечение должно быть обоснованным, комбинированным и продолжительным, не менее трех месяцев. Три основных положения в протоколе лечения затяжной желтухи у новорожденных включают:
1) Препараты УДХК урсосан или урсофальк назначаются в терапевтической дозе 20-30 мг/кг в сутки, поскольку доказана их безопасность, дозазависимый эффект, способность к устранению желтухи, холестаза, уменьшению размеров печени.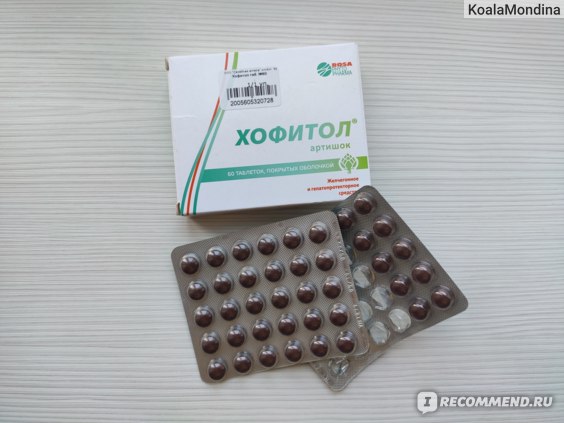 Антифибротическое и антиапоптотическое действие УДХК открыто и доказано в последние годы, т.к. именно фиброз и апоптоз формируют механизм хронического воспаления в печени. Непременное условие применения — продолжительная терапия не менее 3 месяцев, можно на 6-12 мес. Препараты УДХК щадят печень от побочного действия применяемых препаратов, т.е. обладают антитоксическим свойством.
Антифибротическое и антиапоптотическое действие УДХК открыто и доказано в последние годы, т.к. именно фиброз и апоптоз формируют механизм хронического воспаления в печени. Непременное условие применения — продолжительная терапия не менее 3 месяцев, можно на 6-12 мес. Препараты УДХК щадят печень от побочного действия применяемых препаратов, т.е. обладают антитоксическим свойством.
2) Свечи виферона назначаются ректально в суточной дозе 50 тыс. ед/кг по схеме: 10 дней ежедневно — доза насыщения, затем через день не менее трех месяцев. Механизм действия виферона заключается в подавлении размножения вирусов, в стимуляции образования защитных антител.
Используется также способность виферона при длительном применении препятствовать фиброзу печени, назначая его при необходимости сроков на 6-12 месяцев.
3) Главной идеей в протоколе лечения желтухи является применение препаратов, целенаправленно воздействующих на подавление размножения вирусов и условно-патогенных возбудителей из группы урогенитальных инфекций, роль которых в затяжном проявлении желтухи и воспалении печени доказана:
— группа герпесвирусов, в том числе цитомегалонирус (ЦМВ) подавляются применением препарата ацикловир-акри и его аналогов зовиракс, валтрекс в течение 21-30 дней (1 цикл). Как правило, в аннотациях к применению данная группа препаратов рекомендуется продолжительностью не более 5-14 дней. Возможно применение 2-х циклов противовирусной защиты, все зависит от динамики показателей крови и вирусной активности. Препараты оказались эффективными, без побочного действии в виде нейтропении, могут использоваться длительно в амбулаторной практике врача, прием осуществляется через рот. За рубежом применяют весьма токсичный препарат для внутривенного введения — ганцикловир в течение 6 недель, он подавляет функцию почек и кровотворения, что является весьма серьезным недостатком, ограничивающим его использование в широкой педиатрической практике;
Как правило, в аннотациях к применению данная группа препаратов рекомендуется продолжительностью не более 5-14 дней. Возможно применение 2-х циклов противовирусной защиты, все зависит от динамики показателей крови и вирусной активности. Препараты оказались эффективными, без побочного действии в виде нейтропении, могут использоваться длительно в амбулаторной практике врача, прием осуществляется через рот. За рубежом применяют весьма токсичный препарат для внутривенного введения — ганцикловир в течение 6 недель, он подавляет функцию почек и кровотворения, что является весьма серьезным недостатком, ограничивающим его использование в широкой педиатрической практике;
— возбудители микоплазмоза, уреаплазмоза и хламидиоза, маркеры которых обнаруживаются в процессе обследования, погибают под действием препаратов из группы макролидов, наиболее оптимальными являются ровамицин и сумамед, которые применяются последовательно по схеме: сначала ровамицин из расчета 100 тыс. ед/кг в сутки 7 дней, затем сумамед разовой дозой 10 мг/кг однократно, прерывистой схемой 1 раз в неделю, 3 недели. В этой программе лечения дополнительно применяются препараты, усиливающие фагоцитоз, как-то: ликопид, полиоксидоний, раствор димефосфона в возрастных дозах;
В этой программе лечения дополнительно применяются препараты, усиливающие фагоцитоз, как-то: ликопид, полиоксидоний, раствор димефосфона в возрастных дозах;
— терапевтические схемы лечения токсоплазмоза разработаны и также успешно применяются в лечебной практике для устранения гепатита. Для лечения желтухи при токсоплазмозе используются препараты из группы макролидов, в частности ровамицин продолжительностью 3 недели, возможно повторение цикла. Затем применяются лекарственные средства с противопаразитарным механизмом действия — это пириметамин, у нас в РФ аналоги фансидар, дараприм, тиндурин в комбинации с группой сульфаниламидов (септрин, сульфадиметоксин), метронидазол (метрогил) и фолиниевая кислота для профилактики побочного действия препаратов;
— вирусные гепатиты В и С лечатся разработанными ранее протоколами.
Эффективность комбинированного протокола лечения желтухи подтверждают результаты 45 историй болезни детей первого года жизни, родители которых обратились на консультативный прием педиатра-инфекциониста с единственной жалобой: наличие затяжной желтухи в периоде новорожденности с последующим формированием активности ферментов в биохимическом анализе крови. Для статистического анализа данных использовался пакет прикладных программ Excel XP-Windows и Statistica, 6 версия. В качестве нормативных показателей состояния здоровья у новорожденных и детей первого года жизни принято пользоваться следующими значениями:
Для статистического анализа данных использовался пакет прикладных программ Excel XP-Windows и Statistica, 6 версия. В качестве нормативных показателей состояния здоровья у новорожденных и детей первого года жизни принято пользоваться следующими значениями:
— Уровень общего билирубина (ОБ) — 0,5-20,5 мкмоль/л
— Показатели ферментов АЛТ (АлАТ) и ACT (АсАТ) — до 40 ед/л
— Уровень щелочной фосфатазы (ЩФ) — до 350 ед/л
— Размеры печени и селезенки ниже края реберной дуги не пальпируются или 0,0 см.
В первые 14 дней жизни малыша желтуха ассоциируется с желтухой физиологической или грудного вскармливания. У 45 детей, имевших затяжной вариант течения желтухи, проведен ретроспективный анализ показателей состояния здоровья. Средняя продолжительность желтухи составила 69,3±24,6 дня, показатели общего билирубина к моменту выписки из роддома достигали 146,4±17,4 мкмоль/л, в динамике к возрасту одного месяца сохранялись на уровне 113,1±42,3 мкмоль/л, т.е превышали норму в 7-5 раз.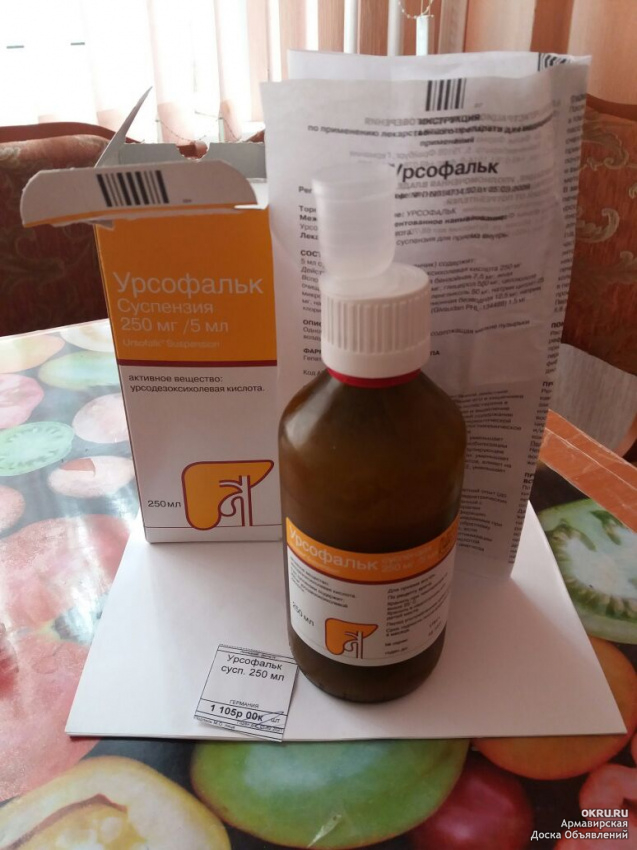 Полная нормализация уровня билирубина и исчезновение желтухи отмечены только к пятому месяцу жизни.
Полная нормализация уровня билирубина и исчезновение желтухи отмечены только к пятому месяцу жизни.
Характерной чертой динамики показателей ОБ, АЛТ и ACT является тот момент, что на фоне общей тенденции нормализации уровня ОБ появляется активность ферментов, называемая гепатитом или воспалением печени. И тогда нормальная желтуха новорожденного принимает черты патологической затяжной желтухи. Продолжительность повышения уровня ферментов равна 7,5±3,7 мес., отмечена прямая связь между длительностью повышения трансаминаз и началом лечения воспаления печени, иными словами, педиатры и родители длительно лечат желтуху традиционными способами, не приводящими к успеху. На формирование затяжной формы желтухи может повлиять наличие инфицированности детей раннего возраста от матерей-носительниц инфекционных факторов риска. Дети были обследованы на TORCH-инфекции с учетом современной эпидемиологической ситуации в мире. TORCH — это общепринятая аббревиатура наиболее распространенных в современном мире инфекционных заболеваний: Т — токсоплазмоз, R — краснуха, С — цитомегаловирусная инфекция, Н — герпесвирусная инфекция, О — другие оппортунистические инфекции, такие как вирусные гепатиты В и С, хламидиоз, микоплазмоз, уреаплазмоз, инфекционный мононуклеоз. Какова доля инфицированности детей, формирующих затяжное течение желтухи, а вслед за этим и гепатит как воспаление печени?
Какова доля инфицированности детей, формирующих затяжное течение желтухи, а вслед за этим и гепатит как воспаление печени?
Разделение на две группы было осуществлено по принципу: дети 1-й группы (n. 29) получали традиционное лечение желтухи длительное время до 4-6 месяцев, во 2-й группе (n. 16) детям рано назначали комбинированное лечение с 1,5-2 месяцев. Пациенты сравниваемых групп имели одинаковые стартовые показатели на момент лечения: вес и рост были в пределах допустимой нормы, степень увеличения размеров печени и селезенки не различалась, продолжительность желтухи была одинаковой и составила в 1-й группе 70,9±32,1 дней, во 2-й группе — 68,6±30,3 дня. Таким образом, практически все дети с затяжной желтухой впоследствии развернули заболевание печени, у них в 100% случаев обнаружили маркеры TORCH-инфекций и многообразие вариантов, они «не ответили» положительно на традиционные методы лечения.
Показатели эффективности применения ранней комбинированной терапии, направленной на устранение желтухи во 2-й группе, следующие. На фоне рано проведенного комбинированного лечения у детей 2-й группы достоверно уменьшились размеры печени и селезенки, нормализовались показатели ОБ, АЛТ и ACT. Продолжительность лечения во 2-й группе была меньше и составила 4,2±1,03 месяца против 1-й группы 9,5±2,6 мес. 1-ая группа поздно стартовала в проведении полноценною лечения, что сказалось неблагоприятно на состоянии здоровья детей и способствовало затяжному течению процесса воспаления в печени.
На фоне рано проведенного комбинированного лечения у детей 2-й группы достоверно уменьшились размеры печени и селезенки, нормализовались показатели ОБ, АЛТ и ACT. Продолжительность лечения во 2-й группе была меньше и составила 4,2±1,03 месяца против 1-й группы 9,5±2,6 мес. 1-ая группа поздно стартовала в проведении полноценною лечения, что сказалось неблагоприятно на состоянии здоровья детей и способствовало затяжному течению процесса воспаления в печени.
В результате проведенных исследований можно сделать следующие выводы:
1) новорожденные с затяжной формой желтухи относятся к высокой группе риска инфицирования, в результате чего формируется заболевание гепатобилиарной системы в виде увеличения размеров печени и селезенки, повышения активности ферментов АЛТ и ACT,
2) риск инфицирования наблюдается в форме моноинфекции c частотой 51,7% в 1-й группе обследованных и 56,2% во 2-й, микст-инфекция встречается у 48,3% и 43,8% детей соответственно. Наиболее часто отмечаются клинические варианты активной цитомегаловирусной инфекции (65,5% в 1-й и 75% во 2-й), урогенитальные инфекции обнаруживаются в 31% и 12,5% случаев соответственно, герпесвирусные инфекции выявляются у 13,8% и 37,5% детей,
3) дети 2-й группы, рано начавшие комбинированную терапию, находятся в лучшем положении и в 2 раза быстрее выздоравливают по сравнению с детьми 1-й группы, длительное время получавшими традиционную терапию желтухи.
Таким образом, проведенные исследования доказывают целесообразность усовершенствования протокола лечения детей с проявлениями затяжной желтухи в периоде новорожденности. Клинические примеры, демонстрирующие эффективность нового протокола лечения, приводятся ниже.
Пример №1. Родители девочки П. обратились на консультативный прием в возрасте 4 месяцев с жалобами на затяжную форму желтухи. В возрасте 3-х недель показатели ОБ 81,3 мкмоль/л. При повторном исследовании биохимии крови в 1,5 мес. уровень ОБ повысился до 162,1 мкмоль/л, наросли значения АЛТ 51 ед/л. При осмотре печень увеличена на +4,5+2,5 см, селезенка на +1,5 см. Таким образом, у девочки сформировалось воспаление печени, в дебюте которого отмечалась затяжная форма желтухи. По результатам анализа крови диагностирована анемия 1 степени, т.к. уровень гемоглобина (Нв) составлял 92 г/л, лейкопения 5,1·10*, лимфомоноцитоз 82% и нейтропения 15%, в протеинограмме отмечается гипогаммаглобулинемия 8,8%. Девочка родилась доношенной, с нормальными весо-ростовыми показателями — М 3480 г. , L 54 см, Ангар 7/8б, привита в роддоме от гепатита В и БЦЖ. Параллельно с гепатитом и желтухой развивалось перинатальное поражение ЦНС, отмечались гнойный конъюнктивит и лимфадения, энтероколит, вызванный условнопатогенной флорой. Полиорганность клинических проявлений, гепатолиенальный синдром, лимфаденопатия, гинербилирубинемия, гиперферментемия, холестаз, анемия и показатели инфицированной крови стали основанием для проведения обследования на TORCH-инфекции. Маркеры гепатитов В и С отрицательные. Положительные антитела класса IgM к цитомегаловирусу в возрасте 3,5 мес, ДНК ЦМВ положительный анализ из крови методом ПЦР и положительные антитела к хламидиям в 4 мес позволили поставить диагноз активной острой цитомегаловирусной инфекции с синдромом гепатита, ассоциированной с хламидиозом. До 4-месячного возраста ребенок получал традиционную терапию по лечению желтухи, анемии, энтероколита, конъюнктивита, неврологии, выздоровления не отмечалось. С возраста 4 мес. был предложен комбинированный протокол лечения с целью устранения желтухи, гепатита.
, L 54 см, Ангар 7/8б, привита в роддоме от гепатита В и БЦЖ. Параллельно с гепатитом и желтухой развивалось перинатальное поражение ЦНС, отмечались гнойный конъюнктивит и лимфадения, энтероколит, вызванный условнопатогенной флорой. Полиорганность клинических проявлений, гепатолиенальный синдром, лимфаденопатия, гинербилирубинемия, гиперферментемия, холестаз, анемия и показатели инфицированной крови стали основанием для проведения обследования на TORCH-инфекции. Маркеры гепатитов В и С отрицательные. Положительные антитела класса IgM к цитомегаловирусу в возрасте 3,5 мес, ДНК ЦМВ положительный анализ из крови методом ПЦР и положительные антитела к хламидиям в 4 мес позволили поставить диагноз активной острой цитомегаловирусной инфекции с синдромом гепатита, ассоциированной с хламидиозом. До 4-месячного возраста ребенок получал традиционную терапию по лечению желтухи, анемии, энтероколита, конъюнктивита, неврологии, выздоровления не отмечалось. С возраста 4 мес. был предложен комбинированный протокол лечения с целью устранения желтухи, гепатита. Для лечения цитомегаловирусного гепатита назначен курс урсосана 20 мг/кг, суточная доза делится в 2 приема — на 4 мес.; зовиракс 50 мг/кг, суточная доза делится в 3 приема — на 4 недели; виферон 500 тысяч ед. по схеме на 3 мес.; для лечения хламидиоза — курс ровамицина 7 дней, затем сумамед в возрастных дозах, однократно — на 3 недели и ликопид на 14 дней. Мама также получала противовирусную терапию, т.к. доказанным является тот факт, что реактивированный вирус ЦМВ начинает выделяться с грудным молоком, отчего дети инфицируются в процессе грудного вскармливания, развивая инфекцию к возрасту одного месяца. Мониторинг клинико-биохимических и серологических показателей продемонстрировал положительную динамику, а именно: в 7 мес. размеры печени сократились до +1,0 см, селезенка не пальпируется, лимфузлы не увеличены, конъюнктивита нет, желтухи и холестаза нет, уровень ОБ 6,3 мкмоль/л, АЛТ 11,4 ед/л, ACT 20,4 ед/л, антитела IgM к ЦМВ отрицательные, ДНК ЦМВ в крови не определяется, показатель Нв 121 г/л при норме 110 г/л.
Для лечения цитомегаловирусного гепатита назначен курс урсосана 20 мг/кг, суточная доза делится в 2 приема — на 4 мес.; зовиракс 50 мг/кг, суточная доза делится в 3 приема — на 4 недели; виферон 500 тысяч ед. по схеме на 3 мес.; для лечения хламидиоза — курс ровамицина 7 дней, затем сумамед в возрастных дозах, однократно — на 3 недели и ликопид на 14 дней. Мама также получала противовирусную терапию, т.к. доказанным является тот факт, что реактивированный вирус ЦМВ начинает выделяться с грудным молоком, отчего дети инфицируются в процессе грудного вскармливания, развивая инфекцию к возрасту одного месяца. Мониторинг клинико-биохимических и серологических показателей продемонстрировал положительную динамику, а именно: в 7 мес. размеры печени сократились до +1,0 см, селезенка не пальпируется, лимфузлы не увеличены, конъюнктивита нет, желтухи и холестаза нет, уровень ОБ 6,3 мкмоль/л, АЛТ 11,4 ед/л, ACT 20,4 ед/л, антитела IgM к ЦМВ отрицательные, ДНК ЦМВ в крови не определяется, показатель Нв 121 г/л при норме 110 г/л. Т.о., данный клинический пример демонстрирует успех комбинированной схемы лечения.
Т.о., данный клинический пример демонстрирует успех комбинированной схемы лечения.
Пример №2. Мама обратилась на прием с девочкой в возраст 2,0 мес., у которой в момент осмотра наблюдалась желтуха. При осмотре ребенка выявлено увеличение задне-шейных и паховых лимфузлов, печень увеличена на +2,0 см, селезенка на +1,0 см отмечается рецидивирующий гнойный конъюнктивит с рождения, атопический дерматит, низкая прибавка в массе, анемия 1 степени с уровнем Нв 102 г/л. Динамика биохимии крови: ОБ на 5 день жизни 74,5 мкмоль/л, в 1 мес. нарастает до 153,9, в 2 мес. — 88,0. У девочки в момент выписки из роддома повышались показатели АЛТ и АСТ до 52 и 66 ед/л соответственно. При обследовании на TORCH-инфекции у ребенка были выявлены маркеры урогенитального микоплазмоза методом ПЦР из глаза и гениталий, более ничего не удалось обнаружить, гипотиреоз был исключен. У мамы урогенитальный микоплазмоз был санирован во время настоящей беременности, девочка родилась в срок, но с задержкой внутриутробного развития с М 2700 г. Согласно проведенным морфологическим исследованиям возбудители микоплазмоза могут поражать печень и вызывать гепатит, а клинический синдромокомлекс, перечисленный выше, позволяет поставить диагноз микоплазменной инфекции. До 2-х месяцев девочке эпизодически с целью устранения желтухи давали препарат урсофальк, лечение оказалось неэффективным из-за нерегулярного применения УДХК и наличия инфекции у ребенка. В 2,5 месяца был назначен новый протокол лечения: урсофальк дозой 20 мг/кг в сутки, непрерывно на 3 месяца, виферон 500 тыс. ед. через день на 2 месяца, ликопид в возрастных дозировках в комбинации с макролидом ровамицином на 7 дней с перерывом 10 дней с повторением курса еще раз. Наблюдение в динамике позволило выявить нормализацию уровня ОБ до 14,0 мкмоль/л и ферментов уже к 4 месяцу. Клиника вульвита и рецидивирующего конъюнктивита исчезла, печень и селезенка уменьшились до края реберной дуги, прошли явления атопического дерматита, нормализовались показатели гемоглобина без применения протокола лечения анемии, девочка стала хорошо прибавлять в весе, ПЦР контроль мазков показал отрицательные результаты.
Согласно проведенным морфологическим исследованиям возбудители микоплазмоза могут поражать печень и вызывать гепатит, а клинический синдромокомлекс, перечисленный выше, позволяет поставить диагноз микоплазменной инфекции. До 2-х месяцев девочке эпизодически с целью устранения желтухи давали препарат урсофальк, лечение оказалось неэффективным из-за нерегулярного применения УДХК и наличия инфекции у ребенка. В 2,5 месяца был назначен новый протокол лечения: урсофальк дозой 20 мг/кг в сутки, непрерывно на 3 месяца, виферон 500 тыс. ед. через день на 2 месяца, ликопид в возрастных дозировках в комбинации с макролидом ровамицином на 7 дней с перерывом 10 дней с повторением курса еще раз. Наблюдение в динамике позволило выявить нормализацию уровня ОБ до 14,0 мкмоль/л и ферментов уже к 4 месяцу. Клиника вульвита и рецидивирующего конъюнктивита исчезла, печень и селезенка уменьшились до края реберной дуги, прошли явления атопического дерматита, нормализовались показатели гемоглобина без применения протокола лечения анемии, девочка стала хорошо прибавлять в весе, ПЦР контроль мазков показал отрицательные результаты. В данном примере применение комбинированной и обоснованной схемы лечения позволило в предельно короткие сроки вылечить ребенка и устранить желтуху.
В данном примере применение комбинированной и обоснованной схемы лечения позволило в предельно короткие сроки вылечить ребенка и устранить желтуху.
Достоинство и преимущество нового способа лечения затяжной формы желтухи у детей раннего возраста подтверждаются следующими фактами: во-первых, программа лечения успешно прошла испытания в клинической практике и была доказана эффективность проводимой терапии статистическими методами анализа; во-вторых, продолжительная схема лечения апробирована в амбулаторно-поликлинической практике, что в современных условиях своевременно и востребовано.
Источники информации
1. Неонатология. Национальное руководство. Гл. редактор акад. РАМН Н.Н.Володин. — Москва. — «ГЭОТАР-Медиа». — 2007.
2. Основы перинатологии. Учебник под ред. проф. Н.П.Шабалова и проф. Ю.В.Цвелева. — Москва. — МЕДпресс-информ. — 2004.
3. Гипербилирубинемии у новорожденных детей. Пособие для врачей. И.В.Александрович, И.М.Шатилло. — СПб. — 2006.
4. Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей. Л.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин. — Москва. — 2008.
Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей. Л.В.Дегтярева, Ю.Г.Мухина, Н.Н.Володин. — Москва. — 2008.
5. Применение препаратов урсодеоксихолевой кислоты (урсосана) в лечении острых и хронических вирусных гепатитов. Информационное письмо. А.Р.Рейзис, Н.В.Матанина, Т.С.Никитина и др. — Москва. — Рекламно-издательская группа «МегаПро». — 2006.
6. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Выпуск 7. — Москва. — 2006.
7. Nenatal Cholestasis. S.Venigalla, G.R.Gourley. — J. Arab Neonatal Forum. — 2005.
Способ лечения детей раннего возраста с проявлениями затяжной желтухи в периоде новорожденности с использованием препаратов УДХК урсосан или урсофальк, отличающийся тем, что реализуют комбинированную программу лечения, направленную на устранение нескольких факторов риска, способствующих неблагоприятному течению и прогнозу, препараты УДХК назначают в терапевтической дозе 20-30 мг/кг в сутки, суточную дозу делят на 2-3 приема, продолжительность лечения без коррекции дозы на снижение от 3 месяцев до 6-12 месяцев, свечи виферона вводят ректально и назначают в суточной дозе 50 тыс. ед./кг по схеме: 10 дней ежедневно, при этом герпесвирусы, в том числе цитомегаловирус, подавляют применением препарата ацикловир-акри и его аналогов зовиракс, валтрекс в течение 21-30 дней в 1 и/или 2 цикла, для подавления возбудителей микоплазмоза, уреаплазмоза и хламидиоза, назначают препараты из группы макролидов — ровамицин и сумамед, которые применяют последовательно по схеме: сначала ровамицин из расчета 100 тыс. ед./кг в сутки 7 дней, затем сумамед разовой дозой 10 мг/кг однократно, прерывистой схемой 1 раз в неделю в течение 3 недель, дополнительно применяют препараты, усиливающие фагоцитоз: ликопид, полиоксидоний, раствор димефосфона в возрастных дозах.
ед./кг по схеме: 10 дней ежедневно, при этом герпесвирусы, в том числе цитомегаловирус, подавляют применением препарата ацикловир-акри и его аналогов зовиракс, валтрекс в течение 21-30 дней в 1 и/или 2 цикла, для подавления возбудителей микоплазмоза, уреаплазмоза и хламидиоза, назначают препараты из группы макролидов — ровамицин и сумамед, которые применяют последовательно по схеме: сначала ровамицин из расчета 100 тыс. ед./кг в сутки 7 дней, затем сумамед разовой дозой 10 мг/кг однократно, прерывистой схемой 1 раз в неделю в течение 3 недель, дополнительно применяют препараты, усиливающие фагоцитоз: ликопид, полиоксидоний, раствор димефосфона в возрастных дозах.
Хофитол: инструкция по применению для детей 👶
При развитии физиологической или патологической желтухи новорожденных назначаются специальные медикаментозные средства – гепатопротекторы, оказывающие желчегонное действие. В их число входит Хофитол. Из чего состоит лекарство? Для чего его назначают детям помимо желтушки? Как правильно пить средство? Какие существуют аналоги? Разберемся вместе.
Хофитол – состав, форма выпуска и принцип действия
Лекарственное средство Хофитол – это гепатопротектор, который способствует выведению желчи из организма. В основе препарата – растительные компоненты. Листья полевого артишока в форме высушенного водного экстракта включены в его состав как главный активный ингредиент. Средство выпускается в трех формах:
- раствор инъекционный;
- раствор оральный;
- таблетки.
Хофитол применяется, чтобы стимулировать и активизировать желчевыделительные и желчеобразовательные процессы в организме пациента. Применение медикамента в соответствии с инструкцией нормализует показатели крови, в том числе снижает концентрацию мочевины и холестерина.
В каких случаях назначаются разные лекарственные формы?
В педиатрической практике Хофитол находит широкое применение благодаря эффективности, небольшому перечню противопоказаний и редким побочным действиям.
Разные формы медикаментозного средства врач назначает исходя из возрастной категории больного. Грудничкам и малышам младше 6 лет показано применение препарата в форме раствора – инъекционного или перорального. Хофитол выписывают ребенку при:
Грудничкам и малышам младше 6 лет показано применение препарата в форме раствора – инъекционного или перорального. Хофитол выписывают ребенку при:
- хронических патологиях почек;
- хронических заболеваниях печени, в том числе патологических изменениях желчевыводящих путей;
- расстройствах диспепсического характера.
Также Хофитол применяется при лечении уратурии, атеросклероза, анорексии, ожирения и при хронической интоксикации организма, в том числе солями тяжелых металлов и нитросоединениями. Во всех перечисленных случаях препарат назначается совместно с иными лекарственными средствами в составе комплексной терапии.
Инструкция по применению для детей
В большинстве случаев длительность приема Хофитола для грудничка или ребенка старшего возраста составляет 2–3 недели. Однако, в зависимости от поставленного диагноза, тяжести течения болезни, индивидуальных особенностей организма маленького пациента, продолжительность терапевтического курса может быть скорректирована лечащим врачом.
Таблетки
Подростки старше 12 лет могут принимать Хофитол во взрослой дозировке – по 1-2 таблетки три раза в день перед приемом пищи. Школьники и старшие дошкольники в возрасте от 6 до 12 лет принимают по одной таблетке трижды в сутки.
Максимальная суточная доза активного действующего вещества для пациентов, не достигших двенадцатилетнего возраста, составляет 600 мг.
Раствор для приготовления инъекций
Раствор для инъекций – это единственная форма, которая отпускается в аптеках только по рецепту врача. Хофитол может вводиться в организм пациентов любого возраста, в том числе новорожденным, как внутримышечно, так и внутривенно:
- Подросткам от 15 лет и старше вводится взрослая дозировка – 1-2 ампулы медикаментозного средства в сутки.
- Пациентам до 15 лет рекомендуется назначать 0,25-0,5 дозы старшей возрастной категории.
Раствор для перорального приема
Хофитол для новорожденных и грудничков доктор порекомендует применять в виде раствора для перорального приема (его также именуют сиропом или каплями):
- Малышам с первых дней жизни дают 5-10 капель Хофитола, предварительно растворив средство в 5 мл теплой кипяченой воды (это дозировка для однократного приема).
 Новорожденных и грудных малышей нужно поить каплями три раза в день перед кормлением.
Новорожденных и грудных малышей нужно поить каплями три раза в день перед кормлением. - Детям в возрасте от 1 года до 5 лет – 10-20 капель, от 6 до 12 лет – 2-3 мл (половина ч.л.) жидкого Хофитола растворяют кипяченой водой. Полученный раствор пьют за 20 минут до приема пищи утром, в обед и вечером.
- Концентрация препарата в растворе для лечения подростков старше 12 лет должна быть выше. Для единовременного приема в 1 ст. л. воды растворяют 2,5-5 мл лекарственного средства. Правила приема аналогичны рекомендованным для детей младшего возраста.
Как препарат взаимодействует с другими медикаментами?
Инструкция производителя не содержит информации о взаимодействии Хофитола с другими медикаментами, так как соответствующие клинические исследования не проводились. Хофитол для детей в форме орального раствора не рекомендуется применять одновременно со средствами, подавляющими функцию центральной нервной системы, так как данная форма лекарства содержит этанол.
Врачи отмечают, что не стоит принимать препарат одновременно с другими желчегонными средствами, т. к. это повышает риск побочных проявлений. Эффективность Хофитола снизится, если совмещать его прием с активированным углем и лекарствами на основе магния, алюминия и железа (см. также: расчет дозировки активированного угля для детей).
Каковы противопоказания и побочные эффекты?
Таблетированная форма препарата противопоказана малышам, не достигшим шестилетнего возраста. Принимать лекарство нельзя при патологических изменениях почек, печени, мочевыводящих и желчевыводящих путей. Если пациент страдает индивидуальной непереносимостью полевого артишока или иных ингредиентов лекарственного средства, то прием Хофитола ему категорически запрещен.
В целом, препарат хорошо переносится детским организмом и считается довольно эффективным. В некоторых случаях длительное применение препарата вызывает у пациентов реакции повышенной чувствительности – появляется зуд, кожные покровы краснеют, возникают отеки, сыпь, крапивница.
Если долго применять Хофитол в больших количествах, препарат также может спровоцировать целый ряд побочных эффектов. Наиболее распространенными из них являются расстройства желудочно-кишечного тракта.
Применять Хофитол следует, строго соблюдая дозировку, предписанную доктором. В случае применения препарата в сверхдозах возможна передозировка. Она проявляется через усиление вышеперечисленных побочных эффектов. При возникновении указанных симптомов рекомендуется обратиться к врачу и проводить симптоматическое лечение.
Аналоги средства
Самым популярным аналогом Хофитола, имеющим подобный механизм фармакологического воздействия, является Аллохол. Также при желтухе новорожденным детям часто назначается препарат Галстена. Это средство растительного происхождения, однако его компоненты отличаются от входящих в состав Хофитола. Галстена в форме капель может применяться с первых дней жизни.
Выбор препарата осуществляется доктором в индивидуальном порядке. В таблице ниже приведены наиболее популярные аналоги Хофитола. В случае, если в аптеках отсутствует лекарство, рекомендованное врачом, или прием Хофитола невозможен по иным причинам, подбирать его аналоги самостоятельно нельзя. Рекомендуется обратиться к доктору, который подберет наиболее подходящий препарат.
| Название препарата | Лекарственная форма | Активный компонент | Возрастные ограничения |
| Хофитол | Таблетки, раствор (сироп), инъекционный раствор
| Водный экстракт листьев артишока полевого | Растворы – с рождения, таблетки – с шестилетнего возраста |
| Аллохол | Таблетированная | Уголь активированный, желчь сухая, экстракты чеснока и крапивы | Отсутствуют |
| Берберин | Таблетированная | Бисульфат берберина | Отсутствуют |
| Гепабене | Твердые капсулы | Лекарственная трава дымянка, плоды расторопши пятнистой | С 18 лет |
| Галстена | Капли, подъязычные таблетки | Расторопша, чистотел, одуванчик, сульфат натрия, фосфор | Капли Галстена внутрь могут применяться при лечении детей с рождения. Давать лекарство детям бывает сложно из-за неприятного вкуса. |
Преимущества лечения желтухи Хофитолом у грудничков
Сразу после рождения печень малыша не функционирует полноценно. По этой причине в крови новорожденного может значительно повышаться концентрация токсичного билирубина (рекомендуем прочитать: повышенный билирубин у новорожденных: причины и лечение). Если его количество превышает норму, у малыша диагностируется желтуха физиологического типа. Требуется использование Хофитола или аналогичных препаратов, чтобы избежать негативных последствий для мозга.
Цель терапии желтушки – вывести из организма пациента токсичные вещества или преобразовать их в нетоксичную форму, а также стабилизировать и нормализовать работу печени. По этой причине лечение патологии часто проводится с применением Хофитола. Уже через 7-8 суток после начала использования отмечается видимое улучшение, малыш выздоравливает в течение 3 недель.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Хофитол для новорожденных при желтухе: инструкция, как принимать
Проблемы, возникающие в первые недели жизни новорожденного, знакомы всем молодым родителям: девять из десяти малышей переносят желтушку. Организм новорожденного работает несколько иначе, чем у взрослого человека, поскольку некоторые органы в первые дни жизни еще не работают в полную силу. Например, печень, в недостаточном количестве выделяет ферменты, которые отвечают за переработку билирубина.
За счет накопления непрямого билирубина происходит изменение цвета кожи, именно поэтому болезнь и получила название “желтушка”. Это обычное явление, но, как результат, диагностируется желтушка. Обычное дело, но все же требуется повышенное внимание ко всем отклонениям в здоровье малыша.
Чем опасна желтушка?
Если заболевание в течение недели не проходит естественным образом, значит, маленькому организму необходима дополнительная помощь. Желтушка, затянувшись, может перерасти в патологическую стадию. Запустив болезнь, есть опасность возникновения ядерной желтухи, которая уже не является обычным легко излечимым явлением.
Самым тяжелым из возможных диагнозов может быть энцефалопатия. В этом случае мозг новорожденного поражается токсинами, что приводит к необратимым последствиям, влияющим на нормальный ход развития молодого организма.
Стимуляция работы печени с помощью вспомогательных средств необходима, чтобы не допустить непоправимых последствий. Ускорение выработки нужных ферментов способствует расщеплению и выведению продуктов распада билирубина, предотвращая накопление вредных веществ и последующую интоксикацию со всеми вытекающими последствиями.
В каких случаях назначают Хофитол?
Хофитол является вспомогательным желчегонным средством, ускоряющим обменные процессы в клетках печени. Назначается Хофитол при ярко выраженной интоксикации организма, сопровождающейся:
- Тошнотой и рвотой;
- Метеоризмом;
- Специфическим запахом отрыжки.
Эти симптомы могут свидетельствовать о таких проблемах как, присутствие в организме паразитов, заболеваниях печени, а так же являются характерными проявлениями при желтушке, при желтухе.
Своевременное диагностирование проблемы работы печени поможет избежать тяжелого протекания заболевания у малыша. Для лечения желтушки врачи, в качестве дополнения к терапии, обычно это ультрафиолетовое облучение, прописывают Хофитол.
Лекарственное средство стимулирует организм младенца, помогая выводить накопившиеся токсины.
Чем хорош Хофитол?
Учитывая, что препарат рекомендован для младенцев, его состав исключительно натуральный. Все составляющие компоненты имеют растительное происхождение, основную часть составляет экстракт артишока. Благодаря ему препарат обладает желчегонным действием, помогая неокрепшему организму избавиться от токсинов. Хофитол, помимо детоксикации, обеспечивает защиту от накапливания вредных веществ.
Состав
В состав Хофитола входят:
- Витамины группы В;
- Аскорбиновая кислота;
- Фолиевая кислота;
- Бета-каротин;
- Секвитерпилактон.
Каждый из компонентов препарата оказывает направленное действие, позволяя решить целый ряд проблем:
- Фолиевая кислота ускоряет обмен веществ в клетках печени, обеспечивая защиту посредством ускоренного выведения токсинов из клеток;
- Витамины группы В, аскорбиновая кислота и бета-каротин способствуют нормальному функционированию печени, при этом токсичный непрямой билирубин преобразуется в легко расщепляемую и быстро выводимую форму, благодаря чему интоксикации не происходит;
- Секвитерпилактон стимулирует работу почек, улучшая их фильтрационную способность. Мочегонный эффект увеличивает скорость выведения прямого билирубина. Цикл перехода кровоснабжения новорожденного на гемоглобин А.
Правила приема Хофитола
Если новорожденный нуждается в назначении приема препарата, следует учитывать особенности приема лекарства младенцами. Точную дозировку рассчитывает и назначает врач. Это зависит от физиологических параметров ребенка (рост, вес, возраст), а так же стадии заболевания.
В любом случае, самая удобная форма выпуска – сироп или капли. Обычно дети до года принимают Хофитол два-три раза в день по 1-3 капли за раз. Средство следует давать ребенку перед кормлением.
Четко определить дозировку помогает дозатор, это важно для определения правильного количества препарата. Успех лечения и степень эффективности средства зависят от правильной дозировки при приеме.
Врач может посоветовать развести средство водой в необходимой пропорции. Хофитол принимают до полного исчезновения внешних проявлений желтушки, в обычных случаях лечение длится около недели.
Исчезновение видимых симптомов болезни говорит о том, что обострение позади, печень грудничка начала функционировать нормально.
Можно ли Хофитол новорожденному?
Довольно часто молодые родители сомневаются, можно ли грудничку принимать препарат. Побочные эффекты не характерны для Хофитола, именно поэтому врачи рекомендуют прием с первых дней жизни.
Индивидуальная непереносимость компонентов возможна, но это довольно редкое явление, к побочным эффектам не относящееся. Так что противопоказаний к приему Хофитола грудными детьми нет.
Правильная дозировка и соблюдение правил приема делает лекарство абсолютно безопасным и эффективным, грудничок, принимающий Хофитол, не подвергается риску. Тем не менее, самостоятельно назначать лечение не стоит, во избежание постановки ошибочного диагноза.
Запускать любое заболевание ни в коем случае не следует, поскольку запущенная форма болезни может стать причиной непоправимых последствий. Своевременная диагностика, консультация с врачом и последующее назначение терапии, помогут избежать тяжелой формы заболевания.
Чтобы безобидная желтушка не переросла в ядерную желтуху, следует проявить бдительность, и при первых признаках заболевания отправиться к доктору. Врач назначит курс лечения, объяснит, как давать Хофитол новорожденному.
Аналоги
Аналогов препарата Хофитол для новорожденных довольно много. Возможно, они не менее эффективны, чем средство на основе порошка из листьев артишока.
Одним из аналогичных по действию препаратов является Урсофальк. При назначении препарата решение о том, выбирать Хофитол или Урсофальк, должен принимать лечащий врач, основываясь на особенностях протекания заболевания у конкретного пациента.
Инструкция по применению любого средства, а также рекомендация по дозировке всегда входит в комплект лекарства, тем не менее, информация носит ознакомительный характер, лучше уточнять способ применения препарата у лечащего врача.
Специалист пояснит, в какой пропорции разводить сироп или капли, чтобы получить хороший терапевтический эффект. Соблюдая все указания можно быстро избавиться от всех симптомов заболевания.
Отзывы родителей
Как показывает практика, новорожденным при дисфункции печени чаще назначается все же Хофитол. Данный препарат, разведенный в нужной пропорции, помогает решить вопрос с желтушкой, заболеванием, которое перенес в начале жизни практически каждый младенец.
Многие специалисты считают Хофитол гомеопатическим средством, относя его к препаратам нетрадиционной медицины. Тем не менее Хофитол для новорожденных многократно доказал свою эффективность, и врачи рекомендуют его к применению для лечения новорожденных от желтушки.
Отзывы родителей, использовавших Хофитол по назначению врача, самые благоприятные. Средство много раз помогало при лечении желтушки, только индивидуальная непереносимость составных частей может оказать отрицательное влияние на результат терапии.
Аллергия на компоненты
В случае выявления непереносимости к одному или нескольким компонентам препарата, обычно достаточно просто прекратить прием лекарства. Хотя случаи непереносимости и аллергических реакций на Хофитол являются скорее исключением.
Самым главным достоинством препарата является натуральность составляющих компонентов, что делает его безвредным и безопасным для пациентов любого возраста (0+).
Отсутствие возрастных ограничений и натуральный состав средства быстро сделало его популярным среди маленьких пациентов, несмотря на относительно недавнее появление на фармацевтическом рынке.
Заключение
Предварительная консультация перед началом терапии необходима. Самолечение и самодиагностика могут существенно навредить здоровью малыша. Чтобы не подвергать ребенка риску, следует при возникновении тревожных симптомов, немедленно обратиться к врачу.
Читайте также:
Желтуха новорожденных — NHS
Желтуха — обычное и обычно безвредное заболевание новорожденных, вызывающее пожелтение кожи и белков глаз. Медицинский термин для обозначения желтухи у младенцев — желтуха новорожденных.
Другие симптомы желтухи новорожденных могут включать:
- пожелтение ладоней рук или подошв ног
- темная желтая моча (моча новорожденного должна быть бесцветной)
- бледный фекалий (он должен быть желтым) или оранжевый)
Симптомы желтухи новорожденных обычно развиваются через 2–3 дня после рождения и имеют тенденцию улучшаться без лечения к тому времени, когда ребенку исполняется около 2 недель.
Узнайте больше о симптомах желтухи у младенцев
Пожелтение кожи при желтухе новорожденных.Кредит:
Когда обращаться за медицинской помощью
Ваш ребенок будет обследован на наличие признаков желтухи в течение 72 часов после рождения в рамках медицинского осмотра новорожденного.
Если по истечении этого времени у вашего ребенка появятся признаки желтухи, как можно скорее поговорите со своей акушеркой, медицинским работником или терапевтом за советом.
Хотя желтуха обычно не вызывает беспокойства, важно определить, нуждается ли ваш ребенок в лечении.
Если вы наблюдаете за желтухой вашего ребенка дома, также важно сразу же связаться с акушеркой, если симптомы вашего ребенка быстро ухудшатся или он станет очень неохотно кормить.
Узнайте больше о диагностике желтухи у младенцев
Почему у моего ребенка желтуха?
Желтуха вызывается накоплением билирубина в крови.Билирубин — это вещество желтого цвета, образующееся при расщеплении красных кровяных телец, переносящих кислород по телу.
Желтуха часто встречается у новорожденных, потому что у младенцев в крови много красных кровяных телец, которые часто разрушаются и заменяются.
Кроме того, печень новорожденного не полностью развита, поэтому она менее эффективно удаляет билирубин из крови.
К тому времени, когда ребенку исполняется около 2 недель, его печень более эффективно обрабатывает билирубин, поэтому желтуха часто проходит сама по себе к этому возрасту, не причиняя никакого вреда.
В небольшом количестве случаев желтуха может быть признаком основного заболевания. Это часто бывает, если желтуха развивается вскоре после рождения (в течение первых 24 часов).
Насколько распространена желтуха новорожденных?
Желтуха — одно из наиболее распространенных заболеваний новорожденных.
По оценкам, у 6 из каждых 10 детей развивается желтуха, в том числе у 8 из 10 детей, рожденных недоношенными до 37-й недели беременности.
Но только у 1 из 20 младенцев уровень билирубина в крови достаточно высок, чтобы нуждаться в лечении.
По неясным причинам грудное вскармливание увеличивает риск развития желтухи у ребенка, которая часто может сохраняться в течение месяца или дольше.
Но в большинстве случаев преимущества грудного вскармливания намного перевешивают любые риски, связанные с желтухой.
Лечение желтухи новорожденных
Лечение желтухи новорожденных обычно не требуется, поскольку симптомы обычно проходят в течение 10–14 дней, хотя иногда они могут длиться дольше.
Лечение обычно рекомендуется только в том случае, если анализы показывают очень высокий уровень билирубина в крови ребенка.
Это связано с тем, что существует небольшой риск того, что билирубин может попасть в мозг и вызвать его повреждение.
Существует 2 основных метода лечения, которые можно проводить в больнице, чтобы быстро снизить уровень билирубина у вашего ребенка.
Это:
- фототерапия — на кожу падает свет особого типа, который преобразует билирубин в форму, которая легче расщепляется печенью
- обменное переливание — при котором кровь вашего ребенка удаляется с помощью тонкую трубку (катетер) помещают в их кровеносные сосуды и заменяют кровью подходящего донора; большинство младенцев хорошо поддаются лечению и могут выписаться из больницы через несколько дней
Осложнения
Если не лечить ребенка с очень высоким уровнем билирубина, у него может развиться необратимое повреждение головного мозга.Это известно как ядерная желтуха.
Kernicterus очень редко встречается в Великобритании и поражает менее 1 ребенка из 100 000 рожденных. В 2015-16 гг. В Англии было 7 госпитализаций по поводу ядерной желтухи.
Узнайте больше о ядерной желтухе у младенцев
Вы также можете прочитать руководство Национального института здравоохранения и повышения квалификации (NICE) по желтухе у новорожденных младше 28 дней.
Последняя проверка страницы: 4 сентября 2018 г.
Срок следующей проверки: 4 сентября 2021 г.
Что такое желтуха и ядохимикат?
Желтуха — это желтый цвет кожи многих новорожденных.Желтуха возникает, когда в крови ребенка накапливается химическое вещество, называемое билирубином. Во время беременности печень матери удаляет билирубин для ребенка, но после рождения печень ребенка должна удалить билирубин. У некоторых детей печень может быть недостаточно развита для эффективного избавления от билирубина. Когда в теле новорожденного накапливается слишком много билирубина, кожа и белки глаз могут стать желтыми. Эта желтая окраска называется желтухой.
Если тяжелую желтуху не лечить слишком долго, она может вызвать состояние, называемое ядерной желтухой.Ядерная желтуха — это тип повреждения головного мозга, который может быть результатом высокого уровня билирубина в крови ребенка. Это может вызвать атетоидный церебральный паралич и потерю слуха. Kernicterus также вызывает проблемы со зрением и зубами, а иногда может вызвать умственную отсталость. Раннее выявление и лечение желтухи может предотвратить ядерную желтуху.
Признаки и симптомы
Желтуха обычно сначала появляется на лице, а затем распространяется на грудь, живот, руки и ноги по мере повышения уровня билирубина.Белки глаз также могут выглядеть желтыми. Желтуху труднее увидеть у детей с более темным цветом кожи. Врач или медсестра могут проверить, сколько билирубина в крови ребенка.
Обратитесь к врачу вашего ребенка в тот же день , если ваш ребенок:
- Очень желтый или оранжевый (изменение цвета кожи начинается с головы и распространяется на пальцы ног).
- С трудом просыпается или вообще не засыпает.
- Не кормит грудью и не сосет хорошо из бутылочки.
- Очень привередливый.
- Не хватает мокрых или грязных подгузников (минимум 4-6 полностью намоченных подгузников за 24 часа и 3-4 стула в день к четвертому дню).
Получите неотложную медицинскую помощь , если ваш ребенок:
- Безутешно плачет или плачет на высоком уровне.
- Изогнутая, как лук (голова или шея и пятки отогнуты назад, а корпус вперед).
- Имеет жесткое, вялое или шаткое тело.
- Имеет странные движения глаз.
Диагностика
Как минимум, младенцев следует проверять на желтуху каждые 8–12 часов в течение первых 48 часов жизни. Когда ребенку от 3 до 5 дней, важно, чтобы его осмотрела медсестра или врач, потому что обычно в это время уровень билирубина у ребенка самый высокий. Вот почему, если вашего ребенка выписывают в возрасте до 72 часов, его следует осмотреть в течение 2 дней после выписки. Время посещения может варьироваться в зависимости от возраста вашего ребенка на момент выписки из больницы и других факторов.
Врач или медсестра могут проверить билирубин ребенка с помощью экспонометра, который надевается на голову ребенка. Это приводит к уровню чрескожного билирубина (TcB). Если он высокий, скорее всего, будет назначен анализ крови.
Лучший способ точно измерить билирубин — это взять небольшой образец крови из пятки ребенка. Это приводит к общему уровню билирубина в сыворотке (TSB). Если уровень высок, в зависимости от возраста ребенка в часах и других факторов риска, скорее всего, последует лечение. Также, вероятно, будут взяты повторные пробы крови, чтобы убедиться, что TSB снизится при назначенном лечении.
Лечение
Ни один ребенок не должен иметь повреждений мозга из-за невылеченной желтухи.
Во время лечения высокого уровня билирубина ребенка раздевают и помещают под специальное освещение. Свет не повредит малышу. Это можно сделать в больнице или даже дома. Может также потребоваться увеличить потребление молока ребенком. В некоторых случаях, если у ребенка очень высокий уровень билирубина, врач сделает переливание крови. Желтуху обычно лечат до того, как возникнет проблема с повреждением головного мозга.
Не рекомендуется класть ребенка на солнечный свет как безопасный способ лечения желтухи.
Факторы риска
Около 60% всех младенцев страдают желтухой. У некоторых детей вероятность тяжелой желтухи и более высокого уровня билирубина выше, чем у других. Младенцы с любым из следующих факторов риска нуждаются в тщательном наблюдении и раннем лечении желтухи:
Недоношенные дети
Дети, рожденные до 37 недель или 8,5 месяцев беременности, могут иметь желтуху, потому что их печень не полностью развита.Молодая печень может быть не в состоянии избавиться от такого количества билирубина.
Младенцы с более темным цветом кожи
Желтуху можно пропустить или не распознать у ребенка с более темным цветом кожи. Осмотр десен и внутренней части губ может выявить желтуху. Если есть сомнения, следует сделать анализ на билирубин.
Истоки восточноазиатского или средиземноморского происхождения
Ребенок, рожденный в восточноазиатской или средиземноморской семье, имеет более высокий риск развития желтухи. Кроме того, некоторые семьи наследуют заболевания (например, дефицит G6PD), и их дети с большей вероятностью заболеют желтухой.
Проблемы с кормлением
У ребенка, который плохо ест, не мочится или не стул в первые несколько дней жизни, вероятность развития желтухи выше.
Брат или сестра с желтухой
У ребенка с сестрой или братом, у которого была желтуха, вероятность развития желтухи выше.
Ушиб
У ребенка с синяками при рождении выше вероятность развития желтухи. Синяк образуется, когда кровь вытекает из кровеносного сосуда, из-за чего кожа становится черно-синей. Заживление больших синяков может вызвать высокий уровень билирубина, и у вашего ребенка может появиться желтуха.
Группа крови
Женщины с группой крови O или резус-отрицательным фактором крови могут иметь детей с более высоким уровнем билирубина. Матери с несовместимостью по резус-фактору следует назначить Рогам.
- Если тяжелую желтуху не лечить слишком долго, она может вызвать повреждение мозга и состояние, называемое ядерной желтухой.
- Ранняя диагностика и лечение желтухи могут предотвратить появление ядерной желтухи.
- Если вас беспокоит, что у вашего ребенка желтуха, немедленно обратитесь к врачу.Попросите сделать тест на билирубин на желтуху.
Если вас это беспокоит
Если вы подозреваете, что у вашего ребенка желтуха, немедленно позвоните и обратитесь к врачу. Спросите у врача или медсестры вашего ребенка о тесте на билирубин на желтуху.
Если у вашего ребенка желтуха, важно серьезно отнестись к ней и придерживаться плана последующего наблюдения и рекомендаций по уходу.
Убедитесь, что ваш ребенок ест достаточно. Процесс удаления отходов также удаляет билирубин из крови вашего ребенка.Если вы кормите грудью, вы должны кормить ребенка грудью не менее 8–12 раз в день в течение первых нескольких дней. Это поможет вырабатывать достаточно молока для ребенка и поможет снизить уровень билирубина у ребенка. Поддержка и советы кормящих матерей могут увеличить шансы на успешное грудное вскармливание. Если у вас возникли проблемы с кормлением грудью, обратитесь за помощью к своему врачу, медсестре или тренеру по грудному вскармливанию.
Желтуха у новорожденных (гипербилирубинемия) | Michigan Medicine
Обзор темы
Что такое желтуха у новорожденных?
Желтуха — это желтый оттенок кожи новорожденного и белой части глаз.Это признак того, что в крови ребенка слишком много билирубина. Слово, обозначающее наличие слишком большого количества билирубина в крови, — это гипербилирубинемия (скажите «hy-per-bil-ih-roo-bih-NEE-mee-uh»).
Желтуха обычно появляется в первые 5 дней жизни. Многие дети выписываются из больницы к тому времени, когда начинается желтуха. Поэтому ваш врач может захотеть провести повторное обследование, когда вашему ребенку исполнится 3-5 дней.
У большинства младенцев желтуха легкой степени. Обычно оно улучшается или проходит само по себе в течение недели или двух, не вызывая проблем.Но к желтухе нужно относиться серьезно. В редких случаях, если уровень билирубина остается высоким и не лечить, это может вызвать повреждение мозга, называемое ядерной желтухой. Это может привести к серьезным проблемам на всю жизнь.
Что вызывает желтуху у новорожденных?
Желтуха возникает из-за того, что в организме вашего ребенка больше билирубина, чем он может избавиться. Билирубин — это вещество желтого цвета, которое образуется при расщеплении старых красных кровяных телец. Он покидает организм с мочой и калом. Когда вы беременны, ваше тело выводит билирубин из организма ребенка через плаценту.После рождения организм ребенка должен избавиться от билирубина самостоятельно.
В большинстве случаев у младенцев наблюдается так называемая физиологическая желтуха. Это происходит потому, что их органы еще не могут хорошо избавиться от избыточного билирубина. Этот тип желтухи обычно появляется примерно через 24 часа после рождения. Он ухудшается до третьего или четвертого дня, а затем проходит примерно через неделю.
В редких случаях желтуха может быть вызвана другими причинами, такими как инфекция, проблема с пищеварительной системой ребенка или проблема с группами крови матери и ребенка (резус-несовместимость).У вашего ребенка может быть одна из этих проблем, если желтуха появляется менее чем через день после рождения.
Каковы симптомы?
Если у новорожденного желтуха, его или ее кожа и белая часть глаз будут желтыми. Желтый цвет сначала проявляется на лице и груди ребенка, обычно через 1–5 дней после рождения.
Ребенок с высоким уровнем билирубина может:
- Желтеть больше.
- Будьте вялыми и не сосите.
- Быть капризным или нервным.
- Выгните спину.
- Плачьте пронзительно.
Высокий уровень билирубина может быть опасен. Обязательно сразу же обратитесь к врачу, если у вашего ребенка есть какие-либо из этих симптомов.
Как диагностируют желтуху у новорожденных?
Врач вашего ребенка проведет медицинский осмотр и задаст вам вопросы о вашем здоровье и здоровье вашего ребенка. Например, врач может спросить, есть ли у вас и вашего ребенка разные группы крови.
Врач может приложить устройство к коже ребенка, чтобы проверить уровень билирубина у ребенка.Чтобы узнать, нуждается ли ваш ребенок в лечении, может быть проведен анализ крови на билирубин.
Могут потребоваться дополнительные анализы, если врач считает, что проблема со здоровьем вызывает слишком много билирубина в крови.
Как лечится?
Вашему ребенку потребуется лечение, если уровень билирубина выше нормы для новорожденных. Его или ее поместят под специальный свет, чтобы вылечить желтуху. Это называется фототерапией. Кожа поглощает свет, который изменяет билирубин, так что организму легче от него избавиться.Лечение обычно проводится в стационаре. Но младенцев иногда лечат дома.
Не пытайтесь лечить желтуху, кладя ребенка на солнце или возле окна. Для безопасного лечения желтухи всегда необходимо специальное освещение и контролируемое окружение.
Если желтуха вызвана проблемами со здоровьем, вашему ребенку может потребоваться другое лечение. Например, ребенку с тяжелой желтухой, вызванной несовместимостью резус-фактора, может потребоваться переливание крови.
Как вы можете помочь своему ребенку?
Если у вашего ребенка желтуха, вы должны сыграть важную роль.
- Внимательно осматривайте кожу ребенка 2 раза в день, чтобы убедиться, что цвет возвращается к нормальному. Если у вашего ребенка темная кожа, посмотрите на белую часть глаз.
- Возьмите ребенка на контрольное обследование, рекомендованное врачом.
- Обратитесь к врачу, если желтый цвет станет ярче после того, как вашему ребенку исполнится 3 дня.
Лучшее, что вы можете сделать для уменьшения желтухи, — это следить за тем, чтобы ваш ребенок ел достаточно. Это поможет организму вашего ребенка избавиться от лишнего билирубина.
- Если вы кормите грудью, кормите ребенка примерно 8–12 раз каждые 24 часа.
- Если вы кормите ребенка из бутылочки, придерживайтесь своего графика (обычно от 6 до 10 кормлений каждые 24 часа).
Если вы не уверены, что ваш ребенок получает достаточно молока, обратитесь за помощью к своему врачу, медсестре или консультанту по грудному вскармливанию.
Гипербилирубинемия у новорожденных
Что такое гипербилирубинемия у новорожденного?
Гипербилирубинемия возникает, когда: в крови вашего ребенка слишком много билирубина.
Билирубин образуется при расщеплении красных кровяных телец. Поначалу младенцам сложно избавиться от билирубина. Он может накапливаться в их крови, тканях и жидкостях.
Билирубин имеет цвет. Из-за этого кожа, глаза и другие ткани ребенка становятся желтыми (желтуха). Желтуха может впервые появиться при рождении ребенка. Или он также может появиться в любое время после рождения.
Что вызывает гипербилирубинемию у новорожденного?
Во время беременности плацента удаляет билирубин из крови ребенка.Когда ребенок рождается, его печень берет на себя эту работу. У вашего ребенка может быть слишком много билирубина по многим причинам.
Физиологическая желтуха
В течение первых нескольких дней жизни младенцы не могут избавиться от большого количества билирубина. Этот нормальный тип желтухи возникает как реакция на снижение способности ребенка выводить билирубин. Но сначала может быть трудно сказать, вызвана ли желтуха другой проблемой.
Желтуха, недостаточность грудного вскармливания
Некоторые дети не кормят грудью хорошо сначала.Это вызывает желтуху при отказе от грудного вскармливания. Плохое питание делает ваш ребенок обезвожен. Это также заставляет вашего ребенка меньше мочиться. Это делает билирубин накапливаются в теле вашего ребенка. Младенцы, родившиеся на сроке от 34 до 36 недель беременности, считаются больше шансов получить эту проблему. Эти дети часто не обладают координацией и силы хорошо кормить грудью. Но это состояние также часто встречается в ранних сроках. новорожденные (от 37 до 38 недель).Это также может произойти с любыми новорожденными, у которых был трудный старт, особенно если они были разлучены с матерью и не могли кормить часто. Обычно становится лучше, когда ребенок учится хорошо кормить грудью.
Желтуха грудного молока
Около 2% детей, находящихся на грудном вскармливании, заболевают желтухой. Это происходит позже, в первую неделю жизни. Пик наступает примерно в 2-недельном возрасте. Это может длиться от 3 до 12 недель. Это не опасно, но могут потребоваться тесты для других опасных проблем.Эта проблема может быть вызвана веществом в грудном молоке. Это вещество может увеличить количество билирубина, которое может реабсорбировать организм ребенка.
Желтуха от гемолиза
Если у вашего ребенка резус-инфекция (гемолитическая болезнь новорожденного из-за группы крови, отличной от группы крови матери), он или она может получить этот тип желтухи. Эта проблема также может быть вызвана слишком большим количеством эритроцитов или редкими проблемами, при которых эритроциты более хрупкие, чем обычно. Гемолиз — это процесс, при котором красные кровяные тельца разрушаются и выделяют билирубин.
Желтуха, вызванная нарушением функции печени
Желтуха может возникнуть, если печень вашего ребенка не работает. Это может быть из-за инфекции или других факторов. Печень — это часть тела, наиболее ответственная за избавление от билирубина. Проблема с печенью может вызвать повышение уровня билирубина.
Какие новорожденные подвержены риску гипербилирубинемии?
Около 60% доношенных новорожденных заболевают желтухой. Так же поступают 80% недоношенных детей.Дети, рожденные от матерей с диабетом или резус-фактором, чаще страдают этим заболеванием.
Каковы симптомы гипербилирубинемии у новорожденного?
Симптомы могут проявляться у каждого ребенка по-разному. Они могут включать:
Симптомы этой проблемы со здоровьем могут быть похожи на симптомы других заболеваний. Убедитесь, что ваш ребенок обращается к врачу для постановки диагноза.
Как диагностируется гипербилирубинемия у новорожденного?
Время, когда у вашего ребенка впервые начинается желтуха, имеет значение.Это может помочь врачу поставить диагноз.
Первые 24 часы. Этот тип желтухи часто бывает серьезным. Ваш ребенок, скорее всего, нужно лечение немедленно.
секунд или третий день. Это часто физиологическая желтуха. Иногда это может быть более серьезный вид желтухи.Важно быть уверенным, что ребенок насытится. молоко в этот момент.
В сторону конец первой недели. Этот тип желтухи может быть вызван грудным молоком. желтуха, но может быть вызвана инфекцией или другими редкими серьезными проблемами.
В вторая неделя. Это часто вызвано желтухой грудного молока, но может вызвано редкими проблемами с печенью.
Лечащий врач вашего ребенка могут сделать эти анализы для подтверждения диагноза:
Прямой и непрямой билирубин уровни. Эти уровни показывают, связан ли билирубин с другими веществами вашим печень ребенка. Нормальная физиологическая желтуха имеет непрямой билирубин.Желтуха из-за более серьезные проблемы могут иметь высокий уровень билирубина любого типа.
Количество эритроцитов
Группа крови и анализ на несовместимость резус-фактора (проба Кумба)
Как лечится гипербилирубинемия у новорожденного?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от степени тяжести состояния.
Фототерапия
Билирубин поглощает свет. Высокий уровень билирубина часто снижается, когда ребенка освещают специальными лампами синего спектра. Это называется фототерапией. Ваш ребенок может получать это лечение днем и ночью. Чтобы он заработал, может потребоваться несколько часов. Во время светового лечения глаз вашего ребенка будет защищен. Лечащий врач вашего ребенка проверит температуру вашего ребенка. Он или она также проверит уровень билирубина у вашего ребенка.Это покажет, работает ли фототерапия.
Волоконно-оптическое одеяло
Волоконно-оптическое одеяло — еще один вид фототерапии. Одеяло обычно кладут под ребенка. Его можно использовать отдельно или с обычной фототерапией.
Обменное переливание крови
Эта процедура удаляет кровь вашего ребенка с высоким уровнем билирубина. Он заменяет его свежей кровью с нормальным уровнем билирубина. Это увеличивает количество красных кровяных телец вашего ребенка.Это также снижает уровень билирубина у него. Во время процедуры ваш ребенок будет переключаться между сдачей и приемом небольшого количества крови. Это будет сделано через вену или артерию в пуповине ребенка. Это делается только в отделении интенсивной терапии, когда уровень билирубина чрезвычайно высок. Вашему ребенку может потребоваться повторная процедура, если у него или ее уровень билирубина остается высоким.
Кормление грудным молоком
Американская академия педиатрии рекомендует продолжать кормить грудью ребенка с желтухой.Если ваш ребенок не получает достаточно молока от груди, вам может потребоваться добавить молоко с сцеживанием или смесью.
Лечение любой первопричины состояния
Это может включать лечение инфекции. В очень редких случаях может потребоваться пересадка печени.
Какие возможные осложнения гипербилирубинемии у новорожденный?
Высокий уровень билирубина может попасть в мозг вашего ребенка. Это может вызвать судороги и повреждение мозга.Это называется ядерной желтухой.
Что я могу сделать, чтобы предотвратить гипербилирубинемию у моего новорожденного?
Это состояние невозможно предотвратить, за исключением желтухи, связанной с нарушением грудного вскармливания. Кормление следует начинать в течение первого часа жизни и продолжать не реже, чем каждые 2 или 3 часа, или раньше, если ребенок проявляет признаки желания есть. Чем более недоношенный ребенок, тем больше вероятность, что ему или ей сначала понадобится добавка сцеженного молока или смеси. Для всех младенцев ключевым моментом является раннее выявление желтухи и немедленное лечение.Это может остановить повышение уровня билирубина вашего ребенка до опасного уровня.
Основные сведения о гипербилирубинемии у новорожденных
Гипербилирубинемия возникает, когда в крови вашего ребенка слишком много билирубина.
Около 60% доношенных и 80% недоношенных детей заболевают желтухой.
Самый частый симптом — пожелтение кожи вашего ребенка и белков его глаз.
Время, когда у вашего ребенка впервые начинается желтуха, имеет значение. Это может помочь врачу поставить диагноз.
Убедитесь, что вы кормите ребенка рано и часто.
Раннее обнаружение желтухи и немедленное лечение являются ключевыми факторами. Это может предотвратить повышение уровня билирубина вашего ребенка до опасного уровня.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Название теста или процедуры
Причина, по которой ваш ребенок проходит тест или процедуру
Какие результаты ожидать и что они означают
Риски и преимущества теста или процедуры
Когда и где вашему ребенку предстоит пройти тест или процедуру
Кто будет проводить процедуру и какова квалификация этого человека
Что бы произошло, если бы ваш ребенок не прошел тест или процедуру
Любые альтернативные тесты или процедуры, о которых можно подумать
Когда и как вы получите результаты
Кому звонить после теста или процедуры, если у вас есть вопросы или у вашего ребенка проблемы
Сколько вам придется заплатить за тест или процедуру


 Новорожденных и грудных малышей нужно поить каплями три раза в день перед кормлением.
Новорожденных и грудных малышей нужно поить каплями три раза в день перед кормлением.
Добавить комментарий