Восстановление после родов: первые часы.
Радость рождения малыша позади, гормональный коктейль, бушевавший в родах постепенно меняет свой состав и организм перестраивается на новый жизненный этап — материнство. Но, пережив счастье родов, что же маме делать дальше? Как быстрее восстановить силы и всегда получать удовольствие, общаясь с малышом? Конкретные рекомендации, как помочь себе в первые часы-дни после родов, дает опытный акушер ЦТА и ведущая курсов подготовки к родам Светлана Лузихина:
“Первые сутки после родов можно лежать не только на спине, но и в любом другом положении. Даже на животе! Но в таком случае подложите под живот небольшую подушечку, чтобы не было прогиба в спине. Старайтесь не лежать в одной позе долго, меняйте положения. Вставать желательно только при крайней необходимости, например, в туалет, а вот поесть можно и в постели — позвольте другим поухаживать за вами! При ходьбе не делайте широкие шаги, а представьте, что вы в длинном, узком, вечернем платье, двигайтесь плавно и маленькими шажками.
Чтобы кости таза правильно восстановились после родов, зафиксируйте их, в лежачем положении широким бандажом или любым длинным шарфом (пеленкой), чтобы можно было обвязаться вокруг — от верхнего края бедра до середины бедра. Это особенно важно, если вы планируете что-то делать по дому, например, готовить еду.
Питье, еда:
После родов пейте столько, сколько требует организм. Рекомендуем пить отвар из трав (крапива, тысячелистник, пастушья сумка — завариваем в термосе, каждой травы по 2 ст.л на литр). Этот сбор обладает противовоспалительным, кровоостанавливающим действием, способствуют сокращению стенок матки после родов. Пьем в течении дня, примерно около литра. В первые сутки в этот коктейль из трав можно добавить по вкусу мед, лимон, две ложки вина или шиповник (для повышения гемоглобина), а основной коктейль пьем 5-7 дней после родов. В первые сутки можно есть и пить все, что хочется, чтобы восстановить силы. Ешьте, то, что ели во время беременности, ребенок знаком с этой едой. Ограничьте свежие овощи и фрукты, и осторожнее с теми продуктами, которые лично у вас вызывают газообразование, именно от них у детки могут быть колики.
Ограничьте свежие овощи и фрукты, и осторожнее с теми продуктами, которые лично у вас вызывают газообразование, именно от них у детки могут быть колики.
Ешьте легко усваиваемую пищу: каши, супы, тушеные овощи и др. Добавляйте в еду (кашу, суп) натуральные растительные масла (2-3 ст.л. в сутки), чтобы предупредить запоры. Если это не помогло, можно использовать глицериновые или облепиховые свечи. Облепиховые свечи также помогают заживить трещины, если они образовались, и их же можно использовать для лечения геморроя. При геморрое можно использовать мазь «эскулюс» и «гамамелис» (есть и свечи). В случае, каких-либо осложнений, можно получить индивидуальные рекомендации у специалистов нашего центра (акушеров-гинекологов, акушерок, гомеопатов, гирудотерапевта и др.).
Кормление грудью:
Очень важен контакт с ребенком (эмоциональный, физический, визуальный): важен контакт «кожа к коже», не сдерживайте свои эмоции! Обнимайте малыша, целуйте! Вы гладите кроху, любуетесь им, а организм тут же начинает выброс гормонов, способствующих сокращению матки и стимулирующих выработку молока (молозива). Не беспокойтесь о том, есть ли у вас молозиво или нет, прикладывайте ребенка к груди по требованию. Старайтесь сразу делать это правильно, чтобы малыш полностью захватывал ареолу. Учите малыша широко открывать рот, для этого дразните его, прикасаясь пальцем или соском к подбородку или к нижней губе ребенка. При сосании вам не должно быть больно, и обратите внимание, чтобы челюсть малыша двигалась вверх и вниз, губки были развернуты, а кончик носика прижимался к груди.
Не беспокойтесь о том, есть ли у вас молозиво или нет, прикладывайте ребенка к груди по требованию. Старайтесь сразу делать это правильно, чтобы малыш полностью захватывал ареолу. Учите малыша широко открывать рот, для этого дразните его, прикасаясь пальцем или соском к подбородку или к нижней губе ребенка. При сосании вам не должно быть больно, и обратите внимание, чтобы челюсть малыша двигалась вверх и вниз, губки были развернуты, а кончик носика прижимался к груди.
Во время кормления, вне зависимости от позы, в которой вы кормите, вам должно быть удобно.Если вам хорошо, то ребенку будет тоже. Ребенок должен лежать уверенно в ваших руках, ему не так важно насколько правильно вы что-то делаете – деткам очень нужны уверенные руки родителей! При соблюдении вышесказанного, молоко придёт в нужный для ребенка момент. Сложности возникают, если у мамы до беременности были проблемы с пролактином, был длительный прием окситоцина, при разлуке после родов. Впрочем, это может и никак не повлиять – все индивидуально!
Используйте трикотажный или х/б бюстгальтер, спортивные майки поддерживающие грудь. Важно, чтобы вам было удобно и нигде не давило.
Важно, чтобы вам было удобно и нигде не давило.
Для заживления сосков используйте 100% ланолин (пурилан) или бепантен, также можно использовать облепиховое масло. Начиная с 38 недели беременности, можно начать протирать ареолу замороженным отваром коры дуба (поочередно, то левую, то правую ареолу протираем по 2-3 секунды, повторяя 10-15 раз). Благодаря дубильным веществам и контрасту температуры, кожа на груди немного загрубеет. Обтирание хорошо продолжить и после родов, пока есть необходимость.
Чтобы избежать застоя в груди, с конца вторых суток старайтесь полностью исключить все горячее, ешьте и пейте все комнатной температуры. Воду лучше пить часто, но маленькими глоточками, чтобы понять потребность организма в воде. Старайтесь не пить сладких напитков (компотов, чая с сахаром и др. напитков), они требуют дополнительной жидкости. Как только начнете чувствовать, что прибывает молоко (грудь становиться горячее обычного и появляются ощущения наполнения), начинайте делать упражнения для грудной клетки. Там где есть движение – не бывает застоев! Напомню несколько упражнений, для примера: когда руки кладете на плечи и вращаете локтями от себя; руки согнуты в локтях перед собой и сжимаем ладони, также их двигаем из стороны в сторону, вверх. Кошка добрая и злая – это упражнение не только улучшит кровообращение в грудной клетке, но и поможет лучше сокращаться матке.
Там где есть движение – не бывает застоев! Напомню несколько упражнений, для примера: когда руки кладете на плечи и вращаете локтями от себя; руки согнуты в локтях перед собой и сжимаем ладони, также их двигаем из стороны в сторону, вверх. Кошка добрая и злая – это упражнение не только улучшит кровообращение в грудной клетке, но и поможет лучше сокращаться матке.
Делайте массаж груди легкими, массирующими движениями. Ребенка прикладываем к груди по требованию мамы, если он просит чаще – это здорово! Ни в коем случае не сцеживайте грудь «полностью», если вдруг возникла такая ситуация, что надо сцедить, делайте это до облегчения в груди. Но грудь при этом должна оставаться наполненной. Молоко приходит по требованию, если Вы будете сцеживать, то организм не наладит правильный ритм выработки молока, а Вы превратитесь в молочную фабрику.
Как только поймете, что молоко приходит по требованию ребенка, начинайте пить то, что хотите и той температуры, которая Вам нравится.
Личная гигиена:
Используйте х/б белье или послеродовые одноразовые трусы. Меняйте прокладки после каждого похода в туалет. Также каждый раз хорошо было бы подмыться отваром из коры дуба или тысячелистником, ромашкой. При травме промежности (разрыв или эпизиотомия), после обработки антисептиком, можно использовать ранозаживляющие мази для слизистой (масло облепихи, мазь календулы, арники, солкосерил и др.). Чаще опорожняйте мочевой пузырь, терпеть нельзя. Если вдруг Вы не чувствуете позывов, то ходите в туалет, каждые 3 часа, как по будильнику.
Меняйте прокладки после каждого похода в туалет. Также каждый раз хорошо было бы подмыться отваром из коры дуба или тысячелистником, ромашкой. При травме промежности (разрыв или эпизиотомия), после обработки антисептиком, можно использовать ранозаживляющие мази для слизистой (масло облепихи, мазь календулы, арники, солкосерил и др.). Чаще опорожняйте мочевой пузырь, терпеть нельзя. Если вдруг Вы не чувствуете позывов, то ходите в туалет, каждые 3 часа, как по будильнику.
Полезен контрастный душ (если не на всё тело, то хотя бы на область матки). Меняйте температуру воды так, чтобы вам было комфортно, поливайте себя секунд по 30-40, при этом старайтесь не обжечься и не переохладиться.
Гимнастика:
Упражнения для укрепления мышц промежности и тазового дна можно делать со 2-3 дня после родов (если нет травм, а если есть, то не раньше, чем через неделю), или когда об этом вспомните ☺. Укрепляем мышцы снизу вверх, начиная с известного упражнения Кегеля. Далее присоединяем упражнения для мышц брюшного пресса — «полоскания живота» (лежа на спине, с ногами согнутыми в коленях, одна руку положить под поясницу и далее приподнимаем таз за счет напряжения ягодичных мышц и помогая дыханием на вдохе втягиваем промежность вверх, на выдохе расслабляемся).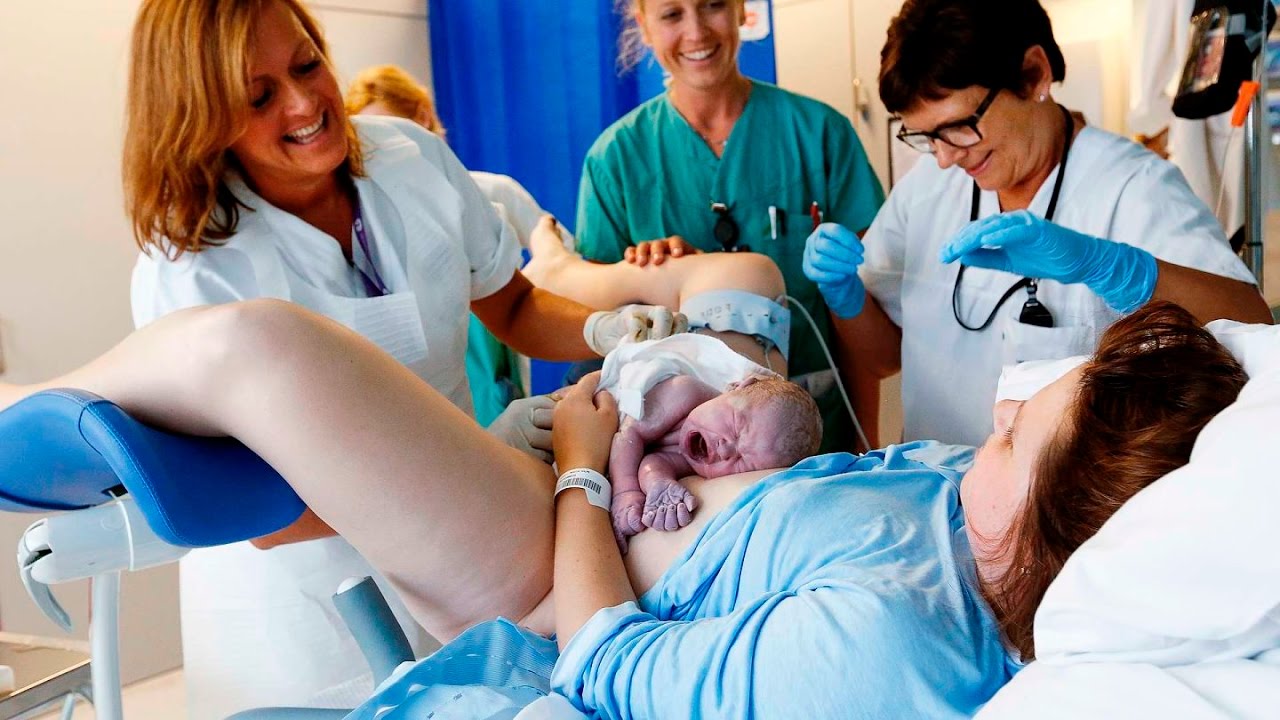 Также полезны “скручивания” — для улучшения работы перистальтики кишечника, упражнения на четвереньках (кошка — с согнутыми коленями двигаем ногами в сторону и назад, укрепляя ягодичные мышцы, и др.). Ближе к концу первого месяца упражнения можно делать вместе с малышом.
Также полезны “скручивания” — для улучшения работы перистальтики кишечника, упражнения на четвереньках (кошка — с согнутыми коленями двигаем ногами в сторону и назад, укрепляя ягодичные мышцы, и др.). Ближе к концу первого месяца упражнения можно делать вместе с малышом.
Настроение:
Очень важен благоприятный психологический фон в семье. Хорошо, если рядом с вами первые дни будут помощники, которые смогут приготовить еду, убраться дома (но не переусердствуйте! ребенку нужна чистота, а не стерильность!). Тогда мама сможет спокойно заниматься только ребенком и собой: настраиваться на грудное вскармливание, привыкать к новой роли, и, конечно же, хорошо питаться и отдыхать — спать, когда спит малыш. Обязательно рассказывайте о своих ожиданиях и нуждах мужу — он переживает еще больший стресс, чем вы, и отцовские чувства в нем могут проснуться далеко не сразу.
Вам надо восстановиться, поэтому не спешите с гостями, эмоциональный покой сейчас важнее. Ну а если гости неизбежны (многим бабушкам, тетям, дядям и друзьям захочется полюбоваться вашим малышом), то четко оговорите время визита и помощь по приему гостей (уборка, готовка и пр).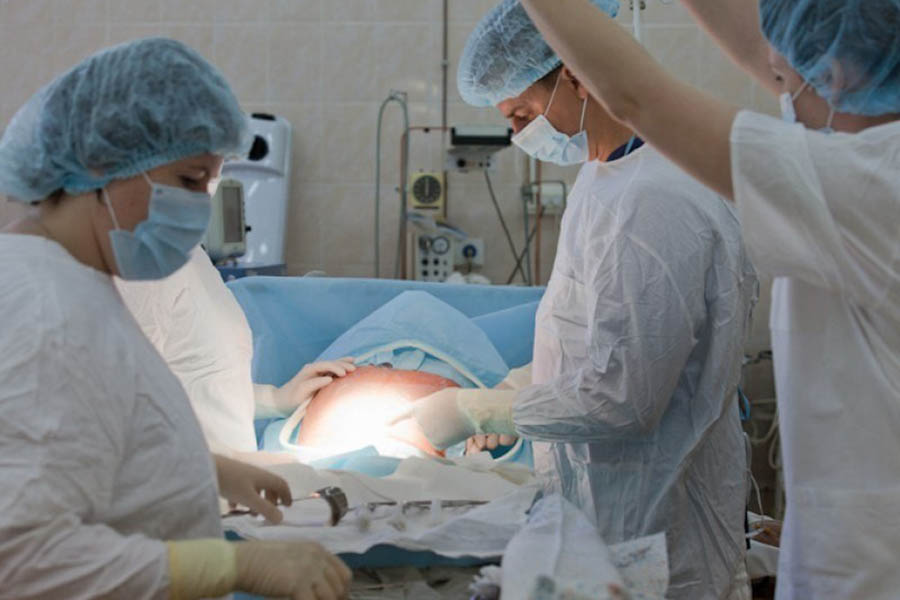 Кстати, в старину был хороший обычай — те, кто посещал семью с новорожденным, с собой приносили еду и обязательно что-то делали по дому, чтобы женщина могла спокойно заниматься ребенком. Не бойтесь просить о помощи, если она Вам нужна, друзья или близкие с радостью Вам помогут, только формулируйте конкретно, чего именно и как вы хотите.
Кстати, в старину был хороший обычай — те, кто посещал семью с новорожденным, с собой приносили еду и обязательно что-то делали по дому, чтобы женщина могла спокойно заниматься ребенком. Не бойтесь просить о помощи, если она Вам нужна, друзья или близкие с радостью Вам помогут, только формулируйте конкретно, чего именно и как вы хотите.
Если у вас, что-то не получается или Вам не хватает информации, не стесняйтесь обращаться за советом к специалистам (кроме акушеров-гинекологов и педиатров, помогут остеопаты, специалисты по ГВ, консультанты по детскому сну, гирудотерапевты и психологи) или подругам, у которых есть успешный опыт кормления больше года и восстановления после родов».
Восстановление после родов — с чего начать
Роды остались позади, вы стали мамой. И впереди — новая жизнь: с новыми эмоциями, ощущениями, новыми вопросами и, в первую очередь, с новым восприятием самой себя. Но как это, ни с чем не сравнимое счастье, прочувствовать, если тело болит, двигаться неприятно, сидеть нельзя, то и дело бросает в жар и почему-то с настроением не все так гладко и радостно, как этого хотелось бы?
Это нормально. Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы. А ее состояние, в свою очередь, влияет на адаптацию и развитие ребенка (например, некоторые психотерапевты считают, что определенные зоны нашего мозга формируются первые полгода жизни и напрямую зависят от эмоциональных взаимоотношений с мамой в эти месяцы).
Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы. А ее состояние, в свою очередь, влияет на адаптацию и развитие ребенка (например, некоторые психотерапевты считают, что определенные зоны нашего мозга формируются первые полгода жизни и напрямую зависят от эмоциональных взаимоотношений с мамой в эти месяцы).
Раньше считалось, что после родов маму не надо беспокоить, она устала, ей надо отдохнуть, у нее — адаптация к новой жизни, ей не до врачей, процедур и т. п…
п…
Но именно в первые 3-4 недели в организме женщины происходят значительные перемены, и они являются большой нагрузкой на организм. Поэтому, если в первую же послеродовую неделю мягко и правильно в процесс перестройки «вмешаться», то послеродовый период пройдет гораздо легче. Надо прислушаться к своему организму и правильно расставить приоритеты.
«На мой взгляд, восстановление после родов надо начинать как можно раньше – в первые же дни после роддома, — убеждена акушер-гинеколог и гирудотерапевт Нина Александровна Антонова. – Эту перестройку женщина переживает не только на физиологическом уровне, она проживает ее очень эмоционально. В Израиле проводились исследования: мама задавали одни и те же вопросы — сразу после родов и спустя 20 лет. Единственный вопрос, ответ на который за эти годы не изменился, звучал так — «какой день в материнстве они считают самым трудным?». Все мамы оба раза ответили на так — это «день возвращения из роддома». Чтобы преодолеть многие стрессовые ситуации послеродовой жизни, мы подскажем, что происходит, и кто из специалистов может быть полезен.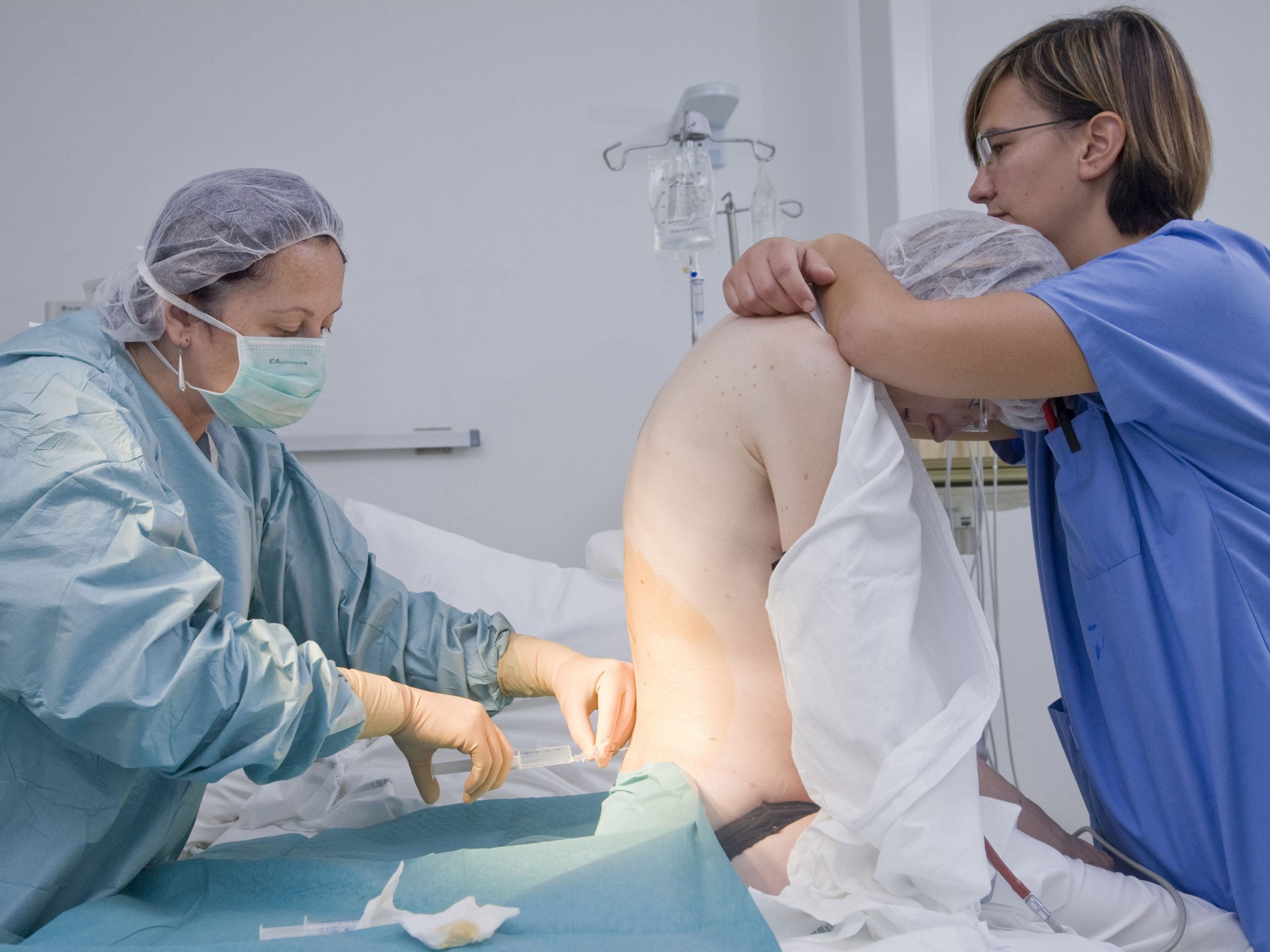
Что происходит, какие проблемы могут быть, и какие специалисты могут помочь:
1. Сокращается и возвращается к первоначальным размерам матка, восстанавливается ее слизистая оболочка (после родов матка весит 1000 граммов, а через 6-8 недель — 50-60 граммов). Для успешного сокращения матки очень важно прикладывание новорожденного к груди в течение первого часа после рождения, и частые кормления после (раз в 2 часа днем, и чуть реже ночью). Грудное вскармливание стимулирует выработку окситоцина, который помогает матке сокращаться что, кстати, мама может даже почувствовать во время кормлений — когда внизу живота появляются ощущения, напоминающие схватки. Травяные сборы из пастушьей сумки, крапивы, тысячелистника или листьев березы также могут помочь уменьшению размеров матки. Пока она не сократилась, надо быть очень осторожной и с физическими нагрузками, упражнениями – не все из них пойдут на пользу. Не стремитесь вернуть былую стройность в первые же послеродовые недели – сейчас у вас и у вашего тела совсем другие задачи.
К каким специалистам можно обратиться?
- Гинеколог (в первый месяц) проконтролирует сокращение матки, посмотрит, не осталось ли сгустков крови, возможно, проведет УЗИ.
- Гирудотерапевт также поможет скорейшему заживлению травмированных мягких тканей, уменьшению отеков, поднимет общий (и местный) иммунитет мамы
2. В связи с гормональной перестройкой, связки после родов меняют свою эластичность, поэтому кости и суставы становятся менее подвижны. Вслед за ними занимают свое прежнее положение и внутренние органы, которые были смещены из-за больших размеров матки (желудок, легкие, кишечник, мочевой пузырь и т.д.). Все эти изменения могут сопровождаться болями, а в дальнейшем может возникнуть патологическая фиксация, приводящая к постоянному ощущению дискомфорта, например, в спине.
К каким специалистам можно обратиться?
Прием остеопата полезен любой женщине после родов для полноценного восстановления и налаживания лактации, особенно рекомендуем его посетить, если были длительные или стремительные роды, если родился крупный ребенок, были разрывы в родах или сохраняется болевой синдром, есть боли в крестце.
Также остеопат поможет маме при лактостазе (а новорожденному — при неспособности правильно захватывать сосок при сосании).
3. Происходят перемены в эндокринной системе: работа гормонов теперь направлена в первую очередь на обеспечение грудного вскармливания. Но часто бывает, что молоко к концу первой недели так и не приходит в достаточном количестве. Или исчезает через месяц вовсе (так называемые, лактационные кризы, которые удается пережить не всем). Или, наоборот, его так много, что грозит мастопатия.
К каким специалистам можно обратиться?
Консультант по грудному вскармливанию поможет наладить лактацию, подскажет как стимулировать выработку молока, научит прикладывать ребенка к груди, чтобы не возникало трещин на сосках, то есть поможет организовать кормление так, что бы оно приносило радость и удовлетворение маме и малышу. Психолог проконсультирует о главных психологических моментах послеродового периода, грудного вскармливания, первого года жизни вашего ребенка, особенностях отношений с супругом после родов.
4. Меняется эмоциональное состояние мамы: послеродовая эйфория может смениться раздражительностью или беспричинной грустью, безразличием или, наоборот, импульсивностью. Если мама в первые сутки после родов плачет или о чем-то жалеет, то, по словам перинатальных психологов, это может быть проявлением послеродовой депрессии. Эмоции в этот период оказывают большое влияние на процесс послеродового восстановления – помочь ему или, наоборот, его затормозить.
К каким специалистам можно обратиться?
Гомеопат поможет сбалансировать эмоциональный настрой, гармонизировать общее состояние. Психолог расскажет, что происходит нового с организмом, с психикой мамы, какие задачи актуальны на этом этапе. Что нужно делать для профилактики послеродовой депрессии, где, в чем или «в ком» искать ресурсы для восстановления. А если депрессия все-таки наступила, поможет справиться со своим состоянием и вернуться к полноценной жизни.
Встречи со специалистами или лекции по детским вопросам помогут переключиться на решение новых насущных вопросов: как организовать режим дня, как научиться отдыхать, как можно путешествовать с младенцем, а также разрешить ряд «педиатрических» проблем (начиная с прививок и заканчивая закаливанием или лечением немедекаментозными средствами — например, наша «Школа мам и пап»)./154725434-56a76f4e5f9b58b7d0ea7922.jpg) Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Вы можете воспользоваться разными вариантами помощи — и классической медицинской, психологической, и организационной, и обратиться к более древними методам лечения, ведущим к общему оздоровлению. Сейчас вы можете выбирать и, главное, делать это осознанно!
Первые дни в роддоме — статьи от специалистов клиники «Мать и дитя»
Сразу после родов
Сразу после рождения ребенка кладут маме на живот, потом обрабатывают и пересекают пуповину и прикладывают малыша к маминой груди. Затем очищают кожные покровы новорожденного, измеряют его длину и вес, окружность головы и груди. Врач осматривает родовые пути, если нужно, зашивает разрывы мягких тканей родового канала, оценивает тонус послеродовой матки, помогает женщине опорожнить мочевой пузырь. Но даже после всех этих стандартных манипуляций маму не переводят в послеродовое отделение, еще в течение двух-трех часов родильница остается в родблоке.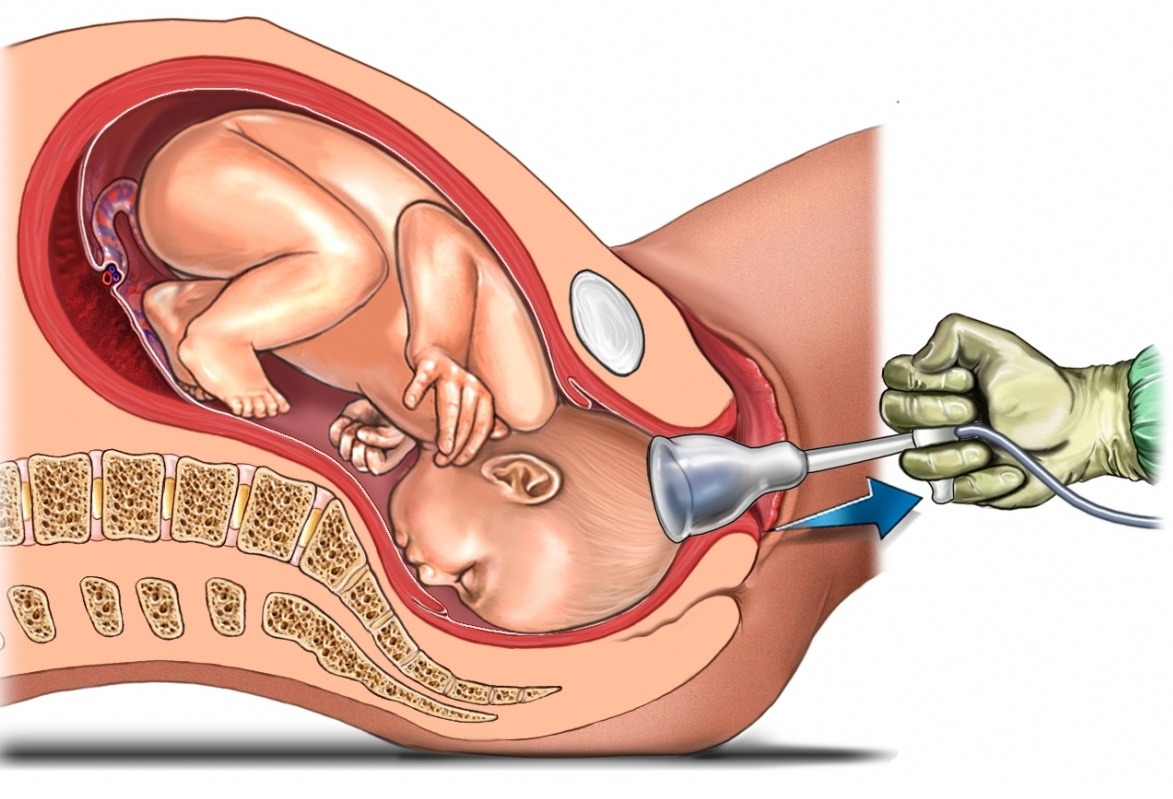
Что в это время чувствует женщина? Возможен озноб, могут появиться боли в животе, особенно у повторнородящих.
Что в это время делать женщине? Отдохнуть и расслабиться. Укрыться, чтобы не замерзнуть, особенно если появился озноб. Положить ледяную грелку на матку. Если есть такая возможность, попросить акушерку принести горячего чаю.
1-й день после родов
Вскоре после того как женщину переведут в послеродовую палату, к ней придет акушерка послеродового отделения. Она расскажет об устройстве отделения (где находится душ, туалет, столовая), о распорядке дня (времени обхода врачей, приема пищи) и поможет молодой маме, если надо, опорожнить мочевой пузырь с помощью катетера. Если женщина будет лежать совместно с малышом, то ей сразу после перевода в послеродовую палату принесут ребенка. Акушерка поможет маме правильно приложить кроху к груди и начать грудное вскармливание. Затем придет детская медсестра: она покажет, как пеленать малыша, и объяснит, как за ним ухаживать. Не стоит бояться того, что после родов не хватит сил на ребенка: большинство новорожденных большую часть суток спят и просыпаются только для кормления. Кроме того, в роддоме ребенка моют и переодевают обычно детские сестры, так что у женщины найдется достаточно времени для отдыха. Если совместного пребывания мамы и ребенка в роддоме нет, то его будут каждые три часа приносить в палату для кормления, а потом уносить обратно в детское отделение. Со временем женщина и сама будет забирать и относить ребенка.
Она расскажет об устройстве отделения (где находится душ, туалет, столовая), о распорядке дня (времени обхода врачей, приема пищи) и поможет молодой маме, если надо, опорожнить мочевой пузырь с помощью катетера. Если женщина будет лежать совместно с малышом, то ей сразу после перевода в послеродовую палату принесут ребенка. Акушерка поможет маме правильно приложить кроху к груди и начать грудное вскармливание. Затем придет детская медсестра: она покажет, как пеленать малыша, и объяснит, как за ним ухаживать. Не стоит бояться того, что после родов не хватит сил на ребенка: большинство новорожденных большую часть суток спят и просыпаются только для кормления. Кроме того, в роддоме ребенка моют и переодевают обычно детские сестры, так что у женщины найдется достаточно времени для отдыха. Если совместного пребывания мамы и ребенка в роддоме нет, то его будут каждые три часа приносить в палату для кормления, а потом уносить обратно в детское отделение. Со временем женщина и сама будет забирать и относить ребенка.
Что в это время чувствует женщина? В первый день после родов женщины чувствуют себя по-разному. Некоторые испытывают невероятный душевный подъем (это происходит из-за выброса в кровь эндорфинов – гормонов удовольствия), другие – напротив, чувствуют сильнейшую усталость. Одним хочется позвонить всем своим знакомым и сообщить о рождении ребенка, они воодушевлены, полны энергии и готовы самостоятельно ухаживать за малышом. Другие мамы хотят побыть в одиночестве и прийти в себя, у них пока еще нет сил постоянно находиться вместе с ребенком.
Что в это время делать женщине? В любом случае сразу после родов, как и после любой тяжелой нагрузки, нужно восстановить силы: сначала поесть, а потом лечь спать или просто отдохнуть. Кстати, возможна такая ситуация: роды произошли вечером или ночью, и время ужина уже истекло; поэтому, чтобы не голодать, нужно заранее захватить с собой в роддом что-то легкое для перекуса (печенье, хлебцы).
Через 6 часов после родов маме обычно уже можно подниматься с постели.
Вообще, если роды прошли без осложнений, то стоит начать вставать как можно раньше, сначала с помощью акушерки, а затем и самостоятельно.
Это способствует улучшению кровообращения, нормализации работы мочевыделительной системы и кишечника, ускорению процессов заживления. Кроме того, очень скоро малыш потребует более пристального внимания.
Важный момент: После родов тонус мочевого пузыря снижается, поэтому позывы к мочеиспусканию могут отсутствовать или оно становится болезненным и частым. Тем не менее ходить в туалет следует не менее четырех раз в сутки. Мочеиспускание можно вызвать рефлекторно, открыв кран с водой, многим это хорошо помогает. При отсутствии же необходимого эффекта мочу выводят катетером. Стула в первый день после родов чаще всего нет.
Следующие дни
Каждый день маму будет осматривать акушер-гинеколог: он оценит сокращение матки, состояние швов и количество выделений, посмотрит, выделяется ли молозиво. Акушерка будет регулярно измерять температуру, пульс, артериальное давление и несколько раз в сутки обрабатывать наружные швы дезинфицирующими растворами. Также каждый день малыша будет смотреть педиатр, после чего он расскажет маме о состоянии ребенка. После обычных родов женщину, как правило, выписывают на 3–4-е сутки (после кесарева сечения – на 5–6-е).
Акушерка будет регулярно измерять температуру, пульс, артериальное давление и несколько раз в сутки обрабатывать наружные швы дезинфицирующими растворами. Также каждый день малыша будет смотреть педиатр, после чего он расскажет маме о состоянии ребенка. После обычных родов женщину, как правило, выписывают на 3–4-е сутки (после кесарева сечения – на 5–6-е).
Что в это время чувствует женщина?
После родов женщину может беспокоить боль в животе из-за сокращения матки, а также небольшая мышечная боль в разных частях тела. На лице и на белках глаз может проступить «сыпь» – точечные кровоизлияния, которые появляются из-за того, что во время потуг от напряжения полопались мелкие капилляры. Артериальное давление может быть понижено, поэтому возможно головокружение (чтобы его не было, вставать следует плавно, без резких движений). Могут быть боли в промежности, даже если не было разрывов и ее разреза (боли появляются потому, что в родах промежность подверглась сильному растяжению). Если на промежность наложены швы, то нельзя будет сидеть по крайней мере первые две недели. Иногда после родов появляется варикозное расширение вен в области заднего прохода (геморрой), а значит, и неприятные ощущения в этом месте.
Если на промежность наложены швы, то нельзя будет сидеть по крайней мере первые две недели. Иногда после родов появляется варикозное расширение вен в области заднего прохода (геморрой), а значит, и неприятные ощущения в этом месте.
Что в это время делать женщине? Маме надо продолжать отдыхать и набираться сил. А еще следует соблюдать правила личной гигиены: часто менять послеродовые прокладки, делать воздушные ванны для швов (при их наличии), ежедневно принимать душ, подмываться каждый раз после опорожнения кишечника. Ну а самое главное – наладить грудное вскармливание и на практике научиться ухаживать за малышом.
Время в роддоме летит очень быстро. Постарайтесь провести его с пользой – восстановить свои силы и приобрести полезные навыки: дома все это вам очень пригодится!
ПАМЯТКА
Что надо успеть сделать в роддоме
- Хорошо отдохнуть: для этого спите все свободное время и хорошо питайтесь.
- Получить полную информацию о состоянии своего ребенка: поэтому задавайте педиатру все интересующие вас вопросы.

- Установить контакт с ребенком: следовательно, проводите с малышом как можно больше времени, в идеале – находитесь с ним постоянно. Возьмите ребенка на руки, разверните пеленки, внимательно рассмотрите кроху без одежды.
- Научиться ухаживать за малышом: а значит, попросите детскую сестру показать, как мыть малыша, как его переодевать, пеленать, менять подгузник, чистить уши и носик, стричь ногти.
- Наладить грудное вскармливание: для этого кормите ребенка по требованию. Попросите акушерку показать, как правильно держать ребенка у груди, как давать и отнимать у него грудь.
Восстановление после родов
В большинстве случаев восстановление нормального самочувствия не бывает стремительным. Первое ощущение невероятного облегчения прошло, и теперь вы замечаете, что живот по-прежнему большой, и даже немного побаливает. Чтобы принять прежние размеры, матка должна еще долго и старательно сокращаться. Ее масса в течение 6-8 недель уменьшается с 1 кг до 50 г.
Ее масса в течение 6-8 недель уменьшается с 1 кг до 50 г.
Поскольку сокращение матки происходит за счет работы мышц, это сопровождается болевыми ощущениями различной интенсивности, напоминающими легкие схватки. Вы можете заметить усиление боли во время кормления малыша грудью. Все дело в том, что стимуляция соска вызывает повышение уровня окситоцина в крови, способствующего маточным сокращениям.
Для лучшего сокращения матки рекомендуется лежать после родов на животе. Если чувствуете себя хорошо, старайтесь больше двигаться и делать гимнастику.
Еще одно беспокоящее обстоятельство — боли в промежности, которые появляются даже в том случае, если разрывов не было и врач не делал разреза. Это происходит из-за того, что ткани подверглись сильному растяжению во время родов. Обычно боли не очень интенсивны и проходят через 2-3 дня. Но если были разрывы или разрез промежности, то болеть может дольше — 7-10 дней. Следует тщательно следить за швами, осуществлять гигиену после каждого посещения туалета. Кроме того, необходимо ежедневно обрабатывать швы антисептическими растворами, нельзя сидеть в течение 2 недель.
Кроме того, необходимо ежедневно обрабатывать швы антисептическими растворами, нельзя сидеть в течение 2 недель.
После родов часто появляются геморроидальные узлы. Уменьшить боль помогают тщательная гигиена и ежедневный вечерний душ. Не забывайте и о диете, включайте в свой рацион продукты, богатые клетчаткой и обладающие легким послабляющим действием: морскую капусту, свеклу, печеные яблоки, цветную капусту, проращенные злаки. Медикаменты обычно не применяются, потому что с течением времени воспаление в большинстве случаев проходит. Если же все не проходит само собой и женщину продолжает мучить геморрой, нужно обратиться к врачу и применять выписанные им медикаменты или принять курс физиотерапевтических процедур.
Запоры, которые возникали в период беременности, могут и в после родовой период напоминать о себе. Они, в частности, вызваны страхом повредить швы на промежности. Однако такое опасение напрасно. Кроме того, во время дефекации можно придерживать область, где наложены швы, салфеткой, что уменьшит растяжение тканей, да и дефекация будет менее болезненной. Стул обычно бывает не сразу после родов, а через 2-3 дня. Чтобы не допустить запора, ешьте чернослив и курагу, пейте минеральную воду. И только в том случае, если и на 3-й день дефекации не было, можно воспользоваться слабительной свечой.
Стул обычно бывает не сразу после родов, а через 2-3 дня. Чтобы не допустить запора, ешьте чернослив и курагу, пейте минеральную воду. И только в том случае, если и на 3-й день дефекации не было, можно воспользоваться слабительной свечой.
После родов из матки особенно сильные выделения наблюдаются в первые сутки, затем они уменьшаются. Уже через 3 дня выделения становятся слизисто-кровянистые. К 5-6-й неделе после родов выделения из матки прекращаются вообще. В этот период нужно тщательно соблюдать гигиену, ведь инфекция, попавшая в матку, может привести к эндометриту (воспали тельному процессу слизистой матки).
9 месяцев все органы женского организма работали для того, чтобы обеспечить ребенку правильное развитие и крепкое здоровье. Теперь он родился и стал вполне «самостоятельным». Однако функции женщины-матери на этом не закончились. Главную из них — по обеспечению малыша пищей — берут на себя молочные железы. В организме женщины продолжается гормональная перестройка, благодаря которой в молочных железах происходят значительные изменения, и они начинают вырабатывать молоко. В первые 2-3 дня выделяется молозиво, а уже на 3-4-й день — переходное молоко, которое постепенно превращается в зрелое грудное. Кормление ребенка стимулирует выработку молока. Поэтому при недостаточной лактации рекомендуется более частое кормление грудью.
В первые 2-3 дня выделяется молозиво, а уже на 3-4-й день — переходное молоко, которое постепенно превращается в зрелое грудное. Кормление ребенка стимулирует выработку молока. Поэтому при недостаточной лактации рекомендуется более частое кормление грудью.
Однако нередко женщины сталкиваются с противоположной проблемой — избыточным количеством молока и затрудненным его оттоком. Это, в свою очередь, приводит к его застою и нагрубанию молочных желез — они твердеют, увеличиваются в объеме, появляются болезненные ощущения в области груди. Может даже повышаться температура тела. Как предотвратить подобные явления?
Прежде всего старайтесь регулярно кормить ребенка грудью, и в первые 3-4 дня после родов ограничьте прием жидкости до 800 мл в день. Тогда молочные железы постепенно станут опять мягкими. Кроме того, важно знать, что в первые дни после родов кожа сосков очень нежная и может потрескаться. Это делает их уязвимыми для инфекции, попадание которой в трещинки чревато развитием мастопатии. Поэтому нужно хорошо ухаживать за сосками и носить удобный бюстгальтер, что поможет правильному становлению лактации.
Поэтому нужно хорошо ухаживать за сосками и носить удобный бюстгальтер, что поможет правильному становлению лактации.
Чтобы на сосках не появились трещины, нужно в первые 2-3 дня после родов поочередно прикладывать ребенка к каждой груди. Сначала на 5-7 минут дать малышу одну, затем на 5-7 минут другую. Для предотвращения трещин существует специальный крем, который нужно использовать между кормлениями, а перед ними тщательно смывать его остатки.
Вот и все неприятности, которые легко забываются и кажутся не такими уж и значительными на фоне новых забот. Теперь ваше внимание постоянно будет занимать малыш. Однако очень важно не забывать и о себе, поддерживать свое здоровье и возвращать былую красоту. Не у всех это получается, что способствует развитию послеродовой депрессии.
Лохиометра
После родов под воздействием выделяемых грануляционным валом клеточных ферментов происходит разжижение кровяных сгустков и обрывков децидуальной оболочки, оставшихся на стенках матки. Кроме того, через раневую поверхность в полость матки проникают лейкоциты, эритроциты, плазма и лимфа. Все эти элементы образуют лохии – послеродовый раневой секрет, в норме активно оттекающий из полости матки через цервикальный канал во влагалище.
Кроме того, через раневую поверхность в полость матки проникают лейкоциты, эритроциты, плазма и лимфа. Все эти элементы образуют лохии – послеродовый раневой секрет, в норме активно оттекающий из полости матки через цервикальный канал во влагалище.
Первые 2-3 дня после родов лохии имеют кровянистый характер, затем, с 4-5-го дня, приобретают темно-красный и буроватый оттенок, а через неделю становятся желтовато-белыми за счет большого содержания лейкоцитов. С 10-х суток выделения делаются светлыми, водянистыми, серозно-слизистой консистенции. Постепенно количество лохий уменьшается, а к концу 3-ей недели выделения практически прекращаются и вскоре исчезают совсем.
При задержке оттока послеродовых выделений говорят о лохиометре – застое лохий в полости матки. Опасность развития лохиометры заключается в высокой вероятности инфицирования содержимого матки, поскольку лимфа, сыворотка, кровь, остатки тканей служат наилучшей питательной средой для размножения микробной флоры. Наиболее часто на фоне лохиометры развивается эндометрит .
Причины развития лохиометры
Развитие лохиометры обусловлено механическими препятствиями для оттока выделений в цервикальном канале или недостаточной сократительной способностью матки.
Механические препятствия могут быть обусловлены перегибами (гиперантефлексией) матки или закупоркой шеечного канала кровяными сгустками, остатками децидуальной оболочки и отслаивающихся тканей матки.
Недостаточная сократительная активность матки в послеродовом периоде обычно развивается вследствие перерастяжения матки (при крупном плоде, многоводии или многоплодной беременности), слабой или дискоординированной родовой деятельности.спазма внутреннего зева, кесарева сечения.
Развитию лохиометры способствует длительный постельный режим и малая активность после родов.
Симптомы лохиометры
Лохиометра развивается на 5-7 сутки после родов, характеризуется заметным уменьшением или прекращением послеродовых выделений из матки. При этом отмечается увеличение размеров матки по сравнению с нормой на текущие послеродовые сутки, ее болезненность при пальпации. Общее самочувствие и объективное состояние женщины при лохиометре не страдает, температура тела в норме, тахикардия отсутствует.
Общее самочувствие и объективное состояние женщины при лохиометре не страдает, температура тела в норме, тахикардия отсутствует.
При затягивании своевременной лечебной тактики в отношении лохиометры появляется лихорадка (t° тела 38-40°С), озноб, схваткообразные боли, мутные с неприятным запахом выделения, тахикардия. Через 1-2 суток температура критически снижается с одновременным появлением жидких гноевидных лохиальных выделений.
Диагностика лохиометры
Лохиометру диагностируют по характерным клиническим признакам. С помощью гинекологического исследования определяется неравномерно увеличенная и болезненная матка, имеющая плотноэластическую консистенцию, часто – закрытие внутреннего зева, перегиб матки.
Уточняющая диагностика лохиометры включает проведение УЗИ. в ходе которого выявляется расширение полости матки, наличие в ней гиперэхогенных кровяных сгустков и жидкой крови.
Лечение лохиометры
Лечение лохиометры заключается в обеспечении свободного оттока лохий с учетом причины, вызвавшей данное состояние.
При выявлении лохиометры гинеколог назначает инъекции спазмолитиков (папаверина, но-шпы) для снятия спазма маточного зева. В лечении лохиометры применяются утеротонические (сокращающие матку) средства – окситоцин, метилэргометрин. Для свободного оттока выделений родильнице рекомендуется 2—3 раза в сутки в течение 1—2 часов лежать на животе.
При гиперантефлексии матки производится устранение загиба в процессе бимануального исследования; назначается лечебная физкультура. В случае лохиометры, обусловленной закупоркой шеечного канала сгустками, при осмотре на кресле осуществляется пальцевое расширение цервикального канала и осторожное удаление сгустков.
Ситуации, когда лохиометра не разрешается в течение 2-3-х дней, клиническая гинекология рассматривает как показание к инструментальному удалению содержимого матки кюреткой или вакуум-аппаратом под контролем гистероскопии. Для профилактики и лечения послеродовых инфекций на фоне лохиометры назначаются антибиотики с учетом результатов бактериологического мазка .
Осложнения лохиометры
Если после ликвидации лохиометры сохраняется болезненность матки, ее плохое сокращение, гипертермия, следует думать о развитии послеродового метроэндометрита .
В случае прогрессирования инфекции состояние родильницы может ухудшаться ввиду развития гнойно-резорбтивной лихорадки, проявляющейся интоксикацией, болями в животе, гнойными выделениями с гнилостным запахом. На этом фоне отмечается переход лохиометры в пиометру .
Профилактика и прогноз при лохиометре
Для предотвращения развития лохиометры требуется грамотное ведение беременности и подготовка женщины к родам, а также тщательное наблюдение за родильницей в течение послеродового периода: регулярный контроль за сокращением матки (каждодневное пальпаторное определение ее чувствительности, консистенции, высоты стояния дна), объемом и характером выделений.
В послеродовом периоде женщине необходимо следить за своевременностью опорожнения мочевого пузыря и кишечника, по требованию кормить новорожденного грудью, выполнять послеродовую гимнастику, лежать на животе.
После выписки из родильного дома молодая мама также должна следить за своим самочувствием и выделениями из половых путей. В случае повышения температуры, задержки лохий, изменения их характера или запаха, необходимо немедленное обращение к гинекологу.
Прогноз при своевременном обнаружении и устранении лохиометры благоприятный.
Окситоцин, вводимый в мышцу или в вену для снижения кровопотери после вагинальных родов
В чем суть проблемы?
Мы решили рассмотреть эффективность, риски и побочные эффекты окситоцина, вводимого инъекционно в мышцу (внутримышечно) по сравнению с введением в вену (внутривенно) для профилактики чрезмерной кровопотери в третьем периоде родов. Третий период родов — это когда плацента отделяется от матки матери и рождается после рождения ребенка.
Предыдущие исследования показали, что окситоцин,введённый женщине во время или непосредственно сразу после рождения ребенка, эффективен в снижении чрезмерного кровотечения после вагинальных родов. Не существует надежных исследований, чтобы показать, имеет ли какое-либо значение путь введения окситоцина, в мышцу или в вену, в отношении эффективности окситоцина или здоровья матери и ребенка.
Не существует надежных исследований, чтобы показать, имеет ли какое-либо значение путь введения окситоцина, в мышцу или в вену, в отношении эффективности окситоцина или здоровья матери и ребенка.
Почему это важно?
Потеря крови в третьем периоде родов зависит от того, насколько быстро плацента отделяется от матки и насколько хорошо матка сжимается (сокращается), чтобы закрыть кровеносные сосуды, шедшие к плаценте.
Большинство смертей матерей, связанных с родами, происходит в первые 24 часа после родов, в основном в результате осложнений этого процесса, приводящих к чрезмерной кровопотере, также известной как «послеродовое кровотечение». Чрезмерное кровотечение является важной причиной материнской смертности, особенно в странах с низким уровнем дохода, где беременные женщины чаще страдают анемией (слишком мало эритроцитов в крови).
Окситоцин, вводимый в вену, иногда может вызвать серьезные побочные эффекты, такие как внезапное падение артериального давления и увеличение частоты сердечных сокращений, особенно когда вводится быстро в небольшом количестве раствора (неразбавленный). Метод введения окситоцина в мышцу требует гораздо меньше времени, чем необходимо для введения его в вену. Это также более удобно для медицинского персонала, поскольку требует относительно меньших навыков и, следовательно, может быть осуществлено персоналом с ограниченными навыками.
Метод введения окситоцина в мышцу требует гораздо меньше времени, чем необходимо для введения его в вену. Это также более удобно для медицинского персонала, поскольку требует относительно меньших навыков и, следовательно, может быть осуществлено персоналом с ограниченными навыками.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств 7 сентября 2017 и выявили три исследования (с участием в целом 1306 женщин) по сравнению внутримышечного и внутривенного введения окситоцина женщинам во время или сразу после рождения ребенка. Исследования были проведены в больницах в Турции (два) и Таиланде (одно) и набирали женщин, рожавших первого ребенка, в срок (не раньше или не позже). Методы, которые использовали в исследованиях для разделения женщин на группы лечения, не были ясны, и во всех трех включенных исследованиях и женщины, и персонал были бы осведомлены о том, какое лечение они получали. Возможно, это оказало влияние на результаты и означает, что мы не можем быть уверены в доказательствах.
Включенные исследования не сообщили о некоторых важных исходах. Только в одном исследовании сообщили о тяжелой кровопотере (литр или более) после рождения и показали, что может не быть различий или различия малы между внутримышечным и внутривенным введением окситоцина. Ни одна из женщин в одном исследовании не нуждалась в хирургической операции по удалению матки после внутримышечного или внутривенного введения окситоцина. В другом исследовании двум женщинам потребовалось переливание крови, одно после внутримышечного окситоцина и одно после внутривенного окситоцина. Качество доказательств было низким или очень низким, поэтому у нас было очень мало уверенности в результатах. В исследованиях не были представлены другие важные исходы, такие как смерть матери, низкое кровяное давление, неудовлетворенность матерей внутримышечным или внутривенным введением окситоцина, а также число младенцев с желтухой (пожелтение кожи). Мы обнаружили отсутствие четкой разницы или минимальную разницу между внутримышечным и внутривенным введением окситоцина в отношении потери крови в 500 мл или более, в отношении использования дополнительных препаратов для уменьшения кровотечения, и в отношении плаценты, естественного её рождения или необходимости удаления её врачами.
Что это значит?
Результаты трех включенных исследований четко не показали, какой метод введения окситоцина лучше для матери или ребенка. Необходимы дополнительные исследования для ответа на этот вопрос.
Число включенных исследований было малым, и наши важные исходы не происходили очень часто, поэтому не было достаточных доказательств, чтобы решить, является ли внутримышечное или внутривенное введение окситоцина более эффективным и безопасным для женщин в третьем периоде родов.
После родов — от первых часов до первых недель
Записаться на прием к врачу
Одна из самых распространенных иллюзий будущей мамы — то, что сразу
после родов
беременность, длившаяся 9 месяцев, полностью закончится, и женский организм сразу вернется в свое исходное состояние. То, что вернется, — это несомненно, но вот что сразу после родов – это заблуждение, нуждающееся в подробном анализе и «разоблачении». Дело в том, что после того, как ребенок появится на свет и будет взрослеть с каждым днем, для его мамы начнется обратный отсчет времени —
постепенное возвращение к «добеременному» состоянию
, через преодоление неприятных ощущений, к которым надо быть готовой. Вооружившись знаниями, преодолеть этот нелегкий период будет гораздо легче.
Дело в том, что после того, как ребенок появится на свет и будет взрослеть с каждым днем, для его мамы начнется обратный отсчет времени —
постепенное возвращение к «добеременному» состоянию
, через преодоление неприятных ощущений, к которым надо быть готовой. Вооружившись знаниями, преодолеть этот нелегкий период будет гораздо легче.
Послеродовой период начинается с момента рождения последа и продолжается до времени окончания инволюции (обратного развития, т.е. восстановления) всех органов и систем, подвергшихся изменениям в связи с беременностью и родами.
Итак, посмотрим, как развиваются события – от первых часов до первых недель.
Первые 2 часа после родов (до перевода в послеродовую палату)
В несколько первых часов после окончания родов женщина остается под наблюдением медицинского персонала в родовом зале, так как в течение этого времени возможны различные осложнения, например кровотечение, повышение температуры тела, изменение артериального давления.
В любом случае, начальный этап восстановления после родов связан со следующими манипуляциями.
Прежде всего, поводят исследование состояния матки: сразу после родов матка должна быть плотной. Если она расслаблена, акушерка делает наружный массаж , цель которого — удаление накопившихся в матке сгустков крови и восстановления сократительной способности мышц матки. Массаж производится через переднюю брюшную стенку.
Сразу после родов на низ живота и к промежности прикладывают пузырь со льдом . Это делается для активного сокращения мелких кровеносных сосудов и остановки кровотечения. Держат лед не больше 20 минут.
Опорожнить мочевой пузырь
нужно как можно раньше после родов. Это делается для предотвращения урологических инфекций, нарушения мышечного тонуса мочевого пузыря в результате чрезмерного растяжения и кровотечения из-за того, что увеличившийся в размерах мочевой пузырь мешает нормальному сокращению матки после родов. Для этого сразу после родов женщине ставят катетер.
Для этого сразу после родов женщине ставят катетер.
Постельный режим принято соблюдать в роддомах на протяжении первых 6—8 часов после родов. Не стоит вставать и ходить раньше этого срока, даже если кажется, что чувствуешь себя хорошо. Во-первых, женский организм перенес большую нагрузку и нуждается в отдыхе, а во-вторых, в этот период часто наблюдаются головокружения и даже обмороки, связанные с резким понижением кровяного давления, которые могут привести к падению и серьезной травме. В роддоме могут не разрешить даже сходить в туалет — вместо этого придется воспользоваться судном. А если вам все-таки разрешат ходить в туалет, то не стоит идти туда одной.
Кесарево сечение
– особый случай. В течение первых суток после операции молодая мама находится в специальной послеродовой палате (или палате интенсивной терапии) под постоянным наблюдением: ей производят коррекцию кровопотери, начинают антибактериальную терапию для профилактики послеоперационных инфекционных осложнений, стимулируют работу кишечника.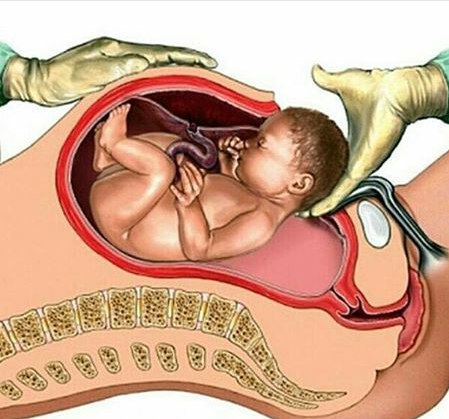
Основные симптомы, проявляющиеся в первые несколько часов после родов
- Озноб, голод и жажда.
- Небольшой жар сразу после родов — возможно, из-за обезвоживания.
- Сильная усталость, особенно если роды были долгими или тяжелыми.
- Боль на месте шва, а затем онемение в этой области, если вам делали кесарево сечение (особенно если оно было первым) или после эпизиотомии.
Первые дни после родов (послеродовая палата)
Чаще всего первый взгляд в зеркало не радует – после родов молодая мама нередко выглядит так, как будто побывала в драке, – красные глаза, на лице – многочисленные коричневые точки, похожие на родинки. Потуги во время тяжелого второго этапа родов могут привести к
разрыву сосудов в глазах и вокруг них
, из-за чего глаза краснеют, а вокруг них могут даже появиться синяки. Это наиболее вероятно в том случае, если женщина задерживает дыхание и на пике потуги у нее резко повышается давление в сосудах головы. Что же делать с такой «красотой»?
Это наиболее вероятно в том случае, если женщина задерживает дыхание и на пике потуги у нее резко повышается давление в сосудах головы. Что же делать с такой «красотой»?
Холодные компрессы на глаза (по 10 минут), которые делают несколько раз в день, окажут успокаивающее воздействие и ускорят выздоровление, которое наступит максимум через 6—10 дней. Примерно через неделю и пройдут и кровоизлияния на лице.
Естественно, что последствием родов становятся лохии — выделения остатков крови, слизи и ткани из матки. В первые три дня после родов они обычно бывают такими же обильными (а иногда и более обильными), как при месячных, — их общий объем может составить около 300 мл. В первые дни после родов главный компонент лохий — это кровь из сосудов, порвавшихся в месте прикрепления плаценты, поэтому выделения бывают интенсивно красными. Усиление выделений при вставании и других движениях — нормальный процесс.
После родов женщину может беспокоить также
мышечная боль в разных частях тела
. Какие именно мышцы болят сильнее всего, зависит от того, какую именно группу вы больше всего напрягали во время родов: боль может сосредоточиться в области грудной клетки, спины, ног и даже плеч. Если боль действительно имеет мышечный характер, она должна постепенно пройти в течение следующих нескольких дней. Для уменьшения дискомфорта вам могут порекомендовать тепло (в виде горячих ванн или грелок) или прописать болеутоляющее.
Какие именно мышцы болят сильнее всего, зависит от того, какую именно группу вы больше всего напрягали во время родов: боль может сосредоточиться в области грудной клетки, спины, ног и даже плеч. Если боль действительно имеет мышечный характер, она должна постепенно пройти в течение следующих нескольких дней. Для уменьшения дискомфорта вам могут порекомендовать тепло (в виде горячих ванн или грелок) или прописать болеутоляющее.
Схваткообразные боли в животе, усиливающиеся во время кормления грудью
, вызваны нормальными послеродовыми сокращениями матки, которая занята важной работой: она пережимает кровеносные сосуды, порвавшиеся при отделении плаценты, и возвращается к размерам, которые имела до беременности. Послеродовые болезненные схватки испытывают прежде всего те женщины, у которых мышцы матки были растянуты значительно, что более характерно для повторных родов и для родов двойней. Многие мамы, рожающие первого ребенка, таких болей даже не замечают. Болезненные сокращения становятся особенно заметны при кормлении грудью, потому что при сосании выделяется гормон окситоцин, стимулирующий сокращение матки. В первое время поможет болеутолящее, боли обычно проходят в течение двух — семи дней. Если этого не произойдет или если болеутоляющее не поможет, поставьте в известность своего врача.
Болезненные сокращения становятся особенно заметны при кормлении грудью, потому что при сосании выделяется гормон окситоцин, стимулирующий сокращение матки. В первое время поможет болеутолящее, боли обычно проходят в течение двух — семи дней. Если этого не произойдет или если болеутоляющее не поможет, поставьте в известность своего врача.
Боль в промежности и связанный с ней дискомфорт – и это ощущение тоже нормально, ведь нереалистично рассчитывать на то, что 3—3,5-килограммовый ребенок пройдет через промежность без всяких последствий. Даже если во время родов вы избежали разрывов и вам не сделали эпизиотомию (разрез промежности), эта область все равно растягивалась, сдавливалась, т.е. была травмирована. Боль пройдет через несколько дней.
В случае эпизиотомии болезненные ощущения могут усиливаться, особенно при смехе, кашле, чихании, дефекации. Как и любая рана, место эпизиотомии заживет не сразу — на это обычно требуется от 7 до 10 дней.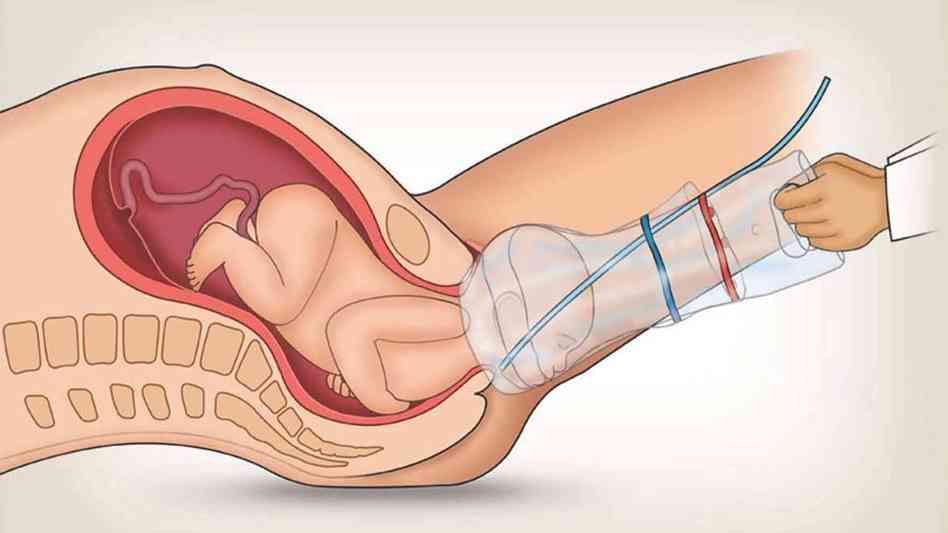 В это время женщине запрещают сидеть, чтобы швы не разошлись. При этом разрешают сидеть на унитазе и присаживаться на жесткий стул на 5-е сутки на ту ягодицу, где нет шва.
В это время женщине запрещают сидеть, чтобы швы не разошлись. При этом разрешают сидеть на унитазе и присаживаться на жесткий стул на 5-е сутки на ту ягодицу, где нет шва.
Пока вы находитесь в родильном доме, медсестра будет регулярно осматривать ваши швы на предмет воспаления или других признаков инфекции. Однако появление инфекции при соблюдении правил гигиены маловероятно. Из правил гигиены неукоснительно следует соблюдать следующие: после каждого посещения туалета необходимо омывать промежность теплой водой, можно без мыла. 2 раза в сутки следует принимать душ.
В первое время после родов из груди выделяется только молозиво — густая желтоватая жидкость, а молоко появляется на 2—3-й день. В период начала лактации молочные железы часто приобретают повышенную чувствительность, иногда
в груди ощущается распирающая боль
, она «каменеет». При значительном нагрубании груди врач может порекомендовать ограничить количество потребляемой жидкости, при избытке молока и значительном нагрубании молочных желез, возможно, понадобится сцеживание.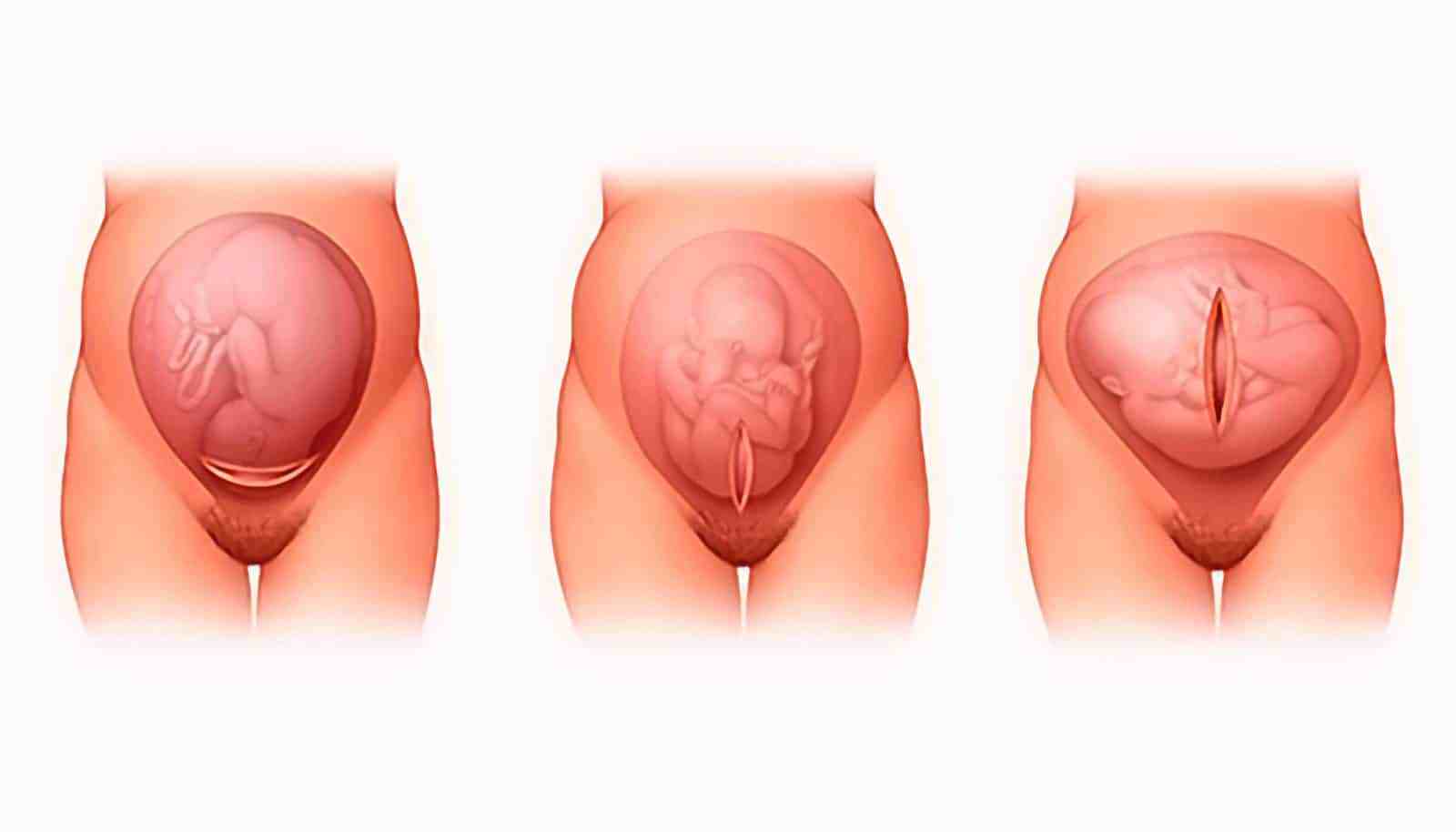 Для профилактики трещин сосков и при их появлении вам пригодится мазь БЕПАНТЕН.
Для профилактики трещин сосков и при их появлении вам пригодится мазь БЕПАНТЕН.
В течение первых суток после родов многие женщины испытывают трудности с мочеиспусканием . У некоторых просто нет позывов к мочеиспусканию; другие испытывают потребность, но не могут опорожнить мочевой пузырь. Еще кто-то может мочиться, но при этом испытывает боль и жжение – это признаки воспаления мочеиспускательного канала, о которых нужно непременно сообщить доктору. Несмотря на все трудности, необходимо, чтобы мочевой пузырь был опорожнен в первые 6—8 часов после родов. Это делается для того, чтобы увеличившийся в размерах мочевой пузырь не мешал нормальному сокращению матки после родов. В крайнем случае, если так и не удастся опорожнить мочевой пузырь в течение 4 часов после родов, женщине могут поставить катетер. После родов нужно, вне зависимости от желания, мочиться не реже, чем раз в 4 часа. Функция мочевого пузыря нормализуется через 3-7 дней.
Причинами
проблем со стулом
могут быть несколько факторов как физического, так и психологического характера. Во-первых, мышцы живота, которые участвуют в дефекации, во время родов растянулись и стали работать менее эффективно. Во-вторых, прямая кишка, как и мочевой пузырь, также испытывала давление продвигающегося плода и сразу наладить нормальную работу не может. Кроме того, она относительно пуста из-за повышенной деятельности в начале родов, уменьшенного потребления пищи и, возможно, пониженного аппетита в начале послеродового периода, связанного с возбуждением или усталостью. Чаще препятствием для послеродовой дефекации является страх, что разойдутся швы. Налаживание работы кишечника редко бывает легким и быстрым, на это уйдет несколько дней. Включайте в свой ежедневный рацион больше клетчатки: хлеба с отрубями, свежих фруктов и овощей, сухофруктов и орехов, вареного чернослива — и увеличьте потребление жидкости. Это смягчит стул, однако следите, чтобы среди овощей и фруктов не было аллергенов: помните, что до прихода молока и установления лактации не следует употреблять очень много жидкости.
Во-первых, мышцы живота, которые участвуют в дефекации, во время родов растянулись и стали работать менее эффективно. Во-вторых, прямая кишка, как и мочевой пузырь, также испытывала давление продвигающегося плода и сразу наладить нормальную работу не может. Кроме того, она относительно пуста из-за повышенной деятельности в начале родов, уменьшенного потребления пищи и, возможно, пониженного аппетита в начале послеродового периода, связанного с возбуждением или усталостью. Чаще препятствием для послеродовой дефекации является страх, что разойдутся швы. Налаживание работы кишечника редко бывает легким и быстрым, на это уйдет несколько дней. Включайте в свой ежедневный рацион больше клетчатки: хлеба с отрубями, свежих фруктов и овощей, сухофруктов и орехов, вареного чернослива — и увеличьте потребление жидкости. Это смягчит стул, однако следите, чтобы среди овощей и фруктов не было аллергенов: помните, что до прихода молока и установления лактации не следует употреблять очень много жидкости. Постарайтесь больше двигаться, если позволяет состояние. И не волнуйтесь, что у вас разойдутся швы, – этого не произойдет. Поскольку перед родами женщине чаще делают очистительную клизму, то в первые 2-3 суток стула, как правило, не бывает.
Постарайтесь больше двигаться, если позволяет состояние. И не волнуйтесь, что у вас разойдутся швы, – этого не произойдет. Поскольку перед родами женщине чаще делают очистительную клизму, то в первые 2-3 суток стула, как правило, не бывает.
Чтобы избежать головокружения , после родов вставайте с кровати аккуратно, спокойно, не поднимайтесь резко. Особенно к этой рекомендации следует прислушаться женщинам с низким давлением, тем, кто во время родов потерял много жидкости, кто ощущает сильную слабость. Спать и лежать после родов лучше на животе: в этой позиции матка быстрее сокращается.
После родов
живот не сразу принимает свою первоначальную форму
, поскольку его мышцам и коже необходимо время, чтобы сократиться, также как и мышцам матки. Для того чтобы скорее вернуть былую форму, сразу после родов, после первого осмотра доктора, можно использовать специальный послеродовый бандаж, а также дыхательные упражнения (традиционную гимнастику можно будет выполнять только спустя 6—8 недель после родов). Дыхательные упражнения – это дыхание животом: на вдохе живот надуть, на выдохе – сдуть. Повторять 10—20 раз, 4—5 раз в сутки.
Дыхательные упражнения – это дыхание животом: на вдохе живот надуть, на выдохе – сдуть. Повторять 10—20 раз, 4—5 раз в сутки.
Кесарево сечение: в первые сутки после операции разрешается только пить воду с лимонным соком. Но уже на вторые сутки маму переводят в послеродовое отделение, где она сразу же начинает вести активный образ жизни — встает и ходит, кормит своего малыша.
Основные симптомы, которые могут появиться в первые сутки после родов:
- Кровянистые выделения из влагалища .
- Болезненные сокращения матки после родов даже спустя сутки.
- Дискомфорт или боль в промежности (особенно если вам накладывали швы).
- Дискомфорт при ходьбе, если вам накладывали швы.
- Мышечные боли во всем теле.
- Разрыв капилляров (в глазах, на лице).
-
Трудности с мочеиспусканием.

- Затрудненная и дискомфортная дефекация в первые несколько дней; запор.
Первая неделя после родов
Продолжаются
вагинальные выделения
: в течение 1—2 недель после родов выделения постепенно становятся водянисто-розовыми, затем коричневыми и, наконец, желтовато-белыми. В этот период следует пользоваться гигиеническими прокладками (а не тампонами: они могут спровоцировать воспалительные заболевания матки и придатков). Выделения могут прекратиться через две недели, а могут продолжаться вплоть до 6—8-й, и в них иногда появляется небольшая примесь крови. При возобновлении кровянистых выделений необходимо обратиться к врачу. Если после первой недели у вас наблюдается что-то более серьезное, нежели уменьшающиеся кровянистые выделения, например появились обильные кровянистые выделения, или выделения с неприятным запахом, или повысилась температура, вам следует обратиться к врачу — может быть, на стенке матки остался кусочек плаценты. В этом случае понадобится госпитализация и, возможно, выскабливание матки для удаления остатков плаценты. Также следует обратиться к врачу в том случае, если коричневатые или желтоватые лохии продолжают выделяться дольше 6 недель, поскольку это может быть результатом инфекции, особенно если они сопровождаются повышением температуры или болью, а также повышенной чувствительностью в области живота.
В этом случае понадобится госпитализация и, возможно, выскабливание матки для удаления остатков плаценты. Также следует обратиться к врачу в том случае, если коричневатые или желтоватые лохии продолжают выделяться дольше 6 недель, поскольку это может быть результатом инфекции, особенно если они сопровождаются повышением температуры или болью, а также повышенной чувствительностью в области живота.
Швы
, оставшиеся после эпизиотомии, необходимо содержать сухими и чистыми. Скорее всего, их придется обрабатывать и после выписки из роддома, а принимая душ, следить за тем, чтобы вода не попадала во влагалище. Можно обмывать наружные половые органы и промежность отваром ромашки, календулы, эвкалипта. Первые три месяца после родов вам придется вставать с кровати аккуратно, предварительно повернувшись на бок, минуя сидячее положение (это уменьшит давление на мышцы промежности), и кормить ребенка лежа на боку или полусидя; нельзя будет поднимать тяжести.
Рождение ребенка — очень значительное событие для женщины не только физически, но и психологически. Во-первых, роды сами по себе истощают молодую маму, а во-вторых, во время и после родов изменяется выработка гормонов. Поэтому естественно, что в это время наступает период психической нестабильности . Наиболее типичное ощущение в первые дни после родов — приподнятость настроения, но в последующие дни, а иногда и недели некоторые женщины становятся грустными, унылыми, ушедшими в себя и апатичными; нередко они страдают от чувства вины, что не ощущают большого восторга по поводу рождения малыша. Стоит отметить, что это обычные для послеродового периода эмоции, связанные с нормализацией гормонального фона. Совет – больше гулять, отдыхать, сосредоточившись не на отрицательных, а на положительных эмоциях.
В течение 7 дней после кесарева сечения (до снятия швов) медсестра ежедневно обрабатывает послеоперационный шов антисептическими растворами (например, йодом, «зеленкой») и меняет повязку. Кожный рубец формируется примерно на 7-е сутки после операции; уже через неделю после кесарева сечения можно совершенно спокойно принимать душ. Только не надо тереть шов мочалкой – это можно будет делать еще через неделю. Выписывают из родильного дома в случае отсутствия каких-либо осложнений на 7—10-е сутки после оперативного родоразрешения. Поскольку болезненность в области рубца может сохраняться до нескольких недель, то женщине бывает трудно наклоняться, поэтому проще присаживаться, сгибая ноги в коленных и тазобедренных суставах. При кормлении рационально использовать позы, при которых малыш не лежит на животе (не давит на область рубца), например когда младенец лежит под мышкой у мамы.
Кожный рубец формируется примерно на 7-е сутки после операции; уже через неделю после кесарева сечения можно совершенно спокойно принимать душ. Только не надо тереть шов мочалкой – это можно будет делать еще через неделю. Выписывают из родильного дома в случае отсутствия каких-либо осложнений на 7—10-е сутки после оперативного родоразрешения. Поскольку болезненность в области рубца может сохраняться до нескольких недель, то женщине бывает трудно наклоняться, поэтому проще присаживаться, сгибая ноги в коленных и тазобедренных суставах. При кормлении рационально использовать позы, при которых малыш не лежит на животе (не давит на область рубца), например когда младенец лежит под мышкой у мамы.
Основные симптомы в первую неделю после родов
- Дискомфорт и набухание молочных желез между вторым и пятым днями после родов (иногда позже).
- Болезненные соски.
- Продолжающиеся выделения.
-
Возбуждение или депрессия.

- Чувство беспомощности и страха при мысли о своей роли матери, о кормлении грудью (если вы кормите).
Учтите, что временной диапазон восстановления организма после родов – примерно 6—8 недель. В первую неделю после родов вы в тот или иной момент можете испытать все описанные выше физические и эмоциональные последствия, а можете заметить только некоторые из них. Возможно, у вас появятся и иные, не столь распространенные симптомы. Обо всех необычных или очень сильно выраженных симптомах сообщайте медсестрам или наблюдающему вас врачу.
Чтобы после выписки из роддома ваше восстановление шло полным ходом,
не забудьте проконсультироваться в роддоме с врачами
и получить нужную вам информацию по следующим вопросам: как обрабатывать промежность, как вести себя после операции (включая обработку шва, если у вас было кесарево сечение), как делать простую физзарядку после родов, как кормить грудью и ухаживать за сосками (при грудном вскармливании), как ухаживать за ребенком.
Статья предоставлена журналом «9 Месяцев»
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Первые дни после родов: о чем не принято говорить
Источник фото: shutterstock.com
О схватках и родах множество информации в интернете, в подробностях могут рассказать врачи и мамы, историю появления малыша на свет так любят повторять подруги… Но вот о том, что происходит после «Дня икс» почему-то принято не распространяться, как будто на следующий день после родов новоиспеченная мама просыпается с прекрасным самочувствием и полной готовностью приступить к своим новым обязанностям. Увы, вовсе нет. И чтобы первые дни пребывания с новорожденным не превратились в неприятный сюрприз, мы расскажем обо всем в подробностях.
Общее состояние
Сразу после родов женщине на живот кладут пакет со льдом, чтобы стимулировать сокращения матки. В течение двух часов за состоянием роженицы тщательно следят, так как именно в этот промежуток могут начаться осложнения. Если все хорошо, спустя некоторое время маму с малышом переводят в послеродовое отделение.
Женщина после родов, вне зависимости от того, как прошел процесс, чувствует очень сильную усталость и боль в мышцах. Еще бы, организм проделал такую большую работу! Теперь ему надо восстановиться. Правда, боль и общее утомление, благодаря гормонам счастья и адреналину, приходят не сразу, а тогда, когда новоиспеченной маме удастся успокоиться и немного отдохнуть. В большинстве роддомов практикуется совместное пребывание матери с ребенком, поэтому обоим пациентам предстоит подстроиться друг под друга и восстановиться после родов. Большую часть времени малыш спит, а маме остается только следить, чтобы ему было не холодно и не жарко, своевременно менять подгузники, как можно чаще прикладывать кроху к груди, правильно питаться и пить много жидкости, чтобы пришло молоко.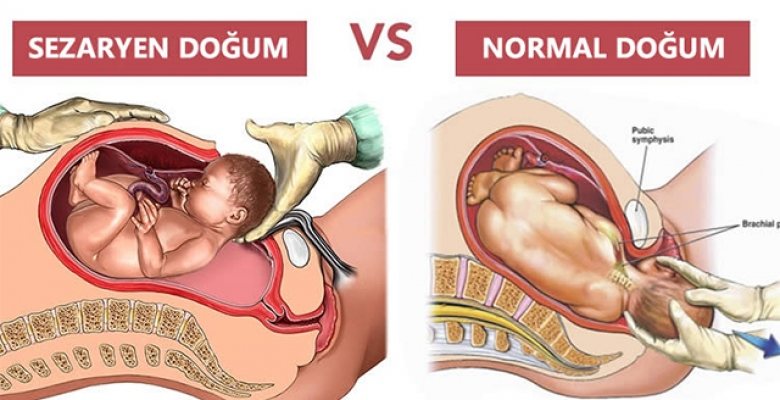 Важно не забыть и о сне, хоть он и будет фрагментарным из-за частых кормлений. Но ничто не мешает дремать в то время, пока отдыхает младенец.
Важно не забыть и о сне, хоть он и будет фрагментарным из-за частых кормлений. Но ничто не мешает дремать в то время, пока отдыхает младенец.
Многих женщин беспокоят боли после родов: в животе, в матке, в груди и в местах, где были наложены швы. Впрочем, все эти неприятные ощущения вполне терпимы, и с каждым днем боль будет постепенно утихать, в то время как плод всех маминых стараний – малыш – наоборот, будет расти и радовать своих родных.
Источник фото:
shutterstock.com
Живот после родов
Не ждите, что живот после родов сразу превратится в плоский и гладкий, как раньше. Как минимум месяц придется ходить с «шариком», который будет постепенно сдуваться. В первые дни может создаться ощущение, что вы и не рожали вовсе, так как внешне вы все еще будете похожи на беременную. Но природа позаботится обо всем сама, а вы можете ей в этом помочь. Например, по 15-20 минут в день лежать на животе, тем самым стимулируя сокращения матки. Поначалу это будет довольно неприятно, но именно такое положение заменяет телу лечебный массаж.
Например, по 15-20 минут в день лежать на животе, тем самым стимулируя сокращения матки. Поначалу это будет довольно неприятно, но именно такое положение заменяет телу лечебный массаж.
Отметим, что двигательная активность в течение нескольких дней после родов весьма ограничена. Но вставать, есть, ходить в туалет, ложиться на живот – все это просто необходимо. Нередко из родильного зала мамы выходят со швами, и потом одним больно сидеть, а другим – лежать. После кесарева сечения пациентке очень сложно вставать и ходить, но, как рекомендуют сами врачи, главное – двигаться по мере своих возможностей и привыкать к новым ощущениям. Организму после полостной операции предстоит довольно долгое восстановление.
Женские органы
После рождения последа матка существенно увеличивается в размерах, но до возвращения в прежнее состояние ей далеко. Матка после родов заполнена кровью, которая будет постепенно выходить из женского организма в виде сгустков – лохий. Красноватые выделения после родов, состоящие также из оболочек плода и слизистой матки, будут идти в течение нескольких недель, а может даже месяцев, именно поэтому в списках вещей в роддом упоминаются специальные толстые прокладки и сетчатое одноразовое белье, которое легко снимать и надевать даже поверх швов. Послеродовые прокладки отличаются от обычных отсутствием резиновой прослойки, что не мешает телу «дышать», и большими размерами. Стоит учесть, что обильные выделения после родов – питательная среда для всяких бактерий, поэтому стоит часто менять прокладки и подмываться после каждого похода в туалет – спереди назад, чтобы не занести инфекцию.
Красноватые выделения после родов, состоящие также из оболочек плода и слизистой матки, будут идти в течение нескольких недель, а может даже месяцев, именно поэтому в списках вещей в роддом упоминаются специальные толстые прокладки и сетчатое одноразовое белье, которое легко снимать и надевать даже поверх швов. Послеродовые прокладки отличаются от обычных отсутствием резиновой прослойки, что не мешает телу «дышать», и большими размерами. Стоит учесть, что обильные выделения после родов – питательная среда для всяких бактерий, поэтому стоит часто менять прокладки и подмываться после каждого похода в туалет – спереди назад, чтобы не занести инфекцию.
После родов матка весит около килограмма, спустя десять дней – 500 граммов, и только через два месяца она возвращается к исходному размеру и весу в 50 граммов. Сокращается этот важный женский орган весьма болезненно, ощущения даже немного похожи на родовые схватки, особенно при кормлении грудью (этот процесс стимулирует мышечные сокращения матки).
Месячные после родов вернутся, как только женщина сократит количество кормлений грудью, из-за чего снизится выработка гормона пролактина. Женский цикл может восстановиться как через пару месяцев после появления малыша на свет, так и через год, если мама регулярно будет прикладывать кроху к груди. Считается, что регулярным цикл становится снова после 2-3 менструаций.
Источник фото:
shutterstock.com
Грудь
В первые дни после родов новоиспеченная мама сталкивается и с еще одной проблемой: становление лактации. Почему-то об этом не принято говорить, но правильное кормление грудью поначалу может показаться целой наукой. Прикладывать малыша к груди стоит как можно чаще, даже если это вызывает болезненные ощущения, они скоро пройдут. Удобнее всего кормить сидя, разместив кроху у себя на коленях, или лежа на боку. Малыш должен захватывать сосок и ореолу полностью, для этого грудь надо ему «подать», взяв ее кончик двумя пальцами и протянув младенцу. Вероятнее всего, у только что родившей женщины появятся трещины на сосках в первые дни кормления. Можно использовать лечебные мази вроде Бепантена или специальные силиконовые накладки для груди. Неприятные ощущения пройдут, как только кроха научится правильно захватывать грудь, а мамины соски привыкнут к этому процессу. Для того, чтобы стимулировать приход молока, специалисты рекомендуют пить много жидкости и очень часто давать грудь ребенку.
Малыш должен захватывать сосок и ореолу полностью, для этого грудь надо ему «подать», взяв ее кончик двумя пальцами и протянув младенцу. Вероятнее всего, у только что родившей женщины появятся трещины на сосках в первые дни кормления. Можно использовать лечебные мази вроде Бепантена или специальные силиконовые накладки для груди. Неприятные ощущения пройдут, как только кроха научится правильно захватывать грудь, а мамины соски привыкнут к этому процессу. Для того, чтобы стимулировать приход молока, специалисты рекомендуют пить много жидкости и очень часто давать грудь ребенку.
Швы
Даже если во время родов не было разрывов, новоиспеченную маму могут беспокоить боли в промежности, все-таки этот район тела подвергся очень сильному давлению. Ощущения куда сильнее и длительнее, если там теперь есть швы. В течение десяти дней нельзя будет сидеть, примерно столько же разрезы будут болеть.
Шов от кесарева сечения будет напоминать о себе немного дольше – в течение нескольких месяцев. До полугода может отсутствовать чувствительность в районе разреза, потом она вернется. И, возможно, долгое время шрам будет покалывать при резком изменении погоды или высокой активности его обладательницы. Впрочем, через год об операции будет напоминать только небольшая «улыбочка» на мамином животе – шрам станет светлым и еле заметным.
До полугода может отсутствовать чувствительность в районе разреза, потом она вернется. И, возможно, долгое время шрам будет покалывать при резком изменении погоды или высокой активности его обладательницы. Впрочем, через год об операции будет напоминать только небольшая «улыбочка» на мамином животе – шрам станет светлым и еле заметным.
Секс после родов – вопрос индивидуальный. При выписке мамы из роддома врачи настоятельно рекомендуют две недели покоя, а когда сближаться с мужем после этого срока, каждая решает сама. Стоит иметь ввиду, что первое время вести половую жизнь будет немного больно. На то, чтобы неприятные ощущения ушли, кому-то требуется неделя, а кому-то – и полгода. Специалисты связывают это со степенью «ущерба» женским половым органам во время родов и психологическим фактором. Все-таки жена осваивает новую для себя роль – мамы, и, возможно, на секс в первые месяцы после появления малыша на свет, у нее просто не будет сил и времени./83865973-56a7711a5f9b58b7d0ea87d2.jpg)
Такое испытание, как роды, для организма, конечно, не может пройти без последствий. Но любая мама подтвердит: все неприятные ощущения уходят на второй план, когда рядом такой долгожданный малыш! Да и ко всем трудностям можно подготовиться, если о них знать заранее, не правда ли?
Лежание на животе после родов помогает сокращению матки?
После родов тело матери может чувствовать себя совсем иначе. Живот и матка были растянуты до впечатляющих размеров, и все требует времени, чтобы вернуться в нормальное состояние.
Матка постепенно сокращается, но нужна ли ей помощь для выполнения работы?
Один из наших читателей обратился к нам с этим вопросом. После родов ей посоветовали лечь на живот. Ей сказали, что это поможет матке сократиться.
Но когда она попыталась, позиция показалась ей неприятной. У нее было ощущение, что что-то тяжелое покоится на ее тазу.
Итак, она начала задаваться вопросом: действительно ли матке нужна помощь, чтобы сократиться? Должен ли процесс идти быстрее, чем он уже есть? И действительно ли матка становится меньше, если лежать на животе?
Marte Myhre Reigstad считает, что ответ на последний вопрос — нет.
Рейгстад - специалист в области акушерства и гинекологии и научный сотрудник Норвежского исследовательского центра женского здоровья при университетской больнице Осло.
По словам Марте Мюре Рейгстад из Норвежского исследовательского центра женского здоровья при университетской больнице Осло, матка обычно сокращается и справляется самостоятельно, (Фото: UiO)
Матка обычно проходит сама по себе.
Рейгстад считает, что матка не нуждается в помощи при сокращении после рождения.
«Матка обычно сокращается и справляется самостоятельно», — говорит она.
«В принципе, нет смысла ускорять сокращение матки до нормального», — говорит Рейгстад.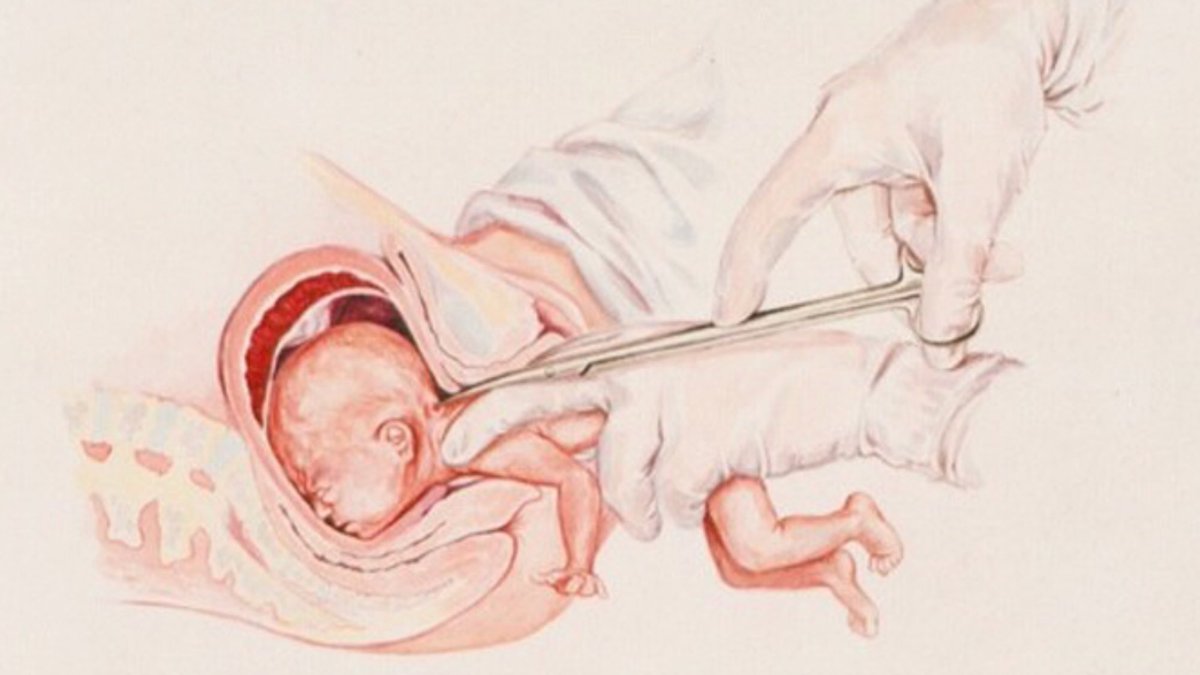
«Единственная причина для этого — когда вы лежите на спине, влагалище смотрит назад и вниз. Когда вы лежите на животе, любые фрагменты тканей матки могут легче вытекать ».
Нередко этот совет включается в больничную информацию, предоставляемую молодым матерям. Обычно это положение предлагается в виде упражнений или отдыха с одной или двумя подушками, помещенными под живот.
Университетская больница Хаукеланда — одна из больниц, которая дает этот совет в брошюре об упражнениях, которые женщины могут выполнять в послеродовом периоде.
Йорунн Тунэствейт и Бенте Лангеланд — акушерки повышения квалификации в женской клинике Хаукеланд, и они объясняют, почему может быть целесообразно лечь на живот сразу после родов.
Ответ в основном связан с профилактикой, путем максимального опорожнения матки.
Обеспечение наилучшего состояния матки
«После родов важно, чтобы матка освободилась от естественного кровотечения», — говорят акушерки.
«В акушерстве мы фокусируемся на предотвращении ситуаций, которые могут помешать нормальному процессу, когда мышца матки возвращается к тому состоянию, в котором она была до беременности.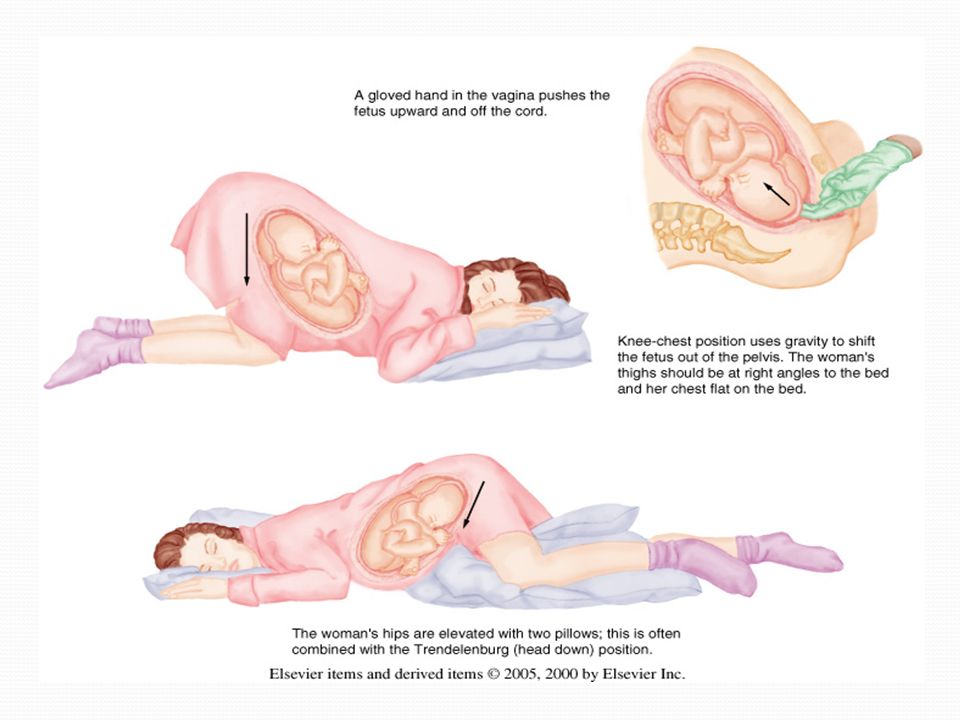 Матка делает это за счет сокращений. Кровь, которая остается в полости матки в течение длительного времени, свертывается и предотвращает эти важные сокращения.
Матка делает это за счет сокращений. Кровь, которая остается в полости матки в течение длительного времени, свертывается и предотвращает эти важные сокращения.
По словам Тунествейта и Лангеланда, свернувшаяся кровь также может оседать в виде пробки в шейке матки, предотвращая выход кровотечения из организма.
«Полость матки, которая не опорожняется должным образом, является питательной средой для серьезной инфекции или сильного кровотечения.Еще один важный фактор — достаточно ли опорожняется женщина в послеродовом периоде мочевой пузырь, поскольку полный мочевой пузырь также препятствует этому естественному процессу ».
Опыт из прежних времен
В прошлом рожавшие женщины много времени отдыхали в постели.
Опыт того времени показал, что положение лежа на животе, а также движения от спины к животу благотворно влияли на опорожнение матки, говорят Tunestveit и Langeland.
«У большинства женщин, около 80 процентов, матка наклонена вперед, и было логично, что положение лежа на животе будет способствовать этому процессу. В наши дни женщины так быстро встают после родов, что это более важно для опорожнения матки, чем ежедневные периоды лежа на животе », — говорят акушерки.
В наши дни женщины так быстро встают после родов, что это более важно для опорожнения матки, чем ежедневные периоды лежа на животе », — говорят акушерки.
По словам акушерок, исследований о пользе лежания на животе после родов не проводилось.
«Но эта рекомендация по-прежнему может быть полезной, и опыт показывает, что многие женщины с нетерпением ждут возможности лечь на живот после родов», — говорят они.
Рейгстад подчеркивает этот момент. «Безусловно, после родов приятно лежать на животе. Это невозможно во время беременности », — говорит она.
Может ли положение лежа увеличить риск опущения живота?
Дискомфортное ощущение тяжести в животе, когда наша читательница пыталась лечь на живот после родов, породило другой вопрос: может ли лежание на животе на самом деле увеличить риск опущения живота из-за чрезмерного напряжения живота из-за неподвижного положения. большая матка упирается в мочевой пузырь?
«Нет», — говорит Рейгстад.
Рейгстад не слышал о подобных переживаниях в послеродовом положении лежа на животе./GettyImages-510824641-5661b62c5f9b583386c65a5d.jpg)
«Мне трудно поверить в то, что положение лежа на животе может создать риск опущения живота», — говорит она.
«Но ощущение может иметь какое-то отношение к углу. Когда вы ложитесь, матка слегка опускается внутрь. Если вы лежите на животе, а матка после беременности немного подвижна, растянута и увеличена в размерах, вы можете почувствовать, что она движется вниз к влагалищу. Вы можете почувствовать это легче, когда лежите на животе, чем в других позах », — говорит Рейгстад.
Женщины по-разному воспринимают свое послеродовое тело
Но если лежать на животе очень неудобно, по мнению Тунествейта и Лангеланда, вы так же поможете своей матке, немного встав на ноги.
«Ощущение женского тела после рождения» сильно различается от человека к человеку, — говорит Рейгстад. И может пройти много времени, прежде чем живот снова станет нормальным.
«Матка должна сократиться. Однако стенки влагалища и тазовое дно также могут подвергаться большой нагрузке как во время беременности, так и во время родов. А это более сложно. Многое, что кажется незнакомым сразу после рождения, со временем исправляется. Обычно мы не проводим оценку опущения живота в течение года после родов », — говорит Рейгстад.
А это более сложно. Многое, что кажется незнакомым сразу после рождения, со временем исправляется. Обычно мы не проводим оценку опущения живота в течение года после родов », — говорит Рейгстад.
Перевод: Ингрид П. Нусе
Прочтите норвежскую версию этой статьи на сайте forskning.no.
Связанный:
Почему у норвежских женщин не более двух детей?
Поза для сна во время беременности и как спать после родов
Беременность и рождение ребенка часто связаны с недосыпанием.Для беременных женщин изменение формы тела и гормональные колебания являются основными причинами проблем со сном, поэтому необходимо учитывать правильное положение для сна во время беременности. После родов и отсутствия установленного режима ночного сна это, конечно, может быть проблемой для молодых мам, и часто играет роль недостаток сна.
Наш постоянный эксперт по сну, доктор Пикси Маккенна, села вместе с беременной актрисой Али Бастиан и акушеркой Мари Херворт. Они обсудили темы позы для сна во время беременности и как спать после родов.
Они обсудили темы позы для сна во время беременности и как спать после родов.
Как влияет сон в каждом триместре
Беременность состоит из трех триместров, и каждый из них потенциально может представлять различные проблемы, когда дело касается сна.
В течение первого триместра (неделя 0–12) беременных женщин обычно просыпает позыв в туалет, и они также могут начать страдать от ночного потоотделения.
Во втором триместре (13–28 недели) ваша шишка значительно больше, что может увеличить нагрузку на мочевой пузырь.Большинство женщин также впервые чувствуют, как их ребенок пинается в этом триместре, и иногда ребенок, к сожалению, намного более активен в ночное время! Очевидно, что эти две вещи могут отрицательно сказаться на качестве сна.
Считается, что во время третьего и последнего триместра (28-40 недели) от бессонницы страдают более 75% будущих мам. Это связано с тем, что у вас самая большая шишка, эмоции накаляются из-за быстрого приближения срока родов, и могут начать появляться другие нежелательные симптомы, такие как изжога и несварение желудка, боль в спине, задержка воды, запор и геморрой.
Но еще не все потеряно!
Советы по сну при беременности
Мари рассказала нам о нескольких простых изменениях, которые могут улучшить качество сна во время беременности. К ним относились, чтобы температура в вашей спальне была немного прохладнее, ношение свободной одежды и смена постельного белья.
Другие общие советы по сну во время беременности:
- Расслабьтесь перед сном с теплой ванной и маслом лаванды
- Читайте в постели вместо того, чтобы использовать это как экранное время
- Сделайте легкие упражнения в течение дня
- Избегайте острой пищи и тяжелых блюд перед сном
- Обеспечьте вентиляцию и прохладу в спальне
Три дамы обсуждали использование подушки для беременных — Мари пользуется одной, хотя она и не беременна, поскольку она считает ее такой удобной.
Что такое подушка для беременных?
Подушка для беременных или беременных — это длинная подушка в форме подковы, которая обнимает вас и помогает поддерживать вашу шишку, бедра и поясницу. Он имеет фасолевую начинку, которая помогает ему адаптироваться к изменяющимся контурам вашего тела. Он также помогает вам спать на боку (это рекомендуется во время беременности), поскольку он может проходить между ног для комфорта и подпирать вас со спины. Мари объяснила, что подушки для беременных также полезны после родов: «… они могут пригодиться также для грудного вскармливания и просто поддержки вашей руки — если вы, конечно, планируете кормить грудью — так что это хорошо.”
Положения для сна при беременности
Возможно, вам придется изменить свое обычное положение для сна после того, как вы обнаружите, что ожидаете. Например, спать на спине во время беременности можно в первом триместре, но по мере того, как ваша шишка растет и становится тяжелее, лучшее положение для сна для беременных — на боку. Об этом советуют медицинские работники. Попытка привыкнуть к новой привычке как можно раньше поможет вам привыкнуть к ней.
Об этом советуют медицинские работники. Попытка привыкнуть к новой привычке как можно раньше поможет вам привыкнуть к ней.
В прессе публиковались статьи, в которых говорилось, что вам следует спать именно на левом боку, но Мари объяснила, что любой бок совершенно безопасен: «… да, лучше спать на левом боку, но для вас это абсолютно нормально. спи справа от тебя.Самое главное, чтобы вы не спали на спине … если вы засыпаете с обеих сторон, это абсолютно нормально, потому что ребенок будет получать хороший кислород и богатую питательными веществами кровь с обеих сторон … »
Как заснуть с новорожденным
Недостаток сна, возможно, одна из самых сложных вещей, с которой нужно справиться после родов. Новые родители, естественно, хотят всего самого лучшего для своего новорожденного, но часто из-за бессонных ночей им сложно нормально функционировать. Это, конечно, может повлиять на общее самочувствие и способность выполнять повседневные задачи.
Вот несколько общих советов, как заснуть после рождения ребенка:
- Короткий дневной сон (засыпайте, когда ребенок спит)
- По очереди оказывайте помощь партнеру в ночное время
- Установите режим сна, чтобы расслабить вас и вашего ребенка
Составьте план послеродового периода
Новым мамам рекомендуется спать, когда их ребенок спит, но часто думают, что это невозможно, поскольку есть другие важные задачи, которые нужно выполнять. Помимо того, что вы делитесь задачами с вашим партнером, Мари советует вам составить послеродовой план, который поможет вам максимально использовать поддержку, доступную вам вокруг.Она сказала: «… наличие послеродового плана позволяет вам спать, когда ваш ребенок спит, поэтому такие вещи, как создание дополнительной поддержки и любые фиксированные даты, которые вы знаете, например, когда ваш партнер возвращается на работу — кто будет рядом ты в то время? Наличие в холодильнике номеров людей, которым вы можете позвонить в 4 часа утра, например, когда вы боретесь… »
Помимо того, что вы делитесь задачами с вашим партнером, Мари советует вам составить послеродовой план, который поможет вам максимально использовать поддержку, доступную вам вокруг.Она сказала: «… наличие послеродового плана позволяет вам спать, когда ваш ребенок спит, поэтому такие вещи, как создание дополнительной поддержки и любые фиксированные даты, которые вы знаете, например, когда ваш партнер возвращается на работу — кто будет рядом ты в то время? Наличие в холодильнике номеров людей, которым вы можете позвонить в 4 часа утра, например, когда вы боретесь… »
Обычно, когда к маме приходят гости, они проводят время с близкими, воркуя над новорожденным и болтая за чашкой чая.Мари подчеркнула, что это непродуктивное время, которое она проводит, и на самом деле его можно использовать для помощи гостям с домашними делами, такими как уборка. Она сказала: «Я также всегда говорю женщинам, время посещения — это не возможность для кого-то сесть на ваш диван и прижать к себе ребенка. Посещая время, вы должны рассматривать это как возможность для дополнительной пары рук, чтобы сделать дело… »
Посещая время, вы должны рассматривать это как возможность для дополнительной пары рук, чтобы сделать дело… »
Если вы пытаетесь завести ребенка или уже имеете детей, вы можете получить поддержку через справочник NHS по беременности и родам.
Смотрите полный подкаст Dreams с Пикси, Мари и Али здесь
Почему женщины проводят первые недели после родов лежа в постели
Исследователи говорят, что женщин не следует отговаривать от соблюдения культурных обычаев, но их нужно предупредить, что неподвижность увеличивает риск венозной тромбоэмболии (ВТЭ).
ВТЭ является основной причиной материнской смертности в странах с хорошими услугами по охране материнства. Хотя это состояние было редким, австралийское исследование показало, что ВТЭ встречается у 1,14 на 1000 родов, женщины подвергались наибольшему риску в послеродовом периоде.
Хотя это состояние было редким, австралийское исследование показало, что ВТЭ встречается у 1,14 на 1000 родов, женщины подвергались наибольшему риску в послеродовом периоде.
Серия интервью со 150 молодыми матерями в западном Сиднее показала, что более половины из них отдыхали в постели, а 85 процентов отдыхали дома как можно больше в течение 30 дней после родов.
Когда г-жа Наяк лежала горизонтально, она сблизилась со своим сыном и слушала традиционные молитвы на YouTube.
Гимали сидит на кровати со своим 10-месячным племянником Праяаном.
Ей не разрешалось смотреть ужасы или жестокие фильмы, но она могла смотреть веселые индийские фильмы, которые она любила, и читать вдохновляющие романы.
Ее мать готовила традиционные блюда из чечевицы, карри и сладкой халвы с кардамоном, имбирем и другими специями.
«Говорят, если вы это съедите, у вашего ребенка не будет аллергии», — сказала она.
Исследование показало, что более 90 процентов опрошенных женщин получали помощь с проживанием, обычно их мать или свекровь, которые приехали из своих домов в Китай или на Индийский субконтинент.
Наличие родственника, проживающего с ними, увеличивает вероятность обездвиженности в шесть раз, показало исследование, опубликованное в Midwifery .
Почти 50 процентов участников заявили, что они не делали работы по дому, а 39 процентов не готовили во время постельного режима.
Каждый десятый никогда не выходил из дома, и более чем каждый пятый выходил из дома только один раз, при этом 93 процента заявили, что они вышли из дома, потому что пошли к семейному врачу.
Когда их спросили, чем они занимаются большую часть дня, 69 процентов ответили, что «смотрят в Интернете», 36 процентов смотрят телевизор и 16 процентов заботятся о детях старшего возраста.
Строгие практики отдыха означают, что матери сосредоточены на воспитании своих детей и поддерживают грудное вскармливание, сказала ведущий автор и акушерка Сара Мелов из Вестмидского института медицины матери и плода больницы Вестмид.
«Это прекрасный обычай, когда не нужно гоняться и делать все остальное», — сказала г-жа Мелов.
«Традиционно за ними присматривала целая деревня».
Но с учетом неподвижности постельный режим может значительно увеличить риск ВТЭ, утверждают г-жа Мелов и соавтор, доцент Керри Хитос из Вестмидского института медицины матери и плода.
Женщин, придерживающихся постельного режима, необходимо предупредить о риске ВТЭ и побудить к тому, чтобы они выполняли какие-либо действия в течение дня, подобно советам, которые даются при перелетах на дальние расстояния.
«Мы абсолютно поощряем людей исповедовать свои культурные убеждения, просто с той дополнительной информацией, которая вам нужна, чтобы передвигаться немного больше», — сказала г-жа Мелов.
Предыдущие руководящие принципы Национального совета по здравоохранению и медицинским исследованиям, которые больше не используются, рекомендовали минимизировать иммобилизацию для предотвращения ВТЭ у женщин.
Медицинские работники должны знать, что их пациенты могут практиковать постельный режим, и рассказывать им о ВТЭ, сказала г-жа Мелов.
Почти 70 процентов женщин, рожающих в больнице Вестмид, рождаются за границей, а одна треть в целом — из Китая и Индии.
Женщины, родившиеся через естественные родовые пути, в 3,5 раза чаще придерживались постельного режима, чем женщины, перенесшие кесарево сечение. Исследователи предположили, что женщины, перенесшие кесарево сечение, вероятно, были предупреждены о риске ВТЭ после операции родильным персоналом и приняли меры предосторожности.
Некоторые участники сказали, что они хотели бы более интенсивно практиковать постельный режим, но их родственники не могут приехать в Австралию. По словам исследователей, другие заявили, что они почувствовали «культурное давление», чтобы заставить их соблюдать постельный режим.
Г-жа Мелов сказала, что эти женщины часто изменяли практику в соответствии со своими желаниями. Например, в некоторых культурах не разрешается купаться, но участники предпочитают принимать душ регулярно. Другие проигнорировали указание не читать и не проводить время в Интернете.
Мужья традиционно не играли большой роли в этой практике, но некоторые из опрошенных женщин сказали, что их партнеры стали играть традиционную роль своей матери или свекрови, если их родственники не могли быть с ними.
С этой практикой могут сталкиваться некоторые западные матери, но г-жа Мелов предположила, что многие сочтут сосредоточение расслабления и связи очень привлекательным в то время, которое может быть стрессовым, когда женщины переходят к материнству.
«Я думаю, что все захотели бы это сделать, если бы могли», — сказала она.
Помогите своему послеродовому телу восстановиться после родов
Вы наконец оставили позади 40 (или около того) недель беременности и долгие часы родов, и вы официально стали матерью. Поздравляю!
Теперь наступает переход от беременности к послеродовой, который приносит с собой множество новых симптомов и вопросов.
Вот что вам нужно знать о своем послеродовом организме и его восстановлении после родов — в идеале до родов.
Сколько времени нужно, чтобы восстановиться после родов?
Независимо от того, как вы родили, первые шесть недель после родов считаются периодом «выздоровления».Даже если вы пережили беременность и у вас были самые легкие в истории роды (и особенно если их не было), ваше тело было максимально напряжено и напряжено, и ему нужна возможность перегруппироваться.
Имейте в виду, что все новые мамы разные, поэтому каждая женщина выздоравливает с разной скоростью с разными послеродовыми симптомами. Большинство из них проходят в течение недели, в то время как другие (болезненность сосков, боли в спине и иногда боль в промежности) могут продолжаться в течение нескольких недель, а третьи (например, протекающая грудь или боль в спине) могут сохраняться, пока ваш ребенок не станет немного старше.
Если у вас были естественные роды, вы, вероятно, также задаетесь вопросом, сколько времени потребуется, чтобы болезненные ощущения исчезли и прошла заживление промежности. Восстановление может занять от трех недель, если у вас не было разрывов, до шести недель и более, если у вас был разрыв промежности или эпизиотомия.
Восстановление может занять от трех недель, если у вас не было разрывов, до шести недель и более, если у вас был разрыв промежности или эпизиотомия.
Хотите знать, останется ли ваше влагалище таким же после рождения? Не совсем — хотя, скорее всего, будет очень близко.
Если у вас роды с помощью кесарева сечения, первые три-четыре дня после родов вы должны будете выздоравливать в больнице; пройдет четыре-шесть недель, прежде чем вы почувствуете себя нормально.В зависимости от того, толкали ли вы и как долго, вы также можете ожидать некоторой боли в промежности.
Сколько обычно кровотечений после родов?
После родов послеродовое кровотечение, то есть лохии, может длиться до шести недель. Это будет похоже на очень тяжелые месячные, состоящие из остатков крови, тканей матки и слизи. Кровотечение является самым сильным в течение первых трех-десяти дней, затем оно стихнет — от красного до розового, от коричневого до желтовато-белого.
Если вы заметили большие сгустки или кровотечение через несколько подушечек каждый час, немедленно позвоните своему врачу, чтобы исключить послеродовое кровотечение. В это время использование тампонов запрещено, поэтому вам придется полагаться на прокладки.
В это время использование тампонов запрещено, поэтому вам придется полагаться на прокладки.
Как ускорить послеродовой процесс заживления?
Следующие советы помогут вам ускорить послеродовое восстановление, чтобы вы выздоровели и почувствовали себя лучше:
- Помогите заживлению промежности. Заморозьте промежность каждые пару часов в течение первых 24 часов после родов. Спрей теплой водой до и после мочеиспускания, чтобы моча не раздражала порванную кожу. Попробуйте принимать теплые сидячие ванны в течение 20 минут несколько раз в день, чтобы облегчить боль.Старайтесь избегать длительного стояния или сидения и спать на боку.
- Уход за рубцом после кесарева сечения. Осторожно очищайте кесарево сечение с мылом и водой один раз в день. Вытрите чистым полотенцем, затем нанесите мазь с антибиотиком. Поговорите со своим врачом о том, лучше ли прикрыть рану или оставить ее открытой для проветривания. Избегайте ношения большинства вещей (кроме вашего ребенка) и воздержитесь от энергичных упражнений, пока не получите одобрение от врача.

- Облегчить боли. Если вы чувствуете себя плохо от толчков, примите парацетамол. Уменьшите общее недомогание с помощью горячего душа или грелки или даже побалуйте себя массажем.
- Оставайтесь на месте. Первое послеродовое опорожнение кишечника может занять время, но не заставляйте его. Ешьте много продуктов, богатых клетчаткой (цельнозерновые, фрукты, овощи), гуляйте и используйте мягкие смягчители стула, чтобы получать и поддерживать регулярность. Избегайте натуживания, которое плохо влияет на разрыв промежности или рубец кесарева сечения, если он у вас есть.
- Сделайте свой Кегель. Нет лучшего способа вернуть влагалище в форму, сделать секс более приятным для вас и вашего партнера и решить проблему послеродового недержания мочи — независимо от того, как вы родили. Так что приступайте к послеродовым упражнениям Кегеля, как только почувствуете себя комфортно, и старайтесь делать три подхода по 20 раз каждый день.

- Будьте добры к груди. При болезненности груди попробуйте использовать теплый компресс или пакеты со льдом и сделать легкий массаж. Также не забудьте надеть удобный бюстгальтер для кормления. Если вы кормите грудью, позволяйте груди проветриваться после каждого сеанса кормления и наносите крем с ланолином, чтобы предотвратить или лечить трещины на сосках.
- Записывайтесь на прием к врачу. Посоветуйтесь с врачом, так как это помогает убедиться, что все выздоравливает, как ожидалось. Ваш акушер-гинеколог также может связаться с вами эмоционально и, при необходимости, посоветовать, как получить помощь, чтобы приспособиться к тому, чтобы стать молодой мамой. Если вам сделали кесарево сечение, обязательно запишитесь на прием, чтобы снять швы, так как если оставить их слишком долго, шрамы могут выглядеть хуже. И, конечно же, обязательно сообщите своему врачу, если у вас есть какие-либо симптомы, которые вас беспокоят, такие как лихорадка, боль или болезненность вокруг разреза.

- Хорошо питайтесь, чтобы снять усталость и бороться с запорами. Как и во время беременности, старайтесь есть пять небольших приемов пищи в течение дня вместо трех больших. Ешьте комбинацию сложных углеводов и белка для получения энергии, а также много клетчатки (содержащейся во фруктах, овощах и цельнозерновых), чтобы предотвратить геморрой: подумайте о тосте из цельнозерновой муки с арахисовым маслом, овощах с хумусом или йогурте с горсткой ягод. . Пейте не менее 64 унций (около восьми стаканов) воды каждый день.И постарайтесь отказаться от алкоголя и кофеина, которые могут повлиять на ваше настроение и усложнить засыпание, чем это уже бывает с новорожденным дома.
- Продолжайте движение. Если у вас было кесарево сечение, физические упражнения, скорее всего, будут запрещены по крайней мере в течение первых нескольких недель, и вы не сразу вернетесь к жестким тренировкам перед беременностью, если у вас были естественные роды. Но обязательно поговорите со своим врачом о том, когда и как можно тренироваться; возможно, вы сможете сделать больше, чем думаете.
 Независимо от того, как вы родили, начните с прогулок. Прогуляйтесь по дому и, в конце концов, по окрестностям (прогулочная коляска на буксире!). Ходьба помогает при газах и запорах и ускоряет выздоровление за счет улучшения кровообращения и мышечного тонуса. Кроме того, он поднимает настроение и помогает облегчить симптомы депрессии. Для начала попробуйте эти советы по послеродовым упражнениям.
Независимо от того, как вы родили, начните с прогулок. Прогуляйтесь по дому и, в конце концов, по окрестностям (прогулочная коляска на буксире!). Ходьба помогает при газах и запорах и ускоряет выздоровление за счет улучшения кровообращения и мышечного тонуса. Кроме того, он поднимает настроение и помогает облегчить симптомы депрессии. Для начала попробуйте эти советы по послеродовым упражнениям.
Контрольный список для послеродового восстановления
Вот несколько вещей, которые вы захотите спрятать, пока еще беременны, чтобы ваше послеродовое выздоровление прошло как можно более гладко:
- Ацетаминофен. Может помочь при болях в промежности и болях в целом.
- Подушечки Maxi. Скорее всего, они понадобятся вам как минимум пару недель, пока не прекратится послеродовое кровотечение.
- Пакеты со льдом. Есть много способов заморозить область промежности — от замороженных подушечек до стандартных ледяных блоков для ланча (конечно, завернутых в бумажные полотенца, чтобы избежать обморожения).

- Подушечки из гамамелиса. Его часто используют в сочетании со льдом, чтобы облегчить вагинальную боль и помочь при послеродовом геморрое.
- Сидячая ванна. Эта маленькая ванночка создана для того, чтобы вы могли просто сидеть и снимать послеродовую боль.
- Флакон Peri или шприц. Вы будете использовать это, чтобы промыть область промежности до и после мочеиспускания, когда область заживет.
- Трусы из хлопка. Выбирайте «бабушкиное» или больничное марлевое белье — комфорт сейчас гораздо важнее, чем выглядеть сексуально.
- Бюстгальтеры для кормления. Купите несколько удобных, которые вам подходят.
- Ланолин. Крем творит чудеса для предотвращения и лечения трещин на сосках.
- Прокладки для кормящих. Если вы планируете кормить грудью, это поможет скрыть протекающие соски.
- Лидокаин спрей.
 Помогает облегчить боль при послеродовом геморрое.
Помогает облегчить боль при послеродовом геморрое. - Смягчитель стула. В случае, если вы застряли, это может мягко помочь наладить дело.
- Пояс для послеродового восстановления. Если вы думаете, что вам это может понадобиться, пояс Belly Bandit или другой аналогичный пояс поможет удерживать вещи на месте, пока ваш живот сжимается до нужных размеров.
- Электрогрелка. Это может помочь облегчить боли в груди.
Что нужно знать о послеродовой депрессии
Нет никаких сомнений в том, что рождение ребенка меняет жизнь. Почти каждая мама сталкивается с приступом детской хандры из-за гормонов гормонов, недостатка сна и борьбы за то, чтобы приспособиться к этому крошечному новому человеку дома. Тем не менее, если у вас есть симптомы послеродовой депрессии, в том числе чувство постоянной безнадежности, грусти, изолированности, раздражительности, бесполезности или беспокойства, в течение более двух недель после родов, поговорите со своим врачом.
Не стыдитесь и не чувствуйте себя одиноким: послеродовая депрессия — это не ваша вина, и она затрагивает примерно 1 из 4 молодых мам. Единственный способ почувствовать себя лучше и позаботиться о себе и своем ребенке — это поговорить со специалистом, который может помочь.
Послеродовой период является захватывающим и в то же время подавляющим. Но, следуя этим советам, делая все возможное, чтобы позаботиться о себе, пока вы заботитесь о своем ребенке, и проявляя терпение, вы справитесь с этим и полностью выздоровеете. И пока вы на нем, не забудьте насладиться этим особенным этапом со своим новорожденным.Это пойдет быстрее, чем вы думаете!
Самообслуживание для мамы
Ваше тело после ребенка: первые 6 недель
Многие вещи происходят в вашем теле сразу после рождения ребенка. Во время беременности ваше тело сильно изменилось. Мы упорно трудились, чтобы ваш ребенок был в безопасности и был здоров. Теперь, когда ваш ребенок здесь, ваше тело снова меняется. Некоторые из этих изменений носят физический характер, например, ваша грудь наполняется молоком. Другие эмоциональны, например, испытывают дополнительный стресс.
Некоторые из этих изменений носят физический характер, например, ваша грудь наполняется молоком. Другие эмоциональны, например, испытывают дополнительный стресс.
Многие неудобства и изменения тела после родов — это нормально.Но иногда это признаки или симптомы проблемы со здоровьем, требующей лечения. Сходите на все послеродовые осмотры, даже если вы чувствуете себя хорошо. Это медицинские осмотры, которые вы проходите после рождения ребенка, чтобы убедиться, что вы хорошо восстанавливаетесь после родов. Во время вашего осмотра ваш лечащий врач может помочь выявить и лечить заболевания. Послеродовой уход важен, потому что молодые мамы подвергаются риску серьезных, а иногда и опасных для жизни осложнений со здоровьем в первые дни и недели после родов.
Промежность — это область между влагалищем и прямой кишкой. Он растягивается и может разорваться во время схваток и вагинальных родов. Он часто болит после родов, и может быть более болезненным, если вам сделали эпизиотомию. Это разрез во влагалище, чтобы помочь ребенку выйти наружу.
Это разрез во влагалище, чтобы помочь ребенку выйти наружу.
Что вы можете сделать:
Используйте гигиенические прокладки до прекращения выделения.
- Если ваша грудь протекает между кормлениями, наденьте на бюстгальтер прокладки для кормления, чтобы одежда не промокла.
- Сообщите своему врачу, если грудь остается опухшей и болезненной.
- Если вы не планируете кормить грудью, носите твердый поддерживающий бюстгальтер (например, спортивный).
Геморрой — это болезненные опухшие вены в анусе и вокруг него, которые могут болеть или кровоточить. Геморрой часто встречается во время и после беременности.
Что вы можете сделать:
Что можно делать при недержании мочи: Выполняйте упражнения Кегеля, чтобы укрепить мышцы таза.
Ваши волосы могли казаться гуще и гуще во время беременности. Это связано с тем, что из-за высокого уровня гормонов в организме вы теряете меньше волос во время беременности. После рождения ребенка волосы могут истончиться. Вы даже можете потерять волосы. Выпадение волос обычно прекращается в течение 6 месяцев после родов. Ваши волосы должны вернуться к своей нормальной пышности в течение года.
Это связано с тем, что из-за высокого уровня гормонов в организме вы теряете меньше волос во время беременности. После рождения ребенка волосы могут истончиться. Вы даже можете потерять волосы. Выпадение волос обычно прекращается в течение 6 месяцев после родов. Ваши волосы должны вернуться к своей нормальной пышности в течение года.
Что вы можете сделать:
Что вы можете сделать, чтобы избежать стресса и подавленности?
Ваш ребенок не пришел с инструкциями.Вы можете чувствовать себя подавленным, пытаясь о ней позаботиться. Об уходе за младенцем нужно много думать.
Что вы можете сделать:
- Расскажите партнеру о своих чувствах. Позвольте партнеру позаботиться о ребенке.
- Обратитесь за помощью к друзьям и семье. Скажите им, что они могут сделать для вас, например пойти за продуктами или приготовить еду.
- Найдите группу поддержки новых мам. Группа поддержки — это группа людей, у которых одни и те же проблемы.
 Они встречаются вместе, чтобы попытаться помочь друг другу. Попросите своего врача помочь вам найти группу поддержки молодых мам поблизости от вашего места жительства. Или поищите группу поддержки в Интернете.
Они встречаются вместе, чтобы попытаться помочь друг другу. Попросите своего врача помочь вам найти группу поддержки молодых мам поблизости от вашего места жительства. Или поищите группу поддержки в Интернете. - Ешьте здоровую пищу и каждый день занимайтесь чем-нибудь активным.
- Не курите, не употребляйте алкоголь и не употребляйте вредные наркотики. Все это вредно для вас и может затруднить преодоление стресса.
Что такое детская хандра и послеродовая депрессия?
Бэби-блюз (также называемый послеродовой блюз) — это чувство печали, которое женщина может испытывать в первые несколько дней после рождения ребенка.Бэби-блюз может случиться через 2–3 дня после рождения ребенка и длиться до 2 недель. Обычно они проходят сами по себе, и вам не нужно никакого лечения.
Послеродовая депрессия (также называемая ППД) — это разновидность депрессии, которая возникает у некоторых женщин после рождения ребенка. Это сильные чувства печали, тревоги (беспокойства) и усталости, которые продолжаются долгое время после родов. Эти чувства могут затруднить вам заботу о себе и своем ребенке. PPD — это заболевание, которое требует лечения, чтобы выздороветь.Это наиболее частое осложнение у только что родивших женщин.
Эти чувства могут затруднить вам заботу о себе и своем ребенке. PPD — это заболевание, которое требует лечения, чтобы выздороветь.Это наиболее частое осложнение у только что родивших женщин.
Что можно сделать с детской хандрой:
- Спите как можно больше.
- Не употребляйте алкоголь, уличные наркотики и вредные наркотики. Все это может повлиять на ваше настроение и ухудшить самочувствие. И они могут затруднить вам уход за ребенком.
- Обратитесь за помощью к своему партнеру, семье и друзьям. Скажите им, что они могут для вас сделать.
- Найдите время для себя.Попросите кого-нибудь, кому вы доверяете, присмотреть за вашим ребенком, чтобы вы могли выйти из дома.
- Общайтесь с другими новыми мамами. Попросите своего врача помочь вам найти группу поддержки молодых мам.
- Если вы испытываете чувство грусти, которое длится более 2 недель, сообщите об этом своему врачу.
Что можно сделать с послеродовой депрессией:
- Если вы считаете, что у вас PPD, сообщите об этом своему провайдеру.
- Узнайте о факторах риска PPD и признаках и симптомах PPD.
- Спросите своего поставщика о лечении PPD.
- Если вы беспокоитесь о том, чтобы поранить себя или своего ребенка, немедленно позвоните в службу экстренной помощи (911).
Как вы можете вернуться на работу или в школу?
Вам может быть трудно оставить ребенка на весь день с опекуном, даже если это член семьи или близкий друг. Также может быть трудно найти помощника по уходу, которому вы доверяете. Вы и ваш партнер можете расходиться во мнениях относительно того, какой вид ухода за ребенком лучше всего подходит для вашего ребенка.Вы можете расстроиться из-за того, что не можете все время сидеть дома с малышом.
Что вы можете сделать:
- Поговорите со своим партнером об уходе за детьми. Выясните, сколько вы можете потратить и какой уход вы хотите. Например, вы можете попросить опекуна прийти к вам домой, чтобы позаботиться о вашем ребенке. Или вы можете отвезти ребенка в детский сад.
- Спросите друзей и семью об уходе за детьми, которым они пользуются. Может быть, вы можете использовать того же человека или услугу.
- Если вы пользуетесь услугами центра по уходу за детьми, спросите имена и номера телефонов людей, которые пользуются услугами центра.Позвоните, чтобы узнать, как они относятся к уходу в центре.
- Спросите своего начальника, можете ли вы вернуться к работе. Может быть, вы можете сначала работать несколько часов в день или всего несколько дней в неделю.
Как вы и ваш партнер можете привыкнуть к тому, чтобы быть молодыми родителями?
И вы, и ваш партнер привыкаете рожать. Ваш партнер может испытывать такой же стресс и нервничать из-за того, что он родитель, как и вы. Положитесь друг на друга, чтобы во всем разобраться.
Что вы можете сделать:
- Узнайте, как вместе заботиться о своем ребенке.Читайте книги по уходу за ребенком и ходите в классы по уходу за ребенком.
- Позвольте партнеру помочь с младенцем. Не пытайтесь делать все самостоятельно.
- Поговорите друг с другом. Если вы поговорите о своих чувствах, это поможет вам избежать обиды и разочарования.
- Найдите время только для вас двоих. Сходите на прогулку или поужинайте. Попросите кого-нибудь, кому вы доверяете, позаботиться о ребенке час или два.
- Расскажите своему партнеру, что ваш поставщик говорит о том, как долго ждать, чтобы снова заняться сексом.Попросите вашего поставщика поговорить с вашим партнером, если вы считаете, что это полезно.
Последняя проверка: июль 2018 г.
См. Также: Послеродовые осмотры, Предупреждающие признаки и симптомы проблем со здоровьем после родов, Смерть, связанная с беременностью, материнская смертность и материнская смертность, Послеродовая депрессия, Детская депрессия после беременности, Обеспечение безопасности и здоровья грудного молока, Контроль над рождаемостью, Как долго вам следует ждать, прежде чем снова забеременеть
Послеродовой отдых | Сон, новорожденный, дремота, восстановление, истощение, прилечь
Спите, когда ваш ребенок спит, даже в течение дня.Чувство сильной усталости в первые 2 недели — это нормально. Ваше тело претерпело схватки, роды и многие физические изменения, и ему нужен дополнительный отдых для исцеления. Отдых снижает скорость метаболизма и позволяет использовать питательные вещества и кислород для исцеления, а не для получения энергии. Первые 6 недель постарайтесь как можно больше отдыхать. Планируйте несколько периодов отдыха в течение дня. Спите или лягте и не вставайте с ног хотя бы на 30 минут каждый день. Спите, когда ваш ребенок спит, даже днем.
Уход за новорожденным 24 часа в сутки предъявляет новые требования к вашему уровню энергии.Ваш режим сна изменится, чтобы вы могли кормить как минимум два раза в ночь. Используйте здравый смысл в отношении того, что нужно делать по дому, а что может подождать. Избегайте чрезмерной усталости (истощения). Слишком большая усталость может помешать кормлению грудью, потому что это влияет на рефлекс прилива и количество молока. Кроме того, переутомление может ухудшить состояние ребенка и замедлить заживление. Не пытайся быть героем. Попросите вашего партнера, семью или друзей о помощи, когда вам это нужно.
Заключительная записка
Вы можете ускорить выздоровление, если можете отдыхать, хорошо питаться и выполнять несколько безопасных умеренных упражнений.Вы можете облегчить разочарование, связанное с кормлением грудью и уходом за новорожденным, имея номера телефонов специалиста по грудному вскармливанию, перинатальной медсестры или другого специалиста по поддержке. Если вам нужна профессиональная помощь, попросите ее. Члены вашей медицинской бригады всегда рядом, когда они вам понадобятся.
Это также может помочь вам узнать, что вы не единственная молодая мать, которая пережила физические и эмоциональные изменения, которые вы переживаете в это время. В первый день рождения вашего ребенка вы вспомните, где вы были в это время в прошлом году, и задаетесь вопросом: «Куда все время делось ?!»
Подробнее о самообслуживании после вагинальных родов
Введение в уход за собой после вагинальных родов
Профилактический уход за собой
Уход за промежностью
Физические изменения и исцеление
Уход за грудью
Мероприятия и здоровые упражнения
Питание и диета
Планирование семьи и контроль рождаемости
Нормальный «детский блюз» или послеродовая депрессия
Ваш Послеродовое обследование
Как можно больше отдыхайте
Когда звонить врачу
СОВЕТ 12
Высыпание очень важно.Если вы кормите из бутылочки, попросите вашего партнера кормить ребенка ночью несколько раз в неделю, чтобы вы могли спать от 6 до 8 часов. Если вы кормите грудью, попросите вашего партнера принести вашего ребенка к вам в постель, а затем отнесите его обратно в кроватку, когда кормление закончится.
СОВЕТ 13
Вы можете сделать отдых более привлекательным, взяв напрокат видео одного из тех «фильмов о девушках» и просматривая его по 30 минут за раз.
СОВЕТ 14
Если у вас есть вопросы о новорожденном или о том, как кормить ребенка и ухаживать за ним, позвоните своему педиатру.
Послеродовая бессонница: советы по сну для молодых мам
Бессонница — распространенная проблема беременных женщин, особенно в третьем триместре. По оценкам некоторых исследований, примерно три четверти женщин испытывают симптомы бессонницы на поздних сроках беременности. Эти симптомы включают трудности с засыпанием и продолжением сна, а также ночные пробуждения. К сожалению, эти нарушения сна часто продолжаются после родов, а некоторые спят даже меньше в течение первых нескольких недель послеродового периода, чем во время беременности.
Проблемы со сном в послеродовом периоде также могут быть связаны с изменением режима сна матери. Первые шесть недель после родов могут быть особенно трудными. Исследования показали, что в среднем роженица спит около шести часов каждую ночь в течение этого периода.
Что вызывает послеродовую бессонницу?
Бессонница — это нарушение сна, которым страдают 10-30% взрослых. Он определяется как постоянные трудности с началом, поддержанием, консолидацией или качеством сна. Бессонница возникает, несмотря на то, что каждую ночь отводится достаточно времени для сна или удобное место для сна, и приводит к чрезмерной дневной сонливости и другим нарушениям, когда человек бодрствует.
Если эти симптомы возникают не менее трех раз в неделю и сохраняются не менее трех месяцев, человеку может быть поставлен диагноз хронической бессонницы. Состояние известно как кратковременная бессонница, если длится менее 3 месяцев.
Нарушение сна, недостаточный сон и симптомы бессонницы — все это обычное явление во время беременности. Большинство матерей также сталкиваются с новыми проблемами со сном после родов. Новорожденные часто просыпаются и требуют кормления в течение дня и ночи. Эти требования часто вынуждают матерей корректировать режим сна и, во многих случаях, меньше спать по ночам.
Дополнительно у женщин в послеродовом периоде происходят гормональные изменения. К ним относятся снижение выработки прогестерона, женского полового гормона, вызывающего сон, и изменения уровня мелатонина, который организм вырабатывает вечером, чтобы способствовать сонливости и расслаблению. Эти изменения могут повлиять на циркадный ритм женщины, который регулирует не только сон, но также настроение, аппетит и другие функции организма.
Послеродовая депрессия или перинатальная депрессия может быть еще одним препятствием для сна.Это заболевание, поражающее молодых матерей, может вызывать крайнюю печаль, беспокойство и усталость. Примерно каждая восьмая беременная женщина испытывает послеродовую депрессию. Два общих симптома этого состояния — трудности с засыпанием и чрезмерный сон. Бессонница может быть катализатором или симптомом послеродовой депрессии. Одно исследование показало, что молодые матери, которые плохо спят, более чем в три раза чаще страдают депрессией, чем женщины с хорошим качеством сна.
Послеродовые нарушения сна могут быть серьезным заболеванием.Они оказывают негативное влияние не только на мать, но и потенциально на их ребенка и партнера. Исследователи предположили связь между поведенческим здоровьем матери и психосоциальным развитием их ребенка. Кроме того, исследования показали, что женщины, страдающие хронической бессонницей после родов, имеют более высокий риск развития послеродовой боли.
Советы по лечению бессонницы и улучшению послеродового сна
Хотя меры по лечению бессонницы зависят от состояния здоровья и истории болезни человека, люди могут испытывать уменьшение симптомов с помощью когнитивно-поведенческой терапии бессонницы (КПТ-I).Этот тип терапии, который обычно предлагает лицензированный специалист в области здравоохранения, включает выявление проблемных или неточных мыслей и убеждений о сне и замену их более здоровым отношением. Конкретные компоненты когнитивно-поведенческой терапии могут включать:
- Обучение сну : узнавая больше о том, как работает сон и что мы можем сделать, чтобы больше отдыхать каждую ночь, люди с бессонницей и другими нарушениями сна могут решать свои проблемы с более осознанной точки зрения.Ведение дневника сна способствует осознанию характера сна.
- Гигиена сна : Термин «гигиена сна» относится к методам, улучшающим сон, например соблюдению дневного распорядка дня, который способствует спокойному ночному отдыху и поддерживает комфортную и здоровую среду для сна. Температура и уровень освещенности в спальне, потребление кофеина и алкоголя, время приема пищи и физические упражнения — все это играет важную роль в гигиене сна.
- Контроль стимулов : У некоторых людей возникает беспокойство по поводу сна после того, как они столкнулись с бессонницей и другими ночными нарушениями, и их необходимо восстановить, чтобы спать более крепко.Контроль стимулов подчеркивает важность использования кровати только для сна и секса, вставания с постели по ночам, когда трудно заснуть, и установки будильника на одно и то же время пробуждения каждый день недели.
- Ограничение и сжатие сна : На основании дневника сна пациента практик КПТ-I может порекомендовать сократить количество времени, которое они проводят в постели каждую ночь.
- Расслабление : Контролируемое дыхание, медитация и другие техники расслабления могут помочь людям расслабиться вечером и снова заснуть, если они просыпаются ночью
Новоиспеченным мамам следует всегда проконсультироваться с врачом перед приемом рецептурных или безрецептурных снотворных или антидепрессантов, а также узнать, что беспокоит их собственное здоровье и здоровье своего ребенка.
Помимо методов лечения бессонницы, молодые матери, у которых проблемы со сном, могут попробовать один из следующих методов для увеличения остроты зрения во время ухода за новорожденным.
- Измените график сна : Как подтвердит любой новый родитель, у многих новорожденных график сна неустойчивый. Сон, когда их ребенок спит, как ночью, так и во время сна, может помочь матерям привыкнуть к режиму сна своего ребенка и получать достаточное количество сна каждый день / ночь.Имейте в виду, что новорожденные могут спать до 17 часов в сутки, поэтому большую часть времени, когда их ребенок спит, матери будут бодрствовать.
- Разделите рабочую нагрузку : Матери, которые воспитывают своего ребенка с партнером, могут чередовать обязанности по уходу за своим младенцем. Это может дать больше времени для сна. У матерей-одиночек могут быть родственники или друзья, которые могут помочь по уходу за детьми.
- Совершите утреннюю прогулку : После бессонной ночи вынашивания ребенка матери могут немного подзарядиться, прогулявшись этим утром.Воздействие естественного солнечного света может изменить циркадный ритм, который обычно корректируется с восходом и падением солнца. Умеренные упражнения также могут помочь им спать более крепко на следующую ночь.
- Не употребляйте алкоголь : Есть две важные причины, по которым молодые матери могут избегать употребления алкоголя. Во-первых, отказ от алкоголя считается самым безопасным вариантом для кормящих мам. Во-вторых, употребление алкоголя может ухудшить качество сна. Хотя алкоголь обладает седативными свойствами и может вызвать более быстрое засыпание, люди часто испытывают фрагментацию сна позже ночью.
Если вы заметили проблемы со сном после родов, не стесняйтесь обращаться к своему врачу или другому лицензированному врачу. Незначительные нарушения сна могут как снежный ком перерасти в более серьезные проблемы.
Вы можете обратиться за помощью или назначить визит к врачу, если произойдет одно или несколько из следующих событий:
- Храп: У некоторых беременных женщин развивается апноэ во сне, расстройство, характеризующееся сильным храпом и повторяющимися эпизодами удушья (обструкция дыхательных путей) в ночное время.Это может сохраняться в послеродовом периоде.
- Периодические проблемы с засыпанием или поддержанием сна: Если вам постоянно трудно засыпать и / или засыпать после того, как ваш ребенок просыпается ночью, это может указывать на бессонницу или другое нарушение сна.
- Симптомы послеродовой депрессии: К ним относятся не только бессонница, но и чувство безнадежности и отсутствие мотивации заботиться о себе.
- Непроизвольный сон: Клевание, когда вы не планируете засыпать, может подвергнуть риску вашего новорожденного, особенно если вы держите ребенка на руках или кормите его грудью.
- Сокращение времени реакции: Более медленное реагирование на определенные ситуации, например, вождение автомобиля или падение объекта, могут указывать на то, что вы не высыпаетесь.
Управление по охране здоровья женщин — подразделение Министерства здравоохранения и социальных служб США — поддерживает телефон доверия для женщин, страдающих послеродовой депрессией и другими психическими расстройствами.






 Независимо от того, как вы родили, начните с прогулок. Прогуляйтесь по дому и, в конце концов, по окрестностям (прогулочная коляска на буксире!). Ходьба помогает при газах и запорах и ускоряет выздоровление за счет улучшения кровообращения и мышечного тонуса. Кроме того, он поднимает настроение и помогает облегчить симптомы депрессии. Для начала попробуйте эти советы по послеродовым упражнениям.
Независимо от того, как вы родили, начните с прогулок. Прогуляйтесь по дому и, в конце концов, по окрестностям (прогулочная коляска на буксире!). Ходьба помогает при газах и запорах и ускоряет выздоровление за счет улучшения кровообращения и мышечного тонуса. Кроме того, он поднимает настроение и помогает облегчить симптомы депрессии. Для начала попробуйте эти советы по послеродовым упражнениям.
 Помогает облегчить боль при послеродовом геморрое.
Помогает облегчить боль при послеродовом геморрое.
Добавить комментарий