19, 20 и 21 недели

Специальным органом, который соединяет между собой два живых организма во время беременности, является плацента. При помощи этого органа происходит постоянная передача витаминов от мамы к плоду. Кроме того, плацента это проводник кислорода для малыша, а также путь вывода продуктов его жизнедеятельности.
Полное формирование плаценты в норме происходит до 16 недель, однако рост ее продолжаться может вплоть до 36 недель. Связано это с ростом ребенка, которому с каждым днем требуется все больше важных микроэлементов и кислорода от матери. Разумеется, как и любой другой процесс в организме, плацентарный рост может нести в себе некоторые нарушения, вызванные патологиями или пограничными состояниями.
Наиболее распространенная проблема среди них низкая плацентация при беременности. Особенно часто это происходит на 19, 20, 21 и 22 неделях. Информацию о таком диагнозе часто содержит любой форум для беременных, где можно увидеть фото УЗИ и почитать отзывы. Желательно, чтобы врач как можно раньше смог выявить подобное нарушение, к примеру, на 19 неделе и успел справиться с этой проблемой, устранив угрозу патологического развития плода.
Что это и чем опасно?
Эмбрион в обычных случаях должен крепиться к стенке матки, причем желательно максимально близко ко дну, расположенному сверху. Именно на месте крепления эмбриона происходит формирование плаценты, что считается стандартной ситуацией. Однако если в силу причин эмбрион закрепился почти что у выхода, ближе к зеву, то имеет смысл говорить о том, что существует низкая плацентация. Такая ситуация имеет место, когда между зевом матки и плацентой существует расстояние от 6 сантиметров и меньше, что видно по фото УЗИ.
Не стоит путать такое заболевание с еще одним недугом предлежанием плаценты, хотя симптомы у обоих этих явлений вполне одинаковы. Такое положение – также предмет обсуждения на таких порталах, как форум для беременных. Предлежание значит, что присутствует перекрытие плацентой выхода из матки, но последствия у такой патологии будут иными, чем у диагноза «низкая плацентация».

Главное неудобство низкого расположения плаценты рассматривается с точки зрения физиологии. Поскольку плод растет, то растет его давление на нижнюю часть матки с каждой неделей, будь то 19, 20, 21 или 22 неделя, все сильнее. Из-за низкого расположения плацента также постоянно подвергается нагрузке под массой ребенка. В итоге это приводит к расслоению плаценты и, как вариант, к кровотечению, а это прямая угроза выкидыша. Дно матки отличается лучшим кровоснабжением, чем ее зев. Соответственно, плацента, располагаясь у выхода, не может давать плоду требуемое количество кислорода и питательных веществ, что особенно важно на 22 неделе.

Симптомы и возможные причины
Обнаружить такое неправильное расположение плаценты на ранних сроках очень трудно, особенно если низкая плацентация на ранних сроках беременности не является критичной. Определить же диагноз точно врач сможет на плановом УЗИ в 12 недель, но это лишь в том случае, если расстояние между положением плода и зевом матки действительно мало. Нередко обнаружить патологию удается только на 20-22 неделе беременности. Если расстояние критично мало, то возможны симптомы, характерные при угрозе выкидыша: кровотечение, тянущие и ноющие боли в нижней части живота, которые могут проявить себя на 19, 20, 21 и 22 неделе.
Именно поэтому третье плановое УЗИ желательно проводить во время периода с 20 по 22 недели, чтобы получить максимально информативную картину относительно расположения плаценты. Если низкая плацентация была обнаружена на 12 неделе, то, скорее всего, с ростом матки она поднимется. Однако 12 неделя уже требует внимания врача.
В поисках причины низкого расположения плаценты медики пока не пришли к единому мнению. Повсеместно считается (будь то медицинский форум или научная литература), что эмбрион крепится так низко в матке из-за повреждения слизистой оболочки – эндометрия. Обычно эндометриоз возникает вследствие абортов, вынужденных выскабливаний или перенесенных инфекций. Нередко низкая плацентация вызывается наличием рубцов на матке, ее анатомическими особенностями, а также наличием опухолей вроде миомы.
Если внутри матки присутствуют воспалительные процессы, они также могут стать причиной данного явления. Не стоит забывать и о том, что вредные привычки, особенно если они продолжают присутствовать во время беременности, также будут способствовать пограничному расположению плаценты. Косвенными причинами низкой плацентарности считаются:
- множественные роды;
- многоплодная беременность;
- возраст женщины старше 35 лет;
- особенности анатомического строения не только матки, но и мочеполовой системы в целом;
- перенесенное при предыдущих родах кесарево сечение.

Правила поведения и лечение
Услышав от лечащего врача диагноз «низкая плацентация», не следует впадать в панику. Во-первых, паническое состояние запрещено в любом триместре беременности будь то 20, 21, 22, 23 или 35-ая неделя. А во-вторых, этот недуг вовсе не значит, что ситуация опасна и беременность обречена. Данное состояние, в зависимости от расстояния между плацентой и зевом матки, далеко не всегда считается патологией, а скорее пограничным расположением плода. Будущая мама поможет себе сама, если будет выполнять некоторые правила, о которых ей обязательно скажет врач:
- Отказаться от любых физических нагрузок, даже если это гимнастика для беременных. Не делать резких движений, не бегать и не прыгать. Да, физическая активность в любой триместр беременности желательна, однако тут речь идет скорее о нормальном вынашивании плода. Особенно опасно резко поднимать руки вверх.
- Полный половой покой, даже если на ранних сроках беременности половая жизнь была разрешена из-за отсутствия угрозы для ребенка.
- Передвижение в любом общественном транспорте должно быть минимальным, желательно обходиться такси или личным авто.
- Стараться поднимать ноги в положении лежа или сидя, подкладывая под них подушку.
- Обязательно вызывать врача или даже скорую помощь при первых признаках кровотечения даже до 20 недель, задержка в данном случае опасна.
- Если лечащий гинеколог предлагает госпитализацию, не стоит отказываться от нее. Под наблюдением врача сохранять стабильное состояние плода при низкой плацентации будет намного легче.

Эти же советы, как правило, содержит в себе любой форум о беременности. Что касается лечения плацентации низкого типа во время беременности, будто 20-25 недели или любой триместр, то никаких медикаментозных курсов при таком диагнозе быть не может. Чаще всего врачи выжидают время, когда плацента сама занимает необходимое положение, обычно так и происходит к исходу второго триместра. Связано это с постоянным ростом плода и, соответственно, матки, когда плацента меняет свое положение.
В норме считается, что низкая плацента может изменить свое положение до 36 недель, когда организм уже готовится к родам. Таким образом, низкое расположение, независимо от того, диагностировано оно во время 20-21-22 недели или даже в 33, – это не приговор. Лечение при этом заключается только в постоянном наблюдении врача и своевременных плановых обследованиях, включая ультразвуковое.

Проведение родов
Разрешение беременности при таком диагнозе будет проходить путем естественным, если расстояние между плацентой и местом зева составляет не менее 6 сантиметров. Плацентация тут не является критической. В случае если при таком положении плаценты врачу покажется, что существует определенная угроза, то он предварительно проколет пузырь с околоплодными водами. В результате вытекания вод головка ребенка как бы зафиксирует плаценту на одном месте. Однако в этом случае во время родоразрешения потребуется усиленный контроль врачей.
В случае неправильного расположения плода и низкого расположения плаценты врачи предпочитают не рисковать и проводят кесарево сечение. Такая же операция проводится, если плацента закрыла собой полностью выход из матки. Тогда плацентация считается критической. В большинстве случаев оперативное вмешательство в данном случае будет являться плановым и проводится во время 38 недели.
Около 15% будущих мам, проводя плановое исследование ультразвуком на 20, 21 или 22 неделе, могут услышать от врача диагноз, свидетельствующий о низком расположении плаценты. О такой статистике скажет любой форум для беременных. Тем не менее, данный диагноз ни в коем случае не означает опасность. Самое главное тут – постоянное наблюдение врача и выполнение всех его рекомендаций во время любой недели. Также не стоит забывать, что третий триместр нередко характеризуется полным перемещением плаценты в нужное положение, даже если до этого оно было критическим.
Диагноз «низкая плацентация» устанавливается на основании ультразвукового скрининга и акушерского осмотра. Плановый УЗИ-скрининг беременных помогает выявить патологию вовремя и при необходимости назначить необходимое лечение. Какие виды патологии бывают? Можно ли с ней справиться?
Плацента по передней стенке
Низкая плацента по передней стенке представляет собой ситуацию, когда эмбрион прикрепляется к стенке внизу матки и располагается в 6 см от выхода из нее.
Это явление опасно следующим:
- Растущий эмбрион давит на переднюю часть матки.
- Есть риск отслоения плаценты от стенки матки и возникновения вагинального кровотечения, что, в свою очередь, без оказания надлежащей помощи обычно приводит к гибели эмбриона.
- Недостаточное снабжение эмбриона кислородом.
Причины возникновения:
- повреждение слизистой матки;
- послеоперационные швы;
- анатомические особенности.
Лечение этого явления не проводится. Рекомендуется только не усугублять ситуацию.
Необходимо отказаться от занятий сексом и от физических нагрузок. При обнаружении кровотечения немедленно обращаться к врачу. Не пропускать походы к специалистам и на УЗИ. При следовании этим рекомендациям положение улучшается на третьем триместре.
Почему и чем опасна низкая плацентация? Иногда при родах требуется экстренное вмешательство врачей. А именно производится прокалывание околоплодного пузыря. Если жизни плода грозит опасность, возможно проведение кесарева сечения.
Однако этот диагноз не может являться фактором, приводящим к досрочному прерыванию беременности. Необходимо лишь точно соблюдать советы врачей.

Размещение по задней стенке: особенности
Низкая плацентация по задней стенке является более безопасной для плода, чем по передней. Поскольку в этом случае:
- Обеспечивается абсолютная неподвижность плаценты, что снижает риск ее воспаления, отслойки.
- Снижается риск травмирования матери и плода.
- Толчки и шевеления ощущаются легче, вирусные и воспалительные агенты почти не проникают к плоду, негативные факторы внешней среды меньше сказываются на здоровье ребенка.
- Вероятность получения родовых травм из-за предлежания сводится к минимуму.
- Есть шанс родить естественным путем.
- Полная безопасность при наличии маточных рубцов.
- Возникает в тех случаях, когда первый ребенок был рожден с помощью кесарева сечения.
Причины патологии
Специалисты не определяют точную причину, по которой у беременной может развиваться низкая плацентация.
Но все же выделяется несколько наиболее вероятных факторов:
- Анатомия репродуктивной системы.
- Перенесенные сосудистые заболевания, инфекционные или воспалительные процессы.
- Операционные вмешательства. Сюда входят и аборты.
- Врожденные физические аномалии плода.
- Приобретенные вследствие воздействия негативных факторов патологии.
- Возраст пациентки.
- Наличие в анамнезе миомы матки.
- Первое родовспоможение.
- Воспаление яичников, образование кист.
- Малокровие.

Группа риска
В группу риска по развитию низколежащей плаценты входят:
- Поздно родящие (женщины старше 35 лет).
- Те пациентки, что перенесли сложные инфекционно-воспалительные заболевания в зрелом возрасте.
- Будущие мамы, одновременно вынашивающие более одного ребенка.
- Женщины с миомой матки в анамнезе.
- Молодые девушки, регулярно подвергающиеся серьезным перегрузкам (спортсменки, занятые на вредной работе).
Симптомы
Замечено, что у беременной при такой плацентации может развиваться поздний гестоз, отмечается пониженное давление. Кроме того, ребенку не хватает кислорода для полноценного развития. Но если расположение не совсем критическое, женщина может не заметить никаких значимых признаков развития низкой плацентации.
Женщина может отмечать появление симптомов, обычно характерных для процесса прерывания беременности:
- режущие или тянущие боли внизу живота;
- выделения с небольшим количеством крови.
Во время вынашивания ребенка беременной важно следить за здоровьем, поскольку в большинстве случаев отслоение плаценты на начальном этапе не имеет особенных болезненных ощущений. Но такое состояние может очень навредить ребенку.

Диагностика
При первом ультразвуковом исследовании на 12-16-й неделе беременности врач может определить наличие низкого расположения плаценты и ее степень. Также во время исследования необходимо оценить уровень кровотока в сосудах, размеры плаценты, состояние плода в целом. Определение данной аномалии в первом триместре гестации не является критичным, так как плацента растет вместе с ребенком, и на протяжении беременности может смещаться.
Поэтому обязательно нужно подтверждать диагноз «низкая плацентация» по УЗИ, проводимом во втором и третьем триместре беременности на 20-22-й и 32-34-й неделе соответственно. Часто бывает так, что ближе к родам плацента может переместиться вверх и к началу родов принять нормальное положение. При наличии у пациентки кровянистых выделений проводят акушерский осмотр в гинекологическом кресле.
При выраженной степени низкой плацентации врач может пальпировать край или даже небольшую часть плаценты через внутренний зев. В таком случае необходимо тщательное наблюдение беременной и решение вопроса о родоразрешении.

Лечение низкого размещения
Решающую роль при беременности играет плацента. Она защищает плод. При помощи плаценты плод получает необходимую защиту и питание. Но, к сожалению, при развитии плаценты возможны различные отклонения, к которым относится и низкое ее расположение.
При таком развитии плаценты возникает опасность неправильного развития плода. Плод не получает достаточного количества кислорода и питательных веществ, необходимых для своего развития.
К сожалению, еще не существует эффективного медикаментозного лечения низкой плацентации при беременности.
Но все же существует ряд правил, необходимых к выполнению:
- Абсолютно запрещены любые физические нагрузки. О прыжках, беге, переносе тяжестей или о резких движениях необходимо забыть.
- Следует полностью отказаться от половой жизни.
- Рекомендуется регулярное посещение гинеколога. При рекомендации врача немедленно лечь на сохранение. Таким образом можно избежать выкидыша.
- При появлении симптомов кровотечения немедленно обратиться к врачу.
- В лежачем положении необходимо обязательно подкладывать подушки под ноги.
Таким образом, несмотря на всю опасность, низкая плацентация при контроле врача и при соблюдении всех советов в большинстве случаев не может привести к тяжелым последствиям.
Бандаж улучшит ситуацию
Бандаж – это инструмент для дополнительной поддержки живота у беременной женщины. Он является необходимым условием успешного вынашивания плода и сохранения маточного тонуса, здоровья мышц спины.
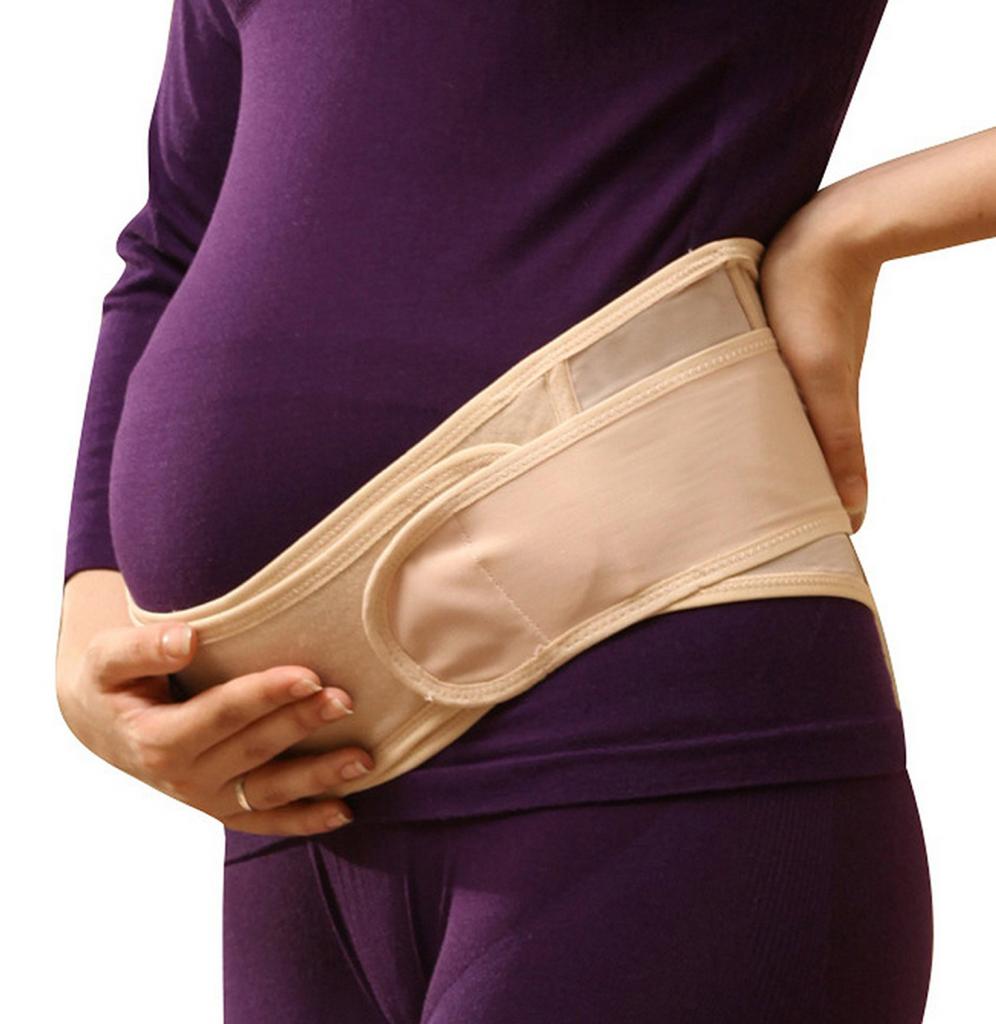
При нормальном течении беременности женщина в обязательном порядке должна использовать бандаж при низкой плацентации для естественного поднятия уровня матки и прикрепления плаценты в нужном месте.
В случае формирования особенностей строения эндометрия или при появлении тазового предлежания бандаж назначается строго по рекомендациям врача.
На ранних сроках беременности при низкой плацентации допускается использования бандажа. Однако далеко не каждый вид лечебно-профилактического изделия способен подойти будущей матери. В специализированных магазинах следует выбирать низко установленные модели, которые поднимают живот из-под пупка.
Роженицы, имеющие дефекты опорно-двигательного аппарата, обязаны носить бандаж с первого и до последнего дня беременности. О правилах его использования и о доступных моделях должен проконсультировать лечащий врач акушер-гинеколог, основываясь на данных УЗИ.
В том случае если врач категорически запрещает использование бандажей для живота, можно использовать специализированное бесшовное белье для беременных. Оно создает необходимую поддержку без надавливаний или пережиманий.

Назначение родовспоможения
В большинстве случаев женщина, имеющая диагноз «низкая плацентация» или «тазовое предлежание», не имеет возможности родить естественным путем. Чтобы провести роды максимально естественно, специалисты медицинского учреждения назначают дополнительное УЗИ. Исследование проводится непосредственно перед родами. Это позволяет убедиться в том, что родовые пути открыты, и ничто не мешает проходу ребенка.
Самостоятельные роды при низкой плацентации допускаются только с разрешения специалистов.
В том случае если плодный мешок и плацента полностью опускаются, закрывая выход, – принимается решение о проведении кесарева сечения. Без проведения такой операции существует реальная угроза жизни и здоровью матери и ребенка. В этом случае возникает риск повреждения маточных труб и крупных сосудов.
Каждая женщина вовремя беременности задумывается о своем здоровье. Ведь это будет влиять на жизнь ее ребенка.
Что делать при низкой плацентации во время беременности
Всем известно, что диагноз может быть снят на поздних сроках беременности. Лишь у небольшого количества женщин он сохранится.
Поэтому попробуйте следующие советы:
- старайтесь больше отдыхать;
- не стоит садиться на корточки и часто наклоняться;
- сходите к гинекологу, пройдите всех необходимых врачей;
- после этого сдайте все анализы.
Если чувствуете боль в животе, тогда примите горизонтальное положение. После этого вызовите скорую помощь.

Правила поведения при низкой плацентации
При соблюдении этих правил патология может исчезнуть:
- Перестаньте заниматься бегом и другими видами спорта.
- Перед тем как отправиться на отдых или в длительное путешествие, проконсультируйтесь у гинеколога.
- Употребляйте все необходимые витамины, прописанные специалистом.
- Забудьте о стрессах.
- Чаще бывайте на свежем воздухе. Это важно для вашего организма.
Какие прогнозы
Медицинский термин «низкая плацентация» означает, что детское место прикреплено достаточно низко от нижнего зева – примерно в 6-8 см. При таком положении плода родить естественным путем практически невозможно, но все же врачи оставляют шанс на благополучный исход, так как матка растет и растягивается, поднимаясь вверх.
Здравствуйте!
Что представляет собой плацента, я думаю, что вы знаете. Она самым непосредственным образом связана со здоровьем плода. Низкое предлежание плаценты при беременности чем грозит мамочке и ребенку сегодня мы с вами и разберем. Вопрос достаточно сложный и требует серьезного внимания.
Содержание страницы
Что такое плацента
Плацента появляется у женщины только в период вынашивания плода. С родами она выходит вместе с ребенком. В народе этот орган называют еще детским местом и последом. Главной задачей его является обеспечение малыша всеми необходимыми элементами.
На самом деле у плаценты немало функциональных обязанностей:
- защитная;
- питательная;
- гормональная;
- трофическая.

И все же основной задачей этого органа является защита плода от негативных условий окружающей среды. Когда все хорошо, нет никаких патологий, то развитие малыша в утробе происходит так, как это определено природой.
В чем состоит патология
В нормальном состоянии послед должен быть прикреплен к задней или боковой стенкам репродуктивного органа. Когда врач наблюдает его в нижней зоне органа, то следует говорить о неправильном развитии плаценты. Что такое?
Предлежание подразумевает, что детское место располагается на пути, который ребенок должен пройти в родовой деятельности. В идеале – плацента располагается за малышом, в итоге выходит после рождения малыша. Если присутствует у женщины низкое расположение плаценты по маточной передней стенке, это является угрозой не только для ребенка, но и для самой мамочки.
Низкая плацентация присуща больше раннему сроку. При беременности 20 недель нарушения, а это предлежание частичного или краевого видов, обнаруживается у 10% женщин. Но по мере роста плода плацентарный орган может подниматься.
Поэтому патология к 30 неделе встречается уже у 3%, а перед родами – меньше, чем у 1% мамочек. Часто их волнует вопрос – может ли плацента с увеличением срока мигрировать вниз? Такая патология не известна. Наоборот, орган, как свидетельствует приведенная статистика, поднимается и патология уходит в прошлое.

И это время для того, чтобы каждая женщина могла насладиться своим положением. В этом поможет платье для беременных и кормящих мамочек «Мира». Для наряда выбрана тонкая, но очень приятная ткань джерси. Оптимальная длина, короткий рукав, отлично подходит для осени и зимы. Благодаря двойному топу мамочка может без труда покормить малыша грудью.
Виды нарушения
На самом деле патология может быть нескольких видов:
- краевое;
- низкое;
- полное или неполное.
Когда говорят о полном виде патологии, имеют ввиду, что внутренний зев перекрывается полностью. Состояние имеет одно из самых тяжелых последствий. Чем опасно? Например, спонтанное кровотечение, которое летально для матери. И неполное перекрытие также опасно, естественная родовая деятельность в этом случае затруднительна.
Если предлежание низкого вида, то плацентарный орган располагается выше, чем расположен вход в цервикальный канал. Но при этом до последа не больше 7 см, внутренний зев открыт. Если послед находится в нижней части и на краю зева, то этот вид патологии называют низким краевым.
Низкая плацентация в 22 недели – это можно изменить. Но девушке нужно быть осторожной при вынашивании ребенка. Кстати, патология ставится, если нарушение составляет больше 3 см. А если обнаружено низкое предлежание плаценты всего в 1 см, то говорить о нарушении не следует.
Почему это происходит
На многочисленных интернет форумах женщины обсуждают причины, по которым может развиться патология. Но так и не могут прийти к единому мнению. На самом деле повлиять на этот процесс нельзя. Место, где формируется послед, всегда спонтанно, никогда нельзя спрогнозировать, куда попадет плодное яйцо.

Однако присутствуют обстоятельства, увеличивающие риск возникновения патологии:
- нарушение в строении матки;
- патологии женских органов;
- хирургические операции.
Предлежание по передней стенке часто связано с многоплодной беременностью. Это не патология, но требует серьезного внимания. Низкое заднее предлежание почти всегда завершается благоприятным исходом – к концу срока беременности родовые пути открываются полностью. А если наблюдается переднее низкое, то существует риск обвития пуповиной плода.
Как себя вести
Может ли женщина определить самостоятельно низкую плацентарность? Нет.
Но она должна сразу же обратиться к специалисту, если обнаружила у себя следующие признаки:
- выделения с кровью;
- боль в нижней части живота;
- головокружение.
Специалист точно знает, что делать в данной ситуации. Изначально он направит на УЗИ. И проведет осмотр. Лечение как такового не потребуется.
Но вам нужно знать следующее:
- в 1 триместре, в 12 недель симптомы не будут ощущаться, поскольку плацента только формируется, никакого лечения не нужно;
- во 2 триместре, в 18 недель, рекомендуется постельный режим и ограничение физических нагрузок;
- в 3 триместре при условии стремительного развития патологии, после 28 недели врач назначает лечение.

Итак, что нужно делать, чтобы плацента при беременности поднялась? Это комплексная терапия. Лечение проводится средствами, устраняющими мышечный спазм, противоанемическими препаратами. Также проводится гормонотерапия и используют кроветворные лекарства.
Секс при обнаружении низкого предлежания плаценты следует исключить, как и прочие нагрузки. Если выполнять все требования и назначения врача, то можно избежать самого главного – отслойки плаценты, которая возможна при низкой плацентации.
Если у вас появились проблемы в вынашивании ребенка, но вы заботитесь о большой семье, то вам поможет тележка с сумкой «CITIES» шасси G4P (218G4P CITIES). С этой сумкой вам не придется напрягаться, достаточно уложить продукты и отправиться с покупками домой.
Колеса и ручка может складываться, поэтому вы без труда сможете носить ее. Чтобы закрепить сумку на шасси, нужно воспользоваться большой задней лямкой. На нижних лямках предусмотрены липучки. Очень удобная в использовании, в ней продумано все до мелочей.
Например, с внутренней стороны есть карман, он закрывается на молнию, поэтому в нем удобно хранить ключи и документы. Сама сумка закрывается на молнию и верхний клапан с липучкой. Вы без труда можете уместить в сумке до 3 кг груза. Те, кто уже купил эту сумку, оставляют благодарные отзывы об изделии. Она не раз выручала покупателей.
Как рожать?
Понятно, что патология угрожает благополучию не только малыша, но и мамочки, поэтому к вопросу низкого предлежания следует подойти основательно.
Если послед располагается низко, то тут возможно два сценария:
- естественные роды;
- кесарево сечение.
Первый вариант рассматривается врачами только при условии постоянного наблюдения пациентки. Кроме того, здесь важна зона крепления плаценты, характер беременности и наличие осложнений. Но честно скажу, врачи подстраховываются и часто назначают кесарево сечение.
И здесь ничего не зависит от самой женщины. Единственное, что могу посоветовать – встать на учет как можно раньше, чтобы исключить неправильное развитие беременности. И все-таки существуют определенные правила, следование которым позволит женщине избежать многих проблем при беременности.
Например, регулярно посещать гинеколога, чтобы своевременно лечить патологии. Если статья вам понравилась, расскажите о ней своим подругам в социальных сетях. Подписавшись на блог, вы сможете практически сразу же получать уведомления о новых статьях. До новых тем!
С уважением, Татьяна Чудутова, мама троих замечательных детишек!
Низкая плацентация при беременности
Плацента – это особый орган, который появляется исключительно в период беременности и пропадает после нее. Именно он соединяет организм матери и ребенка для того чтобы питать его полезными веществами и витаминами, которые находятся в организме будущей мамы. Именно она является основным источником кислорода и средством вывода отходов крохи.
Так, ее полное формирование происходит на 16 недели, но вплоть до 36 она может расти вместе с ребенком. Так как чем больше его вес, тем большое полезных веществ ему необходимо. Но, помимо хороших моментов, с ней может возникать множество проблем. Одна из них – низкая плацентация при беременности.
Что значит низкая плацентация при беременности
Многие девушки, когда слышат диагноз подобного типа впадают в панику, так как считают, что это приговор для ребенка. Но, как утверждают врачи, в диагнозе кроется ишь небольшая угроза, которая, как правило, пропадает к концу беременности. Согласно статистике, 99% случаев с низкой плацентацией при беременности, заканчиваются рождением здорового ребеночка.
После того как в организме матери произошло зачатие, оплодотворенное яйцо ищет себе место, для того чтоб закрепиться. Как правило, оно размещается на дне матки или же ее задней стенке. Но, бывают ситуации, когда малыш ищет себе другое место для того чтобы расти в дальнейшем. Именно в связи с этим и происходит низкое расположение плаценты при беременности.

2
Для того чтобы поставить диагноз низкая плацента, оплодотворенное яйцо должно находится ниже внутреннего зева на более чем 5 сантиметров. Иногда, яйцо крепится к нижней стороны матки, именно в этом варианте возможна ситуация, когда с ростом ребенка, плацента может полностью закрыть родовые пути. Но, как правило, во время беременности все меняется в лучшую сторону. Так, например, с ростом плода, матка также увеличивается в размерах, а значит место крепление поднимается выше и пути открываются.Врачи определяют две стадии болезни:
- центральное – то есть полное опущение матки;
- частичное – то есть внутренний зев перекрыт не полностью.
Но, патологией данную болезнь назвать сложно, так как только когда внутренний зев закрыт во втором триместре на 5 см, а в третьем – на 7, можно говорить о возможных плохих последствиях.
Причины низкой плацентации при беременности
Ни один врач не может назвать точной причины, по которой может происходить низкая плацентация у беременной женщины. Но, согласно статистике, 85% женщин, который болеют этим недугом, уже рожали.
Возможной причиной низкой плацентации могут стать воспалительные процессы в теле матери, которые могут привести к изменениям стенки матки.
Кроме того, эксперты выделяют ряд факторов, которые могут привести к таким последствиям:
- Долгие предыдущие роды с осложнениями, возможно кесарево сечение – такие действие могли повредить матку;
- Если перед этим девушка подвергалась абортам;
- Девушку ставили диагноз миома матки;
- В случае многоплодной беременности;
- Вредные привычки, в том числе курение;
- Если девушка неоднократно рожала до этого;
- С возрастом состояние матки может ухудшаться, особенно если она достигла 35 лет;
- Анатомические особенности девушки;
- Физические аномалии – они могут быть как врожденные, так и приобретенные со временем;
- Инфекции половых органов;
- Кесарево сечение до этого.
Кроме того, бывают ситуации, когда низкая плацентация обусловлена непрофессиональным осмотром врача, в случае, если он мог что-то повредить.
Чем опасна низкая плацентация при беременности

3
Как и любой другой недуг, низкая плацента несет в себе ряд возможных осложнений. Так, если ребенок поселился на нижней части матки, со своим ростом, он все сильнее давит на нее, а это может привести к отслоению плаценты и вагинальному кровотечению, которое впоследствии может вызвать риск выкидыша. Кроме того, кровотечение в нижней части матки может привести к тому, что ребенок не получит достаточного количества кислорода, вследствие чего может начатьсякислородное голодание мозга у ребенка.
Если же речь идет о прилежании плаценты, все риски, которые могут возникнуть усиливаются в несколько раз. Помните, что если вы почувствуете боль внизу живота или пояснице, вам следует сразу обращаться к врачу.
Что делать при низкой плацентации при беременности
Если на приеме у доктора вы услышали подобный диагноз, не расстраивайтесь, это еще не приговор. Необходимо лишь выполнять правила поведения для здорового роста ребенка:
- Исключите из своего дня физические нагрузки, а также резкие движения. Это как раз такой случай, когда лишние прогулки маме будут вредны. Кроме того нельзя бегать и прыгать;
- Полностью откажитесь от половой жизни, чтобы не навредить ребенку;
- По возможности пребывать в следующей позе – сядьте и поднимите ноги на возвышенность;
- Старайтесь как можно меньше путешествовать в общественном транспорте – тряска, давка, долгое стояние может привести к отслоению плаценты;
- Если у вас появилось кровотечение при низкой плацентации при беременности, сразу же обратитесь к врачу. В том случае, если оно сильное немедленно вызывайте скорую;
- Если вариант настаивает на стационарном лечении, необходимо согласиться с ним так как это может спасти жизнь вашему ребенку.
Так, при данной патологии следует обращаться внимание не только на лечение, но и постоянно следить за своим состоянием.
Лечение низкой плацентации при беременности
Это болезнь, одна из тех, которые не имеют медикаментозного лечения. Врачи никак не могут повлиять на расположение плаценты. В этой ситуации можно только ждать, пока плацента сама не найдет себе более подходящее место. Помните, что согласно статистике, в более 80% случаев, именно это и случается с ней. Так, на протяжении всей беременности матка увеличивается в размерах, вместе с этим она меняет свое расположение. Так, если вы услышите диагноз низкая плацентация на ранних сроках беременности, не спешите отчаиваться, согласно мнению врачей, ситуация должна измениться к 36 недели.
Роды при низкой плацентации также имеют свои опасные моменты. Так, если от плаценты до шейки матки остается расстояние больше 6 сантиметров, вы можете не волноваться этого хватит для того чтобы роды прошли нормально. Если же расстояние значительно меньше, то возможны осложнения, но они крайне маловероятны.
Бывают ситуации, когда низкое положение матки может помешать жизни ребенка, в таком случае. Доктор может проколоть плодный пузырь, после чего головка малыша упрется в плаценту. Но, знайте. Это является крайней мерой, а потому ее выполнение крайне нежелательно. Если же никак иначе обойтись нельзя, прием родов будет тяжелый, а рядом с беременной должны находиться опытные специалисты. Кроме того, важную роль играет расположение ребенка. Так, если он расположен ножками вперед, проводить роды при низкой плаценте будет очень трудно. В 90% случаев, такие роды заканчиваться кесаревым сечением, чтобы избежать осложнений при родах и в дальнейшем.
Если же плацента опустилась слишком низко, и не поднялась на 38 недели. Это означает, что шейка матки закрыта, а значит естественные роды невозможны. В таком случае, беременной проведут кесарево сечение для избегания осложнений.
Но, помните, что скорее всего уже к 34 неделе вы забудете о своих волнениях и проблемах, так как плацента поднимется до нормального уровня.
Низкая плацента – это диагноз, который встречается у каждой второй беременной девушки. Медики не могут назвать точных причин ее возникновения, но чаще всего это происходит из-за особенности организма или преклонного возраста женщины. Симптомы болезни могут выявляться в ноющей боли внизу живота или позвоночнике, а также кровотечении. Если беременная отмечает у себя один из этих симптомов, необходимо немедленно обратиться к врачу для проведения УЗИ, только эта диагностика может с точностью показать расположение плаценты. Болезнь может таить в себе множество нежелательных последствий, таких как выкидыш, тяжелые роды, кесарево сечение, кислородное голодание ребенка и т.д. Но, услышав этот диагноз, не стоит беспокоиться, в 90% случаев, плацента поднимается еще до 36 недели, а потому абсолютно никаким образом не может навредить ни малышу, ни его маме.
Когда женщина находится в положении, она становится более уязвимой и подверженной разного рода осложнениям, возникновение которых может произойти абсолютно внезапно. Одним из таковых является низкая плацентация при беременности. Первородящие женщины, а также те, кто не сталкивался с этим понятием во время предыдущих беременностей, видя во всем непонятном опасность, задаются вопросом: что это такое и есть ли повод для паники?
После того, как произошло оплодотворение яйцеклетки, она, попадая в полость матки, крепится или к задней ее стенке или ко дну, которое на тот момент находится вверху. Именно там происходит процесс формирования плаценты — жизненно важного органа, который обеспечивает трансляцию кислорода, питательных веществ из материнского организма ребенку.
Однако под воздействием некоторых условий может произойти и так, что готовая яйцеклетка закрепится в нижней части полости матки и будет в опасной близости от выхода из нее.
И если промежуток между плацентой и внутренним отверстием матки меньше 5,5 см, то это и есть низкая плацентарность при беременности.
Причины низкого расположения плаценты у беременных

Диагноз ставится по результатам УЗИ-исследования
Среди факторов, способных спровоцировать низкую плацентарность, выделяют следующие:
- отличительные анатомические особенности построения репродуктивной системы женщины;
- физические патологии развития;
- последствия перенесенных инфекционных и воспалительных заболеваний органов половой системы;
- гинекологические операции;
- возраст женщины, превышающий 35 лет;
- наличие опыта прерывания беременности;
- занятия тяжелым физическим трудом или перенесение чрезмерных спортивных нагрузок до наступления беременности и в самом ее начале.
Все перечисленные факторы оказывают влияние на состояние эндометрия. Яйцеклетка, которая подверглась оплодотворению, продвигаясь по матке, занимается поиском самого подходящего места для крепления. И, не находя его у задней стенки или на дне, останавливается внизу.
Признаки низкой плацентации по время беременности

Симптомы характерны для выкидыша
В случаях, когда плацента при беременности располагается не слишком низко, внешне это невозможно обнаружить и заметить.
Диагностировать это состояние может специалист после УЗИ-исследования, которое проводится в плановом режиме на 12-й неделе.
Однако чем ближе кромка плаценты находится к выходному отверстию матки, тем больше вероятность, что женщина будет испытывать ощущения, сигнализирующие об угрозе выкидыша:
- ноющие боли, охватывающие нижнюю часть живота;
- маточное кровотечение.
Обильность кровянистых выделений зависит от размеров участка отслоения плаценты. Чем он больше, тем сильнее кровотечение. Этой патологии часто сопутствуют головокружение, снижение артериального давления, тошнота, обморочные состояния. Поэтому при обнаружении даже самых минимальных выделений беременная женщина немедленно должна обратиться к лечащему врачу.
Чем опасно низкое расположение плаценты?
В редких случаях низкая плацентация может привести к прерыванию беременности. Однако 90% женщин донашивают ребенка, а у некоторых даже спустя время плацента занимает безупречное расположение.
Это объясняется тем, что матка во время беременности растет вместе с плодом и подтягивает плаценту вверх. Таким образом расстояние между внутренним зевом матки и плацентой увеличивается до необходимых параметров.
Но тем не менее стоит помнить, что в ряде случаев плацента может частично или даже полностью перекрывать зев матки, и тогда могут наступить осложнения, среди которых:
- отслоение плаценты;
- обильное кровотечение;
- кислородное голодание плода;
- угроза обвития пуповиной шеи ребенка;
- риск прерывания беременности.
Поэтому при низком расположении плаценты будущим мамам необходимо быть предельно осторожными в своем поведении, внимательными по отношению к своему самочувствию и строго следовать всем наставлениям врача.
Правила поведения беременной при низкой плацентации

При низкой плацентации беременной необходим отдых и покой
Услышав такой диагноз, женщина не должна паниковать и волноваться. Все, что от нее требуется, — это вести размеренный, спокойный образ жизни.
Нужно следить, чтобы все движения ее были плавными, без лишней резкости. Передвигаться необходимо неторопливым шагом и избегать физических нагрузок. От интимных отношений в это время тоже лучше отказаться. Беременная женщина должна больше времени проводить в лежачем или сидячем положении, приподняв ноги.
При обнаружении кровотечения или мажущих кровянистых выделений стоит незамедлительно обратиться к врачу или вызвать скорую помощь.
В некоторых случаях гинеколог может направить беременную женщину на лечение в стационарных условиях, и отказываться от этого не рекомендуется, поскольку под постоянным присмотром специалистов будет легче избежать ряда возможных осложнений.
Как проходят роды при низкой плацентации?

Естественные роды при низкой плацентации
Выбор способа разрешения женщины от бремени при низком расположении плаценты обусловлен расстоянием расположения ее края от внутреннего зева матки. Если оно меньше 6 см, то врач может назначить кесарево сечение. Однако нередки случаи, когда женщине позволяют родить естественным путем. Момент этот, безусловно, спорный. Ведь во время естественной родовой деятельности в момент раскрытия шейки матки велика вероятность того, что произойдет отслоение плаценты, которое чревато открытием кровотечения. При головном предлежании ребенок, продвигаясь по родовым путям, может прижать опасный участок, и в этом случае родоразрешение пройдет без осложнений. Однако при тазовом предлежании поможет только экстренное хирургическое вмешательство. Поэтому если есть хоть малейший риск для здоровья ребенка или будущей мамы, лучше прибегнуть к кесареву сечению.
Итак, низкое положение плаценты при беременности — это не повод для лишнего беспокойства беременной женщины, а основание для правильного питания и ведения спокойного, размеренного образа жизни в ожидании рождения долгожданного малыша.
Низкая плацентация при беременности
Низкая плацентация при беременности означает не что иное, как расположение плаценты (детского места), ниже 5см от выхода матки, то есть в непосредственной близости от него. При этом такой диагноз знаком многим женщинам, находящимся на первом триместре беременности и часто к 30-36 неделе плацента поднимается.
Обычно к третьему триместру беременности плацента поднимается и занимает нормальное положение
Плацента: правильное прикрепление
Плацента – очень важный внутренний орган женщины, несмотря на то, что он временный, так как образовывается и функционирует только лишь при беременности. Именно через плаценту, или, как ее еще называют – детское место, ребенок соединяется с организмом матери. Благодаря плаценте к малышу поступает все необходимое: белки – для строения тканей, углеводы – для поддержания работы маленького организма и вообще получения энергии, жиры – для правильного обмена веществ, витамины и всевозможные минеральные вещества, а также кислород, ведь без него организм плода вообще не сможет существовать. Плацента также служит для вывода продуктов обмена малыша, она защищает его инфекции, снабжает организм всеми необходимыми для развития гормонами.
Внешне плацента похожа на диск с диаметром примерно 15 см и массой – 0,5 кг. Ее покрывают две пластинки – одна обращена к плоду, а вторая крепится непосредственно к стенке матки. Вот между этими пластинками как раз и располагается огромное количество кровеносных сосудов. Конкретное место прикрепления плаценты имеет большое значение и для плода, и для нормального течения беременности. Норма – это прикрепление плаценты либо на передней стенке матки, либо на задней, но поближе к ее дну. Эти места являются самыми благоприятными, ведь тут будет хороший маточно-плацентарный кровоток.
Если у беременной обнаружили низкую плацентацию, то ей нужно обязательно соблюдать все предписания врача
Низкая плацентация при беременности: особенности и причины
Прикрепление плаценты выявляют на УЗИ. Иногда плацента прикрепляется очень низко: в таких случаях она закрывает определенную часть, а в некоторых случаях и весь выход из полости матки. Это весьма опасное состояние, которое называют частичным или полным предлежание плаценты, в зависимости от уровня закрытия. Почти всегда такая беременность заканчивается родами путем кесарева сечения, так как при естественном родоразрешении высока вероятность сильного кровотечения.
Иногда плацента прикрепляется низко, но выход из самой матки не закрывает – это и есть низкое прикрепление плаценты или низкая плацентация. Это вовсе не опасно, а состояние не препятствует естественным родам.
Причина неправильного прикрепления плаценты – это различные нарушения, которые происходят или происходили в слизистой оболочке матки. Чаще всего они возникают после перенесенных ранее тяжелых родов, многоплодной беременности, абортов, миомы матки, послеродовой и послеабортной инфекции, недоразвитой матки, а также воспалительных заболеваний. Изменения слизистой оболочки матки препятствуют прикреплению оплодотворенной яйцеклетки в обычное положении, вот место имплантации и смещается.
Плацента — довольно важный орган, который обеспечивает плод всем необходимым для его жизни
Как себя вести будущей маме
Женщинам, у которых была обнаружена нижняя плацентация, надо соблюдать определенные правила, ведь какого-то особенного лечения это состояние не требует:
- Необходимо отказаться от половой жизни.
- Нельзя прыгать, бегать, носить тяжести, переутомляться, делать резкие движения.
- В положении лежа под ноги желательно подкладывать подушку.
- Обязательно регулярно посещать гинеколога.
- Если врач советует лечь на сохранение, то не следует отказываться, ведь такая перестраховка может даже сохранить беременность в некоторых ситуациях.
- В случае появления первых признаков кровотечения нужно незамедлительно обратиться к врачу.
Низкая плацентация при беременности фото:
Иногда плацента закрепляется так низко, что перекрывает выход из полости матки, в таком случае женщине будут делать кесарево сечение
Активное лечение такой патологии можно использовать в случае, если симптомы выражены или имеются данные о кровотечении. Затем используйте медикаментозные препараты, которые направлены на остановку кровотечений, улучшение маточно-плацентарного кровообращения и поддержание беременности. Женщинам с таким диагнозом обязательно нужен щадящий режим, необходимо избегать нагрузок и длительных прогулок.
Иногда низкая плацентация в более поздние сроки может вызвать отслойку плаценты, тогда тонус матки может повыситься, и это требует приема токолитических препаратов в остром периоде.Кроме того, когда состояние нормальное, женщинам назначают препараты, которые улучшают реологические свойства крови и нормализуют кровообращение матки. Но следует учитывать, что такую активную тактику можно применять только при тяжелых симптомах, если клинически низкая плацента не проявляется, то никакого внешнего вмешательства не требуется.
Ипрадол — препарат из группы селективных симпатомиметиков, который действует путем связывания с рецепторами матки и приводит к расслаблению мышечных волокон.Поэтому препарат применяется при низкой плацентарности, что осложняется угрозой выкидыша и сопровождается повышением тонуса матки и сокращением ритма. Способ применения препарата — внутривенно, что позволяет быстро добиться эффекта. Дозировка — 10 мкг препарата необходимо вводить медленно, а затем перейти на инфузию. Побочными эффектами являются сердцебиение, нарушение ритма сердца, головная боль, повышение температуры, повышение давления, тремор, диарея. Меры предосторожности — препарат не следует применять во время беременности до 22 недель.
На фоне активной токолитической терапии возможно проведение параллельной гемостатической терапии при выраженном кровотечении.
Транексамовая кислота является средством от системного гемостаза, который действует путем ингибирования фибринолиза и широко используется в гинекологии. Препарат может быть использован для лечения осложнений с низкой плацентарностью, в том числе при формировании ретроколокатной гематомы. Способ применения препарата внутривенно капельно. Дозировка 100 мл раствора в течение первого часа, а затем под контролем состояния и анализа крови.Побочные эффекты транексамовой кислоты — нарушение ритма сердца, головная боль, шум в ушах, тромбоз, заложенность носа, головокружение, судороги. Меры предосторожности — если в моче есть кровь, используйте препарат с осторожностью, так как это может вызвать дальнейшую анурию.
Если у женщины с низкой плацентой небольшое кровотечение, но тонус матки и состояние ребенка не нарушаются, то может образоваться небольшая гематома, которая в конечном итоге рассосется. Но это может быть источником инфекции, так как кровь является хорошей почвой для размножения патогенных микроорганизмов.Поэтому после такого большинства склоняется к обязательному приему антибактериального средства, которое не опасно для плода. Это не только предотвращает инфекцию, но также влияет на микроорганизмы, которые могут размножаться в течение этого периода заболевания. Группа антибиотиков из серии цефалоспоринов считается наиболее приемлемой для применения беременными женщинами.
Ceftibuten — бета-лактамный антибиотик третьего поколения, он особенно эффективен при воздействии на грамположительную и грамотрицательную флору.Препарат оказывает бактерицидное действие на возможные анаэробные возбудители инфекции, поэтому его можно использовать в профилактических целях в гинекологии. Дозировка препарата — 200 мг два раза в день с учетом профилактического приема не менее пяти дней. Побочные эффекты возможны при воздействии на желудок — развивается колит или дисбактериоз, который проявляется вздутием живота, нарушением стула. С осторожностью — не применять препарат при аллергии на антибиотики-пенициллины, а также при врожденных ферментопатиях.
Применение витаминов в терапии низкой плаценты очень важно, так как часто наблюдается нарушение кровотока в пуповине и плаценте. Поэтому использование витаминов, содержащих в своем составе магний и аскорбиновую кислоту, способствует улучшению кровообращения в матке и плаценте, что снижает влияние недостатка кислорода на мозг ребенка.
Актовегин — препарат, который чаще всего используется для профилактики и лечения маточно-плацентарной недостаточности.Этот препарат является производным различных аминокислот, которые в тканях человека нормализуют клеточное дыхание и улучшают всасывание кислорода. Препарат применяется в ампулах. Для получения комплексного лечения плацентарных аномалий рекомендуется дозировка 10 миллилитров в день. Способ применения внутримышечно. Побочные эффекты могут возникать в виде выраженных аллергических реакций на чужеродный белок. Меры предосторожности — препарат для инъекций можно растворить только в физиологическом растворе или в глюкозе, при этом с другими растворителями препарат не применяется.Перед применением лекарственного средства необходимо провести анализ чувствительности, так как он является аллергенным.
Использование других наркотиков может быть только симптоматическим. Нет этиологической терапии низкой плаценты, так как агенты не могут влиять на само расположение плаценты.
Физиотерапевтическое лечение с учетом беременности также не рекомендуется, поскольку трудно предсказать реакцию ребенка и плаценты на такое вмешательство. Поэтому в острый период термические и радиационные процедуры не используются.
Альтернативное лечение низкой плаценты
Альтернативные методы лечения низкой плаценты могут быть использованы очень широко. Такие методы могут быть использованы даже в том случае, если для диагностики осложнений отсутствуют проявления диагноза. Для этой цели можно использовать травы и настои, которые улучшают маточно-плацентарное кровообращение, потому что часто ребенку может не хватать питательных веществ. Чтобы предотвратить отстранение и угрозу преждевременных родов, используйте средства, снижающие тонус и симпатическую активность.Поэтому пить настои трав и лечиться альтернативными средствами можно на протяжении всей беременности вплоть до родов.
- Сок из моркови, яблок и свеклы очень полезен для принятия низкой плаценты для нормализации структуры сосудистых стенок и улучшения кровообращения, если, конечно, нет аллергии. Чтобы приготовить сок, нужно отжать пол-литра яблочного сока, добавить сок тертой моркови в один стакан и стакан сока свеклы, все тщательно перемешать и добавить мед перед употреблением.Дозировка — половина стакана сока принимается утром и вечером.
- Чай из имбиря, сока лимона и малины очень полезен для улучшения трофики матки и предотвращения инфекционных осложнений. Хорошо тонизирует организм беременной, оказывает успокаивающее действие и бодрит по утрам. Конечно, можно принимать около двух литров в день, если нет отеков и гипертонии. Для этого нужно отварить чай из малиновых веточек, кипятить их несколько минут, а затем налить чай в чашку и добавить десять граммов имбиря и четверть лимонного сока.Вы должны пить этот чай вместо простой воды несколько раз в день, тогда вы можете немного полежать, бросая ноги на холм, чтобы улучшить приток крови к матке.
- Для профилактики восходящей инфекции очень полезно использовать травяной раствор для умывания. Для этого нужно каждый день брать кору из дуба и травы, чередование, пар и теплую траву.
Лечение травами используется очень часто, так как многие травы оказывают хорошее влияние на тонус матки, местное кровообращение и плод, а также оказывают системное действие при успокоении организма.
- Зверобой — это растение, которое нормализует тонус сосудов плаценты и улучшает кровообращение в матке, регулируя нервную проводимость. Чтобы приготовить лечебный чай, нужно взять 50 г зверобоя, его нужно варить на медленном огне в течение пяти-десяти минут, а затем отфильтровать. Этот чай нужно пить три раза в день по чайной ложке, можно до тридцать седьмой недели.
- Особенно эффективен при профилактике осложнений низкой плаценты и появлении отслойки настоя из крапивы двудомной.Для заваривания целебного чая нужно взять десять граммов травы, залить водой в количестве пол-литра, а затем по истечении двадцати минут настояться, процедить и выпить. Дозировка — около литра чая нужно пить в день, контролируя другую жидкость при наличии отеков.
- Настойка календулы является отличным токолитическим средством и, кроме того, обладает свойствами снижать активность кровотечений при наличии ретроколаристической гематомы. Для заваривания целебного чая нужно взять цветы и плоды календулы, залить водой в объеме пол литра, а затем по истечении двадцати минут настояться и процедить и пить.В острый период вы можете выпивать до половины литра настойки в день, а затем вы можете пить профилактическую дозу столовой ложки два раза в день.
- Вам нужно взять 100 г сухой травы одуванчика и подорожника, заварить чай из литра воды и пить по столовой ложке три раза в день. Курс лечения составляет четыре недели. Это отличное средство для нормализации трофики плода, так как он расширяет кровеносные сосуды и активирует поступление кислорода и питательных веществ к плоду.
Гомеопатия используется для лечения низкой плаценты так же широко, как альтернативные методы лечения.И главным преимуществом таких методов является возможность их длительного приема.
- Арника — гомеопатическое лекарство, которое состоит из растительных препаратов, которые более эффективны у пациентов с низкой плацентарностью, что проявляется кровотечением после механического инсульта. Способ применения препарата — одна капля каждые два часа в течение первых и вторых дней после появления симптомов, а затем одна капля три раза в день под контролем сердцебиения — при возникновении тахикардии доза может быть снижается.Побочных эффектов не было. Меры предосторожности — не принимать, если у вас аллергия на пыльцу липы.
- Цинкум валерианикум — неорганический гомеопатический препарат. Применяется для лечения низкой плаценты, которая сопровождается тянущими болями в нижней части живота. Прием этого лекарства может предотвратить отслоение, если оно начинается до появления каких-либо симптомов при первоначальном диагнозе. Способ применения препарата зависит от формы. Дозировка при приеме капель — одна капля на десять килограммов массы тела, а при приеме капсул — две капсулы три раза в день.Побочные эффекты возможны в виде гиперемии кожи рук и ног, а также ощущения жара. Меры предосторожности — не применять одновременно со спазмолитиками.
- Гамамелли является агентом номер один с низким предлежанием плаценты или плаценты. Это гомеопатическое лекарство, которое улучшает кровообращение в плаценте и укрепляет связи в этом месте, что предотвращает отшелушивание. Выпускается в форме капель и используется в дозировке по восемь капель за раз. Способ применения — раствор следует капнуть в 100 мл кипяченой воды и пить за полчаса до еды.Курс лечения можно начинать с дозы три капли два раза в день, а затем через месяц можно увеличить дозу до пяти капель, так как продолжительность беременности увеличивается. Побочные эффекты редки, возможны аллергические кожные реакции.
- Hydra-stice — гомеопатическое средство на основе растения желтого корня, которое благодаря своему действию очень эффективно сохраняет беременность, подобно природному гормону прогестерону. Препарат нормализует кровообращение, что даже при слабой плацентации улучшает трофику плаценты.Препарат особенно эффективен на поздних стадиях беременности у двойни или анемии у матери. Препарат выпускается в гранулах и дозируется по шесть гранул каждые шесть часов. Принимать препарат до беременности не рекомендуется.
Оперативное лечение низкой плаценты не используется, потому что невозможно изменить естественное место прикрепления плаценты даже с помощью каких-либо физических упражнений. Что касается хирургического вмешательства с низкой плацентарностью, то следует сказать о периоде родов.Часто низкая плацента при активном родах может дать небольшую отслойку. Затем врач при пальпации определяет весь плод мочевого пузыря, который требует вмешательства. Если вы выполняете амниотомию, плод опускается ниже по родовому каналу, и даже при небольшом отрыве возникает компрессия — это может остановить кровотечение и образование гематомы. Таким образом, выполняется вмешательство — амниотомия, которую можно рассматривать как инвазивное вмешательство с низкой плацентой. В последующий период низкая плацента может привести к осложнениям в задержке плодных оболочек, тогда это также требует хирургического вмешательства в виде ручного отделения плаценты.
Другие случаи низкой плаценты активного хирургического лечения не требуют.
 [49], [50], [51], [52], [53]
[49], [50], [51], [52], [53]
Что такое плацента? Оплодотворенная яйцеклетка, поступая в полость матки, прикрепляется к одной из стенок, проникая в слизистую оболочку эндометрия. В этот момент начинают формироваться органы, призванные защищать ребенка во время беременности. Эти органы включают амниотическую мембрану, внутри которой развивается ребенок, и плаценту, с помощью которой амниотическая мембрана прикрепляется к стенке матки.Интересно, что мужской геном отвечает за формирование этих органов, то есть отец начинает защищать своего ребенка уже на этой стадии, хотя и неосознанно.
Плацента действует как посредник между матерью и ребенком. Он состоит из двух пленок, внутри и снаружи амниотической мембраны, и кровеносных сосудов между ними. Системы кровообращения матери и ребенка не пересекаются друг с другом, весь обмен происходит через плаценту. Именно она отвечает за снабжение плода кислородом, питательными веществами и микроэлементами, необходимыми для развития, а также за предотвращение инфекций, если таковые имеются, и различных лекарств из крови матери в кровь ребенка.Развитие плода зависит от состояния плаценты.
Одной из возможных патологий плаценты является низкая плацентарность у беременных. Обычно яйцеклетка прикрепляется к задней или передней стенке матки около дна (дно матки находится сверху). В некоторых случаях из-за повреждения слизистой оболочки из-за ранних абортов, осложненных беременностей, внутриутробных инфекций, а также в поздних сроках беременности яйцо фиксируется в нижней части матки. Это явление называется низкая плацентация у беременных.
Низкая плацентация во время беременности связана с рядом проблем. Прежде всего, нижняя часть матки значительно меньше кровеносных сосудов, поэтому малыш не может получить достаточно кислорода, питательных веществ и микроэлементов. Кроме того, когда ребенок растет и увеличивает свою активность, низкая концентрация плаценты во время беременности приводит к постоянно возрастающему давлению на плаценту, что может вызвать его отслоение и сильное кровотечение.
В девяти из десяти случаев расположенная плацента со временем сама перемещается в верхнюю часть матки и не требует лечения.Столь низкая плацентация у беременных — не повод для паники.
Конечно, часто остается тот самый случай, когда плацента до самого рождения остается в нижней части матки. Здесь многое зависит от положения ребенка. Если в голове женщина, скорее всего, будет разрешено рожать сама, хотя это связано с некоторыми рисками. Если ребенок находится в положении таза или ноги, то это уже запланированное кесарево сечение.
Существует еще один вариант, когда беременные женщины с низким содержанием плаценты получают кесарево сечение.Иногда плацента располагается настолько низко, что частично или даже полностью блокирует шейный отдел шейки матки. В этом случае большая потеря крови в случае естественных родов неизбежна, а это значит, что лучше отказаться от этого варианта. Однако кесарево сечение также не является предложением, и его не стоит бояться.
Низкая плацентация у беременных, как уже упоминалось выше, не является причиной для паники. Нужно только следовать простым, но важным рекомендациям.Прежде всего, женщины с низкой плацентой не могут поднимать тяжести, делать резкие движения, бегать или прыгать, и даже садиться, ложиться или вставать бегло и без рывков. Необходимо избегать поездок на общественном транспорте. Вы также не можете заниматься сексом.
Кроме того, когда вы сидите или лежите, ваши ноги нужно слегка поднять. Это улучшает кровообращение таза, а это значит, что матка и плацента.
Особенно важно для женщин с низкой плацентой следовать за выделениями из влагалища.Кровавое смазывание или капли — это повод, чтобы как можно скорее связаться с врачом, а если возникает сильное кровотечение, немедленно вызвать скорую помощь.
Если ваш врач говорит вам лечь на хранение, не откладывайте это и не отказывайтесь. Даже если тебе хорошо. Возможно, вашему ребенку не хватает кислорода или недостаточно питательных веществ. В этом случае может потребоваться внешнее пополнение плода.
р >> ,Во время беременности женщина чувствует себя самым счастливым человеком на земле. Но не всегда все происходит гладко. Довольно часто у представительниц прекрасного пола в интересной ситуации возникают различные проблемы. Одной из причин для беспокойства является низкая плацентация при беременности. 20 недель — это граница, к которой может измениться положение плаценты, и она может подняться выше. Давайте посмотрим на эту проблему подробнее.
Низкая плацентация во время беременности
20 недель — это период, к которому врачи не выносят никакого приговора и просто ждут.Довольно часто такое патологическое расположение плаценты выявляется при следующем УЗИ и не имеет признаков.
До середины срока прогрессирующей беременности плацента может плавно перемещаться от самого основания матки к ее верхней части. Это происходит в большинстве случаев. Тем не менее, существует небольшой процент женщин с низкой плацентой во время беременности в течение 20 и более недель.
Почему плацента низкая?
Почему диагностируется низкая плацента при беременности (20 недель)? Причины могут быть следующими:
- Неправильное расположение матки.
- Воспалительные и инфекционные заболевания перенесены до беременности.
- Новообразования в стенках матки.
- Предыдущие хирургические вмешательства и выскабливание.
- Возраст женщины после 40 лет.
- Вторая и более беременность.
Низкая плацентация при беременности 20 недель. Почему эта патология опасна?
До середины срока такое расположение плаценты может не проявляться. С течением времени могут появиться различные симптомы и опасность.
Снижение давления
Из-за того, что место ребенка находится близко к зевку или даже прикрывает его, женщине может быть плохо. Практически у всех беременных с этим диагнозом наблюдается снижение артериального давления. Из-за этого представительница прекрасного пола, находящаяся в интересной позе, может чувствовать слабость и головокружение.
В некоторых случаях женщина может потерять сознание. При наличии этих симптомов вам следует как можно скорее обратиться к врачу.
Возникновение кровотечения
Поскольку плацента низкая, 20 недель и более поздний период могут характеризоваться появлением кровянистых выделений из половых путей.В данном случае это вопрос отрешенности и угрозы прерывания беременности.
Это следствие низкого представления о месте ребенка должно быть скорректировано как можно скорее. В противном случае возникает угроза не только жизни ребенка, но и здоровью матери.
Кислородное голодание эмбриона
Низкая плацентация во время беременности (20 недель и более) может быть под угрозой из-за того, что у плода будет гипоксия. Из-за того, что основная часть, через которую ребенок получает питательные вещества и кислород, находится на самом дне матки, кровоснабжение может быть несколько затруднено или нарушено.Лучшие условия для развития и прогрессирования беременности создаются в верхней части репродуктивного органа.
Кесарево сечение
Еще одним следствием, которое может возникнуть в результате низкого расположения плаценты, является невозможность проведения естественных родов. Если место ребенка находится на расстоянии менее пяти сантиметров от внутреннего горла, в большинстве случаев врачи рекомендуют запланированное хирургическое вмешательство.
Если мы допустим естественные роды, то раскрытие шейки матки плаценты будет частично или полностью перекрывать проход ребенка.Это может угрожать не только его здоровью, но и привести к смерти. Именно поэтому компетентные специалисты не хотят рисковать жизнью матери и ребенка и проводят кесарево сечение.
Что мне делать, когда я ставлю этот диагноз?
Итак, у вас низкая плацентация во время беременности (20 недель). Что делать в этом случае? Есть несколько рекомендаций, которые эксперт может дать вам.
Профилактические меры
Прежде всего вы должны соблюдать спокойствие и осторожность. Это поможет избежать кровотечения и угрозы прерывания беременности.
Не поднимать тяжелые предметы и чрезмерно реагировать. Постарайтесь больше отдыхать и оставаться в покое. Длительные поездки на машине и путешествия не рекомендуются.
Практически во всех случаях, когда место ребенка находится близко к горлу, беременным женщинам назначают седативные препараты, например: таблетки валерианы или настойку леонуруса.
Старайтесь не делать резких движений. В некоторых случаях врачи запрещают даже много чихать или кашлять своим беременным пациентам.
Лечение осложнений
Если возникает кровотечение, необходимо срочно занять горизонтальное положение и вызвать скорую помощь.Скорее всего, вам предложат госпитализацию. Никогда не отказывайтесь от совета специалиста и не спорьте с ним.
Основным лечением является назначение препаратов, останавливающих кровь. Это могут быть следующие препараты: таблетки «Транексам», инъекции «Дицинон» и другие средства.
Пренатальная коррекция
В некоторых случаях расположение плаценты может меняться до самого рождения. Поэтому специалисты часто проводят УЗИ и выясняют, где находится детское место. Узнав все данные о плаценте, врач решает, как рожать.
Послесловие
Не паникуйте сильно, если вы обнаружили низкую плаценту во время беременности 20 недель. Отзывы женщин говорят, что в большинстве случаев место ребенка поднимается выше и занимает правильное место в репродуктивном органе.
В противном случае, опытный специалист предоставит вам и примет правильное решение о способе, которым будут осуществляться поставки. Доверьтесь профессионалам и будьте спокойны за свое здоровье и жизнь своего малыша.
р >> ,Боль в пояснице во время беременности
Что может быть причиной боли в пояснице во время беременности?
Вы, вероятно, можете обвинить вашу растущую матку и гормональные изменения в вашей боли в спине во время беременности.
По мере расширения вашей матки она смещает центр тяжести, а также растягивает (и ослабляет) мышцы живота, влияя на вашу осанку и создавая нагрузку на спину. Это может также вызвать боль в спине, если это давит на нерв. Кроме того, дополнительный вес, который вы несете, означает большую нагрузку на мышцы и повышенную нагрузку на суставы, поэтому в конце дня ваша спина может чувствовать себя хуже.
В то же время гормональные изменения во время беременности ослабляют ваши суставы и расслабляют связки, которые прикрепляют кости таза к вашему позвоночнику. Это может заставить вас чувствовать себя менее устойчиво и вызывать боль, когда вы идете, стоите, долго сидите, переворачиваетесь в кровати, вставаете с низкого стула или ванны, наклоняетесь или поднимаете вещи.
Вы не одиноки: более двух третей беременных женщин испытывают боли в пояснице, в частности, в задней части таза и поясничной боли. У вас могут быть боли в спине на ранних сроках беременности, но обычно они начинаются во второй половине беременности и могут усугубиться по мере прогрессирования беременности.Это может сохраняться после прибытия вашего ребенка, но послеродовая боль в спине обычно проходит в течение нескольких месяцев.
Что такое боль в задней области таза во время беременности?
Задняя тазовая боль ощущается в задней части таза. Это наиболее распространенный тип боли в пояснице во время беременности, хотя некоторые женщины также испытывают боль в пояснице.
Вы можете чувствовать боль в задней области таза как сильную боль в одной или обеих сторонах ягодиц или в задней части бедер. Это может быть вызвано ходьбой, подъемом по лестнице, входом и выходом из ванны или низкого стула, переворачиванием в постели или поворотом и подъемом.
В некоторых положениях боль в задней части таза может ухудшиться, например, когда вы сидите на стуле и наклоняетесь вперед за столом или сгибаетесь в талии. Женщины с болью в задней части таза также чаще испытывают боль над лобковой костью.
Что такое боли в пояснице во время беременности?
Боль в пояснице возникает в области поясничных позвонков в нижней части спины, выше на теле, чем боль в задней области таза. Это, вероятно, похоже на боль в пояснице, которую вы могли испытать до беременности.Вы чувствуете это вокруг позвоночника примерно на уровне талии.
У вас также может быть боль, которая распространяется на ваши ноги. Сидение или стояние в течение длительных периодов времени и подъем обычно ухудшают положение, и в конце дня оно становится более интенсивным.
Как узнать, что у меня ишиас во время беременности?
Когда боль в пояснице иррадиирует в ягодицы и бедра, ее часто путают с ишиасом, относительно редким заболеванием. Истинный ишиас во время беременности, который может быть вызван грыжей или выпуклым диском в нижней части позвоночника, поражает только около 1 процента беременных женщин.
Если у вас ишиас, боль в ногах, как правило, будет сильнее, чем в спине. Вы, вероятно, также почувствуете это ниже колена, и оно может даже излучать ваши ноги и пальцы ног. И вы, вероятно, почувствуете покалывание, ощущение булавки и иголки в ногах или, возможно, онемение.
При сильной боли в области седалищного нерва у вас может возникнуть онемение в области паха или половых органов. Вы можете даже обнаружить, что трудно мочиться или испражнения.
Если вы считаете, что у вас ишиас, обратитесь к врачу.Позвоните ей немедленно, если вы чувствуете слабость в одной или обеих ногах или теряете ощущения в ногах, паху, мочевом пузыре или заднем проходе. (Это может затруднить мочеиспускание или испражнение, или, наоборот, может вызвать недержание).
У кого чаще всего возникают боли в пояснице во время беременности?
Неудивительно, что у вас, скорее всего, будут боли в пояснице, если у вас были такие боли раньше, до беременности или во время предыдущей беременности. Вы также подвержены более высокому риску, если у вас малоподвижный образ жизни, вы не очень подвижны, у вас слабая спина и мышцы живота.Перенос близнецов (или больше) также увеличивает ваши шансы на ноющую спину.
Что я могу сделать, чтобы облегчить боль в пояснице?
Упражнение
Когда у вас болит спина, вам больше хочется свернуться калачиком в постели, чем заниматься физическими упражнениями, но не стоит долго ложиться спать. Постельный режим, как правило, не помогает при болях в пояснице в долгосрочной перспективе и может даже ухудшить ваше самочувствие. Физические упражнения могут быть именно то, что вам нужно.
Проконсультируйтесь с вашим провайдером перед началом программы упражнений, потому что в некоторых ситуациях вам, возможно, придется ограничить свою активность или вообще пропустить упражнение.Если у вас есть желание работать, подумайте:
- Тренировка с отягощениями для укрепления мышц, поддерживающих вашу спину и ноги, включая мышцы живота.
- Упражнения на растяжку для увеличения гибкости мышц, поддерживающих спину и ноги. Будьте осторожны, чтобы растянуть мягко, потому что слишком быстрое или слишком сильное растяжение может привести к дополнительной нагрузке на суставы, которые становятся более свободными во время беременности. Пренатальная йога — это хороший способ оставаться в форме, и это также может улучшить ваш баланс.
- Плавание — еще одно отличное упражнение для беременных, потому что оно укрепляет мышцы живота и поясницы, а плавучесть воды снимает нагрузку с суставов и связок. Подумайте о том, чтобы записаться на занятия по водным упражнениям для беременных, если таковые имеются в вашем сообществе. Это может быть очень расслабляющим, и исследования показывают, что водные упражнения могут снизить интенсивность болей в спине во время беременности.
- Ходьба — еще один вариант с низким воздействием. Также легко сделать это частью вашей повседневной жизни.
- Тазовые наклоны могут облегчить боль в пояснице, растягивая и укрепляя мышцы. Вот как это сделать: встань на руки и на колени, руки на ширине плеч, колени на ширине бедер. Держите руки прямо, но не сгибайте локти. Медленно изогните спину и подтяните ягодицы, когда вы вдыхаете. Расслабьте спину в нейтральном положении, когда вы выдыхаете. Повторите три-пять раз в своем собственном темпе.
Если вы опытный спортсмен или только начинаете, вам, скорее всего, придется изменить свою тренировку, чтобы она соответствовала вашей беременности.Если вы новичок в упражнениях, ознакомьтесь с нашими предложениями для начинающих. И обязательно соблюдайте правила безопасной тренировки во время беременности, например, избегайте лежать на спине и будьте осторожны, когда вы меняете положение или поднимаетесь с пола.
Всегда прислушивайтесь к своему телу и не делайте ничего, что причиняет боль. Наконец, следите за предупреждающими знаками о том, что вы можете переусердствовать или развить проблему, требующую медицинской помощи.
Обратите внимание на свое положение
- Встаньте прямо.Это становится все труднее делать, когда меняется ваше тело, но старайтесь держать свое дно поднятым, а плечи назад. Беременные женщины склонны опускать плечи и выгнуть спину по мере роста живота, что создает большую нагрузку на позвоночник.
- Если вы сидите большую часть дня, обязательно садитесь прямо. Поддержка ног с помощью подножия ног может предотвратить боль в пояснице, как и использование маленькой подушки (называемой поясничным валиком) за нижней частью спины. Делайте частые перерывы в сидении. Вставай и ходи по крайней мере каждый час или около того.
- Не менее важно не стоять слишком долго. Если вам нужно стоять весь день, положите одну ногу на низкий стул. Делайте перерывы и постарайтесь найти время для отдыха, лежа на боку, поддерживая подушку верхней ногой и животом.
- Будьте в курсе движений, которые усиливают боль. Если у вас болит задняя часть таза, постарайтесь ограничить такие действия, как подъем по лестнице, например. И избегайте любых упражнений, требующих экстремальных движений бедер или позвоночника.
- Носите удобную обувь и убедитесь, что у вашей обуви хорошая арка.Отложите высокие каблуки на некоторое время, потому что по мере того, как ваш живот растет и ваш баланс меняется, высокие каблуки лишают вас осанки и еще больше повышают ваши шансы споткнуться и упасть.
- Всегда отгибайтесь от колен и поднимайте предметы из положения приседания, чтобы минимизировать нагрузку на спину. Сейчас не время рисковать выбросить спину, поэтому пусть кто-нибудь другой поднимет тяжелые вещи и потянется к высоким предметам. Также избегайте скручивающих движений и действий, которые требуют от вас изгибов и скручиваний, таких как уборка пылесосом и мытье полов.Если больше некому заняться этими делами, двигайте всем телом, а не скручивайте или тянитесь, чтобы добраться до труднодоступных мест.
- Разделите вес предметов, которые вы должны нести. Нести сумку для покупок в каждой руке с половиной веса в каждой намного лучше, чем неравномерное напряжение при переноске одной более тяжелой сумки.
- Соблюдайте осторожность, вставая с кровати: сгибайте ноги в коленях и бедрах, когда вы катаетесь в сторону, и используйте руки, чтобы подтолкнуть себя вверх, когда вы свесите нижние ноги со стороны кровати.
- Чтобы хорошо выспаться ночью, попробуйте спать на боку, согнув одно или оба колена, и подушку между ног. По мере развития беременности используйте другую подушку или клин для поддержки живота. Добавьте наматрасник или подумайте о переходе на более прочный матрас, чтобы поддержать спину.
Береги себя
Делать шаги для облегчения боли и напряжения и вообще заботиться о себе всегда хорошая идея. По крайней мере, вы будете чувствовать себя лучше временно.Вот несколько мер, чтобы попробовать:
- Изучите методы релаксации. Они могут помочь вам справиться с дискомфортом и могут быть особенно полезны перед сном, если ваша боль в спине затрудняет сон.
- Попробуйте тепло или холод. Есть некоторые доказательства того, что жара может дать кратковременное облегчение. Впитывание в теплой (не горячей) ванне также может быть успокаивающим. Вы также можете разместить грелку или грелку на нижней части спины. Хотя нет убедительных доказательств того, что холод помогает, применение холодного компресса легко и стоит попробовать, если тепло не работает для вас.Используете ли вы тепло или холод, накройте упаковку или бутылку тонкой тканью, чтобы защитить кожу.
- Получить массаж. Пренатальный массаж квалифицированным терапевтом может принести некоторое облегчение и расслабление. В качестве альтернативы, попросите вашего партнера или друга аккуратно потереть или размять спину. (Большинство страховых компаний не покрывают терапевтический массаж, если у вас нет направления от вашего лечащего врача.)
Что, если у меня продолжатся боли в пояснице во время беременности?
Сообщите своему поставщику, если ваша боль в спине не отвечает на вышеуказанные меры.Она может оценить вашу ситуацию, обсудить варианты лечения и при необходимости направить вас к специалисту.
Некоторые варианты для обсуждения и обсуждения с вашим поставщиком:
- Иглоукалывание может снизить интенсивность болей в спине во время беременности.
- Физическая терапия может облегчить боль и предотвратить повторяющиеся эпизоды боли в пояснице.
- Уход за хиропрактикой может быть полезным, хотя нет большого количества доказательств того, что он помогает при болях в спине, связанных с беременностью.
- «Сакральный пояс» уменьшает боль при ходьбе у некоторых женщин, хотя устройство совсем не помогает другим.Это может даже увеличить боль для некоторых женщин.
- Лекарства, отпускаемые по рецепту, могут быть необходимы для сильной боли.
Когда боль в пояснице во время беременности серьезна?
Если боль в спине длится более двух недель, пришло время обратиться к врачу. Позвоните своему поставщику немедленно , если:
- У вас сильная боль в спине, она прогрессивно усиливается или вызвана травмой.
- Ваша боль в спине сопровождается лихорадкой, вагинальным кровотечением или жжением, когда вы мочитесь.
- Вы потеряли чувство в одной или обеих ногах, или вы внезапно чувствуете себя несогласованным или слабым.
- Вы теряете ощущения в ягодицах, паху, области половых органов, мочевом пузыре или заднем проходе. Это может затруднить мочеиспускание или испражнение, или, наоборот, может привести к недержанию мочи.
- У вас есть боль в пояснице в конце второго или третьего триместра. Это может быть признаком преждевременных родов, особенно если у вас до этого не было болей в спине.
- Вы испытываете боль в нижней части спины или в боку под ребрами, с одной или обеих сторон.Это может быть признаком инфекции почек, особенно если у вас жар, тошнота или кровь в моче.
Подробнее:
Судороги ног во время беременности
Симптомы беременности, которые вы никогда не должны игнорировать
Советы по комфортному пребыванию в третьем триместре
.

Добавить комментарий