симптомы с фото и лечение по Комаровскому
Пеленочный дерматит у детей – воспаление чувствительной детской кожи, возникающее под воздействием внешних раздражающих факторов. В связи с тем, что наиболее тесный контакт имеют с кожей пеленки или подгузники, то именно с этим и связано название заболевания – “пеленочный”. Более распространенное в народе наименование пеленочного дерматита – опрелость.


Причины появления пеленочного дерматита
Пеленочный дерматит у грудничков наблюдается в области ягодиц и внутренней поверхности бедер. На его появление влияют несколько факторов:
- механические раздражители – ткань или подгузник трется о нежную кожу малыша;
- химическое воздействие – негативное влияние аммиака, ферментов стула и солей жирных кислот;
- физические факторы – избыточная потливость, влажность и температура влияют на появление опрелостей;
- нарушение микрофлоры – кишечная палочка и другие патогенные и условно-патогенные микроорганизмы.
Пеленочный дерматит у новорожденных наиболее часто возникает из-за нарушений общих правил гигиены. Использование недопустимых марлевых подгузников и пеленок, несвоевременная смена мокрого или грязного подгузника увеличивает опасность возникновения опрелостей.
Нарушение микрофлоры грибами рода Candida также негативно влияет на протекание воспалительного процесса. Пеленочный дерматит не является формой кандидоза кожи, но наличие грибковой инфекции делает заболевание еще более серьезным или может спровоцировать появление опрелостей у ребенка при условии неправильной гигиены.


Есть ряд детских болезней, с которыми вероятность заболеть пеленочным дерматитом резко увеличивается – аллергия, атопическая экзема, нарушение водно-солевого обмена, непостоянный стул, повышенное содержание аммиака в моче, иммунодефицит.
Подгузники против пеленок
Бытует распространенное мнение, что ношение подгузников вредно для здоровья малыша, но это совершенно не так. Пеленочный дерматит возникает значительно реже у деток, носящих подгузники, по сравнению с детками, мамы которых используют для пеленания марлевые или тканевые прокладки. Правильное использование и своевременная смена подгузников сводят к минимуму опасность получения опрелостей.
Подгузники следует носить примерно до полутора лет – слишком ранняя их отмена может сформировать неправильный гигиенический навык. Ранний «выброс» памперсов также необоснован и в плане приучения ребенка к горшку, что подробно описано в статьях по данной теме.
Особенности пеленочного дерматита
Пеленочный дерматит по некоторым данным охватывает от 30 до 50% грудных детей, наиболее распространена болезнь среди девочек. Воспаление может быть локализованным с небольшой площадью поражения в виде красноты на коже, встречаются и более тяжелые случаи пеленочного дерматита с глубоким повреждением кожных покровов.
Симптомы пеленочного дерматита:
- Покраснение кожи малыша в области промежности, паха, ягодиц (рекомендуем прочитать: фото сыпи в паху у ребенка ). Возможно наличие пузырьков с жидкостью, а также шелушение. Гиперемия (покраснение) на начальной стадии пеленочного дерматита локальна, но с течением болезни вероятно распространение воспаления на большие участки и увеличение глубины поражения.
- Тяжелые формы заболевания характеризуются появлением гнойников, отеков и инфильтрацией тканей.
- Малыш плохо спит, капризничает, плачет, ведет себя беспокойно и плохо кушает.


Дети на искусственном вскармливании чаще подвержены пеленочному дерматиту с характерным воспалением области ануса в связи с щелочной средой кала, что не свойственно детям на грудном вскармливании. Таким образом, мамы деток-искусственников должны уделять особое внимание правильному уходу за детской попкой.
Неправильно подобранный размер подгузника, врезающиеся края – внешние причины, обостряющие пеленочный дерматит. Механическое воздействие на кожу проявляется в паховых и ягодичных складках, а также в нижней части живота. Покраснение в этих областях значительно усиливается, если к указанным негативным воздействиям присоединяются и другие раздражающие факторы.
Кандидозный пеленочный дерматит, осложненный грибками рода Candida, характеризуется появлением участков с ярко-красными воспалениями и белыми гнойничковыми образованиями. Причиной безрезультативности лечения в течение 3 дней может быть как раз грибковый характер пеленочного дерматита.
Постановка диагноза
Для диагностики пеленочного дерматита достаточно осмотреть ребенка и собрать всю возможную информацию для выставления точного диагноза. Пеленочный дерматит часто похож по признакам на аллергию, которая появляется у малыша на новое гигиеническое средство (мыло, салфетки, памперсы, крем или пенка для купания) (рекомендуем прочитать: как лечится аллергия на памперсы?).


Лечение
Родители часто задают вопрос: какими средствами лечить опрелости самостоятельно, не прибегая к помощи врачей? Очень популярной стала методика лечения доктора Комаровского: нехитрые и безопасные принципы этой методики помогут избавить любимого ребенка от пеленочного дерматита в самые короткие сроки. Упомянем, что возникновение опрелостей – ошибки в уходе за нежной детской кожей.
Отмечено, что использование одноразовых подгузников снижает возможность возникновения опрелостей в разы, тогда как риск получить воспаление при использовании пеленок и марлевых подгузников значительно выше. При подборе одноразовых трусиков или подгузников тщательно следите, чтобы они не давили и не натирали кожу малыша. Подгузник должен застегиваться легко и не создавать искусственных складок кожи.
При лечении пеленочного дерматита обратите внимание на характерные особенности заболевания:
- влажная поверхность кожи с мокнутиями говорит о том, что следует применять для обработки крем;
- наличие корочек и очагов шелушения предполагает использование мази.
Родители должны обеспечить максимально возможный доступ воздуха к поврежденным участкам кожи – в идеале надо дать малышу побыть голеньким. Через 2-3 дня лечения будут заметны значительные улучшения.


Соблюдение правил гигиены
Каждый родитель должен ответственно подходить к уходу за детской кожей:
- После того, как ребенок покакал или пописал, подгузник надо сменить.
- Область ягодиц, бедер и промежности тщательно промыть теплой водой, не забыть про складочки.
- Из гигиенических средств можно использовать гипоаллергенное детское мыло или обойтись совсем без него. Другие средства для мытья лучше не использовать.
- Влажную кожу аккуратно промокнуть мягким полотенцем, избегая растирания поврежденных участков.
- Нанести лечебное средство (о них будет написано ниже) на пораженную кожу.
- Оставить ребенка голеньким на 20-30 минут.


Самым действенным и безопасным способ избавления от пеленочного дерматита является сочетание указанных выше правил гигиены с проведением воздушных ванн, т.е. обеспечением контакта раздраженной кожи с воздухом.
Медикаменты, кремы и мази
Лечение заболевания рекомендуется производить следующими препаратами:
- Оксид цинка, содержащийся во многих мазях такого назначения, оказывает стягивающее действие и снижает раздражающий фактор от кала и мочи ребенка. Хорошим вариантом будет «Деситин».
- Мази противомикробного направления – например, «Драполен», являются антисептиками и одновременно защищают, увлажняют поврежденную кожу.
- Заживляющие мази с декспантенолом – например, «Бепантен» («Пантенол», «Пантодерм»), помогают снять воспаление и стимулируют процесс регенерации поврежденных тканей.
- Пеленочный дерматит с сильными воспалениями лечится с помощью мазей с кортикостероидами. Выписываются такие препараты по назначению врача.
Важно отметить, что кожа в области раздражения может быть сухой (с шелушениями и трещинками), а может, напротив, – мокрой (мокнущей, т.е. со следами тканевой жидкости). Доктор Комаровский в книге “Начало жизни” обращает внимание, что “увлажнять сухое и сушить нужно мокрое”, т.е. в первом случае необходимо использовать масла и жирные кремы, а во втором – присыпки и подсушивающие мази.
Одновременное использование крема и присыпки недопустимо. Комочки, образующиеся в результате соединения данных средств, повреждают нежную кожу ребенка. Если за время лечения не заметны улучшения, родителям следует обратиться за помощью к педиатру.


Домашнее лечение пеленочного дерматита стоит перенести в лечебное учреждение, если у ребенка заметны следующие признаки:
- Повышение температуры тела, связанное с пеленочным дерматитом. Пеленочный дерматит в запущенных формах характеризуется наличием гнойничковых образований.
- Заметно значительное уплотнение кожного покрова и увеличивается площадь воспаления, цвет кожи может стать багровым или даже синюшным.
- Безрезультативная борьба с пеленочным дерматитом в течение 3-5 дней.
- Замедление физического и психического развития, обусловленное развитием пеленочного дерматита.
Профилактика
Перечислим профилактические меры, способные предотвратить появление раздражения:
- Пеленочный дерматит менее вероятен при условии полного отказа от использования присыпки.
- В качестве подходящей альтернативы можно использовать крем под подгузник или кремы на основе декспантенола.
- Следите, чтобы подгузник был всегда сухим. Едва он становится грязным или мокрым, немедленно меняйте – смена подгузника, таким образом, будет происходить минимум 8 раз в день.
- Не используйте марлевые подгузники и пеленки.
- При покупке подгузников ориентируйтесь на пол ребенка. Производители усиливают впитывающий эффект в тех местах, которые намокают у мальчиков и девочек быстрее.
- Регулярно давайте ребенку дозу витамина Д (для профилактики рахита у ребенка) до трех лет. Недостаток витамина Д влияет на снижение иммунитета и увеличивает потливость, что может вызвать развитие пеленочного дерматита.
Видео-советы по борьбе с дерматитом от мам и врачей

 Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
vseprorebenka.ru
Пеленочный дерматит у детей, в том числе грибковый и памперсный: симптомы и лечение, фото
Опрелости беспокоят малышей с рождения. Слабое раздражение на коже может развиться в пелёночный дерматит, который уже за 3–4 дня способен перейти в грибковую форму. Однако этого можно избежать, вмешавшись в нужный момент и обеспечив необходимый уход за ребёнком и лечение, связанное с устранением микробного процесса.
Что такое пелёночный дерматит
Пелёночный дерматит в народе называется памперсным или опрелостями. Хотя, по мнению доктора Комаровского, именно использование подгузников уменьшает вероятность появления данной патологии. Пелёночный дерматит − это воспаление на коже у младенца, вызванное влияниями окружающей среды. Воздействия могут быть:
- механические: трение тела о предметы одежды;
- физические: высокая температура воздуха, влажность под пелёнкой;
- химические: воздействие на кожные ткани мочи и кала;
- биологические: грибковый или бактериальный процесс.


Пелёночный дерматит — это кожное раздражение воспалительного характера, которое проявляется у детей под памперсом
К сожалению, поражение кожи малышей подобного рода встречается не так уж и редко.
По статистическим данным, заболеванию подвержены 35–50% детей в возрасте до 1 года жизни. Чаще страдают девочки.
Виды пелёночного дерматита
Пелёночный дерматит может быть:
- Бактериальным. Причиной заражения могут быть находящиеся в каловых массах кишечные энзимы. Возбудителями являются стафилококки и стрептококки.
- Грибковым. Раздражения и повреждения поверхности кожи создают условия для попадания на эпителий, потерявший свои защитные свойства, грибов из внешней среды. Пелёночный грибковый дерматит бывает по большей части кандидозным, его возбудитель − дрожжевой грибок Candida albicans. Причина заражения связана с контактом повреждённого участка кожи с фекалиями на памперсе. Грибок не может проникнуть, если целостность кожного покрова не нарушена. Повреждения эпидермиса, провоцирующие проникновение возбудителя: шелушения, трещины, потёртости. Опасность грибковой инфекции связана с тем, что сперва она затрагивает поверхность дермы, но не будучи остановленной, способна проникнуть в глубокие слои, разрушая клетчатку кожи.
Одним из основных факторов эффективного лечения грибкового дерматита является использование мази на начальных этапах, чтобы избежать разрушения кожи на структурном уровне.
Симптомы
Основными симптомами пелёночного дерматита являются:
- покраснение;
- высыпания;
- зуд.
Воспаление может проявляться в разной степени:
Причины и факторы развития
Важно понимать, какие именно факторы способствуют усугублению состояния кожи ребёнка, чтобы не допустить осложнений и вовремя остановить развитие патологических процессов. Эпидермис детей грудного возраста тонок и раним, иммунитет и терморегуляция кожного покрова несовершенны. Защитные свойства кожа приобретает лишь ко второму году жизни малыша.
В связи с введением прикорма меняется состав кала, а это может спровоцировать неожиданную реакцию кожи, уход за которой должен быть особым. А также одним из факторов риска является предрасположенность ближайших родственников к кожным заболеваниям.
Ошибки ухода за ребёнком:
- нарушение температурного режима и вентиляции кожи;
- использование марли, пелёнок;
- редкая смена памперса;
- тесный подгузник.
Диагностика
Основным способом постановки диагноза является визуальный осмотр педиатром. Врач делает предположение о степени развития заболевания по состоянию кожи. Лёгкие формы, такие как покраснения и опрелости, не требуют лабораторных исследований. Если визуально кожа претерпела сильные изменения, и врач обнаруживает признаки, характерные для средней или тяжёлой степени заболевания, то назначаются анализы для определения вида дерматита.
Виды анализов
Для выявления болезнетворных бактерий врач назначает общий анализ крови, исследование мочи и кала на наличие стафилококков и стрептококков.
Микологический анализ — это соскоб поражённого участка кожи с целью выявления вида возбудителя. Самые распространённые — это грибы кандида, однако анализ может показать наличие других их форм — дерматофитов и трихофитов. Определение вида инфекции позволяет правильно подобрать препараты для её нейтрализации.
Дифференциальная диагностика призвана отличить пелёночный дерматит от заболеваний, имеющих схожую симптоматику:
- псориаза;
- атопического дерматита;
- себореи;
- реакций на вещества, которыми обрабатывают кожу.
Основным отличительным признаком пелёночного дерматита является локализация раздражения на ягодицах, в паху. Прочие виды кожных заболеваний распространяются, помимо этих зон, в области лица и головы.
Лечение
Лечебные меры связаны с обеспечением правильного ухода за кожей малыша, использованием препаратов.
Особенности ухода за кожей:
- Гигиена ягодиц. Следить за сухостью и чистотой, во избежание осложнений не допускать контакта с фекалиями, поэтому малышу с дерматитом рекомендуется пребывание без подгузника на воздухе.
- Частая смена подгузников.
- Мытье попы при помощи ватных шариков, смоченных в тёплой воде.
- Использование детской присыпки, которая оказывает благотворное влияние.
- Использование растворов фурацилина и фукорцина для обработки попы после мытья.
Предупредить развитие патологии можно, воспользовавшись противовоспалительными средствами при обнаружении первых микроповреждений эпителия. При лечении дерматита грибкового характера важно начинать с применения антибактериальных мазей, прочие средства, наподобие ванночек, кремов могут не дать никакого эффекта. Препаратом пользуются до значительного визуального изменения кожи. После того как основное покраснение и высыпание ушло, можно переходить на кремы с пантенолом и народные средства.
Медикаментозная терапия: таблица препаратов
Аптечные препараты — фотогалерея
Лечение народными средствами
После того как грибковый дерматит пролечен специальными мазями, и ушли основные симптомы, такие как зуд, покраснение, кожа нуждается в дополнительной обработке. Народные средства могут применяться лишь как вспомогательные методы терапии.
Народные рецепты: таблица
Сроки лечения, возможные осложнения
Длительность лечения напрямую связана с правильной диагностикой. При верно подобранных средствах улучшение можно обнаружить уже через 2–3 дня, если дерматит не проходит неделю, две или месяц, то это значит, что используемый препарат не содержит именно тех компонентов, которые подавляют активность возбудителя, не был проведён соскоб для определения вида грибка. Если провокатор не обнаружен, назначают мазь широкого спектра действия, активную как против бактерий, так и против грибов. Если заболевание длится 3–4 дня, а улучшение не наступает, то возможны такие осложнения, как:
- абсцесс;
- образование инфильтратов на коже;
- повышение температуры.
При первых признаках ухудшения состояния кожи в течение 3–4 дней после начала лечения следует вызвать на дом врача.
Купание при дерматите
Купание − полезная гигиеническая процедура при дерматите, которая помогает не только очистить кожные покровы, но и благотворно влияет на нервную систему, ведь на фоне заболевания малыш становится более беспокойным. Купать ребёнка можно 1 раз в день перед сном.


Настой из трав при добавлении в воду не только благоприятно воздействует на кожу, но и умиротворяюще влияет на нервную систему
Особенности проведения процедуры:
- Прокипятите воду.
- Налейте в ванночку кипячёную воду и добавьте ранее приготовленный настой из трав ромашки, череды или чистотела.
- Измерьте термометром температуру воды. Она должна составлять примерно 37 градусов.
- Купайте ребёнка в течение 10–20 минут.
- Во время лечения дерматита не используйте шампунь или мыло для купания, возможно применение специальных эмульсий, которые разрешены детям с рождения.
- После купания промокните тело полотенцем и обработайте лечебной мазью или кремом.
Эмульсии для купания: таблица
Профилактика
Чтобы избежать развития кожных дерматитов, необходимо:
- менять подгузники 1 раз в 3 часа;
- после каждого акта дефекации вытирать попу не салфеткой, а подмывать тёплой водой с мылом;
- чаще позволять ребёнку лежать на клеёнке с постеленной на неё специальной пелёнкой без памперса, пребывание на воздухе в период обострения помогает избежать риска распространения микробов;
- использовать барьерный крем, например, Бепантен;
- отказаться от применения марлевых подгузников.
Не рекомендуется применять присыпку и крем одновременно, чтобы не возникало комочков на коже.
Отзывы
У нас так было с младшей дочкой. После роддома сменили подгузники на пробу и получили опрелости, которые ни от чего не проходили. Мучились до месяца (что только не пробовали), пока не попали на приём к участковому педиатру. Вот она и посоветовала клотримазол. Я сначала скептически отнеслась, но попробовала. Через 4 дня вообще все полностью прошло!
Olegio
https://www.babyblog.ru/community/post/01medicina/3044341
У нас тоже сильное раздражение было на попе, аж до крови. нам помогла мазь левомеколь (она вроде с антибиотиками), можно вместо неё использовать тетрациклиновую мазь. это когда бепантен уже не помогает.
Gulsum
http://strmama.ru/forum/thread2904–3.html
Пелёночный дерматит — причины и лечение: видео
Важно понимать, что основные особенности лечения пелёночного дерматита связаны как с обеспечением грамотного ухода за малышом, так и со своевременной диагностикой грибковой инфекции. Правильно подобранное средство поможет вылечить воспаление на коже за 3–4 дня. Обращение к врачу для проведения диагностики — необходимая мера для избавления малыша от неприятных симптомов дерматита.
Писатель, копирайтер. Оцените статью: Поделитесь с друзьями!med-look.ru
Пеленочный дерматит (опрелости) — Доказательная медицина для всех
Что такое пеленочный дерматит (опрелости)
Пеленочный дерматит, или «опрелости» — это распространенная форма воспаления кожи (дерматита) у детей раннего возраста. Он выглядит как яркое покраснение кожи в области промежности.Фото 1. Простой пеленочный дерматит
Опрелости обычно вызваны длительным воздействием влаги, мочи или фекалий на кожу промежности и потому чаще возникают при нерегулярной смене подгузников и диарее, но бывают и у детей с хорошей гигиеной промежности. Опрелости также могут развиваться при использовании неподходящей для конкретного ребенка марки подгузников, после введения нового продукта в прикорм, при приеме кормящей мамой некоторых продуктов, или при приеме антибиотиков.
Пеленочный дерматит может испугать родителей и вызывать беспокойство у ребенка. Однако, в большинстве случаев, для излечения от него достаточно обычного домашнего ухода даже без вмешательства педиатра.
Симптомы пеленочного дерматита
- Пораженная кожа становится ярко-красной и отечной; поражения располагаются в области промежности: на ягодицах, внутренней поверхности бедер и половых органах.
- Изменение настроения ребенка. Вы можете заметить, что Ваш ребенок выглядит расстроенным, более плаксивым, чем обычно, особенно — во время смены подгузников. Ребенок с опрелостями чаще беспокоится или плачет при подмывании и прикосновениях к пораженной коже.
Фото 2. Опрелости. Характерные изменения кожи при пеленочном дерматите
Пеленочный дерматит может появляться в любом возрасте, пока ребенок не приучится к горшку, но наиболее часто он возникает в возрасте до 15 месяцев. Пик заболеваемости — между 9 и 12 месяцами жизни.
Когда обращаться к врачу
Обычно опрелости легко поддается лечению и не заслуживает внимания педиатра. Однако, если поражения не проходят через несколько дней Вашего активного ухода за промежностью (частой смены подгузников, воздушных ванн и защитного крема), ребенка следует показать врачу. Иногда, опрелости приводят к вторичным инфекциям, которые могут потребовать специальных мазей (антибактериальных, противогрибковых или стероидных). Покажите ребенка врачу, если:- Сыпь ярко выражена
- Сыпь усиливается вопреки Вашим стараниям
- Опрелости сопровождаются лихорадкой
- На опрелостях есть пузыри или мокнутие
- Сыпь выходит за пределы области подгузников
- Сыпь гноится
- Ребенок слишком много плачет
- Ребенок чрезмерно сонлив
Причины развития опрелостей
Раздражение кожи от длительного контакта с испражнениями или мочой. Длительное воздействие мочи или кала может раздражать чувствительную кожу ребенка. Ваш ребенок может быть более склонным к опрелостям, если он часто испражняется, потому что фекалии являются более раздражающим агентом, чем моча.
Контакт с новым химическим веществом. Одноразовые салфетки, смена марки подгузников, крема под подгузник, стирального порошка, отбеливателя или кондиционера для белья, использующихся при стирке тканевых подгузников — все это может раздражать нежную кожу промежности Вашего ребенка.
Бактериальная или грибковая инфекция (кандидоз). Раздраженная фекалиями кожа — это входные ворота для инфекции. Кроме того, под подгузником всегда тепло и влажно, что очень удобно для размножения бактерий и грибков. Вторичные поражения кожи могут располагаться в складках (бактериальные поражения), или быть раскиданными по всей окружающей коже (кандидозный пеленочный дерматит). Фото 3. Изменения характерные для кандидозного пеленочного дерматитаЧувствительная кожа. Дети с изначально имеющимся хроническим поражением кожи, таким как атопический дерматит или экзема, могут быть более склонны к развитию опрелостей. Стеснение и трение Тесная одежда или подгузники — значительно увеличивают риск развития опрелостей. Использование антибиотиков. Антибиотики убивают бактерии, как хорошие, так и плохие. Хорошие виды бактерий, которые сдерживали развитие грибков, погибают — поэтому активизируется рост дрожжевой инфекции. Это относится и к детям на грудном вскармливании, матери которых принимают антибиотики.
Подготовка к визиту врача
Как правило, опрелости можно успешно вылечить в домашних условиях без контроля врача. Но если симптомы не поддаются лечению более 2-3 дней или сопровождаются лихорадкой и другими опасными симптомами — Вам следует записаться на прием к вашему педиатру.
Будет хорошо, если Вы приготовите заранее список самых важных моментов:
- Запишите ключевую медицинскую информацию о Вашем ребенке, в том числе — другие заболевания, от которых Ваш ребенок получал лечение, а также все лекарственные препараты, которые недавно принимал ребенок. Если Ваш ребенок получает грудное молоко, следует проанализировать и лекарственную терапию мамы.
- Запишите перечень всех подгузников, кремов и моющих средств, которые касаются промежности Вашего ребенка. Ваш врач, возможно, захочет узнать марку подгузника, стирального порошка, мыла, лосьонов, порошков и масел, которые Вы используете для вашего ребенка. В некоторых случаях будет полезным принести врачу этикетку от подозреваемого крема или порошка, или сфотографировать ее на смартфон.
Запишите вопросы, которые следует выяснить у врача:
- Что я могу сделать, чтобы помочь коже моего ребенка выздороветь?
- Какие подгузники, и какие марки кремов Вы бы посоветовали для моего ребенка?
- Когда я должна использовать мазь вместо крема, а когда наоборот?
- Какие продукты или местные средства я должна избегать, при уходе за ребенком и питании моего ребенка?
- Нужна ли мне диета, или отказ от лекарств?
- Как скоро вы прогнозируете улучшение этих симптомов на фоне назначенного вами лечения?
- Как мне не допустить повтора пеленочного дерматита?
Ваш врач, вероятно, задаст Вам ряд вопросов. Будьте готовы ответить на них, в том числе подробно. Список наиболее вероятных вопросов врача:
- Когда Вы впервые заметили симптомы у вашего ребенка?
- Какую марку подгузников Вы обычно используете?
- Как часто вы меняете подгузник своему ребенку?
- Какие марки мыла и влажных салфеток Вы используете для мытья вашего ребенка?
- Вы применяете какие-либо продукты по уходу за кожей для Вашего малыша, например, лосьоны, присыпки, кремы или масла?
- Какой стиральный порошок вы используете для стирки одежды вашего ребенка?
- Ваш ребенок находится на грудном вскармливании?
- Вы уже вводили прикормы, какие?
- Как Вы пытались лечить опрелости, каков был эффект от лечения?
- Болел ли ваш ребенок накануне, не было ли диареи?
- Недавно ребенок получал какие-либо новые лекарства?
Что Вы можете сделать в ожидании визита врача?
Прежде всего, Вам следует часто подмывать ребенка прохладной водой, чаще держать промежность на воздухе, чаще менять подгузники, избегать продуктов питания и местных средств, которые могли стать причиной пеленочного дерматита. Следует часто подмывать ребенка проточной водой как можно раньше после каждого мочеиспускания и дефекации. Следует также избегать контакта промежности с мылом и влажными салфетками, до полного выздоровления от опрелостей. Как можно дольше держите Вашего ребенка без подгузников.Если у ребенка жидкий стул, то не забывайте использовать барьерный крем в перианальной области (вокруг анального отверстия). На остальные участки кожи барьерный крем не наносится!Лечение пеленочного дерматита
Лучшее лечение опрелостей — это максимальная чистота кожи младенца, отсутствие влаги и раздражающих веществ. Однако, если опрелости у Вашего ребенка не поддаются этому простому лечению, Ваш врач может назначить:
- Легкий стероидный крем
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Фото 4: опрелости с вторичной БГСА-инфекцией
Фото 5: эррозивный пеленочный дерматит вызванный диареей
Фото 6: эррозивный пеленочный дерматит
Не следует использовать стероидные, противогрибковые и антибактериальные кремы, не посоветовавшись с врачом, даже если ранее врач уже назначал их ребенку. Частое и безосновательное применение этих препаратов способно вызывать осложнения и ухудшать состояние ребенка.
Выздоровление от пеленочного дерматита обычно занимает несколько дней. Если сыпь сохраняется, не смотря на назначенное врачом лечение, Вам следует вернуться к врачу, и/или попросить консультацию дерматолога.
Домашние средства для лечения опрелостей
Повторимся, что самый эффективный способ вылечить пеленочный дерматит — это держать опревшую промежность в максимальной чистоте и на открытом воздухе. Для этого следует или держать малыша голеньким, или очень часто менять пеленкиПомимо этого, вы можете применять некоторые местные кремы еще до визита к своему врачу: например, цинковый крем (Деситин или др)
Оксид цинка является активным ингредиентом многих кремов от опрелостей. Крем с оксидом цинка наносится толстым слоем на раздраженную кожу, что приводит к успокоению, заживлению и защите кожи малыша. Оксид цинка также может быть использован для предотвращения опрелостей, на здоровую кожу (как обычный крем под подгузник).
Пока опрелости у ребенка не пройдут, избегайте: подмываний с мылом, использования одноразовых салфеток и любых раздражающих местных средств. Содержащиеся в этих средствах спирт и парфюмерия могут вызывать раздражение кожи Вашего ребенка, ухудшать и затягивать течение пеленочного дерматита.
Профилактика пеленочного дерматита
Пеленочный дерматит бывает почти у всех детей, и не во всех случаях он вызван плохой гигиеной промежности. Однако некоторые простые советы помогут вам снизить риск развития ПД и его тяжесть у вашего ребенка:
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
- После подмывания промокните промежность ребенка полотенцем, чтобы осушить его. Промокните, но не трите — трение может быть дополнительным раздражающим фактором.
- Не используйте подгузники, которые малы ребенку или туго на нем сидят. Это увеличивает влажность среды под подгузником, а также приводит к непосредственному трению в местах резинок подгузника (на поясе или бедрах).
- Когда это возможно, держите ребенка без подгузника. Чтобы при этом ребенок не испачкал поверхности, которые трудно очистить (например, диван) — используйте одноразовые пеленки, или клеенку и многоразовые пеленки.
- Тщательно стирайте тканевые подгузники. Предварительно замачивайте сильно загрязненные тканевые подгузники и используйте горячую воду для их стирки. Используйте смягчающие моющие средства и не подвергайте ткани автоматической сушке, которая придает особую грубость ткани.
- Рассмотрите необходимость регулярного использования защитной мази. Если пеленочный дерматит возникает у Вашего ребенка часто, используйте в перианальной области барьерные мази или кремы на основе вазелина и оксида цинка. Эти препараты защищают кожу от раздражения и снижают частоту опрелостей.
- После смены подгузников тщательно мойте свои руки. Мытье рук предотвращает распространение бактерий или грибков на другие части тела Вашего ребенка, на вас или других членов семьи.
Какие подгузники выбрать?
Многие родители считают, что одноразовые подгузники чаще вызывают опрелости, чем тканевые подгузники. Однако по данным исследований нет никаких доказательств подобному мнению. Вы можете использовать оба вида или отдавать предпочтение одному из них. Но какие бы подгузники Вы не использовали, старайтесь менять их как можно раньше после каждой дефекации Вашего ребенка.
medspecial.ru
симптомы на фото, лечение, причины и профилактика
- О заболеваниях кожи
- Дерматит
- Пеленочный дерматит — лечение, причины и симптомы
В педиатрической практике пеленочный дерматит относят к контактному виду дерматозов, в большинстве случаев возникает у грудничков ввиду ношения подгузников или пеленок. Другое название патологии – опрелость.
Пеленочный дерматит на фото

Пеленочный дерматит. Фото 1.
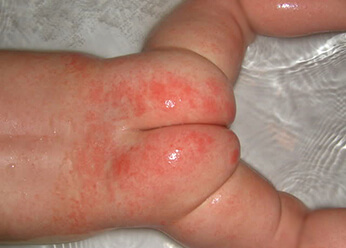
Пеленочный дерматит. Фото 2.
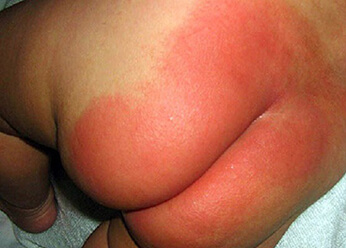
Пеленочный дерматит. Фото 3.
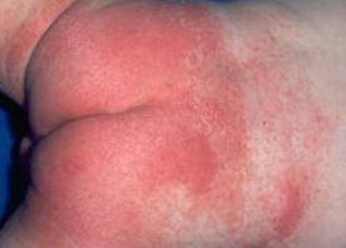
Пеленочный дерматит. Фото 4.
Причины пеленочного дерматита
Частота возникновения пеленочного дерматита именно у грудничка (дети до 12 месяцев) связана с физиологическим строением кожных покровов. Незрелость эпидермиса, слаборазвитые соединительнотканные структуры дермы, несформированная терморегуляция и иммунный ответ приводят к повреждению кожи и снижению защитной функции. По фото можно увидеть, локализация процесса ограничивается зоной промежности, внутренней поверхностью бедер, областью ануса и ягодиц, а именно в местах наибольшего контакта с экзогенным раздражителем.
Факторы, приводящие к пеленочному дерматиту:
- Механический. Регулярное трение о ткань или подгузник приводит к локальному раздражению, гиперемии и микротрещинами. Отмечается у детей от 3 до 12 месяцев, что связано с нервно-психическим и физиологическим развитием, активность движений в норме увеличивается. Пеленочный дерматит у новорожденных и малышей до 3 месяцев обусловлен недостаточными гигиеническими процедурами и уходом. Малый размер подгузника со сдавлением резинкой между ног.
- Химические. Соприкосновение кожи с мочой (аммиак) и калом (ферменты испражнений, условно-патогенная флора, жирные кислоты) при несвоевременной смене подгузника. Реакция на ароматизаторы, отдушки, щелочные компоненты мыла, стирального порошка, увлажняющего масла, крема или даже подгузника.
- Физические. Незрелая терморегуляторная функция при постоянном ношении подгузника приводит к чрезмерной потливости, локальному повышению температуры и влажности («эффект парника») вследствие чего увеличивается проницаемость эпидермиса для химических соединений и болезнетворных микроорганизмов.
- Условно-патогенная и патогенная микрофлора. Каловые массы выступают раздражающим фактором ввиду особенностей питания, ферментативной активности и бактериальной флоры кишечника. Развивается перианальный дерматит, особенно при использовании влажных салфеток, нежели промыванием под струей теплой проточной воды.
К пеленочному дерматиту у детей может присоединяться грибковая инфекция. Назначение приема антибактериальных препаратов ведет к нарушению микрофлоры, повышению активности и размножения дрожжеподобного грибка рода Candida. Изучение фото помогает рассмотреть белые наслоения, которые легко отделяются от поверхности, кожа при этом интенсивно розового или красного цвета с изъязвлениями.
Симптомы пеленочного дерматита
Основным симптомокомплексом является гиперемия кожи, появление сухости, шелушения и корочек, через время присоединяется мокнутие и формируются везикулы, заполненные серозной жидкостью. В запущенных случаях содержимое везикул становится гнойным – гнойнички, появляется отек тканей. Формируются микротрещины, которые быстро переходят в изъязвления и язвы.
Изменяется общее самочувствие ребенка, появляются болезненные ощущения, часто капризничает, снижается аппетит, нарушается сон. Температура тела сохраняется в пределах возрастной нормы, однако при присоединении микробной флоры может возникать гипертермия.
По степени тяжести и особенностям течения классифицируется:
- легкая: умеренная гиперемия, кожа розовая или бледно-розовая, возможны корочки, устраняется просушиванием и обработкой специальными растворами;
- средняя: отмечается отек тканей с инфильтрацией, цвет кожи от ярко-розового до бордового, характерны гнойнички;
- тяжелая: кожа натянутая, лоснящаяся, красного или бордового оттенка, выраженное мокнутие, корки, изъязвления склонные к слиянию, глубокие болезненные трещины.
Отсутствие патогенетической терапии приводит к абсцедированию процесса, тяжелой интоксикации, возможен сепсис. Состояние жизнеугрожающее для малыша.
Лечение пеленочного дерматита
Первостепенным принципом в лечении пеленочного дерматита у грудничка служит надлежащий уход и выполнение гигиенических процедур. При легкой и средней тяжести течения родители могут самостоятельно предотвратить дерматоз.
Рекомендовано ношение одноразовых подгузников, которые сменяются после каждого акта дефекации и мочеиспускания, у грудных детей возрасте от 1 до 4 месяцев кратность замены составляет от 8 и более раз. После аногенитальную зону промывают под струей теплой проточной воды с применением гипоаллергенного жидкого мыла или без него. Выглаженной пеленкой или полотенцем промакивают остатки влаги.
Для устранения воспаления мягкими ватными салфетками аккуратно протирают пораженные участки промежности отваром лекарственных трав. Избавляться от налета и корок трением нельзя. Допускается купание в отваре ромашки, череды и календулы. Обязательны воздушные ванны от 10-30 минут в день.
Обработка кожных покровов перед надеванием подгузника. При мокнутии – подсушивают, при корочках и сухости – увлажняют. Лекарственные препараты:
- Промывание антисептическими растворами: раствор Фурациллина; отвары лекарственных растений: ромашка, череда, кора дуба, календула, овес.
- Комбинированные присыпки с содержанием микроэлементов, минералов, талька и оксида цинка.
- Ранозаживляющие средства: мазь Декспантенол, крем Бепантен, мазь Д-пантенол; крем и паста Оксида цинка, крем Деситин, Судокрем; крем Драполен.
В отдельных случаях врач может на короткий период назначить более активные противовоспалительные средства – гормональные кремы, антибактериальные или противогрибковые препараты.
Иногда назначаются антигистаминные препараты детям с отягощенным аллергологическим анамнезом (атопический дерматит, крапивница и прочее) с целью снятия выраженного отека и воспаления. Лечение с подбором персональной дозировки выполняет лечащий специалист.
Лечение у новорожденных пеленочного дерматита тяжелой степени осуществляется в условиях стационара.
Народное лечение пеленочного дерматита
Альтернативные средства при пеленочном дерматите у детей проводятся с учетом сопутствующих симптомов и клинической картины, так лечение мокнущих изъязвлений желательно устранять отваром ромашки, череды, коры дуба, зверобоя и календулы ввиду подсушивающего и успокаивающего эффекта, а при сухих корочках, шелушении применяют овес.
Рецепты растительных отваров:
- Взять в одинаковой пропорции сухой сбор ромашки, череды и календулы (по 10 грамм), внести 250 мл крутого кипятка, дать настояться 30-35 минут, пропустить массу через сито. Отваром протирают поврежденную кожу и добавляют в воду при купании.
- 2 ст. л. коры дуба заваривают 180 мл кипятка, настаивают 25-35 минут, процеживают. Полученный раствор наносят ватным диском на кожу или добавляют в ванночку при купании.
Самостоятельное лечение пеленочного дерматита может стать неэффективным при неправильном подборе лекарственного растения или несоблюдении требуемой концентрации и соотношения ингредиентов.
Лостерин при пеленочном дерматите
В комплексной терапии пеленочного дерматита у детей применяется цинко-нафталановая паста»Лостерин». Паста хорошо подходит для ран и изъязвлений с признаками мокнутия, содержит 2 основных компонента:
- нафталан обессмоленный: смолистые соединения выполняют антифлогистическое, успокаивающее, противозудное и подсушивающее воздействие; обладают иммунокоррегирующим действием, в результате чего также оказывают противовоспалительное и десенсибилизирующее действие;
- цинк оксид: обладает адсорбирующими, вяжущими, успокаивающими и подсушивающими свойствами; снимает признаки воспаления и угнетает размножение патогенных микроорганизмов; улучшает нормальную пролиферацию клеток и способствует заживлению микротрещин.
Цинко-нафталановая паста Лостерин может назначаться в составе комплексного лечения дерматита, применяться в качестве монотерапии в период реабилитации, а также использоваться в целях профилактики и поддержания результата.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Профилактика пеленочного дерматита
Профилактические меры направлены на предупреждение развития опрелости, специалистами рекомендовано:
- смена подгузника после каждого акта дефекации и мочеиспускания;
- подбор подгузника с гелевым наполнителем, гель лучше впитывает излишнюю влагу;
- учитывать размер и пол ребенка при покупке подгузника;
- не применять одновременно крем и присыпку, полученные комочки собираются в естественных складках и раздражают эпидермис;
- не применять марлевые пеленки;
- соблюдать режим сна и бодрствования с проведением воздушных ванн;
- тщательно устранять капельки воды путем промакивания;
- ношение одежды, выполненной из натуральных тканей;
- одевать малыша по сезону, чтобы избежать перегревания и чрезмерной потливости;
- в осенне-весенний период давать ребенку витамин Д для профилактики рахита.
Читайте также
Нейродермит (Атопический дерматит) — фото, лечение, симптомы и причиныНейродермит – это наследственная хроническая болезнь с частыми обострениями, особенно в холодное время года. Данное заболевание очень распространено – им страдает до 12 % человек в мире. Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи. Узнать большеАтопический дерматит на попе у ребенкаПо статистике заболевания, связанные с нарушением работы иммунной системы, с каждым годом диагностируются все чаще. Если раньше многие болезни проявлялись лишь у подростков и взрослых, то сегодня ими болеют и малыши. Атопический дерматит — один из таких недугов. Особый дискомфорт он доставляет ребенку в том случае, если локализован на попе. Узнать большеЭкзематозный (Аллергический контактный) дерматитЭкзематозный дерматит (Аллергический контактный дерматит) – подвид контактного дерматита, в группу риска входят люди склонные к частым аллергическим проявлениям. Заболевание имеет схожие симптомы с проявлением экземы, и других кожных заболеваний, из-за этого имеет сложности при диагностировании. Требует качественного лечения, но имеет благоприятный исход при своевременном обращении к врачу. Узнать большеПериоральный дерматит — лечение, симптомы и причиныПериоральный или околоротовой дерматит не часто встречается у людей ему подвержено около 1,5% населения земли, но он приносит не меньше неудобств нежели другие виды дерматитов, как с ним бороться, какие средства и методики наиболее эффективны подробнее в нашей статье. Узнать большеwww.losterin.ru
лечение раздражения от памперсов мазями и кремами новорожденных, как лечить грудничка

Взрослые часто с завистью смотрят на нежную, бархатистую детскую кожу, такую тонкую и мягкую, что к ней так и хочется прикоснуться щекой. Однако эта утонченность и нежность нуждаются в усиленной защите. В противном случае попа младенца мгновенно «расцветает» и начинает доставлять ему массу неприятных ощущений. О том, что собой представляет пеленочный дерматит и как с ним бороться, вы узнаете из этой статьи.

Что это такое
Пеленочный дерматит — воспалительный процесс на коже, локализованный преимущество в самых пикантных местах — в промежности, в области крестца, в нежных бедренных и ягодичных складочках, в паховых складках кожи. Воспаление это достаточно сильно беспокоит и самого ребенка, и его родителей. Сыпь может быть незначительной и довольно обширной, иметь вид отдельных высыпаний или сливаться в одну большую экзему, она бывает как сухая, так и мокнущая.

Для борьбы с этим явлением, которому подвержены шесть из десяти российских младенцев, а при нарушении гигиенических правил ухода и все десять, человечество изобрело одноразовые подгузники, однако, это лишь незначительно снизило количество заболеваний кожи.
Пеленочный дерматит остается одной из самых частых жалоб, с которыми родители обращаются к педиатрам.
Почему возникает?
У проблемы есть две основных причины: внешние раздражители и внутренние факторы. На практике всегда наблюдается сочетание и того, и другого.

Внутренние причины
У новорожденных детей кожа очень тонкая, не имеющая такой развитой степени защиты, как кожа взрослых. Она особо чувствительна к любому воздействию — температуре, влажности, наличию патогенных микроорганизмов. Она быстрее впитывает влагу, размокает, поры расширяются. Эта особенность строения дермы свойственна деткам до полутора-двух лет. Потом кожа становится более плотной и менее подверженной воспалению.


Наиболее подвержены пеленочному дерматиту дети, у которых есть проблемы с балансом полезных и условно-патогенных бактерий. Такие состояния иногда возникают из-за длительного применения антибиотиков. Малыши со сниженным иммунитетом после перенесенного заболевания тоже более восприимчивы к негативному местному воздействию на кожу. Детки, генетически предрасположенные к аллергии вообще и кожным ее проявлениям в частности, достаточно часто страдают пеленочным дерматитом.


Внешние причины
Внешние раздражители хорошо известны и очевидны — это кал и моча. Пеленочный дерматит всегда возникает из-за того, что кожа малыша контактирует с аммиаком, который содержится в моче, с мочевиной. Но наиболее опасно сочетание мочи и кала, ведь в этом случае кожа не только травмируется агрессивной средой мочи, но и инфицируется условно-патогенными микробами, которые выходят из кишечника вместе с каловыми массами. Воспаление развивается в условиях недостатка притока воздуха, который создается под подгузником или мокрой пеленкой. В таком пространстве бактериям значительно легче размножаться.

Самой агрессивной является концентрированная моча. Такой она становится в периоды потери жидкости организмом.
Если ребенок болеет, у него повышена температура, если он потеет, то мочи выделяется меньше. Чем меньше мочи, тем она концентрированней.

Еще одна причина извне — механическое трение подгузника. Раздражения от памперсов довольно болезненны, особенно в моменты, когда на них попадает моча или кал. Каловые массы сами по себе могут менять кислотность в зависимости от питания ребенка и даже без мочи могут вызывать вполне серьезное кожное поражение. Чаще пеленочным дерматитом страдают дети второго полугодия, поскольку прикорм, который мама вводит примерно с 6 месяцев, существенно меняет состав содержимого кишечника, кислотность повышается, да и состав мочи при употреблении в пищу не только материнского молока, но и соков, существенно меняется.

Вспомогательные факторы
Некачественный подгузник, который плохо удерживает влагу, чаще вызывает дерматит в интимной зоне, чем хороший подгузник, который разделяет жидкость от кала и имеет пропитку смягчающим бальзамом. Но даже отличный и дорогой подгузник не спасет ребенка от воспалительного процесса, если родители будут редко его менять, допускать переполнение, а также обтирать ребенка при смене подгузника, а не подмывать его.


Нарушение правил гигиены — самый частый вспомогательный фактор, на фоне которого развиваются воспалительные процессы под подгузником. Причем к нарушениям относятся не только недостаточные водные процедуры, но и избыточное подмывание, особенно если родители каждый раз используют для этого мыло. Мыло сушит кожу, делает ее более хрупкой и ранимой, на ней легче образуются микротрещинки, в которых прекрасно размножаются болезнетворные бактерии.

Мыло достаточно использовать только тогда, когда малыш обкакался. Если дефекации не было, можно просто подмыть ребенка обычной водой. На появление воспаления влияет и перегревание. Если в комнате — тропическая жара, то кроха потеет. Под подгузником температура выше, чем вне его, соответственно, на кожу действуют не только моча и кал, но и соленая среда пота.


Симптомы и признаки
Мамы без проблем могут определить первые симптомы пеленочного дерматита, не имея никаких особых познаний в области медицины:
- Кожа ребенка краснеет и визуально отекает. Место поражения может быть красноватым или насыщенно-красным, слегка вздутым. Воспаление не имеет четких очерченных границ, оно является размытым.
- За пределами подгузника кожа остается чистой и здоровой.
- Отечность распределена неравномерно. Там, где был наиболее тесный контакт с мочой или калом — гиперемия более выражена. Рядом могут быть «островки» совершенно здоровой светлой кожи, чередующиеся с другими воспаленными фрагментами.

- Воспаление все время видоизменяется. Если утром фрагменты покраснения и отечности выглядели определенным образом, то уже к обеду они могут слиться, уменьшиться или увеличиться, поменять место дислокации.
- «Свежие» воспаления характеризуются появлением мелкой мокнущей сыпи. Более старые очаги воспаления подсыхают, шелушатся.

Более «живописно» выглядит дерматит, к которому присоединилась бактериальная или грибковая инфекция. Помимо всех вышеперечисленных признаков места поражения покрываются серозным налетом, пленкой, образуются экземы с рыхлыми краями. При грибковом пеленочном дерматите края экзем могут быть белыми или сероватыми.

В целом ребенок ведет себя беспокойно, плачет, менее охотно кушает и очень плохо спит. Боль, зуд, пощипывание значительно усиливаются сразу после того, как малыш пописает, и через некоторое время после того, как он опорожнит кишечник, при условии, что все это он делает в подгузник. При значительной площади поражения воспаление может затрагивать и слизистые оболочки половых органов — под крайней плотью у мальчиков и малые половые губы и вход во влагалище у девочек.


Температура тела может незначительно подняться, если дерматит обширный. Небольшие воспалительные процессы лихорадкой не сопровождаются.
Диагностика
Задача врача-педиатра заключается не только в том, чтобы подтвердить или опровергнуть пеленочный дерматит у грудничка, но и в том, чтобы отличить его от других кожных заболеваний — атопического или аллергического дерматита, себорейного воспаления или контактного дерматита. Эти состояния требуют разного лечения с применением разных медикаментов.
Пеленочный дерматит по характерным для него визуальным признакам диагностируется достаточно легко. Сложнее бывает установить, какая бактерия или грибок вызвали вторичное воспаление, если имеется факт присоединенной инфекции.

В этом случае врач делает соскоб с экземы и направляет его в бактериологическую лабораторию, чтобы точно знать, с каким возбудителей и чем нужно бороться. Если доктор обнаружит, что сильнее всего воспаляется зона вокруг ануса, он обязательно попросит сдать кал на анализ, чтобы исключить повышенную кислотность каловых масс, кишечные инфекции и паразитарные заболевания.
Лечение
Лечение пеленочного дерматита всегда начинается с пересмотра подхода родителей к соблюдению гигиенических правил при уходе за ребенком. Важно, чтобы подгузник меняли как можно чаще, не дожидаясь, пока он переполнится и раздуется. После дефекации смена подгузника является обязательной, с обязательным же подмыванием ребенка теплой мыльной водой. Очень полезны воздушные ванны, поэтому родителям чаще нужно снимать с ребенка подгузник и давать коже «дышать».


Достаточно часто с легким пеленочным дерматитом удается справиться уже при одном только соблюдении правил гигиены и применении воздушных ванн.


При более обширном поражении, которое сильно беспокоит ребенка, к коррекции ухода доктор может дополнительно назначить некоторые аптечные средства. В выборе препаратов он будет придерживаться правила «мокрое — сушить, сухое — увлажнять». Поэтому при мокнущей сыпи и влажных экземах обычно назначают подсушивающие средства, такие как болтушка «Циндол» или мазь «Деситин». При сухой в местах поражения коже — назначают мягкие противовоспалительные и увлажняющие крема: «Бепантен», «Драполен» или детский «Пантенол».
Если доктор установит, что к воспалению присоединилась грибковая инфекция, то он может посоветовать для местного применения нистатиновую мазь или «Клотримазол». При бактериальном осложнении — мази с антибиотиками. Быстро вылечить бактериальное воспаление помогает «Банеоцин» и тетрациклиновая мазь.


Средства от аллергии обычно не назначаются. Если проблема не решается в течение недели, несмотря на назначенное лечение, то доктор может посоветовать гормональные мази, такие как «Адвантан». Лечить грудничка будут родители в домашних условиях, показаний к госпитализации при пеленочном дерматите обычно нет. Из народных средств педиатры полностью одобряют облепиховое масло на сухие участки воспаленной кожи, подмывание отваром ромашки при мокнущей сыпи.


Категорически нельзя смазывать воспаленные участки кожи зеленкой, йодом, обильно посыпать присыпкой. Не стоит подмывать ребенка с раствором марганцовки. Запрещено ручное удаление подсохших корочек во избежание дополнительного инфицирования.
Советы
- Подгузник должен быть подобран по размеру. Одноразовые трусики, которые велики или малы, лишь увеличивают негативное механическое воздействие на кожу. Особенно важно выбрать хорошие и качественные подгузники для ночного сна, ведь ребенок находится в них дольше, чем днем. Такие средства гигиены должны обладать отличной способностью впитывать жидкость. Лучше всего отдать предпочтением подгузникам с гелеобразующим внешним слоем. Вся жидкость, которая попадает в них, превращается в гель, кожа крохи даже при длительном пребывании в подгузнике, не контактирует с мочой.

- Для ежедневной гигиены важно использовать только детскую косметику и средства ухода. Взрослое мыло или крем не подходят для детской кожи и помимо предпосылок для развития пеленочного дерматита, создают еще и отличную платформу для развития контактной аллергии.
- Во время подмывания важно следить за тем, чтобы струя воды промывала все складочки кожи, поскольку моча и частички кала, которые в них могут остаться, обязательно дадут воспалительный процесс в наиболее болезненном месте — в складочковой области.

- После купания или подмывания не нужно вытирать ребенка полотенцем, поскольку это лишь увеличивает возможность нанести ему микротравму кожи. Лучше всего аккуратно промакивать кожу сухой и чистой пеленкой.
- Противники ношения одноразовых подгузников утверждают, что они вредны и опасны, особенно для мальчиков. Этот вред медицински не обоснован и сильно преувеличен. Если ребенок, который растет в пеленках, начинает страдать пеленочным дерматитом, имеет смысл перейти на подгузники хотя бы в ночное время.


- Проявления пеленочного дерматита бывают сильнее у детей, находящихся на искусственном вскармливании. Это связано с иной кислотностью кала, который образуется у детей, питающихся смесями. Чтобы свести риски к минимуму и избавить малыша от такой неприятности, как опрелости, нужно внимательно отнестись к выбору самой смеси. Лучше всего, если она будет полностью адаптированной для детей до 6 месяцев и частично адаптированной для детей от полугода.
- Если родители предпочитают использовать марлевые подгузники или многоразовые подгузники-трусики с тканевыми или марлевыми вкладышами, то стирать их следует только детским мылом или специальным гипоаллергенным порошком, после чего кипятить в течение 10 минут и только потом прополаскивать охлажденной, предварительно прокипяченной водой. Это поможет снизить риск развития воспаления в паховой области и в зоне половых органов.
Дополнительную информацию о детском пленочном дерматите вы можете узнать от доктора Коморовского, посмотрев видео ниже.
o-krohe.ru
аллергия на подгузники у девочек и мальчиков, как выглядит и что делать

Организм маленького ребенка после родов начинает постепенно привыкать к новой среде обитания, адаптироваться к огромному разнообразию вирусов, бактерий, населяющих ее, а также к аллергенам. Именно поэтому аллергические реакции в раннем возрасте столь широко распространены.
Наиболее часто аллергия проявляется на питание, на растения и их пыльцу, на медикаменты. Но есть и отдельный вид аллергической реакции — аллергия на столь необходимые ребенку подгузники. Как она проявляется и чем ее лечить, мы расскажем в этой статье.
Как проявляется?
Крупные производители подгузников стараются контролировать каждый этап изготовления своей продукции. Особое внимание уделяется дерматологическим допускам и экспертизам. Только прошедшие серии тестов подгузники получают право поставить на упаковке отметку «гипоаллергенно».

Поспешим разочаровать родителей, которые привыкли доверять написанному на упаковке. Единой системы стандартизации этого параметра в мире не существует. Каждая компания-производитель имеет собственные лаборатории, которые и проводят тесты на опасные компоненты, способные стать причиной аллергии. А потому никакая отметка на упаковке не может гарантировать, что данные изделия не вызовут у ребенка неадекватной реакции.

Если нежная кожа малыша соприкасается с веществами, которые являются именно для него аллергенными, то реакция не заставит себя долго ждать. Проявится она локализованно — там, где кожа соприкасается с подгузником, а потому она довольно сильно напоминает обычный контактный дерматит. Когда симптомы аллергии долгое время игнорируются, возможна более глубокая, системная сенсибилизация организма с распространением характерных признаков аллергической реакции на другие части тела.


Неадекватная реакция детского организма на памперсы сложно перепутать с чем-то еще. Раздражение проявляется в зоне покрытия подгузника. Наиболее часто сыпь, шелушение, покраснение наблюдаются после длительного ношения памперса, например, после ночи, проведенной в нем. Сила и интенсивность высыпаний будет зависеть от степени сенсибилизации, вызванной неадекватной реакцией детского иммунитета на белок-антиген.
Может быть поверхностная мелкая сыпь, а могут образовываться небольшие язвочки. В месте поражения наблюдается припухлость, эритема.
У девочек часто отекают половые губы, у мальчиков краснеют и отекают яички и пенис. Довольно распространена ситуация, при которой поражается не один участок кожных покровов, а сразу половые органы и ягодицы, а также кожа, окружающая анус. Выглядит сыпь как очаговые высыпания, склонные к слиянию.


У новорожденных и детей до года аллергия на подгузники нередко вызывает нарушения сна, выраженное беспокойство, зуд и боль не дают малышу спокойно играть, ползать, ходить, он начинает капризничать.
В некоторых случаях пораженными оказываются и места наибольшего прикосновения — места прилегания резиночек подгузника. При разлитой форме аллергии может подняться температура до субфебрильных значений (37,0-37,8 градусов).
Виды аллергенов
Из-за чего же развивается аллергия, что в составе подгузника может быть аллергеном? Главным раздражающим фактором, по мнению педиатров, являются ароматические добавки, отдушки, которыми пропитывают некоторые виды подгузников. Также аллергенными могут быть составляющие гелевой пропитки впитывающего слоя этого предмета гигиены.

Некоторые не самые ответственные производители для лучшего водоотталкивающего эффекта внешнего слоя одноразового детского подгузника применяют химические составы, которые обладают раздражающим действием при попадании на них пота. Если малыш начинает потеть, велика вероятность, что будет спровоцирована сильная аллергическая реакция.
Уважающие себя производители крупных торговых марок обычно не используют таких веществ, поскольку они запрещены ВОЗ для детского использования, но при покупке недорогих и малоизвестных марок подгузников родители сильно рискуют: такая продукция стандартизации не подлежит, а потому они, по сути, покупают «кота в мешке».

Огорчим и тех, кто выбирает только известные марки. Сегодня на рынке немало подделок, безопасность которых для детского здоровья под большим вопросом. О том, что подгузники ненастоящие, может не знать ни фармацевт в аптеке, ни продавец в магазине. Обычно вместе с подгузниками неплохо подделывают и сопроводительные документы на всю партию.
Как отличить от других заболеваний?
Если у ребенка проявились симптомы аллергии, родителям нужно как можно быстрее понять, на что именно у малыша такая неадекватная реакция, чтобы устранить контакт с аллергеном и не отягощать состояние ребенка. Поэтому рекомендуется убедиться, что красная сыпь на ножках или половых органах ребенка имеет именно аллергическое происхождение.

Дифференциальная диагностика осуществляется посредством внимательного наблюдения. Под аллергию может «замаскироваться» половой герпес. При вирусе герпеса второго типа у ребенка в паху обнаруживаются высыпания, но они отличаются от аллергических.
Если внимательно посмотреть на отдельные элементы сыпи при герпесе, то можно заметить небольшие головки-волдыри, наполненные прозрачной или мутноватой жидкостью. При аллергии таких пузырей не образуется, их вызывает герпесвирус.
Также следует отличать аллергию на памперсы от пеленочного дерматита. Несмотря на схожее название, причины, которые вызывают пеленочный дерматит, несколько иные. Раздражение на коже и опрелости появляются не из-за реакции иммунитета на белок-антиген, а из-за местных воспалительных процессов по причине длительного контакта кожи с мочой или калом.


При пеленочном дерматите опрелости могут иметь вид мокнущих экзем, а могут быть сухими, тогда как при аллергии воспаленные участки всегда сухие. Недостаточная гигиена, плохой уход за малышом — вот главные причины пеленочного дерматита. К качеству и гипоаллергенности памперсов, которые носит ребенок, такие опрелости не имеют никакого отношения.
Отличить инфекционные высыпания от аллергии на подгузники довольно просто. При неадекватной реакции на компоненты в составе подгузника сыпь и эритема располагаются исключительно в зоне, покрытой памперсом.
При любой вирусной инфекции первые элементы сыпи могут появиться где угодно, но уже через несколько часов сыпь с размахом распространится по телу и будет обнаруживаться где угодно. К тому же инфекционная сыпь чаще всего сопровождается дополнительными симптомами — высокой температурой, тошнотой и рвотой, респираторными признаками.

Существует простой и функциональный домашний тест, который поможет родителям разобраться в истинной природе странных покраснений и высыпаний в области паха карапуза. Если малыша подмыть теплой водой с детским мылом и оставить без подгузника на час-другой, пеленочный дерматит сразу пойдет на убыль — поражения на коже начнут уменьшаться, побледнеют.
Инфекция за это время успеет начать распространение по другим кожным покровам, и только аллергия останется практически неизменной, поскольку для устранения ее симптомов требуется ограничить ношение подгузника больше, чем на пару часов.
Что делать родителям, обнаружившим сыпь и покраснение в паху ребенка? После самостоятельного осмотра можно вызвать врача и сообщить ему о своих подозрениях, а можно лечить ребенка самостоятельно. При вирусе герпеса 2 типа врач нужен обязательно, при инфекционной сыпи — тоже.

Пеленочный дерматит и небольшая аллергия могут лечиться самостоятельно, но если аллергическая реакция сильная и обширная, лучше посоветоваться с врачом, поскольку одного местного лечения может быть недостаточно, потребуется системный прием препаратов против аллергии или терапия гормональными средствами.
Если аллергия проявилась у новорожденного, которому еще не исполнилось месяца, врача нужно вызвать в любом случае вне зависимости от результатов самодиагностики.
Первая помощь
Действия родителей при обнаружении у ребенка аллергии на подгузники должны быть слаженными и быстрыми. В первую очередь нужно избавить ребенка от дальнейшего контакта с веществом, вызвавшим аллергическую реакцию, то есть снять подгузник.

Далее нужно подмыть ребенка. Вода не должна быть холодной или горячей. Оптимальная температура воды — 37 градусов выше нуля. Вопреки советам знакомых и родственников, не спешите готовить для малыша ванночку с отварами лекарственных трав. Вода с растворенным в ней отваром аптечной ромашки будет оказывать хорошее противовоспалительное действие при пеленочном дерматите, но при аллергии использование фитосредств противопоказано, проявления аллергии могут усилиться.
Подмывайте ребенка с контактной аллергией без применения моющих средств, допустимо лишь небольшое количество гипоаллергенного детского мыла.
Лучше всего провести гигиеническую процедуру заранее прокипяченной водой, поскольку в воде из-под крана содержится хлор, используемый станциями очистки для обеззараживания жидкости. А хлор лишь усиливает аллергию и может в конечном итоге привести к развитию атопического дерматита.

Избегайте жесткого полотенца. Не вытирайте, а промакивайте пораженные кожные покровы мягкой фланелевой пеленкой после подмывания. Оставьте на 10-15 минут зону паха открытой. Воздушная ванна ребенку не повредит.
Не спешите снова облачить чадо в одноразовый подгузник. Оптимально несколько дней пользоваться обычными марлевыми подгузниками, которые можно приобрести в любой аптеке или в детском магазине. Да, их придется часто менять и стирать, но результат того стоит.

При необходимости можно использовать медикаменты системного и наружного действия, чтобы вылечить симптомы аллергии. Только после полного исчезновения раздражения и сыпи можно заняться подбором для ребенка новой марки подгузника. О том, чем лечить аллергию на памперсы, расскажем более подробно.
Лечение
Родители должны понимать, что вылечить аллергию в принципе невозможно, можно избавить грудничка от неприятных ее симптомов. Вылечит ее только время — с возрастом 97% детей «перерастают» свои аллергические реакции, да и подгузники — явление в жизни малыша временное.
Для начала родители должны помнить, что покраснение после ношения подгузника нельзя смазывать спиртовыми растворами, «прижигать» любыми подсушивающими составами, исключены и подсушивающие крема.
Зеленка, йод, перекись водорода, раствор марганцовки, которые есть в каждой домашней аптечке, стоит оставить на другой случай. Для лечения детской контактной аллергии эти средства не подходят. Жирные кремы также не подходят для местной обработки пораженных кожных покровов паховой зоны.

Для местной обработки рекомендуются следующие мази и пенки: «Бепантен», «Драполен», «Деситин». Они обладают выраженным заживляющим действием, а также препятствуют инфицированию пораженных участков болезнетворными бактериями. Наносить средства нужно легкими движениями на чистую и высохшую кожу.
Если аллергические проявления сильные, доктор может порекомендовать антигистаминные средства: «Фенистил» (капли и мазь), «Супрастин» (таблетки), «Лоратадин». Точный препарат зависит от возраста ребенка и индивидуальных особенностей его здоровья. Дозировку также назначает врач.
При аллергии с тяжелым протеканием и обширными поражениями могут быть назначены мази на основе кортикостероидных гормонов – «Адвантан», «Элоком».
Народными средствами лечить контактную аллергию не рекомендуется. Лекарственные растения, масла, продукты пчеловодства, которыми располагает нетрадиционная медицина, лишь усилят общую симптоматику и усугубят положение.
Обычно активное лечение занимает 2-3 дня, в тяжелых случаях — до недели. После того как кожные покровы станут чистыми, родители могут вернуться к подгузникам, но выбрать более качественные изделия.

Советы
После окончания лечения при выборе подгузников обратите внимание на производителя, наличие пропиток и добавок в гелевом слое. Лучше воздержаться от использования памперсов с пропитками экстрактом ромашки или алоэ.
Выбирайте такие подгузники, которые будут ребенку по размеру. Если высыпаний больше всего в зоне трения пояском или резинками подгузника, остановите выбор на моделях без липучек. Можно выбрать подгузники-трусики, причем с четким половым соответствием — изделия для мальчиков и девочек отличаются расположением впитывающего слоя.

Для профилактики аллергии в будущем помните, что лучше всего пользоваться подгузниками одной и тоже марки, если она подходит ребенку, не стоит экспериментировать с разными производителями и названиями без веской на то причины. Постоянные подгузники редко вызывают аллергию, в основном только тогда, когда родителей «угораздило» приобрести подделку.
Не стоит покупать подгузники поштучно, поскольку неизвестно, как и где они хранились после вскрытия упаковки. У подгузников тоже есть свой срок годности, обязательно посмотрите его на упаковке. Просроченные подгузники могут быть опасны для детской кожи.
Чаще меняйте памперсы ребенку, не нужно дожидаться, пока они переполнятся.

Снизить риск развития контактной аллергии в интимной зоне поможет соблюдение правил гигиены, а также правильные, пригодные для комфортного существования ребенка условия обитания: температура воздуха в помещении детской комнаты не должна превышать 22 градуса, а влажность воздуха следует удерживать на уровне 50-70%. Чем жарче в помещении, тем сильнее потеет ребенок, соответственно риск развития аллергии на подгузник стремительно увеличивается.
О том, как правильно выбирать подгузники, смотрите далее.
o-krohe.ru
Пеленочный дерматит у детей: лечение, симптомы и фото
 Болезнь, которая часто беспокоит новорожденных, – пелёночный дерматит – возникает при непосредственном контакте кожи малыша с пелёнками или памперсами.
Болезнь, которая часто беспокоит новорожденных, – пелёночный дерматит – возникает при непосредственном контакте кожи малыша с пелёнками или памперсами.
Проявляется она в виде сыпи, покраснений, преимущественно, на попе и половых органах ребёнка. «Пострадать» могут складки кожи на шее, и что самое страшное, в паховой зоне. Этому заболеванию подвержены и девочки, и мальчики в возрасте до 3-х лет, которые еще не научились контролировать мочеиспускание и дефекацию (не приучены к горшку).
Чаще остальных страдают малыши 4-6 месяцев. В этом возрасте они начинают активно двигаться, сильно потеть. Такая активность становится причиной повреждения кожных покровов.
Что это такое?
Пеленочный дерматит у детей — воспаление чувствительной детской кожи, возникающее под воздействием внешних раздражающих факторов. В связи с тем, что наиболее тесный контакт имеют с кожей пеленки или подгузники, то именно с этим и связано название заболевания — «пеленочный».
Более распространенное в народе наименование пеленочного дерматита — опрелость.
Причины развития дерматита
Пеленочный дерматит у грудничков наблюдается в области ягодиц и внутренней поверхности бедер. На его появление влияют несколько факторов:
- механические раздражители – ткань или подгузник трется о нежную кожу малыша;
- химическое воздействие – негативное влияние аммиака, ферментов стула и солей жирных кислот;
- физические факторы – избыточная потливость, влажность и температура влияют на появление опрелостей;
- нарушение микрофлоры – кишечная палочка и другие патогенные и условно-патогенные микроорганизмы.
Пеленочный дерматит у новорожденных наиболее часто возникает из-за нарушений общих правил гигиены. Использование недопустимых марлевых подгузников и пеленок, несвоевременная смена мокрого или грязного подгузника увеличивает опасность возникновения опрелостей.
Есть ряд детских болезней, с которыми вероятность заболеть пеленочным дерматитом резко увеличивается – аллергия, атопическая экзема, нарушение водно-солевого обмена, непостоянный стул, повышенное содержание аммиака в моче, иммунодефицит.
Нарушение микрофлоры грибами рода Candida также негативно влияет на протекание воспалительного процесса. Пеленочный дерматит не является формой кандидоза кожи, но наличие грибковой инфекции делает заболевание еще более серьезным или может спровоцировать появление опрелостей у ребенка при условии неправильной гигиены.
Симптомы пеленочного дерматита, фото
Основным симптомом пеленочного дерматита (см. фото) является гиперемия кожи, появление сухости, шелушения и корочек, через время присоединяется мокнутие и формируются везикулы, заполненные серозной жидкостью. В запущенных случаях содержимое везикул становится гнойным – гнойнички, появляется отек тканей. Формируются микротрещины, которые быстро переходят в изъязвления и язвы.
Изменяется общее самочувствие ребенка, появляются болезненные ощущения, часто капризничает, снижается аппетит, нарушается сон. Температура тела сохраняется в пределах возрастной нормы, однако при присоединении микробной флоры может возникать гипертермия.
По степени тяжести и особенностям течения классифицируется:
- легкая: умеренная гиперемия, кожа розовая или бледно-розовая, возможны корочки, устраняется просушиванием и обработкой специальными растворами;
- средняя: отмечается отек тканей с инфильтрацией, цвет кожи от ярко-розового до бордового, характерны гнойнички;
- тяжелая: кожа натянутая, лоснящаяся, красного или бордового оттенка, выраженное мокнутие, корки, изъязвления склонные к слиянию, глубокие болезненные трещины.
Если не приступить вовремя к лечению пеленочного дерматита, может возникнуть ряд осложнений в результате присоединения вторичной инфекции. В этом случае гнойно-воспалительные процессы затрагивают более глубокие слои кожи, и возможно развитие самых разнообразных осложнений:
- абсцессы;
- инфильтраты;
- кандидозный дерматит;
Возникает при лечении антибиотиками. Ярко-красную сыпь постепенно сменяют мелкие гнойнички. Пораженная кожа может быть сухой или иметь мокнущие участки. Такой дерматит не поддается лечению обычными средствами и требует назначения специальных мазей.
Этот тип дерматита вызывается микроорганизмами, в частности стрептококками и стафилококками. В области контакта кожи с подгузником появляется сыпь в виде волдырей, которые подсыхают, а на их месте образуется желто-коричневая корочка. Импетиго имеет тенденцию «расплываться» по всему телу, поражая кожу спины и живота, а также бедра и руки.
Все осложнения сопровождаются нарушениями в общем состоянии ребенка: повышением температуры, снижением аппетита, беспокойством или, наоборот, вялостью. При этом малыш часто плачет и плохо спит.

Диагностика
Для диагностирования пеленочного дерматита следует провести обычный осмотр. Другие диагностические мероприятия могут понадобиться лишь в случае длительного течения болезни. Педиатр может направить ребенка на мазок, который берется из пораженного участка дермы. Он нужен для определения микрофлоры.
Постановка точного диагноза проводится доктором в процессе клинического осмотра. При неосложненном течении болезни проведение дополнительных лабораторных исследований не требуется.
Лечение пеленочного дерматита
Главный принцип лечения пеленочного дерматита – это правильный уход.
В первую очередь ребенка необходимо раздеть, подмыть и увеличить время «проветривания» кожи при комнатной температуре. То есть исключить контакт воспаленной кожи с раздражителем (в данном случае с мочой и/или калом). Подмывать ребенка, даже здорового, необходимо каждый день, и обязательно каждый раз после того, как ребенок покакал.
При появлении признаков пеленочного дерматита подгузники следует менять не позже, чем через 3 часа, независимо от его наполнения. Использовать лучше одноразовые подгузники хорошего качества — у них хороший влаговпитывающий слой (при условии своевременной замены), что уменьшает риск контакта кожи с влагой. Ребенка не нужно тепло одевать — пот также проявляет агрессивные свойства по отношению к коже малыша, и так уже воспаленной.
Дальнейшая терапия зависит от симптомов. Если есть мокнутие (выделение жидкости с поверхности воспаления), то применяют присыпки и мази с подсушивающими свойствами. Если появились трещины и шелушение, то пораженное место обрабатывают мазями или кремами.
В механизме развития пеленочного дерматита нет аллергического компонента, поэтому нет необходимости в применении антигистаминных лекарственных средств (средств от аллергии).
Соблюдение правил гигиены
Каждый родитель должен ответственно подходить к уходу за детской кожей в домашних условиях:
- После того, как ребенок покакал или пописал, подгузник надо сменить.
- Область ягодиц, бедер и промежности тщательно промыть теплой водой, не забыть про складочки.
- Из гигиенических средств можно использовать гипоаллергенное детское мыло или обойтись совсем без него. Другие средства для мытья лучше не использовать.
- Влажную кожу аккуратно промокнуть мягким полотенцем, избегая растирания поврежденных участков.
- Нанести лечебное средство (о них будет написано ниже) на пораженную кожу.
- Оставить ребенка голеньким на 20-30 минут.
Самым действенным и безопасным способ избавления от пеленочного дерматита является сочетание указанных выше правил гигиены с проведением воздушных ванн, т.е. обеспечением контакта раздраженной кожи с воздухом.
Медикаменты
Медикаментозное лечение пеленочного дерматита заключается в выполнении следующего алгоритма действий:
- Снять подгузник, вымыть пораженную область дермы (половые органы, ягодицы) теплой проточной водой.
- Ограничьте или исключите использование всевозможных гигиенических средств. В качестве гигиенического средства используйте гипоаллергенное мыло или теплую воду без ничего.
- Промокните влагу с дермы полотенцем. Нельзя выполнять растирающие движения.
- Перед нанесением терапевтических средств рекомендуется принять воздушную ванну протерев предварительно кожу ватным, марлевым тампоном, смоченным в теплом растворе из дуба, ромашки, череды.
- На пораженную область эпителия нанести противовоспалительное, антибактериальное средство (крем, мазь). С этой целью можно использовать «Ланолин», «Вазелин», «Цинковую мазь». Также обработку дермы можно выполнять тальком, «Судокремом», кремом «Деситином», «Бепантеном», «Драполеном», «Д-Пантенолом».
- Если у ребенка имеются признаки грибковой инфекции доктор может назначить «Миконазол», «Клотримазол».
- При наличии у малыша бактериального нагноения назначают антибактериальные мази (глазная тетрациклиновая мазь).
Народные средства
Пеленочный дерматит – это как раз то заболевание, при лечении которого следует обратить внимание на средства из категории «народная медицина». Весьма эффективными могут оказаться различные травы, которые снимают воспаление и раздражение – например, кора дуба, аптечная ромашка, череда, чабрец. Эти травы используются для ванн и аппликаций.
Для приготовления лечебной ванны нужно взять 2 столовые ложки любого из указанных лекарственных растений и залить их стаканом кипятка (200-250 мл). Настаивается средство в течение 20 минут, затем процеживается и выливается в воду непосредственно перед купанием малыша. Не рекомендуется смешивать сразу все лекарственные растения, лучше отдать предпочтение чему-то одному.
А вот для аппликаций нужно приготовленный настой (рецепт тот же) разбавить теплой кипяченой водо. Затем в нем смачиваются марлевые салфетки (или кусочек мягкой ветоши) и прикладываются к пораженным участкам на 2-5 минут. Удобно эту процедуру проводить сразу после смены подгузника.
Лечение пеленочного дерматита всегда комплексное – нужно и народные средства применять, и мази/кремы использовать. Как правило, лечение рассматриваемого заболевания никогда не бывает продолжительным – буквально через 2 дня процедур можно отметить улучшение состояния пораженных участков кожи.
Профилактика
Соблюдение простых правил позволит избежать появления пелёночного дерматита:
- Подбирайте подгузник по размеру.
- Используйте качественные памперсы, которые позволят коже «дышать».
- Не лишним будет смазать ягодицы и область паха специальными кремами и маслами.
- Прежде чем надеть подгузник, дайте коже подсохнуть.
- Используйте белье из натуральных волокон (хлопок, бамбук). Откажитесь от синтетических материалов.
- Стирайте белье гипоаллергенным порошком.
- Поддерживайте в комнате комфортную температуру и влажность.
- Следите за тем, чтобы пациент регулярно принимал воздушные ванны.
Для профилактики пеленочного дерматита важно регулярно менять подгузники (не менее 7-8 раз в сутки). Их следует менять утром, как только ребенок проснулся, затем после каждого кормления и обязательно перед сном. Если малыш ведет себя беспокойно, то подгузник следует также заменить.
Прогноз
Прогноз излечения зависит от многих факторов, таких как стадия заболевания, отягощенность другими болезнями, причина возникновения кожного воспаления. В самых легких случаях достаточно исключить первопричину, и покраснение пройдет за несколько дней. При должном дальнейшем уходе за ребенком рецидива не возникнет.
Более сложные и тяжелые случаи этого заболевания требуют квалифицированной помощи и наблюдения специалиста, правильных назначений лекарственных препаратов с возможностью дальнейшей корректировки. В таких случаях, повторов болезни, как правило, также не возникает.
doctor-365.net


Добавить комментарий