MMR-II — вакцина против кори, краснухи и паротита
MMR-II представляет собой вакцину, разработанную для выработки специфического иммунитета сразу против трех инфекционных заболеваний:
- кори,
- краснухи,
- паротита.
Вакцину применяют как для иммунизации взрослых, так и детей.
В состав вакцины MMR-II входят:
- аттенуированные штаммы вируса-возбудителя кори, культивируемые на куриных эмбрионах;
- штаммы эпидемического паротита, культивируемые на куриных эмбрионах;
- штаммы возбудителя краснухи, культивируемые на диплоидных клетках человека.
- Вспомогательные вещества: неомицин (25 мкг на каждую дозу), сорбитол, сахароза, альбумин человека, сыворотка эмбриона теленка, желатин гидролизированный, натрия хлорид, натрия фосфат.
Препарат не содержит консервантов.
Кому показана вакцинация
Прививку от кори, краснухи, паротита MMR-II назначают детям от года для иммунизации против паротита, краснухи и свинки.
Противопоказаниями для применения вакцины MMR-II являются:
- индивидуальная непереносимость неомицина и куриных яиц;
- иммунодефицит;
- инфекционные и неинфекционные заболевания в острой фазе течения;
- беременность и планирование беременности в течение трех месяцев с момента вакцинации.
Запись на прием к врачу терапевту/педиатру
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача терапевта/педиатра или другие вопросы пройдите по ссылке ниже:
Прививка «в комплекте».
 Вакцинация от кори, краснухи и паротита
Вакцинация от кори, краснухи и паротита
Прививка «в комплекте». Вакцинация от кори, краснухи и паротита
Сусанна Харит
Педиатр, руководитель отдела иммунопрофилактики НИИ детских инфекций МЗ РФ, главный внештатный специалист по вакцинопрофилактике детей Комитета здравоохранения Санкт-Петербурга, д.м.н.
Как проявляется инфекция
Корь – острое вирусное заболевание, передающееся воздушно-капельным путем (при разговоре, кашле и чихании). Характеризуется высокой температурой тела (39,0 градусов С и выше), общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивитом) и сыпью.
Вирус кори легко распространяется на большие расстояния – в соседние комнаты, через коридоры, систему вентиляции. Заражается 95-96% детей, находившихся в контакте с больными. В первые 3-6 дней заболевание выглядит как ОРВИ, но уже в этот период можно увидеть характерные для кори высыпания на слизистой оболочке щек в виде белых точек.

Корь опасна своими осложнениями: такими как отит (воспаление уха; наблюдается у 1 из 20 заболевших), воспаление легких (у 1 из 25 заболевших), поражение крови (тромбоцитопения – сниженное количество тромбоцитов, что опасно кровотечениями; наблюдается у 1 из 3000 заболевших), судороги, развивающиеся на фоне высокой температуры тела (у 1 из 200 заболевших), а также — воспаление головного мозга энцефалит; у 1 из 1000 заболевших).
Кроме того, после кори у переболевшего временно формируется состояние иммунодефицита (снижение защиты от других инфекций), что способствует наслоению тяжелых бактериальных инфекций.
Краснуха — острая вирусная инфекция, передающаяся воздушно-капельным путем. У детей, как правило, протекает легко или в виде заболевания средней тяжести. Заболевают обычно через 11-21 (редко 23 дня) после контакта с больным человеком. Первые 1-5 дней болезни характеризуются подъемом температуры до 38 градусов С, недомоганием, головной болью, увеличением лимфатических узлов, особенно на затылке, за ушами, иногда — коньюнктивитом.
Наиболее опасна краснуха для беременных, т.к. этот вирус способен поражать все ткани плода. Если женщина заболевает краснухой в первую половину беременности, особенно в первые 3 месяца, то в результате может случиться выкидыш, или родится мертвый ребенок. Возможно также появление на свет малыша с синдромом врожденной краснухи (СВС), включающим в себя триаду пороков развития: — врожденный порок сердца, слепоту (катаракту) и глухоту. Кроме того, для СВС характерно поражение мозга, вплоть до умственной отсталости, а также поражение печени, селезенки, тромбоцитов и другие врожденные нарушения. Женщина может переболеть краснухой незаметно: при нормальном самочувствии на 1-2 дня появляется незначительная сыпь, на которую иногда не обращают внимания. |
Не защищено от краснухи 11-30% женщин детородного возраста. Если девушка или молодая женщина не болела краснухой и не привита, то, перед тем, как планировать беременность ей самой нужно подумать о соответствующей прививке Вакцинация защищает практически в 100%, иммунитет после однократной прививки сохраняется в среднем 15-20 лет, потом иммунизацию можно повторить. Необходимо помнить, что после введения краснушной вакцины не рекомендуется беременеть в течение 3-х месяцев. |
Эпидемический паротит («свинка») – острая вирусная инфекция, передающаяся воздушно-капельным путем и поражающая околоушные и подчелюстные слюнные железы. Они распухают, из-за чего лицо округляется (отсюда и название «свинка»). Распространяется этот вирус в окружающем пространстве не так широко, как корь и краснуха. Если заболевший ребенок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Заболевание начинается с невысокой температуры, недомогания, а через 1-3 дня увеличиваются одна или обе слюнные околоушные железы, больно жевать и глотать.
При осмотре слизистой щек виден воспаленный сосочек выводного протока слюнной железы на стороне поражения. Кроме слюнных желез, примерно в 4% случаев, вирус эпидемического паротита может вызвать воспаление поджелудочной железы (панкреатит), а также оболочек головного мозга (менингит) у 1 из 200-5000 заболевших, очень редко (1 на 10 000 случаев) в процесс вовлекается ткань головного мозга, тогда развивается менингоэнцефалит (воспаление оболочек и вещества головного мозга).
Эпидемический паротит опасен осложнениями. У 20-30 % заболевших мальчиков- подростков и мужчин воспаляются яички (орхит), у девушек и женщин в 5% вирус эпидемического паротита поражает яичники (оофорит). Оба эти процесса могут послужить причиной бесплодия. Возможны смертельные исходы 1:10 000 заболевших.
Все три инфекции (корь, краснуха, эпидемический паротит) вызываются вирусами и не имеют специфической противовирусной терапии. То есть, нет препаратов, которые бы предупреждали тяжелое течение болезни и осложнения. Поэтому основным средством предупреждения этих инфекций является иммунизация.
Средства для защиты
Вакцинацию против кори и эпидемического паротита в рамках национального календаря прививок проводят отечественными вакцинами, а вакцинацию против краснухи – индийским препаратом, который закупает государство. Дети обеспечиваются им бесплатно. Также бесплатно для профилактики кори и паротита используют отечественные монопрепараты и дивакцину, защищающую от двух этих вирусов одновременно.
Прививки против краснухи, кори и паротита проводят согласно календарю прививок, когда ребенку исполняется 1 год и 6 лет. Если ребенок не был привит против краснухи вовремя, вакцинацию ему проводят в подростковом возрасте, в 13 лет.
Таким образом, ребенок при одномоментной иммунизации против кори, паротита и краснухи бесплатными вакцинами получает два укола (дивакцина и краснушная отдельно). В качестве альтернативы (также бесплатно) могут быть использованы импотные ассоциированные вакцины, содержащие все три вируса в одной дозе.
Все упомянутые препараты (и отечественные, и зарубежные) созданы на основе ослабленных (аттенуированных) вирусов, которые, не вызывая заболевания, способны создать стойкий иммунитет против инфекции.
Отечественная коревая вакцина (Л-16) содержит живой ослабленный вирус кори и выпускается как в виде монопрепарата, так и в виде ассоциированной (от лат. associo присоединять) дивакцины — препарата, содержащего ослабленные вирусы кори и паротита. В нашей стране разрешены к применению противокоревые вакцины иностранных фирм – РУВАКС (вакцина против кори), а также ассоциированные тройные вакцины – против кори, краснухи, эпидемического паротита: ММР-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ КРАСНУШНАЯ ВАКЦИНА.
В нашей стране разрешены к применению противокоревые вакцины иностранных фирм – РУВАКС (вакцина против кори), а также ассоциированные тройные вакцины – против кори, краснухи, эпидемического паротита: ММР-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ КРАСНУШНАЯ ВАКЦИНА.
Для профилактики эпидемического паротита применяют отечественные вакцины: живую, сухую, паротитную аттенуированную (Л-3) или ассоциированную дивакцину (корь-паротит), а также зарубежные ассоциированные тривакцины: MMR-II, ПРИОРИКС, АССОЦИИРОВАННАЯ ПАРОТИТНО-КОРЕВАЯ, КРАСНУШНАЯ ВАКЦИНА.
Российской вакцины против краснухи в настоящее время не выпускают. А для вакцинации против этого вируса в рамках национального календаря прививок (для детей 1 года, 6 лет и подростков 13 лет), помимо уже упомянутых индийского препарата, а также MMRII, ПРИОРИКСА и АССОЦИИРОВАННОЙ ПАРОТИТНО-КОРЕВОЙ КРАСНУШНОЙ ВАКЦИНЫ, зарегистрированы моновакцины РУДИВАКС и ЭРВЕВАКС.
Перечисленные вакцины выпускаются в сухом виде, и перед применением их требуется растворить. Растворитель всегда прилагается в другой ампуле (флаконе). Разведенный препарат хранению не подлежит и должен сразу использоваться, так как под воздействием тепла и света вакцина теряет способность взывать формирование иммунитета.
Метод введения вакцин – подкожный, место введения – подлопаточная область или дельтовидная мышца плеча.
Моновакцины, дивакцину или ассоциированные вакцины против кори, краснухи и паротита можно вводить одномоментно с любыми другими вакцинами, за исключением БЦЖ. Иммуноглобулин[1] и другие препараты крови человека должны вводиться не ранее, чем через 2 недели после прививки, а если по каким-либо причинам ребенку переливались препараты крови, то вакцинацию можно проводить не ранее, чем через 3 месяца после их применения.
Реакция организма
Ни ассоциированные, ни моновакцины не вызывают поствакцинальных реакций[2] у большинства детей..jpg)
У 10% привитых возможна местная нормальная (обычная) вакцинальная реакция в первые 1-2 дня в виде красноты, небольшого отека тканей в месте введения препарата. Отек сохраняется в течение 1-2 дней, проходит самостоятельно.
Что касается общих нормальных вакцинальных реакций, то при использовании коревой вакцины они могут появиться у 10-15% детей, начиная с 4-5 по 13-14 дни после прививки. Возможны повышение температуры (с 8 по 11 дни, иногда даже до +39,0 градусов С и выше), насморк, покашливание. После паротитной прививки общие нормальные вакцинальные реакции бывают редко и проявляются в виде повышения температуры тела, покраснения зева, насморка. В редких случаях отмечается кратковременное (в течение 1-3 дней) увеличение околоушных слюнных желез (с одной или двух сторон). Эти симптомы могут возникнуть с 5 до 14 дня после прививки, увеличение околоушных желез может проявиться и на 21 день после иммунизации.
При использовании краснушной вакцины подобные реакции возможны у 4-15% привитых с 4-5-го по 14 день после прививки. Возможно появление насморка, покашливание, повышение температуры тела. Редко встречаются краснухоподобная сыпь, увеличение лимфоузлов.
Возможно появление насморка, покашливание, повышение температуры тела. Редко встречаются краснухоподобная сыпь, увеличение лимфоузлов.
В старшем возрасте или у взрослых после прививки могут возникнуть боли в суставах. При использовании ассоциированных вакцин возможно сочетание всех симптомов в те же сроки, что и при моновакцинации.
Если выше перечисленные или подобные им симптомы начались в первые 4-5 дней после прививки, а также сохраняются или появились после 15 дня, это не имеет отношения к прививке и означает, что ребенок чем-то заболел. Чаще всего, это острая инфекция верхних дыхательных путей. Обязательно нужно вызвать врача, чтобы уточнить характер заболевания и назначить лечение (например, жаропонижающие средства, сосудосуживающие капели в нос, при необходимости — антибактериальные лекарства и т.п.).
Возможные осложнения
Аллергические реакции. Возникают, как правило, на дополнительные вещества, входящие в вакцину. Все противовирусные вакцины содержат небольшое количество антибиотика, а также остаточное количество белка тех сред, на которых выращивали вирус вакцины. Зарубежные вакцины против кори и паротита содержат небольшую долю куриного белка, в отечественных препаратах имеется белок перепелиный. В этом – преимущество российских препаратов, поскольку аллергия на перепелиное яйцо в настоящее время встречается реже, чем на куриное.
Все противовирусные вакцины содержат небольшое количество антибиотика, а также остаточное количество белка тех сред, на которых выращивали вирус вакцины. Зарубежные вакцины против кори и паротита содержат небольшую долю куриного белка, в отечественных препаратах имеется белок перепелиный. В этом – преимущество российских препаратов, поскольку аллергия на перепелиное яйцо в настоящее время встречается реже, чем на куриное.
Местные аллергические реакции возникают в первые 1-2 дня после прививки. В области инъекции появляется отек и краснота более 8 см в диаметре. Для лечения необходимо использовать гормональные мази и иази улучшающие кровообращение (например, троксевазиновую). При очень больших отеках внутрь назначают противоаллергические препараты.
В единичных случаях могут отмечаться общие аллергические реакции в виде сыпи, крапивницы, отека Квинке[3]. При лечении общих аллергических осложнений используют противоаллергические препараты, принимая их внутрь или в виде внутримышечных инъекций.
Что ожидать от индийской вакцины от кори, паротита и краснухи?
В отношении состава и технологии производства принципиальных отличий между индийской и европейскими вакцинами нет. Единственное исключение – отсутствие желатина в вакцине Prioriх(R). В целом, индийская вакцина доступнее для развивающихся стран и является проверенной на миллионах детей качественной альтернативой западных аналогов.
Что делать, если у ребенка аллергия на желатин?
Желатин в составе вакцин является причиной для беспокойства некоторых родителей. Желатин – это вещество, получаемое из коллагена животных, таких как куры, крупный рогатый скот, свиньи и рыба. Коллаген содержится в сухожилиях, связках, костях и хрящах. Желатин используется в вакцинах в качестве стабилизатора для обеспечения длительного хранения. Но нужно отметить, что пищевой желатин и желатин, который используется для производства вакцин – совершенно разные вещи. В фармпроизводстве используется желатин с высокой степенью очистки и, по сути, он расщепляется на очень маленькие молекулы, называемые пептидами.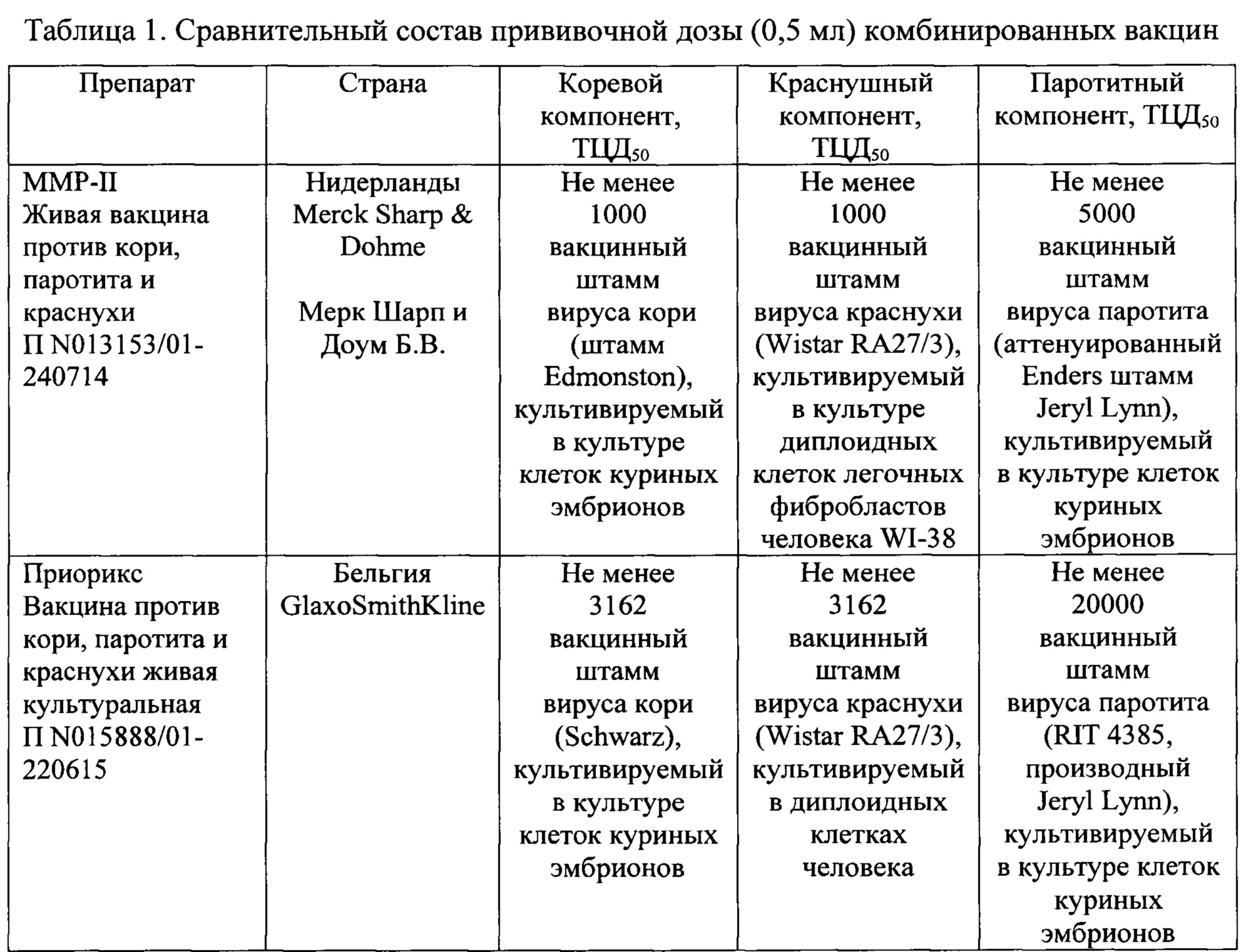 Все формы желатина для использования в лекарствах производятся с соблюдением строгих стандартов безопасности.
Все формы желатина для использования в лекарствах производятся с соблюдением строгих стандартов безопасности.
Почему так сложно поменять тип стабилизатора или источник желатина?
Для разработки вакцины требуются многие годы лабораторных испытаний, чтобы гарантировать ее безопасность и эффективность. После того, как производитель выбрал стабилизатор для вакцины, любое его изменение может потребовать повторных клинических исследований. Из-за этого разработка новой безопасной и эффективной вакцины с другим стабилизатором может занять несколько лет.
Из повсеместно используемых вакцин против КПК, желатин содержится в вакцине MMR VaxPro® компании Merck, а также в той, что применяется в Казахстане – производства Serum Institute of India.
Если человек предпочитает избежать какого-либо, пусть даже минимального наличия свиного продукта, а также при наличии гиперчувствительности к желатину, можно использовать вакцину Prioriх(R), в которой желатин не используется.
Почему при изготовлении вакцины используются клетки абортированного эмбриона?
Ослабленные штаммы для вакцины КПК были выведены путем выращивания в клетках человека и животных. К примеру, штаммы вируса паротита, используемые в вакцинах, были выращены на куриных эмбрионах. Поэтому им лучше всего подходит культура куриных клеток соединительной ткани (или фибробластов). А штаммы вирусов кори и краснухи из индийской вакцины выращиваются на фибробластах человека. Клетки служат средой для размножения вируса. Ослабленные вирусы выделяются из клеточной культуры и добавляются в вакцину.
К примеру, штаммы вируса паротита, используемые в вакцинах, были выращены на куриных эмбрионах. Поэтому им лучше всего подходит культура куриных клеток соединительной ткани (или фибробластов). А штаммы вирусов кори и краснухи из индийской вакцины выращиваются на фибробластах человека. Клетки служат средой для размножения вируса. Ослабленные вирусы выделяются из клеточной культуры и добавляются в вакцину.
Что такое клеточная культура? Это выращивание клеток определенного типа при максимально комфортных для размножения, стерильных, стандартных условиях. Для поддержания таких условий нам необходимы культуральные среды, которые содержат стерильную (отфильтрованную) смесь питательных веществ (глюкозы, витаминов, аминокислот и т.д.). В составе всех вакцин КПК есть антибиотик сульфат неомицина в остаточных количествах (примерно 25 мкг на дозу). Антибиотик добавляется в клеточную среду, чтобы поддерживать ее стерильность. Следует заметить, что людям с аллергией на неомицин вакцина КПК противопоказана. Однако, такое мизерное количество неомицина вы можете получить, съев две порции телятины или выпив литр молока. Такие малые дозы не оказывают никакого терапевтического действия и тем более не токсичны.
Однако, такое мизерное количество неомицина вы можете получить, съев две порции телятины или выпив литр молока. Такие малые дозы не оказывают никакого терапевтического действия и тем более не токсичны.
Что касается абортированного материала, то дело в том, что для любой клеточной линии нужен донор. Важное преимущество клеток, выделенных из эмбрионов, – их способность делиться. Сделать жизнеспособную клеточную линию из клеток взрослого намного сложнее по двум причинам: они хуже делятся (то есть после определенного количества делений будет достигнут лимит и нужно будет создавать новую линию клеток) и они могут быть с большей вероятностью заражены вирусами, то есть получить стерильную культуру намного сложнее. Ослабленный вирус краснухи – один из компонентов КПК, был выведен на клеточной линии WI-38 (от названия института Wistar). Клетки для этой линии были взяты из фибробластов легких абортированного эмбриона возрастом 12 недель. Из-за непонимания этой темы вокруг абортированного материала возникают всё новые мифы. Нет, производителям не нужны новые аборты для получения материала. Клеточная линия была получена в 1964 году в Швеции, и её используют во всем мире до сих пор. Нет, родителей не заставляли сделать аборт, чтобы получить ценный материал. Этот эмбрион был выбран для получения культуры клеток, так как это был здоровый, нормально развивающийся плод здоровых родителей без каких-либо онкологических или наследственных заболеваний. Создать условия для выращивания ослабленных вирусов довольно сложно. Именно благодаря этой клеточной линии удалось получить оптимальные условия для вируса краснухи.
Нет, производителям не нужны новые аборты для получения материала. Клеточная линия была получена в 1964 году в Швеции, и её используют во всем мире до сих пор. Нет, родителей не заставляли сделать аборт, чтобы получить ценный материал. Этот эмбрион был выбран для получения культуры клеток, так как это был здоровый, нормально развивающийся плод здоровых родителей без каких-либо онкологических или наследственных заболеваний. Создать условия для выращивания ослабленных вирусов довольно сложно. Именно благодаря этой клеточной линии удалось получить оптимальные условия для вируса краснухи.
Не лучше ли ставить моновакцины от каждого из заболеваний (кори, краснухи и паротита)?
Нет, и этому есть несколько причин. Первая и главная – организм ребенка может ответить на 10 000 антигенов (частиц возбудителей болезней, которые помогают выработать антитела в организме – прим. V) одновременно. Обычная простуда – это встреча примерно с десятью антигенами, а ангина – уже 50! Для сравнения, вакцина КПК знакомит нашу иммунную систему с 24 антигенами трех вирусов. Так что ни о какой перегрузке иммунной системы не может быть и речи. Важно отметить, что общее количество антигенов сейчас намного ниже, чем, скажем, 30 лет назад, так как у нас в календаре используется всё больше очищенных вакцин.
Небольшое количество антигенов в КПК позволяет делать её со многими другими вакцинами (АКДС, Пентаксим, Гексаксим – прим. V) в один день без риска осложнения и снижения эффективности.
Вторая причина – это меньшее количество инъекций, а значит и меньший уровень стресса у ребенка и родителей. Третья – снижение числа посещений больницы, а значит и вероятности местных реакций на прививку.
Может ли вакцина ККП стать причиной или триггером аутизма у ребенка?
Очень сложно переоценить вред, который нанес английский хирург Эндрю Уэйкфилд своей статьей “Гиперплазия подвздошных лимфоузлов, неспецифический язвенный колит и всеобъемлющее нарушение развития у детей” в известном медицинском журнале The Lancet в 1998 году. Вспышки кори по всему миру, растущее количество бесплодных браков и количество врожденных патологий у младенцев можно вполне связать с количеством отказов от прививки КПК. Но мы не будем скатываться до уровня мифов и домыслов, а просто еще раз напомним о статистической выборке.
В исследовании Эндрю Уэйкфилда участвовало 12 детей. Результаты его исследования пытались подтвердить двенадцать независимых групп исследователей в разных странах. Они изучили сотни тысяч детей, привитых и не привитых от кори, краснухи и паротита. Риск аутизма в обеих группах оказался одинаковым.
Зато спустя некоторое время журналист Брайан Дир из лондонской газеты Sunday Times обнаружил, что родители нескольких детей, описанных в статье Уэйкфилда, судились с фармацевтическими компаниями, заявляя, что аутизм у их детей вызван вакциной против кори, краснухи и паротита. Кроме того, Дир узнал, что Ричард Барр, адвокат по делам о причинении вреда здоровью, представлявший в суде этих детей, заплатил Уэйкфилду за статью 440 000 фунтов стерлингов (около 800 000 долларов), в сущности, “отмывая” исковые требования через медицинский журнал. Когда соавторы Уэйкфилда узнали об этих деньгах, 10 из 13 официально отказались от авторства, чтобы не иметь никакого отношения к гипотезе о связи прививки против кори, краснухи и паротита с аутизмом.
Прививка от кори, краснухи, паротита: осложнения и противопоказания
Корь — острая вирусная инфекция, которая характеризуется повышением температуры, развитием катаральных явлений и появлением специфической сыпи. Корь очень заразна. Передается от человека к человеку воздушно-капельным путем. Болезнь развивается примерно через 10 дней после контакта.
Проявления болезни начинаются с повышения температуры, насморка, кашля. Развивается конъюнктивит и светобоязнь. Примерно с 4 дня болезни появляется характерная сыпь на слизистых оболочках полости рта и на коже. Сыпь на коже появляется этапами начиная с головы. Затем переходит на туловище, руки и ноги. К 4 дню сыпь начинает темнеть и шелушиться. После сходит в той же последовательности, в которой появлялась. Специфического лечения кори не существует. Осложнения инфекции возникают примерно в четверти случаев заболевания. К ним относятся: бронхиты, синуситы, пневмонии и энцефалиты.
Корь очень заразная инфекция при контакте с больным заражаются 9 из 10 непривитых детей. Вирус кори имеет свойство поражать клетки иммунной системы ребенка. Это влечет за собой высокий риск инфекционных осложнений. В дорпрививочную эпоху корь была одной из первых причин детской смертности. Кроме того, корь часто осложняется заболеванием нервной системы. Коревой энцефалит развивается примерно у одного из 300 заболевших детей и не имеет специфического лечения. Из-за высокой «заразности» в мире до сих пор возникают вспышки кори, особенно в коллективах с малым охватом прививками.
Краснуха – вирусная инфекция, для которой характерны неяркие катаральные явления и появление сыпи. Краснуха имеет длительный инкубационный период. От инфицирования до развития болезни проходит 2-4 недели. При этом человек становится заразным уже в середине инкубационного периода и остается заразным после схода краснушной сыпи. Первые симптомы заболевания неспецифические – незначительное повышение температуры, легкий насморк, слабость, увеличение лимфоузлов. Примерно через 2 дня болезни появляется характерная мелкоточечная яркая сыпь. Сначала на голове, затем постепенно спускается на конечности. Через несколько дней сыпь проходит самостоятельно бесследно. Краснуха у детей обычно протекает не тяжело. Редко приводит к осложнениям.
Краснуха имеет легкое течение у детей. Однако, в связи с тем, что больной длительно заразен, даже не имея клиники, краснуха легко распространяется. Инфицирование краснухой чрезвычайно опасно для беременных женщин, особенно в первом триместре беременности. Примерно в четверти случаев у женщин, перенесших краснуху, рождаются малыши с той или иной тяжелой патологией. Самая частая из них – врожденная катаракта (нарушение зрения, вплоть до слепоты).
Эпидемический паротит (свинка) – острое инфекционное заболевание, характеризующееся поражением желез внутренней секреции (чаще околоушной слюнной железы). Вирус передается воздушно-капельным, реже контактным (с зараженных поверхностей) путем. Болезнь имеет длительный инкубационный период – примерно 16-18 дней. При этом с середины инкубационного периода ребенок может быть заразен. Болезнь начинается с незначительного повышения температуры, общей слабости, сухого кашля. На 2-3 день увеличиваются околоушные слюнные железы. Примерно через неделю, размер желез начинает уменьшаться и больной выздоравливает. В некоторых случаях, выздоровления не происходит, появляются осложнения – поражение поджелудочной, молочной или половых желез, нервной системы, нарушением слуха.Важно отметить, что эпидемический паротит не имеет специфического лечения.
Эпидемический паротит чаще течет не тяжело и редко дает осложнения. Но эти осложнения сохраняются на всю жизнь. К ним относится бесплодие, глухота или развитие сахарного диабета. Кроме того, у переболевших эпидемическим паротитом, не всегда развивается иммунитет. Может возникнуть повторное заболевание во взрослом возрасте. Риск развития осложнений у взрослых значительно повышается.
Какие бывают прививки от кори, краснухи и эпидемического паротита?
Все прививки от кори, краснухи и эпидемического паротита относятся к живым аттенуированным вакцинам. Это означает, что в препарате содержится живые вирусы, выращенные в искусственных условиях и специальным образом «ослабленные». Так, что они не могут вызвать полноценное заболевание, но при этом формируют стойкий пожизненный иммунитет. Попытки создания инактивированных (не живых) вакцин от этих инфекций были неудачными. Такие вакцины оказывались слишком «слабыми», неспособными вызвать стойкий иммунитет.
Среди вакцин выделяют:
— моновакцины. Отдельно паротитную, коревую и краснушную;
— дивакцины. В нашей стране распространена паротитно-коревая вакцина;
— и тривакцины. К этой группе относится вакцина «ММР» и «Приорикс». Такие вакцины предпочтительны, т.к. вместо двух или трех уколов ребенок получает только одну инъекцию.
Когда делают прививку от кори, краснухи и эпидемического паротита?
Согласно национальному календарю прививок вакцину (или 2 вакцины, отдельно краснушную и паротитно-коревую) вводят в 12 месяцев. Этот возраст выбран потому, что примерно до 11 месяцев у ребенка может сохраняться иммунитет, переданный внутриутробно от матери.
Вторую вакцинацию делают в 6 лет. Повторное введение рекомендовано потому, что первая прививка дает примерно 70 – 80% защиты от инфекции. Повторная вакцинация повышает уровень защиты примерно до 95%.
Отдельно календарем предусмотрена прививка для девушек от 18 до 25 лет. С целью предотвращения развития врожденной краснухи у детей.
Прививка от краснухи и беременность.
Доказано, что антитела после прививки от краснухи сохраняется примерно 10 – 20 лет.
- Если женщина, планирующая беременность, уверена, что она была привита не более, чем 10 лет назад, при этом за всю свою жизнь получила не менее 2-х прививок, она может спокойно планировать беременность.
- Второй вариант, если женщина не была привита, график вакцинации был незакончен или она не знает, какие прививки были сделаны и когда. Перед тем, как планировать беременность лучше сделать прививку от краснухи.
- Если женщина была привита двукратно, но после прививки прошло больше 10 лет. В этом случае перед тем как планировать беременность, можно сдать анализ крови на антитела. Если уровень антител будет достаточным, можно планировать беременность. В случае снижения уровня антител или их отсутствия, женщине рекомендуют сделать прививку.
Как быть, если прививки от кори, краснухи и эпидемического паротита не были сделаны вовремя?
Детям, не получившим ни одной прививки, после годовалого возраста также рекомендуют двукратное введение вакцины. Вторая прививка делается минимум через 6 месяцев от первой. Для прививки от краснухи время между первой и второй вакциной можно сократить до 3-х месяцев. Согласно национальному календарю, прививка от кори, краснухи и паротита должна быть сделана всем людям до 35-летнего возраста.
Что входит в состав прививки от кори, краснухи и эпидемического паротита?
Основным компонентом вакцины являются живые, ослабленные и модифицированные вирусы.
Кроме основных компонентов, вакцины содержат консервант (желатин) и стабилизаторы: сахарозу, лактозу, глицин, пролин. Трехкомпонентные вакцины содержат антибиотик неомицин для профилактики развития инфекционных осложнений.
Какие осложнения могут быть после прививки от кори, паротита и коклюша?
Все побочные реакции можно условно разделить на 2 большие группы: неспецифические и специфические.
Неспецифические реакции обычно возникают не позднее третьего дня после прививки. К ним относится:
-повышение температуры до незначительных цифр. Этот симптом встречается нечасто, с ним можно бороться приемом жаропонижающего;
-при высокой температуре, у детей имеющих предрасположенность, могут возникнуть фебрильные судороги. Это доброкачественное состояние, обычно проходящее с возрастом и не требующее специфического лечения. Однако, малыша с приступом таких судорог обязательно должен наблюдать врач. Календарь вакцинации у детей, имеющих такую реакцию на прививку, должен составляться индивидуально;
-общее нарушение самочувствия – слабость сонливость или, наоборот, беспокойство и нарушение сна. Это проходит самостоятельно и коррекции не требуют;
-отечность и покраснение в месте введения. У таких вакцин этот симптом встречается редко, проходит сам и не требует лечения;
-острые аллергические реакции. Очень редкий побочный эффект для этого вида вакцин. Встречается примерно в 1 случае на 3,5 млн прививок. Развивается в первом часу после получения вакцины и требует оказания квалифицированной медицинской помощи. Чтобы успеть помочь малышу, у которого развилась острая аллергическая реакция, маму первые 30-40 мин. после прививки просят находиться в непосредственной близости от лечебного учреждения.
Специфические реакции развиваются из-за того, что вакцина содержит живой ослабленный вирус. Такие реакции возникают не сразу, а через 2-3 недели после прививки. К ним относятся:
— общее недомогание, симптомы легкого ОРВИ;
— незначительная сыпь на теле, проходящая самостоятельно через несколько дней;
— легкий отек и болезненность околоушных слюнных желез;
— временное снижение уровня тромбоцитов крови.
Все эти симптомы не требуют лечения.
Когда прививку от кори, краснухи и эпидемического паротита делать нельзя?
- Если в прошлом у ребенка были тяжелые аллергические реакции на аминогликозидный антибиотик.
- Тяжелые иммунодефицитные состояния (ВИЧ-инфекция, онкологические заболевания, заболевания крови). Однако, в период ремиссии и под наблюдением лечащего врача такие дети могут быть привиты.
- Период беременности и грудного вскармливания.
- Выраженная реакция на предыдущее введение препарата (температура выше 40*С, выраженное покраснение и отек).
- Временно прививку откладывают, если у ребенка протекает острая инфекция или обострение хронического заболевания.
Прививка от кори и аллергия на куриные яйца
Все штаммы вирусов, входящие в состав вакцин, произведенных в России, выращиваются на белке перепелиных, а не куриных яиц. Поэтому для отечественных вакцин аллергия на белок куриного яйца не является противопоказанием. Для вакцин импортных («ММР» или «Приорикс») противопоказанием является только тяжелая анафилактическая реакция. Согласно рекомендации ВОЗ при простой пищевой аллергии у ребенка в виде сыпи прививку делать можно.
Прививка от кори и аутизм
В 1998 году британский ученый в научном журнале опубликовал статью о том, что консервант мертиолят ртути, содержащейся в вакцине от кори, вызывает у детей воспаление кишечника и аутизм. Немногим позже другие исследователи опровергли статью и установили, что факты в ней были подтасованы. А сам автор признался, что исследование свое он опубликовал с коммерческой целью. Он хотел поддержать продажи вакцины без мертиолята. Статья была опровергнута, ученый лишен всех регалий и звания врача.
Публикация успела породить такое количество слухов, что и сейчас на приеме я часто слышу предположение о связи прививок с аутизмом. С тех пор проводилось большое количество исследований. Последнее, длительное, с участием 400 тысяч привитых детей завершилось в 2020 году.
Ни одно из проведенных исследований не подтвердило связь прививки с аутизмом. К сожалению, причины развития этого заболевания до сих пор не установлены.
инструкция по применению, аналоги, состав, показания
Как и при использовании всех инъекционных вакцин, необходимо убедиться, что в случае возникновения редкой анафилактической реакции после ведения вакцины будет оказана необходимая медицинская помощь и наблюдение.
Перед введением вакцины следует убедиться, что спирт или другой дезинфицирующий агент испарился с поверхности кожи и пробки флакона, так как эти вещества могут инактивировать аттенуированные вирусы в составе вакцины.
У детей на первом году жизни может наблюдаться недостаточная реакция на компоненты вакцины в связи с возможным влиянием материнских антител (см. разделы «Способ применения и дозировка», «Фармакодинамика»).
Следует соблюдать осторожность при введении вакцины Приорикс лицам с заболеваниями центральной нервной системы (ЦНС), склонным к фебрильным судорогам или лицам с наличием судорог в семейном анамнезе. Вакцинируемых лиц с судорогами в анамнезе следует тщательно наблюдать.
Вирусы кори и паротита выращиваются в культурах клеток куриного эмбриона, поэтому готовая вакцина может содержать следовые количества яичного белка. Пациенты с анафилактическими, анафилактоидными или другими реакциями немедленного типа на яичный белок в анамнезе (например, генерализованная крапивница, отек ротоглотки, отёк гортани, затруднение дыхания, гипотония или шок) могут иметь повышенный риск возникновения реакций гиперчувствительности немедленного типа после введения вакцины, хотя эти реакции наблюдались очень редко. Такие пациенты должны находиться под тщательным медицинским наблюдением во время и после проведения вакцинации, при этом препараты для купирования анафилактического шока должны быть в непосредственной близости.
Определенная степень защиты от заболевания корью может быть достигнута при введении вакцины неиммунным лицам в течение 72 часов после их контакта с больным корью.
После вакцинации или иногда перед ней возможны обмороки или выраженная слабость, особенно у подростков, как психологическая реакция на инъекцию. Они могут сопровождаться некоторыми неврологическими проявлениями, такими как временное зрительное расстройство, парестезия и тонико-кпонические движения конечностей. Перед вакцинацией важно удостовериться, что пациент не получит повреждений в случае обморока.
Как и при любой вакцинации, защитный иммунный ответ может развиться не у всех лиц, получивших вакцинацию.
Ни при каких обстоятельствах вакцина Приорикс не должна вводиться внутрисосудисто.
Тромбоцитопения
Имеются сообщения об обострении течения тромбоцитопении и повторного проявления заболевания у лиц с тромбоцитопенией после введения первой дозы живых вакцин против кори, паротита и краснухи. Тромбоцитопения, связанная с введением таких вакцин, наблюдается редко и, как правило, проходит без лечения. При вакцинации лиц с тромбоцитопенией или наличием в анамнезе тромбоцитопении после введения вакцины против кори, паротита и краснухи следует тщательно взвесить соотношение риска и пользы. В таких случаях следует проявлять осторожность и предпочтительно вводить вакцину подкожно.
Лица с ослабленным иммунитетом
Вакцинация может быть показана пациентам с определенным типом иммунодефицитов, в случае если польза превышает риск (например, пациенты с ВИЧ без проявления клинических симптомов, дефицит подклассов иммуноглобулина G, наследственная нейтропения, хроническая гранулематозная болезнь, болезни дефицита компонентов системы комплемента).
Реакция на вакцинацию у лиц с ослабленным иммунитетом, которым вакцинация не противопоказана (см. раздел «Противопоказания»), может быть слабее, чем у лиц с сохраненным иммунитетом, поэтому несмотря на вакцинацию некоторые из этих пациентов могут заразиться корью, паротитом или краснухой в случае контакта с больным. Следует проводить тщательный мониторинг таких пациентов на предмет наличия признаков заболевания корью, паротитом или краснухой.
Передача вируса
Не было зарегистрировано случаев передачи вакцинных вирусов кори, краснухи и паротита от вакцинированных лиц восприимчивым людям, хотя выделение вирусов краснухи и кори из глотки возможно в течение 7-28 дней после вакцинации с пиком выделения приблизительно на 11-й день. Тем не менее, отсутствуют доказательства передачи данных выделяемых вирусов, содержащихся в вакцине, восприимчивым контактным лицам. Были зафиксированы случаи передачи вакцинного вируса краснухи младенцам через грудное молоко, а также случаи передачи вируса через плаценту в отсутствии клинических признаков заболевания.
Беременность и лактация
Репродуктивная функция
Исследования влияния на репродуктивную функцию не проводились.
Беременность
Вакцина Приорикс противопоказана беременным женщинам.
Однако случаев повреждения эмбриона при введении вакцин против кори, паротита и краснухи во время беременности зафиксировано не было.
Хотя теоретический риск все еще не может быть исключен, у более чем 3500 восприимчивых женщин, которые не знали о наступившей беременности и были иммунизированы вакцинами, содержащими компонент для профилактики краснухи, на ранних стадиях беременности, не было зарегистрировано случаев синдрома врожденной краснухи. Поэтому факт непреднамеренной вакцинации беременной женщины вакциной против кори, паротита и краснухи не должен быть причиной к прерыванию беременности. Женщин следует предупреждать о необходимости предохраняться от зачатия в течение одного месяца после вакцинации. Женщинам, планирующим беременность, следует рекомендовать отложить планы по наступлению беременности.
Грудное вскармливание
Получены ограниченные данные о введении вакцины Приорикс в период грудного вскармливания. Исследования показали, что кормящие женщины, привитые живой аттенуированной вакциной против краснухи, могут передать вирус младенцам вместе с грудным молоком при отсутствии симптомов заболевания. Только в случае, если было подтверждено или есть причины полагать, что ребенок обладает ослабленным иммунитетом, следует оценить пользу и риск вакцинации матери (см. раздел «Противопоказания»).
Влияние на способность управлять автомобилем или другими механизмами
Приорикс не оказывает влияния или оказывает крайне незначительное влияние на способность управлять автомобилем или другими механизмами.
Форма выпуска
По 2 дозы во флаконе бесцветного прозрачного стекла, укупоренном серой резиновой пробкой и алюминиевым колпачком под обкатку, снабженным защитной крышечкой.
По 100 флаконов вместе с инструкцией по применению в картонной коробке. Растворитель отдельно: по 1 мл в стеклянной ампуле с синей точкой разлома и двумя желтыми кольцами. По 100 ампул в отдельной картонной коробке.
Срок годности, условия хранения и транспортирования
Срок годности вакцины Приорикс — 2 года, растворитель — 5 лет.
Дата окончания срока годности указана на этикетке флакона и упаковке. Препарат с истекшим сроком годности применению не подлежит.
Вакцину в комплекте с растворителем хранят и транспортируют при температуре от 2 до 8 °C.
Вакцину, упакованную отдельно от растворителя, хранят и транспортируют при температуре от 2 до 8 °C. Не замораживать.
Растворитель, упакованный отдельно от вакцины, хранят и транспортируют при температуре от 2 до 25 °C; замораживание растворителя не допускается. Хранить вакцину и растворитель в недоступном для детей месте.
Условия отпуска из аптек
По рецепту врача.
Производитель
ГлаксоСмитКляйн Байолоджикалз СА, Бельгия
GlaxoSmithKline Biologicals SA, Belgium
89, Рю де л’Энститю, 1330 Риксенсарт, Бельгия/
89, Rue de I’lnstitut, 1330 Rixensart, Belgium
За дополнительной информацией обращаться по адресу
Представительство ООО «GlaxoSmithKline Export Limited» (Великобритания) в Республике Беларусь
Минск, ул. Воронянского 7А, офис 400
Тел.: + 375 17 213 20 16; факс + 375 17 213 18 66
Детская вакцинация — частные вопросы от медицинской клиники Детство Плюс и медико-фармацевтического портала
Сегодня, мы публикуем обзор по теме «Детская вакцинация», который подготовлен с участием экспертов, специалистов Семейной медицинской клиники «Детство Плюс» г. Зеленоград. На вопросы отвечает Главный врач Семейной медицинской клиники «ДЕТСТВО Плюс» Ирина Марковна Корытная.
Как уберечь ребенка от самых распространенных инфекций? Об этом переживает каждая мама.
Эксперты единогласны в одном: лучшая поддержка организма и укрепление иммунитета – это грудное вскармливание, но единицы малышей получают его в полном объёме. Тема вакцинации, порождает массу мнений, споров.
Вопрос: Как уберечь ребенка от самых распространенных детских инфекций?
Клиника «Детство Плюс»: Существует ряд инфекционных вирусных заболеваний, которые принято называть детскими, так как болеют ими в основном в детском возрасте. Речь идет о самых распространенных, таких как корь, краснуха, эпидемический паротит, ветряная оспа. Среди общих признаков у этих болезней их чрезвычайная заразность, заражение происходит воздушно-капельным путем, характерно лихорадочное состояние, увеличение определенных групп лимфоузлов и общее внешнее проявление — сыпь на коже. В любом периоде этих детских инфекций в результате присоединения вторичной инфекции или под влиянием других отрицательных факторов могут развиться серьезные осложнения: обширные поражения ЦНС, менингит, энцефалит, панкреатит, орхит, потеря зрения, миокардит.
Малыши, которые находятся исключительно на естественном вскармливании, в возрасте до трех месяцев защищены от влияния вирусных инфекций, вызывающих так называемые детские болезни. Такую защиту им обеспечивает пассивный иммунитет, который они получают от матери вместе с материнским молоком. Как правило, к концу первого года жизни ребенок утрачивает материнский иммунитет и становиться восприимчив к инфекциям. С этим связаны сроки введения вакцин по российскому календарю прививок, например, вакцинацию против кори, краснухи, паротита и ветряной оспы начинают проводить после 12 месяцев жизни ребенка. Не следует беспокоиться, если по каким-то причинам прививка не будет сделана вовремя — это не страшно, но ее обязательно нужно провести, как только появится возможность. Откладывать вакцинацию «в долгий ящик» не следует, так как у взрослеющего ребенка будут увеличиваться контакты с другими детьми, и он может заразиться с большей вероятностью.
Например, одной из самых заразных и распространенных инфекций в мире на сегодняшний день является ветряная оспа. Восприимчивость к вирусу ветряной оспы у не болевшего и непривитого человека чрезвычайно высока: из 100 контактировавших с больным заболевают практически все. Как только в окружении восприимчивых лиц возникает один случай, предотвратить вспышку заболевания очень сложно. Поэтому часто вспышки ветряной оспы возникают среди детей в детских дошкольных учреждениях. В большинстве случаев ветряная оспа заканчивается полным выздоровлением, особенно у детей. Однако, у части переболевших людей вирус может сохраняться в межпозвоночных нервных ганглиях и активироваться через несколько лет в виде опоясывающего лишая (опоясывающего герпеса). Опоясывающий лишай наблюдается у 10-20% людей, перенесших в прошлом ветряную оспу, проявляется везикулезной сыпью на коже. Почти 15% всех больных испытывают боль и/или парестезии (онемение) в области пораженной кожи в течение, по крайней мере, нескольких недель, а иногда постоянно (постгерпетическая невралгия).
Против кори, краснухи, паротита и ветряной оспы сегодня разработаны отечественные и импортные вакцины. Вакцины против кори, паротита, краснухи и ветряной оспы могут быть моно- или поликомпонентными. В семейной медицинской клинике «ДЕТСТВО Плюс» нашим пациентам мы можем предложить как отечественные моно- и дивакцины против кори, краснухи, паротита, так и импортные: бельгийские тривакцину «Приорикс» против кори, краснухи и паротита и вакцину против ветряной оспы «Варелрикс». Все вакцины для иммунизации против кори, краснухи, паротита, ветряной оспы содержат живые штаммы возбудителей этих заболеваний в ослабленном виде. Они не заражают человека болезнью, но помогают вырабатывать организму антитела для создания защитного барьера при инфицировании. О возможных послепрививочных реакциях обязательно расскажет доктор перед прививкой. Послепрививочные реакции на прививку являются нормальными, поскольку свидетельствуют об активной работе иммунитета человека. Данные состояния не являются патологией, не требуют лечения, проходят самостоятельно обычно в течение недели.
В клинике «Детство Плюс» прививки делают каждый день с 8 до 17 часов. Перед прививкой ребенка обязательно должен осмотреть педиатр, на прием маме нужно принести сведения о проведенных ранее прививках и результаты анализов крови и мочи.
Вопрос: Календарь прививок, он обновляется? Какие вакцинации в настоящее время обязательны?
Клиника «Детство Плюс»: Российский календарь профилактических прививок на сегодняшний день является одним из наиболее полных во всем мире. Национальный календарь профилактических прививок используется на всей территории Российской Федерации, исключения могут составлять регионы с повышенными эпидемиологическими показателями по той или иной инфекции. Поэтому в российском национальном календаре есть обязательные прививки для детей и взрослых против повсеместно распространенных инфекций и прививки, которые проводятся только по эпидемическим показаниям. Ежегодно национальный календарь прививок проходит пересмотр и утверждение в министерстве здравоохранения. В календарь профилактических прививок могут вноситься существенные изменения с учетом ситуации по инфекциям на текущий момент или изменения обусловлены результатами последних научных разработок, исследований и совершенствования состава вакцин. Национальный календарь профилактических прививок и календаря профилактических прививок по эпидемическим показаниям утвержден приказом МЗ РФ от 21.03.2014. года, а последние изменения внесены в календарь в апреле 2017 года.
Вопрос: Как снизить риск возникновения осложнений от прививок?
Клиника «Детство Плюс»: Ни одна из применяющихся в мире в настоящее время вакцин не может гарантировать отсутствие побочных реакций. И то, что первая вакцинация прошла незаметно, не говорит о том, что и в следующий раз все будет так же. При первой встрече с антигеном организм может не среагировать, а вот реакция на повторное введение вакцины может быть довольно сильной. Любая прививка состоит из нескольких компонентов, включая и материал микроорганизма. В связи с этим вполне закономерно, что при введении в человеческий организм она может и должна вызывать определенный ответ с его стороны. Как правило, все реакции после прививок делят на две большие группы: местные – проявляющиеся в месте проведения инъекции (припухлость кожи, болевой синдром), системные – связанные с изменениями во всем организме (подъем температуры тела, общая слабость и т.д.). Важно отметить, что любая прививочная реакция является физиологическим следствием введения в организм чужеродного материала и отражает процесс активации и работы иммунной системы. А вот поствакцинальные осложнения – это особая группа реакций организма, связанных с нежелательным и тяжелым ответом организма на проведение прививки. Данные осложнения встречаются крайне редко: 1 случай на несколько сотен тысяч или миллионов случаев вакцинации детского населения. Как подготовить малыша к прививке можно узнать у педиатра, который наблюдает за ребенком и осведомлен о состоянии его здоровья, а также наличии возможных противопоказаний к данной вакцинации. За день-два до предполагаемой вакцинации рекомендуется сделать анализы мочи и крови, чтобы наверняка убедиться в отсутствии скрытых воспалительных процессов. При склонности малыша к аллергическим реакциям педиатр порекомендует использовать антигистаминные препараты в период проведения вакцинации. Родителям необходимо подготовить ребенка психологически для похода в лечебное учреждение и проведения вакцинации, необходимо сократить количество контактов ребенка с детьми и взрослыми за 2-3 дня до прививки и после этого. При возникновении любых патологических симптомов необходимо незамедлительно обратиться к врачу-педиатру.
Вопрос: Какие медицинские показания для полного отказа от прививок?
Клиника «Детство Плюс»: Абсолютные противопоказаниями к вакцинации устанавливаются в случае высокого риска развития угрожающих жизни состояний. К абсолютным противопоказаниям к введению вакцины относят, например тяжелую реакцию, ранее возникшую у ребенка при введении той же самой вакцины, развитие осложнений в виде анафилактического шока, коллапса, энцефалита, судорог на фоне нормальной температуры тела или иммунодефициты состояния. Относительными противопоказаниями к вакцинации считают временные состояния, при которых проведение прививки может не обеспечить должного иммунного ответа или быть небезопасным, например острое респираторное заболевание. Чаще всего при относительных противопоказаниях вакцинацию переносят на более благоприятный период.
Каждая мама может получить ответы на эти, и другие, самые важные для нее вопросы, относительно вакцинации ребенка на приеме у специалистов. Запись к детскому врачу через интернет реализована онлайн формой на сайте нашей клиники.
Семейная медицинская клиника «Детство Плюс»: Зеленоград, Савелкинский проезд, дом 4 (здание бизнес-центра, отдельный вход со стороны Префектуры).
Автор: семейная медицинская клиника «Детство Плюс»
Источник: https://medfarmportal.ru/articles/item/151
Дата публикации: 29.06.2017 | Дата изменения: 26.05.2020
Корь | Прививки.уз — Предупредить. Защитить. Привить.
Новые инфо материалы по иммунизации во время пандемии COVID-19
для медицинский работников и родителей
Вакцинация во время пандемии COVID-19
Вопросы и ответы для РОДИТЕЛЕЙ
Вакцинация во время пандемии COVID-19
Вопросы и ответы для МЕДРАБОТНИКОВ
В ВОЗ отмечают 40-летие победы над оспой
и призывают проявить такую же солидарность в борьбе с COVID-19
Может ли БЦЖ вакцина помочь в борьбе с коронавирусом?
Международные исследования анализируют влияние БЦЖ вакцины на коронавирус
Совместное заявление ВОЗ и ЮНИСЕФ
Во время пандемии COVID-19 крайне важно сохранить услуги плановой иммунизации
В условиях пандемии COVID-19 вакцинацию необходимо продолжать, чтобы она сохраняла свою эффективность
Европейская неделя иммунизации — 2020
ГАВИ, ВОЗ, ЮНИСЕФ: успешное сотрудничество и новые планы
22-23 ноября 2019 года в конференц-зале гостиницы Hyatt Regency Tashkent при поддержке ВОЗ Министерство здравоохранения провело ежегодную национальную конференцию по иммунизации
Первый этап вакцинации против ВПЧ прошел успешно и эффективно
Минздрав провел конференцию по итогам первого этапа прививочной кампании против ВПЧ в Узбекистане.
Первые результаты вакцинации от ВПЧ!
Как вы знаете, с 21 октября 2019 года по всей республике проводится вакцинация против ВПЧ.
В Узбекистане дан старт вакцинации против вируса папилломы человека
В столице состоялась пресс-конференция, посвященная началу вакцинации против вируса папилломы человека.
Встреча с блогерами о ВПЧ
«Мероприятие полностью меня поглотило».
Профилактика рака шейки матки и внедрение ВПЧ вакцины в Узбекистане
Все о вакцинации от ВПЧ
Встреча с Ассоциацией частных школ Узбекистана по внедрению ВПЧ вакцины
Научно-практическая конференция по профилактике, раннему выявлению и лечению рака шейки матки.
20 августа 2019 года В Ташкенте под слоганом «Будущее без рака шейки матки» прошла научно-практическая конференция по профилактике, раннему выявлению и лечению рака шейки матки.
Техническая поддержка Узбекистану в оценке температурных рисков в системе холодовой цепи для вакцин
В рамках оказания технической поддержки Узбекистану в достижении лучших стандартов качества и безопасности вакцин, с 13 по 24 августа 2019 года проходит миссия в составе консультантов ВОЗ г-жи Claire Frijs-Madsen и г-жи Erida Nelaj.
Рабочий визит делегации Республики Узбекистан по опыту внедрения внедрения вакцинации против ВПЧ в Молдове
«Это наши мамы, наши сестры, наши дочери, которых мы можем защитить от рака шейки матки уже сегодня благодаря вакцине от ВПЧ и программе скрининга», — неоднократно повторяли представители Молдовы.
Прививки: абсолютно исчерпывающая инструкция для взрослых и детей Даже для тех, кто не верит в вакцинацию
Антипрививочное движение продолжает шириться, а вместе с ним растети частота вспышек инфекций
Совсем недавно в рамках Европейской недели иммунизации состоялась очень необычная и интересная встреча
Вакцина MMR (вакцина против кори, эпидемического паротита и краснухи)
Вакцина MMR обеспечивает защиту от трех серьезных заболеваний: кори, эпидемического паротита и краснухи. До введения вакцин все три болезни были чрезвычайно распространены, и большинство людей болели ими в какой-то момент, обычно в детстве. Хотя многие люди выжили без долгосрочных последствий, другие остались с серьезными физическими недостатками, а некоторые дети умерли. Осложнения кори включают пневмонию со смертельным исходом и энцефалит (воспаление головного мозга).За год до того, как вакцина была введена в Великобритании, 99 человек умерли от осложнений кори. Свинка может вызвать глухоту и менингит, а в прошлом краснуха вызывала у многих детей рождение серьезных аномалий (известных как синдром врожденной краснухи).
Вакцину можно безопасно вводить одновременно с другими вакцинами из календаря (подробные сведения о других вакцинах см. В полном стандартном календаре Великобритании). Это комбинированная вакцина, которая снижает количество необходимых ребенку инъекций.Узнайте больше о комбинированных вакцинах и множественных вакцинациях, а также о том, почему они не представляют опасности для иммунной системы вашего ребенка.
ВакциныMMR содержат ослабленные (ослабленные) живые вирусы кори, паротита и краснухи. Они стимулируют иммунную систему, но не вызывают заболеваний у здоровых людей. Однако вакцину MMR нельзя вводить людям с клинически подавленным иммунитетом (см. Ниже).
В Великобритании используются вакцины MMR двух марок: MMRVaxPro (см. Информационный буклет для пациентов) и Priorix (см. Информационный буклет для пациентов).
Вспышки кори в Великобритании и Европе
В период с 2001 по 2013 год в Великобритании резко возросло число случаев кори, и три человека умерли. Число случаев заболевания снизилось с 2013 года, но показатели заболеваемости корью по-прежнему выше, чем в конце 1990-х годов, и, похоже, снова возрастут в 2018 году. В 2018 году в Англии было зарегистрировано 966 лабораторно подтвержденных случаев кори — почти в четыре раза больше общее количество подтверждено в 2017 году (259 случаев). Большинство случаев кори зарегистрировано среди непривитых людей, особенно среди молодых людей в возрасте 15 лет и старше, которые пропустили вакцинацию MMR в молодости.Около 30% инфицированных были госпитализированы.
В настоящее время большинство случаев кори в Великобритании связано с путешествиями по Европе. Случаи также были связаны с музыкальными фестивалями и другими крупными массовыми мероприятиями . Служба общественного здравоохранения Англии советует людям проверять вакцинацию от кори перед поездкой за границу или посещением крупных общественных мероприятий в Великобритании или других местах.
Число случаев кори в настоящее время велико в нескольких европейских странах. В 2017 году было зарегистрировано более чем в три раза больше случаев кори, чем в 2016 году.В 2016 и 2017 годах в Европе от кори умерло 49 человек, а к ноябрю 2018 года — еще 33 случая смерти (см. Отчеты Европейского центра профилактики и контроля заболеваний). Особенно серьезные вспышки зарегистрированы в Сербии, Украине, Грузии, Греции, Румынии, Италии и Франции. Около 95% случаев было у младенцев и детей в возрасте до 1 года, которые еще не были вакцинированы. В последнее время путешественники завезли в Великобританию несколько случаев кори, и ожидается, что они будут продолжаться.
Число случаев кори в настоящее время велико в нескольких европейских странах. В 2018 году в Европе было зарегистрировано более 82500 случаев кори. Это более чем в три раза больше, чем в 2017 году, и в 15 раз больше, чем в 2016 году. В 2016 и 2017 годах в Европе умерло 49 человек от кори, а в 2018 году еще 72 человека умерли. Некоторые страны сообщили, что более 60% заболевших корью были госпитализированы. Смотрите регулярные отчеты Европейского центра профилактики и контроля заболеваний. Особенно серьезные вспышки зарегистрированы в Сербии, Украине, Грузии, Греции, Румынии, Италии и Франции.Около 95% случаев было у младенцев и детей в возрасте до 1 года, которые еще не были вакцинированы. В последнее время путешественники завезли в Великобританию несколько случаев кори, и ожидается, что они будут продолжаться.
Кому должна быть сделана вакцина и сколько доз необходимо?
Дети получают две дозы вакцины MMR. Первая доза вводится через 12-13 месяцев по графику Великобритании. Вакцину обычно не вводят раньше, потому что исследования показали, что она неэффективна у детей в возрасте до 1 года.(См. Короткий видеоролик под «Безопасна ли вакцина?» внизу страницы.) Бустерная доза вводится через 3 года и 4 месяца одновременно с ревакцинацией дошкольного возраста.
Вакцину MMR нельзя вводить людям с клинически подавленным иммунитетом (в связи с лечением лекарствами или основным заболеванием). Это связано с тем, что ослабленные вирусы в вакцине могут слишком сильно размножаться и вызывать серьезную инфекцию. Сюда входят дети, матери которых получали иммуносупрессивное лечение во время беременности или грудного вскармливания.Дополнительные сведения см. В обновлении MHRA по безопасности лекарственных средств (апрель 2016 г.).
Существует программа наверстывания для детей, подростков и молодых людей, пропустивших вакцину MMR. Любой человек любого возраста, который не уверен, прошли ли две дозы вакцины против кори, эпидемического паротита и краснухи, может попросить своего терапевта сделать вакцину MMR.
Из-за вспышек кори в Европе и других странах всем путешественникам рекомендуется перед поездкой проверять, прошли ли они вакцинацию MMR.Если вы путешествуете с младенцем, вакцину MMR можно вводить с шестимесячного возраста до поездки в страну, где существует риск кори или где имеет место вспышка заболевания. Посетите веб-сайт Travel Health Pro для получения дополнительной информации.
Единичные вакцины против кори, эпидемического паротита и краснухи не доступны в Великобритании через NHS и не рекомендованы NHS (см. Заявление Управления общественного здравоохранения Англии). Вакцины против эпидемического паротита и краснухи больше нигде в мире не производятся.
Вакцина MMR не рекомендуется беременным женщинам из соображений осторожности. Однако нет известных рисков, связанных с вакцинацией MMR во время беременности или непосредственно перед беременностью. См. Это заявление Министерства здравоохранения Англии для получения дополнительной информации.
Какую защиту дает вакцина?
После двух доз вакцины MMR около 99 человек из 100 будут защищены от кори, около 88 человек из 100 будут защищены от эпидемического паротита и почти все будут защищены от краснухи.
Безопасность вакцины MMR
В настоящее время существует большое количество исследований, которые не показывают никаких доказательств какой-либо связи между вакциной MMR и аутизмом. В приведенном ниже короткометражном фильме эксперты объясняют, почему, по их мнению, связи нет. См. «Безопасна ли вакцина?» внизу этой страницы для получения полного списка исследований.
Вакцина MMR (против кори, эпидемического паротита и краснухи)
Вакцина MMR — безопасная и эффективная комбинированная вакцина.
Защищает от 3 серьезных заболеваний:
Эти высоко инфекционные состояния могут легко передаваться между невакцинированными людьми.
Вакцинация важна, так как эти условия также могут привести к серьезным проблемам, включая менингит, потерю слуха и проблемы во время беременности.
Две дозы вакцины MMR обеспечивают наилучшую защиту от кори, эпидемического паротита и краснухи.
Информация:Если у вас есть вопросы о вакцинации, вы можете:
Когда детям следует делать прививку MMR
Вакцина MMR вводится младенцам и детям младшего возраста в рамках графика вакцинации NHS.
График вакцинации MMR
| Детский возраст | Вакцина |
|---|---|
| 1 год | MMR (1-я доза) |
| 3 года и 4 месяца | MMR (2-я доза) |
Пропущенные вакцины
Важно наверстать упущенное, если вы пропустили вакцины.
Вы все равно можете попросить своего терапевта сделать вакцину MMR, если ваш ребенок пропустил одну из этих двух доз.
Общие вопросы
Почему младенцам вводят вакцину MMR в возрасте 1 года плюс 3 года и 4 месяца?MMR в 1 год
У новорожденных антитела передаются от матери при рождении. Это помогает защитить их на короткое время от кори, паротита и краснухи.
Эти антитела снижают эффективность вакцины MMR, если ее вводят новорожденному.
К тому времени, когда ребенку исполнится 1 год, антитела почти исчезнут, и вакцина MMR будет эффективной.
MMR через 3 года и 4 месяца
Вторая доза вводится примерно через 3 года и 4 месяца, до того, как ребенок пойдет в школу.
Обе дозы обеспечивают длительную защиту от кори, эпидемического паротита и краснухи.
Делали ли вакцину MMR младенцам раньше?Младенцам старше 6 месяцев вакцина MMR иногда вводится раньше обычного, если:
- они могли заразиться вирусом кори
- есть вспышка кори
- они едут за границу в страну, где корь распространена
Две обычные дозы MMR все равно потребуются, когда они станут старше, чтобы обеспечить полную защиту.
Как я узнаю, что моему ребенку нужно сделать прививку?Обычно с вами свяжется ваш терапевт, когда вашему ребенку предстоит плановая вакцинация. Это может быть письмо, текст, телефонный звонок или электронное письмо.
Вы также можете получить письмо от Службы информации о здоровье детей, в котором сообщается, что вашему ребенку необходимо сделать прививку.
Если вы знаете, что вашему ребенку необходимо сделать прививку, лучше всего поговорить с терапевтом, чтобы записаться на прием.Вам не нужно ждать, чтобы получить от них известие.
Узнайте больше о записи на прием для вакцинации вашего ребенка.
Когда детям старшего возраста и взрослым следует вводить вакцину MMR
Любой, кто не получил 2 дозы вакцины MMR, должен попросить своего терапевта о назначении вакцинации.
Важно проверить, что вы получили обе дозы, если вы:
- собираетесь поступить в колледж или университет
- собираетесь поехать за границу
- планируете беременность
- являетесь работником здравоохранения или социального обеспечения
- родились между 1970 и 1979 годами, так как вы могли быть вакцинированы только от кори
- родились между 1980 и 1990 годами, так как вы не защищены от паротита
Общие вопросы
Как проверить, были ли у меня обе дозы вакцины MMR?Ваш терапевт должен иметь возможность проверить, были ли вы введены обе дозы вакцины MMR.
Вы также можете получить доступ к своей карте прививок в Интернете через онлайн-услуги терапевта.
Узнайте, как получить доступ к своим медицинским картам.
Если ваши записи о вакцинации недоступны или не существуют, повторная вакцинация MMR не повредит вам.
Могу ли я получить вакцину MMR, если я беременна?В качестве меры предосторожности вакцина MMR не рекомендуется беременным женщинам.
Вам также следует избегать беременности в течение 1 месяца после вакцинации MMR.
Лучше всего сообщить своему терапевту или акушерке, делали ли вы вакцину MMR во время беременности.
Имеются данные, свидетельствующие о том, что вашему ребенку не причинят вреда, но лучше сообщить ему об этом.
Могу ли я получить вакцину MMR, если у меня ослабленная иммунная система?Вакцина MMR не рекомендуется людям с сильно ослабленной иммунной системой. Например, люди, получающие химиотерапию.
Если у вас есть заболевание или вы принимаете лекарства, которые могут повлиять на вашу иммунную систему, проконсультируйтесь с вашим лечащим врачом, безопасно ли вам делать прививку MMR.
Несрочный совет: обратитесь к своему терапевту, если:
- вы считаете, что вы или ваш ребенок пропустили какие-либо прививки
- вам нужно изменить дату вакцинации
- в любом возрасте, вы не уверены, получили ли вы или ваш ребенок 2 дозы вакцины MMR
Ваш терапевт хирург может записаться или перенести встречу.
Лучше всего делать прививки вовремя, но вы все равно можете наверстать упущенное, если пропустите их.
Информация: ОбновлениеПо-прежнему важно получить помощь от терапевта, если она вам нужна. Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- воспользуйтесь приложением NHS
- позвоните им
Узнайте об использовании NHS во время COVID-19
Как вводится вакцина MMR
Вакцина MMR вводится в виде однократной инъекции 2 доз в мышцу бедра или плеча.
Для полной защиты необходимы 2 дозы вакцины.
Можно ли сделать моему ребенку однократные вакцины против кори, паротита или краснухи?Одноразовые вакцины против кори, эпидемического паротита и краснухи не доступны в Национальной службе здравоохранения и не рекомендуются.
Комбинированные вакцины, такие как вакцина MMR, безопасны и помогают сократить количество инъекций, необходимых вашему ребенку.
Преимущества включают:
- предотвращение любой задержки между инъекциями, которая может привести к заболеванию
- снижение дискомфорта для вашего ребенка
- сокращение количества необходимых посещений
Некоторые частные клиники в Великобритании предлагают однократные вакцины против кори, эпидемического паротита и краснуха, но эти вакцины нелицензионные.Это означает, что нет никаких проверок их безопасности и эффективности. NHS не ведет список частных клиник.
На сайте GOV.UK есть дополнительная информация о том, почему NHS использует комбинированную вакцину.
Эффективность вакцины MMR
Вакцина MMR очень эффективна.
После 2 доз:
- около 99% людей будут защищены от кори и краснухи
- около 88% людей будут защищены от эпидемического паротита
Люди, которые вакцинированы против эпидемического паротита, но все еще болеют, меньше вероятны серьезные осложнения или попадание в больницу.
Защита от кори, паротита и краснухи начинает развиваться примерно через 2 недели после вакцинации MMR.
Побочные эффекты вакцины MMR
Вакцина MMR очень безопасна. Большинство побочных эффектов мягкие и длятся недолго, например:
- область, в которую входит игла, становится красной, опухшей и болезненной в течение 2–3 дней
- примерно через 7–11 дней после инъекции, младенцы или молодые дети могут чувствовать себя немного плохо или у них может развиться высокая температура в течение 2-3 дней
Некоторые дети также могут плакать и расстраиваться сразу после инъекции.Это нормально, и они должны почувствовать себя лучше после объятий.
Важно помнить, что возможные осложнения инфекционных состояний, таких как корь, эпидемический паротит и краснуха, намного серьезнее.
Общие побочные эффекты вакцины MMRПоскольку в одной инъекции используются 3 отдельные вакцины, разные побочные эффекты могут возникать в разное время.
Побочные эффекты противокоревой вакцины
Примерно через 7-11 дней после инъекции некоторые дети заболевают очень легкой формой кори.Сюда входят:
- сыпь
- высокая температура
- потеря аппетита
- общее недомогание в течение 2 или 3 дней
Эти симптомы не заразны, поэтому ваш ребенок ничего не передаст непривитые дети.
Побочные эффекты вакцины против эпидемического паротита
Примерно через 3-4 недели после инъекции у 1 из 50 детей развивается легкая форма паротита. Это включает опухшие железы на щеках, шее или под челюстью, которые могут длиться до 2 дней.
Эти симптомы не заразны для других людей.
Побочные эффекты вакцины против краснухи
Примерно через 1–3 недели после инъекции некоторые взрослые женщины испытывают болезненные, жесткие или опухшие суставы на срок до 3 дней.
Редкие побочные эффекты вакцины MMRПятна, похожие на синяки
В редких случаях у ребенка может появиться небольшая сыпь в виде пятен, похожих на синяки, примерно через 2 недели после вакцинации MMR.
Этот побочный эффект связан с вакциной против краснухи и известен как идиопатическая тромбоцитопеническая пурпура (ИТП).
Подсчитано, что ИТП развивается в 1 из каждых 24 000 доз вакцины MMR. Однако риск развития ИТП от кори или краснухи намного выше, чем от вакцины.
ITP обычно проходит без лечения, но, как и при любой сыпи, вам следует как можно скорее получить консультацию у терапевта.
Приступы (припадки)
Есть небольшая вероятность припадка (припадка) через 6–11 дней после вакцинации MMR. Это может быть вызвано высокой температурой в ответ на вирус вакцины против кори.
Это может показаться тревожным, но приступы после вакцинации MMR случаются редко. Они случаются примерно в 1 из 1000 введенных доз.
На самом деле судороги, связанные с вакциной MMR, встречаются реже, чем приступы, возникающие в результате прямой инфекции кори.
Аллергические реакции на вакцину MMRСерьезная аллергическая реакция на вакцину возникает редко. Если это действительно происходит, обычно в течение нескольких минут.
Человек, который вакцинирует вас или вашего ребенка, будет обучен справляться с аллергическими реакциями и немедленно лечить их.Благодаря быстрому лечению вы или ваш ребенок выздоровеете.
Аллергия на желатин и неомицин
Сообщите своему врачу или медсестре, если у вас или вашего ребенка были тяжелые аллергические реакции на:
- желатин
- антибиотик под названием неомицин
Яичный аллергия
Вакцина MMR безопасна для детей и взрослые с тяжелой аллергией на яйца.
Это связано с тем, что вакцина MMR выращивается на куриных клетках, а не на яичном белке или желтке.
Информация:Для получения дополнительных советов о том, чего ожидать после вакцинации и о том, как лечить распространенные побочные эффекты, прочитайте советы по вакцинации для родителей.
Вакцина MMR не связана с аутизмом.
Нет никаких доказательств связи между вакциной MMR и аутизмом. Это было исследовано во многих исследованиях.
На веб-сайте Проекта знаний о вакцинах Оксфордского университета есть список исследований MMR и их результатов
Ингредиенты вакцины MMR
В Великобритании доступны вакцины MMR двух различных марок.Они называются Priorix и MMRVaxPro.
Основным ингредиентом вакцины MMR является небольшое количество ослабленных вирусов кори, эпидемического паротита и краснухи.
Вакцина MMR не содержит ртути (тиомерсал).
MMRVaxPro содержит свиной желатин, чтобы вакцина оставалась безопасной и эффективной во время хранения.
На сайте GOV.UK есть дополнительная информация о вакцинах и свином желатине, включая брошюры, переведенные на арабский, бенгали и урду.
Вы можете найти полный список ингредиентов в этих информационных буклетах для пациентов:
Информация:Узнайте больше о том, почему вакцинация безопасна и важна, в том числе о том, как они работают и что они содержат.
Взгляд на каждую вакцину: вакцина против кори, паротита и краснухи (MMR)
Болезни
Корь
Лицо кори
В 1991 году город Филадельфия был охвачен эпидемией кори. В центре эпидемии оказались две религиозные группы, отказавшиеся от вакцинации для себя и своих детей. У детей, больных корью, поднялась высокая температура; красная приподнятая сыпь, которая началась с лица и распространилась по всему телу; и «розовый глаз».«Для некоторых болезнь обострилась. Шесть детей в этих церковных группах и трое детей из близлежащих общин умерли от кори.
К 2000 году благодаря эффективному использованию вакцины корь в Соединенных Штатах была практически ликвидирована. Однако в 2019 году в Центры по контролю и профилактике заболеваний (CDC) было зарегистрировано почти 1300 случаев. Из них 128 человек были госпитализированы, у 61 возникли осложнения, в том числе пневмония и энцефалит (воспаление головного мозга).Это была самая крупная вспышка в США почти за 30 лет. Причина: некоторые родители решили не вакцинировать своих детей.
Что такое корь?
Корь — это болезнь, вызываемая вирусом. Люди, больные корью, могут иметь некоторые или все из следующих заболеваний:
- Температура, которая постепенно поднимается до 103-105 ° по Фаренгейту
- Кашель, насморк, розовый глаз
- Выступающие голубовато-белые пятна во рту
- Сыпь, состоящая из красных пятен, выступающих посередине.Сыпь начинается у линии роста волос и распространяется на лицо и шею, а затем спускается вниз и кнаружи по всему телу
- Диарея
- Отсутствие аппетита
Как распространяется корь?
Когда инфицированный человек кашляет или чихает, вирусы кори распространяются небольшими респираторными капельками. Если восприимчивый человек вдохнет эти капли или коснется инфицированной поверхности, а затем засунет руку в рот или нос, он может заболеть корью.
Насколько заразна корь?
Корь — одно из самых заразных заболеваний. Фактически, если 100 восприимчивых людей находятся в комнате с инфицированным, 90 из них могут заболеть корью. Более того, если кто-то, кто не болел корью, войдет в лифт или другое небольшое пространство в течение двух часов после того, как инфицированный человек ушел, он все еще может «заразиться» корью.
Есть ли осложнения при кори?
Да. Примерно у 3 из 10 человек, заболевших корью, разовьются такие осложнения, как:
- Инфекция уха
- Пневмония
- Энцефалит (отек головного мозга)
- Подострый склерозирующий панэнцефалит (заболевание, характеризующееся прогрессирующим неврологическим ухудшением и ранней смертью)
- Геморрагическая корь — включает судороги, делирий, затрудненное дыхание и подкожное кровотечение
- Нарушение свертывания крови
- Смерть
У беременных женщин, инфицированных корью, может произойти выкидыш, преждевременные роды или ребенок с низкой массой тела при рождении.Люди с ослабленным иммунитетом подвержены риску длительного и тяжелого заболевания.
Что делать, если я подозреваю корь?
Позвоните своему врачу и сообщите о своей проблеме. Поскольку корь настолько заразна, медработники обычно не хотят, чтобы инфицированные пациенты делили комнату ожидания с другими пациентами. Это особенно важно для младенцев, которые слишком малы для вакцинации.
Свинка
Лицо свинки
До вакцинации против эпидемического паротита эпидемический паротит был наиболее частой причиной менингита (отека слизистой оболочки головного и спинного мозга) у детей.Практически все дети вылечились от менингита, но некоторые остались с постоянной глухотой. Фактически, до того, как появилась вакцина, эпидемический паротит был наиболее частой причиной приобретенной глухоты в Соединенных Штатах. Вакцина была разработана, когда исследователь вакцины Морис Хиллеман изолировал вирус паротита от своей дочери Джерил Линн, когда ей было 5 лет и она заболела паротитом. По этой причине вакцинный штамм вируса называют «штаммом Джерил Линн».
Посмотрите отрывок из HILLEMAN: A Perilous Quest to Save the World’s Children , чтобы узнать больше о доктореУсилия Хиллемана по созданию вакцины против эпидемического паротита.
Что такое свинка?
Эпидемический паротит — это вирус, который обычно вызывает отек слюнных или околоушных желез чуть ниже уха, продолжающийся от семи до 10 дней. Отек может появиться на одной или обеих сторонах лица, вызывая у инфицированных людей вид бурундука. Это может сопровождаться мышечными болями, утомляемостью, отсутствием аппетита, головной болью и субфебрильной температурой.
Хотя многие инфекции паротита протекают в легкой форме, не все из них. Свинка может инфицировать яички, вызывая болезнь, известную как орхит, примерно у 1 из каждых 3 инфицированных мужчин.Некоторые мужчины с орхитом оказались бесплодными после исчезновения инфекции. Кроме того, заражение паротитом во время беременности иногда приводило к смерти будущего ребенка.
Краснуха
Лицо краснухи
До вакцинации против краснухи у детей, инфицированных краснухой, на лице появлялась легкая, умеренная сыпь. У некоторых детей также может развиться опухоль лимфатических узлов за ухом. Краснуха в детстве была легкой инфекцией. Но в 1941 году австралийский глазной врач сделал любопытное наблюдение.Он обнаружил, что многие дети рождались с врожденной катарактой и слепотой после вспышки краснухи. Это было доказательством того, что краснуха может нанести непоправимый вред развивающемуся плоду.
Что такое краснуха?
Краснуха — вирусная инфекция, также известная как немецкая корь. Инфекция краснухи у детей вызывает легкую сыпь на лице, отек желез за ухом, иногда кратковременное опухание мелких суставов (например, суставов рук) и субфебрильную лихорадку. Дети практически всегда выздоравливают от инфекции краснухи без последствий.
Но краснуха не всегда протекает легко. До вакцинации против краснухи ежегодно рождались 20 000 детей с врожденными дефектами из-за способности вируса краснухи инфицировать будущего ребенка. Фактически, у 85 из 100 женщин, инфицированных краснухой в первом триместре беременности, были дети, которым был нанесен необратимый вред. Вирус краснухи может вызывать слепоту, глухоту, пороки сердца или умственную отсталость у младенцев, матери которых были инфицированы на ранних сроках беременности.
Посмотрите этот короткометражный фильм, Стэнли Плоткин: Пионер в использовании фетальных клеток для создания вакцины против краснухи , чтобы увидеть, насколько ученые были полны решимости защитить женщин от заражения краснухой во время беременности.
Краснухи
Хотя краснуха обычно не является тяжелым детским заболеванием, при инфицировании беременных женщин она может привести к летальному исходу. До вакцинации ежегодно около 20 000 младенцев получали травмы, когда их матери заражались во время беременности. По этой причине педиатры рекомендовали проведение вечеринок по поводу краснухи, чтобы девочки были инфицированы до того, как они станут достаточно взрослыми для беременности. Сегодня, когда вакцина доступна, врачи и родители могут быть уверены, что дети становятся невосприимчивыми к этим заболеваниям самым безопасным способом.
Вакцины
Вакцина MMR
Вакцина MMR содержит вакцины, защищающие от трех вирусных инфекций: кори, эпидемического паротита и краснухи. Вакцина MMR вводится сериями из двух доз, первая доза — в возрасте от 12 до 15 месяцев, а вторая — в возрасте от 4 до 6 лет.
Посмотрите, как д-р Оффит рассказывает о безопасности вакцины MMR в коротком видео ниже, из серии Разговор о вакцинах с д-ром Полом Оффитом .
Хотя вакцина MMR является единственным способом защиты от кори, эпидемического паротита и краснухи, в этом разделе описывается каждый компонент вакцины отдельно.
Противокоревая вакцина
Как делается вакцина против кори?
Противокоревая вакцина — это живая, «ослабленная» форма естественного вируса кори. Чтобы сделать некоторые вакцины, вирусы «ослабляют» с помощью процесса, называемого «адаптацией клеточной культуры» (см. Как создаются вакцины?). «Адаптация клеточной культуры» изменяет естественный вирус кори таким образом, что он ведет себя совершенно по-другому после введения в организм.
Естественный вирус кори обычно растет в клетках, выстилающих заднюю стенку горла, кожу или легкие.Клетки — это строительные блоки всех частей тела, таких как кожа, сердце, мышцы и легкие. Естественный вирус кори воспроизводится тысячи раз, часто вызывает тяжелые заболевания и передается следующему человеку без изменений.
Но процесс «адаптации клеточной культуры» все меняет. Естественный вирус кори был впервые получен от человека, инфицированного корью. Затем вирус «выращивали» в клетках, взятых из куриных эмбрионов. Выращивая вирус в клетках куриного эмбриона, он становился все менее и менее способным расти в клетках человека.Это произошло потому, что были изменены гены, которые сообщают вирусу кори, как воспроизводиться. Сейчас вирус очень плохо размножался.
Когда этот вакцинный вирус (теперь модифицированная форма природного вируса) попадает обратно в организм, он очень плохо растет. В то время как естественный вирус кори воспроизводится тысячи раз во время естественного заражения, вирус вакцины против кори воспроизводится, вероятно, менее 20 раз. Вот почему естественный вирус кори вызывает болезнь, а вирус вакцины против кори — нет.Однако, поскольку вирус вакцины против кори немного воспроизводится, он вызывает иммунитет против кори, который сохраняется на всю жизнь. (Посмотрите, как работают вакцины.)
Эффективность противокоревой вакцины была поразительной. До того, как первая вакцина против кори стала доступной в Соединенных Штатах (в 1963 году), у 3-4 миллионов человек была диагностирована корь, около 48 тысяч были госпитализированы и около 500 человек ежегодно умирали.
В 2012 г. в CDC было зарегистрировано 55 случаев кори.Однако сокращение использования вакцины MMR привело к увеличению числа вспышек. Например, в 2011 г. в результате вспышек заболевания было зарегистрировано около 220 случаев кори. А в 2014 году было зарегистрировано более 600 случаев. В 2019 году в США произошла самая крупная вспышка за почти 30 лет, в CDC было зарегистрировано почти 1300 случаев. Эти вспышки произошли из-за того, что критическое число родителей отказались вакцинировать своих детей.
Каковы побочные эффекты вакцины против кори?
Вакцина против кори вызывает у некоторых детей болезненность в месте укола, а иногда и субфебрильную температуру после получения вакцины MMR.Отчеты также указывают на редкие случаи лихорадки выше 103 градусов по Фаренгейту, обычно через 5–12 дней после вакцинации. У некоторых детей (примерно у 1 из 3000-4000 детей) температура может быстро увеличиваться, вызывая приступы, связанные с лихорадкой. Эти приступы, известные как фебрильные судороги, хоть и пугают, но не причиняют долговременного вреда. (Вы можете узнать больше о лихорадке и этом типе припадков в разделе «Вопросы и ответы», «Инфекционные заболевания и лихорадка: что вам следует знать»).
Кроме того, у некоторых детей через 7–12 дней после вакцинации MMR появляется легкая сыпь, напоминающая корь.Дети с такой реакцией могут получить вакцину MMR в будущем. Дети с коревой сыпью от вакцины не заразны для других людей.
Поскольку вакцина против кори производится на куриных эмбрионах, когда-то считалось, что дети с аллергией на яйца не должны получать вакцину MMR. Это уже не так. Исследования показали, что даже дети с тяжелой аллергией на яйца могут получить вакцину MMR без каких-либо последствий.
В редких случаях комбинированная вакцина против кори, эпидемического паротита и краснухи (КПК) также может вызвать кратковременное снижение количества тромбоцитов, циркулирующих в организме.Тромбоциты — это клетки, которые помогают крови свертываться, например, после разреза кожи. Эта реакция возникает примерно у 1 из каждых 24 000 человек, получивших вакцину, и никогда не заканчивалась смертельным исходом.
Вакцина против эпидемического паротита
Как производится вакцина против эпидемического паротита?
Вирус вакцины против эпидемического паротита «ослаблен» процессом, называемым «адаптацией культуры клеток». (см. Как делаются вакцины?). «Адаптация клеточной культуры» изменяет естественный вирус паротита таким образом, что он ведет себя совершенно по-другому после введения в организм.
Вирус естественного паротита обычно растет в клетках слюнных желез. Клетки — это строительные блоки всех частей тела, таких как кожа, сердце, мышцы и легкие. Естественный вирус паротита воспроизводится тысячи раз, иногда вызывает тяжелые заболевания и передается следующему человеку без изменений.
Но процесс «адаптации клеточной культуры» все меняет. Вирус паротита был впервые получен от маленькой девочки по имени Джерил Линн Хиллеман. Джерил Линн была 5-летней дочерью доктора Ф.Морис Хиллеман, ученый, который в то время работал в исследовательских лабораториях компании Merck, Sharp & Dohme. Затем доктор Хиллеман «выращивал» вирус в яйцах. Выращивая вирус в куриных яйцах, он становился все менее и менее способным расти в клетках человека. Это произошло потому, что были изменены гены, которые сообщают вирусу паротита, как воспроизводиться. Сейчас вирус паротита очень плохо размножается.
Посмотрите отрывок из HILLEMAN : Опасный путь к спасению детей мира , чтобы узнать больше о доктореУсилия Хиллемана по созданию вакцины против эпидемического паротита.
Когда этот вакцинный вирус (теперь модифицированная форма природного вируса) был введен другим детям, он очень плохо рос. В то время как естественный вирус паротита воспроизводится тысячи раз во время заражения, вирус вакцины против эпидемического паротита воспроизводится, вероятно, менее 20 раз. Вот почему естественный вирус паротита вызывает болезнь, а вирус вакцины против паротита — нет. Однако, поскольку вирус вакцины против эпидемического паротита немного воспроизводится, он вызывает пожизненный иммунитет против паротита.(Посмотрите, как работают вакцины.)
Каковы побочные эффекты вакцины против эпидемического паротита?
После вакцинации против эпидемического паротита у детей может развиться болезненность в области прививки, а иногда и субфебрильная температура.
Поскольку вакцина против эпидемического паротита производится на клетках куриного эмбриона, когда-то считалось, что дети с аллергией на яйца не должны получать вакцину MMR. Это уже не так. Исследования показали, что даже люди с тяжелой аллергией на яйца могут получить вакцину MMR без серьезных последствий.
Вакцина против краснухи
Как делается вакцина против краснухи?
Как и вакцины против кори и эпидемического паротита, вакцина против краснухи представляет собой живую, «ослабленную» форму естественного вируса краснухи. Вирус вакцины против краснухи «ослабляется» процессом, называемым «адаптацией культуры клеток». (см. Как делаются вакцины?). «Адаптация клеточной культуры» изменяет естественный вирус краснухи таким образом, что он ведет себя совершенно по-другому после введения в организм.
Естественный вирус краснухи обычно растет в клетках, выстилающих заднюю стенку глотки.Клетки — это строительные блоки всех частей тела, таких как кожа, сердце, мышцы и легкие. Естественный вирус краснухи воспроизводится тысячи раз, иногда вызывает тяжелые заболевания и передается следующему человеку без изменений.
Но процесс «адаптации клеточной культуры» все меняет. Натуральный вирус краснухи был впервые получен от человека, инфицированного краснухой. Затем вирус «выращивали» в клетках фибробластов эмбриона человека. Эти клетки были впервые получены в результате выборочного прерывания одной беременности в Англии в начале 1960-х годов.Эти же эмбриональные клетки продолжали расти в лаборатории и сегодня используются для изготовления вакцины против краснухи. Клетки фибробластов — это клетки, необходимые для удержания вместе кожи и других соединительных тканей.
По мере выращивания вируса краснухи в клетках фибробластов эмбриона человека его способность расти в клетках человека, выстилающих заднюю стенку глотки, или в клетках еще не родившегося ребенка, становилась все меньше и меньше. Это произошло потому, что были изменены гены, которые указывали вирусу краснухи, как воспроизводиться. Сейчас вирус очень плохо размножался.
Когда этот вакцинный вирус (теперь модифицированная форма природного вируса) был возвращен другим детям, он очень плохо рос. В то время как естественный вирус краснухи воспроизводился тысячи раз во время естественного инфицирования, вирус вакцины против краснухи воспроизводился, вероятно, менее 20 раз. Вот почему естественный вирус краснухи вызывает заболевание, а вирус вакцины против краснухи — нет. Однако, поскольку вирус вакцины против краснухи немного воспроизводится, он вызывает пожизненный иммунитет против краснухи.(Посмотрите, как работают вакцины.)
Нет лучшего примера того, насколько ослаблен вирус вакцины против краснухи по сравнению с естественным вирусом краснухи, чем следующая история: вакцина MMR была ошибочно введена беременным женщинам в течение их первого триместра более 1000 раз. Ни один ребенок, рожденный от этих матерей, не пострадал от вакцины против краснухи. С другой стороны, из 1000 женщин, инфицированных естественной краснухой в течение первого триместра, у 850 будут дети с врожденными дефектами.
Посмотрите этот короткометражный фильм, Стэнли Плоткин: Пионер в использовании фетальных клеток для создания вакцины против краснухи , чтобы увидеть, насколько ученые были полны решимости защитить женщин от заражения краснухой во время беременности.
Девочек вакцинируют вакциной против краснухи, чтобы защитить своих будущих детей
Вакцина против краснухи — уникальный пример вакцинации не только для защиты реципиента вакцины, но и вакцинации одного человека для защиты другого. Мы вакцинируем девочек от краснухи, чтобы, если они забеременеют во взрослом возрасте, их будущие дети будут защищены от разрушительных последствий заражения краснухой. Мы вакцинируем мальчиков, чтобы помочь остановить распространение краснухи в обществе.
Каковы побочные эффекты вакцины против краснухи?
У некоторых детей наблюдается болезненность в области укола и субфебрильная температура.У детей также может появиться легкая сыпь, которая не заразна для других детей.
Вакцина против краснухи может также вызвать артрит (отек и боль в суставах) у некоторых женщин (обычно старше 14 лет), но артрит длится недолго и не причиняет постоянного вреда. Вакцина против краснухи также является чрезвычайно редкой причиной кратковременного артрита у детей младшего возраста.
Другие вопросы, которые могут у вас возникнуть
Почему детям нужно сделать две дозы вакцины MMR?
Две дозы вакцины MMR рекомендуются по нескольким причинам:
- В начале 1990-х годов была рекомендована вторая доза вакцины MMR, поскольку вспышки кори охватили Соединенные Штаты в конце 1980-х — начале 1990-х годов.Большинство людей, заразившихся корью во время этих эпидемий, были подростками и молодыми людьми. Расследование того, что пошло не так, показало, что многие люди, заболевшие корью, никогда не были вакцинированы. Таким образом, основная причина для рекомендации второй дозы MMR заключалась в том, чтобы дать детям два шанса получить одну вакцину.
- Другая причина, по которой была рекомендована вторая доза вакцины MMR, заключалась в том, чтобы у большего числа детей развился защитный иммунный ответ против кори. Около 95 из каждых 100 детей разовьется иммунитет после одной прививки, в то время как около 99 из 100 детей разовьются иммунитет к кори после двух прививок.Создание иммунитета у 4 дополнительных детей из каждых 100 важно при попытке защитить себя от столь заразной болезни, как корь.
- Дополнительная доза вакцины MMR также была направлена на сдерживание вспышек эпидемического паротита, которые происходили в основном в колледжах. В 2006 году ACIP рекомендовал 2 дозы MMR для повышения защиты от паротита для детей школьного возраста, а также взрослых с повышенным риском паротита, таких как студенты колледжей, медицинские работники и иностранные путешественники.
- Вторая доза вакцины MMR также увеличивает число детей, защищенных от краснухи.
Следует ли делать вакцину MMR подросткам и взрослым?
Вакцину MMR следует вводить всем подросткам или взрослым, которые не получили две дозы вакцины или не переболели естественной корью, эпидемическим паротитом или краснухой.
Нужна ли вакцина MMR людям старше 60 лет во время вспышки эпидемического паротита?
Не обычно. Свинка была настолько широко распространена до того, как вакцина была лицензирована, что любой человек, родившийся до 1957 года, считается невосприимчивым к паротиту, даже если он не помнит, что болел этой болезнью.Если вы все еще обеспокоены, поговорите со своим врачом о возможности вакцинации.
Можно ли сделать вакцину MMR для годовалого ребенка, если мама беременна?
Да. Вакцину MMR можно вводить детям, живущим с беременными женщинами или людям с ослабленным иммунитетом. Хотя вакцина MMR содержит живые вирусы кори, паротита и краснухи, они настолько ослаблены, что обычно не передаются от реципиента к другим. Даже если вирус передался, он слишком слаб, чтобы причинить вред.
Есть ли тест, чтобы доказать, что вакцина MMR подействовала на человека?
Если возникает вопрос об иммунитете, врачи обычно рекомендуют вакцинацию вместо того, чтобы назначать анализ крови. Это сделано по нескольким причинам. Во-первых, вторая доза вакцины не причинит вреда человеку и, по сути, может усилить любую реакцию, развившуюся ранее. Во-вторых, если анализ крови окажется отрицательным, потребуется вторая игла (и назначение) для вакцинации.Наконец, стоимость вакцины, вероятно, будет аналогична стоимости получения анализа крови, поэтому, если вакцина тогда потребуется, стоимость также будет выше, если то же самое можно было бы сделать путем простого введения вакцины.
Любые вопросы об иммунитете следует обсудить с вашим лечащим врачом, чтобы можно было уладить индивидуальные ситуации наиболее подходящим образом.
Что мне делать, если мой ребенок не получил вакцину MMR, и мы будем путешествовать за границу в место, где было зарегистрировано корь?
Родители, которые будут путешествовать за границу с младенцами, должны как можно скорее обсудить свою поездку с лечащим врачом ребенка или с поставщиком в туристической клинике, чтобы было достаточно времени для проведения иммунизации ребенка в соответствии с рекомендациями, основанными на поездке. маршрут и возраст ребенка.
Доступна ли вакцина MMR в виде отдельных компонентов?
Отдельные компоненты вакцины MMR недоступны в США. Получение вакцины MMR, а не отдельных компонентов вакцины, приводит к меньшему количеству прививок и посещений кабинета. Это также уменьшает количество времени, в течение которого ребенок будет подвержен этим трем заболеваниям (корь, свинка и краснуха).
Интерес к использованию вакцины MMR в качестве ее отдельных компонентов был вызван необоснованными опасениями, что вакцина вызывает аутизм.Однако вакцина MMR изучалась многими учеными по всему миру, и нет никаких указаний на то, что она вызывает аутизм, как первоначально предложил врач из Соединенного Королевства. Позже выяснилось, что этот врач сфальсифицировал данные, поэтому он потерял лицензию на практику, а его статья была удалена журналом, который ее опубликовал. Его гипотеза нанесла большой ущерб; в результате некоторые родители не вакцинировали своих детей, а некоторые из этих детей были госпитализированы или умерли.
Могу ли я заразиться корью, паротитом или краснухой из-за сыпи, появившейся после того, как ребенок, находящийся на моем попечении, получил вакцину MMR?
Нет, нельзя передать болезни прикосновением к сыпи.Вы можете передать их другим людям, только если вы больны этим заболеванием. Вполне вероятно, что у вас уже есть иммунитет в результате ранее перенесенного заболевания или вакцинации. Однако, если вы не уверены в своем иммунитете, посоветуйтесь с врачом.
Относительные риски и преимущества
Перевешивают ли преимущества вакцины MMR ее риски?
Корь
Measels было ликвидировано в США в 2000 году. Однако корь по-прежнему бушует во всех развивающихся странах и является одной из основных причин смерти во всем мире.В конце 1980-х — начале 1990-х годов в Соединенных Штатах низкий уровень иммунизации против кори был связан с эпидемиями кори. Около 11000 человек были госпитализированы и 120 человек погибли от вируса кори. В последние годы мы снова стали наблюдать вспышки кори. В 2019 году в США произошла крупнейшая вспышка болезни почти за 30 лет: в CDC было зарегистрировано почти 1300 случаев.
Свинка
Вирус паротита может инфицировать мозг и вызвать необратимую глухоту.В период с 2016 по 2019 год CDC ежегодно получал сообщения о более чем 2200 случаях паротита. Многие из них произошли в кампусах колледжей.
Краснуха
Ежегодно с 2012 г. в CDC поступает сообщение о 10 случаях краснухи; практически все это произошло у людей, которые жили или путешествовали за пределами Соединенных Штатов. Краснуха практически ликвидирована в Соединенных Штатах; однако это все еще довольно распространено во многих других регионах (например, в Китае и Бангладеш).
Поскольку эти заболевания могут причинить вред или привести к смерти, и поскольку вакцина MMR не вызывает серьезных необратимых побочных эффектов, преимущества вакцины MMR перевешивают ее риски.
Риск заболеваний
Корь
- Лихорадка, конъюнктивит («розовый глаз») и точечная красная сыпь, которая начинается на лице и распространяется на все тело
- Пневмония
- Энцефалит (инфекция головного мозга), которая во многих случаях вызывает необратимое повреждение головного мозга
- Редко подострый склерозирующий панэнцефалит
- Смерть
Свинка
- Увеличение слюнных или околоушных желез
- Менингит (воспаление слизистой оболочки головного и спинного мозга)
- Глухота
- Орхит (отек яичек)
- Выкидыш при беременности
Краснуха
- Легкая сыпь на лице, опухание желез за ухом, иногда кратковременное опухание мелких суставов (например, суставов рук) и субфебрильная температура
- Синдром врожденной краснухи при инфицировании женщин на ранних сроках беременности (85 из 100 детей женщин, инфицированных в первом триместре)
Риски, связанные с вакцинами
- Болезненность в месте инъекции
- Незначительная лихорадка (редко> 103 градуса по Фаренгейту между 5 и 12 днями позже)
- Сыпь
- Тромбоцитопения (временное снижение тромбоцитов, агента свертывания крови)
- Кратковременный артрит (в основном у взрослых реципиентов)
Список литературы
Книги
Плоткин С.А., Оренштейн В., Оффит П.А., Эдвардс К.М.Вакцины против кори в вакцинах, 7-е издание, 2018 г., 579-618.
Плоткин С.А., Оренштейн В., Оффит П.А., Эдвардс К.М. Вакцины против эпидемического паротита в вакцинах, 7-е издание, 2018 г., 663-688.
Плоткин С.А., Оренштейн В., Оффит П.А., Эдвардс К.М. Вакцина против краснухи в вакцинах, 7-е издание, 2018 г., 970-1000.
Сайты
Центры по контролю и профилактике заболеваний. Случаи и вспышки паротита. 11 февраля 2020 г.
Корь, эпидемический паротит, краснуха, ветряная оспа (ветряная оспа) — иммунизация
Программа иммунизации Австралии обеспечивает иммунизацию против кори, эпидемического паротита, краснухи и ветряной оспы (ветряной оспы).Иммунизация против этих четырех заболеваний может проводиться в виде комбинированной вакцины MMRV или комбинированной вакцины MMR и одной вакцины от ветряной оспы, в зависимости от вашего возраста.
Для вакцинации против кори, эпидемического паротита и краснухи требуется две дозы вакцины. Для вакцинации против ветряной оспы требуется одна доза, чтобы защитить себя от серьезных осложнений, связанных с ветряной оспой, и предотвратить развитие опоясывающего лишая в более позднем возрасте.
Исследования показывают, что две дозы вакцины против ветряной оспы у детей обеспечивают повышенную защиту и снижают риск «прорывной» ветряной оспы у детей в возрасте до 14 лет.Ветрянка-прорыв возникает, когда люди, прошедшие вакцинацию против ветряной оспы, заболевают.
Иммунизированные дети, перенесшие ветряную оспу, обычно имеют гораздо более легкую форму заболевания. У них меньше кожных повреждений, ниже температура и они быстрее восстанавливаются.
Государство финансирует одну бесплатную дозу вакцины против ветряной оспы, а вторую дозу можно приобрести по рецепту.
Любой человек с достоверной историей болезни ветряной оспы считается невосприимчивым и не требует вакцины.
Из-за возможности серьезных осложнений инфекционных заболеваний у детей раннего возраста, особенно кори, первая доза вакцины MMR вводится в возрасте 12 месяцев без вакцины против ветряной оспы. Это связано с повышенным риском фебрильных судорог у детей в возрасте до четырех лет, которые получают свою первую дозу MMR в виде MMRV.
Иммунизация вакциной MMRV в 18 месяцев дает очень маленьким детям раннюю защиту от кори, эпидемического паротита, краснухи и ветрянки.
Иммунизация MMRV
Иммунизация — лучшая защита от кори, эпидемического паротита, краснухи и ветрянки. Важно знать, что вакцина MMRV безопасна для детей с аллергией на яйца.
Защита от кори, эпидемического паротита, краснухи и ветрянки предусмотрена в Национальной программе иммунизации.
В Виктории иммунизация против этих болезней бесплатна для:
- детей в возрасте 12 месяцев — первая иммунизация проводится комбинированной вакциной MMR
- детей в возрасте 18 месяцев — вторая иммунизация проводится как MMRV Комбинированная вакцина
- молодых людей в возрасте до 19 лет включительно, которые не были полностью иммунизированы — молодые люди могут получить бесплатные наверстывающие вакцины Национальной программы иммунизации
- женщин, планирующих беременность или после рождения ребенка — две дозы вакцины MMR доступны для женщин с низким иммунитетом или без иммунитета к краснухе
- беженцев и прибывших по гуманитарным причинам старше 20 лет — наверстывающая вакцинация MMR доступна для людей, которые не были полностью иммунизированы
- человек, родившихся во время или после 1966 г. без доказательств наличия двух задокументированных доз действующей вакцины MMR или без анализа крови, показывающего наличие иммунитета к кори, эпидемическому паротиту и краснухе lla, имеют право на одну или две дозы вакцины MMR.(Если требуются две дозы MMR, их следует вводить с интервалом минимум 28 дней.) Если вы не получили вакцину, спросите своего врача или поставщика иммунизации о дополнительных дозах.
Примечание. Комбинированная вакцина MMRV не рекомендуется людям в возрасте 14 лет и старше. С 14 лет людям требуется вакцина MMR и отдельная вакцина против ветряной оспы.
Людям, которым не следует проходить вакцинацию MMR или MMRV
Вакцинация MMR и MMRV рекомендуется не всем.Человек с ослабленной иммунной системой не должен проходить вакцинацию.
Некоторые из возможных причин нарушения иммунитета включают:
- инфицирование вирусом иммунодефицита человека (ВИЧ) или наличие синдрома приобретенного иммунодефицита (СПИД) от ВИЧ-инфекции
- прием определенных лекарств, таких как высокие дозы кортикостероидов
- , получающий иммуносупрессивное лечение, включая химиотерапию и лучевую терапию.
- , имеющий некоторые типы рака, например болезнь Ходжкина или лейкоз.
- имеющий иммунодефицит с чрезвычайно низким уровнем антител (гипогаммаглобулинемия, множественная миелома или хронический лимфобластный лейкоз)
Если у вас ослаблена иммунная система, поговорите со своим врачом о возможных вариантах лечения.
Беременность и иммунизация против кори
Вам не следует делать вакцину MMR, если вы уже беременны. Также следует избегать беременности в течение 28 дней после вакцинации.
Контрольный список перед вакцинацией
Перед вакцинацией важно сообщить своему провайдеру, если вы (или ваш ребенок):
- плохо себя чувствуете (у вас температура выше 38.5 ° C)
- имели серьезную реакцию на любую вакцину
- имели серьезную реакцию на любой компонент вакцины
- имели тяжелую аллергию на что-либо
- имели «живую» вакцину в последний месяц
- недавно прошли курс лечения иммуноглобулином или переливанием крови
- болеют или вы проходите лечение, вызывающее низкий иммунитет
- беременны или собираетесь забеременеть.
Побочные эффекты вакцин MMR и MMRV
Комбинированные вакцины MMR и MMRV эффективны и безопасны, но все лекарства могут иметь нежелательные побочные эффекты.
Общие побочные эффекты после иммунизации обычно легкие и временные (проявляются в первые несколько дней после вакцинации). Специфического лечения обычно не требуется.
Побочные эффекты вакцин MMR и MMRV, которые могут возникнуть через 7-10 дней после вакцинации, включают:
- лихорадку (может быть выше 39,4 ° C), продолжающуюся два-три дня
- слабая красная сыпь (не инфекционная)
- насморк, насморк, кашель или опухшие глаза
- сонливость или усталость
- опухоль слюнных желез
- локальная боль, покраснение и припухлость в месте инъекции.
Вакцина MMRV может вызвать легкую сыпь, похожую на ветряную оспу, через 5–26 дней после вакцинации.
Сдерживание лихорадки после иммунизации
Следующие варианты лечения могут снизить последствия лихорадки после иммунизации:
- Дайте больше жидкости для питья и не переодевайте детей, если у них жар.
- Хотя рутинное использование парацетамола после вакцинации не рекомендуется, при лихорадке можно дать парацетамол — проверьте правильную дозу на этикетке или поговорите со своим фармацевтом (особенно при назначении парацетамола детям).
Устранение дискомфорта в месте инъекции
Вакцины могут вызывать болезненность, покраснение, зуд, отек или жжение в месте инъекции в течение одного-двух дней. Для облегчения дискомфорта может потребоваться парацетамол.
Иногда небольшая твердая шишка в месте инъекции может сохраняться в течение нескольких недель или месяцев. Это не должно вызывать беспокойства и не требует лечения.
Обеспокоенность по поводу побочных эффектов
Если побочный эффект после иммунизации является неожиданным, стойким или серьезным, или если вы беспокоитесь о себе или состоянии своего ребенка после вакцинации, как можно скорее обратитесь к врачу или медсестре по иммунизации или сразу же обратитесь к врачу. в больницу.
Если вы (или ваш ребенок) нездоровы, важно проконсультироваться с врачом, поскольку это может быть связано с другим заболеванием, а не с вакцинацией.
О побочных эффектах иммунизации можно сообщать в Службу безопасности вакцин штата Виктория (SAEFVIC), центральную службу отчетности в Виктории по телефону 1300 882 924 (вариант 1). Вы можете обсудить со своим поставщиком услуг вакцинации, как сообщить о проблемах в других штатах или территориях.
Необычные и редкие побочные эффекты
Необычные или редкие побочные эффекты вакцин MMR и MMRV включают:
- лихорадка, вызывающая судороги (фебрильные судороги) — возникает примерно у 1 из 3000 вакцинированных маленьких детей
- временная боль и скованность в мышцах. суставы — это редко у маленьких детей, но чаще встречается у людей, иммунизированных в подростковом возрасте или у взрослых женщин
- временное низкое количество тромбоцитов, вызывающее кровотечение или синяк, — может возникнуть после первой дозы вакцины MMR примерно в одной из От 20 000 до 30 000 прививок.
Серьезная аллергическая реакция — это очень редкий побочный эффект, встречающийся менее чем в одной из миллиона прививок.
Серьезная аллергическая реакция (анафилаксия) на любую вакцину возникает редко. Вот почему вам рекомендуется оставаться в клинике или в хирургическом отделении не менее 15 минут после вакцинации на случай, если потребуется дальнейшее лечение.
Другой редкий побочный эффект — тромбоцитопения, кровотечение, вызванное недостаточным количеством тромбоцитов.
Если какие-либо другие реакции являются серьезными и стойкими, или если вы беспокоитесь, обратитесь к врачу за дополнительной информацией.
Иммунизация и HALO
Выбор необходимых вам прививок зависит от вашего здоровья, возраста, образа жизни и рода занятий. Вместе эти факторы называются HALO.
Поговорите со своим врачом или специалистом по иммунизации, если вы считаете, что у вас или у кого-либо из ваших опекунов есть факторы здоровья, возраста, образа жизни или рода занятий, которые могут означать, что иммунизация необходима. Вы можете проверить свою вакцинацию HALO с помощью загружаемого плаката HALO.
Куда обратиться за помощью
Серологические реакции на вакцину против кори, эпидемического паротита и краснухи (MMR) у здоровых младенцев: отсутствие реакции на компоненты кори и эпидемического паротита может повлиять на решения о времени введения второй дозы MMR
Специфические IgG-антитела против кори, эпидемического паротита и краснухи были оценены у 134 здоровых младенцев, регулярно иммунизированных трехвалентной живой аттенуированной вакциной против кори, паротита и краснухи в возрасте одного года.Образцы крови собирали непосредственно перед, а также через 1, 3 и 12 месяцев после вакцинации MMR. Специфический IgG измеряли с помощью коммерческих иммуноферментных анализов. До вакцинации 98,5%, 99,2% и 98,5% протестированных младенцев были серонегативными на корь, эпидемический паротит и краснуху, соответственно. Через год после вакцинации MMR у 16,4% и 22,4% вакцинированных отсутствовали доказуемые антитела к кори и эпидемическому паротиту, в то время как ни один из них не был серонегативен по краснухе. Анализ профиля ответа выявил частоту первичной неудачи 12,1% (корь) и 8%.Первоначально ответили 6% (свинка), тогда как 4% (корь) и 13,8% (свинка) младенцев ответили на нее, но в течение одного года они стали серонегативными. Эти наблюдения показывают, что более раннее введение (в возрасте 18 месяцев) второй дозы MMR может быть более желательным, чем ревакцинация при поступлении в школу.
Les anticorps IgG spécifiques à la rougeole, les oreillons et la rubéole ont été évalués chez 134 enfants en bonne santé qui avaient été systématiquement immunisés avec un Vacin associé Rougeole-Oregeillons-évalués, évélé vélée ООН ан.Сангвины предварительных результатов получили только после введения вакцины ROR, puis à des intervalles de 1, 3 и 12 mois par la suite. Иммуноферментная доза l’IgG spécifique обеспечивает эффективный результат в коммерческих препаратах. Avant l’immunisation, les taux de séronégativité étaient de 98,5%, 99,2% и 98,5% pour la rougeole, les oreillons, et la rubéole соответственно. Un an après l’immunisation ROR, la présence d’anticorps contre la rougeole et les oreillons ne pouvait être demontrée chez 16,4% и 22,4% детских вакцин, alors qu’aucun ne s’avérait séronégatif pour la rougeole.L’analyse des profils de réaction a révélé des taux d’échec primaire de 12,1% pour la rougeole и 8,6% for les oreillons, alors que 4% (rougeole) и 13,8% (oreillons) enfants sont devenus séronégatifs durant l’année aprèsvoir manifesté une réaction initiale. Эти наблюдения предполагают предварительную вакцинацию (18 месяцев) второй дозы вакцины ROR pourrait être preférable для ревакцинации в момент входа в школу.
MMRII (вакцина против кори и краснухи, живая) дозирование, показания, взаимодействия, побочные эффекты и др.
Противопоказания
Беременность (см. Беременность и лактация)
Гиперчувствительность
- Анафилактическая реакция на неомицин в анамнезе (при крайней необходимости можно проконсультироваться с аллергологом / иммунологом, уступить место, где анафилактическую реакцию можно немедленно контролировать)
- Повышенная чувствительность к желатину или любой другой компонент
Иммуносупрессия
- Лица с дискразиями крови, лейкемией, лимфомами любого типа или злокачественными новообразованиями, поражающими костный мозг / лимфатическую систему
- Состояние первичного и приобретенного иммунодефицита, включая СПИД, клеточный иммунодефицит, гипогаммаглобулинобулин. семейный анамнез врожденного или наследственного иммунодефицита
- Лица, принимающие иммунодепрессанты; может использоваться с местными кортикостероидами или низкими дозами кортикостероидов (которые обычно используются для профилактики астмы) или у пациентов, получающих кортикостероиды в качестве заместительной терапии (например, при болезни Аддисона)
Сопутствующее заболевание
- Активный нелеченый ТБ
- Лихорадка> 101.3 ° F (38,5 ° C)
Предостережения
Осторожно при назначении вакцины MMRV лицам с церебральной травмой, индивидуальными или семейными судорогами в анамнезе или любым другим состоянием, при котором следует избегать стресса из-за лихорадки
Анамнез анафилактических или других реакций гиперчувствительности немедленного типа (например, крапивницы, отека гортани, затрудненного дыхания, гипотонии или шока) после приема яиц может быть повышен риск реакций гиперчувствительности немедленного типа после приема вакцин, содержащих следы антигена куриного эмбриона; тщательно оцените соотношение потенциального риска и пользы, прежде чем рассматривать вакцинацию
Аллергия на неомицин чаще всего проявляется как контактный дерматит, который не является противопоказанием для вакцинации
Осторожно у детей с тромбоцитопенией, у тех, кто испытал тромбоцитопению после вакцинации
Безопасность и эффективность постконтактной профилактики не установлены
Безопасность и эффективность у ВИЧ-инфицированных детей не установлены
Постмаркетинговые отчеты предполагают, что передача вакцинного вируса может происходить среди лиц с высоким риском (например, с ослабленным иммунитетом, беременные женщины без положительного анамнеза ветряной оспы или вакцинация, или новорожденные от матерей без положительного анамнеза ветряной оспы)
Содержит альбумин; Теоретический риск передачи Болезнь Крейтцфельда-Якоба
Лихорадочные припадки
- Введение вакцины MMRV (доза 1) детям в возрасте 12-23 месяцев, которые ранее не были вакцинированы против кори, эпидемического паротита, краснухи или ветряной оспы и не имели в анамнезе инфекции дикого типа связаны с более высокой частотой лихорадки и фебрильных судорог через 5-12 дней после вакцинации по сравнению с детьми, вакцинированными дозой 1 как вакцины MMR, так и вакцины против ветряной оспы, вводимых отдельно
Обзор лекарственных взаимодействий
Иммунный глобулины и трансфузия
- Иммунные глобулины (IG), вводимые совместно с MMRV, содержат антитела, которые могут препятствовать репликации вакцинного вируса и снижать ожидаемый иммунный ответ
- Отложить вакцинацию; подходящий предлагаемый интервал между переливанием крови или введением IG и вакцинацией будет варьироваться в зависимости от типа переливания или показаний для и дозы IG (например, 5 месяцев для иммуноглобулина против ветряной оспы)
- См. информацию о назначении для конкретных рекомендаций
Салицилаты
- Синдром Рея, зарегистрированный после введения салицилата во время инфекции ветряной оспы дикого типа
- Избегайте салицилатов в течение 6 недель после вакцинации
Кортикостероиды и иммунодепрессанты
- Лицам, принимающим другие дозы иммунодепрессантов иммунодепрессанты
- Может вызвать более обширную сыпь, связанную с вакциной, или диссеминированное заболевание у лиц, принимающих иммунодепрессанты (см. Противопоказания)
Использование с другими вакцинами
- По крайней мере 1 Между введением вакцины против кори (например, MMR) и дозой MMRV должен пройти месяц, а между введением 2 доз вакцины MMRV или вакцины, содержащей ветряную оспу, должно пройти не менее 3 месяцев
Лабораторные тесты
- Вакцина MMR, вводимая индивидуально, может привести к временному снижению кожной чувствительности к туберкулину
- Таким образом, если необходимо провести туберкулиновую пробу, ее следует проводить в любое время до, одновременно или по крайней мере через 4-6 недель после MMRV
MMR: что нужно знать
Зачем делать прививки?
Вакцина MMR может предотвратить корь , эпидемический паротит и краснуха .
До вакцинации эти болезни были очень распространены в США, особенно среди детей.
КОРЯ ( M ) может вызвать жар, кашель, насморк и красные слезящиеся глаза, за которыми обычно следует сыпь, покрывающая все тело. Это может привести к судорогам (часто связанным с лихорадкой), ушным инфекциям, диарее и пневмонии. В редких случаях корь может вызвать повреждение мозга или смерть.
MUMPS ( M ) может вызывать жар, головную боль, боли в мышцах, усталость, потерю аппетита, а также опухшие и болезненные слюнные железы под ушами.Это может привести к глухоте, отеку головного и / или спинного мозга, болезненному отеку яичек или яичников и, очень редко, к смерти.
RUBELLA ( R ) может вызывать жар, боль в горле, сыпь, головную боль и раздражение глаз. Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Большинство людей, вакцинированных MMR, будут защищены на всю жизнь.Вакцины и высокий уровень вакцинации сделали эти болезни гораздо менее распространенными в Соединенных Штатах.
Вакцина MMR
Детям требуется 2 дозы вакцины MMR, обычно:
Младенцы, которые будут выезжать за пределы США в возрасте от 6 до 11 месяцев , должны получить дозу вакцины MMR перед поездкой. Ребенок должен получить 2 дозы в рекомендованном возрасте для длительной защиты.
Дети старшего возраста, подростки и взрослые также нуждаются в 1 или 2 дозах вакцины MMR, если у них еще нет иммунитета к кори, эпидемическому паротиту и краснухе.Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Третья доза вакцины MMR может быть рекомендована в некоторых случаях вспышки эпидемического паротита.
Вакцина MMR может вводиться одновременно с другими вакцинами. Дети от 12 месяцев до 12 лет могут получить вакцину MMR вместе с вакциной против ветряной оспы за один прием, известный как MMRV. Ваш лечащий врач может предоставить вам дополнительную информацию.
Поговорите со своим лечащим врачом
Сообщите своему поставщику вакцины, если человек, получающий вакцину:
Имел аллергическую реакцию после предыдущей дозы вакцины MMR или MMRV или имел какую-либо тяжелая, опасная для жизни аллергия .
Есть беременна , или думает, что беременна.
Имеет ослабленная иммунная система, или У есть родитель, брат или сестра с историей наследственных или врожденных проблем с иммунной системой .
Когда-либо было состояние , которое вызывает у него или ее синяк или кровотечение .
Недавно переливали кровь или получали другие продукты крови .
Имеет туберкулез .
Получил любые другие вакцины за последние 4 недели .
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию MMR до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать прививку MMR.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
Болезненность, покраснение или сыпь в месте укола, а также сыпь по всему телу после вакцинации MMR.
После вакцинации MMR иногда возникают лихорадка или отек щек или шеи.
Более серьезные реакции случаются редко. Они могут включать судороги (часто связанные с лихорадкой), временную боль и скованность в суставах (в основном у подростков или взрослых женщин), пневмонию, отек головного и / или спинного мозга или временное низкое количество тромбоцитов, которое может вызвать необычное кровотечение. или синяк.
У людей с серьезными проблемами иммунной системы эта вакцина может вызвать инфекцию, которая может быть опасной для жизни. Людям с серьезными проблемами иммунной системы не следует делать вакцину MMR.
Иногда люди теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым другим лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS).Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетить Веб-сайт VAERS или позвоните 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских консультаций. .
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, созданная для выплаты компенсации людям, которые могли быть травмированы определенными вакцинами.Посетить Веб-сайт VICPвнешний значок на или позвоните 1-800-338-2382 , чтобы узнать о программе и о подаче иска. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.

 А вирус, циркулируя в крови беременной, попадает через плаценту к плоду. Поэтому при подозрении на инфицирование краснухой беременной женщины необходимо провести специальное исследование (кровь дважды обследуют на содержание противокраснушных антител, и, если их количество существенно увеличивается, что свидетельствует о перенесенной краснухе, на ранних сроках встает вопрос о прерывании беременности, так как велика угроза рождения ребенка с уродствами).
А вирус, циркулируя в крови беременной, попадает через плаценту к плоду. Поэтому при подозрении на инфицирование краснухой беременной женщины необходимо провести специальное исследование (кровь дважды обследуют на содержание противокраснушных антител, и, если их количество существенно увеличивается, что свидетельствует о перенесенной краснухе, на ранних сроках встает вопрос о прерывании беременности, так как велика угроза рождения ребенка с уродствами). Если беременность наступила раньше этого срока или была привита женщина, уже ожидающая ребенка, это не является показанием к прерыванию беременности.
Если беременность наступила раньше этого срока или была привита женщина, уже ожидающая ребенка, это не является показанием к прерыванию беременности.
Добавить комментарий