Маловодие при беременности — редкое явление в акушерской практике, встречается не более четырех случаев из тысячи рожениц. Симптом патологии — недостаточное количество околоплодных вод. В норме околоплодной жидкости перед родами должно быть не менее 500 мл, чтобы хватило для поддержания жизнедеятельности плода. Если количество амниотической жидкости меньше указанного, это является угрозой для роженицы и плода. Рассмотрим причины появления патологии: как ее предотвратить, как доносить и родить здорового ребенка.

Околоплодные воды
Где находятся околоплодные воды (амниотическая жидкость), какую функцию выполняют? Околоплодные воды заполняют плодный пузырь, в котором развивается ребенок. Как только оплодотворенная яйцеклетка заходит в полость матки и прикрепляется к ее стенкам, вокруг нее начинают формироваться оболочки. Они образуют замкнутое пространство, растут вместе с плодом.
Внутри плодного пузыря находится стерильная жидкость, которая обеспечивает зародыш всем необходимым. Посредством этой жидкости происходит общение организма ребенка с организмом матери. Из чего формируется амниотическая жидкость? Ее составляющей является плазма крови матери. Уже на третьей недели жизни зародыша можно увидеть околоплодные воды (на УЗИ).
Околоплодные воды самообновляются каждые 3 часа, поэтому зародыш постоянно находится в стерильных условиях.
Значение амниотической жидкости для ребенка
- Питание;
- газообмен;
- удаление продуктов жизнедеятельности плода;
- защищает от инфекции и токсинов, благодаря бактерицидному компоненту;
- поддерживает постоянную комфортную температуру.
Через околоплодные воды зародыш получается гормоны, витамины, кислород и иные полезные вещества. Посредством плодного пузыря и околоплодных вод малыш контактирует с организмом матери как автономный организм. Это объясняет тот факт, что многие дети берут не материнскую группу крови, а отцовскую. Также перед рождением ребенка именно околоплодные воды оказывают давление на шейку матки, в результате чего она начинает раскрываться.
Околоплодные воды обеспечивают ребенку комфортное существование в утробе матери.
Однако на разных сроках вынашивания малыша объем амниотической жидкости различный: это связано с потребностью в питательных веществах. Если в начале беременности объем вод составляет 500 мл, то к концу он увеличивается до 1500 мл. Перед самыми родами он снижается до 600 — 500 мл. Но если объем жидкости ниже 500 мл, то речь идет о маловодии.

Виды маловодия
- Умеренное;
- относительное;
- выраженное.
При умеренном маловодии фиксируется небольшое отклонение от нормы. Эта патология формируется на начальном этапе беременности, угрозы не представляет. Акушер берет беременную женщину под контроль: она находится под наблюдением до момента родов. Также при умеренном маловодии рекомендуется улучшить питание, устранить стресс, обеспечить стабильное эмоциональное состояние.
При выраженном маловодии полагается госпитализация и медикаментозное лечение. При данной патологии травмы плода во время родов неизбежны. Это может быть серьезная травма позвоночника и крупных суставов. Также возможна асфиксия — кислородное голодание вплоть до летального исхода. Малыш дышит через околоплодные воды, а при их недостатке может задохнуться.
Недостаток амниотической жидкости — распространенная причина рождения детей с малым весом, отсталостью в развитии. Они нежизнеспособны или маложизнеспособны, требуют усиленного внимания и находятся под наблюдением определенный период своей жизни. Также эта патология является частой причиной преждевременных родов и выкидышей на более ранних сроках.
Причины маловодия
Каковы причины маловодия при беременности? Основной причиной акушеры считают несоответствие размеров матки необходимым на определенном сроке вынашивания ребенка. Также это состояние может вызвать ограниченная подвижность плода. Однако механизм возникновения маловодия до сих пор не выяснен. Врачи сходятся во мнении, что импульсом к развитию патологии может стать:
- ожирение матери, вызванное нарушением обмена веществ;
- переношенная беременность, в результате чего защитные функции угасают;
- многоплодная беременность;
- невылеченные бактериальные инфекции;
- повышенное артериальное давление у матери во время вынашивания;
- врожденные патологии у плода;
- патологии формирования эпителия у матери;
- иные причины.
О переношенной беременности идет речь, если ребенок не рождается через 38 — 40 положенных недель. Организм сворачивает защитные функции, происходит частичная отслойка плаценты. В данном случае у женщины искусственно вызывают роды, потому что переношенная беременность может привести к гибели ребенка.
При многоплодной беременности может случиться неравномерное распределение питательных веществ, в результате чего один из двойни может пострадать от маловодия. Однако при вынашивании двойни малыш страдает незначительно. Намного хуже обстоят дела при вынашивании трех или более детей.
Недолеченные до конца бактериальные инфекции матери могут находиться не только в репродуктивных органах, но и в плаценте. Поэтому гинекологи рекомендуют пройти полный курс лечения, диагностику перед планированием беременности.
Повышенное артериальное давление — опасная ситуация во время беременности. При незначительном повышении давления ребенок не страдает. Но если давление скачет регулярно, это может завершиться снижением выработки амниотической жидкости. Высокое давление у матери негативно влияет на функционирование плаценты, что вызывает у ребенка патологические изменения разной степени тяжести. В акушерской практике известно немало случаев остановки развития плода из-за скачков давления у матери.
При врожденных патологиях развития (их определяют по УЗ-диагностике) плод абортируют. Также недостаток амниотической жидкости может появиться на фоне патологического отклонения в строении эпителия у матери.

Признаки маловодия
Как понять, что в организме матери недостаточно амниотической жидкости? Особенных признаков недостатка околоплодных вод в материнском организме не существует. Лишь при выраженном маловодии может появиться сухость во рту, слабость, тошнота. Однако тошнота бывает и при токсикозе, поэтому для выяснения клинической картины необходима профессиональная диагностика.
При выраженном маловодии живот может уменьшиться в размерах из-за сокращения размеров матки.
Косвенным симптомом патологического состояния может стать болевой синдром при шевелении крупного малыша незадолго до родов. Достаточное количество околоплодных вод смягчает активные движения ребенка, выполняя функцию амортизатора. Если появились боли при активном шевелении, нужно срочно проводить диагностику — УЗИ, врачебный осмотр.
Характерные признаки следующие:
- размер живота на 4-м месяце маленький, не соответствует норме;
- перманентные ноющие/тянущие боли внизу живота;
- слабость, упадок сил;
- сухость во рту, подташнивание;
- боль во время шевеления плода.
При выраженном маловодии схватки проходят очень болезненно, шейка матки до конца не раскрывается во время напряжения мускулов матки. Все сокращения малоэффективны и не приводят к изгнанию плода из детского места. Вскрытие плодного пузыря при недостатке амниотической жидкости приводит к извержению густой жидкости, окрашенной каловыми массами плода.
Относительное маловодие при беременности появляется лишь перед самыми родами, причиной бывает старение плаценты. Она отслаивается. Женщина должна находиться под постоянным наблюдением акушера, принимать соответствующие медикаменты.
Влияние маловодия на плод
В первом триместре недостаток околоплодной жидкости не оказывает губительное воздействие на зародыш. Обычно патологию обнаруживают при плановой диагностике УЗИ и сразу принимают меры. Причиной дефицита околоплодной жидкости может быть патология плодных оболочек. Однако это поправимо при своевременном лечении.
Начиная с 26-й недели дефицит околоплодных вод становится опасным для развития малыша. На этом сроке нельзя проводить искусственные роды, так как ребенок не выживет, а недостаток питания через плаценту останавливает развитие плода и сворачивает все функции жизнедеятельности.
Дефицит амниотической жидкости во втором триместре может привести к:
- преждевременным родам;
- тяжелым родам в срок;
- уродству плода.
Это очень опасное состояние, о котором нужно знать заранее. Регулярное посещение акушера-гинеколога исключает развитие подобной страшной патологии.

3 триместр
Маловодие при беременности в третьем триместре тоже опасно, но появляется возможность провести искусственные роды либо сделать кесарево сечение. Недоношенный ребенок выживет при соответствующем уходе, постоянном наблюдении педиатров. Дефицит околоплодной жидкости в последнем триместре часто приводит к длинным трудным родам, поэтому акушеры делают кесарево сечение.
Недостаточный объем околоплодных вод не может защитить малыша от негативных воздействий внешних факторов. Он может родиться с косолапием либо с деформированным позвоночником. Жидкость служит амортизатором, она смягчает внешнее давление. Соответственно, ее отсутствие либо дефицит не сможет защитить ребенка от механического воздействия извне.
Дефицит жидкости сковывает движения плода, лишая его активности. Он не может свободно перемещаться, менять положение тела в малом объеме жидкости. Соответственно не сможет полноценно развиваться без активных движений.
Причиной замершей беременности часто бывает недостаточный объем околоплодных вод.
Через плаценту и околоплодные воды ребенок обменивается с матерью продуктами жизнедеятельности. От матери он получает питание и кислород, обратно отдает углекислый газ и отходы обменных процессов. Если жидкости недостаточно, то процесс обмена нарушается, что самым негативным образом сказывается на развитии малыша.
Срастание с плодной оболочкой
Но самой опасной патологией является срастание плода с плодной оболочкой. Это может случиться из-за постоянного соприкосновения кожи ребенка с оболочкой. Околоплодные воды защищают от такой патологии, если их объем соответствует норме.
При маловодии ребенок часто получает родовые травмы и гематомы при прохождении по родовым путям. Бывают случаи обвития пуповиной.
Если мать страдала маловодием, фактор риска рождения ребенка с различными пороками развития — наиболее высокий. Малыш может родиться с искривленным позвоночником, с недоразвитым мозгом. Впоследствии это приведет к психическим отклонениям, инвалидности. Однако недостаток вод не является причиной врожденных аномалий внутренних органов: это влияет только на внешние патологии развития.

Влияние на здоровье женщины
Недостаток вод при беременности оказывает негативное влияние на здоровье матери, осложняет течение родов. Однако в появлении патологии часто виноваты невылеченные бактериальные инфекции самой женщины, которые проникают сквозь плацентарный слой. Минуя защитный барьер плаценты, болезнетворные микроорганизмы инфицируют плод и околоплодные воды. Бактериальные инфекции составляют 40% от всех причин развития маловодия. Инфекция проникает в плодный пузырь через цервикальную и влагалищную полость.
Разрыв оболочек плодного пузыря провоцирует «подтекание» околоплодных вод, когда они эвакуируются частями. Если женщина замечает постоянный отток прозрачной жидкости из влагалища, нужно срочно сообщить об этом акушеру-гинекологу. Преждевременное истечение вод угрожает беременности и здоровью женщины. При такой клинической картине показана немедленная госпитализация.
Маловодие при беременности негативно влияет на процесс родоразрешения, так как родовая деятельность не происходит либо выражена слабо. Это связано с отсутствием команды головного мозга, который не фиксирует доношенную беременность из-за малого размера матки. Если команды головного мозга к матке не поступают, она не сокращается. В акушерской практике у восьми рожениц из десяти наблюдается слабая родовая деятельность из-за маловодия.
Диагностика и лечение
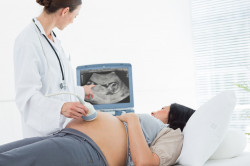
Визуально определить наличие отклонений может гинеколог при плановом осмотре пациентки. Врач измеряет объем живота, определяет размеры дна матки. При подозрении на патологию назначается УЗИ, которое поможет выявить наличие отклонений. УЗИ позволяет определить объем околоплодных вод, патологию развития плода (либо исключить патологию).
Для определения патологии проводят УЗИ и допплерографию. Это позволяет выяснить:
- объем околоплодной жидкости;
- степень развития плода;
- самочувствие плода;
- кровообращение в пуповине;
- бактериальный анализ.
После установленного диагноза проводится лечение. Если женщина страдает от ожирения, рекомендуется диета и медицинские препараты. Снижение массы тела обеспечит более качественное развитие малыша, улучшает самочувствие матери.
Цель медикаментозного лечения — восстановить активность кровотока в матке, плаценте.

Общая терапевтическая схема
- Полноценное питание женщины;
- прием витаминно-минеральных комплексов;
- медикаменты для корректировки обменных процессов в плаценте;
- препараты для борьбы с патологией, вызвавшей снижение объема вод.
Умеренно выраженное маловодие при беременности не требует госпитализации женщины, при выраженной патологии пациентка должна находиться под постоянным акушерским наблюдением. При умеренно выраженном маловодии рекомендуется ограничить физическую активность, полностью исключить физическую нагрузку, хорошо питаться, принимать назначенные препараты.
При маловодии гинеколог может назначить регулярное УЗ-обследование, каждый третий день допплерографию, дополнительное КТГ ребенка. Все рекомендации врача следует выполнять.
Искусственным образом увеличить объем околоплодных вод невозможно. Важно наладить полноценное питание через плаценту, обеспечить малыша достаточным объемом кислорода.
Если женщина не долечила бактериальную инфекцию, которая могла спровоцировать дефицит вод, ее госпитализируют на лечение. Акушеры стараются создать благоприятные условия для развития малыша в материнском организме. Но если это не удается, проводят кесарево сечение и досматривают ребенка в условиях стационара.
Женщина должна понять, что любое отклонение от нормы наносит вред малышу. Поэтому постоянный контроль за состоянием здоровья поможет избежать аномалий в развитии зародыша, родить здорового ребенка. При клинической картине с выраженным маловодием может встать вопрос об искусственных родах, если позволяют сроки беременности. Также часто проводят кесарево сечение, если женщина не в состоянии самостоятельно родить. На ранних сроках зародыш удаляют, если заметны серьезные пороки в развитии.

Профилактика
Причины маловодия при беременности легче предупредить, чем устранить. Поэтому с женщинами проводят беседы и объясняют, как избежать развития патологии. Звучит банально, но жизненно важно увеличить прогулки на свежем воздухе. Если мать дышит чистым воздухом, объем легких увеличивается. Увеличение объема легких обеспечивает большой запас кислорода для себя и для малыша. Прогулки должны быть ежедневными, желательно в экологически чистых местах — парки, скверы. Одеваться следует по сезону, чтобы не простудиться при холодной погоде. Иммунная защита у беременных снижена, поэтому нужно уделять особое внимание сезонной одежде.
Питание — тоже хорошо известная тема, но до сих пор актуальная. Питание должно быть не только сбалансированным: нужно потреблять больше витаминов. Желательно кушать только натуральные продукты без химикатов и стабилизаторов. Копчености, маринады, пряные блюда нужно полностью исключить из рациона. Допустимо кушать лишь засоленные овощи: огурцы, капуста, помидоры. Маринады крайне опасны из-за наличия уксусной кислоты и пряных компонентов.
Беременная женщина должна полностью отказаться от вредных привычек: перестать курить, перестать пить алкогольсодержащие напитки.
Беременные должны употреблять достаточное количество жидкости, чтобы ее хватало на двоих. Однако злоупотреблять этим тоже не нужно, чтобы не появились отеки. Жидкости включают в себя молоко, компоты, свежевыжатые соки, пресную воду.
К профилактическим мерам относится также информированность женщин о катастрофическом влиянии маловодия на процесс беременности, развитие и здоровье плода, родовую деятельность женщины.

Итог
Околоплодные воды играют ключевую роль в развитии ребенка, так как защищают его и обеспечивают питанием. Маловодие при беременности — опасное состояние для здоровья малыша и матери. Околоплодные воды способствуют быстрому раскрытию шейки матки во время родов, без них самостоятельное родоразрешение невозможно. Амниотическая жидкость защищает зародыш от сдавливания стенками матки, что может вызвать сильную деформацию скелета и даже вывихи конечностей. Поэтому следить за приемлемым уровнем околоплодной жидкости — важная задача для акушера и будущей матери.
Чтобы не допустить развития патологии, нужно следовать рекомендациям гинеколога, соблюдать режим дня, полноценно питаться, исключить стресс и вредные привычки. Беременная женщина должна знать, что волнения и переживания негативно сказываются на ее собственном здоровье, а также на самочувствии малыша. Профилактические мероприятия, чтение полезной литературы, здоровый образ жизни — путь к успешным родам и послеродовому периоду.
Какие гормональные препараты вы принимали для стимуляции овуляции?
Poll Options are limited because JavaScript is disabled in your browser.Гонал 33%, 3699 голосов
3699 голосов 33%
3699 голосов — 33% из всех голосов
Клостилбегит 25%, 2799 голосов
2799 голосов 25%
2799 голосов — 25% из всех голосов
Менопур 16%, 1779 голосов
1779 голосов 16%
1779 голосов — 16% из всех голосов
Пурегон 14%, 1600 голосов
1600 голосов 14%
1600 голосов — 14% из всех голосов
Прегнил 8%, 945 голосов
945 голосов 8%
945 голосов — 8% из всех голосов
Меногон 3%, 339 голосов
339 голосов 3%
339 голосов — 3% из всех голосов
Всего голосов: 11161
Голосовало: 8217
17 января, 2018
×
Вы или с вашего IP уже голосовали.
Используемые источники
- Неотложная помощь при экстремальных состояниях в акушерской практике / Э.К. Айламазян. — М.
- Патология беременности / С.М. Беккер. — М.: Медицина, 1975.
- Репродуктивные потери / Г.М. Бурдули, О.Г. Фролова. — М.: Триада-X, 1997.
- https://mama.ru/articles/mnogovodie-i-malovodie/
Околоплодные воды – жидкость, окружающая плод на протяжении всей беременности. В ее состав входят минеральные вещества, мочевина, глюкоза, белки, жиры и углеводы. Среди компонентов вод есть большое количество гормонов, иммунных факторов, бактерицидных веществ. С увеличением срока беременности воды накапливают в себе волоски и кожные чешуйки плода.
Зачем нужны околоплодные воды?
Амниотическая жидкость играет очень большую роль в поддержании жизни маленького человека. По сути это единственная среда обитания плода, выполняющая следующие задачи:
- предотвращает механическое повреждение плода
- создает благоприятное пространство, чтобы плод мог беспрепятственно двигаться
- защищает пуповину от сдавления в родах
- активно участвует в обмене веществ плода
- стимулирует развитие легких (за счет движения в них жидкости в двух направлениях)
- обладает противомикробным
и свойствами
Как образуются околоплодные воды?
Околоплодные воды сопровождают плод практически всю беременность. В первом триместре, когда органы эмбриона только формируются, часть материнской крови проникает через плодные оболочки, образуя небольшой уровень жидкости. Этот уровень можно увидеть уже на 3 неделе беременности. Есть мнение, что плазма крови малыша тоже может «просачиваться» сквозь его кожу на самых малых сроках.
Во втором триместре главным источником амниотической жидкости является непосредственно плод. Моча и жидкость, выделяемая легкими, попадает в окружающее его пространство.
Оттуда она может заглатываться плодом, а часть всасывается сразу в кровь матери. Например, при доношенной беременности легкие плода выделяют до 400 мл жидкости в день, объем мочи за сутки может достигать 1 л.
Заглатывание вод начинается с 18-20 недели беременности, к 40 неделям плод глотает до 500 мл вод в день (см. калькулятор расчета срока беременности по дням и неделям). За 3 часа околоплодные воды полностью обновляются.
От баланса двух этих процессов (образование и выведение жидкости) зависит общее количество околоплодных вод.
Что такое маловодие?
Маловодие – снижение уровня околоплодных вод до 0.3-0.5 л при доношенной беременности. Около 0,3–5,5% всех беременностей сопровождается маловодием разной степени выраженности.
Причины возникновения маловодия
Основной причиной маловодия при беременности считают нарушение работы почек плода. Но есть еще много факторов, влияющих на баланс амниотической жидкости:
- Пороки развития плода
- задние уретральные клапаны
- отстутствие или сужение уретры
- двусторонняя закупорка мочеточников и других отделов мочевого тракта
- синдром подрезанного живота
- отсутствие двух почек
- двустороняя кистозная дисплазия почек
- поликистоз почек (инфантильная форма)
- аномалии клоаки
- Хромосомные аномалии плода
- Внутриутробные инфекции
- Нарушение работы плаценты (аномалии развития плаценты, фетоплацентарная недостаточность)
- Переношенная беременность
- Антенатальная гибель плода
- Синдром «сдавленного близнеца» при многоплодной беременности
- Маловодие, вызванное назначением ингибиторов простагландин-синтетазы
- Маловодие в связи с дородовым подтеканием вод
- Беспричинное (идиопатическое) маловодие
Отсутствие обеих почек
Порок развития, чаще встречающийся у мальчиков, характеризуется полным отсутствие обеих почек и выраженным маловодием. Такое состояние является летальным, то есть плод погибает внутриутробно или сразу после рождения. Причинами патологии также считают хромосомные аномалии и воздействие неблагоприятных факторов (диабет матери, курение и прием кокаина, поражение вирусом краснухи).
При проведении УЗИ врач отмечает низкий уровень околоплодных вод, отсутствие тени почек и мочевого пузыря. Важно отметить, что если мочевой пузырь виден, то хотя бы одна почка у плода все же есть. А при односторонней агенезии (отсутствии почки) состояние плода обычно не страдает, качество жизни такого ребенка практически ничем не отличается от других детей.
Инфантильная форма поликистозной болезни почек
Заболевание наследственного характера, главным признаком которого являются огромные почки с кистозной деформацией (в виде больших полостей). Болезнь обычно обнаруживают во второй половине беременности с помощью УЗИ, дополнительным признаком служит выраженное маловодие. Прогноз заболевания довольно плохой, большинство детей не переживают первый год. При обнаружении патологии нужно пройти полное кариотипирование (определение количества и формы хромосом), так как риск повторения поликистоза почек у будущих детей составляет 1:4.
Синдром задних уретральных клапанов
Патология плодов мужского пола, при котором в мочеиспускательн
Синдром подрезанного живота (Prune-belly)
Довольно редкий врожденный порок развития ребенка, сочетающий в себе три основных признака:
- отсутствие или недоразвитие мышц передней брюшной стенки
- нарушение строения мочевой системы в виде большого мочевого пузыря
- неопущение яичек в мошонку
К этим признакам в случае тяжелой формы синдрома могут добавляться другие аномалии: расширение мочеточников, дисплазия почек и расширение почечных лоханок. Порой этот синдром сочетается с синдромом Поттера, когда у ребенка из-за закупорки мочевых путей поражаются почки, не развиваются легкие и возникает состояние маловодия.
Синдром диагностируется уже с конца второго триместра, когда при УЗИ обнаруживают огромный мочевой пузырь плода. Прогноз этой болезни неблагоприятный, особенно при развитии маловодия (в этом случае предлагают прерывание беременности). Если диагностируют легкую форму, то возможно наблюдение и оперативное внутриутробное лечение, хотя и в этом случае шансы ребенка пережить первый год очень невелики.
Аномалии клоаки
Аномалии клоаки – редкое сочетание пороков мочеполовой системы и пищеварительного тракта плода. Нарушения возникают на этапе, когда две эти системы еще объединены в одну.
При УЗИ обнаруживают жидкость и кисты в животе у ребенка, отсутствие или неправильное развитие почек, пороки 12-перстной кишки. Часто мочевой пузырь и кишечник находятся снаружи живота и не покрыты кожей. При таких патологиях на скрининге могут отметить повышенный уровень АФП.
Часто патология приводит к гибели ребенка, но современные хирургические методы делают шансы на жизнь таких малышей довольно высокими.
Общие особенности пороков развития мочевой системы плода:
- Большинство таких пороков сопровождается уменьшенным количеством околоплодных вод (из-за маленького объема выделяемой мочи)
- Выраженное маловодие у беременных или ангидрамнион (полное отсутствие вод) являются неблагоприятным прогностическим признаком. В таких случаях часто наблюдается недоразвитие легких – главная причина смерти новорожденных с подобными пороками.
- Часть пороков можно лечить хирургическим путем (шунтированием) во время беременности.
- Существует изолированное увеличение почек, не сопровождающееся маловодием, проходящее самостоятельно в течение беременности.
Хромосомные аномалии плода
Большинство хромосомных болезней протекают с многоводием или нормальным количеством вод. В некоторых случаях (если синдром связан с нарушениями в мочевой системе) может быть снижение уровня амниотические жидкости. Основную диагностическую ценность представляют скрининги первого триместра, второго триместра и другие ультразвуковые признаки хромосомных патологий.
Внутриутробные инфекции
В 30-40% случаев выраженного маловодия имеет место инфицирование плодных оболочек. При передаче инфекции от матери плоду посредником служит именно плацента и оболочки плода. Их воспалительные изменения ведут к плацентарной недостаточности, снижению уровня вод и задержке развития ребенка. Полное отсутствие вод часто наблюдается при инфицировании в 1 триместре, в результате чего образуются врожденные пороки развития плода.
Фетоплацентарная недостаточность
Недостаточное кровоснабжение плода плацентой может возникнуть по многим причинам:
- генетические нарушения плацентарного ложа
- инфекции
- гестоз
- сахарный диабет и другие хронические заболевания матери
- нарушенная работа яичников и многие другие факторы
Но результат всегда один и тот же: постепенное (а иногда и резкое) кислородное голодание плода. Самым чувствительным к гипоксии органом является мозг. Природа изобрела способ защитить его, перераспределяя кровь по сосудам плода. В итоге другие органы начинают получать меньше кислорода. К ним относятся и почки с легкими, которые напрямую отвечают за количество околоплодных вод. Поэтому при плацентарной недостаточности маловодие – нередкое явление.
Переношенная беременность
Точные причины маловодия при переношенной беременности до сих пор не ясны. Возможной причиной является неспособность материнского организма удовлетворять потребности перезревшего плода, что ведет к фетоплацентарной недостаточности и, как следствие, к маловодию.
Антенатальная гибель плода
Внутриутробная гибель ребенка почти всегда сопровождается маловодием. Во-первых, чаще всего к гибели приводит острая фетоплацентарная недостаточность. Во-вторых, сразу после гибели плода его почки и легкие перестают продуцировать околоплодную жидкость. Поэтому снижение уровня околоплодных вод может быть очень резким, а объем живота уменьшаться значительно.
Синдром «сдавленного близнеца»
При многоплодной беременности близнецами, то есть в результате оплодотворения одной яйцеклетки, впоследствии разделившейся, количество осложнений довольно велико. Одной из самых грозных и частых патологий считается синдром фетафетальной гемотрансфузии.
Почти 70% однояйцевых близнецов имеют общую плаценту, то есть являются монохориальной монозиготной двойней. Часто случается, что в толще этой плаценты образуются дополнительные сосуды, связывающие близнецов. Если при этом часть плаценты, кровоснабжающая одного ребенка (донора), начинает хуже работать, то большая часть крови переходит второму близнецу (реципиенту). В итоге реципиент начинает выделять больше мочи, у него возникает многоводие. А донор недополучает крови и кислород, начинает отставать в росте и образуется маловодие.
Без лечения такая патология приводит сначала к гибели донора от кислородного голодания, а потом и реципиента от выраженной отечности и интоксикации. Но современные методы позволяют значительно снизить смертность и заболеваемость таких близнецов:
- коагуляция дополнительных сосудов с помощью лазера
- кесарево сечение как можно быстрее после гибели плода-донора (для сохранения жизни плоду реципиенту)
- на малых сроках при гибели донора – закрытие его пуповины (чтобы продукты распада и гормоны не поступали к живому плоду)
Ятрогенное маловодие (вызванное приемом Индометацина)
Продукция мочи плодом, а значит и уровень околоплодных вод, контролируется многими гормонами и субстанциями. К таким веществам относятся простагландины, которые регулируют диаметр почечных артерий. Препараты, подавляющие синтез простагландинов, уменьшают почечный кровоток и количество выделяемой ребенком мочи, чем грозят почкам.
Индометацин – распространенное лекарство с таким эффектом, используется для снижения количества амниотической жидкости и продлении беременности. Применять его надо с особой осторожностью, так как он способен привести к почечной недостаточности плода.
Подтекание околоплодных вод
Классические роды начинаются со схваток, за которыми следует излитие околоплодных вод. Часто плодные оболочки разрываются до схваток. При доношенной беременности вслед за этим начинаются роды, и их течение мало отличается от классического варианта. Совершенно другие исходы и прогнозы возникают, если плодный пузырь разрывается до 36 недели беременности.
Причины преждевременного разрыва плодных оболочек
- несостоятельнос
ть шейки матки (истмико-цервика льная недостаточность) - инфекция плодных оболочек
- многоводие
- неправильное положение плода и узкий таз
- медицинские манипуляции (амниоцентез, кордоцентез и другие)
Если разрыв оболочек произошел снизу, то чаще происходит полное излитие вод и последующие роды. Если разрыв расположен сверху, то воды могут подтекать постепенно, практически не снижая общий уровень амниотической жидкости. Поэтому сочетание даже умеренного маловодия с подозрительными жидкими выделениями из влагалища может быть опасным для здоровья мамы и ребенка, желательно провести дополнительные исследования. С помощью тест-полосок можно выявить амниотическую жидкость во влагалище и назначить лечение. В зависимости от срока беременности, состояния плода и матери, анализов крови и мочи будет проведено продление беременности или стимуляция родов.
Идиопатическое маловодие
Маловодие, не сопровождающееся ни одной из вышеперечисленны
Симптомы маловодия
- объем живота и высота дна матки отстает от сроков беременности
- низкая двигательная активность плода
- жидкие выделения из влагалища (при разрыве плодных оболочек)
При каждом визите в женскую консультацию беременной измеряют объем живота, который косвенно может отражать количество вод. К концу доношенной беременности он достигает 90-100 см, но значение может варьировать при ожирении у женщины.
Главным способом диагностики маловодия считается определение амниотического индекса с помощью УЗИ.
Как определяют количество околоплодных вод при УЗИ?
Основной способ определить уровень околоплодных вод – проведение ультразвукового исследования. Существует несколько методик, позволяющих оценить объем амниотической жидкости с большой точностью.
- Измерение вертикального «кармана»
Если наибольший из карманов в двух плоскостях не превышает 1 см, то можно поставить диагноз маловодия.
- Определение индекса амниотической жидкости
В ходе этого методов всю полость беременной матки разделяют на 4 части с помощью двух перпендикулярных линий, проходящих через пупок. Затем в каждом квадранте измеряют максимальный диаметр объема жидкости. Суммируя полученные данные во всех квадрантах, получают индекс амниотической жидкости.
Для оценки результатов для каждого срока беременности созданы специальные центильные таблицы, по которым врачи пишут заключение. Если значение индекса меньше, чем 5 процентилей, то можно поставить диагноз маловодия. Хотя практическое значение маловодие имеет только при индексе меньше 2,5 процентиля.
Если нужно оценить уровень амниотической жидкости в первой половине беременности, то матку делят на два квадранта вертикальной линией.
| Срок беременности | Индекс амниотической жидкости, см | ||
| 5 процентилей | 50 процентилей | 95 процентилей | |
| 14 недель | 2,8 | 5,0 | 8,6 |
| 16 недель | 3,6 | 5,8 | 9,6 |
| 18 недель | 4,6 | 6,8 | 11,1 |
| 20 недель | 5,5 | 8,0 | 12,9 |
| 22 недели | 6,3 | 9,3 | 14,9 |
| 24 недели | 7,0 | 10,7 | 16,9 |
| 26 недель | 7,5 | 12,0 | 18,7 |
| 28 недель | 7,6 | 13,0 | 19,9 |
| 30 недель | 7,5 | 13,6 | 20,6 |
| 32 недели | 7,1 | 13,6 | 20,4 |
| 34 недели | 6,4 | 12,9 | 19,4 |
| 36 недель | 5,6 | 11,8 | 17,9 |
| 38 недель | 4,7 | 10,3 | 15,9 |
| 40 недель | 3,7 | 8,6 | 13,9 |
Чем опасно маловодие при беременности?
- Появление амниотических тяжей. Если количество амниотической жидкости резко снижено, то между кожей плода и амниотической оболочкой могут возникнуть сращения Они могут обвивать или перетягивать части плода, что приводит к деформации или даже ампутации конечностей.
- Нарушение родовой деятельности (из-за плодного плоского пузыря). Схватки могут быть слишком слабыми, нерегулярными.
- Сдавление пуповины в родах, вплоть до острой гипоксии и гибели плода.
- Нарушенное положение плода в матке.
Как лечить маловодие?
Главный принцип лечения маловодия во время беременности – патогенетический
Если кроме маловодия нет никаких дополнительных признаков, то лечить ничего не нужно. Требуется наблюдение за состоянием мамы и ребенка. Есть информация, что обезвоживание матери может приводить к маловодию. Некоторые беременные женщины при отеках начинают устраивать «разгрузочные» дни с ограничением выпиваемой жидкости, что делать крайне нежелательно. Адекватное количество жидкости в день необходимо для поддержания баланса в организме.
При обнаружении дополнительных признаков неблагополучия нужно лечить первичное заболевание:
- При врожденных пороках плода – оперативное лечение (при целесообразности
) или прерывание беременности. Возможна выжидательная тактика. - При хромосомных аномалиях – оценка жизнеспособности ребенка, после чего – прерывание беременности или выжидательная тактика
- При внутриутробной инфекции – противовирусное или антибактериально
е лечение (при необходимости), контроль за состоянием ребенка. До того, как лечить такие болезни, нужно провести все необходимые анализы. - При плацентарной недостаточности – лечение сосудистыми препаратами до 20 недели (Курантил), после 20 недели – выжидательная тактика. При сильной задержке развития плода — как можно раньше родоразрешить беременную (желательно после 33 недель)
- При переношенной беременности – стимуляция родов или выжидательная тактика (при нормальном состоянии плода)
- При осложнении многоплодной беременности – лечение с помощью шунтирования сосудов плаценты, откачивания лишней амниотической жидкости у плода – реципиента. При гибели плода-донора обычно стараются родоразрешить беременную как можно раньше для сохранения жизни плоду-реципиенту
. - При разрыве плодовых оболочек – стимуляция родов или выжидательная тактика. Главная задача – не допустить инфицирование плода и дать возможность легким развиться (с помощью гормонотерапии).
Как ведут роды при выраженном маловодии?
Если на УЗИ выявлено значимое маловодие, то врачи проводят раннее вскрытие околоплодного пузыря. Дело в том, что при маленьком объеме амниотической жидкости пузырь приобретает плоскую форму. В результате он не только не стимулирует родовую деятельность, но может и нарушить ее. Поэтому такой плодный пузырь лучше вскрыть.
Если маловодие крайне тяжелое, то при наличии показаний могут применить кесарево сечение.
Профилактика маловодия
Снизить риски маловодия (но не сделать их нулевыми) можно с помощью правильной подготовки к беременности и соблюдения всех рекомендаций врача:
- Принимать фолаты по 400 мкг в день
- Пройти анализы на ВИЧ, сифилис и TORCH-комплекс
- Если женщина в детстве не болела ветрянкой и краснухой – вакцинироваться от краснухи и ветрянки перед беременностью.
- Отказаться от вредных привычек
- Контролировать диабет, гипертонию и другие хронические заболевания
- Исключить прием медикаментов без консультации врача во время беременности
Маловодием при беременности считается отклонение от норм общего объема околоплодных вод в меньшую сторону. Данный диагноз встречается намного реже чем многоводье, но все же имеет место. К 14 неделе количество околоплодных вод должно достигать не менее 100 мл, а к концу второго триместра 500 мл. При данном диагнозе плод испытывает дефицит питательных веществ, которые требуются для нормального обмена веществ и играют важную роль в его развитии. Маловодие во втором триместре может привести к образованию патологий, деформации структуры скелета. Зачастую в такой ситуации жизненно важные органы не развиваются, что нередко приводит к отклонениям в развитии ребенка.
Маловодие может быть выявлено и в первом, и во втором, и в третьем триместрах беременности. Но если в начале беременности это не несет серьезной опасности для плода, а в конце срока прибегают к раннему родоразрешению, в качестве которого применяют кесарево сечение, то во втором триместре это довольно опасное состояние. Дальнейшее лечение или прерывание беременности будет зависеть от степени маловодия и имеющихся патологий у плода.
Существует умеренное и выраженное маловодие
В первом случае отклонения от нормы незначительные. При этом оно легко поддается лечению, если будет своевременно обнаружено. Для этого назначают специальные диеты, корректирующее питание. При соблюдении правильного образа жизни количество околоплодных вод возвращается в норму, что не приводит к негативным последствиям для плода. Для выраженного маловодия характерно значительное отклонение от норм, что приводит к неблагоприятному исходу. Чтобы избежать не желаемых последствий, требуется своевременная госпитализация и лечение в стационаре.
Симптомы маловодия
Маловодие во втором триместре невозможно с точностью диагностировать самостоятельно. Но некоторые признаки могут стать тревожным «звоночком».
В первую очередь к ним относятся:
— частая тошнота,
— тянущая боль внизу живота,
— повышенная болевая чувствительность при шевелении плода,
— сухость во рту,
— слабость.
Маловодие при беременности может диагностировать врач на приеме. Зачастую он руководствуется отклонениями от норм для соответствующего срока беременности при измерении объема живота, высоты дна матки. Более точные результаты покажет УЗИ. Данное обследование определит количество околоплодных норм, а также диагностирует развитие плода в соответствующих условиях.
Причины маловодия
Существует несколько причин, которые оказывают прямое воздействие на уменьшение околоплодных вод.
1. Инфекционные заболевания матери. К ним относятся ОРВИ, грипп, хронические заболевания, воспаления, инфекции половых органов.
2. Повышенное артериальное давление беременной. В данном случае нарушается функционирование капилляров и сосудов, что приводит к повреждению плодных оболочек.
3. Нарушение в работе мочевыделительной системы плода, чаще всего связанная с проблемами в функционировании почек.
4. Гипоксия плода, при котором кровоток перераспределяется, ориентируясь в первую очередь на кровоснабжение сердца, центральной нервной системы, надпочечников. Таким образом, легкие и почки испытывают дефицит, что приводит к прекращению выработки ими большего количества околоплодных вод.
5. Многоплодная беременность. Не исключается неравномерное развитие плаценты, что приводит к непостоянному и разному кровотоку каждого ребенка.
6. Также к причинам маловодия можно отнести ожирение, метаболизм, сахарный диабет.
Опасности при маловодии
Именно маловодие во втором триместре беременности (16–28 неделя) считается самым опасным и неблагоприятным диагнозом.
1. Осложнение в развитии плода. Это может быть гипотрофия (задержка внутриутробного развития), гемицефалия (недостаточное развитие головного мозга), гипоксия (кислородная недостаточность), амниотические перетяжки (срастание кожных покровов плода), деформация конечностей или мышц плода.
2. Самопроизвольное прерывание беременности (выкидыш).
3. Преждевременная родовая деятельность.
4. Сложные, затяжные роды.
5. Внутриутробная гибель плода.
Лечение при маловодии
Если поставлен диагноз выраженное маловодие, беременную госпитализируют, проводят тщательное обследование (УЗИ, кардиограмму, анализ крови и мочи). Для того, чтобы определить курс лечения, требуется правильно выявить причину маловодия. Только после этого назначаются соответствующие методы для ее устранения. При этом весь курс проходит под строгим контролем специалистов и необходимых обследований, в т. ч. УЗИ и допплерографии. Также очень важно перейти на правильное питание, прием витаминов для улучшения кровоснабжения плаценты, ограничение двигательной активности и физической нагрузки, постельный режим. Самое главное, даже при умеренном маловодии, не прибегать к самолечению.
Согласно статистике, около 4% всех беременных женщин на УЗИ слышат диагноз «маловодие». Будущая мама начинает беспокоиться, как отразится на ребенке недостаток околоплодной жидкости. И это вполне нормальная реакция. Ведь маловодие при беременности может быть последствием серьезных нарушений как у ребенка, так и у матери. Что делать в такой ситуации? По каким причинам возникает такое состояние и какие оно имеет последствия?
Назначение околоплодных вод
Воды, или амниотическая жидкость, окружают ребенка всю беременность. Они находятся в плодном пузыре – своеобразном «мешочке», в котором плод формируется и развивается. К концу беременности количество вод составляет 800-1500 мл. Они постоянно обновляются – приблизительно один раз в 3 дня.
С каждым последующим месяцем количество околоплодных вод растет. Поначалу малыш легко двигается. Однако в последнем триместре, несмотря на увеличение количества амниотической жидкости, ему становится тесно.
Околоплодные воды играют важную роль:
- Помогают создать нужную для плода среду обитания.
- Содержат питательные вещества и витамины.
- Предотвращают сращение кожи ребенка и плодного пузыря.
- Защищают от травм.
- Позволяют двигаться. Движение очень важно для развития плода.
- Предохраняют пуповину и плаценту от повреждений в результате движений ребенка.
- Если в плодном пузыре достаточное количество околоплодной жидкости, малыш к моменту родов принимает нужное положение.
- Благодаря водам маме легче перенести двигательную активность плода.
- Воды помогают открыться шейке матки в период родов.
Почему вод бывает мало?
Маловодие – это уменьшение количества околоплодной жидкости. Обычно такой диагноз ставят на последних неделях беременности в том случае, если количество вод уменьшается до 500 мл. В классическом варианте маловодие – это отклонение от нормы перед самыми родами. Однако такое явление встречается и на 20, и на 30, и на 33 и даже на 35 неделе. По каким причинам развивается такое состояние?
Факторы, вызывающие маловодие при беременности, делятся на 5 групп.
Врожденные пороки развития плода
- Неправильное формирование и развитие клапанов уретры.
- Полное отсутствие уретры или ее сужение.
- Слишком узкие мочеточники.
- Полное отсутствие мышц передней стенки живота и сбои в работе мочевыделительной системы.
- Отсутствие почек.
- Поликистоз (образование кист в обеих почках).
Патологии плода
- Заражение плода цитомегаловирусом, хламидиозом и т.д.
- Замедленное развитие.
- Синдром Дауна и другие хромосомные расстройства.
Хронические заболевания матери
- Болезни сердца и сосудов, например, гипертония или венозная недостаточность.
- Гестоз (токсикоз второго-третьего триместра).
- Пиелонефрит, почечная недостаточность и другие заболевания почек.
- Волчанка, артрит, ревматизм и прочие заболевания из группы коллагеновых.
- Избыточный вес.
- Сахарный диабет.
- Обезвоживание.
- Курение.
Проблемы с плацентой
- Недостаточность.
- Инфаркты плаценты.
- Неправильное развитие, к примеру, некроз амниона или атрофия.
Другие факторы
- Срок более 42 недель беременности.
- Травмы околоплодного пузыря.
- Вытекание вод.
- Гибель плода внутри утробы.
- Длительное применение препаратов, которые позволяют сохранить беременность и отсрочить роды.
Получается, что большинство причин маловодия можно предупредить. Невозможно исправить только врожденные пороки развития.
Однако их можно выявить на УЗИ, которые проводятся на сроках 12, 20 и 35-36 недель.
Сейчас самыми частыми причинами маловодия у беременных считаются гестоз, гипертония, сахарный диабет, простуда или ОРВИ, TORCH-инфекции (токсоплазмоз, краснуха и т.д.), хроническое кислородное голодание плода.
TORCH-инфекции, помимо маловодия, вызывают пороки развития ребенка. Чтобы избежать проблем, сдать анализы на эти инфекции нужно еще до зачатия.
Если маловодие вызвано ОРВИ или обычной простудой, причин для беспокойства нет. Количество вод восстановится в течение месяца.
Классификация
По длительности маловодие при беременности может быть острым и хроническим:
- Острое возникает спонтанно и называется доброкачественным. Такое маловодие обычно связано с внешними обстоятельствами, например, с простудными заболеваниями.
- Во втором случае маловодие развивается скрыто, и его причины сложно устранить. Женщина должна пройти тщательное обследование для назначения терапии. Хроническое маловодие само по себе не пройдет – оно может прогрессировать.
По времени развития маловодие бывает ранним или поздним:
- Раннее маловодие считается самым опасным. Обычно оно появляется на сроке от 16 до 20 недель. В этот период ребенок развивается наиболее активно. Поэтому стоит пройти детальное обследование и незамедлительно начать лечение.
- Позднее маловодие появляется в основном в третьем триместре. Может быть следствием отклонений в развитии плода.
По травмам плодных оболочек маловодие бывает первичным и вторичным:
- Первичное может появиться в нетронутых плодных оболочках.
- Вторичное появляется тогда, когда плодные оболочки повреждены, а воды подтекают.
Как проявляется?
Заметить маловодие самостоятельно очень сложно на любом сроке, будь то 20, 33 или 35 неделя беременности. Чтобы женщина что-то заподозрила, вод должно быть критически мало. При умеренном маловодии будущая мама не испытывает никаких симптомов.
Если же маловодие выраженное, малышу становится тесно в матке, а каждое его шевеление отдается болью в теле беременной.
Гинеколог может подозревать маловодие в том случае, если размеры матки не соответствуют сроку беременности или части тела ребенка легко прощупываются. При малейших подозрениях беременную женщину обязательно отправят на УЗИ, где специалист определит индекс амниотической жидкости (измеряется в миллиметрах).
В чем опасность?
Всегда ли маловодие отрицательно сказывается на ребенке и матери? Какими могут быть последствия этого состояния? Однозначно дать ответ на эти вопросы сложно – все зависит от срока и причин.
Если недостаток околоплодных вод случился в середине беременности, в срок от 17 до 27 недель, ребенка со всех сторон сдавливают стенки матки. Ему не остается места для движения и роста.
Вследствие этого могут появиться некоторые отклонения в его развитии:
- косолапость,
- вывихи бедер,
- деформация черепа.
Если вовремя обратиться к врачу, эти дефекты можно устранить.
Какими могут быть последствия, если маловодие настигло на поздних сроках, от 35 недель и до момента родов? Роды будут сопряжены с некоторыми трудностями. При маловодии околоплодный пузырь становится плоским и никак не способствует открытию шейки матки. Вследствие этого процесс родов затягивается. В большинстве случаев врачи решают сделать кесарево сечение.
У женщин, страдавших маловодием, риск появления кровотечений в послеродовом периоде намного выше.
Самый опасный период
Критическим периодом считается срок 30-33 недели. Маловодие на 30-33 неделе отмечается чаще, чем на других сроках, и является последствием кислородного голодания плода. В этом состоянии вся кровь собирается в головном мозге и сердце. Легкие и почки голодают. Нарушается процесс выработки околоплодных вод, за который эти органы и отвечают.
На сроке 30-33 недели индекс амниотической жидкости колеблется от 74 до 274 мм.
Врачи называют данный период критичным: маловодие может привести к тяжелым последствиям и даже спровоцировать смерть ребенка.
Как это лечится
Ведение беременности и родов, а также возможная терапия зависят от того, в каком триместре возникло маловодие и насколько оно выражено. Самым рискованным является второй триместр. В случае опасности врачи пытаются продлить беременность на максимально возможный срок, чтобы малыш успел развиться и стать жизнеспособным. Этот процесс называется пролонгированием.
Если маловодие обнаружено в третьем триместре, продлевать беременность будет сложно. При отсутствии нарушений в развитии ребенка показано проведение родов на сроке 37-38 недель.
Чтобы облегчить состояние беременной, врачи устраняют причину, вызвавшую маловодие. Также они назначают препараты для улучшения кровотока в плаценте. Важно постоянно наблюдать за состоянием малыша с помощью УЗИ, КТГ (кардиотокографии) и допплерометрии.
Если состояние плода резко ухудшается по данным КТГ, проводится операция кесарево сечение.
Обратная ситуация
Иногда у женщины развивается состояние, полностью противоположное маловодию – умеренное многоводие при беременности. Это повышенный уровень амниотической жидкости.
Как и при маловодии, причинами возникновения многоводия являются хронические заболевания и проблемы в развитии плода. Также это состояние может быть следствием резус-конфликта, беременности двойней, тройней и т.д.
Даже умеренное многоводие при беременности может серьезно осложнить роды и послеродовое восстановление. Кроме того, оно очень опасно для ребенка.
Итак, маловодие и многоводие при беременности возникают по причине заболеваний материнского организма или нарушений в развитии плода. Неважно, какой срок беременности: 20, 33, 35 или 40 недель, чтобы избежать тяжелых последствий, нужно выполнять все назначения врача.

Рост и развитие ребенка в большой степени зависит от околоплодных вод (или амниотической жидкости). Ведь именно они обеспечивают обмен веществ между матерью и дитем, защищают плод от механического воздействия, защищают пуповину и плаценту, способствуют раскрытию шейки матки во время родов.
Количество этой жидкости возрастает с увеличением срока. К 38 неделе она составляет до 1500 мл, и потом начинает снижаться до 600 мл. Но это касается нормально протекающей беременности. А бывает, что амниотической жидкости недостаточно (что называется маловодием) или наоборот – в избытке (многоводие). Различают умеренное маловодие и выраженное. Это возможно определить с помощью УЗИ или путем исчисления так называемого индекса амниотической жидкости. Регулярные анализы помогут выявить проблему на ранних этапах и устранить ее.
Симптомы маловодия при беременности:
- боли при шевелении ребенка;
- несоответствие размера матки сроку беременности;
- ноющие боли внизу живота;
- тошнота;
- слабость;
- сухость во рту.
Причины
Вероятность появления этой проблемы не зависит ни от возраста женщины, ни от количества родов. Почти в 50% случаях маловодие сопровождает угрозу прерывания беременности. Маловодие может быть следствием нарушения обмена веществ, заболеваний половых органов или мочеиспускательной системы, гипертонии. Возникает на фоне перенесенного вирусного или обостряющегося хронического заболевания, а также при поздних токсикозах. Часто встречается у курящих женщин (или при любой другой интоксикации организма – алкоголем, наркотиками, химическими веществами). Но в большинстве случаев маловодие развивается при перенашивании.
Чем опасно маловодие при беременности?
Поскольку при маловодии плод оказывается недостаточно защищенным от внешнего механического воздействия, то существует довольно высокая вероятность его сдавливания внутренними органами, что может привести к искривлению позвоночника, развитию косолапости и прочим нарушениям. Малыш не может свободно плавать и кувыркаться, его движения довольно скованы, а такая гиподинамия не самым лучшим образом сказывается на его физическом развитии. Дает о себе знать дефицит питательных веществ, содержащихся в амниотической жидкости.
Из-за недостаточного количества околоплодных вод ребеночек может отставать в развитии и росте, страдает мозг, наблюдается кислородное голодание, кожные покровы иссушиваются, часто развивается гипотрофия (недостаточный вес) у плода.
Почти половина всех «маловодных» беременностей заканчиваются преждевременно: из-за прерывания или ранних родов. При доношенной беременности, развивающейся в условиях дефицита амниотической жидкости, в 80% случаев наблюдается слабая родовая деятельность.
Отражается данная патология и на самочувствии будущей мамы: она испытывает боли и дискомфорт в животе.
Поэтому если ваш врач ставит вам диагноз «выраженное маловодие» и заверят в необходимости лечения, то лучше не раздумывать над этим вопросом.
Будьте здоровы и «достаточноводны»!
Специально для beremennost.net – Елена Кичак
Маловодие – это отклонение в процессе течения беременности, при котором наблюдается недостаточное для полноценного развития плода содержание плацентарной жидкости.
Значение околоплодных вод
Формирование эмбриона протекает в плодном пузыре – своеобразном «мешке», содержащем околоплодные воды. Их количество увеличивается пропорционально сроку беременности, обеспечивая потребности плода в питании. Объем околоплодных вод к концу 3-го триместра составляет от 800 до 1500 мл. Воды ежедневно обновляются, удаляя из плодного пузыря отходы жизнедеятельности эмбриона. Полный цикл смены околоплодных вод составляет около 3-х суток.
Функции околоплодных вод
Околоплодные воды выполняют различные функции:
-
благоприятной среды обитания и формирования плода;
-
защищают от травмирующих воздействий окружающей среды;
-
предупреждают сращение кожи плода с амниотическим пузырем;
-
способствуют полноценной двигательной активности плода;
-
предохраняют от повреждений плаценту и пуповину;
-
помогают занять плоду правильное внутриутробное положение;
-
опосредуют своевременное раскрытие шейки матки во время родовой деятельности.
Причины маловодия при беременности
Существует ряд причин, вызывающих данное отклонение развития беременности, в частности:
-
инфицирование амниональных оболочек – наиболее распространенная причина, приводящая к маловодию. Вирусное воздействие на плодный пузырь (перенесенные грипп, ОРВИ, ветряная оспа, корь) обусловлено способностью вирусных агентов проникать через плацентарный барьер, поражая формирующийся плод. Зачастую инфицирование происходит в результате заболеваний, передающихся половым путём;
-
гидрорея амнионального генеза. В данном случае околоплодные воды начинают подтекать до наступления родовой деятельности. Это происходит вследствие преждевременного появления разрывов на амнионе, которые возникают из-за инфицирования вирусами или старения. Процесс отличается длительностью протекания и требует от женщины соблюдения постельного режима. При выполнении рекомендации врача, уровень околоплодных вод постепенно восстанавливается, что исключает грядущие опасности для плода;
-
аномальное формирование плодных оболочек или их присутствие в большом количестве. Причиной развития такой патологии может быть неблагоприятная экологическая обстановка, генетическая предрасположенность и многие другие факторы;
-
перенашивание беременности является причиной, обуславливающей нарушение функционирования плацентарных структур в связи с их «старением» и избыточным накоплением продуктов обмена сформированного плода. При этом начинает снижаться уровень кровоснабжения и обмена веществ в плаценте, что негативно сказывается на состоянии амниональных структур. В частности, происходит снижение уровня амниональной жидкости;
-
врожденные пороки развития почек плода. В данной ситуации тенденция к маловодию отмечается на ранних сроках беременности и не связана с перечисленными внешними факторами;
-
хронические заболевания беременной: врожденные и приобретенные пороки и патологии сердечно-сосудистой, мочеполовой или нервной системы;
-
заболевание мочеполовой системы инфекционной этиологии: трихомониаз, уреаплазмоз, хламидиоз и т.д.;
-
курение;
-
значительно выраженные проявления гестоза;
-
беременность несколькими плодами;
-
наконец, идиопатическое маловодие, не имеющее явных причин патологическое состояние.
Симптомы маловодия
Существует 2 формы маловодия:
-
выраженная;
-
умеренная.
При умеренной форме маловодия клиническая симптоматика стёрта, самочувствие женщины может не отклоняться от нормы. Недостаточность количества околоплодных вод определяется в данной ситуации только посредством УЗИ.
Выраженной форме маловодия соответствует обширная клиническая симптоматика:
-
уменьшение размеров матки, выявляемое во время наружного акушерского обследования. Снижаются показатели окружности живота и высоты стояния маточного дна в сравнении с допустимыми для данного срока беременности показателями;
-
болезненное по ощущениям матери шевеление плода;
-
тянущие боли в нижней части живота;
-
снижение общего жизненного тонуса организма будущей роженицы: чувство слабости, тошноты, сухости во рту.
Лечение маловодия
В большинстве случаев умеренное снижение количества околоплодных вод (примерно до 500-700 мл) является границей нормальных показателей. В данном случае беременной достаточно нормализовать уровень физической активности, сбалансировать питание, начать принимать поливитаминные комплексы и обязательно проходить плановые гинекологические обследования.
При пограничных значениях рекомендуется сбалансировать питание, начать принимать поливитаминные комплексы.
С целью исключения прогрессирования патологии необходимо проводить дополнительные внеплановые УЗИ. При обнаружении дальнейшего уменьшения околоплодных вод или при критическом снижении показателя ниже 400 мл требуется немедленная госпитализация для проведения лечения.
Для определения наличия маловодия проводятся следующие обследования: анализы крови и мочи, кардиотокография, УЗИ.
На 38 неделе беременности количество околоплодной жидкости можно определить с большей точностью: матка, уже почти готова к родовой деятельности и способна пропускать амниоскоп. Данная процедура не повреждает плодные оболочки и безопасна для ребенка.
Причина выраженного маловодия во многом определяет тактику терапии:
-
при обнаружении амниональной гидрореи беременная должна соблюдать строгий постельный режим, принимать сбалансированные витаминные комплексы, а также препараты, уменьшающие мышечный тонус матки. В большинстве случаев женщина находится в условиях стационарного лечения вплоть до родов для предотвращения инфицирования и развития патологий плода;
-
при выявлении вирусной инфекции необходима общеукрепляющая и противовирусная терапия, восстанавливающая микроциркуляцию крови. При положительной динамике возможно завершение курса лечения в домашних условиях, но при условии обязательного систематичного контроля у врача;
-
аномалия развития плодных оболочек требует терапии, предотвращающей внутриутробное инфицирование и проводимой в отделении стационара. Беременной при данной патологии необходим постоянный диагностический контроль;
-
в случае перенашивания плода (необоснованного удлинения срока гестации) проводится амниотомия, что опосредует начало родовой деятельности.
Необходимо учитывать, что лечение маловодия – сложный процесс, включающий множество составляющих. Искусственное увеличение амниотических вод невозможно, а препараты специфической терапии отсутствуют.
При обнаружении уменьшенного количества амниотической жидкости женщина в обязательном порядке подлежит госпитализации в стационар, где проводится полный комплекс лечебных процедур, направленных на сохранение жизнеспособности плода и сохранение маточно-плацентарного кровеносного русла.
Основополагающие аспекты терапии включают в себя:
-
восстановление баланса витаминов и микроэлементов;
-
препараты, восстанавливающие функционирование плаценты;
-
препараты, улучшающие маточно-плацентарный кровоток;
-
своевременная антибиотикотерапия при обнаружении инфекций половых органов.
При проведении лечения требуется постоянный контроль количества амниотической жидкости: один раз в день проводится кардиотокография плода, через 4-5 суток проводятся доплерометрия и УЗИ.
При неэффективности проводимых лечебных мероприятий состояние плода начинает ухудшаться, усиливается тканевая гипоксия, что требует проведение досрочного родоразрешения. Учитывая высокую частоту осложнений родовой деятельности, предпочтительно проведение кесарева сечения.
С целью исключения дальнейшего прогрессирования патологии необходимо проходить дополнительные внеплановые УЗИ
Осложнения околоплодных вод
Большое количество отклонений в развитии является следствием маловодия. Данное состояние оказывает негативное воздействие на протекание беременности и родов, вызывая в ряде случаев крайне серьёзные последствия:
-
абортивная активность;
-
снижение площади свободного пространства в матке , что вызывает множественные аномалии развития: искривления позвоночного столба, косолапость врожденного генеза, вывихи бедра и деформации лицевого скелета и костей черепа;
-
задержка внутриутробного развития вследствие гипоксии плода;
-
низкая родовая активность, требующая дополнительной стимуляции;
-
высокий риск кровотечений послеродового периода.
Маловодие при беременности причины и последствия
Доброго времени суток, девочки!
Вы слышали о маловодии? Уверена, что этот термин хотя бы раз возникал в разговорах. А вот что это такое, мало кто знает и понимает. Маловодие при беременности причины и последствия этой патологии – вот о чем мы с вами сегодня поговорим.
Тема достаточно интересная и полезная, поскольку позволяет понимать, когда нужно начинать переживать, а когда можно ограничиться рекомендациями врача.
Содержание страницы
Что значит маловодие?
Изначально давайте разберемся, что такое околоплодные воды и почему их может быть мало. Весь срок беременности плод окружен плацентой и околоплодными водами. Именно им отведена роль защитников плода – они формируют и поддерживают оптимальные условия для развития младенца. Околоплодные воды по-научному называют амниотической жидкостью.
На поздних сроках ее количество достигает от 800 до 1500 мл. В жидкости содержатся все полезные вещества, без которых развитие плода невозможно. От того, насколько качественен этот состав и каков его объем зависит эффективность развития. Например, маловодие не позволяет ребенку двигаться.
Как определяется
Нужно заметить, что на ранних сроках беременности патология практически не обнаруживается. Да и просто визуально ее невозможно определить. Врач обязательно назначает УЗИ, которое показывает, присутствуют ли проблемы с количеством амниотической жидкости. Существует специальный индекс, с помощью которого гинеколог определяет наличие патологии. В таблице представлены средние нормальные показатели (50 процентиль) и возможные колебания.
| Срок беременности | Средний нормальный показатель мм | Возможные колебания мм |
|---|---|---|
| 16 недель | 121 | 73-201 |
| 17 недель | 127 | 77-211 |
| 18 недель | 133 | 80-220 |
| 19 недель | 137 | 83-225 |
| 20 недель | 141 | 86-230 |
| 21 неделя | 143 | 88-233 |
| 22 недели | 145 | 89-235 |
| 23 недели | 146 | 90-237 |
| 24 недели | 147 | 90-238 |
| 25 недель | 147 | 89-240 |
| 26 недель | 147 | 89-242 |
| 27 недель | 156 | 85-245 |
| 28 недель | 146 | 86-249 |
| 29 недель | 145 | 84-254 |
| 30 недель | 145 | 82-258 |
| 31 неделя | 144 | 79-263 |
| 32 недели | 144 | 77-269 |
| 33 недели | 143 | 74-274 |
| 34 недели | 142 | 72-278 |
| 35 недель | 140 | 70-279 |
| 36 недель | 138 | 68-279 |
| 37 недель | 135 | 66-275 |
| 38 недель | 132 | 65-269 |
| 39 недель | 127 | 64-255 |
| 40 недель | 123 | 63-240 |
| 41 неделя | 116 | 63-216 |
| 42 недели | 110 | 63-192 |
В соответствии с симптомами специалисты определяют 2 степени маловодия:
- умеренная;
- выраженная.
Первая встречается значительно чаще. Хотя само маловодие обнаруживается всего лишь у 6% беременных женщин. Умеренное маловодие после 32 недели никаким образом не угрожает состоянию ребенка, но может создать проблемы в родовой деятельности, поэтому здесь важно слушать рекомендации врача.
Может ли женщина сама определить наличие маловодия? Если она прекрасно знает свой организм и умеет к нему прислушиваться, то это не станет для нее проблемой. Так, шевеления при маловодии становятся болезненными, резкими, появляются ноющие боли в нижней части живота, тошнота и слабость. Чем опасно маловодие?
Назову лишь некоторые последствия, которые характерны при выраженной форме проблемы:
- повреждение опорно-двигательной системы, которое развивается в процессе сдавливания плода внутренними органами мамочки;
- физическое развитие замедляется в силу малого объема жидкости;
- формирование органов ребенка страдает из-за дефицита питательных веществ в амниотической жидкости.
Все это говорит о необходимости строго следовать рекомендациям акушера, а при необходимости пройти лечение в стационаре.
Классификация недуга
Я уже рассказала вам о том, что маловодие имеет 2 степени, но это далеко не вся классификация патологии. Чтобы понять, насколько серьезной может быть ситуация, давайте разберем и другие виды проблемы.

Если маловодие развивается стремительно, то есть, ранее при посещении врача у вас не было проблемы, а теперь она вдруг проявилась, то речь идет об остром маловодии. Лечить эту проблему следует устранением причины, об этом мы еще поговорим. А вот когда врач ставит диагноз хронического маловодья, то это потребует тщательного исследования состояния самой мамочки.
Другая классификация основана на сроках проявления недуга:
- раннее – проявляется на 16-20 неделе, обычно обнаруживается на УЗИ, чаще всего причиной является изменения околоплодных оболочек. Этот вариант самый проблемный для женщины, поскольку обнаруживается на раннем сроке;
- позднее – проявляется после 26 недели, причиной является патологические проявления в плоде.
Маловодие может быть первичным и вторичным. Первое возникает при нарушениях, связанных с формирование плода, развитием плаценты, хроническими заболеваниями мамочки. Второе – следствие травмы, воздействующей на оболочки.
Почему возникает?
Сразу скажу, что точные причины проявления патологии до сих пор не установлены. Вернее, их настолько много, что сразу определить, какая из них повлекла за собой маловодие, достаточно трудно.
И все же к самым распространенным относятся следующие:
- интоксикация организма беременной женщины, это может быть табакокурение и употребление алкоголя, а также обычные химические составы, что мы используем в быту;
- склонность к ожирению, нарушение метаболизма;
- наличие инфекций у женщины.
Но это далеко не весь перечень.

Причины могут заключаться в:
- многоплодной беременности;
- перенашивании ребенка;
- позднем токсикозе.
На многочисленных форумах родителей женщины делятся своими историями. Например, маловодие для одних связано с повышенным артериальным давлением, а для других – с болезнями мочеполовой системы.
При раннем обращении к врачу все проблемы можно решить. Тогда беременность завершится рождением долгожданного малыша. А это уже совсем другие хлопоты, в которых женщине потребуется Канпол молокоотсос EasyStart электрический.
Устройство прекрасно показывает себя в регулировании лактации. Оно может работать как от батареек, так и от сети, в нем заложено три скорости сцеживания, что очень удобно. Полученное молоко вы можете хранить в специальных бутылочках.
Как действовать?
Что делать в случае обнаружения проблемы? Этот вопрос первым возникает у женщин, и ответы всех врачей будут совершенно разными. Все дело в том, что никаким способом нельзя увеличить количество околоплодных вод, это может сделать только сам организм женщины.
А для этого необходимо устранить причину, которая послужила развитию недуга. И все же существуют определенные методы лечения, которые позволяют ответить на вопрос, как исправить ситуацию.

К самым распространенным относятся:
- подтекание амниотической жидкости потребует обязательного постельного режима, снижения тонуса матки. И в этом положении часто мамочка вынуждена провести всю оставшуюся беременность, обычно это третий триместр;
- при плацентарной патологии необходимо компенсировать ее функции, показано стационарное лечение с назначением специальных препаратов;
- если присутствует в организме инфекция, врач определяет ее природу и назначает лекарственные составы.
После устранения причины обязательно назначается поддерживающая терапия. Это не только медикаменты и витамины, но и физиопроцедуры, размеренный образ жизни без физических нагрузок. Что делать, чтобы избежать не только многоводия и маловодия при беременности, но и других патологий?
Советую просмотреть бесплатный мини-курс «О здоровье – простыми словами». Врач гинеколог Ирина Жгарева рассказывает доступным языком, в чем причины болезней, почему сегодня медицина не может помочь человеку оставаться здоровым.
Вы получите ответы на все свои вопросы и при этом не нужно выходить из дома. Это очень удобно. Отзывы тех, кто уже воспользовался этим предложением, говорят о том, что курс полезен как взрослым, так и подросткам, решившим вести здоровый образ жизни.
Дорогие мои читательницы блога!При любой патологии, обнаруженной у вас при беременности, важно соблюдать одно золотое правило – сохранять спокойствие. Как теперь вы знаете, маловодие, конечно, не очень приятное состояние, но вполне регулируемое. Расскажите об этом своим подругам в социальных сетях. Подписавшись на блог, вы сможете первыми получать уведомления о новых статьях. До новых тем!

С уважением, Татьяна Чудутова, мама троих замечательных детишек!
Последовательность
Во время беременности плод купается в амниотической жидкости. Недостаток амниотической жидкости — это состояние, которое называют олигогидрамниос. Амниотическая жидкость имеет решающее значение. Это помогает плоду правильно развиваться. Oligohydramnios связан со многими различными состояниями, поражающими органы плода.
Последовательность Oligohydramnios — это состояние, которое развивается во время беременности, когда возникает oligohydramnios. Последовательность Oligohydramnios, или синдром Поттера, представляет собой цепь событий, которые приводят к серьезным нарушениям развития плода.Имя относится к доктору Эдит Поттер, который впервые охарактеризовал физическое появление плодов или новорожденных, которые имеют это состояние.
Не у всех плодов развиваются аномалии из-за низкого уровня околоплодных вод. Возникновение последовательности олигогидрамниона зависит от нескольких факторов: стадии беременности и уровня околоплодных вод. Более поздние стадии беременности кажутся наиболее неприятными. Если в это время происходит последовательность олигогидрамниев, тем более серьезным может быть состояние.
Олигогидрамниос встречается примерно у 4 процентов беременностей.Не все случаи связаны с серьезным уменьшением жидкости. Согласно данным Journal of Clinical Neurology последовательность Oligohydramnios встречается примерно у 1 из 4000 новорожденных.
Амниотическая жидкость служит нескольким ключевым целям для растущего ребенка. К ним относятся:
,- ,
- , помощь в росте и развитии легких ребенка, подушка ,
- и защита ребенка, ,
- , помощь в развитии мышц и костей ребенка. ,
- , которые препятствуют сжатию пуповины, что может повлиять на кровоток и питание. ребенок
- поддерживает постоянную температуру
- смазывает части тела плода и предотвращает их слияние
Амниотическая жидкость также содержит питательные вещества, гормоны и антитела, которые помогают бороться с инфекциями.По данным March of Dimes, примерно на 36 неделе беременности у женщины в матке будет около 1 литра амниотической жидкости.
Не всегда возможно определить, что вызывает низкий уровень околоплодных вод. Одной из возможных причин является постоянное вытекание околоплодных вод, потому что околоплодные оболочки разорваны.
После 20-недельного периода развития моча ребенка в основном образует амниотическую жидкость. Почки ребенка отвечают за фильтрацию жидкости и выработку мочи.Если почки не функционируют должным образом, ребенок не может вырабатывать достаточное количество мочи. Это приведет к недостаточному количеству околоплодных вод. Цепочка событий, возникающих в результате дефектов почек (таких как порок развития или сбой), может привести к последовательности олигогидрамнионов.
Иногда генетические мутации могут влиять на развитие почек. Примеры этих отклонений могут включать:
Наличие высокого кровяного давления или диабета до того, как женщина забеременеет, также может способствовать последовательности олигогидрамнионов.
Последовательность Oligohydramnios чаще всего поражает детей мужского пола. Там, кажется, есть генетическая причина некоторых причин почечной недостаточности плода.
Семейный анамнез некоторых заболеваний почек может увеличить риск развития у женщины последовательности олигогидрамниоз во время беременности.
Некоторые симптомы плода могут возникнуть, когда амниотическая жидкость слишком низка.
Ограниченная амниотическая жидкость делает полость аммиака меньше нормальной. Это сужает плод, что мешает нормальному развитию и росту.Симптомы последовательности oligohydramnios у плода могут включать лицевые аномалии, включая:
- широкий носовой мост
- широко расставленные глаза
- низко посаженные уши
Когда последовательность oligohydramnios вызвана почечной недостаточностью плода, выделение мочи после рождения низкое или отсутствует. Ограниченная амниотическая жидкость также препятствует нормальному развитию легких. Если ребенок доживет до рождения, ему или ей будет трудно дышать.
Врач может диагностировать последовательность oligohydramnios с помощью ультразвука.Ультразвук может обнаружить низкий уровень околоплодных вод и аномальное развитие почек у плода.
Утечка амниотической жидкости — еще один возможный признак последовательности олигогидрамниона. Тем не менее, утечка не всегда происходит.
После рождения ребенка рентген легких и почек может помочь врачу проверить аномальное развитие. Это может помочь диагностировать последовательность олигогидрамниона у новорожденного.
В настоящее время не существует лекарства от последовательности олигогидрамнионов. Иногда врачи проводят амниоинфузию, которая включает в себя введение жидкости в матку.Жидкость не содержит те же гормоны и антитела, что и амниотическая жидкость матери. Но это смягчает ребенка и дает ему больше времени для развития. Этот настой может увеличить риск заражения и может быть недостаточным для развития легких.
Во многих случаях условие может вызвать выкидыш. В других случаях плод мертворожден или умирает вскоре после рождения. Если ребенок доживет до рождения, ему или ей может понадобиться реанимация.
Прогноз для последовательности oligohydramnios, как правило, очень плохой.Состояние обычно смертельное. Поскольку легкие ребенка не развиваются должным образом из-за недостатка амниотической жидкости, у ребенка часто возникают респираторные расстройства.
Эффекты, связанные с последовательностью oligohydramnios, включают:
- врожденных дефектов, таких как неправильно работающие почки
- , выкидыш или смерть плода до 20 недель беременности,
- преждевременных родов или рождение до рождения ребенка в течение 37 недель
- мертворождения где ребенок умирает в утробе матери в возрасте до 20 недель ,Это может позволить легким ребенка созреть. Уровень выживаемости чаще всего зависит от развития легких у ребенка. Младенцы могут также испытывать почечную недостаточность. Ребенок может быть в состоянии получить диализ в качестве искусственной почки и, возможно, получить пересадку почки, когда они станут старше.
К сожалению, в настоящее время нет известных профилактических мер для последовательности олигогидрамнионов.
Q:
Возможно ли, чтобы плод выжил в последовательности oligohydramnios и жил нормальной, здоровой жизнью? Если да, есть ли какие-либо осложнения со здоровьем, которые могут потребовать длительного лечения?
A:
Получение диагноза последовательности oligohydramnios подразумевает наличие некоторой степени физического порока развития.Разветвление этих пороков развития на выживание плода во многом зависит от того, сколько почек поражено. Самое главное, это зависит от того, развились ли легкие. Если у плода есть последовательность олигогидрамниуса, но он имеет достаточное развитие легких и функцию почек, он может пережить роды, получить диализ и, в конечном итоге, получить пересадку почки. В противном случае прогноз, к сожалению, неблагоприятный. Пожалуйста, не стесняйтесь обращаться к сайту potterssyndrome.org для получения более подробной информации по мере необходимости.
Michael Charles, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.Олигогидрамниос | Седарс-Синай
Не то, что вы ищете?Что такое олигогидрамниос?
В этом состоянии во время беременности вокруг вашего ребенка слишком мало амниотической жидкости. Это происходит только около 4% беременностей.
Вашему ребенку нужна амниотическая жидкость для роста. Эта водянистая жидкость находится внутри амниотического мешка (мембраны). Его иногда называют сумкой с водой. Ваш ребенок остается в этой жидкости на протяжении всей беременности.Это помогает смягчить и защитить вашего ребенка. Амниотическая жидкость также способствует росту легких, почек и желудочно-кишечного тракта (ЖКТ) вашего ребенка.
Жидкость вырабатывается легкими и почками вашего ребенка. Ваш ребенок глотает жидкость и выдает ее в виде мочи. Отходы удаляются через вашу плаценту.
Беременные женщины обычно имеют от половины до 1 кварта (от 500 мл до 1000 мл) амниотической жидкости. Слишком много или слишком мало амниотической жидкости может вызвать проблемы. Эти проблемы могут повлиять на развитие вашего ребенка.Они также могут вызвать осложнения беременности. Или количество околоплодных вод может быть признаком другой проблемы.
Что вызывает олигогидрамниос?
Это условие может возникнуть по нескольким причинам. Это может быть связано с недостаточным количеством жидкости. Или это может быть вызвано проблемами, которые снижают количество жидкости. Олигогидрамниос может быть вызван следующими причинами:
- Твоя вода ломается, прежде чем ты начинаешь рожать
- Плохой рост плода
- Ваша беременность проходит после вашей даты родов
- Врожденные дефекты (могут быть проблемы с почками и мочевыводящими путями)
- Вы беременны одинаковыми близнецами, у которых общая плацента (так называемый синдром переливания от двух до двух)
Каковы симптомы олигогидрамнионов?
Симптомы могут возникать немного по-разному в каждой беременности.Они могут включать в себя:
- Утечка амниотической жидкости, которая может быть вызвана разрывом мешка.
- Недостаточно амниотической жидкости на ультразвуке
- Матка меньше, чем ожидалось, насколько далеко вы находитесь во время беременности
Симптомы этой проблемы со здоровьем могут быть похожи на симптомы других состояний. Обратитесь к врачу для диагностики.
Как диагностируется олигогидрамни?
Ваш врач осмотрит вашу историю болезни.Он или она также даст вам экзамен. Поставщик может определить это состояние на УЗИ во время беременности. Он или она будет измерять карманы жидкости, чтобы проверить количество.
УЗИ может показать, насколько хорошо растет ваш ребенок. Он также может показать структуру почек и мочевыводящих путей вашего ребенка, а также показать мочу в мочевом пузыре вашего ребенка. Вам может понадобиться специальный тип ультразвука (допплеровское исследование), чтобы проверить кровоток через почки вашего ребенка и плаценту.
Как лечится олигогидрамниос?
Цель лечения — сохранить беременность до тех пор, пока это безопасно.Лечение может также сделать вас более комфортным.
Лечение будет зависеть от ваших симптомов, беременности и общего состояния здоровья. Это также будет зависеть от того, насколько серьезным является состояние. Лечение может включать в себя:
- Мониторинг. Внимательно следите за количеством околоплодных вод.
- Регулярный медосмотры. Ваш врач может захотеть увидеть вас больше довольно часто.
- Амниоинфузия. В этом тесте специальная жидкость вводится в амниотической мешок. Это сделано для добавления жидкости. Это может вам понадобиться, если вы находитесь в твоя вода сломалась. Вы этого не сделаете, если не будете трудиться.
- Доставка ребенок. Если проблемы слишком опасны для вас или вашего ребенка, вам может понадобиться родить ребенка рано.
Каковы возможные осложнения олигогидрамнионов?
Вашему ребенку нужна амниотическая жидкость для развития его легких. Слишком малое количество жидкости в течение длительного времени может привести к ненормальному или неполному развитию легких вашего ребенка. Это называется легочной гипоплазией.
Слишком мало жидкости также может удерживать ваше ребенок растет хорошо. Это условие также может оказать давление на пуповину.это может помешать вашему ребенку получать достаточное количество кислорода и питательных веществ. Слишком мало жидкости может также заставьте вашего ребенка получить его или ее первое испражнение (меконий) в его или ее легкие.
Ключевые моменты об олигогидрамниосе
- В этом состоянии во время беременности у вашего ребенка слишком мало амниотической жидкости.
- Это может быть вызвано тем, что ваша вода сломалась слишком рано.Это также может быть от беременности до истечения срока родов. Это может произойти и по другим причинам.
- Недостаток жидкости может повлиять на развитие ребенка.
- Ваш лечащий врач может обнаружить это состояние во время УЗИ во время беременности.
- Ваше лечение будет зависеть от того, как мало у вас жидкости. Это также будет зависеть от того, как это повлияет на вашу беременность.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знай причину своего визита и то, что ты хочешь случиться.
- Перед посещением запишите вопросы, ответы на которые вы хотите получить.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что говорит вам ваш поставщик.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или анализы. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему назначается новое лекарство или лечение, и как оно вам поможет.Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не принимаете лекарства, не проходите тест или процедуру.
- Если у вас назначена последующая встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Можно ли повысить уровни?
Чрево матери не только питает, но и защищает ребенка в течение девяти месяцев. Амниотическая жидкость является одним из наиболее важных защитных экранов, поскольку она не дает ребенку чувствовать какое-либо давление и смягчает их.
Но что произойдет, если мать страдает олигогидрамниями или низким уровнем амниотической жидкости? В то время как состояние вызывает беспокойство, MomJunction поможет вам обеспечить безопасность и защиту вашего ребенка. Читайте дальше, чтобы узнать больше о состоянии, причинах и мерах профилактики олигогидрамнионов.
Что такое олигогидрамниос и как его идентифицировать?
Oligohydramnios — это состояние, при котором уровень амниотической жидкости ниже нормы. Хотя вы можете не знать, что у вас низкий уровень амниотического вещества, врач может заметить это во время периодического сканирования беременности.
Ваш акушер-гинеколог использует ультразвуковые волны для оценки объема околоплодных вод. Двумя наиболее часто используемыми измерениями являются измерения индекса околоплодных вод (AFI) и измерения одного глубокого кармана (SDP) (1).
Матка делится на четыре квадранта, и жидкость измеряется в каждом квадранте.Затем добавляются измерения для проверки общего количества жидкости в матке. AFI оценивает жидкость в сантиметрах, при этом менее 5 см — меньше жидкости, а более 25 см — избыток.
Симптомы, связанные с Oligohydromnios:
- Утечка жидкости может быть причиной oligohydromnios
- Уровни жидкости менее 5 см (или 5-го процентиля) на ультразвуке
- Отсутствие карманов жидкости на глубине 2-3 см
По данным March of Dimes, примерно у 4% беременных женщин в последнем триместре диагностируется низкий уровень амниотической жидкости (2).Итак, что вызывает это условие?
Вернуться к началу
[Читайте: Признаки утечки амниотической жидкости во время беременности ]
Что вызывает недостаток амниотической жидкости?
В большинстве случаев врачи не знают точную причину олигогидрамнионов. Тем не менее, предполагаемые причины включают в себя:
1. Утечка или разрыв мембран:
Небольшой разрыв в амниотической мембране в любой момент беременности приводит к утечке жидкости. Это особенно распространено, когда вы рядом с доставкой.Это условие может также увеличить риск заражения как у мамы, так и у ребенка, поскольку оно дает возможность бактериям проникать через разрывную мембрану. Только в крайне редких случаях слеза заживает сама по себе (3).
2. Проблемы с плацентой:
В определенных условиях, когда плацента не обеспечивает достаточное количество крови и питательных веществ (плацентарная недостаточность), таких как субцентриальная гематома, материнский диабет, гипертония и т. Д., У вас может развиться олигогидрамниоз. В этом случае плацента не может вывести мочу и отходы, вырабатываемые ребенком.
Если врач диагностирует проблему в вашей плаценте, будет контролироваться ваше здоровье и здоровье вашего ребенка, и вам придется регулярно проходить сканирование для проверки уровня амниотической жидкости (4).
3. Материнские осложнения:
Определенные состояния, такие как обезвоживание матери, преэклампсия, диабет, волчанка и хроническая гипоксия, могут влиять на уровень околоплодных вод (5).
4. Перенос двойняшек или кратных:
У вас высокий риск низкого уровня жидкости, если вы носите более одного плода (6).
5. Аномалии развития плода:
Если у вас диагностирован низкий уровень амниотической жидкости в первом или втором триместре, это означает, что у вашего ребенка могут быть проблемы с почками или мочевыделительной системой. Если ни один из них не развит должным образом, ваш ребенок не сможет вырабатывать достаточное количество мочи для поддержания уровня амниотической жидкости (7).
6. Некоторые лекарства:
Некоторые лекарства, такие как ибупрофен и ингибиторы АПФ от высокого кровяного давления, влияют на уровень амниотической жидкости, вызывая их падение.Если вы беременны, врач не будет назначать эти препараты, так как они могут вызвать олигогидрамниос. Перед приемом лекарств обязательно проконсультируйтесь с врачом (8).
[Чтение: Ибупрофен во время беременности ]
7. Дата, к которой наступила беременность:
В случае, если ваша беременность превышает вашу дату родов на две недели или более, уровень амниотической жидкости снижается до половины. Около 12 из 100 беременностей сталкиваются с этими осложнениями (9).
Поскольку низкие уровни амниотической жидкости обнаруживаются только при ультразвуковом сканировании, вы должны регулярно проходить осмотры.Олигогидрамниос сопряжён с сопутствующими рисками.
Вернуться к началу
Каковы риски низкого уровня амниотической жидкости?
Факторы риска околоплодных вод зависят от:
Низкое содержание околоплодных вод влияет на ребенка по-разному и на разных стадиях.
Итак, во время первой половины беременности олигогидрамнионы могут вызывать такие осложнения, как (10):
- Сжатие органов плода, приводящее к врожденным дефектам
- Выкидыш — когда плод умирает в течение 20 недель беременности
- Мертворождение — когда ребенок умирает через 20 недель после зачатия
- Преждевременные роды — когда ребенок рождается до 37 недель беременности
Во время второй половины беременности олигогидрамниоз может вызвать серьезные осложнения, такие как:
- Ограничение роста плода (FGR) I
Во время родов oligohydramnios может вызывать такие осложнения, как:
- Неправильное положение, такое как положение ягодиц, трансверсальная ложь ребенка — недостаточный уровень амниотической жидкости ограничивает движения ребенка
- Ребенок начинает страдать, выпуская меконий (первое движение), который при вдыхании может привести к проблемы с питанием у ребенка
- Сжатие пуповины приводит к нарушениям сердечного ритма, накоплению углекислого газа в крови и повреждению мозга у ребенка (12).
Эти риски можно уменьшить, если постоянно контролировать уровень амниотической жидкости.
Вернуться к началу
Как диагностировать олигогидрамниос?
Доктор узнает о вашем здоровье и любых хронических проблемах. Кроме того, вам необходимо пройти некоторые диагностические тесты для проверки патологий плода. Вот некоторые из них:
1. Ультразвук:
Ультразвук — это основа для диагностики олигогидромниоза, которая может быть случайным обнаружением на обычном УЗИ или запрошена вашим акушером после клинического подозрения о снижении содержания алкоголя при клиническом обследовании.
При помощи ультразвука врач хочет узнать:
- Объем ликера путем измерения индекса околоплодных вод (AFI) или одного карманного сустава (как описано ранее)
- Любая патология у ребенка, такая как любой мочевой пузырь, мочеточник или аномалия Почки могут привести к олигогидромниозу.
- Для выявления любой плацентарной недостаточности с помощью допплера (13).
[Читайте: УЗИ во время беременности ]
AFI помогает врачу измерить объем околоплодных вод в вашей матке и является наиболее часто используемым тестом.Как правило, это включает ультразвуковое исследование, которое является безопасным и надежным методом измерения объема. Процедура помогает врачу измерить самый глубокий карман амниотической жидкости, чтобы получить окончательное значение объема.
Этот тест требует, чтобы вы лежали на спине, пока врач проводит ультразвуковой преобразователь по животу. Только опытный врач может выполнить этот тест, поскольку он сложный. Чрезмерное давление на живот может привести к низкому измерению жидкости (14).
2.Исследование стерильного зеркала:
Как упоминалось ранее, у вас может развиться олигогидрамниоз в случае разрыва мембран амниотического мешка. Ваш врач может выполнить исследование стерильного зеркала, чтобы проверить наличие утечек (15).
В зависимости от вашей ситуации, врач предлагает необходимое лечение для этой проблемы.
Вернуться к началу
[Читать: Перерыв на воду во время беременности ]
Как увеличить амниотическую жидкость во время беременности?
Лечение низкого уровня амниотической жидкости зависит от гестационного возраста.
Если вы близки к полному сроку, вам не требуется никакого лечения. В таких случаях ваш врач проверяет частоту сердечных сокращений плода, развитие легких и движения ребенка. И доставка является наиболее подходящим вариантом управления на данном этапе.
Если вы не близки к родам, то врач предлагает другие методы.
Медицинское обслуживание и менеджмент:
Если вы не полный срок, вам может потребоваться следующее лечение.
- Амниоинфузия: Включает введение раствора хлорида натрия в амниотический мешок через внутриматочный катетер.Это поддерживает идеальные уровни амниотической жидкости и снижает вероятность кесарева сечения (16)
- Везико-амниотический шунт: Если у вашего ребенка обструктивная уропатия, приводящая к низкому уровню амниотической жидкости, врач отведет мочу вашего ребенка. с помощью везино-амниотических шунтов (17) (18)
- Увлажнение организма матери: IV и пероральные жидкости увлажняют организм матери для повышения уровня амниотической жидкости. Поэтому не удивляйтесь, если ваш врач скажет вам пить много воды.Эта регидратация хорошо работает в случаях легкой степени олигогидрамниона (19)
Наряду с медикаментами, вы также можете побаловать себя несколькими советами по уходу на дому.
Вернуться к началу
Домашние средства для увеличения амниотической жидкости
Крайне важно вернуть потерянные уровни жидкости в вашем теле. Есть несколько естественных мер по увеличению околоплодных вод.
- Пейте больше воды: Ежедневно выпивайте не менее восьми-десяти стаканов воды. Это простейшая мера для улучшения уровня амниотической жидкости.По мере увеличения содержания воды в вашем организме амниотический уровень также будет расти (20).
- Есть продукты с высоким содержанием воды: — Ешьте фрукты и овощи с высокой концентрацией воды.
- Добавить фрукты, такие как арбуз (91,5%), клубника (91,0%), дыня (90,2%), грейпфрут (90,5%), карамбола (91,4%) и помидоры (94,5%)
- Овощи, в том числе огурец (96,7%), сельдерей (95,4%), зеленый перец (93,9%), салат айсберг (95.6%), редис (95,3%), цветная капуста (92,1%), морковь (90,4%), брокколи (90,7%) и шпинат (91,4%) способствуют повышению уровня воды в организме.
- При расслаблении лягте на левую сторону: Если вас попросят полностью поститься, лягте по возможности слева. Таким образом, кровь плавно течет по маточным кровеносным сосудам и позволяет крови плода течь с регулярной скоростью. Таким образом, это вызывает повышение индекса амниотической жидкости (21)
[Читать: Безопасные спальные места во время беременности ]
- Заниматься легкими упражнениями: Вы можете ежедневно выполнять упражнения без нагрузки, как они стимулируют приток крови ко всем частям тела.По мере увеличения кровообращения в области матки и плаценты также увеличивается индекс околоплодных вод в моче плода. Ходьба, легкий поход, плавание и аквааэробика — лучшие упражнения, которые вы можете взять. Но спросите своего врача, можете ли вы заниматься спортом.
Помимо повышения уровня амниотической жидкости, вы также можете предотвратить падение уровня.
Как предотвратить Oligohydramnios?
Профилактика в некоторых случаях маловероятна, но вы все равно можете снизить шансы на развитие состояния, выполнив определенные меры, как указано ниже:
- Воздержитесь от курения и употребления алкоголя.
- Поговорите со своим врачом, прежде чем принимать какие-либо лекарства — витаминные или травяные добавки. Травяные добавки (такие как экстракт одуванчика, семена сельдерея, кресс-салат и петрушка) могут обезвоживать вас.
- Поддерживать здоровую диету. Проконсультируйтесь с диетологом, чтобы составить для вас план диеты, особенно если у вас диабет.
- Придерживайтесь дородовых осмотров, чтобы ваш врач мог обнаружить проблемы или аномалии плода на раннем этапе и принять соответствующие меры.
Вернуться к началу
Низкое содержание околоплодных вод затруднит здоровый рост плода. Хотя вы не можете ничего с этим поделать, вы можете заботиться о своем здоровье, питье жидкости и следовать инструкциям, данным вашим врачом. Регулярные осмотры и предельная осторожность могут помочь вам разобраться с проблемой.
Хотите поделиться своим опытом? Дайте нам знать в разделе комментариев.
Рекомендуемые статьи:
Была ли эта информация полезной? ,Почему уровень амниотической жидкости во время беременности имеет значениеЕсть много причин, по которым у вас может быть слишком много или слишком мало амниотической жидкости во время беременности. Вот что вам нужно знать.
Во время 30 000-недельного дородового осмотра живот Али Фини был маленьким, поэтому ее акушер отправил ее на УЗИ. Она пошла в больницу на сканирование во время обеденного перерыва в тот день, когда готовила замену декретного отпуска, но не вернулась в офис.Когда ультразвуковое исследование показало, что амниотическая жидкость Фини была опасно низкой, ей быстро дали тест на отсутствие стресса, чтобы проверить на движение ребенка и частоту сердечных сокращений . Если результаты были ненормальными, ее предупредили, что ей может понадобиться экстренное кесарево сечение.
«Это был стресс, и у меня был миллион вопросов», — говорит мама Оттавы, которая в то время жила в Ванкувере. «Мне было интересно, Это то, что я сделал? Это потому, что у меня есть чашка кофе в день? ”
После проверки частота сердечных сокращений у ребенка была в порядке, и она двигалась нормально.Но Фини немедленно положили на модифицированный постельный режим и попросили выпить много воды, чтобы помочь ей накопить жидкость. С этого момента Фини говорит, что поставила перед собой цель выпивать 20 стаканов воды в день, и она отказалась от утреннего кофе. (Питье нормального количества воды в день — восемь стаканов — прекрасно во время беременности. Фини лично выбрал полностью нарезать кофе. Ограничение кофеина до 200-300 мг в день — это рекомендация во время беременности. )
СИНДРОМ HELLP: редкая, страшная болезнь беременности, о которой вы должны знать Вместо того, чтобы тратить свой третий триместр, оборачивая вещи в офисе, просматривая детское снаряжение в бутиках и идя на долгие прогулки с мужем по пляжу, Фини работала дистанционно, делала покупки в Интернете и ходила в больницу два или три раза в неделю для мониторинга.«Амниотическая жидкость обеспечивает защиту, амортизацию и приятную, теплую среду для того, чтобы ребенок мог расти и расти», — говорит Кеннет Лим, глава отделения материнского плода в женской больнице BC в Ванкувере. «Это также приблизительный показатель состояния здоровья ребенка».
Уровни амниотической жидкости оцениваются во время рутинного УЗИ. Если ваше последнее УЗИ было на отметке и 20-недельной отметке , а у вас нет запланированного другого, вы узнаете о проблеме уровня жидкости на более позднем этапе беременности, если вы или ваш врач заметите другие проблемы, и дополнительное УЗИ выполнено.(Например, если ваша шишка не соответствует показателю гестационного возраста; произошло снижение движения плода; если у вас высокое артериальное давление; или если ваш врач или акушерка подозревают, что ребенок может быть , скоропортящийся .)
Существуют различные методы измерения околоплодных вод, но Общество акушеров-гинекологов Канады (SOGC) рекомендует измерять — на ультразвуковом изображении — самый глубокий карман жидкости. Карман глубже восьми сантиметров и шире одного сантиметра означает, что у вас слишком много жидкости, известной как полигидрамнион.Карман глубиной менее двух сантиметров и шириной в один сантиметр считается слишком маленьким, или oligohydramnios. Менее 10 процентов женщин будут диагностированы при УЗИ с олигогидрамниями или полигидрамниями. Оба состояния могут вызвать осложнения или быть признаком основного состояния у ребенка или матери.
Амниотическая жидкость поступает из разных источников: плод, плацента и мать. Во втором триместре моча становится основным компонентом, когда ребенок начинает глотать жидкость, и его почки начинают работать.Амниотическая жидкость способствует развитию костей, мышц, легких и пищеварительной системы ребенка, а также предотвращает сдавливание пуповины. На 20 неделе беременности женщины имеют около 400 миллилитров жидкости. Объем удваивается до 800 миллилитров при 28 недель беременности и остается на этом уровне до 37 недель , когда он начинает снижаться. Когда рождаются дети, у них в амниотическом мешке от 400 до 500 миллилитров, то есть около двух чашек жидкости.
«Жидкость вокруг вашего ребенка в матке — это баланс между рождением и удалением», — говорит Лим.«Каждый раз, когда мы диагностируем высокий уровень жидкости или низкий уровень жидкости, возникает еще один вопрос, а именно: Почему? ”
Наиболее распространенным объяснением низкого уровня жидкости является утечка в амниотическом мешочке. Мать также может быть обезвожена или могут возникнуть проблемы с плацентой. Иногда у ребенка возникают проблемы с почками или закупорка мочевыводящих путей, или из-за врожденного дефекта у ребенка может накапливаться избыток жидкости. Диабет у ребенка или матери также может привести к многогранному течению.
Часто, нет никакой известной причины, как в случае с Фини. К 36 неделям, , она увеличила свою жидкость до нормального уровня, но ее ребенок был казённым, вероятно, потому что у нее не было достаточно воды, чтобы помочь ей войти в положение. У Фини было запланированное кесарево сечение в 38 недель , и ребенок Слоан родился здоровым и без осложнений.
«Будет много случаев, когда есть много жидкости или мало жидкости, и у ребенка все в порядке», — говорит Лим. «Мы всегда должны помнить, что это не обязательно означает, что что-то не так.Но чем хуже это становится, тем больше вероятность того, что действительно что-то не так, что нужно решать специалисту здравоохранения ».
Обычно женщины с высоким или низким уровнем жидкости будут тщательно контролироваться. В серьезных случаях амниотическая жидкость может потребоваться удалить с помощью иглы или — редко, в очень особых случаях — жидкость (обычно физиологический раствор) может быть добавлена через катетер, говорит Лим. Иногда из-за избытка жидкости тело женщины может обмануть себя, заставляя думать, что пришло время родить, что приводит к преждевременным родам.
Это был самый большой страх Стефани Сомерс. После того, как она узнала, что у нее был второй гестационный диабет со вторым ребенком, вскоре был поставлен диагноз: полигидрамнион, в 29 недель . Она была предупреждена, что некоторые из ее жидкости, возможно, придется удалить. К 37 неделям у мамы Сидни, Британская Колумбия, было , 42 недели, , и ее ребенок тоже казался, потому что у нее было так много лишней воды, чтобы качаться. «Это когда стало очень страшно», — говорит Сомерс. «Мне сказали, что если у меня сломается вода, я должен немедленно попасть в больницу.”
Врачи беспокоились по поводу выпадения пуповины, когда пуповина выходит перед ребенком, из-за положения ребенка и объема жидкости. Как только Сомерс почувствовал щекотку, она направилась в больницу и сделала кесарево сечение. «Вот это да! Это много воды », — сказал кто-то в родильной палате, когда родилась малышка Далида.
В то время как женщины с олигогидрамниями и полигидрамниями подвергаются большему риску преждевременных родов, кесаревых сечений и мертворождения, у большинства матерей есть здоровые дети.«В большинстве случаев все будет хорошо, — говорит Лим. «Редко иметь плохие результаты в отношении аномалий амниотической жидкости».
Подробнее:
,
Почему количество ударов важно во время беременности
Кофеин во время беременности: это безопасно?

Добавить комментарий