Кесарево сечение. Не надо бояться
Кесарево сечение – это роды при помощи операции. Операция проводится под наркозом: чаще – эпидуральная анестезия, иногда – общий наркоз. Кесарево сечение бывает плановым и внеплановым.
Естественные роды после кесарева сечения
Еще вчера даже одно кесарево сечение делало невозможными последующие естественные роды. Но прогресс не стоит на месте и сегодня медицина позволяет иметь столько детей, сколько вы захотите, а также рожать естественным путем, даже имея рубец на матке.
Когда можно планировать новую беременность после кесарева?
Мы научно доказали что лучше всего рожать через 2 года после кесарева сечения.
Тщательно предохраняйтесь в течение двух лет, за это время формируется полноценный рубец на матке и вы сможете родить самостоятельно.
Перед планированием следующей беременности обязательно посетите врача и пройдите все необходимые обследования и проверьте состояние шва.
Естественные роды или кесарево сечение?
В начале беременности говорить об операции еще рано. Обязательно обсудите вопрос с вашим акушером-гинекологом, так как показания к кесареву сечению могут возникнуть как на ранних так и на поздних сроках беременности, либо ситуация изменится во время протекания беременности.
Ведение беременности после кесарева сечения
Не бойтесь, кесарево никак не влияет на зачатие и на наступление беременности. Но сходить и встать на учет нужно сразу, потому что обследования будут проводиться чаще чем обычно, особенно при беременности не одним ребенком.
Когда необходимо кесарево сечение?
Показания к операции кесарева сечения можно разделить на абсолютные и относительные. К абсолютным относят состояния, когда естественные роды невозможны: предлежание или преждевременная отслойка плаценты, анатомически узкий таз, опухоли в малом тазу, тяжелый гестоз с угрозой жизни, тяжелые патологии внутренних органов, которые при родах могут привести к гибели.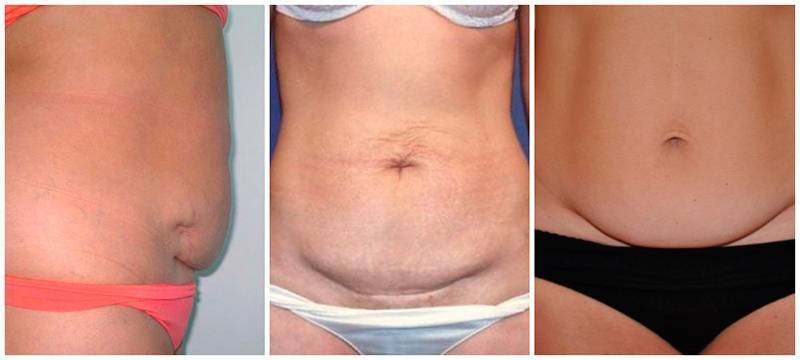
К относительным показаниям относят сложности именно в данной беременности, сопряженные с очень высоким риском естественных родов. К ним относят аномалии в родах (например, замершая родовая деятельность), неправильное предлежание, переношенность, близорукость у матери и многие другие.
Какое кесарево сечение лучше?
Кесарево сечение бывает плановым и экстренным. Понятно, что говорить о том, какое из них лучше нельзя, поэтому расскажем о плюсах того и другого кесарева.
Плюсы планового кесарева сечения
Плановая операция проводится на сроке 38 недель, к этому моменту ребенок уже полностью созрел для появления на свет. При наличии веских показаний (тяжелой формы резус-конфликта или развитии выраженной гипоксии, не поддающейся лечению) операцию могут сделать раньше.
Главный плюс планового КС – возможность провести всестороннюю подготовку к операции.
Второй плюс планового КС − возможность психологически настроиться на операцию. Так и сама операция пройдет лучше, и послеоперационный период, а малыш испытает наименьший стресс.
Так и сама операция пройдет лучше, и послеоперационный период, а малыш испытает наименьший стресс.
Плюсы экстренного кесарева сечения
Понятно, что экстренное кесарево делается в быстром темпе и по экстренным показаниям, когда под угрозой жизнь и здоровье малыша или мамы. Но даже тут есть свои плюсы. Если КС проводят во время родов, в послеоперационный период матка сокращается лучше, а шов заживает быстрее. Это связано с тем, что, пока не разыгрался форс-мажор, процесс шел естественным образом и регулировался собственными гормонами женщины. Среди них есть и окситоцин, оказывающий сокращающее действие на мышцы матки как во время, так и после родов.
Что лучше кесарево или естественные роды?
Однозначного ответа тут нет, но как показывает практика, дети, появившиеся на свет через кесарево сечение, менее подвержены родовым травмам, проблемам с развитием нервной системы, а также общим развитием с возрастом.
Поэтому настраивайтесь лишь на хорошее, доверяйте своим врачам и, легких вам родов!
Московский врач Мария Пониманская о системе родовспоможения в столице
Операция кесарева сечения перестала быть рискованным вмешательством — сегодня после нее выписывают уже на четвертый день. О том, как проходит кесарево сечение, как ухаживать за послеоперационным швом и когда можно планировать следующую беременность, рассказывает заведующая родовым отделением, врач акушер-гинеколог родильного дома филиала № 2 Городской клинической больницы им. С.П. Боткина, кандидат медицинских наук, Мария Александровна Пониманская.
Показания к кесареву сечению
Кесарево сечение — самая частая операция не только в акушерстве, но и вообще среди всех хирургических вмешательств. В развитых странах в среднем каждой четвертой женщине делают такую операцию. Показаний к кесареву сечению существует много: предлежание плаценты (плацента располагается в нижней части матки и перекрывает родовые пути), многоплодная беременность в сочетании с тазовым предлежанием первого плода, наличие двух и более рубцов на матке и т.
Снижение волнения перед операцией больше всего обеспечивается доверием к доктору. Будущей маме лучше заранее познакомиться с врачом, который будет делать кесарево сечение. Именно так стараются поступать в московских роддомах: при поступлении лечащий врач знакомится с пациенткой, объясняет ей особенности операции, рассказывает о послеоперационном периоде. Женщине нужно подготовиться морально. А все остальное сделают врачи!
Сегодня нашим врачам можно и нужно доверять. За последние годы произошли значительные изменения и в системе родовспоможения, и в системе оказания первичной медицинской помощи. Роддома оборудованы самой современной медицинской техникой, персонал вежлив и приветлив, врачи постоянно подтверждают свою квалификацию, находясь в системе непрерывного медицинского образования.
Кроме того, в Москве создана уникальная «акушерская сеть»: женские консультации, роддома и стационары объединены в единый комплекс, что обеспечивает преемственность в лечении каждой пациентки. Квалифицированная помощь в московских медицинских организациях оказывается четко, без промедлений и очередей, любой пациент может в этом убедиться.
Как делают кесарево сечение
Операция в большинстве случаев проводится под регионарной, или местной, анестезией. При этом пациентка находится в сознании, она разговаривает с врачами, видит своего ребенка, слышит его. Общая анестезия при кесаревом сечении применяется либо в случае экстренных родов, когда у врачей нет возможности ждать, либо в случае, если у пациентки есть противопоказания к регионарным методам обезболивания. Выбор анестезии проводится согласно клиническим протоколам и рекомендациям Минздрава России.
Существует несколько методик проведения кесарева сечения — в зависимости от способов вхождения в брюшную полость и разреза на матке. Наиболее часто применяется поперечный разрез брюшной стенки и кесарево сечение в нижнем сегменте матки. При таком методе сокращается время операции, пациентка теряет меньше крови, а процесс заживления будет идти быстрее — и на матке, и на коже. Шов после кесарева сечения будет более эстетичным (или практически незаметным), чем при операциях с вертикальным чревосечением, а матка быстрее заживет, рубец на матке станет более надежным или, как говорят врачи, состоятельным.
Наиболее часто применяется поперечный разрез брюшной стенки и кесарево сечение в нижнем сегменте матки. При таком методе сокращается время операции, пациентка теряет меньше крови, а процесс заживления будет идти быстрее — и на матке, и на коже. Шов после кесарева сечения будет более эстетичным (или практически незаметным), чем при операциях с вертикальным чревосечением, а матка быстрее заживет, рубец на матке станет более надежным или, как говорят врачи, состоятельным.
После таких операций возможны следующие роды естественным путем. Если однажды женщине сделали кесарево сечение — это не значит, что второй раз вновь будет операция. Если с рубцом все хорошо, то он не нарушает функцию матки, и женщина в следующий раз сможет родить самостоятельно.
Шов после кесарева сечения: как ухаживать
Сейчас женщин после кесарева сечения выписывают уже на 4-й день (после обычных родов — на 3-й). Еще на пару дней придется задержаться в роддоме тем пациенткам, которым применяли не поперечный, а вертикальный разрез (врачи называют его «нижнесрединный»), они, как правило, выписываются на 5-й день. Но это связано лишь с тем, что врачи хотят чуть дольше понаблюдать за заживлением такого разреза. Впрочем, процесс заживления в любом случае происходит довольно быстро благодаря применяющимся в настоящее время уникальным шовным материалам и отработанным навыкам врачей.
Но это связано лишь с тем, что врачи хотят чуть дольше понаблюдать за заживлением такого разреза. Впрочем, процесс заживления в любом случае происходит довольно быстро благодаря применяющимся в настоящее время уникальным шовным материалам и отработанным навыкам врачей.
Специалисты не рекомендуют дома чем-либо смазывать и протирать область шва. Единственное, что требуется от женщины, — гигиена и наблюдение за своим послеоперационным швом. Не стоит бояться водных процедур, поскольку любые раны, в том числе и швы после кесарева сечения, лучше заживают, если кожа чистая. А вот насторожить женщину должны три момента:
- покраснение в области шва,
- если болит шов после кесарева сечения,
- гнойные и какие-либо другие выделения из шва.
В этих случаях пациентка должна обратиться к врачу — в женскую консультацию или стационар, в котором она рожала: в течение 42 дней так называемого послеродового периода женщина имеет право обратиться в роддом в любое время и по любому вопросу, который ее беспокоит. Ее осмотрят, проведут ультразвуковое исследование, возьмут необходимые анализы, и врач даст все рекомендации.
Ее осмотрят, проведут ультразвуковое исследование, возьмут необходимые анализы, и врач даст все рекомендации.
Планирование беременности после кесарева сечения
Через 42 дня (шесть недель) женщина может полностью забыть о том, что у нее была операция, и начать жить активной жизнью — разрешаются физические нагрузки и интимные отношения. За это время происходит инволюция матки — переход ее в послеродовую норму. Однако после кесарева сечения врачи советуют использовать средства контрацепции в течение двух лет. Спустя два года можно будет планировать беременность и при этом рассчитывать на самостоятельные роды.
Беременность будет вестись так же, как у любой женщины, но врачи будут бдительно контролировать толщину миометрия — стенки матки в области рубца, чтобы не допустить его разрыва. Когда у женщины есть рубец на матке, она входит в группу риска, поэтому, скорее всего, она будет госпитализирована в стационар до родов, чтобы находиться под неусыпным вниманием врачей.
Когда придет молоко после кесарева сечения
Уход за новорожденными, родившимися с помощью кесарева сечения, не имеет никаких принципиальных различий, разве что мама после операции не сразу сможет приступить к уходу за младенцем, и в первые часы жизни малыша опекают врачи и медсестры детского отделения.
Процесс выработки молока запускается у женщины гормоном окситоцином, который формируется в процессе родов. Если было плановое кесарево сечение, то приход молока будет немножко отсрочен, тем не менее, оно непременно придет. Все будет точно так же, только немного позже. Обычно у женщины, которая рожала через естественные родовые пути, молоко приходит на вторые или третьи сутки, а у женщины, которая перенесла плановое кесарево сечение, — в конце третьих суток или на четвертый день.
Ссылка на публикацию: http://www.7ya.ru/article/Kak-delayut-kesarevo-sechenie-i-kak-zazhivaet-shov/беременность после кесарево сечения
Вторая беременность после кесарева сечения всегда сопряжена с определённым риском, однако перенесённая операция вовсе не означает, что у вас совсем нет шанса родить второй раз самостоятельно.
По статистике, к кесареву сечению прибегают в 10−20% случаев всех родов в зависимости от профиля учреждения. В роддомах, ориентированных на сложные роды (в областных, например) этот процент всегда выше, потому что сложная беременность означает большую вероятность того, что женщина не сможет или ей будет нельзя рожать самой. В зависимости от той причины, из-за которой был выбран оперативный путь родоразрешения в первый раз, врач решает, возможна ли вторая беременность после кесарева сечения.
Если показаниями послужили осложнения конкретно этой беременности и родов, например, неправильное предлежание плода или наличие у вас генитального герпеса на момент родов — тогда никаких препятствий к тому, чтобы в будущем в вашей семье появился второй, третий ребенок, конечно, нет.
Считается, что самое лучшее время для зачатия второго ребёнка — это срок через 2 года после перенесённого вмешательства. Ранняя беременность после кесарева сечения опасна возможной несостоятельностью рубца на матке.
 Этим термином врачи называют неспособность рубца сопротивляться нагрузке при растяжении стенки матки, что может в итоге привести к её разрыву во время беременности или родов. Если не предохраняться и наступит беременность сразу после кесарева сечения, скорее всего, вам предложат её прервать во избежание этого осложнения, хотя известны случаи, когда женщины благополучно вынашивали второго малыша, даже если беременность наступала через месяц после кесарева. Такие случаи надо считать исключением, а не правилом, и не подвергать себя риску.
Этим термином врачи называют неспособность рубца сопротивляться нагрузке при растяжении стенки матки, что может в итоге привести к её разрыву во время беременности или родов. Если не предохраняться и наступит беременность сразу после кесарева сечения, скорее всего, вам предложат её прервать во избежание этого осложнения, хотя известны случаи, когда женщины благополучно вынашивали второго малыша, даже если беременность наступала через месяц после кесарева. Такие случаи надо считать исключением, а не правилом, и не подвергать себя риску.При сохранении берменности. Возможные осложнения беременности и родов:
- Разрыв матки по рубцу во время беременности (на позднем сроке) и во время родов. Начало этого осложнения проявляется острой болью внизу живота в области рубца.
- Истинное приращение плаценты. Осложнение связано с несостоятельностью эндометрия матки в области рубца, он здесь истончён и не может дать ворсинкам хориона необходимое для благополучного прикрепления, они прорастают в стенку матки.
 Осложнение крайне редкое, но грозное, выявляется в 3 периоде родов, после рождения ребёнка. В большинстве случаев беременность и роды после кесарева сечения протекают благополучно, заканчиваясь появлением на свет здорового, доношенного ребенка.
Осложнение крайне редкое, но грозное, выявляется в 3 периоде родов, после рождения ребёнка. В большинстве случаев беременность и роды после кесарева сечения протекают благополучно, заканчиваясь появлением на свет здорового, доношенного ребенка.
Рубец на матке после кесарева сечения
Лазерное лечение и омоложение влагалища ПодробнееЕще раз о гормонах или список обязательных покупок на неделю
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееВарикоцеле и нарушение сперматогенеза
ПодробнееСекреторное и обструктивное бесплодие у мужчин
ПодробнееПротоколы контролируемой овариальной стимуляции (КОС)
Подробнее Невынашивания беременности. В чем причина? Подробнее
В чем причина? ПодробнееГистероскопия и ее роль в лечении бесплодия
ПодробнееСиндром гиперстимуляции яичников: современный взгляд на проблему
ПодробнееИммунологическое бесплодие и роль антиспермальных антител в нем
ПодробнееЭКО в естественном цикле: «за» и «против»
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееЛазерное удаление рубцов и шрамов, отбеливание кожи.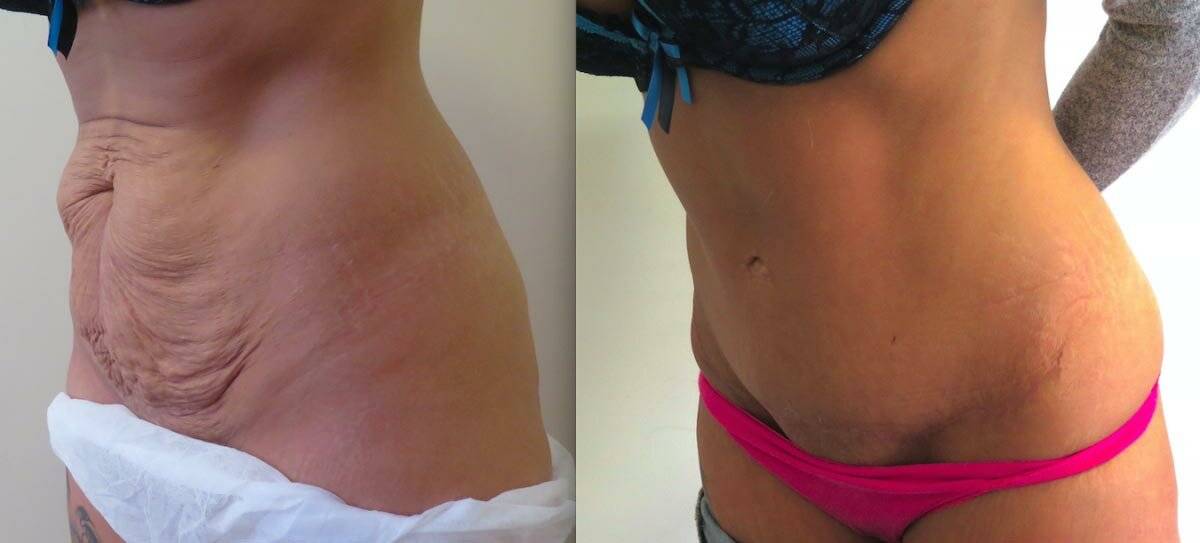
Не удаётся забеременеть. Куда бежать? С чего начать?
ПодробнееЧто надо знать будущим родителям (самые популярные вопросы)
ПодробнееЭндометриоз. Несколько важных вопросов
ПодробнееНепроходимость маточных труб, что делать дальше?
ПодробнееВирус папилломы человека.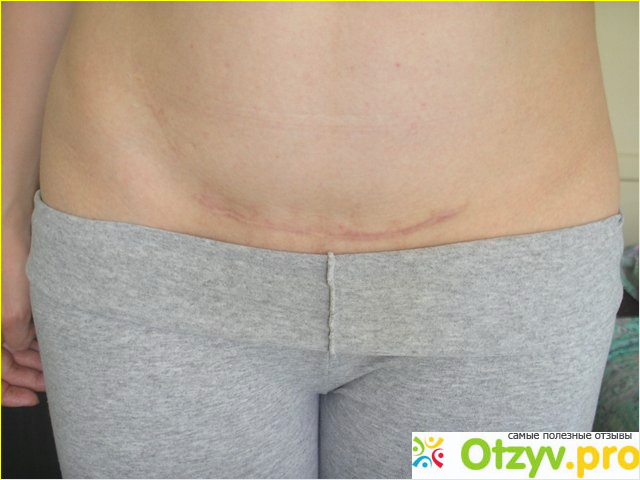 Базовая информация
Базовая информация
KAMALIYA: «Считаю Владимира Котлика крестным отцом своих детей»
ПодробнееБесплодие и рак: почему мужчинам обязательно нужно сходить к репродуктологу
ПодробнееСекс, дети, рок-н-ролл: репродуктологи о том, что может повысить шансы при ЭКО
ПодробнееПортрет женского врача: 5 признаков хорошего гинеколога
ПодробнееНикогда не говори никогда. Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Как запланировать здоровье, долголетие и родительство: практические советы от медиков на 2020-й год
ПодробнееОт вируса к раку: скрытые угрозы для женского здоровья
ПодробнееРепродуктивное здоровье девочек-подростков: что нужно знать детям и их родителям
ПодробнееЖизнь, как волшебство: как поверить в чудо, если вы — прагматик, — история врача
ПодробнееКрасивая кожа в юности — залог счастливого материнства
ПодробнееЗаряжены на успех.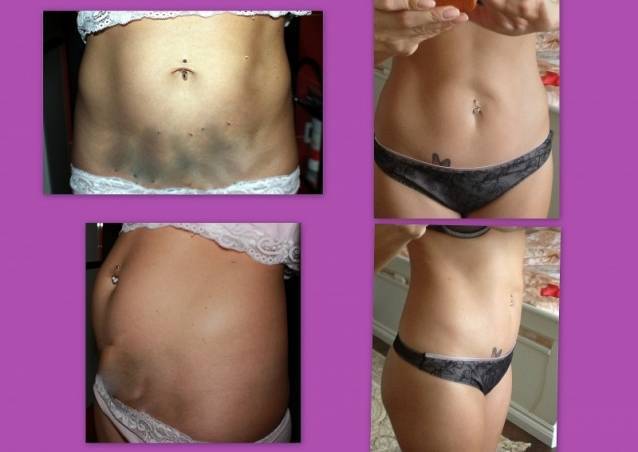 От чего зависит эффективность ВРТ
От чего зависит эффективность ВРТ
Почему не все яйцеклетки становятся эмбрионами?
ПодробнееМаксим Гапчук в «Мати та дитина» амбициозное будущее
ПодробнееНеудачное ЭКО, как пережить? Советы специалистов
ПодробнееЧто должна знать резус-отрицательная женщина?
ПодробнееЭКО: современные методы и подходы в лечении женского бесплодия
ПодробнееЛапароскопия: преимущества перед традиционной хирургией
ПодробнееОбследование матки: что нужно знать о гистероскопии
ПодробнееИскусственная внутриматочная инсеминация: суть метода, этапы и результаты
Подробнее10 причин обратиться мужчине к андрологу
ПодробнееКриотехнологии как способ планирования семьи
ПодробнееКак стать мамой: психологическая и физическая подготовка
ПодробнееПреждевременный климакс у мужчин: как распознать и чем опасен
ПодробнееЗачем ходить на профилактический осмотр к гинекологу
ПодробнееЛазерная терапия в гинекологии: без анестезии и боли
ПодробнееАмбулаторная гинекология — своевременное обращение за квалифицированной помощью
ПодробнееБеременность после 35: зачем нужны дополнительные анализы и обследование
ПодробнееПричины и профилактика женского бесплодия
ПодробнееХирургия одного дня: современный подход к лечению
ПодробнееВедение беременности: сохранить здоровье ребенка и хорошее самочувствие мамы
ПодробнееБеременность после ЭКО: о чем нужно помнить будущим родителям
ПодробнееАномалии матки их влияние на наступление и вынашивание беременности.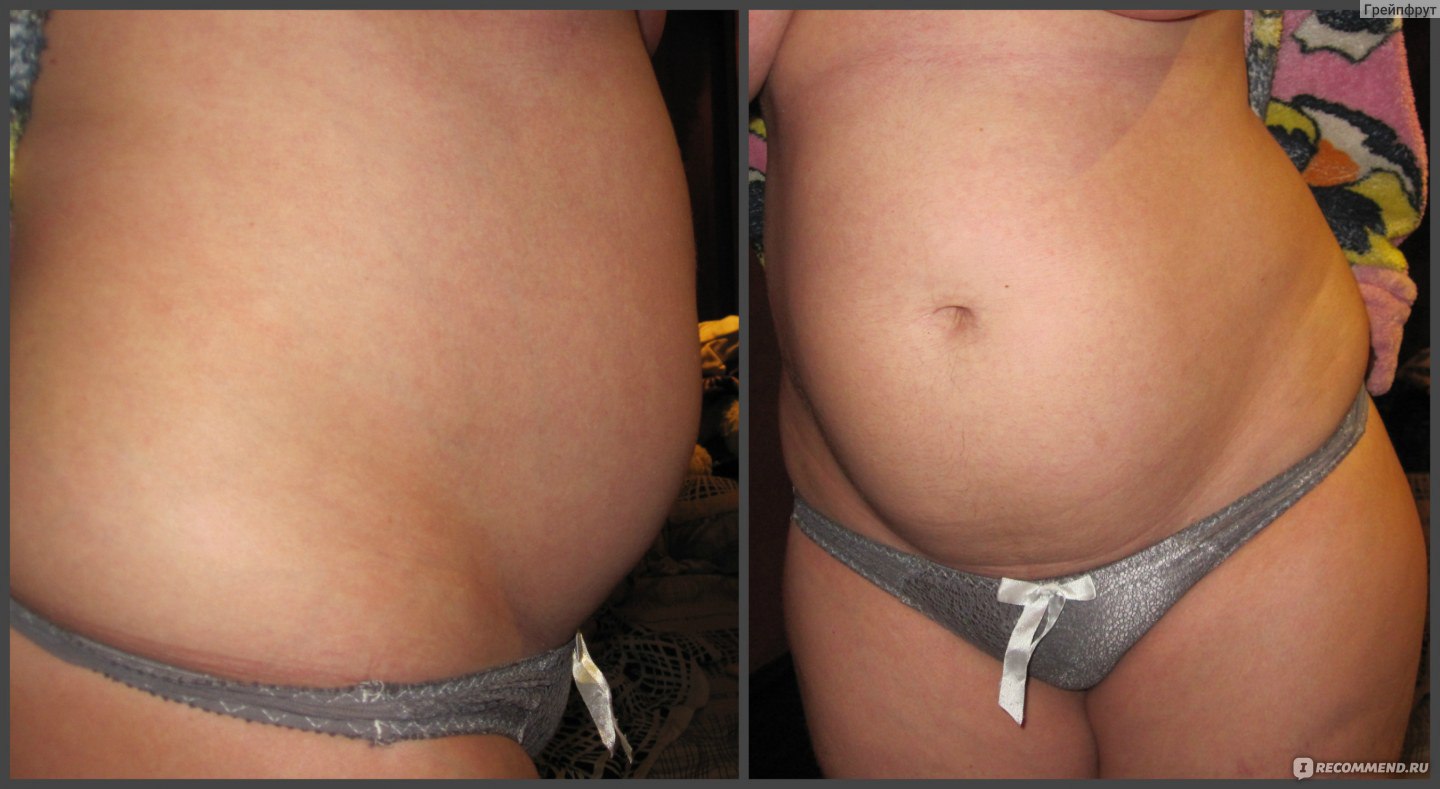
Самые распространенные ошибки при беременности
ПодробнееВарикоз и геморрой во время беременности
ПодробнееПланирование беременности (образ жизни)
ПодробнееКороновирус или COVID-19 и беременность
Прочитайте и скачайте информационный листок «Короновирус и беременность», в котором даны ответы на ключевые вопросы для женщин и их семей, столкнувшихся с короновирусной инфекцией COVID-19.
28 марта 2020: Пожалуйста, обратите внимание что информация, представленная здесь, основана на небольшом количестве беременных женщин перенесших данную инфекцию. Ежедневно появляются новые данные. Мы настоятельно советуем Вам поговорить с Вашим врачом или акушеркой, чтобы получить самую последнюю информацию.
Что такое COVID-19?
COVID-19 это инфекционное заболевание, которое вызывает короновирус. Этот вирус похож на многие другие вирусы, которые вызывают обычную простуду. Отличие заключается в том, что несмотря на то что большинство людей не почувствуют разницу в самочувствии, как если бы у них была обычная простуда, люди с другими заболеваниями, такими как болезни лёгких или сахарный диабет относятся к группе повышенного риска и могут болеть достаточно серьёзно или развить тяжелые осложнения со стороны лёгких. У людей с COVID-19 обычно наблюдается температура и кашель или затруднение дыхания. Если состояние ухудшается, то могут возникнуть серьёзные проблемы с дыханием и потребуется госпитализация в больницу или отделение интенсивной терапии.
Если состояние ухудшается, то могут возникнуть серьёзные проблемы с дыханием и потребуется госпитализация в больницу или отделение интенсивной терапии.
Как он распространяется?
Вирус COVID-19 распространяется главным образом через контакт с кем-то кто инфицирован или болеет, а также через контакт с предметами, которые инфицированные или заболевшие недавно трогали или на которые они чихнули или покашляли. Вирус может быть обнаружен в слюне и выделениях из носа при насморке. Вирус попадает в организм через контакт со слизистой рта, носа или глаз.
Как предотвратить заражение COVID-19?
Регулярно мойте руки после контакта с предметами за пределами Вашего дома, а также избегайте прикосновений к лицу руками – это является лучшими способами предотвращения заражения. Социальное дистанцирование также является хорошим способом предотвратить заражение. Находитесь на расстоянии не менее 2 метров или 6 футов от окружающих.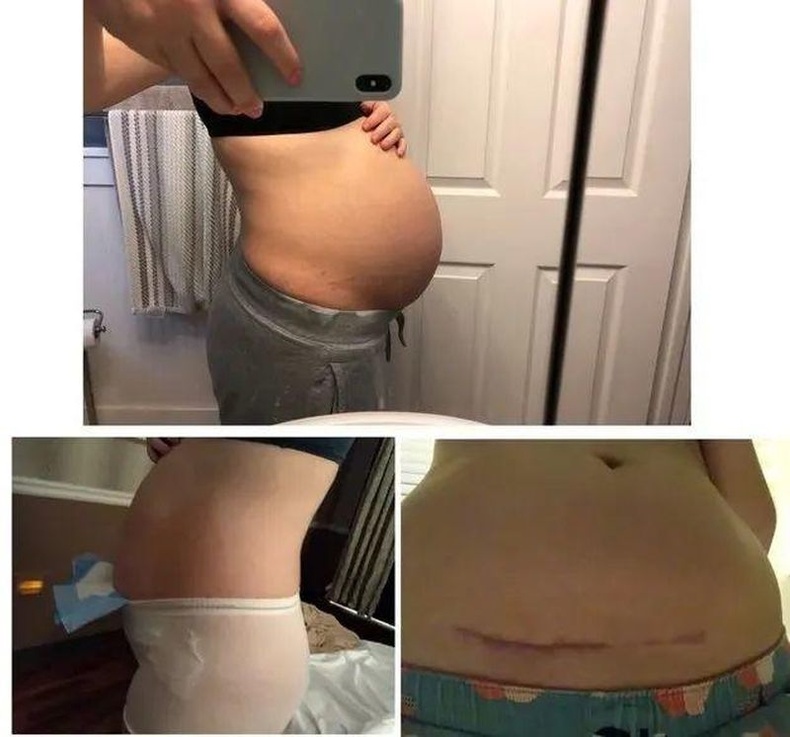 Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Должна ли я избегать посещений больницы или приемов у моего врача или акушерки?
Когда Вы беременны у Вас будет назначено много приемов у врачей или акушерок. Они важны для здоровья Вас и Вашего малыша, и могут отменяться только после обсуждения с Вашим врачом или акушеркой. Некоторые приемы могут проводиться по телефону или видео связи и Ваш доктор или акушерка решат, подходит ли это для Вас. Если во время беременности у Вас возникли осложнения, у Выс не должно быть сомнений сразу обратиться к Вашему врачу или акушерке и обсудить с ними наилучший способ позаботиться о вашем здоровье. Когда Вы посещаете поликлинику или больницу, регулярно мойте руки. Если Вы трогаете предметы, избегайте прикасаться руками к лицу и пока ожидаете приема, старайтесь находиться на расстоянии на менее 2 метров или 6 футов от других людей. Вам также следует помыть руки после ухода. Если у Вас кашель, как только Вы пришли в поликлинику или больницу оденьте маску, и срезу же сообщите об этом персоналу а лучше сообщите об этом до посещения, чтобы персонал ожидал Вас и лучше подготовился для оказания помощи. Если Вы заболели COVID-19 и у Вас назначен обычный прием к врачу, свяжитесь с Вашим доктором или акушеркой чтобы выяснить что лучше: прийти на прием или перенести его на другой день.
Вам также следует помыть руки после ухода. Если у Вас кашель, как только Вы пришли в поликлинику или больницу оденьте маску, и срезу же сообщите об этом персоналу а лучше сообщите об этом до посещения, чтобы персонал ожидал Вас и лучше подготовился для оказания помощи. Если Вы заболели COVID-19 и у Вас назначен обычный прием к врачу, свяжитесь с Вашим доктором или акушеркой чтобы выяснить что лучше: прийти на прием или перенести его на другой день.
Насколько это опасно для меня, если я заразилась COVID-19 во время беременности?
У нас не так много информации относительно беременных женщин переболевших COVID-19. Мы знаем, что лучше всего это предотвратить заболевание. Но на основании той небольшой информации что у нас есть, похоже что беременные женщины болеют COVID-19 не тяжелее чем небеременные женщины того же возраста. Женщины с другими проблемами со здоровьем в особенности страдающие заболеваниями лёгких, высоким артериальным давлением, диабетом или ВИЧ относятся к группе повышенного риска, когда заболевание протекает тяжелее. Если это Ваш случай, и если у Вас диагностирован COVID-19, Вы должны находиться под более тщательным наблюдением по сравнению с другими беременными женщинами. Большинство здоровых беременных женщин с положительным тестом на короновирус могут болеть, оставаясь дома, но следует незамедлительно обратиться к врачу, если состояние ухудшается. В случае ухудшения состояния неотложная медицинская помощь является наилучшим способом предотвратить серьёзные осложнения для матери и плода. Врачи могут предложить проведение рентгенологического исследования. Иногда это необходимо в процессе лечения пациенток в очень тяжелом состоянии. Если Вы знаете, что беременны, врачи должны принять все необходимые меры во время проведения рентгенологического исследования, чтобы обеспечить безопасность для Вас и Вашего ребёнка. Матери, находящиеся в крайне тяжелом состоянии и нуждающиеся в госпитализации, также имеют повышенный риск преждевременных родов и должны находиться под тщательным акушерским наблюдением. Ацетаминофен или парацетамол являются безопасными препаратами во время беременности, в случае если у Вас поднялась температура.
Если это Ваш случай, и если у Вас диагностирован COVID-19, Вы должны находиться под более тщательным наблюдением по сравнению с другими беременными женщинами. Большинство здоровых беременных женщин с положительным тестом на короновирус могут болеть, оставаясь дома, но следует незамедлительно обратиться к врачу, если состояние ухудшается. В случае ухудшения состояния неотложная медицинская помощь является наилучшим способом предотвратить серьёзные осложнения для матери и плода. Врачи могут предложить проведение рентгенологического исследования. Иногда это необходимо в процессе лечения пациенток в очень тяжелом состоянии. Если Вы знаете, что беременны, врачи должны принять все необходимые меры во время проведения рентгенологического исследования, чтобы обеспечить безопасность для Вас и Вашего ребёнка. Матери, находящиеся в крайне тяжелом состоянии и нуждающиеся в госпитализации, также имеют повышенный риск преждевременных родов и должны находиться под тщательным акушерским наблюдением. Ацетаминофен или парацетамол являются безопасными препаратами во время беременности, в случае если у Вас поднялась температура.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 во время беременности?
У нас не так много информации чтобы знать наверняка передается ли вирус от матери к плоду во время беременности. Пока только у трех новорожденных анализ крови показал, что они бы отреагировали на вирус во время беременности. В настоящее время не существует указаний на то, что COVID-19 увеличивает риск врожденных пороков развития, однако известно всего о нескольких случаях заражения вирусом беременных женщин в наиболее уязвимые сроки беременности, которые уже родили детей. Высокая температура в 6 недель беременности или спустя 4 недели после зачатия может увеличить риск проблем связанных с развития позвоночника и головного мозга у плода. Это напрямую не связано с COVID-19 и может произойти при повышении температуры по любой причине. Риск остаётся достаточно низким. Около 2 женщин на каждую 1000 беременных, у которых была высокая температура в ранние сроки, могут иметь ребёнка с проблемами такого рода по сравнению с 1 женщиной на 1000 беременных, у которых не было высокой температуры в этот период. Для исключения такого рода проблем рекомендуется пройти ультразвуковое исследование в сроки 18 – 22 недель беременности.
Для исключения такого рода проблем рекомендуется пройти ультразвуковое исследование в сроки 18 – 22 недель беременности.
С наибольшим риском для ребёнка связана ситуация, если Вы очень тяжело заболели и вступили в роды намного раньше предполагаемого срока или если Ваши врачи или акушерки порекомендуют роды раньше срока в связи с плохим состоянием плода в результате тяжести Вашего заболевания. Чем ближе к предполагаемому сроку Вы родите, тем ниже риск для ребёнка. Если у Вас COVID-19, и Вы рожаете, Ваш организм не сможет получить столько кислорода, сколько он получает обычно. Это в свою очередь может ослабить механизмы адаптации ребёнка в родах. Рекомендуется, всегда когда это возможно рожать в условиях стационара, где ребёнок может находиться под тщательным непрерывным наблюдением и где при необходимости может быть выполнено кесарево сечение. В настоящий момент наличие у матери COVID-19 не является показанием для кесарева сечения, за исключением, когда есть другие показания. На основании той ограниченной информации относительно ситуации, когда мать больна COVID-19 на момент родов, можно предположить, что примерно один из 20 новорожденных проявит симптомы инфекции спустя несколько дней после рождения. Очень вероятно, что они заразились во время родов. Нам лучше всего известно о трёх новорожденных, которым потребовалось лечение, и которые выздоровели от COVID-19 инфекции.
Очень вероятно, что они заразились во время родов. Нам лучше всего известно о трёх новорожденных, которым потребовалось лечение, и которые выздоровели от COVID-19 инфекции.
Некоторые исследования подобных вирусов предполагают, что инфекция похожая на COVID-19 может замедлить рост плода. Большинство экспертов рекомендуют проведение, по крайней мере, одного ультразвукового исследования через 2-4 недели после принесённой инфекции, чтобы убедиться в том, что плод растёт нормально. Также рекомендуется проведение регулярных ультразвуковых исследований в динамике, по крайней мере, каждые 4 недели на протяжении всей беременности для оценки роста плода.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 вскоре после родов?
Пока не ясно следует ли изолировать мать с COVID-19 от детей или нет. В различных регионах люди действуют по-разному в зависимости от наличия доступных средств и эпидемиологической ситуации с COVID-19 на местах. Обычно советуют оставаться с ребёнком, если Вы хорошо себя чувствуете. В некоторых обстоятельствах, возможно, потребуется изолироваться от ребёнка. Вы должны спросить врача или акушерку необходимо ли это в Вашем случае. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка или носите маску в процессе ухода за ребёнком. Когда не осуществляете непосредственно уход за ребёнком (например, когда ребёнок спит), постарайтесь оставаться на расстоянии не менее 2 метров или 6 футов от ребёнка чтобы снизить риск инфицирования ребёнка.
Обычно советуют оставаться с ребёнком, если Вы хорошо себя чувствуете. В некоторых обстоятельствах, возможно, потребуется изолироваться от ребёнка. Вы должны спросить врача или акушерку необходимо ли это в Вашем случае. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка или носите маску в процессе ухода за ребёнком. Когда не осуществляете непосредственно уход за ребёнком (например, когда ребёнок спит), постарайтесь оставаться на расстоянии не менее 2 метров или 6 футов от ребёнка чтобы снизить риск инфицирования ребёнка.
Могу ли я кормить грудью, если у меня COVID-19?
Несколько женщин инфицированных короновирусом протестировали свое грудное молоко; признаков вируса в молоке обнаружено не было. Таким образом, считается безопасным кормить грудным молоком ребёнка, даже если вы заражены COVID-19. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка и носите маску, когда кормите. Другой хорошей альтернативой может служить использование молокоотсоса или ручного сцеживания грудного молока для того чтобы кто-то здоровый затем покормил ребёнка. Если Вы используете молокоотсос или ручное сцеживание грудного молока, позаботьтесь помыть руки пред тем, как Вы это сделаете.
Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка и носите маску, когда кормите. Другой хорошей альтернативой может служить использование молокоотсоса или ручного сцеживания грудного молока для того чтобы кто-то здоровый затем покормил ребёнка. Если Вы используете молокоотсос или ручное сцеживание грудного молока, позаботьтесь помыть руки пред тем, как Вы это сделаете.
Что делать если после рождения ребёнка у кого-то в семье появились симптомы COVID-19?
Если эти люди вовлечены в процесс ухода за ребёнком, они должны быть осторожны чтобы предотвратить передачу вируса ребёнку. Следует тщательно мыть руки, прежде чем прикасаться к ребенку, избегать чихать и кашлять на ребёнка и носить маску в процессе ухода за ним.
Если у этих людей нет необходимости находиться в непосредственной близости к ребёнку, то лучше всего, если они будут постоянно находиться на расстоянии не менее 2 метров или 6 футов от ребенка.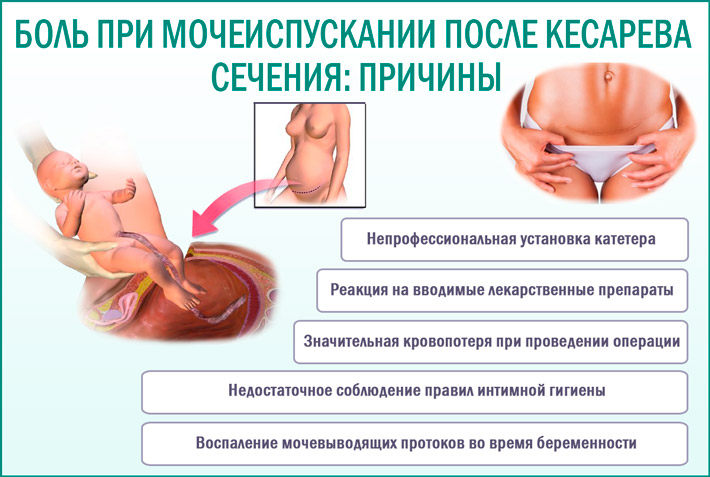 Не забывайте мыть руки, при уходе за ребёнком, даже если Вы не больны, поскольку вы могли прикасаться к предметам в доме, которые контактировали с вирусом. Вы также должны находиться на расстоянии 2 метра или 6 футов от тех, кто заболел и регулярно мыть руки для предотвращения заражения. Если Вы уже переболели COVID-19, недавние исследования, предполагают, что Вы сможете бороться с вирусом и не заболеете повторно. Но даже в этом случае, мыть руки, прежде чем прикасаться к ребёнку – это лучший способ предотвратить передачу вируса Вашему ребёнку от самих заболевших или через предметы, к которым они прикасались.
Не забывайте мыть руки, при уходе за ребёнком, даже если Вы не больны, поскольку вы могли прикасаться к предметам в доме, которые контактировали с вирусом. Вы также должны находиться на расстоянии 2 метра или 6 футов от тех, кто заболел и регулярно мыть руки для предотвращения заражения. Если Вы уже переболели COVID-19, недавние исследования, предполагают, что Вы сможете бороться с вирусом и не заболеете повторно. Но даже в этом случае, мыть руки, прежде чем прикасаться к ребёнку – это лучший способ предотвратить передачу вируса Вашему ребёнку от самих заболевших или через предметы, к которым они прикасались.
|
Вопросы, которые Вам следует задать Вашему врачу или акушерке, поскольку рекомендации могут отличаться в разных странах мира:
|
Примечание:
Данные содержащиеся [в этом документе/ на нашем веб-сайте] предоставлены только для общей информации. Они не предназначены для использования в качестве медицинской рекомендации, на которую Вам следует полагаться. Вам следует обратиться за профессиональной или специализированной медицинской консультацией относительно Вашей индивидуальной ситуации, прежде чем предпринимать или воздерживаться от каких либо действий на основании информации содержащейся [в этом документе/ на нашем веб-сайте]. Несмотря на то, что нами были предприняты все возможные усилия, чтобы обновить информацию, содержащуюся [в этом документе/ на нашем веб-сайте] мы не даем гарантий в том, что информация, содержащаяся [в этом документе/на нашем веб-сайте] является точной, полной и наиболее актуальной.
Последнее обновление 28 марта 2020 года
В Минздраве рассказали о рисках для беременных при заражении коронавирусом — Общество
МОСКВА, 24 апреля. /ТАСС/. Министерство здравоохранения РФ в новых рекомендациях рассказало о том, какие препараты нельзя назначать беременным при коронавирусной инфекции, а также о рисках как для матерей, так и для будущих детей. Может ли женщина при этом передать вирус будущему ребенку, пока неизвестно. Документ опубликован на сайте ведомства.
«Рекомбинантный интерферон бета-1b, противомалярийные препараты противопоказаны к применению во время беременности. Однако в качестве этиотропной терапии возможно назначение противовирусных препаратов с учетом их эффективности против нового коронавируса по жизненным показаниям», – говорится в документе.
Авторы рекомендаций отдельно указывают, что сейчас неизвестно, может ли женщина с подтвержденной коронавирусной инфекцией передать вирус ребенку во время беременности или родов, а также может ли вирус передаться во время кормления грудью. Согласно имеющейся сейчас статистике ребенок может заполучить коронавирус нового типа уже после рождения, в результате тесного контакта с больными.
Согласно имеющейся сейчас статистике ребенок может заполучить коронавирус нового типа уже после рождения, в результате тесного контакта с больными.
Среди известных сейчас осложнений, которые встречаются у беременных с коронавирусной инфекцией – преждевременные роды (39%), задержка роста у плода (10%) и выкидыш (2%). Также в группе из 15 беременных с COVID-19 и пневмонией чаще стали применять кесарево сечение, отметили авторы рекомендаций.
Подозревать коронавирус нужно у ребенка, мать которого была инфицирована или у нее было подозрение на заражение, а также при контакте младенца в возрасте до 28 дней с людьми с подобным диагнозом. «Диагноз инфекции COVID-19 у новорожденного считается подтвержденным, если образцы из дыхательных путей, крови или стула, протестированные с помощью флуоресцентной полимеразной цепной реакции в реальном времени, являются положительными для нуклеиновой кислоты COVID-19», – говорится в рекомендациях.
О лечении
Отмечается, что беременным с коронавирусом противопоказано лечение противомалярийными препаратами, а также рекомбинантным интерфероном бета-1b. «Однако в качестве этиотропной терапии возможно назначение противовирусных препаратов с учетом их эффективности против нового коронавируса по жизненным показаниям. В остальных случаях следует учитывать их безопасность при беременности и в период грудного вскармливания», – говорится в документе.
«Однако в качестве этиотропной терапии возможно назначение противовирусных препаратов с учетом их эффективности против нового коронавируса по жизненным показаниям. В остальных случаях следует учитывать их безопасность при беременности и в период грудного вскармливания», – говорится в документе.
При этом возможно назначение противовирусных препаратов с учетом их эффективности против коронавируса. «Назначение препаратов лопинавир+ритонавир возможно, в случае если предполагаемая польза для матери превосходит потенциальный риск для плода: 400 мг лопинавира + 100 мг ритонавира назначаются каждые 12 часов в течение 14 дней в таблетированной форме. В случае невозможности перорального приема эти препараты (400 мг лопинавира + 100 мг ритонавира) вводятся через назогастральный зонд в виде суспензии (5 мл) каждые 12 часов в течение 14 дней», — отмечается в рекомендациях.
Лечение нужно начинать как можно скорее. Противовирусные препараты беременным с тяжелым или прогрессирующим течением заболевания можно назначать и в более поздние сроки от начала заболевания.
Также в рекомендациях указано, что беременные могут получать лечение на дому при легком течении заболевания, вызванного новой коронавирусной инфекцией, под контролем участкового терапевта и акушера-гинеколога. «Показаниями к госпитализации беременных с COVID-19 во всех случаях являются среднетяжелые и тяжелые формы заболевания. При легкой форме заболевания беременные могут получать лечение в домашних условиях под контролем участкового терапевта и акушера-гинеколога женской консультации при условии, что это возможно с логистической точки зрения и что мониторинг состояния женщины может быть обеспечен без ущерба для безопасности ее семьи», — говорится в тексте.
Отмечается, что беременные с предполагаемым, вероятным или подтвержденным случаем заболевания, вызванного новой коронавирусной инфекцией, должны в первую очередь быть направлены в медицинские организации третьего уровня, оснащенные помещениями для эффективной изоляции и средствами индивидуальной защиты. «Лечение пациенток с предполагаемым или вероятным случаем заболевания COVID-19 должно проводиться в изолированной палате с одноместным размещением, а пациенток с подтвержденным случаем заболевания и в критическом состоянии необходимо размещать в изолированной палате с отрицательным давлением. Однако стоит отметить, что во многих учреждениях (отделениях) подобные помещения могут отсутствовать», — следует из текста.
Однако стоит отметить, что во многих учреждениях (отделениях) подобные помещения могут отсутствовать», — следует из текста.
Показание для прерывания беременности
Тяжелое течение заболевания, вызванного новой коронавирусной инфекцией, и отсутствие эффекта от терапии может стать показанием для прерывания беременности на ранних сроках. «При легком течении COVID-19 до 12 недель гестации (беременности) в связи с недоказанным отрицательным влиянием на плод возможно пролонгирование беременности до доношенного срока. Основным показанием для прерывания беременности в ранние сроки является тяжесть состояния беременной на фоне отсутствия эффекта от проводимой терапии», — говорится в тексте.
Из рекомендаций Минздрава также следует, что в случае отказа женщины от прерывания беременности необходимо провести определенные анализы для выявления хромосомных аномалий плода. При этом процедура проводится только по желанию пациентки.
Существующими препаратами нельзя лечить новорожденных
Ни один из предлагаемых для лечения коронавирусной инфекции препаратов не может применяться для терапии новорожденных из-за наличия побочных эффектов.
«Все предполагаемые и предлагаемые для терапии у взрослых и более старших детей специфические препараты в неонатальном периоде не применяются и имеют значительные побочные эффекты», — отмечается в документе.
Поскольку риски в данном случае превышают потенциальные преимущества «группа разработчиков настоящих рекомендаций не может рекомендовать ни одну из обсуждаемых фармакологических субстанций для специфической терапии COVID-19 <…> у новорожденных», подчеркивается в сообщении.
При подозрении на коронавирус даже при отсутствии симптомов все новорожденные должны находиться под наблюдением, считают разработчики рекомендаций.
Кроме того, также нет убедительных данных об эффективности применения внутривенных иммуноглобулинов, интерферона или терапии глюкокортикостероидами. Их необходимость при лечении решается в индивидуальном порядке.
Размещение матери и ребенка
Мать и новорожденный ребенок при подозрении на коронавирус у женщины должны быть размещены в отдельных помещениях до получения результатов теста, говорится в методических рекомендациях Минздрава.
«Мать и младенец должны быть временно разделены до получения результатов лабораторного теста (РНК-ПЦР) на коронавирус», — говорится в документе.
Если же тест положительный, то женщина и ребенок продолжают находиться отдельно друг от друга. В случае отрицательного результата новорожденный может быть вместе с матерью — при этом женщине необходимо использовать маску, а в помещении следует проводить дезинфекцию и проветривать его.
Партнерские роды запрещено проводить при подтвержденном заражении коронавирусом или подозрении на это у женщины. «Партнерские роды должны быть запрещены при вероятных/подтвержденных случаях COVID-19», — говорится в сообщении.
Женщинам, которые уже выздоравливают и не имеют показаний для экстренных родов, следует отложить запланированное кесарево сечение до получения отрицательного теста на коронавирус.
Sotsial’nye i meditsinskie aspekty beremennosti u nesovershennoletnikh | Sinchikhin
Ювенильная беременность является важной медико-социальной проблемой как в нашей стране, так и за рубежом. Анализ работ, посвященных изучению репродуктивного поведения подростков в различных регионах России, показывает, что роды у несовершеннолетних встречаются в пределах 1,8–4,9%. В то же время подобные исследования проведены не во всех регионах нашей страны. Ювенильная беременность – явление неблагополучное. Помимо медицинских затрат от государства требуется материальная и социальная поддержка несовершеннолетним матерям, в то время как в большинстве случаев такая категория родителей не продолжает свое обучение и трудовую деятельность в будущем.Представленный обзор позволяет сделать следующие выводы: 1. Учитывая наметившуюся тенденцию увеличения числа беременности у несовершеннолетних, необходимы государственные меры социального характера по ее предупреждению. 2. Важно проводить изучение социально-психологических аспектов поведения беременных и небеременных подростков для создания превентивных программ по предупреждению ранней беременности и акушерских осложнений. 3. Для разработки обоснованного территориального комплекса мероприятий, обеспечивающих сохранение здоровья несовершеннолетних, необходимо изучение репродуктивного поведения, здоровья и потенциала подростков в различных регионах Российской Федерации.
Анализ работ, посвященных изучению репродуктивного поведения подростков в различных регионах России, показывает, что роды у несовершеннолетних встречаются в пределах 1,8–4,9%. В то же время подобные исследования проведены не во всех регионах нашей страны. Ювенильная беременность – явление неблагополучное. Помимо медицинских затрат от государства требуется материальная и социальная поддержка несовершеннолетним матерям, в то время как в большинстве случаев такая категория родителей не продолжает свое обучение и трудовую деятельность в будущем.Представленный обзор позволяет сделать следующие выводы: 1. Учитывая наметившуюся тенденцию увеличения числа беременности у несовершеннолетних, необходимы государственные меры социального характера по ее предупреждению. 2. Важно проводить изучение социально-психологических аспектов поведения беременных и небеременных подростков для создания превентивных программ по предупреждению ранней беременности и акушерских осложнений. 3. Для разработки обоснованного территориального комплекса мероприятий, обеспечивающих сохранение здоровья несовершеннолетних, необходимо изучение репродуктивного поведения, здоровья и потенциала подростков в различных регионах Российской Федерации. 4. Принимая во внимание возможность наличия желанной беременности у лиц до 18 лет, следует продолжить научный поиск и разработку современных технологий оценки, прогноза и коррекции акушерских и перинатальных патологических состояний при ювенильной беременности для внедрения в практику.
4. Принимая во внимание возможность наличия желанной беременности у лиц до 18 лет, следует продолжить научный поиск и разработку современных технологий оценки, прогноза и коррекции акушерских и перинатальных патологических состояний при ювенильной беременности для внедрения в практику.
Ювенильная беременность является важной медико-социальной проблемой как в нашей стране, так и за рубежом. На актуальность проблемы указывают данные статистики, а также законодательно принятое парламентом России снижение возраста вступления в брак. Как показывают современные исследования, частота беременности у несовершеннолетних в таких странах, как Аргентина и Бразилия, составляет 16,8–17,5% [50, 81], Шотландия – 7,0–12,5% [73], Румыния, Болгария, Россия – 7–10,0% [3, 4, 35, 52, 83], США – 7–9,8% [52, 83, 90], Австралия, Новая Зеландия, Канада – 4–6,9% [57, 61, 83], Япония, Германия, Франция – 4% [83], Нидерланды – 1,2% [83]. Ранняя беременность, как правило, является в 50–60% незапланированной и в 30–40% нежелательной и потому чаще завершается искусственным прерыванием [1, 6, 22, 27, 43]. По данным Л.М.Тухватуллиной (1998 г.), на 100 беременностей у подростков количество артифициальных абортов составляет 69,1%, родов – 16,4%, самопроизвольных выкидышей – 14,5% [36]. В то же время 40% подростков имеют повторную беременность, а 17,9% – повторные роды [82]. В связи с ростом ювенильной беременности наблюдается увеличение рождаемости у юных женщин. Ежегодно в мире проходят роды у 15 млн подростков, что составляет 2–4,5% от общего количества родов [1, 6, 30]. Как в США, так и в Мексике каждый год 500 несовершеннолетних становятся юными матерями [55, 79]. Анализ работ, посвященных изучению репродуктивного поведения подростков в различных регионах России, показывает, что роды у несовершеннолетних встречаются в пределах 1,8–4,9% [3, 4, 19, 39, 40, 45]. В то же время подобные исследования проведены не во всех регионах нашей страны.
Ранняя беременность, как правило, является в 50–60% незапланированной и в 30–40% нежелательной и потому чаще завершается искусственным прерыванием [1, 6, 22, 27, 43]. По данным Л.М.Тухватуллиной (1998 г.), на 100 беременностей у подростков количество артифициальных абортов составляет 69,1%, родов – 16,4%, самопроизвольных выкидышей – 14,5% [36]. В то же время 40% подростков имеют повторную беременность, а 17,9% – повторные роды [82]. В связи с ростом ювенильной беременности наблюдается увеличение рождаемости у юных женщин. Ежегодно в мире проходят роды у 15 млн подростков, что составляет 2–4,5% от общего количества родов [1, 6, 30]. Как в США, так и в Мексике каждый год 500 несовершеннолетних становятся юными матерями [55, 79]. Анализ работ, посвященных изучению репродуктивного поведения подростков в различных регионах России, показывает, что роды у несовершеннолетних встречаются в пределах 1,8–4,9% [3, 4, 19, 39, 40, 45]. В то же время подобные исследования проведены не во всех регионах нашей страны. Ювенильная беременность – явление неблагополучное. Помимо медицинских затрат от государства требуется материальная и социальная поддержка несовершеннолетним матерям, в то время как в большинстве случаев такая категория родителей не продолжает свое обучение и трудовую деятельность в будущем [63]. Ущерб от раннего материнства огромен. В США тратится около 21 млн дол. в год на медицинские и социальные услуги юным матерям и их новорожденным [74]. Ряд исследователей связывают увеличение числа беременных подростков в последние годы с «сексуальной либерализацией» отношений в обществе [51, 72, 75, 77, 92, 93]. Средний возраст начала половой жизни в настоящее время в Бразилии составляет 12,1 года [50, 81], в Нигерии – 15,1 года [77], в ЮАР – 16 лет [72], в России – 16,1 года [1, 4, 20, 22, 32, 46], во Франции – 17,4 года [49, 82]. В сексуальные отношения до 15 лет вступают 20–25% несовершеннолетних беременных [32, 39, 40, 49, 70]. При подростковой проституции сексуальный дебют приходится на возраст 11–12 лет [5].
Ювенильная беременность – явление неблагополучное. Помимо медицинских затрат от государства требуется материальная и социальная поддержка несовершеннолетним матерям, в то время как в большинстве случаев такая категория родителей не продолжает свое обучение и трудовую деятельность в будущем [63]. Ущерб от раннего материнства огромен. В США тратится около 21 млн дол. в год на медицинские и социальные услуги юным матерям и их новорожденным [74]. Ряд исследователей связывают увеличение числа беременных подростков в последние годы с «сексуальной либерализацией» отношений в обществе [51, 72, 75, 77, 92, 93]. Средний возраст начала половой жизни в настоящее время в Бразилии составляет 12,1 года [50, 81], в Нигерии – 15,1 года [77], в ЮАР – 16 лет [72], в России – 16,1 года [1, 4, 20, 22, 32, 46], во Франции – 17,4 года [49, 82]. В сексуальные отношения до 15 лет вступают 20–25% несовершеннолетних беременных [32, 39, 40, 49, 70]. При подростковой проституции сексуальный дебют приходится на возраст 11–12 лет [5]. J.Quinlivan (2001 г.) указывает, что 29,2% беременных подростков являются жертвами насилия [80]. В ЮАР каждая пятая несовершеннолетняя беременная является ВИЧ-инфицированной [66]. Некоторые зарубежные авторы указывают, что сексуальные отношения могут быть связаны с любовными эмоциональными переживаниями девушки, а потому у половины беременных подростков наблюдаются роды [49, 82]. Как правило, в подобных ситуациях возраст отцов превышает возраст юных матерей [25, 71, 86, 94]. По мнению B.Hanna (2001 г.), в некоторых ситуациях раннюю беременность, которая заканчивается родами, нужно рассматривать как сознательный шаг несовершеннолетней [64]. Этот поступок является протестом против неблагоприятных социальных условий, в которых живет подросток. Автор пишет, что если юная мать ставит целью в жизни воспитание детей, то государство обязано поддерживать такую категорию родителей и создавать для них социальные программы [64]. Некоторые авторы полагают, что беременность у несовершеннолетних связана с ранним соматическим созреванием [93] и особенностями психического развития [5].
J.Quinlivan (2001 г.) указывает, что 29,2% беременных подростков являются жертвами насилия [80]. В ЮАР каждая пятая несовершеннолетняя беременная является ВИЧ-инфицированной [66]. Некоторые зарубежные авторы указывают, что сексуальные отношения могут быть связаны с любовными эмоциональными переживаниями девушки, а потому у половины беременных подростков наблюдаются роды [49, 82]. Как правило, в подобных ситуациях возраст отцов превышает возраст юных матерей [25, 71, 86, 94]. По мнению B.Hanna (2001 г.), в некоторых ситуациях раннюю беременность, которая заканчивается родами, нужно рассматривать как сознательный шаг несовершеннолетней [64]. Этот поступок является протестом против неблагоприятных социальных условий, в которых живет подросток. Автор пишет, что если юная мать ставит целью в жизни воспитание детей, то государство обязано поддерживать такую категорию родителей и создавать для них социальные программы [64]. Некоторые авторы полагают, что беременность у несовершеннолетних связана с ранним соматическим созреванием [93] и особенностями психического развития [5]. Большинство исследователей считают, что к возникновению ювенильной беременности приводят плохие взаимоотношения матери и дочери, материальные трудности в семье, развод родителей, ранняя беременность у родственников и друзей, низкий образовательный уровень подростков, недостаточное внимание к сексуальному образованию в школе и семье, а также употребление наркотических средств и алкоголя [59, 60, 62, 63, 67, 75, 84, 93, 95]. В связи с неблагополучной демографической ситуацией в Российской Федерации внимание к подросткам возросло. Именно с ними связана надежда на улучшение качества здоровья ближайших поколений [18]. Однако исследования показывают, что соматическое и репродуктивное здоровье подростков неудовлетворительное [14]. За последние 20 лет число условно здоровых школьников снизилось с 28,3 до 6,3% [11,12], причем более высокий уровень заболеваемости отмечен у девочек [36]. Исследователи данной проблемы отмечают, что у 60–70% школьниц имеются хронические заболевания, в том числе сочетание нескольких из них встречается у 25% девушек [36].
Большинство исследователей считают, что к возникновению ювенильной беременности приводят плохие взаимоотношения матери и дочери, материальные трудности в семье, развод родителей, ранняя беременность у родственников и друзей, низкий образовательный уровень подростков, недостаточное внимание к сексуальному образованию в школе и семье, а также употребление наркотических средств и алкоголя [59, 60, 62, 63, 67, 75, 84, 93, 95]. В связи с неблагополучной демографической ситуацией в Российской Федерации внимание к подросткам возросло. Именно с ними связана надежда на улучшение качества здоровья ближайших поколений [18]. Однако исследования показывают, что соматическое и репродуктивное здоровье подростков неудовлетворительное [14]. За последние 20 лет число условно здоровых школьников снизилось с 28,3 до 6,3% [11,12], причем более высокий уровень заболеваемости отмечен у девочек [36]. Исследователи данной проблемы отмечают, что у 60–70% школьниц имеются хронические заболевания, в том числе сочетание нескольких из них встречается у 25% девушек [36]. Гинекологические заболевания у подростков составляют от 10 до18% [9, 11, 35, 46]. Одно из ведущих мест занимают расстройства менструального цикла [18, 34, 37]. Это свидетельствует о серьезных функциональных отклонениях в регуляции репродуктивной системы и связано, по мнению некоторых авторов, с ухудшением качества жизни детей и подростков [18]. Другой часто встречающейся гинекологической патологией у несовершеннолетних являются воспалительные заболевания. Ряд ученых связывают это с ранним началом сексуальной жизни и ростом заболеваний, передаваемых половым путем [18, 37, 46]. Соматическая и гинекологическая патология оказывает влияние на течение гестационного периода, поэтому необходим индивидуальный подход в ведении беременности и родов у подростков в зависимости от состояния здоровья [12]. До настоящего времени нет единой точки зрения на то, какой возраст при беременности и родах считать юным. Одни авторы считают юными родильниц до 17 лет включительно [3, 7, 16], другие до 20 лет [8, 9, 10, 12].
Гинекологические заболевания у подростков составляют от 10 до18% [9, 11, 35, 46]. Одно из ведущих мест занимают расстройства менструального цикла [18, 34, 37]. Это свидетельствует о серьезных функциональных отклонениях в регуляции репродуктивной системы и связано, по мнению некоторых авторов, с ухудшением качества жизни детей и подростков [18]. Другой часто встречающейся гинекологической патологией у несовершеннолетних являются воспалительные заболевания. Ряд ученых связывают это с ранним началом сексуальной жизни и ростом заболеваний, передаваемых половым путем [18, 37, 46]. Соматическая и гинекологическая патология оказывает влияние на течение гестационного периода, поэтому необходим индивидуальный подход в ведении беременности и родов у подростков в зависимости от состояния здоровья [12]. До настоящего времени нет единой точки зрения на то, какой возраст при беременности и родах считать юным. Одни авторы считают юными родильниц до 17 лет включительно [3, 7, 16], другие до 20 лет [8, 9, 10, 12]. По рекомендации ВОЗ к юным следует относить женщин до 19 лет [6]. Ю.А.Гуркин, говоря о «подростковой беременности» и «юношеской беременности», имеет в виду женщин, которым на момент установления факта беременности не исполнилось 18 лет [6]. Согласно приказам Министерства здравоохранения РФ, подростковый период определяется возрастом от 15 до 18 лет, поэтому в практическом здравоохранении к юным относят родильниц в возрасте до 18 лет. Данные литературы, отражающие особенности течения беременности, родов, развитие плода и состояние новорожденного у юных женщин, противоречивы. Так, S.Ziadeh (2001 г.) отмечает лучшие акушерские и перинатальные исходы беременности у юных матерей в сравнении с родильницами старшего возраста [96]. По его наблюдениям, анемия и гестозы одинаково часто встречаются как у первородящих подростков, так и первородящих женщин в возрасте 20–29 лет. В то время как патологическая прибавка массы тела за время беременности, гестационный диабет, а также низкая масса тела новорожденных у женщин до 18 лет, по данным автора, встречаются реже [96].
По рекомендации ВОЗ к юным следует относить женщин до 19 лет [6]. Ю.А.Гуркин, говоря о «подростковой беременности» и «юношеской беременности», имеет в виду женщин, которым на момент установления факта беременности не исполнилось 18 лет [6]. Согласно приказам Министерства здравоохранения РФ, подростковый период определяется возрастом от 15 до 18 лет, поэтому в практическом здравоохранении к юным относят родильниц в возрасте до 18 лет. Данные литературы, отражающие особенности течения беременности, родов, развитие плода и состояние новорожденного у юных женщин, противоречивы. Так, S.Ziadeh (2001 г.) отмечает лучшие акушерские и перинатальные исходы беременности у юных матерей в сравнении с родильницами старшего возраста [96]. По его наблюдениям, анемия и гестозы одинаково часто встречаются как у первородящих подростков, так и первородящих женщин в возрасте 20–29 лет. В то время как патологическая прибавка массы тела за время беременности, гестационный диабет, а также низкая масса тела новорожденных у женщин до 18 лет, по данным автора, встречаются реже [96]. О благоприятном течении беременности и родов в раннем возрасте сообщается также в работах F.Valdez-Banda, O.Valle-Virgen (1996 г.) [89]. Ряд исследователей, основываясь на собственных клинических наблюдениях, не обнаруживают у несовершеннолетних увеличения числа акушерских осложнений, по сравнению с женщинами зрелого возраста [3, 42, 53, 87]. Мексиканские авторы, L.Villanueva, M.Peres-Fajardo, N.Martinez-Ayala (1999 г.) находят различия в акушерских осложнениях только у несовершеннолетних моложе 15 лет в сравнении с беременными других возрастных групп [91]. В то же время они отмечают, что дети, рожденные женщинами до 18 лет, статистически чаще умирают в возрасте от 1 мес до 1 года. G.Smiht и J.Pell (2001 г.) проанализировали течение первой и второй беременности в подростковом возрасте [85]. Ими установлено, что при первой беременности у подростков чаще, чем у взрослых родильниц, возникает риск проведения операции кесарева сечения. При этом во время второй беременности у этих же подростков в 3 раза повышается вероятность преждевременных родов, рождения недоношенного и мертвого ребенка.
О благоприятном течении беременности и родов в раннем возрасте сообщается также в работах F.Valdez-Banda, O.Valle-Virgen (1996 г.) [89]. Ряд исследователей, основываясь на собственных клинических наблюдениях, не обнаруживают у несовершеннолетних увеличения числа акушерских осложнений, по сравнению с женщинами зрелого возраста [3, 42, 53, 87]. Мексиканские авторы, L.Villanueva, M.Peres-Fajardo, N.Martinez-Ayala (1999 г.) находят различия в акушерских осложнениях только у несовершеннолетних моложе 15 лет в сравнении с беременными других возрастных групп [91]. В то же время они отмечают, что дети, рожденные женщинами до 18 лет, статистически чаще умирают в возрасте от 1 мес до 1 года. G.Smiht и J.Pell (2001 г.) проанализировали течение первой и второй беременности в подростковом возрасте [85]. Ими установлено, что при первой беременности у подростков чаще, чем у взрослых родильниц, возникает риск проведения операции кесарева сечения. При этом во время второй беременности у этих же подростков в 3 раза повышается вероятность преждевременных родов, рождения недоношенного и мертвого ребенка. Однако большинство исследователей считают, что беременность и роды в подростковом возрасте протекают с большим количеством осложнений (от 46,8 до 84,6%) в сравнении с женщинами более старшего возраста [2, 12, 20, 45]. Данные литературы о частоте встречаемости той или иной акушерской патологии у несовершеннолетних различаются в широких пределах. Так, ряд исследователей в своих работах показывают, что при ювенильной беременности гестоз встречается в 12–76,5% наблюдений [10, 17, 19, 21, 29, 38–43, 45], анемия – в 4–78% [14, 20, 21, 24, 33, 38, 41, 42, 45], угроза невынашивания беременности – в 4,7–49% [10, 20, 21, 38–40, 41–43, 45, 48], хроническая фетоплацентарная недостаточность – в 11–76% [20, 21, 38, 39, 40, 42, 48], ранний токсикоз – в 15,2–29,9% [1, 4, 28, 41]. Многие исследователи в качестве особенностей родов у несовершеннолетних выделяют: преждевременное их начало (7,4–28,3%) [1, 10, 19–21, 39–41, 43, 45, 48], стремительное и быстрое течение (14,7–25,6%) [28, 39–41, 43, 48], несвоевременное излитие околоплодных вод (14,7–45,3%) [19, 20, 24, 39, 40, 42, 43, 45, 48].
Однако большинство исследователей считают, что беременность и роды в подростковом возрасте протекают с большим количеством осложнений (от 46,8 до 84,6%) в сравнении с женщинами более старшего возраста [2, 12, 20, 45]. Данные литературы о частоте встречаемости той или иной акушерской патологии у несовершеннолетних различаются в широких пределах. Так, ряд исследователей в своих работах показывают, что при ювенильной беременности гестоз встречается в 12–76,5% наблюдений [10, 17, 19, 21, 29, 38–43, 45], анемия – в 4–78% [14, 20, 21, 24, 33, 38, 41, 42, 45], угроза невынашивания беременности – в 4,7–49% [10, 20, 21, 38–40, 41–43, 45, 48], хроническая фетоплацентарная недостаточность – в 11–76% [20, 21, 38, 39, 40, 42, 48], ранний токсикоз – в 15,2–29,9% [1, 4, 28, 41]. Многие исследователи в качестве особенностей родов у несовершеннолетних выделяют: преждевременное их начало (7,4–28,3%) [1, 10, 19–21, 39–41, 43, 45, 48], стремительное и быстрое течение (14,7–25,6%) [28, 39–41, 43, 48], несвоевременное излитие околоплодных вод (14,7–45,3%) [19, 20, 24, 39, 40, 42, 43, 45, 48]. Среди других осложнений родового процесса у юных отмечаются: аномалия родовой деятельности (6,5–37,2%) [20, 41, 42, 45], патологическая кровопотеря [3, 4, 19, 21, 43, 48], узкий таз (5,7–10,8%) [24, 28], родовой травматизм (4–25,5%) [20, 42, 45], оперативные вмешательства (2,1–17%) [19–21, 24, 26, 43], преждевременная отслойка нормально расположенной плаценты (1–1,9%) [19, 69] гнойно-инфекционные послеродовые заболевания (20–71,7%) [6, 42]. Осложненное течение беременности и родов у подростков является фактором высокого перинатального риска [2, 6]. Исследователи нашей страны, а также других стран показали, что дети несовершеннолетних родильниц имеют меньшую массу тела, чем младенцы взрослых женщин [70, 76, 88]. Зарубежные авторы считают допустимым не ограничивать несовершеннолетним прибавку массы тела при беременности, не связанную с задержкой жидкости, чтобы достигнуть удовлетворительной массы тела их детей при рождении [54]. Новорожденные несовершеннолетних матерей часто рождаются с синдромом задержки внутриутробного развития плода – 11,4–30%) [13, 20, 43], недоношенными – 7,2–13,2% [6, 15], в состоянии асфиксии – 19,1–24% [6, 23].
Среди других осложнений родового процесса у юных отмечаются: аномалия родовой деятельности (6,5–37,2%) [20, 41, 42, 45], патологическая кровопотеря [3, 4, 19, 21, 43, 48], узкий таз (5,7–10,8%) [24, 28], родовой травматизм (4–25,5%) [20, 42, 45], оперативные вмешательства (2,1–17%) [19–21, 24, 26, 43], преждевременная отслойка нормально расположенной плаценты (1–1,9%) [19, 69] гнойно-инфекционные послеродовые заболевания (20–71,7%) [6, 42]. Осложненное течение беременности и родов у подростков является фактором высокого перинатального риска [2, 6]. Исследователи нашей страны, а также других стран показали, что дети несовершеннолетних родильниц имеют меньшую массу тела, чем младенцы взрослых женщин [70, 76, 88]. Зарубежные авторы считают допустимым не ограничивать несовершеннолетним прибавку массы тела при беременности, не связанную с задержкой жидкости, чтобы достигнуть удовлетворительной массы тела их детей при рождении [54]. Новорожденные несовершеннолетних матерей часто рождаются с синдромом задержки внутриутробного развития плода – 11,4–30%) [13, 20, 43], недоношенными – 7,2–13,2% [6, 15], в состоянии асфиксии – 19,1–24% [6, 23]. Риск перинатальных осложнений при родах в возрасте от 13 до 15 лет в сравнении с родами в возрасте от 20 до 24 лет возрастает в 4 раза, а в возрасте 16–17 лет – в 2 раза [78]. Младенцы юных матерей имеют высокий риск неонатальной заболеваемости и смертности [2]. Исследователи A.Cowden и E.Funkhouser (2001 г.) считают, что, исключив подростковую беременность, можно было бы уменьшить на 4–8% младенческую смертность [56]. В то же время некоторые авторы не нашли существенных различий у новорожденных, рожденных юными и взрослыми женщинами [68]. Несмотря на разнообразие и противоречивость данных литературы об исходе ранней беременности, практически все авторы признают наличие возрастных физиологических особенностей организма несовершеннолетних. Поэтому важное научно-практическое значение имеет изучение адаптационных изменений организма при ювенильной беременности. О.В.Чечулина (1996 г.), исследуя уровень фетоплацентарных белков у беременных в возрасте до 18 лет, обнаружила снижение трофобластического b1-гликопротеида на ранних сроках гестационного периода [44].
Риск перинатальных осложнений при родах в возрасте от 13 до 15 лет в сравнении с родами в возрасте от 20 до 24 лет возрастает в 4 раза, а в возрасте 16–17 лет – в 2 раза [78]. Младенцы юных матерей имеют высокий риск неонатальной заболеваемости и смертности [2]. Исследователи A.Cowden и E.Funkhouser (2001 г.) считают, что, исключив подростковую беременность, можно было бы уменьшить на 4–8% младенческую смертность [56]. В то же время некоторые авторы не нашли существенных различий у новорожденных, рожденных юными и взрослыми женщинами [68]. Несмотря на разнообразие и противоречивость данных литературы об исходе ранней беременности, практически все авторы признают наличие возрастных физиологических особенностей организма несовершеннолетних. Поэтому важное научно-практическое значение имеет изучение адаптационных изменений организма при ювенильной беременности. О.В.Чечулина (1996 г.), исследуя уровень фетоплацентарных белков у беременных в возрасте до 18 лет, обнаружила снижение трофобластического b1-гликопротеида на ранних сроках гестационного периода [44]. В то же время наиболее выраженное снижение данного протеина наблюдали у беременных моложе 16 лет и беременных с экстрагенитальной патологией в сроке 29–35 нед гестации. Автором также было установлено, что, в отличие от совершеннолетних, a-фетопротеин, у беременных до 16 лет снижается в сроке 23–24 нед, а у юных беременных с экстрагенитальной патологией увеличивается. Данные факты говорят о недостаточном развитии фетоплацентарного комплекса у подростков. А.П.Шорлуян (1988 г.), А.В.Чиркова, В.И.Жданова (1997 г.) выявили морфологические особенности плаценты у несовершеннолетних, которые проявляются в уменьшении числа больших и малых ворсин при возрастании количества склерозированных [45, 47]. Эти изменения свидетельствуют о наличии плацентарной недостаточности при подростковой беременности, которые ухудшают условия внутриутробного развития плода [45]. Е.В.Брюхина (1997 г.) при обследовании системы гемодинамики у юных беременных обнаружила снижение тонической функции сердечно-сосудистой системы и разобщенность функции сердца и сосудов [3].
В то же время наиболее выраженное снижение данного протеина наблюдали у беременных моложе 16 лет и беременных с экстрагенитальной патологией в сроке 29–35 нед гестации. Автором также было установлено, что, в отличие от совершеннолетних, a-фетопротеин, у беременных до 16 лет снижается в сроке 23–24 нед, а у юных беременных с экстрагенитальной патологией увеличивается. Данные факты говорят о недостаточном развитии фетоплацентарного комплекса у подростков. А.П.Шорлуян (1988 г.), А.В.Чиркова, В.И.Жданова (1997 г.) выявили морфологические особенности плаценты у несовершеннолетних, которые проявляются в уменьшении числа больших и малых ворсин при возрастании количества склерозированных [45, 47]. Эти изменения свидетельствуют о наличии плацентарной недостаточности при подростковой беременности, которые ухудшают условия внутриутробного развития плода [45]. Е.В.Брюхина (1997 г.) при обследовании системы гемодинамики у юных беременных обнаружила снижение тонической функции сердечно-сосудистой системы и разобщенность функции сердца и сосудов [3]. Механизмы изменения гемодинамики при беременности у юных подтверждают функциональную незрелость подростков [17]. Э.Б.Яковлева (1990 г.) доказала, что при течении гестационного периода у юных женщин наблюдается низкая экскреция дофамина, норадреналина и адреналина, а также низкий уровень кортизола, антидиуретического гормона и высокий – адренокортикотропного [48]. Это свидетельствует о физиологической незрелости механизмов адаптации. В ходе своей работы Е.Н.Салтыкова (1998 г.) обнаружила, что развитие кариеса при беременности в 15–17 лет встречается чаще, чем в 18–23 года [31]. Это косвенно подтверждает физиологическую незрелость организма подростка. Таким образом, анализ данных литературы показал, что такая медико-социальная проблема, как ювенильная беременность, далека от своего решения. Представленный обзор позволяет сделать следующие выводы: 1. Учитывая наметившуюся тенденцию увеличения числа беременности у несовершеннолетних, необходимы государственные меры социального характера по ее предупреждению.
Механизмы изменения гемодинамики при беременности у юных подтверждают функциональную незрелость подростков [17]. Э.Б.Яковлева (1990 г.) доказала, что при течении гестационного периода у юных женщин наблюдается низкая экскреция дофамина, норадреналина и адреналина, а также низкий уровень кортизола, антидиуретического гормона и высокий – адренокортикотропного [48]. Это свидетельствует о физиологической незрелости механизмов адаптации. В ходе своей работы Е.Н.Салтыкова (1998 г.) обнаружила, что развитие кариеса при беременности в 15–17 лет встречается чаще, чем в 18–23 года [31]. Это косвенно подтверждает физиологическую незрелость организма подростка. Таким образом, анализ данных литературы показал, что такая медико-социальная проблема, как ювенильная беременность, далека от своего решения. Представленный обзор позволяет сделать следующие выводы: 1. Учитывая наметившуюся тенденцию увеличения числа беременности у несовершеннолетних, необходимы государственные меры социального характера по ее предупреждению. 2. Важно проводить изучение социально-психологических аспектов поведения беременных и небеременных подростков для создания превентивных программ по предупреждению ранней беременности и акушерских осложнений. 3. Для разработки обоснованного территориального комплекса мероприятий, обеспечивающих сохранение здоровья несовершеннолетних, необходимо изучение репродуктивного поведения, здоровья и потенциала подростков в различных регионах Российской Федерации. 4. Принимая во внимание возможность наличия желанной беременности у лиц до 18 лет, следует продолжить научный поиск и разработку современных технологий оценки, прогноза и коррекции акушерских и перинатальных патологических состояний при ювенильной беременности для внедрения в практику.
2. Важно проводить изучение социально-психологических аспектов поведения беременных и небеременных подростков для создания превентивных программ по предупреждению ранней беременности и акушерских осложнений. 3. Для разработки обоснованного территориального комплекса мероприятий, обеспечивающих сохранение здоровья несовершеннолетних, необходимо изучение репродуктивного поведения, здоровья и потенциала подростков в различных регионах Российской Федерации. 4. Принимая во внимание возможность наличия желанной беременности у лиц до 18 лет, следует продолжить научный поиск и разработку современных технологий оценки, прогноза и коррекции акушерских и перинатальных патологических состояний при ювенильной беременности для внедрения в практику.
- Агарков Н.М., Павлова О.Г. Медико — социальные проблемы беременных в юном возрасте. Пробл. соц. гигиены и истории мед. 1997; 4: 18–21.
- Баранов А.
 Н., Рогозин И.Н. Перинатальная заболеваемость и ее снижение у несовершеннолетних. Материалы республиканской научно — практической конференции «Актуальные вопросы перинатологии». Екатеринбург, 1996; 38–9.
Н., Рогозин И.Н. Перинатальная заболеваемость и ее снижение у несовершеннолетних. Материалы республиканской научно — практической конференции «Актуальные вопросы перинатологии». Екатеринбург, 1996; 38–9. - Брюхина Е.В. Беременность и роды у девочек — подростков. Предупреждение осложнений, реабилитация. Автореф. дис… д — ра мед. наук. М., 1997.
- Брюхина Е.В., Мазная Е.Ю., Рыбалова Л.Ф. Особенности течения беременности, родов и послеродового периода в подростковом возрасте. Тез. докл. IV Всероссийской конференции по детской и подростковой гинекологии. М., 2000; 156–7
- Буркин М.М., Теревников В.А., Шевцова О.В., Ананьева Н.Ю. Детская безнадзорность и проституция. Материалы конгресса по детской психиатрии. М., 2001; 170–1.
- Гуркин Ю.А., Суслопаров Л.А., Островская Е.А. Основы ювенильного акушерства. Спб.: Фолиант, 2001.
- Желовцева И.Н., Осипова В.И. Об изменениях в половом и физическом развитии старшекластниц за 10 лет.
 Акуш. и гин. 1975; 12: 54–7.
Акуш. и гин. 1975; 12: 54–7. - Заведова А.С., Юровская В.П. Взаимосвязь физического, полового развития и менструальной функции у девочек. Труды 2-го съезда акушеров — гинекологов РСФСР. М., 1967; 196–7.
- Загорельская Л.Г., Никонорова Н.М., Иванян А.Н., Севастьянова Т.А. Состояние здоровья юных беременных, проживающих в различных экологических условиях. Материалы III Российского форума «Мать и дитя». М., 2001; 58.
- Загорельская Л.Г., Шестакова В.Н., Иванян А.Н., Севастьянова Т.А. Динамика состояния здоровья у юных женщин во время беременности и родов. Материалы III Российского форума «Мать и дитя». М., 2001; 58–9.
- Загорельская Л.Г., Чижова Ж.Г., Севастьянова Т.А. и др. Факторы, влияющие на репродуктивное здоровье подростков и юных женщин. Материалы III Российского форума «Мать и дитя». М., 2001; 344–5.
- Загорельская Л.Г. Особенности течения беременности, родов и послеродового периода у девочек подросткового возраста в зависимости от состояния их здоровья.
 Автореф. дис… канд. мед. наук. Уфа, 2002.
Автореф. дис… канд. мед. наук. Уфа, 2002. - Захарова Т.Г., Филиппов О.С., Гончарова Г.Н. Влияние репродуктивного здоровья юных рожениц на состояние новорожденных. Материалы III Российского форума «Мать и дитя». М., 2001; 62.
- Захарова Т.Г., Гончарова Г.Н. Репродуктивное здоровье юных матерей и состояние их новорожденных. Рос. вестн. перинатол. и педиатрии. 2003; 3: 11–4.
- Зулькарнеева Э.М. Перинатальная патология у детей юных первородящих. Материалы научно — практической конференции «Актуальные вопросы перинатологии». Екатеринбург, 1996; 76–7.
- Игнатьева Р.К., Инагамов Д.А. Беременность и роды в подростковом возрасте. Сов. здравоохр. 1989; 5: 38–42.
- Казаева П.З. Состояние системы гемодинамики у юных первородящих. Автореф. дис.. канд. мед. наук. Барнаул, 1998.
- Кантаева Д.К., Омаров С.М. Структура и динамика гинекологической патологии у девушек — подростков г.
 Махачкалы. Материалы III Российского форума «Мать и дитя». М., 2001; 361–2.
Махачкалы. Материалы III Российского форума «Мать и дитя». М., 2001; 361–2. - Каюпова Г.Ф., Кулавский В.А. Течение и исход ювенильной беременности с гестозом. Тез. докл. IV-ой Всероссийской конференции по детской и подростковой гинекологии. М., 2000; 161–2.
- Кайгородова Л.А., Хамошина М.Б. Медико — социальные аспекты охраны репродуктивного здоровья девушек — подростков. Тихоокеан. мед. журн. 1999; 2: 46–9.
- Крамарский В.А., Бреус Н.П. Особенности течения беременности и родов у юных женщин. Тез. докл. IV-ой Всероссийской конференции по детской и подростковой гинекологии. М., 2000; 162–3.
- Краснопольский В.И., Савельева И.С., Белохвостова Ю.Б. и др. Планирование семьи и репродуктивное здоровье девочек — подростков у молодых женщин. Вестн. рос. ассоц. акуш. — гин. 1998; 1: 87–9.
- Кулавский В.А., Даутова Л.А. Группы и факторы риска перинальной патологии. Здравоохр.
 Башкортостана. 1999; 3: 123–7.
Башкортостана. 1999; 3: 123–7. - Кулигин О.В., Васильева Т.П., Кулигина М.В., Чиненова Э.Н. Социально — гигиенические особенности беременности и родов в юном возрасте. Сборник научных трудов «Новые технологии охраны здоровья семьи». Иваново, 1997; 386–9.
- Малес М. Роль взрослых в «эпидемии» подростковых беременностей, родов и половых инфекций. Планирование семьи. 1999; 3: 19–20.
- Маркин Л.Б., Чайковская Э.Ф. Родовспоможение юным беременным. Вестн. рос. ассоц. акуш. — гин. 1998; 1: 58–60.
- Наймушина Л.В. Анализ данных по прерыванию беременности во II триместре по медицинским и немедицинским показателям на базе гинекологического отделения республиканской больницы. Материалы научно — практической конференции, посвященной 75-летию Республиканской больницы. Йошкар-Ола, 1994; 107–11
- Новикова С.В., Гаспарян Н.Д., Ахвледиани К.Н. и др. Юный возраст первородящих как фактор риска акушерских и перинатальных осложнений.
 Сборник научных статей «Проблемы акушерства и гинекологии в исследованиях МОНИИАГ». М., 1995; 31–4.
Сборник научных статей «Проблемы акушерства и гинекологии в исследованиях МОНИИАГ». М., 1995; 31–4. - Оганесян Н.С. Клинико — гормональные параллели течения беременности у юных первородящих. Автореф. дис. … канд. мед. наук. Ереван, 1996.
- Пузырева Е.А. Социально — гигиенические аспекты женщин, родивших до 18 лет. Сборник научных трудов, посвященный юбилею кафедры сексологии Санкт — Петербургской медицинской академии постдипломного образования. Спб., 1999; 71–5.
- Салтыкова Е.Н. Клинико — лабораторная характеристика состояния полости рта при беременности в юном возрасте. Автореф. дис. … канд. мед. наук. Омск, 1998.
- Серебренникова К.Г., Пашукова Е.А., Кривилева С.П. Репродуктивное поведение подростков Удмутрии. Материалы III Российского форума «Мать и дитя». М., 2001; 625.
- Солдатова Г.Г. Сиситема реабилитации и диспансерного наблюдения за беременными подростками.
 Материалы краевой итоговой научно — практической конференции по акушерству и гинекологии. Барнаул, 1997; 91–4.
Материалы краевой итоговой научно — практической конференции по акушерству и гинекологии. Барнаул, 1997; 91–4. - Суслопаров Л.А., Островская Е.А., Дудниченко Т.А., Татарова Н.А. Характеристика социального статуса и структура заболеваемости несовершеннолетних беременных. Материалы науч. конф. «Гигиена, экология и репродуктивное здоровье подростков». Спб., 1999; ч. 1: 24–5.
- Трубин В.Б., Трубина Т.Б. Основы охраны репродуктивного здоровья девочек — подростков. Здравоохр. Башкортостана. 1998; 2: 97–8.
- Тухватуллина Л.М., Чечулина О.В., Мансурова Г.Н. Состояние здоровья юных женщин и их реалибитации после родов и абортов. Казан. мед. журн. 1998; 2: 103–8.
- Филатова Н.Г. Оптимизация профилактики и реалибитации нарушений репродуктивного здоровья и поведения населения раннего репродуктивного возраста. Автореф. дис. … канд. мед. наук. Иваново, 1999.
- Финагеева Е.
 В. Пути оптимизации репродуктивного поведения и здоровья подростков в условиях современного крупного промышленного города. Автореф. дис.. кан. мед. наук. Самара, 1997.
В. Пути оптимизации репродуктивного поведения и здоровья подростков в условиях современного крупного промышленного города. Автореф. дис.. кан. мед. наук. Самара, 1997. - Хаджиева Э.Д., Яковлева Н.А., Гайдукова И.Р. Особенности течения беременности и родов у юных первородящих. Сборник науч. трудов IV межобластной научно — практической конференции «Новые медицинские технологии в акушерстве и гинекологии». Саратов, 1998; 117–8.
- Хаджиева Э.Д., Яковлева Н.А., Гайдукова И.Р. К вопросу о родах у юных первородящих. Материалы и тезисы докладов 3-й Всероссийской научно — практической конференции «Актуальные вопросы детской и подростковой гинекологии». Спб., 1998; 180–2.
- Хамадьнова У.Р., Зулькарнеева Э.М. Беременность у подростков, исходы для матери и плода. Материалы 2-ой Республиканской научно — практической конференции «Актуальные проблемы детской и подростковой гинекологии и эндокринологии». Уфа, 1996; 66–7.
- Хамошина М.
 Б. Медико — социальные аспекты репродуктивного здоровья девушек — подростков (по материалам г. Владивостока). Автореф. дис.. канд. мед. наук. Спб., 1997.
Б. Медико — социальные аспекты репродуктивного здоровья девушек — подростков (по материалам г. Владивостока). Автореф. дис.. канд. мед. наук. Спб., 1997. - Цицулина А.М. Состояние здоровья детей, рожденных юными матерями. Материалы научной конференции «Проблемы профилактической конференции. Омск, 1996; 42–4.
- Чечулина О.В. Профилактика перинатальных осложнений для матери и плода у юных женщин. Автореф. дис.. канд. мед. наук. Казань, 1996.
- Чиркова А.В., Жданова В.И., Буравлева А.М. и др. Течение беременности, родов и морфологические особенности плаценты у несовершеннолетних. Сборник научно — практических работ «Становление и развитие I Республиканской клинической больницы». Ижевск, 1997; 276–9.
- Чичерин Л.П., Зубкова Н.З., Михальская Е.В. Специфика репродуктивного здоровья девушек — подростков. Материалы научной конференции «Вопросы изучения и прогнозирования здоровья населения». М.
 , 1999; 81–5.
, 1999; 81–5. - Шорлуян А.П. Течение беременности, родов и состояния фетоплацентарной системы у юных первородящих. Автореф. дис.. канд. мед. наук. Волгоград, 1988.
- Яковлева Э.Б. Юные беременные как группа риска акушерской и перинатальной патологии. Автореф. дис. … д — ра мед. наук. Донецк, 1990.
- Athea N. L’entree dans la sexualite et ses aleas (Entry into sexuality and its Hazards). Arch Pediatr 2001; 8 (4): 433.
- Bailley P.E, Bruno Z.V, Bezerra M.F et al. Adolescent pregnancy 1 year later: the effects of abortion vs. motherhood in Northeast Brazil. J Adolesc Health 2001; 29 (3): 223.
- Bambra C.S. Current status of reproductive behaviour in Africa. Hum Reproad Update 1999; 5 (1): 1–20.
- Blake B.J, Bentov L. Geographical mapping of unmarried teen births and selected sociodemographic varriables. Pablic Health Nars 2001; 18 (1): 33–41.

- Bukulmez O, Deren O. Perinatal outcome in adolescent pregnancies a case — control study from a Turkish university hospital. Eur J Obstet Gyn Reprod Biol 2000; 88 (2): 207.
- Buschman N.A, Foster G, Vickers P. Adolescent girls and their babies: achieving optimal birth weight. Gestational weight gain and pregnancy outcome in terms of gestation at delivery and infant birth weight: a comparison between adolescents under 16 and adult women. Child Care Health Dev 2001; 27 (2): 163–234.
- Brindis C. Building for the future: adollescent pregnancy prevention. J Am. Med Womens Assoc 1999; 54 (3): 129–32.
- Cowden A.S, Funkhouser E. Adolescent pregnancy, infant mortality for birth: Alabama residential live births, 1991–1994. J Adolesc Health 2001; 29 (1): 37–45.
- Dickson N, Sporle A, Rimene C, Paul C. Preghancies among New Zealand teenagers: trends, current status and international comparisons.
 N Z Med J 2000; 113 (23): 241–6.
N Z Med J 2000; 113 (23): 241–6. - Dormire S.L, Yarandi H. Predictors of risk for adolescent chldbearing. Appl Nurs Res 2001; 14 (2): 81–7.
- East P.L, Kierhan E.A. Risk among youths who have multiple sisters who were adolescent parents. Fam Plann Perspect 2001; 33 (2): 75–80.
- East P.L, Jacobson L.J. The younger siblings of teenage mothers: a follow — up of their pregnancy risk. Dev Psychol 2001; 37 (2): 254.
- Elliott K.J, Lambourn A.S. Sex, drugs and alcohol: two peer — led approaches in Tamaki Makaurau, Auckland, Aotearoa, New Zealand. J Adolesc 1999; 22 (4): 503–26.
- Gueorguieva R, Carter R, Ariet M et al. Effect of teenage pregnancy on educational disabilities in kindergarten. Am J Epidemiol 2001; 154 (3): 212–32.
- Guijarro S, Naranjo J, Padilla M, Gutierez R. Family risk factors associated with adolescent pregnancy: study of a group of adolescent girls and their families in Ecuador.
 J Adolesc Health 1999; 25 (1): 166–72.
J Adolesc Health 1999; 25 (1): 166–72. - Hanna B. Adolescent parenthood: a costly mistake or a search for love? Reprod Health Matters 2001; 9 (17): 101–18.
- Hanna B. Negotiating motherhood: the struggles of teenage mothers. J Adv Nurs 2001; 34 (4): 456–620.
- Jewkes R, Vundule C, Mafarah F, Jordaan E. Women’s health ressearch unit. Medical Research Council, Pretoria, South Africa. Soc Sci Med 2001; 52 (5): 733–44.
- Kirby D, Coyle K, Gould J.B. Manifestations of poverty and birthrates among young teenages in California zip code areas. Fam Plann Perspect 2001; 33 (2): 63–72.
- Kumbi S, Ischak A. Obstetric outcome of teenage pregnancy in northwestern Ethiopia. East Afrr Med J 1999; 76 (3): 138–40.
- Kramer V, Usher R, Pollack R et al. J Obstet Gynecol 1997; 89: 221–7.
- Li Y, Yin C, Chan C. Psychosocial risk factors of teenage pregnancy in castern Taiwan.
 Chung Hua I Hsueh Tsa Chih (Taipei) 1999; 62 (7): 425.
Chung Hua I Hsueh Tsa Chih (Taipei) 1999; 62 (7): 425. - Lu T.H, Hwang M.N, Suhng L.A et al. Demographic characteristies of fathers of infants born to adolescent mothers in Taiwan. 1999; 24 (6): 446–54.
- Manzini N. Sexual initiation and child — bearing among adolescent girls in KwaZulu Natal, South Africa. Reprod Health Matters 2001; 9 (17): 44–52.
- Mc Leod A. Changing patterns of teenage pregnancy: population based study of small areas. BMJ 2001; 323 (28): 199–203.
- Miller F.C. Impact of adolescent pregnancy as we approach the new millennium. J Pediat Adolese Gyn 2000; 13 (1): 5–8.
- Montenegro H. Edicacion sexual de ninos y adolescentes. Rev Med Chil 2000; 128 (6): 571–4.
- Nadarajah S, Leong N. Adolescent pregnancies managed at KR hospital. Singapore Med J 2001; 41 (1): 29–31.
- Okpani A.O, Okpani J.U.
 Sexual activity and contraceptive use among female adolescents – a report from Port Harcourt, Nigeria. Afr J Reprod Health 2000; 4 (1): 40–7.
Sexual activity and contraceptive use among female adolescents – a report from Port Harcourt, Nigeria. Afr J Reprod Health 2000; 4 (1): 40–7. - Olausson P.O, Chattingius S, Haglund B. Does the increased risk of preterm delivery in teenagers persist in pregnancies after the teenage period? BJOG 2001; 108 (7): 721–6.
- Ortigosa-Corona E, Carrasco-Resendiz I, Padilla-Jasso P. Evaluacion de un curso educativo sobre la etapa gestacional exclusivo para adolescentes embarazadas. Gin Obstet Mex 1999; 67276: 83.
- Quinlivan J.A, Evans S.F. A prospective conort study of the impact of domestic violence on young teenage pregnancy outcomes. J Pediat Adolesc Cyn 2001; 14 (1): 17–23.
- Ribeiro E.R, Barbieri M.A, Bettiol H. Comparacao entre duas coortes de maes adolescentes em municipio do Sudeste do Brasil. Rev Saude Publica 2000; 34 (1): 136.
- Semark C. Design or aceident? The natural history of teenage pregnancy.
 J R Soc Med 2001; 94 (6): 282–7.
J R Soc Med 2001; 94 (6): 282–7. - Singh S, Darroch J.E. Adolescent pregnancy and childbearing: levels and trends in developed countries. Fum Plann Perspect 2000; 32 (1): 14–23.
- Simmons J.C. Going outside the box: Finding new ways to provide quality care to children and adolescents. Qual Lett H
Cited-By
Article Metrics
Refbacks
- There are currently no refbacks.
Послеродовой период: первые 6 недель после родов
Обзор темы
Что такое послеродовой период?
В течение первых недель после родов ваше тело начинает восстанавливаться и приспосабливаться к тому, чтобы не быть беременным. Это называется послеродовым (или послеродовым периодом). По мере выздоровления ваше тело претерпевает множество изменений. Эти изменения у каждой женщины разные.
Это называется послеродовым (или послеродовым периодом). По мере выздоровления ваше тело претерпевает множество изменений. Эти изменения у каждой женщины разные.
Первые недели после родов — это также время, чтобы сблизиться с малышом и установить распорядок ухода за ним.
Ваш врач захочет осмотреть вас через 2–6 недель после родов. Это хорошее время, чтобы обсудить любые проблемы, включая противозачаточные.
Что происходит с вашим телом в послеродовой период?
Скорее всего, несколько дней вы будете чувствовать болезненные ощущения, а в течение нескольких недель будете чувствовать сильную усталость. Чтобы снова почувствовать себя самим собой, может потребоваться от 4 до 6 недель, а, возможно, и дольше, если у вас были роды путем кесарева сечения (или кесарева сечения).
В течение следующих нескольких дней и недель у вас могут появиться кровотечения и послеродовые боли из-за сокращения матки.
Как вы можете позаботиться о себе?
В первые недели после родов очень легко устать и переутомиться. Полегче с собой.
- Постарайтесь заснуть, когда засыпает ваш ребенок.
- Попросите другого взрослого побыть с вами в течение нескольких дней после родов.
- Позвольте семье и друзьям приносить вам еду или делать работу по дому.
- Запланируйте уход за детьми, если у вас есть другие дети.
- Планируйте небольшие поездки, чтобы выбраться из дома.Изменения могут сделать вас менее усталым.
- Пейте больше жидкости, если вы кормите грудью.

Ваш врач расскажет вам, как заботиться о своем теле во время выздоровления. Ваш врач скажет вам, когда можно заниматься спортом, заниматься сексом и использовать тампоны. Он также расскажет вам, как уменьшить боль и отек, пока ваше тело заживет.
Как послеродовой период влияет на ваши эмоции?
Первые несколько недель после рождения ребенка могут быть периодом волнения и сильной усталости.Вы можете посмотреть на своего чудесного малыша и почувствовать себя счастливым. Но в то же время вы можете чувствовать себя истощенным из-за недостатка сна и новых обязанностей.
Многие женщины испытывают «бэби-блюз» в первые дни после родов. «Бэби-блюз» обычно достигает пика примерно на четвертый день, а затем проходит менее чем через 2 недели. Если у вас хандра в течение более чем нескольких дней или если у вас есть мысли о том, чтобы причинить вред себе или своему ребенку, немедленно позвоните своему врачу. У вас может быть послеродовая депрессия.Это нужно лечить. Группы поддержки и консультации могут помочь. Иногда может помочь и лекарство.
Если у вас хандра в течение более чем нескольких дней или если у вас есть мысли о том, чтобы причинить вред себе или своему ребенку, немедленно позвоните своему врачу. У вас может быть послеродовая депрессия.Это нужно лечить. Группы поддержки и консультации могут помочь. Иногда может помочь и лекарство.
Для получения дополнительной информации см. Раздел Послеродовая депрессия.
Что нужно знать об уходе за новорожденными?
В течение первых нескольких недель вашего ребенка вы будете проводить большую часть своего времени, кормя, пеленки и утешая его. Иногда вы можете чувствовать себя подавленным. Это нормально — задаться вопросом, знаете ли вы, что делаете, особенно если это ваш первый ребенок.Уход за новорожденным становится проще с каждым днем. Вскоре вы узнаете, что означает каждый крик, и сможете понять, что вашему ребенку нужно и чего он хочет.
Сначала дети часто спят днем и бодрствуют ночью. У них нет шаблона или распорядка. Они могут внезапно задыхаться, резко просыпаться или выглядеть так, как будто у них косоглазие. Все это нормально, и они могут даже вызвать улыбку.
Вы естественным образом развиваете эмоциональную связь с ребенком, просто проводя время вместе, находясь физически рядом и реагируя на его или ее сигналы.
Часто задаваемые вопросы
Восстановление дома
В течение нескольких дней и недель после родов (послеродовой период) ваше тело изменится, поскольку оно вернется к своему небеременному состоянию. Как и во время беременности, послеродовые изменения у каждой женщины разные.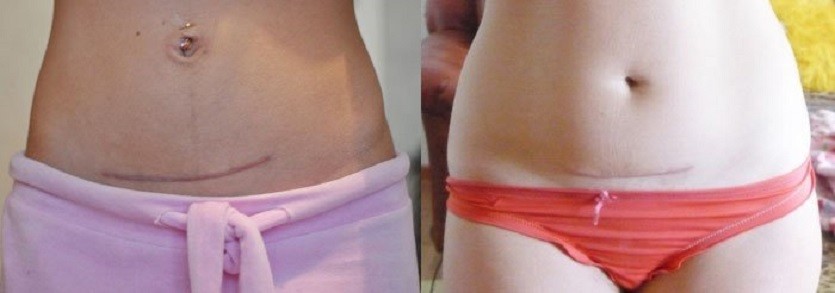
Физические изменения после родов
Изменения в вашем теле могут включать боли в мышцах и кровотечение.
- Схватки называются послеродовые боли сморщивают матку в течение нескольких дней после родов.Уменьшение матки до размера, существовавшего до беременности, может занять от 6 до 8 недель.
- Боль в мышцах (особенно в руках, шее или челюсти) часто возникает после родов. Это из-за тяжелого труда. Болезненность должна пройти через несколько дней.
- Кровотечение и выделения из влагалища (лохии) могут длиться от 2 до 4 недель и могут приходить и уходить примерно 2 месяца.
- Болезненность влагалища, , включая боль, дискомфорт и онемение, часто наблюдается после родов через естественные родовые пути.
 Болезненность может усилиться, если у вас был разрыв промежности или эпизиотомия.
Болезненность может усилиться, если у вас был разрыв промежности или эпизиотомия. - Если вам сделали кесарево сечение (кесарево сечение) , у вас может возникнуть боль в нижней части живота, и вам может потребоваться обезболивающее в течение 1-2 недель.
- Нагрубание груди часто встречается между третьим и четвертым днями после родов, когда грудь начинает наполняться молоком. Это может вызвать дискомфорт и отек. Прикладывание пакетов со льдом к груди, принятие горячего душа или теплые компрессы могут уменьшить дискомфорт.Для получения дополнительной информации см. Тему «Набухание груди».
Позвоните своему врачу, если вас беспокоят какие-либо из ваших симптомов. Для получения дополнительной информации см. Когда вызывать врача.
Уход после родов через естественные родовые пути
Большинству женщин требуется некоторое время после родов, чтобы вернуться к своей обычной деятельности. Важно сосредоточиться на своем исцелении и заботиться о своем теле после родов.
Важно сосредоточиться на своем исцелении и заботиться о своем теле после родов.
- Используйте прокладки вместо тампонов при кровотечении, которое может длиться до 2 недель.
- Облегчает спазмы или послеродовые боли с помощью ибупрофена (например, Адвила). Если врач прописал вам обезболивающее по рецепту, примите его в соответствии с предписаниями.
- Если у вас отек или боль вокруг входа во влагалище, попробуйте использовать лед. Вы можете прикладывать к пораженному участку лед или холодный компресс на 10-20 минут за раз. Положите тонкую ткань между льдом и кожей.
- Вымойтесь, осторожно выдавив из бутылки теплой воды, а не вытирая туалетной бумагой.
- Попробуйте сидеть в теплой воде на несколько дюймов (сидячая ванна) 3 раза в день и после дефекации.
- Облегчите болезненность геморроя и области между влагалищем и прямой кишкой с помощью ледяных компрессов или подушечек из гамамелиса.

- Избавьтесь от запоров, выпив много жидкости и употребляя продукты с высоким содержанием клетчатки. Спросите своего врача о безрецептурных смягчителях стула.
Чего следует избегать
Дайте вашему телу шанс на выздоровление.Подождите, чтобы начать определенные действия.
- Подождите, пока вы не выздоровеете (примерно от 4 до 6 недель), прежде чем начинать половую жизнь. Ваш врач скажет вам, когда можно заниматься сексом.
- Постарайтесь не путешествовать с ребенком в течение 5 или 6 недель. Если вы отправляетесь в длительную поездку на автомобиле, часто останавливайтесь, чтобы прогуляться и размяться.
- Не полоскать влагалище жидкостями (спринцевание).
Уход после кесарева сечения
Если вам сделали кесарево сечение, вам нужно будет расслабиться, пока разрез заживает.
- Избегайте физических нагрузок, таких как езда на велосипеде, бег трусцой, поднятие тяжестей и аэробные упражнения, в течение 6 недель или до тех пор, пока ваш врач не разрешит вам это делать.
- Пока ваш врач не разрешит, не поднимайте ничего тяжелее вашего ребенка.
- У вас может быть вагинальное кровотечение. Накладки на износ. Не используйте тампоны до тех пор, пока врач не разрешит это.
- Держите подушку над разрезом, когда кашляете или делаете глубокий вдох. Это поддержит ваш живот и уменьшит боль.
- Можете принять душ как обычно. Когда закончите, промокните разрез насухо.
Дополнительную информацию смотрите в теме Кесарево сечение.
Как справиться с эмоциями
Рождение ребенка — это здорово. Но это также может быть утомительным и стрессовым. В это время часто возникает целый ряд эмоций.
Но это также может быть утомительным и стрессовым. В это время часто возникает целый ряд эмоций.
Советы, как справиться с ситуацией в послеродовом периоде, включают принятие помощи от других, хорошее питание и употребление большого количества жидкости, отдых, когда это возможно, ограничение посещений, уделение времени себе и поиск компании других женщин, у которых есть новые дети.
Ожидайте изменений в ваших отношениях
Если у вас есть партнер, и это ваш первый ребенок, ваше внимание могло сместиться с того, чтобы быть частью пары, на родителей. Это обычное и замечательное изменение. Но на то, чтобы приспособиться, может потребоваться некоторое время. У вас и вашего партнера какое-то время может не хватить времени или энергии друг на друга. Но вы также узнаете друг друга по-новому, как родители.
После родов обычно не проявляют интереса к сексу в течение некоторого времени.В то время, когда ваше тело восстанавливается и у вашего ребенка много потребностей, вам и вашему партнеру нужно будет проявлять терпение друг к другу. Общение вместе — хороший способ справиться с изменениями в вашей сексуальности после родов.
Остерегайтесь депрессии
«Бэби-блюз» — обычное явление в первые 1-2 недели после рождения. Вы можете плакать, грустить или раздражаться без причины. Если ваши симптомы длятся более нескольких недель или если вы чувствуете сильную депрессию, обратитесь за помощью к врачу.У вас может быть послеродовая депрессия. Это можно вылечить. Группы поддержки и консультации могут помочь. Иногда может помочь и лекарство. Дополнительную информацию см. В разделе Послеродовая депрессия.
Получите поддержку от других
Если вы чувствуете усталость или подавленность, поговорите со своим партнером, друзьями и семьей о своих чувствах. Вы также можете захотеть:
- Прогуляйтесь с малышом.
- Найдите класс для молодых мам и новорожденных, в котором есть время для упражнений.
- Попробуйте йогу, медитацию, массаж или другие способы справиться со стрессом. Дополнительную информацию см. В разделе «Управление стрессом».
Общие проблемы
У некоторых женщин есть проблемы, такие как запор, геморрой и боль в груди, которые продолжаются некоторое время после родов. Многие незначительные послеродовые проблемы можно решить дома. Если у вас возникли проблемы и ваш врач дал вам конкретные инструкции, обязательно следуйте этим инструкциям.
Если у вас возникли проблемы и ваш врач дал вам конкретные инструкции, обязательно следуйте этим инструкциям.
Запор и геморрой
Домашние меры обычно — это все, что необходимо для облегчения легкого дискомфорта от геморроя или запора.
Для предотвращения или облегчения симптомов запора:
- Придерживайтесь диеты с высоким содержанием клетчатки, фруктов, овощей и цельнозерновых продуктов.
- Пейте много жидкости, особенно воды и фруктовых соков.
- Попробуйте смягчитель стула, например Colace.
- Не напрягайтесь (сильно давите) во время дефекации.
- Делайте больше упражнений, например ходьбу, каждый день.
Для лечения зуда или боли при геморрое:
- Держите задний проход в чистоте, тщательно вытирая его после каждого испражнения.
 Осторожно протрите спереди назад. Детские салфетки или прокладки от геморроя обычно более щадящие, чем туалетная бумага. Если вы используете туалетную бумагу, используйте только мягкую неокрашенную туалетную бумагу без запаха.
Осторожно протрите спереди назад. Детские салфетки или прокладки от геморроя обычно более щадящие, чем туалетная бумага. Если вы используете туалетную бумагу, используйте только мягкую неокрашенную туалетную бумагу без запаха. - Примите теплую ванну или сидячую ванну. Теплая вода может уменьшить или успокоить геморрой. Добавьте в воду пищевую соду, чтобы уменьшить зуд.
- Используйте холодные компрессы. Вы можете прикладывать к пораженному участку лед или холодный компресс на 10-20 минут за раз. Положите тонкую ткань между льдом и кожей.
- Не сидите долго, особенно на жестких стульях.
- Пейте много жидкости и при необходимости используйте смягчители стула. Не напрягайтесь (сильно давите) во время дефекации.
Проблемы влагалища и промежности
Болезненность влагалища и области между ним и анусом (промежность) часто возникает после родов. Вы можете облегчить боль с помощью домашнего лечения. Для уменьшения боли и заживления:
Вы можете облегчить боль с помощью домашнего лечения. Для уменьшения боли и заживления:
- Попробуйте использовать лед. Вы можете прикладывать к пораженному участку лед или холодный компресс на 10-20 минут за раз. Положите тонкую ткань между льдом и кожей.
- Вымойтесь, осторожно выдавив из бутылки теплой воды, а не вытирая туалетной бумагой.
- Попробуйте сидеть в теплой воде на несколько дюймов (сидячая ванна) 3 раза в день и после дефекации.
Восстановление после эпизиотомии или разрыва промежности может занять несколько недель.
Проблемы с тазовой костью
Восстановление проблем с тазовыми костями , таких как отделенные лобковые кости или перелом копчика (копчика), может занять несколько месяцев.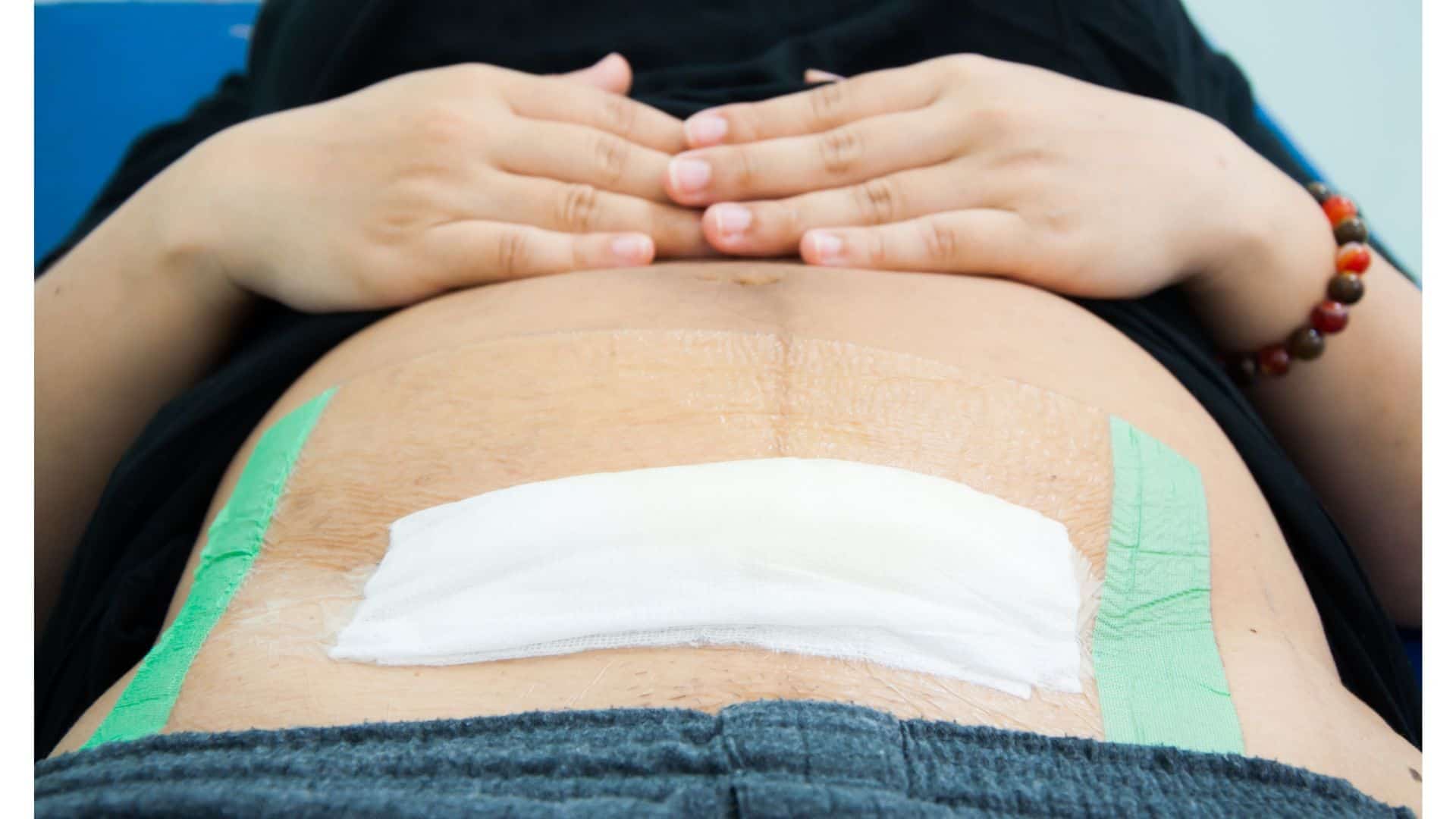 Лечение включает лед, нестероидные противовоспалительные препараты (НПВП), а иногда и физиотерапию.
Лечение включает лед, нестероидные противовоспалительные препараты (НПВП), а иногда и физиотерапию.
Проблемы с грудью
Нагрубание груди часто встречается между третьим и четвертым днями после родов, когда грудь начинает наполняться молоком. Это может вызвать дискомфорт в груди и отек. Прикладывание пакетов со льдом к груди, принятие горячего душа или теплые компрессы могут уменьшить дискомфорт. Если вы не кормите грудью, используйте лед, а не тепло, чтобы уменьшить болезненность груди. Для получения дополнительной информации см. Тему «Набухание груди».
Информацию о проблемах груди, связанных с грудным вскармливанием, см. В разделе «Грудное вскармливание».
Послеродовое обследование
Ваш врач захочет пройти осмотр через 2–6 недель после родов. Этот визит позволяет вашему врачу или акушерке проверить, насколько вы выздоравливаете после родов, и посмотреть, как вы себя чувствуете. Вы можете пройти обследование органов малого таза, чтобы убедиться, что вы хорошо выздоравливаете. Если вам сделали кесарево сечение, врач проверит ваш разрез.
Этот визит позволяет вашему врачу или акушерке проверить, насколько вы выздоравливаете после родов, и посмотреть, как вы себя чувствуете. Вы можете пройти обследование органов малого таза, чтобы убедиться, что вы хорошо выздоравливаете. Если вам сделали кесарево сечение, врач проверит ваш разрез.
Ваш врач или акушерка поговорит с вами о противозачаточных средствах и узнает, как у вас обстоят дела с грудным вскармливанием.Он также спросит о вашем настроении и проверит вас на предмет признаков послеродовой депрессии.
Этот визит также хорошее время, чтобы поговорить со своим врачом обо всем, что вас беспокоит или интересует.
- Составьте список вопросов, которые вы можете взять с собой на послеродовой визит. У вас могут быть следующие вопросы:
- Изменения в груди, например уплотнения или болезненность.

- Когда ожидать возобновления менструального цикла.
- Какой вид контроля над рождаемостью лучше всего подходит для вас.
- Вес, который вы прибавили за время беременности.
- Варианты упражнений.
- Какие продукты и напитки лучше всего подходят для вас, особенно если вы кормите грудью.
- Проблемы, которые могут возникнуть при кормлении грудью.
- Когда можно заняться сексом. Некоторые женщины могут захотеть поговорить о смазках для влагалища.
- Любое чувство печали или беспокойства, которое у вас есть.
- Изменения в груди, например уплотнения или болезненность.
Здоровье и питание
В первые недели после родов очень легко устать и переутомиться.Полегче с собой. По возможности отдыхайте, принимайте помощь других, хорошо ешьте и пейте много жидкости.
Отдых
Как и беременность, период новорожденности может быть временем волнения, радости и истощения. Вы можете посмотреть на своего чудесного малыша и почувствовать себя счастливым. Вы также можете быть перегружены новыми часами сна и новыми обязанностями. Найдите время для отдыха.
Вы можете посмотреть на своего чудесного малыша и почувствовать себя счастливым. Вы также можете быть перегружены новыми часами сна и новыми обязанностями. Найдите время для отдыха.
- Отдых каждый день. Постарайтесь вздремнуть, когда ваш ребенок спит. Будьте гибкими, чтобы вы могли есть в неурочные часы и спать, когда вам нужно.
- Попросите другого взрослого побыть с вами в течение нескольких дней после родов.
- Запланируйте уход за детьми, если у вас есть другие дети.
- Планируйте небольшие поездки, чтобы выбраться из дома. Изменения могут сделать вас менее усталым.
- Обратитесь за помощью по дому, приготовлению пищи и покупкам. Напомните себе, что ваша работа — заботиться о своем ребенке.
Сексуальность, фертильность и противозачаточные средства
Вашему организму нужно время, чтобы восстановиться после родов.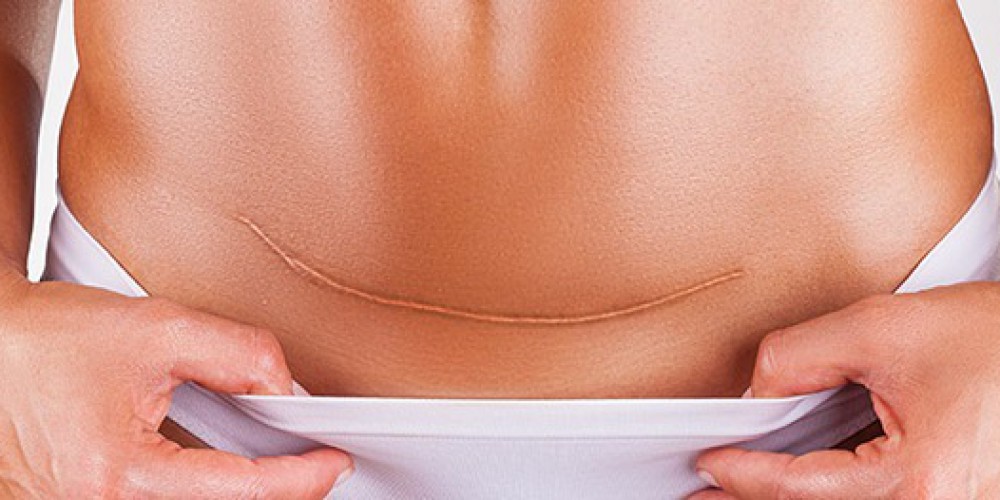 Это может занять от 4 до 6 недель, но для каждой женщины это индивидуально. Избегайте полового акта и не вставляйте что-либо во влагалище (включая тампоны), пока кровотечение не прекратится. Ваш врач разрешит вам, когда это будет нормально для полового акта.
Это может занять от 4 до 6 недель, но для каждой женщины это индивидуально. Избегайте полового акта и не вставляйте что-либо во влагалище (включая тампоны), пока кровотечение не прекратится. Ваш врач разрешит вам, когда это будет нормально для полового акта.
Ваш менструальный цикл — и ваша способность снова забеременеть — вернутся в ритме вашего тела. Помните, что вы можете овулировать и забеременеть в период с до вашего первого менструального цикла, уже через 3 недели после родов.Если вы не хотите сразу забеременеть, воспользуйтесь противозачаточными средствами, даже если вы кормите грудью.
- Если вы не кормите грудью, менструальный цикл может начаться в течение месяца или двух после родов.
- Если вы кормите грудью постоянно, менструации, вероятно, не возобновятся в течение нескольких месяцев. Средний показатель среди женщин, кормящих исключительно грудью, составляет 8 месяцев.
 Но грудное вскармливание — ненадежный метод контроля над рождаемостью. Для получения дополнительной информации см. Грудное вскармливание как противозачаточное средство.
Но грудное вскармливание — ненадежный метод контроля над рождаемостью. Для получения дополнительной информации см. Грудное вскармливание как противозачаточное средство.
Большинство методов контроля рождаемости безопасны и эффективны после родов. Но в первые пару недель после родов лучше всего использовать метод, не содержащий эстрогена. Поговорите со своим врачом о том, какой тип лучше всего подходит для вас. Для получения дополнительной информации см. Тему «Контроль рождаемости».
Здоровое питание
Разнообразие здоровой пищи важно для сохранения энергии и снижения веса, набранного во время беременности.
- Ешьте разнообразные продукты, чтобы получать все необходимые питательные вещества.Вашему организму необходимы белки, углеводы и жиры для получения энергии.

- Придерживайтесь диеты с высоким содержанием клетчатки. Включите в рацион такие продукты, как цельнозерновой хлеб и крупы, сырые овощи, сырые и сушеные фрукты и бобы.
- Пейте много жидкости, особенно воды.
- Ешьте легкие закуски в течение дня, чтобы зарядиться энергией. Не пропускайте приемы пищи и не оставайтесь без еды долгое время.
- Если вы кормите грудью, здоровое питание полезно для вашего здоровья в целом.Для получения дополнительной информации см. Питание при грудном вскармливании.
- Если вы кормите грудью, избегайте алкоголя и наркотиков. Если вы бросите курить во время беременности, постарайтесь не курить. сноска 1
Дополнительную информацию о правильном питании см. В разделе «Здоровое питание».
Упражнение
Упражнения помогают вам чувствовать себя хорошо и помогают вашему телу вернуться к своей форме перед беременностью. Как правило, вы можете приступить к тренировкам через 4-6 недель после родов.Но посоветуйтесь со своим врачом, прежде чем начинать тренировку, особенно если у вас было кесарево сечение (кесарево сечение).
Как правило, вы можете приступить к тренировкам через 4-6 недель после родов.Но посоветуйтесь со своим врачом, прежде чем начинать тренировку, особенно если у вас было кесарево сечение (кесарево сечение).
- Начните ежедневные упражнения через 4-6 недель, но отдыхайте, когда почувствуете усталость.
- Старайтесь регулярно заниматься спортом. Выйдите на улицу, гуляйте или поддерживайте кровообращение с помощью любимой тренировки.
- Изучите упражнения для повышения тонуса живота.
- Выполняйте упражнения Кегеля, чтобы восстановить силу мышц таза. Вы можете выполнять эти упражнения стоя или сидя.
Основы для новорожденных
В течение первых нескольких недель вашего ребенка вы будете проводить большую часть своего времени, кормя, пеленки и утешая его. Иногда вы можете чувствовать себя подавленным. Это нормально — задаться вопросом, знаете ли вы, что делаете, особенно если это ваш первый ребенок. Уход за новорожденным становится проще с каждым днем. Вы можете узнать, что означает каждый крик, и понять, что вашему ребенку нужно и чего он хочет.
Иногда вы можете чувствовать себя подавленным. Это нормально — задаться вопросом, знаете ли вы, что делаете, особенно если это ваш первый ребенок. Уход за новорожденным становится проще с каждым днем. Вы можете узнать, что означает каждый крик, и понять, что вашему ребенку нужно и чего он хочет.
Кормление
Грудное вскармливание — это приобретенный навык, вы научитесь ему лучше с практикой.Иногда бывает трудно кормить грудью. Первые две недели для многих женщин самые тяжелые. Но не сдавайся. Вы можете справиться с большинством проблем. Врачи, медсестры и специалисты по грудному вскармливанию могут помочь. То же самое могут сделать друзья, семья и группы поддержки по грудному вскармливанию.
Некоторые женщины предпочитают кормить своих детей смесью. Хотя грудное молоко является идеальной пищей для младенцев, ваш ребенок может получать полноценное питание из смеси.
Для получения дополнительной информации см. Разделы «Грудное вскармливание и искусственное вскармливание».
Спальный
Большинство младенцев спят в общей сложности 18 часов каждый день. Они просыпаются ненадолго, по крайней мере, каждые 2–3 часа. Всегда укладывайте ребенка спать на спине, а не на животе. Это снижает риск синдрома внезапной детской смерти (СВДС).
Для получения дополнительной информации о сне, использовании подгузников и других областях ухода за новорожденными см. Тему Рост и развитие, Новорожденный.
Когда вызывать врача
Позвонить 911 в любое время, когда вы считаете, что вам может потребоваться неотложная помощь.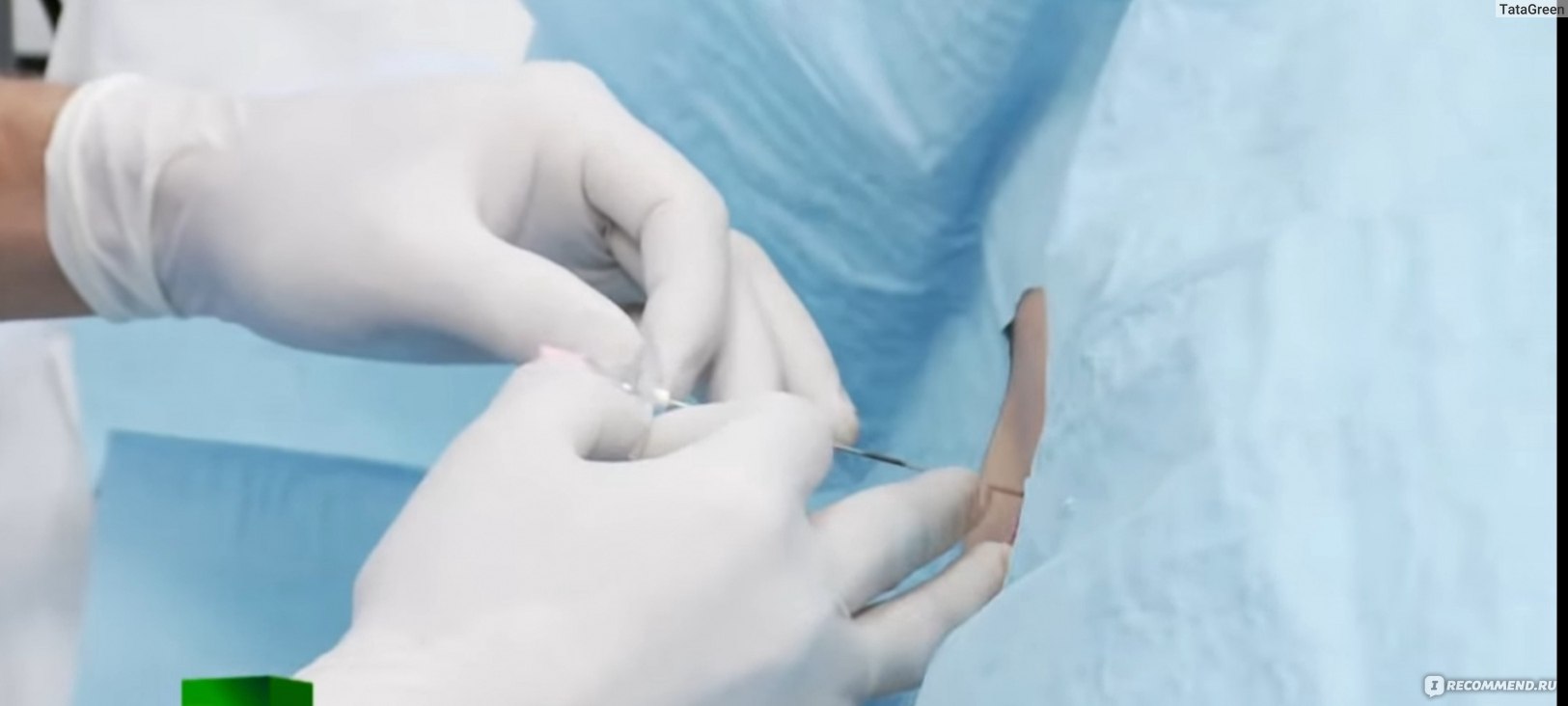 Например, позвоните, если:
Например, позвоните, если:
- У вас есть мысли о причинении вреда себе, своему ребенку или другому человеку.
- Вы потеряли сознание (потеряли сознание).
- У вас боль в груди, одышка или кашель с кровью.
- У вас припадок.
Позвоните своему врачу прямо сейчас или немедленно обратитесь за медицинской помощью, если:
- У вас сильное вагинальное кровотечение. Вы пропускаете сгустки крови и пропитываете подушечку каждый час в течение 2 или более часов.
- Кажется, что вагинальное кровотечение усиливается или все еще остается ярко-красным через 4 дня после родов, или у вас выделяются сгустки крови, размер которых превышает размер мяча для гольфа.
- У вас головокружение или дурнота, или вы чувствуете, что можете упасть в обморок.

- У вас рвота или вы не можете удержать жидкость.
- У вас жар.
- У вас появилась новая или более выраженная боль в животе.
- На вашей груди или груди есть твердые, красные или нежные участки.
- У вас срочное или частое мочеиспускание с чувством жжения.
- У вас сильная боль, болезненность или припухлость во влагалище или в области между прямой кишкой и влагалищем.
- У вас сильные боли в груди, животе, спине или ногах.
- У вас есть симптомы сгустка крови в ноге (называемые тромбозом глубоких вен), например:
- Боль в голени, задней части колена, бедре или паху.
- Покраснение и припухлость в ноге или паху.
- У вас есть признаки преэклампсии, например:
- Внезапный отек лица, рук или ног.
- Новые проблемы со зрением (например, нечеткость, размытость или видимость).
- Сильная головная боль.

- Вы испытываете чувство сильного отчаяния или сильного беспокойства.
Внимательно следите за изменениями в своем здоровье и обязательно обратитесь к врачу, если:
- Кажется, у вас усиливается вагинальное кровотечение.
- У вас появились новые или более сильные выделения из влагалища.
- Вы чувствуете грусть, тревогу или безнадежность дольше нескольких дней (послеродовая депрессия).
- Вам не стало лучше, как ожидалось.
Список литературы
Цитаты
- Американская академия педиатрии (2012). Заявление о политике: грудное вскармливание и использование грудного молока. Педиатрия , 129 (3): e827 – e841.Также доступно в Интернете: http://pediatrics.
aappublications.org/content/129/3/e827.full.
Консультации по другим работам
- Центры по контролю и профилактике заболеваний (2011). Обновление медицинских критериев приемлемости CDC в США для использования противозачаточных средств, 2010 г .: пересмотренные рекомендации по использованию методов контрацепции в послеродовом периоде. MMWR, 60 (26): 878–883. Доступно в Интернете: http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6026a3.htm?s_cid=mm6026a3_w.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Кэтлин Ромито, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Киртли Джонс, доктор медицины, акушерство и гинекология
Подготовка к кесареву сечению: все, что я хотел бы знать
Я всегда говорил, что мой план родов — плыть по течению и иметь «здоровую маму и здорового ребенка.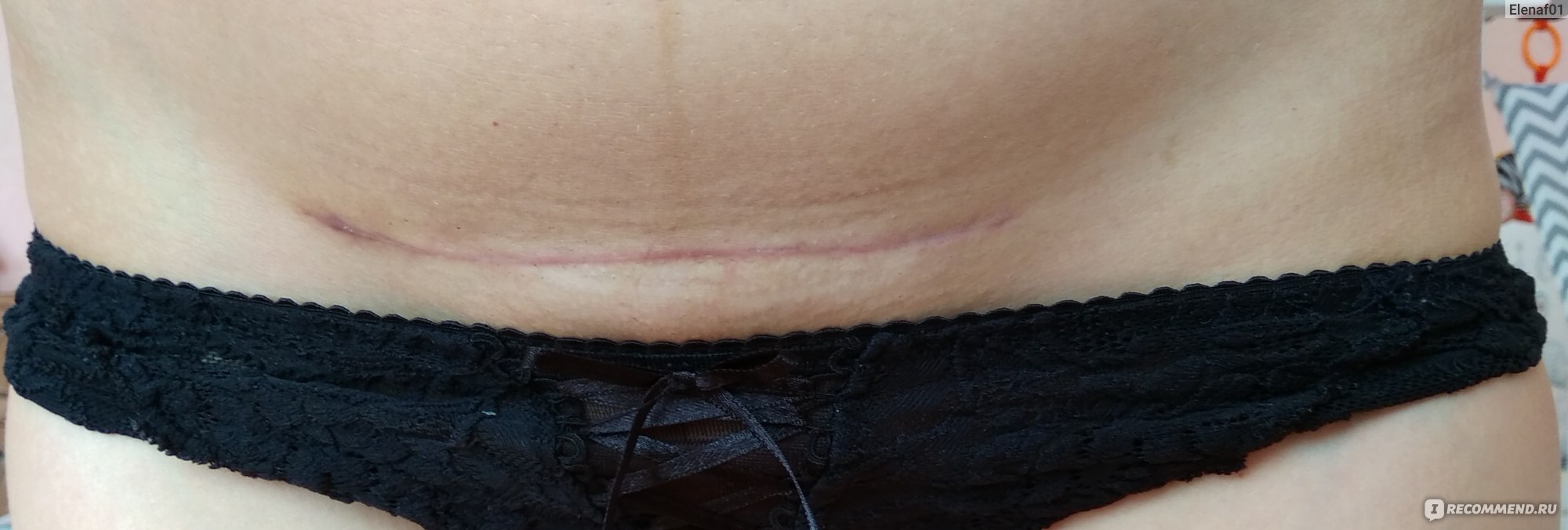 «
«
Я не хотел, чтобы мое сердце было настроено на определенные вещи, потому что, зная мою личность, мне было бы труднее принять, когда все пошло не так, как планировалось. Я не знал, чего ожидать потому что у меня никогда не было родов раньше. Поэтому я планировал просто поиграть в вещи на слух и посмотреть, как они проходят.
По мере того, как роды прогрессировали, а потом больше не рожали, стало ясно, что нам нужно сделать кесарево сечение, чтобы чтобы доставить Рэли в целости и сохранности. Мы не колебались — мы согласились с этим решением.
Я знал, что кесарево сечение случается часто, и я знаю многих людей, у которых они были. У меня есть степень медсестры, и я проходила стажировку в том же родильном отделении той же больницы, в которой я рожала. Во время стажировки мне сделали несколько кесарева сечения в операционной.
Но чего я не знал, так это того, на что на самом деле было похоже кесарево сечение.
Я не знал, чего ожидать потом.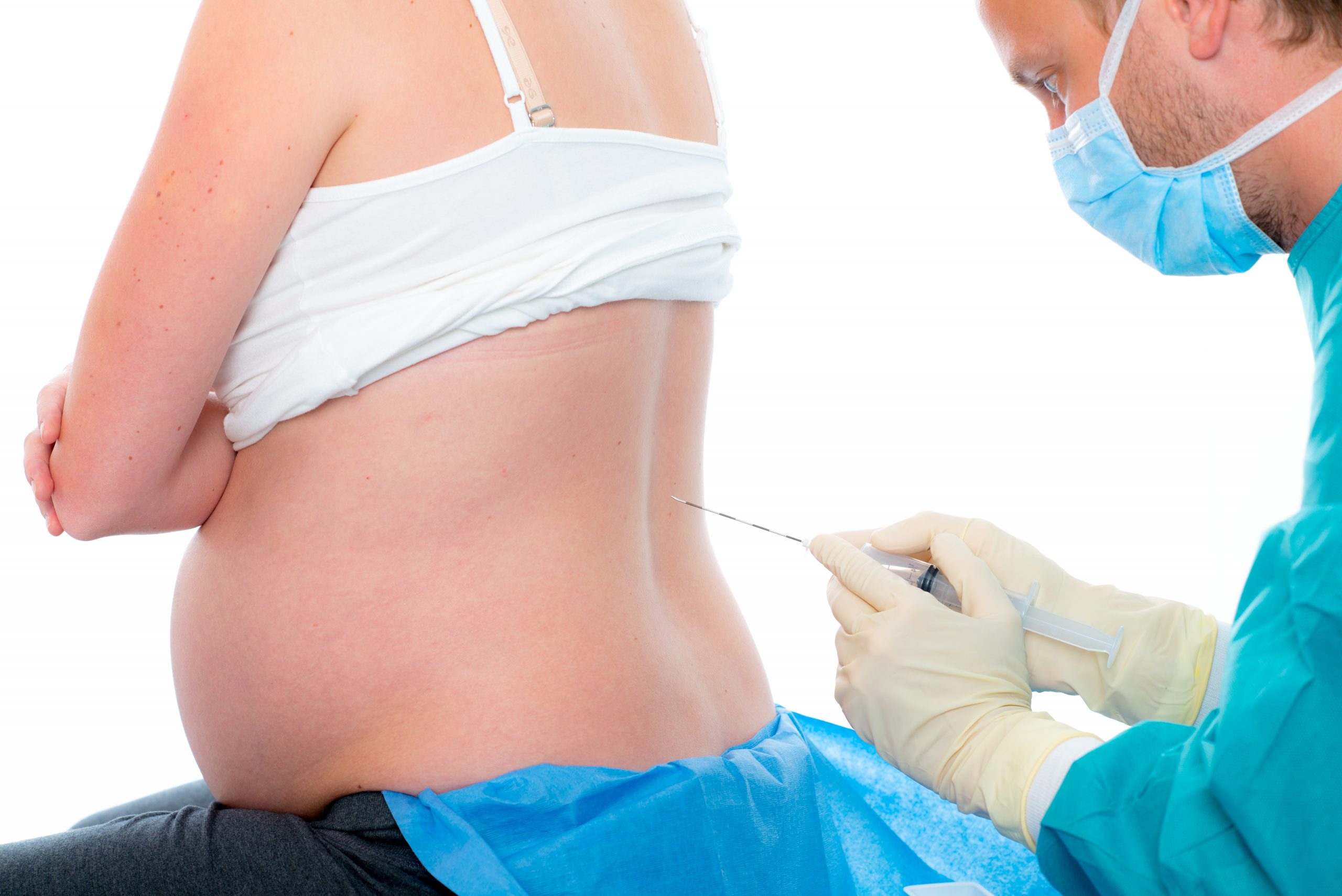
Никто никогда не говорил мне, каково это на самом деле иметь такой и чего ожидать после моего.
Я не был готов к процессу восстановления.
Вот вещи, о которых я хотел бы знать до кесарева сечения. Если бы я знал эти вещи, я думаю, что мое выздоровление было бы менее тревожным, потому что я знал бы, чего ожидать.1. Это серьезная операция.
Да, в наши дни кесарево сечение довольно распространено. Я слышал статистические данные, согласно которым 1/3 детей рождаются такими. Но все же это серьезная операция.
2. Поначалу вставать на прогулку — ГЛОБАЛЬНО.
Будет чертовски больно, когда вы встанете с постели и впервые начнете ходить, что вас заставляют делать относительно вскоре после операции. Вы почувствуете, что вам 100 лет, и вы не можете стоять прямо. Вы, скорее всего, будете ходить по сторонам, сгорбившись. Это нормально.
3. Каждый день становится немного лучше.
Каждый день становится немного лучше.
С каждым днем вы будете чувствовать себя немного лучше.Мне рассказала об этом одна из моих медсестер, которая сама сделала 4 кесарева сечения и снова забеременела. Я считаю ее экспертом.
4. Примите обезболивающее.
Вам предложат наркотики в первые дни после операции. Я не принимал наркотики, потому что у меня может быть тошнота как побочный эффект. Но я получил внутривенное лекарство, которое было похоже на сильный ибупрофен, и когда я пошел домой, я чередовал ибупрофен и тайленол в течение первых недель или двух. Если вы сможете справиться с болью, вы сможете лучше двигаться и лучше заботиться о себе и своем ребенке.
5. Кашлять, смеяться или чихать как безумно больно.
Если прижать подушку к разрезу или надавить на нее руками, это может немного помочь. Но в те первые дни будет больно, и точка. Я изо всех сил старался сначала не делать ничего из этих трех. В некоторых местах вы можете практиковать кашель, чтобы очистить легкие. [Я прочитал это в своей детской книжке.] Никто не заставлял меня делать это в нашей больнице.
[Я прочитал это в своей детской книжке.] Никто не заставлял меня делать это в нашей больнице.
6. Задержка воды в организме, скорее всего, ухудшится, прежде чем она улучшится.
Вы получаете много жидкости внутривенно в больнице во время родов и во время кесарева сечения. Это сделало мое уже опухшее лицо, ноги и ступни еще больше, прежде чем мое тело начало избавляться от лишней жидкости. Действительно, все мое тело опухло. Он уйдет в течение следующих недель или двух.
7. Примите помощь, когда пойдете домой.
Помощь в приготовлении пищи, помощь в уборке, помощь по уходу за детьми. Примите все это, потому что оно вам понадобится. Помните, вам только что сделали серьезную операцию.
8.Вам нужно позаботиться о себе.
Будьте готовы позаботиться о себе в первые дни, когда вы выздоровеете достаточно, чтобы позаботиться о своем ребенке. Я не предполагал, насколько сложно будет заботиться о ребенке, пока я тоже выздоравливаю. Я в основном сосредоточился на кормлении Рэли в первые дни, а Мэтт делал все остальное. Как только я начал чувствовать себя и двигаться лучше, я взял на себя больше обязанностей.
Я в основном сосредоточился на кормлении Рэли в первые дни, а Мэтт делал все остальное. Как только я начал чувствовать себя и двигаться лучше, я взял на себя больше обязанностей.
9. Будьте осторожны при движении.
Не делайте ничего, напоминающего приседание, или что-либо, что напрягает мышцы пресса.Не пытайтесь использовать пресс, чтобы сесть, а не лежа на спине. [Особенно, если вы держите ребенка на руках. Я случайно сделал это.] Перевернитесь на бок и вместо этого поднимите себя руками.
Спите в кресле, если сначала лежать на плоской поверхности слишком больно. Если вы переусердствуете, вы можете пораниться и, возможно, вызвать проблемы с разрезом. Я по крайней мере один раз поправил вещи, хотя, к счастью, не до такой степени, что мне пришлось лечиться. Но я действительно заболел от этого.
10. Используйте бандаж для брюшной полости.
Это поможет вам почувствовать себя более стабильно по мере заживления разреза и мышц. Я использовал свой только через неделю или около того, но я бы хотел использовать его сразу же. Это оказало бы мне некоторую поддержку, когда я остро нуждался в ней.
Я использовал свой только через неделю или около того, но я бы хотел использовать его сразу же. Это оказало бы мне некоторую поддержку, когда я остро нуждался в ней.
11. Ожидайте болезненности.
Особенно в рубцовой ткани под разрезом — это место, где у меня была наибольшая болезненность после операции. Ожидайте, что болезненные ощущения тоже переместятся.Сегодня может болеть правая сторона, а на следующий день — левая.
12. Лед может помочь.
Купите пару пакетов со льдом или возьмите несколько штук домой из больницы и используйте их, когда отдыхаете. Это поможет уменьшить воспаление, отек и боль.
13. Ожидайте онемения.
Вероятно, вы почувствуете онемение и покалывание в нижней части живота вокруг области разреза. Это нормальный результат операции из-за пораженных нервов. Со временем станет лучше.
14. Не переусердствуйте.
Вы много слышите от этого совета.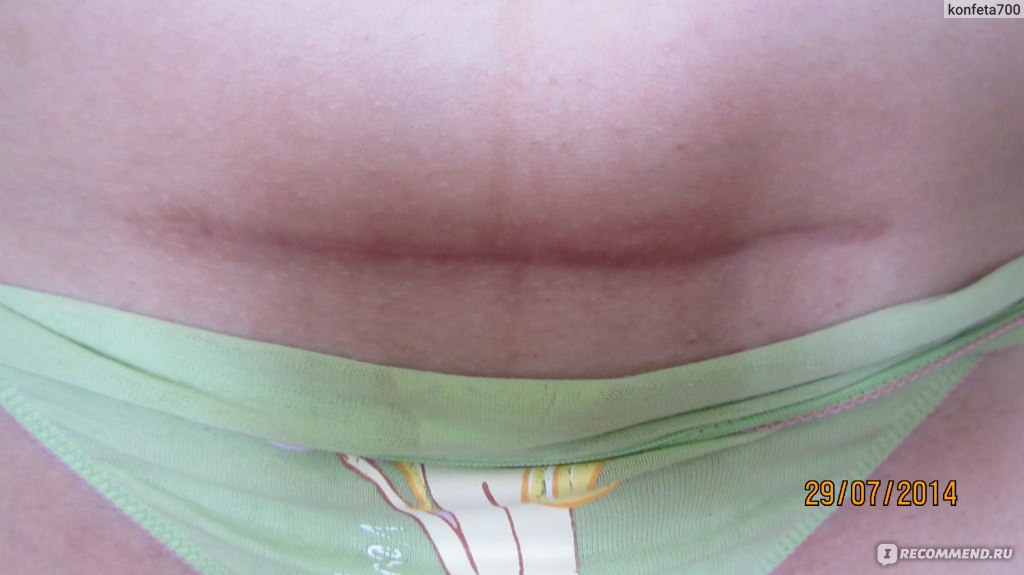 Мне также сказали, что все в какой-то момент перебарщивают. Как только вы начнете чувствовать себя немного лучше, не поддавайтесь желанию все делать. Если вы сделаете слишком много, вы сделаете несколько шагов назад и, вероятно, в течение пары дней почувствуете намного больше боли и нежности.
Мне также сказали, что все в какой-то момент перебарщивают. Как только вы начнете чувствовать себя немного лучше, не поддавайтесь желанию все делать. Если вы сделаете слишком много, вы сделаете несколько шагов назад и, вероятно, в течение пары дней почувствуете намного больше боли и нежности.
15. Подъем тяжестей запрещен.
У моей свекрови было три кесарева сечения, и она сказала, что помнит, как ей говорили не поднимать ничего тяжелее галлона молока.На самом деле, ваш ребенок — это самая тяжелая вещь, которую вы должны поднимать.
А вот с автокреслом сложно. Если я куда-то ехал, мне нужно было поднимать и поднимать автокресло. Добавьте к этому 9-фунтового ребенка, и будет действительно сложно не поднять слишком много. Изначально мне помогали по мере возможности, когда мне нужно было пойти на прием или по делам. Когда я почувствовал себя немного лучше, я ходил на коляске, вместо того, чтобы таскать автокресло очень далеко.
16. Некоторое время не водит машину.
Некоторое время не водит машину.
Мне сказали не садиться за руль, пока вы не нажмете на тормоза без боли.И в машине тоже удобно сидеть.
17. Следите за признаками инфекции.
Усиление боли, отека, покраснения, жара или дренажа из разреза, лихорадки или озноба… Сообщите врачу о любых признаках инфекции как можно скорее.
18. Небольшая припухлость вокруг разреза — это нормально.
Пока не волнуйтесь — пусть время идет, посмотрим, как оно идет. Вещи пытаются зажить под поверхностью и через все слои, которые были разрезаны. Будет лучше.
19.Начни ходить как можно скорее.
Но опять же, не переусердствуйте. Не принимайте близко к сердцу. Но чем мобильнее вы будете, тем лучше будете себя чувствовать. Физически и ментально.
20. Гормоны, скорее всего, сделают все хуже и хуже.
Это нормально. Однако, если вы чувствуете, что проходите фазу детской хандры и впадаете в послеродовую депрессию, поговорите со своим врачом.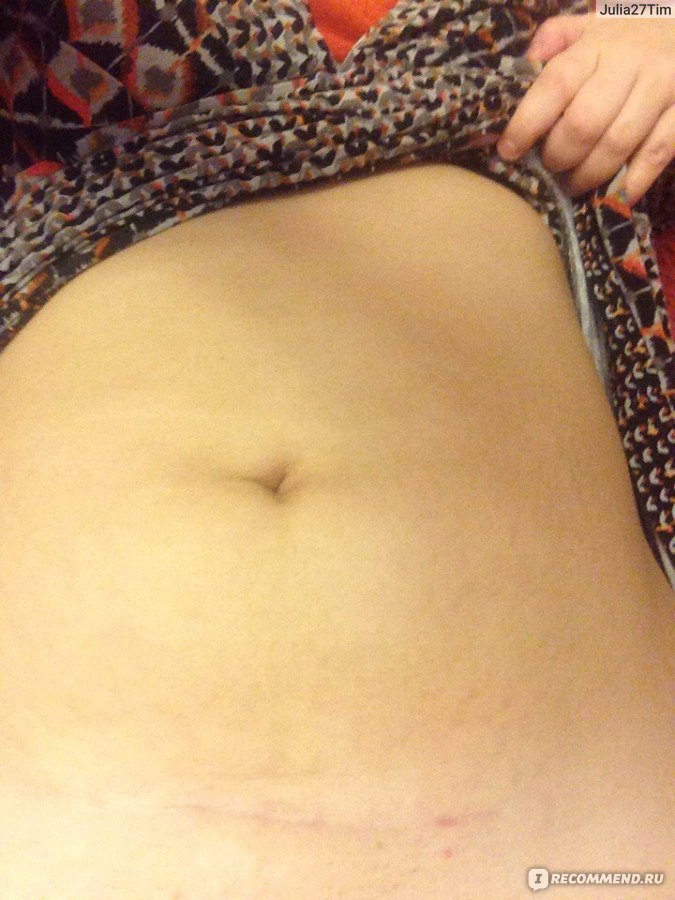
21. Скорбеть — это нормально.
Вы можете сожалеть о том, что сделали кесарево сечение, или оплакивать «потерю» вагинальных родов.Это тоже нормальные ощущения. Дай себе благодать. Вы пожертвовали собой, чтобы поистине бескорыстно привести своего ребенка в этот мир. Ты воин.
22. Кесарево сечение — НАСТОЯЩИЕ роды.
Это может показаться очевидным, но многие люди не понимают, что они считают кесарево сечение малой формой родов. Что они чем-то уступают тем, у кого роды были естественным путем. Ты не плохая мама, потому что тебе пришлось сделать кесарево сечение. Помните, вы полностью пожертвовали собой, вы были ОТКРЫТЫМИ, чтобы у вашего ребенка была жизнь.Будьте добры к себе.
23. Восстановление кесарева сечения — долгий процесс.
Вам понадобится терпение. Вес начнет снижаться сразу же, когда жидкость будет вымываться из вашей системы. Тем не менее, этот последний фрагмент останется на некоторое время.
Кроме того, из-за разреза и заживления будет сложнее проработать мышцы кора и вернуть пресс в форму. Это вне вашего контроля. Если вы толкнете его или сделаете то, чего не должны делать, вы навсегда нанесете себе травму.Вместо этого действуйте медленно. Выполняйте утвержденные основные упражнения.
Знайте, что для набора веса во время беременности потребовалось 9 месяцев, поэтому для его похудания нужно время. Опять же, тебе сделали серьезную операцию. Ваше тело прошло через МНОГО. Будьте терпеливы и будьте добры к себе.
Дополнительно1. Подготовьтесь заранее.
Готовьте замороженные блюда и покупайте легкие для употребления закуски и напитки, чтобы быстро и легко оставаться заправленным и увлажненным. Если у вас запланировано кесарево сечение или, если это возможно, перед родами, запаситесь продуктами.Сделайте все возможное для вашего возвращения домой. Я предпочитаю перекусить батончиками из мюсли, а на ужин — блюда из мультиварки. Я использую вкладыши для мультиварок, чтобы очистить их еще быстрее.
Я использую вкладыши для мультиварок, чтобы очистить их еще быстрее.
2. Помните, что здоровье важнее всего.
Здоровая мама и здоровый ребенок — самая важная цель, ПРЕЖДЕ ВСЕГО. Помните об этом, чтобы обеспечить правильную перспективу во всем.
3. Записывайте на протяжении всего процесса, чтобы вы могли вспомнить самые ранние моменты.
Пребывание в больнице было для меня туманным. Я был действительно самоанализом и сосредоточен на последствиях операции. Я очень благодарен за записи в дневнике, а также за фотографии, сделанные Мэттом, которые помогли мне пережить то время.
4. Даже если вы распухли больше, чем когда-либо в своей жизни, вам нужно быть на некоторых фотографиях.
Вначале я не хотел сниматься ни на каких фотографиях, потому что выглядел ужасно и чувствовал себя еще хуже. Но так важно иметь хотя бы несколько из вас с того времени.Вы и ваш ребенок особенно. Когда-нибудь они будут ими дорожить, потому что они показывают жертву, которую вы принесли, чтобы дать жизнь своему ребенку.
Я надеюсь, что знание этих вещей поможет сделать любое будущее кесарево сечение, которое у меня есть, намного легче планировать, справляться и восстанавливаться.
Надеюсь, что и вы тоже.
Эта статья была первоначально опубликована на LauraRadniecki.com .
Нужна дополнительная поддержка при восстановлении после кесарева сечения? Эти продукты могут помочь.
Belly Bandit BFF повязка для послеродового восстановления
Осторожно позаботьтесь об этом разрезе и поддерживайте ядро на протяжении всего периода восстановления. Плотная посадка обеспечивает комфортное постоянное давление, но не ограничивает дыхание или кровообращение.
Мягкая детская ванночка Puj
Мамам с C-образным профилем нравится, как эта складная детская ванночка помещается прямо в раковину, чтобы им не пришлось наклоняться. Младенцам он нравится, потому что он мягкий и уютный, в нем они чувствуют себя уютно и безопасно. Беспроигрышный вариант!
Беспроигрышный вариант!
Трусы для восстановления после кесарева сечения Belly Bandit
Этот дизайн с высокой талией плотно прилегает к вашему шраму и очень нежно прилегает к нему. Волокна с добавлением серебра помогают избавиться от бактерий и неприятного запаха, сохраняя ощущение свежести и комфорта.
Мы самостоятельно выбираем и делимся любимыми продуктами — и можем получать комиссию, если вы решите купить. У тебя есть это.
Статьи с вашего сайта
Статьи по теме в Интернете
Роды во время вспышки коронавируса: что будет?
Вкратце: Вспышка коронавируса означает, что будут внесены изменения в некоторые из «обычных» условий труда и родов.Ограниченные ресурсы акушерки означают, что вы, возможно, не сможете родить дома, например, а из-за социального дистанцирования почти наверняка будут ограничения для посетителей вашего послеродового отделения больницы после того, как вы родите.
Здесь, с помощью Королевского колледжа акушеров и гинекологов (RCOG) и нашей опытной семьи терапевта доктора Филиппы Кэй, мы собрали последние общие рекомендации по родам…
ВАЖНОЕ ПРИМЕЧАНИЕ: Новые правила NHS (14 декабря 2020 г.) теперь гласят, что всем будущим матерям будет разрешено одному человеку сопровождать их «на всех этапах ее родовспоможения» и посещать приемы, пока партнер по поддержке не появляется. любые симптомы Covid-19.Пока не ясно, когда больницы смогут отреагировать на эти изменения.
По мере того, как вспышка COVID-19 продолжается, ситуация постоянно меняется, и не во всех больницах одновременно будут действовать одинаковые политики. Мы постараемся обновлять эту страницу, насколько это возможно, но по мере того, как вы приближаетесь к сроку родов, ваша акушерская бригада будет лучшим источником информации о том, каковы точные текущие настройки в вашем районе.
Могу ли я иметь партнера во время родов?
Да, у вас может быть партнер по рождению (не более 1 человека), если выбранный вами партнер по рождению не проявляет никаких симптомов инфекции COVID-19 и не проявлял никаких симптомов в течение последних 7 дней. Согласно новым руководящим принципам RCOG (19 июня 2020 г.):
Согласно новым руководящим принципам RCOG (19 июня 2020 г.):
Вам следует поощрять присутствие хотя бы одного (здорового) родового партнера во время схваток и родов. Известно, что присутствие надежного партнера во время родов существенно влияет на безопасность и благополучие роженицы. Королевский колледж акушеров и гинекологов
Важно уточнить в родильном отделении, может ли ваш биологический партнер прибыть в больницу с вами или нет: некоторые больницы сначала просят вас прийти в больницу самостоятельно, чтобы они могли подтвердить, что у вас роды, и только как только они это подтвердят, позвонят ли они вашему биологическому партнеру, чтобы сообщить им, что теперь они могут войти.
Вероятно, когда ваш биологический партнер прибудет в родильное отделение, ему будет задан ряд вопросов, чтобы убедиться, что у него нет никаких симптомов коронавируса, и его температуру можно будет проверить. Оказавшись внутри, их попросят оставаться у вашей постели и не ходить по палате или больнице.
Оказавшись внутри, их попросят оставаться у вашей постели и не ходить по палате или больнице.
Что, если меня побуждают? Может ли мой биологический партнер остаться со мной?
Это зависит от обстоятельств. Если есть место, где вас могут поместить в отдельную комнату во время индукции (и при условии, что ваш биологический партнер не имеет симптомов коронавируса), то вашему биологическому партнеру, вероятно, будет разрешено остаться с вами.
Но, если ваше вступление в должность должно происходить в основной палате, вполне вероятно, что вашему биологическому партнеру не разрешат остаться, потому что будет невозможно сохранить меры социального дистанцирования. Однако, как объясняет RCOG в недавних вопросах и ответах о своих новых рекомендациях по коронавирусу, вашему половому партнеру будет разрешено присоединиться к вам, как только вы перейдете к активным родам и переведете его в родильную палату:
Мы понимаем, что это должно быть очень тревожно, если.… ваш партнер не может быть с вами, пока вас побуждают … Это руководство предназначено для защиты других беременных женщин и младенцев. Пожалуйста, будьте уверены, что в момент начала активных родов вы будете переведены в вашу комнату, и ваш биологический партнер сможет присоединиться к вам. Королевский колледж акушеров и гинекологов
Что делать, если мне делают кесарево сечение? Может ли мой биологический партнер остаться со мной?
Наверное, если это плановое кесарево сечение.Если у вашего биологического партнера нет симптомов, ему следует разрешить находиться с вами в операционной, пока вы делаете кесарево сечение. Поскольку операционная бригада будет носить СИЗ (средства индивидуальной защиты), они, возможно, не смогут легко разговаривать с вами или вашим биологическим партнером, поэтому важно, чтобы ваш биологический партнер внимательно слушал инструкции, данные им сотрудником, назначенным для поддержите их.
История рождения Эммы кесарева сечения «корона»
Эмма, одна из наших постоянных обозревателей MadeForMums, 15 апреля родила Лану Лили на выборной секции.Здесь она объясняет, что произошло во время родов и потом:
«Все сотрудники были одеты в полные СИЗ для процедуры, и нам пришлось ждать в операционной в течение определенного времени после родов, прежде чем меня перевели на выздоровление в рамках их протокола Covid-19.
«Мне приходилось носить маску, как и моему мужу во время секции.
«Мужу пришлось бросить меня, как только меня перевели в палату и посетителей не пустили.
«Лану взяли на проверку ребенка без меня, так как у них были новые правила.Потом они вернули ее мне.
«Меня отправили домой на следующий день (что было довольно скоро). На встречу с мужем у главного входа меня должен был сопровождать сотрудник, который принес Лану в больничной кроватке. Мне приходилось катать / переносить свои сумки, что было довольно сложно, поскольку Ифельт был таким нежным и шатким.
«Мне сделали разжижающие кровь инъекции для моей второй половины (все женщины в моем отделении сделали их) дома. Раньше мне делали кесарево сечение, но никогда раньше не делали.Мне вкратце показали, как это нужно делать, и я передал это моему мужу. Боже, как он это делает!
«Когда меня перевели в палату, я почувствовал себя очень одиноким. Было так странно не иметь посетителей».
Если вам необходимо экстренное кесарево сечение (проводимое под общей, а не местной анестезией), все может быть иначе. Даже до вспышки коронавируса не всегда было возможным присутствовать партнерам по беременности во время экстренного кесарева сечения.Теперь, когда операционные помещения стали еще более опасной средой, «будут случаи, — говорит RCOG, — когда ваш партнер не сможет присутствовать».
Может ли мой биологический партнер остаться со мной после родов?
Это во многом зависит от текущей политики в вашей больнице. Некоторые больницы пытаются выписать новых мам и их детей в течение 6 часов после родов (если это целесообразно с медицинской точки зрения), что обычно означает, что партнеры по рождению могут остаться до этого момента.
Но, если вам нужно остаться дольше этого срока — или из-за нехватки персонала ваша выписка длится более 6 часов, вы будете переведены в послеродовое отделение и, судя по сообщениям новых мам на нашем форуме в чате MadeForMums, в некоторых больницах партнерам по родам также разрешается находиться в послеродовом отделении, а в других — нет.
В больнице NicolaCU партнерам по рождению в настоящее время разрешается оставаться после родов. «Мне разрешили только одного партнера по родам, и им разрешили оставаться со мной, пока они не уезжали», — говорит она. «Мой партнер остался со мной и также смог прийти со мной в послеродовое отделение».
Но в районе Кейли все иначе: «Моя подруга родила ребенка в моей больнице несколько дней назад, — говорит она. «Только 1 партнер может сопровождать роженицу.После родов они должны уйти и не могут вернуться ».
Могут ли люди навещать меня в больнице после родов?
Приостановление посещения больницы NHS было отменено 5 июня 2020 года, но теперь посещение осуществляется по усмотрению вашего местного больничного фонда. Возможно, вашему биологическому партнеру разрешат навещать его, но маловероятно, что это смогут сделать более широкие родственники и друзья. Как объясняет наша опытная семья, врач-терапевт Филиппа Кэй:
Большинство больниц ограничивают посетителей после родов одним — вашим партнером по родам — или вообще не посещают.Это сделано для того, чтобы уменьшить количество проходящих через больницу, чтобы попытаться уменьшить инфекцию. Д-р Филиппа Кэй
Действительно, Кристи из бригады MFM, чей ребенок скоро должен родиться, говорит, что ее акушерка сказала, что, если это возможно, ее больница выписывает новых мам как можно скорее после родов, но, если они все же вынуждены оставаться дома, им не разрешается любых посетителей в это время.
Могу ли я родить дома во время вспышки коронавируса?
Возможно, но мы советуем не рассчитывать на это.
Официальная линия RCOG: «Если вы решили рожать дома или в акушерском отделении, которое не совпадает с акушерским отделением, стоит отметить, что эти услуги зависят от доступности услуг скорой помощи для обеспечить быструю доставку в больницу и необходимое количество персонала для вашей безопасности. Если их нет, возможно, ваше доверие или правление не смогут предоставить эти услуги ».
В грубом переводе это означает, что, хотя домашние роды (и роды в акушерских отделениях за пределами больницы) официально не отменены, возможно, что ваша бригада акушерок решит, что они не могут безопасно предложить вам домашние роды во время родов. вспышка коронавируса, либо потому, что у них недостаточно персонала, чтобы сэкономить 2 акушерки, чтобы они приехали к вам домой, либо потому, что они не уверены, что будет доступна скорая помощь, если вам или вашему ребенку это понадобится — или и то и другое.
Если вы планировали домашние роды, лучше всего оставаться на связи со своей бригадой по беременности и родам (если они еще не обновляют вас), выясните, какова ситуация, в которой вы находитесь, и обсудите, какими будут ваши роды удалось, если вам нужно попасть в больницу.
Дополнительные советы по беременности и родам во время COVID-19
Королевский колледж гинекологов и акушеров опубликовал недавно обновленное (19 июня 2020 г.) руководство по заражению коронавирусом (Covid-19) при беременности
Что произойдет, если у меня начнутся роды, когда я самоизолируюсь с симптомами коронавируса?
Если у вас есть подозрение или подтверждение симптомов коронавируса и у вас начались схватки, вам следует позвонить в родильное отделение и сообщить, что у вас появились симптомы.Если у вас легкие симптомы, вам будет рекомендовано оставаться дома на ранних стадиях родов — так же, как это рекомендуется делать женщинам без симптомов, хотя вы, конечно, все равно будете находиться в самоизоляции.
Если вы и / или ваша родильная бригада считаете, что ваши роды продвинулись достаточно далеко, чтобы вы могли приехать в больницу, вам следует приехать на частном транспорте, если это вообще возможно. Вас встретят у входа в родильное отделение и выдадут маску для лица, которую вам нужно будет носить до тех пор, пока вас не поместят в изолированную комнату.Вашему биологическому партнеру будет разрешено остаться с вами, и, если вы еще не прошли тестирование на COVID 19, он будет проведен.
Будут ли мои роды управляться иначе, если у меня есть симптомы коронавируса?
Да, хотя ваши акушерки по-прежнему будут стараться придерживаться вашего выбора при рождении настолько тщательно, насколько это возможно. Эксперты RCOG говорят, что «нет оснований предполагать, что вы не можете рожать естественным путем или что вам будет безопаснее сделать кесарево сечение, если у вас есть подозрение или подтверждение коронавируса».
Вам не разрешат пользоваться бассейном для родов, и ваш ребенок будет находиться под постоянным наблюдением. Но вы сможете получить обезболивающее, в том числе эпидуральную анестезию, газ и воздух.
В нашем предыдущем руководстве было высказано предположение, что использование Entonox (газ и воздух) может увеличить распространение вируса, но обзор показывает, что для этого нет никаких доказательств, поэтому нет причин, по которым вы не можете использовать газ и воздух во время родов. Королевский колледж акушеров и гинекологов
Однако, если во время родов ваше дыхание нарушается из-за болезни и предполагает, что вашему ребенку необходимо срочно родиться, может быть рекомендовано роды с помощью кесарева сечения.
Что делать, если меня записали на вводный курс и у меня есть симптомы коронавируса?
Если вы записаны на индукционное обследование, но у вас есть или развиваются симптомы коронавируса, ваша бригада акушерок оценит вас, чтобы определить, можно ли безопасно отложить индукцию. Если это невозможно и необходимо провести индукцию, вас поместят в изолятор, и вы, вероятно, останетесь там до тех пор, пока не родите.
Что делать, если мне назначено плановое кесарево сечение и у меня есть симптомы коронавируса?
Если у вас запланировано кесарево сечение и у вас есть или развиваются симптомы коронавируса, ваш консультант позвонит по телефону, чтобы узнать, безопасно ли откладывать процедуру.В рекомендациях RCOG говорится: «Следует проводить индивидуальную оценку, чтобы определить, безопасно ли откладывать, чтобы свести к минимуму риск передачи инфекции другим женщинам, медицинским работникам и, в послеродовой период, ее младенцу».
Если откладывать небезопасно, кесарево сечение будет выполнено в соответствии с планом, с дополнительными мерами предосторожности, которые помогут предотвратить распространение вируса среди других в операционной.
О нашем эксперте, докторе Филиппе Кэй
Д-р Филиппа Кэй работает врачом общей практики как в NHS, так и в частной практике.Она училась в Даунинг-колледже в Кембридже, затем изучала медицину в медицинских школах Гая, Кинга и Святого Томаса в Лондоне, обучаясь педиатрии, гинекологии, уходу за престарелыми, неотложной медицине, психиатрии и общей практике. Д-р Филиппа также написала ряд книг, в том числе о детском здоровье, диабете в детстве и подростковом возрасте. Она мама 3.
фото: Getty
Подробнее …
Первые 24 часа после родов у мамы
Если вы беременны первым ребенком, вам может быть интересно, какие изменения могут произойти в вашем организме в течение первых 24 часов после родов.На этой странице объясняется, чего ожидать после нормальных вагинальных родов в больнице.
Что происходит в родильном зале сразу после родов?
Во время родов вашего ребенка поднимают на грудь для контакта кожа к коже. Ваша акушерка или врач осмотрит вашу промежность и стенку влагалища, чтобы определить, есть ли у вас разрывы, которые нужно зашить.
Ваша акушерка проверит вашего ребенка, ваш пульс и артериальное давление, а также проверит вагинальную кровопотерю и твердость вашего дна (верхняя часть матки).
Скоро ваш ребенок получит первое кормление грудью.
Узнайте больше о первых 24 часах жизни вашего ребенка.
Как долго я буду находиться в родильной палате после рождения ребенка?
После нормальных вагинальных родов вы, вероятно, останетесь в родильной палате с ребенком около 2 часов. Вы можете поесть и принять душ перед переводом в послеродовое отделение или домой. Если вы собираетесь домой через 4-6 часов после родов, вы можете оставаться в родильной палате до выписки.
Чего мне следует ожидать физически в первые 24 часа после рождения?
Как вы себя чувствуете после родов, по-разному. Вы можете чувствовать себя возбужденным, истощенным, эмоционально истощенным или все сразу. Это нормально.
У вас, вероятно, будет кровотечение из влагалища — кровотечение известно как «лохии». В течение первых 24 часов лохии похожи на очень тяжелые месячные, и у вас также могут образовываться сгустки лохий. Если какие-то сгустки больше, например, размером с кусок за 50 центов, сообщите об этом своей акушерке.Вы продолжаете терять кровь от 4 до 6 недель.
У некоторых женщин возникают послеродовые боли, когда матка начинает сокращаться до размеров, существовавших до беременности. Послеродовые боли могут ощущаться как родовые схватки или боли при менструации от легкой до умеренной. Если у вас второй или третий ребенок, они, вероятно, будут сильнее, чем послеродовые боли вашего первого ребенка. Может помочь теплый компресс на спине или животе. Вы также можете попросить своего врача или акушерку обезболить.
Ваша промежность может опухнуть в первые 24 часа после родов.Вы можете управлять этим с помощью программы RICE.
- Отдых — лечь, чтобы уменьшить боль и отек
- Лед — прикладывайте пакет со льдом на 20 минут каждые 2–4 часа, чтобы уменьшить отек
- Компрессия — носите плотно прилегающее белье и 2–3 подушечки для беременных для дополнительной поддержки
- Упражнение — начинайте упражнения для тазового дна, как только сможете, но обязательно в течение первых нескольких дней.
Если у вас болит промежность, попросите акушерку обезболить.Если у вас наложены швы в промежности, они рассосутся через 1-2 недели. Вымойте это место под душем и аккуратно вытрите насухо. Ешьте много клетчатки и пейте много воды, чтобы стул был мягким. Избегайте натуживания в туалете. Если у вас запор, попросите слабительное.
Ваша грудь будет производить молозиво для кормления ребенка. Обычно производится небольшое количество. Помните, что животик вашего малыша размером с мрамор.
Если у вас естественные естественные роды в государственной больнице или родильном доме, вы, вероятно, отправитесь домой в течение 24 часов.Акушерка может навестить вас дома. Если у вас есть ребенок в частной больнице, вы можете остаться дольше, если захотите. Спросите в больнице, чего ожидать в связи с продолжительностью вашего пребывания.
Если вам сделали кесарево сечение, ваш опыт будет другим, и вы можете остаться в больнице в течение нескольких дней.
Если у меня будут домашние роды, какой уход будет оказывать моя акушерка после родов?
Если вы рожаете дома, ваша акушерка останется с вами на некоторое время, а затем вернется, чтобы проверить вас и вашего ребенка.Перед родами поговорите со своей акушеркой о том, что происходит после них.
Дополнительная информация
Вы можете звонить по телефону службы беременности, родов и новорожденных 7 дней в неделю по номеру 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка, чтобы узнать больше.
Хорошо ли заживает шрам от кесарева сечения? »Индивидуальная физиотерапия
Соображения после кесарева сечения и когда обращаться за помощью!Шрам от кесарева сечения — это особый тип шрама, который хорошо знаком многим американским мамам (по статистике около 30%), но ему не уделяют много внимания.Наши шрамы от кесарева сечения будут продолжать сужаться и меняться со временем, независимо от того, сколько им лет, а плотные шрамы могут создать целый ряд проблем. Некоторые женщины со шрамами от кесарева сечения могут годами жить без каких-либо проблем, но замечают боль или другие проблемы во время перименопаузы и менопаузы, когда наши гормоны и коллаген изменяются. У других проблемы возникают гораздо раньше. К сожалению, не многие медицинские работники обучают женщин тому, как лечить рубец после кесарева сечения, и при этом они не понимают последствий, когда шрам не лечится должным образом.
Хирургия — это травмаПомните, операция — это травма по самой своей природе. Хирурги разрезают три слоя кожи, разворачивают слои фасций и мышц и перемещают органы, чтобы выполнять свою работу. Затем подумайте обо всех важнейших основных мышцах, которые так растянулись во время беременности, что лишило нас жизненно важной стабильности, необходимой для выполнения простых повседневных движений, а также занятий, которые мы любим, например, ежедневных упражнений и спорта. Рубец кесарева сечения подавляет мышцы, которые были повреждены во время процедуры, что затрудняет их правильную работу.Когда эти мышцы сокращаются, они в конечном итоге стягивают рубцовую ткань и окружающую фасцию. Знаете ли вы, что наши рубцы от кесарева сечения могут со временем сужаться, например, когда мы набираем или теряем большое количество веса, или когда у нас системное заболевание или длительный стресс? Организм определяет фактор стресса как угрозу и просто пытается защитить нас, но, как вы теперь знаете, затягивание и без того тугого шрама может вызвать проблемы.
Вот 4 совета, которые вы должны знать об удивительной красоте своего тела, о том, как оно само себя лечит, а также о том, когда обратиться за помощью к физиотерапевту по лечению тазового дна.
1. Уважайте великолепие своего шрама после кесарева сечения!Рассмотрите все различные слои кожи, мышц и соединительной ткани, которые нужно было разрезать, чтобы ваш ребенок мог родиться! Мы говорим о трех слоях кожи, по крайней мере, трех слоях основной мышцы, матке (которая также является мышцами!) И ВСЕМ жиром и тканью между ними! Помните, что эти шрамы от кесарева сечения остаются глубокими, и следуйте инструкциям больницы относительно защиты на начальных этапах. Вам могут посоветовать подпереть живот подушкой во время кашля и чихания, чтобы уменьшить давление на шрам и ограничить физическую активность в первые недели.Помните, каким бы распространенным оно ни было (или сколько у вас было повторных кесарева сечения), это серьезная операция, и вашему организму необходимо восстанавливаться!
2. Знайте график исцеления.Для подавляющего большинства из нас мы можем ожидать, что рубец после кесарева сечения останется в основном неповрежденным примерно через 10 недель после родов. Из-за ограничений нашей нынешней системы здравоохранения в США мы обычно будем встречаться с акушером, акушеркой или другим медицинским работником только один раз после родов и только примерно в середине процесса выздоровления, без каких-либо последующих посещений до следующего года. гинекологический осмотр.Что еще более сложно, у большинства из нас не было предыдущего хирургического опыта, все недосыпают и сталкиваются с непосильной задачей по ведению новорожденного, поэтому наша способность усваивать новую информацию может быть ограничена! Во многих акушерских практиках и больницах есть установленный протокол о том, как долго швы и перевязки должны оставаться нетронутыми, и большинство врачей отменили меры предосторожности к этой 10-недельной отметке.
3. Следите за своим шрамом.Как только вы сможете визуализировать разрез, вы можете начать следить за тем, как он заживает.Окраска рубца после кесарева сечения должна начать исчезать с красного до розового, и он должен выглядеть довольно однородным. По мере того как это происходит, рубец после кесарева сечения должен стать менее болезненным на ощупь. Вы не должны видеть, чтобы из шрама что-то просачивалось, в этом случае обратитесь к врачу, чтобы убедиться, что он заживает правильно. Если у вас есть склонность к келоидным или гипертрофическим рубцам (чрезмерное образование рубцов), вы можете найти силиконовые полоски, которые можно разместить поверх рубца, и подумать о небольшом сжатии.Если у вас есть вопросы или опасения, проконсультируйтесь с врачом или физиотерапевтом тазового дна.
4. Не бойтесь мобилизовать его!По истечении этой 8-недельной отметки, если ваш врач не беспокоится о вашем рубце после кесарева сечения, вы сможете начать осторожно перемещать его. Вы можете начать с кожи вокруг шрама на ранних стадиях и перейти к самому шраму (начиная с 8-10 недель), если терпите.
Советы о том, как мобилизовать шрам:- Поместите пальцы рядом или на рубце кесарева сечения и начните перемещать его и окружающую кожу в разных направлениях, в том числе вверх и вниз, вдоль рубца, делая легкие круги.По мере заживления вы сможете относительно легко подбирать шрам и окружающую кожу, катая его между пальцами. Приложите к нему изрядное усилие, чтобы убедиться, что вы обработали все разрезанные слои кожи и соединительной ткани.
- Если ваш шрам от кесарева сечения очень нежный на ощупь и вы не можете потереть его, начните с легкого прикосновения к нему мягкой тканью или тканью. Когда это станет более терпимым, вы можете начать использовать более грубый материал и снова попробовать массаж шрамов.
- Изначально вы захотите делать это не реже двух раз в день по несколько минут за раз. По мере того как вы это делаете, вы должны заметить, что шрам тускнеет и, возможно, станет тоньше или длиннее.
- Рубец кесарева сечения должен быть безболезненным и хорошо двигаться в течение 6 месяцев, но может потребоваться до 2 лет.
Всем женщинам будет полезно пройти физиотерапевтическое обследование тазового дна после родов, независимо от того, как они родили или как давно родили, для тренировки, оценки мышц тазового дна и повторной активации основных мышц.Наше тазовое дно часто называют «дном нашего ядра», поскольку оно работает вместе с нашими самыми глубокими мышцами кора (поперечная мышца живота и мультифиди, или самые глубокие мышцы позвоночника) и диафрагмой, чтобы поддерживать давление в нашей брюшной полости. и создать стабильность, необходимую для движения. Требования, которые мы предъявляем к нашему телу, требуют динамической системы управления давлением, и слабость в любом месте этой системы может вызвать боль и дисфункцию. Подумайте, как легко можно раздавить пустую банку из-под газировки по сравнению с запечатанной банкой, наполненной жидкостью.Стенки могут быть относительно тонкими, но прочность — это давление. Сами «стены» нашего ядра астрономически растягиваются и подвергаются нагрузкам во время беременности, и мы претерпеваем реальные структурные изменения, поэтому будет справедливой оценкой, что мы все могли бы использовать небольшое руководство о том, как убедиться, что мы хорошо выздоравливаем.
Когда обращаться за помощью:- Если ваш шрам от кесарева сечения слишком тугой или болезненный, чтобы его можно было двигать.
- Если ваш шрам от кесарева сечения выглядит или кажется слишком большим.
- Если вы испытывали (или испытываете) боль в спине, бедре или тазу во время беременности или в любое другое время после родов.
- Если у вас запор, подтекание, болезненный секс или тампон, используйте послеродовой период.
- Если у вас тяжесть в тазу или ощущение полноты во влагалище.
Физиотерапевты тазового дна имеют специальную подготовку по методам высвобождения мягких тканей и реактивации мышц, которые были затронуты беременностью и родами, будь то роды через влагалище или кесарево сечение.Жизненно важно убедиться, что эти мышцы работают правильно, особенно после кесарева сечения, чтобы наши тела были стабильными, чтобы мы могли избежать боли и проблем в будущем.
Вот два фантастических ресурса, чтобы найти PT для тазового дна в вашем районе:
- Американская ассоциация физиотерапии — PT Locator
- Локатор врача-терапевта Германа и Уоллеса по реабилитации тазовых органов
- Тазовый гуру
Если у вас есть вопросы или опасения по поводу вашего выздоровления или вы хотите пройти обследование после родов, свяжитесь с нашей клиникой и запланируйте обследование сегодня! Мы здесь чтобы помочь вам!
Др.Лаура Глейзбрук получила докторскую степень по физиотерапии в Университете Северной Джорджии в 2012 году. Лаура присоединяется к Физическая терапия один на один , проработав 6 лет, специализируясь на неврологических расстройствах, включая инсульт, травмы головного мозга, травмы спинного мозга и множественные склероз в Центре пастырей в Атланте, штат Джорджия. Она выросла в танцевальной студии, но в настоящее время ведет активный образ жизни, включая бег, триатлон, пилатес и йогу. В свободное от работы время они с мужем любят путешествовать и преодолевать родительский хаос.Вы можете написать Лауре по адресу [email protected]. Чтобы узнать больше, посетите www.onetherapy.com .
«Я думала, что умру»: история послеродового кровотечения Эшли | Ваша беременность имеет значение
«Нет, я не в порядке»
Кровь хлынула из моего тела, когда меня перевели в отделение неотложной помощи. Врач-травматолог первым сказал слова «послеродовое кровотечение». Затем он сказал: «Это случилось с моей женой. Она была в порядке, и ты тоже будешь.
Я помню, как подумал: «Нет, я не в порядке». У него были добрые намерения, но он казался слишком небрежным, пока я истекала кровью на его глазах.
Меня бросили в травматологический кабинет, где меня окружили медсестры, сделав переливание крови и подключив к мониторам. Лечащий акушер / гинеколог выглядел измученным. Она сделала УЗИ влагалища, подтвердила, что у меня кровотечение, и повторила, что со мной все будет в порядке.
Когда я немного поправился, меня перевели в отделение интенсивной терапии. Я провел ночь, проливая кровь.Похоже, никто не осознавал серьезность ситуации.
«Просто сделай это — дай мне бумаги»
На следующее утро мне выдали 19 пакетов крови, четыре пакета плазмы и четыре пакета тромбоцитов. Моя группа крови отрицательна, и больницы были на исходе. Итак, они давали мне разные комбинации крови, что нарушило химию моего тела. Я был развалиной.
Когда вернулся акушер / гинеколог, она была шокирована моим состоянием. Она стояла в холле и разговаривала с Брайаном и моей мамой, которые оба плакали.Еще до того, как они пришли, у меня было внутреннее ощущение, что гистерэктомия — единственный способ спасти мою жизнь.
Акушер / гинеколог подошел ко мне, нервный и слезливый. Когда она начала говорить, я перебил ее. «Просто сделай это — дай мне бумаги. Я даже не собираюсь говорить об этом с мужем ». Затем я сказал ей, чтобы она была спокойной. «Ты не можешь меня оперировать, если нервничаешь».
Вскоре после этого мне сделали гистерэктомию. Проснувшись, я узнал, что из-за сильной кровопотери мои почки были повреждены, и мне нужно было пройти диализ.Мое сердце тоже не работало.
Я пробыл в реанимации две недели. Мои почки восстановились после более чем двух недель диализа, и я прошел более двух месяцев физиотерапии, чтобы восстановить свои силы. Мне также поставили диагноз: посттравматическое стрессовое расстройство, вызванное тяжелым испытанием.
Однако тут была серебряная подкладка. Травма, которая чуть не убила меня, могла спасти мне жизнь. Помните об обмороке на ранних сроках беременности, о котором я упоминала? Оказалось, что у меня было сердечное заболевание, не связанное с кровотечением, и мне пришлось купить кардиостимулятор.Мой кардиолог сказал, что, если бы я снова забеременела, мое сердце, скорее всего, не выдержало бы во время второй беременности.
Беременность большим ребенком
Во время беременности ваш врач будет контролировать размер вашего ребенка. Рост — хороший показатель здоровья и благополучия вашего ребенка, но иногда дети растут больше, чем ожидалось.
Может быть немного страшно узнать, что ваш ребенок может быть большим, и вы можете беспокоиться о том, каково это нести и рожать большого ребенка.Вот что вам нужно знать о причинах, лечении, профилактике и осложнениях рождения большого ребенка.
Иллюстрация JR Bee, VerywellМакросомия плода
Средний новорожденный весит от 7 до 7,5 фунтов (3200 граммов 3400 граммов), причем большинство доношенных новорожденных весит от 5 фунтов 11 унций до 8 фунтов 6 унций (от 2600 граммов до 3800 граммов).
Ребенок крупнее среднего, если его вес при рождении превышает 90-й процентиль или 8 фунтов 13 унций (4000 г).Медицинский термин для этого — макросомия.
Приблизительно от 3 до 15 процентов младенцев рождаются с весом более 8 фунтов 13 унций (4000 г).
Шансы на более тяжелые роды с травмами мамы и ребенка повышаются с весом ребенка. Вероятность осложнений выше, когда вес ребенка превышает 9 фунтов 15 унций (4500 г), и риск наиболее высок, когда ребенок весит более 11 фунтов (5000 г). Тесное сотрудничество с врачом поможет справиться с любыми возможными осложнениями и предотвратить их.
Причины
Многие вещи могут повлиять на размер вашего ребенка. Иногда врачи не знают, почему ребенок большой. Но ваш вес, здоровье и генетика могут сыграть свою роль. У вас больше шансов на рождение ребенка, если:
- У вас высокий уровень сахара в крови. У вас больше шансов иметь большого ребенка, если у вас диабет до беременности или гестационный диабет во время беременности.
- У вас раньше был крупный ребенок. Если у вас уже был крупный ребенок, ваши шансы родить еще одного выше.
- У вас был избыточный вес до беременности. У вас больше шансов на беременность, если у вас избыточный вес или ожирение.
- Вы набрали слишком много веса во время беременности. То, что вы едите во время беременности и набираете вес, может повлиять на вес вашего ребенка при рождении.
- Вы были беременны несколько раз. Это не всегда так, но в целом, чем больше у вас детей, тем они больше.
- У вас мальчик. Мальчики обычно весят немного больше девочек, а более крупные дети часто бывают мальчиками.
- Вы латиноамериканец или белый. Ваша этническая принадлежность может повлиять на размер вашего ребенка. Мамы кавказского и латиноамериканского происхождения, как правило, рожают более крупных детей, чем матери другого происхождения.
- Срок платежа истек. Младенцы продолжают набирать вес и расти, пока они находятся в утробе матери.Таким образом, чем дольше ваша беременность длится более 40 недель, тем больше будет ваш ребенок.
- В вашей семье были большие дети. Иногда генетически. Если вы или ваш партнер происходят из семьи больших детей, вы можете передать эти гены своему ребенку. А если вы сами были крупным, то у вас больше шансов родить большого ребенка.
- Вы преклонного возраста матери. У вас больше шансов иметь большого ребенка, если вы беременны в возрасте старше 35 лет.
- Вы потребляете слишком много переработанных углеводов. Исследования показали, что употребление в пищу продуктов с высоким гликемическим индексом углеводов может привести к чрезмерному росту плода, увеличению веса матери и вероятности развития макросомии.
Признаки и диагностика
Невозможно узнать настоящий вес вашего ребенка, пока вы беременны. Таким образом, невозможно точно диагностировать макросомию плода до тех пор, пока ваш ребенок не родится и не будет поставлен на весы.
Ваш врач определит приблизительный размер и вес вашего ребенка по:
- Перечень ваших факторов риска: Ваш врач изучит вашу семейную историю, историю болезни, историю беременности, текущее состояние здоровья, вес и диету, чтобы выяснить, есть ли у вас риск макросомии.
- Измерение высоты дна матки: Врач измерит высоту дна матки (высоту растущей матки). Если размер вашего живота больше, чем вы предполагали, то, возможно, вы несете большого ребенка.
- Ощупывание живота: Врач или акушерка проведет руками вдоль вашего живота, чтобы почувствовать размер и положение ребенка.
- Контроль веса: Врач будет отслеживать прибавку в весе и поговорить с вами о диете, поскольку ожирение и чрезмерная прибавка в весе во время беременности могут привести к появлению более крупного ребенка.
- Заказ УЗИ: С помощью УЗИ можно измерить размер головы ребенка, область живота и длину бедренной кости в верхней части ноги.Эти измерения используются для прогнозирования веса ребенка.
- Проверка околоплодных вод: Наличие большого количества околоплодных вод называется многоводием и связано с макросомией.
Факторы риска, показатели вашего живота и околоплодных вод, а также ультразвуковое исследование — все это подсказки. Сами по себе они не могут сказать вам, насколько большим будет ваш ребенок. Но, собрав всю эту информацию и изучив ее вместе, врач может получить хорошее представление об общих размерах вашего ребенка.
Профилактика
Вы не всегда можете предотвратить появление большого ребенка. Некоторые дети просто генетически большие, и это нормально. Но, поскольку когда дети становятся слишком большими, могут возникнуть осложнения, ваш врач будет следить за вами, вашей беременностью и вашими возможными факторами риска, чтобы помочь вам в наиболее здоровой беременности, родах и рождении ребенка.
Чтобы предотвратить осложнения из-за макросомии плода, ваш врач:
- Следите за тем, насколько растет ваша матка, измеряя ее при каждом посещении
- Следите за прибавкой в весе
- Следите за ростом вашего ребенка с помощью измерений и УЗИ
- Заказать анализ крови и другие пренатальные анализы, чтобы проверить вас на наличие проблем со здоровьем
- Проверим на гестационный диабет
- Помогите вам управлять диабетом и контролировать его, если он у вас есть
- Помогите вам контролировать прибавку в весе или ожирение, если это проблема
- Порекомендуйте диетолога или диетолога, если необходимо
- При необходимости направьте вас к другому специалисту в области здравоохранения, например, к эндокринологу или перинатологу.
Вы можете внести свой вклад:
- Подготовка к беременности после консультации с врачом до зачатия
- Работа над поддержанием здорового веса до беременности
- Посещение всех дородовых осмотров
- Проведение всех анализов крови и пренатальных анализов, назначенных врачом
- Соблюдайте рекомендуемые нормы набора веса во время беременности
- Здоровое и сбалансированное питание
- Получение упражнений
- При необходимости посещение диетолога, эндокринолога, перинатолога или другого специалиста
Лечение и роды
Когда врач подозревает, что ребенок большой, никакого лечения на самом деле нет.Идёт подготовка.
Ваш врач захочет получить как можно больше информации о предполагаемом размере, весе и состоянии здоровья вашего ребенка, чтобы он мог спланировать безопасные роды. Вы также можете подготовиться, узнав как можно больше о большом ребенке, чтобы вместе с врачом принять правильные решения для вас и вашего ребенка.
Ваш врач должен найти время, чтобы поговорить с вами и ответить на все ваши вопросы о родах через естественные родовые пути или путем кесарева сечения в зависимости от:
- Примерный размер вашего малыша
- Размер вашего таза
- Гестационный возраст вашего ребенка
- История вашей беременности
- Ваше текущее состояние и физическое здоровье
- Риски для вас и вашего ребенка
Роды через естественные родовые пути
Размер вашего ребенка — не единственное, на что ваш врач обращает внимание при планировании родов.
Если знаки указывают на крупного ребенка, это не означает, что вам автоматически нужно кесарево сечение. Вы все еще можете попробовать роды через естественные родовые пути.
Врач также примет во внимание размер и форму вашего таза, положение ребенка в родовых путях, ваше здоровье и здоровье ребенка.
Кесарево сечение
Кесарево сечение может потребоваться, если есть опасения за вашу безопасность или безопасность вашего ребенка. Ваш врач порекомендует его, если ребенок может быть больше 11 фунтов (5000 граммов) или у вас диабет, а предполагаемый вес ребенка составляет более 9 фунтов 15 унций (4500 граммов).
Индукция труда
Вашему врачу не обязательно рано вызывать роды, если вы вынашиваете большого ребенка. Раннее начало родов не обязательно предотвращает осложнения или родовые травмы. Однако ваш врач может захотеть начать ваши роды, если вы на неделю или две просрочили срок родов.
Осложнения
В целом, осложнения от вынашивания большого ребенка возникают редко, даже если ваш ребенок весит от 8 до 9 фунтов.
Однако вероятность столкнуться с проблемой возрастает, когда ребенок весит более 9 фунтов 15 унций (4500 граммов), и тем более, если вес ребенка превышает 11 фунтов (5000 граммов).Когда ребенок очень большой, существует большая вероятность тяжелых родов и родовых травм.
Риски макросомии для малыша:
- Трудные роды: У ребенка могут возникнуть проблемы с прохождением родовых путей и даже застревание.
- Родовые травмы: Врачу может потребоваться использовать инструменты для родов, такие как щипцы или вакуум-экстрактор, которые могут вызвать травмы головы ребенка. Другие травмы включают дистоцию плеча, травму плечевого сплетения, сломанную ключицу или сломанную руку.
- Гипогликемия: Младенцы крупнее среднего с большей вероятностью будут иметь низкий уровень сахара в крови после рождения.
- Проблемы с дыханием: У ребенка могут быть проблемы с дыханием из-за тяжелых родов или аспирации мекония.
- Более длительное пребывание в больнице: Ребенок может пойти в отделение интенсивной терапии новорожденных (NICU) для наблюдения и ухода.
- Детское ожирение: Более высокий вес при рождении связан с более высоким весом в более позднем возрасте.Макросомия может привести к детскому ожирению и связанным с ним проблемам со здоровьем.
- Смерть: Очень редко терять ребенка из-за осложнений макросомии.
Риски рождения большого ребенка для мамы:
- Долгая работа
- Тяжелые роды с использованием вакуума или щипцов
- Травма области промежности во время родов, например, разрыв, эпизиотомия или боль в копчике.
- Экстренное кесарево сечение и связанные с этим риски
- Разрыв матки
- Послеродовое кровотечение
- Стрессовое недержание мочи (утечка мочи при чихании, смехе или прыжке)
- Смерть, хотя очень редко умирают от осложнений при родах
Опять же, помните, что осложнения случаются редко.Ваш врач сделает все возможное, чтобы свести к минимуму потенциальные риски, и вы тоже должны внести свой вклад.
Послеродовое восстановление
Женщины постоянно рожают крупных детей.
Нормальные вагинальные роды и быстрое выздоровление всегда возможны, даже с большим ребенком.
Конечно, есть шанс, что роды будут более сложными. Если у вас тяжелые вагинальные роды или вам сделали кесарево сечение, выздоровление может занять немного больше времени.
Вам следует:
- Следуйте инструкциям медсестры или врача, чтобы лечить эпизиотомию, разрыв или место разреза кесарева сечения.
- Постарайтесь достаточно отдохнуть.
- Обратитесь за помощью, пока вы поправляетесь.
- Сходите на все контрольные встречи.
- Обратитесь к любым другим врачам, которых вам нужно, особенно если у вас диабет.
- Не торопитесь и не переусердствуйте.
Слово от Verywell
По мере приближения срока родов беспокоиться о размере ребенка — это нормально. Мысль о рождении большого ребенка или о необходимости кесарева сечения может заставить вас нервничать.Но помните, что оценки размера вашего ребенка не всегда точны, и ваш срок родов тоже может быть нарушен. Многие мамы, ожидающие большого ребенка, с удивлением обнаруживают, что вес их ребенка при рождении находится в пределах среднего диапазона, когда медсестра ставит ребенка на весы.
Даже если ваш ребенок большой, вы и ваш врач можете организовать роды и спланировать их.

 Осложнение крайне редкое, но грозное, выявляется в 3 периоде родов, после рождения ребёнка. В большинстве случаев беременность и роды после кесарева сечения протекают благополучно, заканчиваясь появлением на свет здорового, доношенного ребенка.
Осложнение крайне редкое, но грозное, выявляется в 3 периоде родов, после рождения ребёнка. В большинстве случаев беременность и роды после кесарева сечения протекают благополучно, заканчиваясь появлением на свет здорового, доношенного ребенка.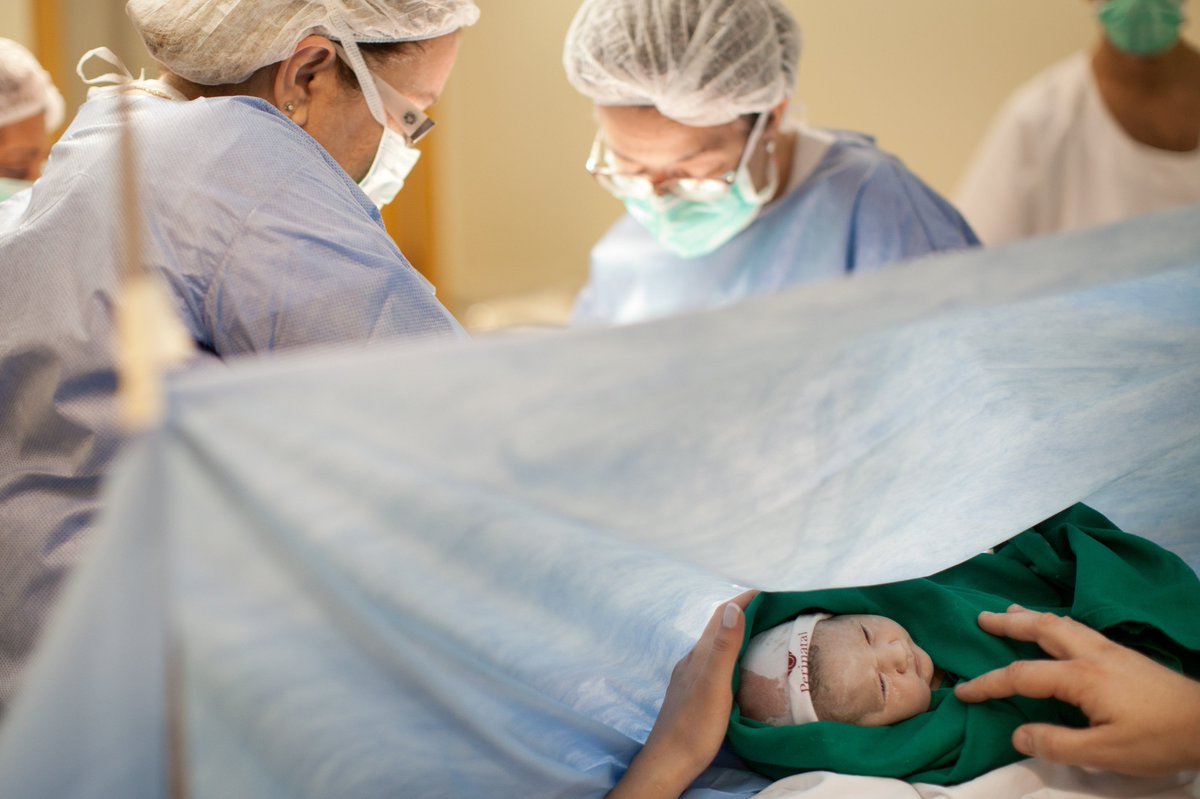 Когда мне следует пройти ультразвуковое исследование чтобы проверить здоровье малыша?
Когда мне следует пройти ультразвуковое исследование чтобы проверить здоровье малыша? Н., Рогозин И.Н. Перинатальная заболеваемость и ее снижение у несовершеннолетних. Материалы республиканской научно — практической конференции «Актуальные вопросы перинатологии». Екатеринбург, 1996; 38–9.
Н., Рогозин И.Н. Перинатальная заболеваемость и ее снижение у несовершеннолетних. Материалы республиканской научно — практической конференции «Актуальные вопросы перинатологии». Екатеринбург, 1996; 38–9. Акуш. и гин. 1975; 12: 54–7.
Акуш. и гин. 1975; 12: 54–7. Автореф. дис… канд. мед. наук. Уфа, 2002.
Автореф. дис… канд. мед. наук. Уфа, 2002. Махачкалы. Материалы III Российского форума «Мать и дитя». М., 2001; 361–2.
Махачкалы. Материалы III Российского форума «Мать и дитя». М., 2001; 361–2. Башкортостана. 1999; 3: 123–7.
Башкортостана. 1999; 3: 123–7. Материалы краевой итоговой научно — практической конференции по акушерству и гинекологии. Барнаул, 1997; 91–4.
Материалы краевой итоговой научно — практической конференции по акушерству и гинекологии. Барнаул, 1997; 91–4. В. Пути оптимизации репродуктивного поведения и здоровья подростков в условиях современного крупного промышленного города. Автореф. дис.. кан. мед. наук. Самара, 1997.
В. Пути оптимизации репродуктивного поведения и здоровья подростков в условиях современного крупного промышленного города. Автореф. дис.. кан. мед. наук. Самара, 1997.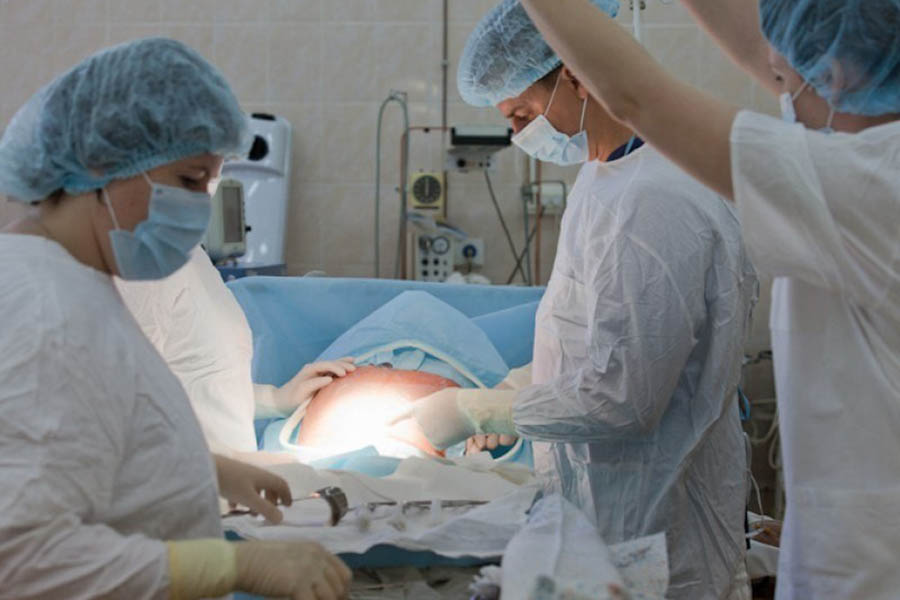 Б. Медико — социальные аспекты репродуктивного здоровья девушек — подростков (по материалам г. Владивостока). Автореф. дис.. канд. мед. наук. Спб., 1997.
Б. Медико — социальные аспекты репродуктивного здоровья девушек — подростков (по материалам г. Владивостока). Автореф. дис.. канд. мед. наук. Спб., 1997. , 1999; 81–5.
, 1999; 81–5.
 N Z Med J 2000; 113 (23): 241–6.
N Z Med J 2000; 113 (23): 241–6.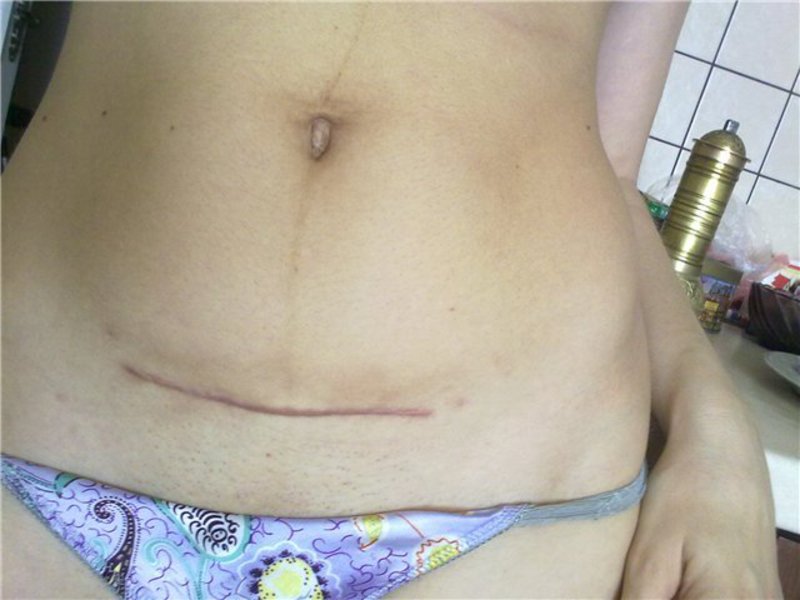 Chung Hua I Hsueh Tsa Chih (Taipei) 1999; 62 (7): 425.
Chung Hua I Hsueh Tsa Chih (Taipei) 1999; 62 (7): 425.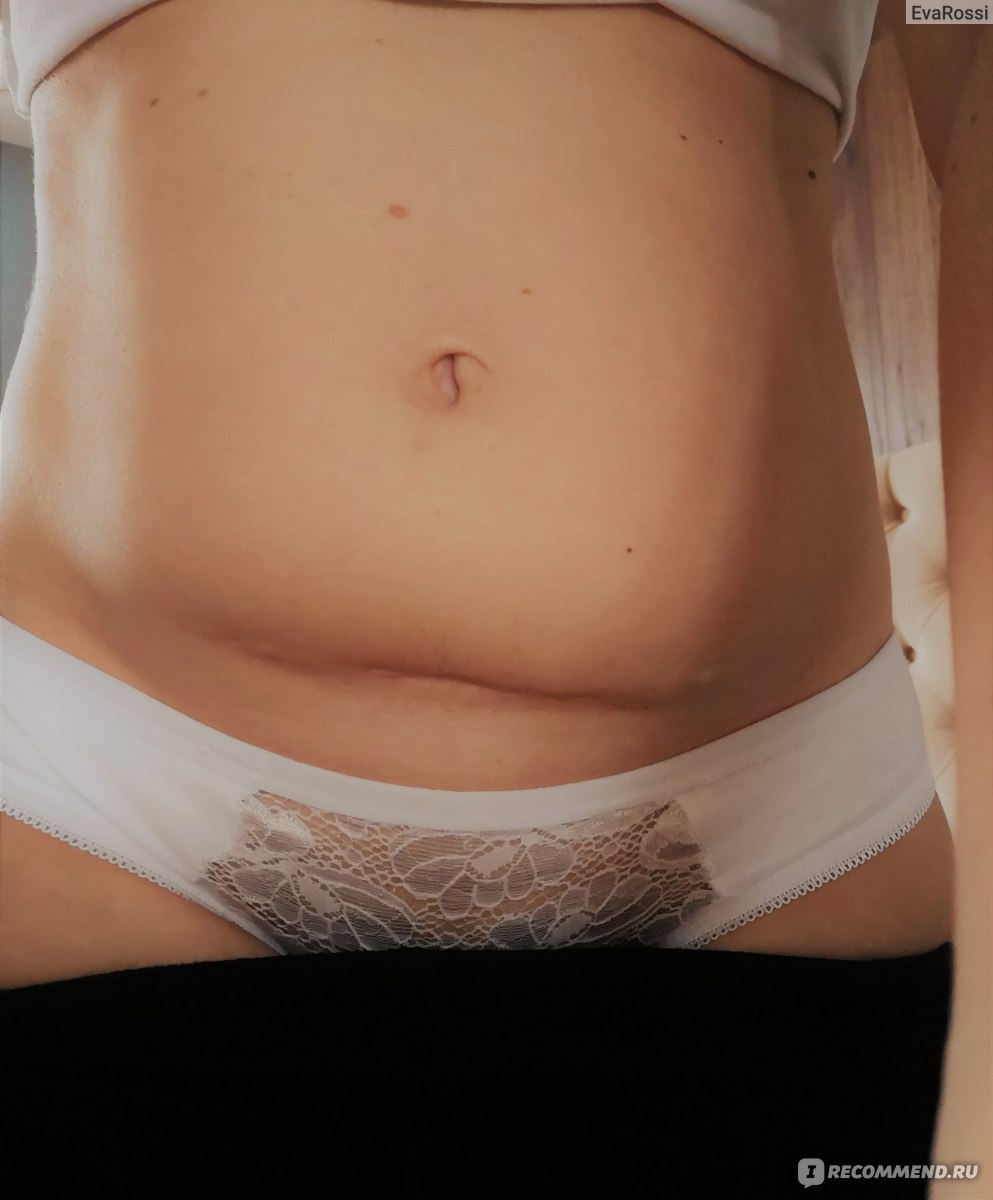 J R Soc Med 2001; 94 (6): 282–7.
J R Soc Med 2001; 94 (6): 282–7.
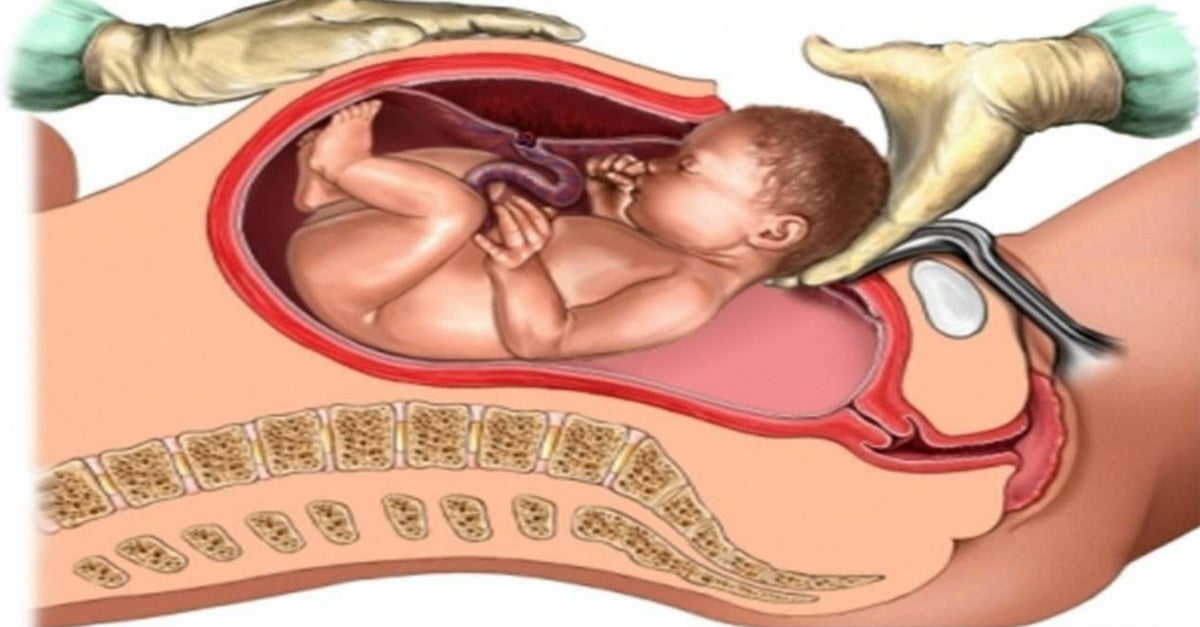 Болезненность может усилиться, если у вас был разрыв промежности или эпизиотомия.
Болезненность может усилиться, если у вас был разрыв промежности или эпизиотомия.
 Осторожно протрите спереди назад. Детские салфетки или прокладки от геморроя обычно более щадящие, чем туалетная бумага. Если вы используете туалетную бумагу, используйте только мягкую неокрашенную туалетную бумагу без запаха.
Осторожно протрите спереди назад. Детские салфетки или прокладки от геморроя обычно более щадящие, чем туалетная бумага. Если вы используете туалетную бумагу, используйте только мягкую неокрашенную туалетную бумагу без запаха.
 Но грудное вскармливание — ненадежный метод контроля над рождаемостью. Для получения дополнительной информации см. Грудное вскармливание как противозачаточное средство.
Но грудное вскармливание — ненадежный метод контроля над рождаемостью. Для получения дополнительной информации см. Грудное вскармливание как противозачаточное средство.

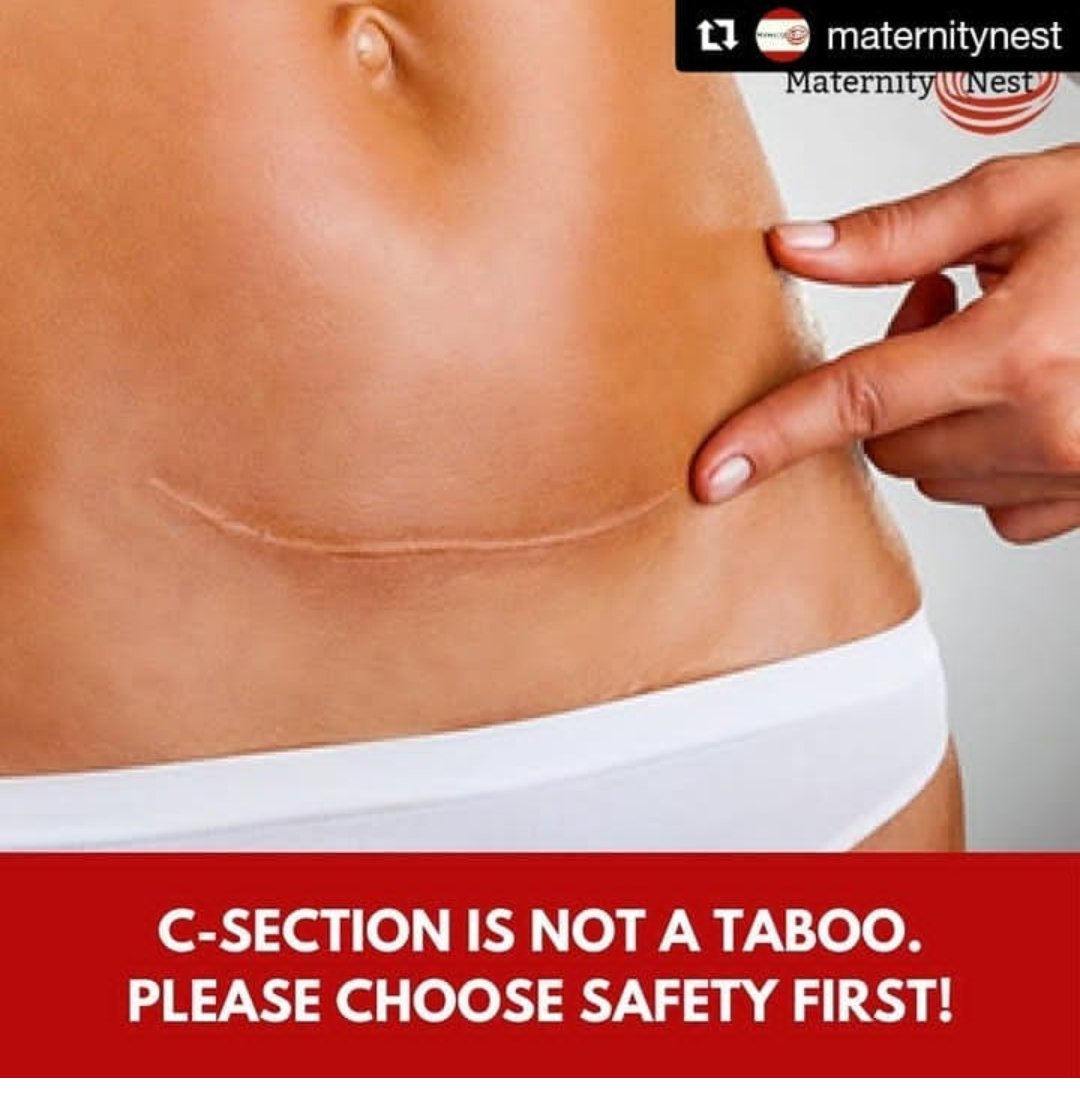
 aappublications.org/content/129/3/e827.full.
aappublications.org/content/129/3/e827.full. … ваш партнер не может быть с вами, пока вас побуждают … Это руководство предназначено для защиты других беременных женщин и младенцев. Пожалуйста, будьте уверены, что в момент начала активных родов вы будете переведены в вашу комнату, и ваш биологический партнер сможет присоединиться к вам.
Королевский колледж акушеров и гинекологов
… ваш партнер не может быть с вами, пока вас побуждают … Это руководство предназначено для защиты других беременных женщин и младенцев. Пожалуйста, будьте уверены, что в момент начала активных родов вы будете переведены в вашу комнату, и ваш биологический партнер сможет присоединиться к вам.
Королевский колледж акушеров и гинекологов
Добавить комментарий